الرباط الصليبي الأمامي ومفصل الركبة: دليلك الشامل لصحة ركبتك مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية
الرباط الصليبي الأمامي هو أحد الأربطة الأساسية التي تمنح الركبة ثباتها. إصابته تؤدي إلى عدم استقرار وألم، وتُشخص بالفحص السريري والتصوير. العلاج يشمل الراحة، العلاج الطبيعي، وقد يتطلب جراحة إعادة بناء الرباط لضمان التعافي الكامل واستعادة الوظيفة.
الخلاصة الطبية السريعة: الرباط الصليبي الأمامي هو أحد الأربطة الأساسية التي تمنح الركبة ثباتها. إصابته تؤدي إلى عدم استقرار وألم، وتُشخص بالفحص السريري والتصوير. العلاج يشمل الراحة، العلاج الطبيعي، وقد يتطلب جراحة إعادة بناء الرباط لضمان التعافي الكامل واستعادة الوظيفة.

مقدمة
مفصل الركبة هو أحد أكبر المفاصل وأكثرها تعقيدًا في جسم الإنسان، ويلعب دورًا حيويًا في الحركة اليومية، من المشي والجري إلى القفز والرياضة. إنه مفصل يتحمل وزن الجسم، ويجمع بين العظم الفخذي وعظم الساق وعظم الرضفة (الصابونة). لضمان استقراره ووظيفته السليمة، يعتمد مفصل الركبة على شبكة معقدة من الأربطة والأوتار والغضاريف.
من بين هذه المكونات، يبرز الرباط الصليبي الأمامي كأحد الدعامات الرئيسية لاستقرار الركبة. هو رباط قوي يقع في عمق المفصل ويربط عظم الفخذ بعظم الساق، ويمنع الساق من الانزلاق إلى الأمام بشكل مفرط ويحد من الدوران. إصابات الرباط الصليبي الأمامي شائعة جدًا، خاصة بين الرياضيين، ويمكن أن تؤثر بشكل كبير على جودة حياة الفرد وقدرته على أداء الأنشطة اليومية والرياضية.
في هذا الدليل الشامل، سنتعمق في فهم تشريح مفصل الركبة، وأهمية الرباط الصليبي الأمامي، وأنواع الإصابات التي قد تصيبه، وأعراضها، وكيفية تشخيصها وعلاجها. نهدف إلى تزويدك بالمعلومات اللازمة لاتخاذ قرارات مستنيرة بشأن صحة ركبتك.
يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل في صنعاء، مرجعًا وخبيرًا رائدًا في تشخيص وعلاج إصابات الركبة، بما في ذلك إصابات الرباط الصليبي الأمامي. بفضل خبرته الواسعة وتقنياته المتقدمة، يقدم الدكتور هطيف رعاية متكاملة لمرضاه، مساعدًا إياهم على استعادة كامل وظائف الركبة والعودة إلى حياتهم الطبيعية بنجاح.
التشريح المعقد لمفصل الركبة
مفصل الركبة ليس مجرد مفصل بسيط، بل هو تحفة هندسية تجمع بين ثلاثة مفاصل فرعية تعمل بتناغم:
- المفصل الفخذي الظنبوبي الإنسي والوحشي (Medial and Lateral Tibiofemoral Joints): يربط عظم الفخذ بعظم الساق.
- المفصل الرضفي الفخذي (Patellofemoral Joint): يربط الرضفة (الصابونة) بعظم الفخذ.
تتشارك هذه المفاصل غشاءً زليليًا واحدًا، والذي يمتد قليلاً على جانبي الرضفة وإلى حد كبير فوق قطبها العلوي، مكونًا الجراب فوق الرضفي (suprapatellar pouch). نظرًا لعدم وجود تطابق كبير بين الأسطح المفصلية لعظم الساق والفخذ، فإن الركبة تعتمد بشكل كبير على نظام متطور من الأربطة لتوفير الاستقرار، وترتيب الغضاريف الهلالية لتقليل أحمال التلامس.
أربطة الركبة ودورها الحيوي
الأربطة هي حزم قوية من الأنسجة الضامة التي تربط العظام ببعضها البعض وتوفر الثبات للمفصل. في الركبة، تلعب الأربطة دورًا حاسمًا في منع الحركة المفرطة وغير الطبيعية. الأربطة الرئيسية هي:
- الرباط الجانبي الوحشي (Lateral Collateral Ligament - LCL): يمتد بين اللقيمة الوحشية لعظم الفخذ ورأس الشظية، ويمنع الركبة من الانحناء نحو الخارج (إجهاد فاروس).
- الرباط الجانبي الإنسي (Medial Collateral Ligament - MCL): يتكون من أجزاء سطحية وعميقة، ويرتبط باللقيمة الإنسية لعظم الفخذ والسطح الإنسي لعظم الساق. يمنع الركبة من الانحناء نحو الداخل (إجهاد فالجوس).
- الرباط الصليبي الأمامي (Anterior Cruciate Ligament - ACL): يمتد من الجزء الأمامي من هضبة عظم الساق إلى الجزء الخلفي من اللقيمة الفخذية الوحشية. وظيفته الأساسية هي منع عظم الساق من الانزلاق إلى الأمام بشكل مفرط تحت عظم الفخذ، ويحد من الدوران.
- الرباط الصليبي الخلفي (Posterior Cruciate Ligament - PCL): يمتد من الجزء الخلفي من هضبة عظم الساق إلى الجزء الأمامي من اللقيمة الفخذية الإنسية. وظيفته هي منع عظم الساق من الانزلاق إلى الخلف بشكل مفرط تحت عظم الفخذ.
يقع الرباطان الصليبيان ضمن الشق بين اللقيمتين الفخذيتين، مما يمنعهما من الانحصار بين الأسطح المفصلية أثناء الحركة.
- الرباط الخلفي (Posterior Ligament): يرتبط بالجوانب الخلفية لعظم الفخذ والساق خارج حوافها المفصلية مباشرة.
الغضاريف الهلالية (Menisci)
الغضاريف الهلالية هي هياكل غضروفية ليفية على شكل حرف C (في الرؤية العلوية)، مثلثة في المقطع العرضي، تقع بين عظم الفخذ وعظم الساق. توجد غضروفتان هلاليتان في كل ركبة:
- الغضروف الهلالي الإنسي (Medial Meniscus): أكبر وأكثر ثباتًا، على شكل حرف C.
- الغضروف الهلالي الوحشي (Lateral Meniscus): أصغر وأكثر مرونة، على شكل حرف O.
وظائف الغضاريف الهلالية:
* امتصاص الصدمات: توزع الضغط عبر المفصل.
* تثبيت المفصل: تزيد من توافق الأسطح المفصلية.
* تغذية الغضروف المفصلي: تساعد في توزيع السائل الزليلي.
أثناء تمديد الركبة، تنزلق الغضاريف الهلالية إلى الأمام على هضبة عظم الساق وتصبح أكثر انضغاطًا، متكيفة مع التغيرات في محيط عظم الفخذ والساق. فقط الحواف الخارجية للغضاريف الهلالية لديها إمداد دموي جيد، مما يجعل تمزقات الأجزاء المركزية ذات قدرة ضعيفة على الشفاء.
الأجربة (Bursae)
الأجربة هي أكياس مملوءة بالسائل الزليلي تعمل كوسائد بين العظام والأوتار والعضلات، وتقلل الاحتكاك. حول الركبة، توجد عدة أجربة، أهمها:
- الجراب فوق الرضفي (Suprapatellar Bursa): امتداد طبيعي للتجويف الزليلي للركبة.
- الجراب أمام الرضفي (Prepatellar Bursa): قد يتكون بين الرضفة والجلد العلوي بسبب الاحتكاك المتكرر (مثل الركوع).
- الجراب تحت الرضفي (Infrapatellar Bursa): قد يتكون بين الجلد والحديبة الظنبوبية أو الرباط الرضفي (أيضًا بسبب الركوع).
- كيس بيكر (Baker’s Cyst): تضخم جرابي في الحفرة المأبضية (خلف الركبة)، وغالبًا ما يكون متصلاً بمفصل الركبة.
إن فهم هذا التشريح المعقد هو الخطوة الأولى نحو فهم إصابات الركبة المختلفة وكيفية تأثيرها على وظيفة المفصل.
الأسباب وعوامل الخطر لإصابات الركبة
تتنوع أسباب إصابات الركبة بشكل كبير، وتشمل الصدمات الحادة، والإجهاد المتكرر، والتغيرات التنكسية المرتبطة بالعمر. يُعد فهم هذه الأسباب وعوامل الخطر أمرًا بالغ الأهمية للوقاية والتشخيص المبكر.
إصابات الأربطة
تُعد إصابات الأربطة من أكثر مشاكل الركبة شيوعًا، خاصة الرباط الصليبي الأمامي.
- تمزق الرباط الصليبي الأمامي (ACL Tears): يحدث غالبًا بسبب حركات التواء مفاجئة، أو تغيير الاتجاه بسرعة، أو التوقف المفاجئ، أو الهبوط بعد القفز بشكل غير صحيح. هذه الحركات شائعة في الرياضات مثل كرة القدم وكرة السلة والتزلج. قد يحدث التمزق أيضًا مع إصابات أخرى مثل تمزق الغضروف الهلالي الإنسي والرباط الجانبي الإنسي (ثلاثي أودونوهيو - O’Donoghue’s triad).
- تمزق الرباط الصليبي الخلفي (PCL Tears): أقل شيوعًا من إصابات الرباط الصليبي الأمامي، ويحدث عادةً عندما تُدفع الساق بقوة إلى الخلف وهي مثنية، كما يحدث في حوادث السيارات (عندما تصطدم الساق بلوحة القيادة).
- تمزق الرباط الجانبي الإنسي (MCL Tears): يحدث عادةً بسبب قوة فالجوس (ضربة على الجانب الوحشي للركبة) مما يدفع الركبة للداخل.
- تمزق الرباط الجانبي الوحشي (LCL Tears): يحدث بسبب قوة فاروس (ضربة على الجانب الإنسي للركبة) مما يدفع الركبة للخارج.
إصابات الغضاريف الهلالية
- التمزقات الهلالية في الشباب (Meniscus Tears in Young Adults): غالبًا ما تحدث بسبب إصابات رياضية، حيث يتعرض الساق المرتكزة والمثنية لقوة التواء. يمكن أن يؤدي ذلك إلى تمزق طولي (تمزق مقبض الدلو - bucket-handle tear)، مما يمنع تمديد الركبة بالكامل.
- الآفات التنكسية للغضروف الهلالي في منتصف العمر (Degenerative Meniscus Lesions): تنتج عن فقدان مرونة الغضاريف الهلالية بسبب التغيرات التنكسية المرتبطة بالشيخوخة، وقد تحدث دون حادثة رضية واضحة.
- الكيسات الهلالية (Meniscal Cysts): أكياس تشبه العقدة تحدث في الغضاريف الهلالية، وتكون أكثر شيوعًا في الغضروف الوحشي.
متلازمات ألم الرضفة الأمامية (Anterior Knee Pain Syndromes)
- تلين غضروف الرضفة (Chondromalacia Patellae): يحدث فيه تلين أو تليف للغضروف المفصلي الذي يبطن الرضفة، ويُعد سببًا شائعًا للألم المزمن في مقدمة الركبة، خاصة لدى الإناث في الفئة العمرية 15-35 عامًا.
- عدم استقرار الرضفة (Patellofemoral Instability): ميل الرضفة للانخلاع جانبيًا، وقد يكون حادًا (رضي)، أو متكررًا، أو خلقيًا، أو معتادًا، أو دائمًا. عوامل الخطر تشمل زاوية Q غير الطبيعية، وضعف العضلات، أو تشوهات في شكل الرضفة أو الأخدود الفخذي.
- متلازمة أوزغود-شلاتر (Osgood-Schlatter’s Disease): ألم متكرر فوق الحديبة الظنبوبية، يحدث عادةً في الفئة العمرية 10-16 عامًا، ويعتقد أنه ناتج عن شد جزئي للحديبة.
- متلازمة سيندينغ-لارسن-جوهانسون (Sinding–Larsen–Johansson Syndrome): ألم في الركبة مرتبط بتغيرات في القطب السفلي للرضفة، ويُرى في الأطفال من 10 إلى 14 عامًا.
حالات التهابية وتنكسية أخرى
- التهاب المفاصل التنكسي (Osteoarthritis - OA): حالة شائعة جدًا تحدث فيها تدهور تدريجي للغضروف المفصلي، مما يؤدي إلى تضييق مساحة المفصل وتكوين نتوءات عظمية. يمكن أن يكون أوليًا (بدون سبب واضح) أو ثانويًا (بعد إصابات سابقة أو حالات أخرى).
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis): مرض مناعي ذاتي يسبب التهابًا مزمنًا في الغشاء الزليلي، مما يؤدي إلى تورم وألم وتحديد في حركة المفصل.
- التهاب الأجربة (Bursitis): التهاب الأكياس الجرابية حول الركبة، مثل التهاب الجراب أمام الرضفي ("ركبة الخادمة") أو التهاب الجراب تحت الرضفي ("ركبة رجل الدين")، غالبًا بسبب الاحتكاك المتكرر.
- الخراجات المأبضية (Baker's Cysts): تضخم جرابي خلف الركبة، قد يكون مرتبطًا بالتهاب المفاصل أو إصابات أخرى.
- التهاب العظم والغضروف السالخ (Osteochondritis Dissecans): يحدث غالبًا في الذكور في العقد الثاني من العمر، ويؤثر على اللقيمة الفخذية الإنسية، حيث تموت قطعة من العظم والغضروف بسبب نقص التروية الدموية.
عوامل الخطر العامة
- العمر والجنس: بعض الحالات أكثر شيوعًا في فئات عمرية أو جنس معين (مثل تلين غضروف الرضفة في الإناث الشابات).
- النشاط البدني والرياضة: الرياضات التي تتطلب حركات التواء أو قفز أو تغيير اتجاه مفاجئ تزيد من خطر إصابات الأربطة والغضاريف.
- الوزن الزائد: يزيد من الضغط على مفصل الركبة ويسرع من تطور التهاب المفاصل التنكسي.
- التشوهات الهيكلية: مثل الركبة الروحاء (genu valgum - knock-knee) أو الركبة الفحجاء (genu varum - bow leg) تزيد من الإجهاد على أجزاء معينة من المفصل.
- ضعف العضلات: ضعف عضلات الفخذ (العضلة الرباعية) أو عضلات الفخذ الخلفية (أوتار الركبة) يمكن أن يؤثر على استقرار الركبة.
- الإصابات السابقة: تزيد من خطر الإصابات المتكررة أو تطور التهاب المفاصل التنكسي.
إن التعرف على هذه الأسباب وعوامل الخطر يمكن أن يساعد الأفراد على اتخاذ خطوات وقائية، ويسهل على الأستاذ الدكتور محمد هطيف وفريقه تحديد المشكلة بدقة ووضع خطة علاجية فعالة.
الأعراض الشائعة لمشاكل الركبة
تتنوع أعراض مشاكل الركبة بشكل كبير حسب نوع الإصابة أو الحالة، ولكن هناك مجموعة من الأعراض الشائعة التي يجب الانتباه إليها. يمكن أن تساعد هذه الأعراض الأستاذ الدكتور محمد هطيف في توجيه التشخيص الأولي.
الألم
- الم موضعي: يتركز الألم في منطقة معينة، مثل الألم على طول خط المفصل في حالة تمزق الغضروف الهلالي، أو الألم فوق الحديبة الظنبوبية في متلازمة أوزغود-شلاتر.
- ألم منتشر: ينتشر الألم في جميع أنحاء الركبة، وقد يكون مؤشرًا على التهاب المفاصل أو عدوى.
- الألم المرتبط بالحركة: يزداد الألم عند المشي، أو صعود/نزول الدرج، أو الجري، أو ثني/تمديد الركبة.
- الألم الليلي أو ألم الراحة: قد يشير إلى التهاب أو حالات أكثر خطورة.
- الألم المزمن: يستمر لفترات طويلة، وغالبًا ما يرتبط بالتهاب المفاصل التنكسي أو تلين غضروف الرضفة.
- ألم مفاجئ وحاد: يحدث عادةً بعد إصابة حادة مثل تمزق الرباط الصليبي الأمامي أو تمزق الغضروف الهلالي.
التورم والانتفاخ
- التورم داخل المفصل (Effusion): تراكم السائل الزليلي الزائد داخل تجويف المفصل، ويشير إلى تهيج الغشاء الزليلي من صدمة أو التهاب.
- النزيف داخل المفصل (Haemarthrosis): وجود الدم داخل المفصل، وعادة ما يظهر خلال نصف ساعة من الإصابة، ويشير إلى إصابة كبيرة في الأوعية الدموية داخل المفصل (مثل تمزق الرباط الصليبي الأمامي).
- القيح داخل المفصل (Pyarthrosis): وجود القيح داخل المفصل، ويشير إلى عدوى حادة. غالبًا ما يكون مصحوبًا بألم شديد وحمى وتوعك عام.
- التورم خارج حدود المفصل: قد يشير إلى إصابات الأنسجة الرخوة، أو كسور، أو أورام، أو التهابات خارج المفصل.
- تورم موضعي (Lumps): مثل التهاب الجراب أمام الرضفي أو تحت الرضفي، أو كيس الغضروف الهلالي، أو كيس بيكر خلف الركبة.
عدم الاستقرار والشعور "بالتخلي" (Giving Way)
- عدم الاستقرار: شعور بأن الركبة "تتخلى" أو لا تستطيع تحمل الوزن، خاصة عند صعود/نزول الدرج، أو المشي على أرض غير مستوية، أو عند القيام بحركات التواء. هذا العرض شائع جدًا في إصابات الرباط الصليبي الأمامي والتمزقات الهلالية.
- الخلع الجزئي (Subluxation): شعور بأن المفصل يخرج من مكانه ثم يعود، وهو شائع في عدم استقرار الرضفة أو عدم استقرار الركبة الدوراني.
القفل (Locking)
- القفل الحقيقي: عدم القدرة على تمديد الركبة بالكامل بعد ثنيها، وكأن هناك شيئًا يعيق الحركة. غالبًا ما يكون مصحوبًا بألم حاد. هذا العرض مميز لتمزق الغضروف الهلالي (خاصة تمزق "مقبض الدلو") أو وجود أجسام سائبة داخل المفصل.
- القفل الزائف (Pseudo-locking): شعور بالتيبس أو عدم القدرة على تحريك الركبة، ولكنه لا يكون بسبب عائق ميكانيكي حقيقي.
الطقطقة أو الفرقعة (Clicking or Crepitus)
- الطقطقة: صوت أو إحساس بالنقر في المفصل أثناء الحركة. قد تكون طبيعية وغير مؤلمة، أو قد تشير إلى تمزق الغضروف الهلالي أو أجسام سائبة.
- الفرقعة (Crepitus): صوت احتكاك أو صرير، غالبًا ما يكون مؤشرًا على تآكل الغضروف المفصلي، كما يحدث في التهاب المفاصل التنكسي أو تلين غضروف الرضفة.
تحديد مدى الحركة (Range of Motion Limitation)
- فقدان التمديد الكامل: عدم القدرة على فرد الركبة بالكامل، وهو شائع في تمزقات الغضروف الهلالي، أو التهاب المفاصل، أو تقلصات العضلات.
- فقدان الثني الكامل: عدم القدرة على ثني الركبة بالكامل، وقد يكون بسبب التورم، أو الألم، أو التهاب المفاصل.
ضعف العضلات وضمورها
- ضمور العضلة الرباعية (Quadriceps Wasting): يحدث بسرعة في جميع حالات الألم والالتهاب في الركبة، وقد يؤدي إلى تفاقم عدم الاستقرار.
- ضعف التمديد: عدم القدرة على تمديد الركبة بقوة، وقد يشير إلى إصابات في آلية التمديد (مثل تمزق أوتار العضلة الرباعية أو الرباط الرضفي).
تغيرات في الجلد ودرجة الحرارة
- احمرار ودفء موضعي: يشير إلى التهاب أو عدوى.
- كدمات: تظهر بعد الصدمات الحادة وإصابات الأنسجة الرخوة أو الأربطة، ولكنها ليست شائعة في إصابات الغضروف الهلالي.
عند مواجهة أي من هذه الأعراض، خاصة إذا كانت شديدة أو مستمرة أو تؤثر على قدرتك على أداء الأنشطة اليومية، فمن الضروري استشارة الأستاذ الدكتور محمد هطيف في صنعاء. سيقوم الدكتور هطيف بإجراء فحص شامل لتحديد السبب الدقيق لأعراضك وتقديم أفضل خطة علاجية.
التشخيص الدقيق لمشاكل الركبة
يعتمد التشخيص الدقيق لمشاكل الركبة على مزيج من التاريخ المرضي المفصل، والفحص السريري الشامل، والتحقيقات الإضافية عند الضرورة. يتبع الأستاذ الدكتور محمد هطيف نهجًا منهجيًا لضمان تحديد السبب الجذري لمشكلتك.
1. التاريخ المرضي المفصل
يبدأ التشخيص بسؤال المريض عن:
* العمر والجنس: بعض الحالات أكثر شيوعًا في فئات عمرية وجنس معين (الجدول 10.1 في المصدر الإنجليزي).
* طبيعة الأعراض: متى بدأت، هل كانت مفاجئة أم تدريجية، شدتها، وما الذي يزيدها أو يخففها.
* التورم: هل تورمت الركبة؟ متى؟ وهل كان التورم مصحوبًا بألم؟ (التورم يشير إلى وجود مشكلة).
* المشاكل الميكانيكية:
* إصابة أولية: هل هناك تاريخ لإصابة محددة؟ ما هي آلية الإصابة؟ (مثل التواء، ضربة مباشرة).
* الشعور "بالتخلي": هل تشعر الركبة بعدم الاستقرار أو "تتخلى"؟ متى يحدث ذلك؟ (قد يشير إلى تمزق الرباط الصليبي أو الغضروف الهلالي).
* القفل: هل تنقفل الركبة؟ كيف تبدو وضعية القفل؟ (القفل الحقيقي يشير غالبًا إلى تمزق الغضروف الهلالي أو أجسام سائبة).
* الألم: تحديد موقع الألم بدقة (هل يمكن الإشارة إليه بإصبع واحد؟).
2. الفحص السريري الشامل
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري دقيق للركبة، يشمل:
- المعاينة (Inspection):
- التورم: ملاحظة وجود تورم داخل أو خارج حدود المفصل.
- الكتل الموضعية: البحث عن أكياس جرابية (مثل التهاب الجراب أمام الرضفي)، أو أكياس الغضروف الهلالي.
- تغير اللون والكدمات: الكدمات تشير إلى صدمة، بينما الاحمرار يشير إلى التهاب.
- علامات الجلد: الندوب من جراحات سابقة، أو علامات الصدفية.
- الجس (Palpation):
- درجة الحرارة: مقارنة حرارة الركبتين، فالدفء الموضعي يشير إلى التهاب أو عدوى.
- العضلة الرباعية: تقييم ضمور أو ضعف العضلة الرباعية.
- خط المفصل: البحث عن ألم موضعي على طول خط المفصل (شائع في إصابات الغضروف الهلالي والأربطة الجانبية).
- الحديبة الظنبوبية/الرضفة: البحث عن ألم في هذه المناطق (مثل متلازمة أوزغود-شلاتر، سيندينغ-لارسن-جوهانسون).
- الغشاء الزليلي: تقييم سماكة الغشاء الزليلي (يزداد في حالات الالتهاب).
- اختبارات التورم (Effusion Tests):
- اختبار نقر الرضفة (Patellar Tap Test): للكشف عن الانصبابات الكبيرة.
- اختبار إزاحة السائل (Fluid Displacement Test): للكشف عن الانصبابات الصغيرة.
- مدى الحركة (Movements):
- التمديد (Extension): تقييم القدرة على تمديد الركبة بالكامل (فقدان التمديد الكامل قد يشير إلى تمزق الغضروف الهلالي).
- فرط التمديد (Hyperextension - Genu Recurvatum): تقييم فرط التمديد (شائع في تمزقات الرباط الصليبي الأمامي).
- الثني (Flexion): قياس مدى الثني ومقارنته بالجانب الآخر.
- تقييم الاستقرار (Instability Assessment):
- اختبار إجهاد الفالجوس (Valgus Stress Test): لتقييم استقرار الرباط الجانبي الإنسي.
- اختبار إجهاد الفاروس (Varus Stress Test): لتقييم استقرار الرباط الجانبي الوحشي.
- اختبار الدرج الأمامي (Anterior Drawer Test): لتقييم استقرار الرباط الصليبي الأمامي (ACL).
- اختبار لاكمان (Lachman Test): يُعد الأكثر حساسية لتمزق الرباط الصليبي الأمامي.
- اختبار الدرج الخلفي (Posterior Drawer Test): لتقييم استقرار الرباط الصليبي الخلفي (PCL).
- اختبارات عدم الاستقرار الدوراني (Rotatory Instability Tests): مثل اختبار ماكنتوش (Pivot Shift Test) واختبار لوسي (Losee Pivot Shift Test) لاكتشاف عدم الاستقرار الأمامي الوحشي.
- اختبارات الغضروف الهلالي (Menisci Tests):
- مناورة ماكموراي (McMurray Manoeuvre): للكشف عن تمزقات الغضروف الهلالي الإنسي والوحشي.
- اختبار أبليه الطحن (Apley’s Grinding Test): لتقييم تمزقات الغضروف الهلالي تحت الضغط.
- اختبارات ثيسالي (Thessaly Tests): اختبارات ديناميكية لتقييم تمزقات الغضروف الهلالي تحت حمل الوزن والالتواء.
- اختبارات الرضفة (Patella Tests):
- زاوية Q (Q angle): لتقييم ميل الرضفة للانخلاع.
- جس السطح المفصلي للرضفة: للكشف عن الألم في تلين غضروف الرضفة.
- اختبار الخوف (Apprehension Test): للكشف عن ميل الرضفة للانخلاع المتكرر.
3. التحقيقات الإضافية
عندما لا يكون التشخيص واضحًا من الفحص السريري وحده، قد يطلب الأستاذ الدكتور محمد هطيف تحقيقات إضافية:
- الأشعة السينية (X-rays):
- الوضع الأمامي الخلفي والجانبي (AP and Lateral Views): لتقييم العظام، مساحة المفصل (تضييق في التهاب المفاصل)، والكسور، والنتوءات العظمية.
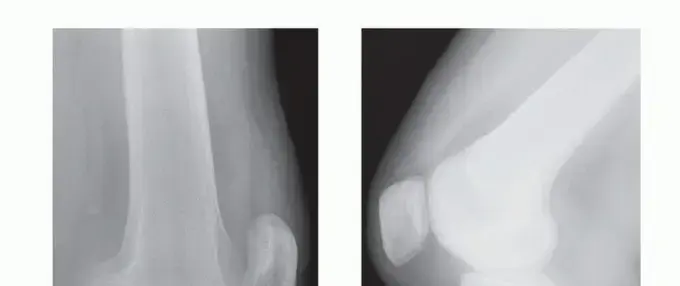
- وضع النفق (Intercondylar/Tunnel View): مفيد في تشخيص التهاب العظم والغضروف السالخ والأجسام السائبة.
- وضع خط الأفق للرضفة (Patellar Skyline View): لتقييم الرضفة ومفصل الرضفة الفخذي، واكتشاف الكسور أو تلين غضروف الرضفة.
- أشعة الإجهاد (Stress Films): تُجرى أثناء تطبيق إجهاد (فالجوس أو فاروس) لتقييم مدى استقرار الأربطة.
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك