دليلك الشامل لعلاج أورام العمود الفقري: خيارات متقدمة ورعاية متكاملة

الخلاصة الطبية السريعة: علاج أورام العمود الفقري هو عملية معقدة تتطلب نهجًا فرديًا يعتمد على نوع الورم وموقعه وحالة المريض الصحية. تتراوح الخيارات من المراقبة الدورية والعلاجات الدوائية والإشعاعية، وصولًا إلى التدخل الجراحي لاستئصال الورم وتحسين جودة الحياة.
مقدمة
تُعد أورام العمود الفقري من الحالات الطبية التي تستدعي اهتمامًا خاصًا وفهمًا عميقًا لطبيعتها وخيارات علاجها. يمكن أن تكون هذه الأورام حميدة أو خبيثة، وقد تنشأ في العمود الفقري نفسه (أورام أولية) أو تنتشر إليه من أجزاء أخرى من الجسم (أورام ثانوية أو نقائل). بغض النظر عن نوعها، فإن وجود ورم في العمود الفقري يمكن أن يؤثر بشكل كبير على جودة حياة المريض بسبب الضغط المحتمل على الحبل الشوكي والأعصاب، مما يؤدي إلى الألم، الضعف، أو حتى فقدان الوظيفة العصبية.
إن اتخاذ قرار بشأن خطة العلاج المناسبة يتطلب تقييمًا دقيقًا وشاملًا يشمل نوع الورم، حجمه، موقعه، مدى انتشاره، بالإضافة إلى الحالة الصحية العامة للمريض وتفضيلاته الشخصية. تتراوح خيارات العلاج من المراقبة الدقيقة إلى التدخلات الجراحية المعقدة، مرورًا بالعلاجات الإشعاعية والدوائية.
في هذا الدليل الشامل، سنتناول كل ما يتعلق بأورام العمود الفقري، بدءًا من التشريح الأساسي للعمود الفقري، مرورًا بالأسباب والأعراض، وصولًا إلى أساليب التشخيص والعلاج المتطورة. كما سنسلط الضوء على دور الرعاية المتكاملة والتعافي بعد العلاج. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف مرجعًا رائدًا في مجال جراحة العمود الفقري والأورام، بخبرته الواسعة ونهجه المبتكر في تقديم أفضل حلول الرعاية للمرضى، مما يضمن تقييمًا دقيقًا وخطط علاج مخصصة تحقق أفضل النتائج الممكنة.
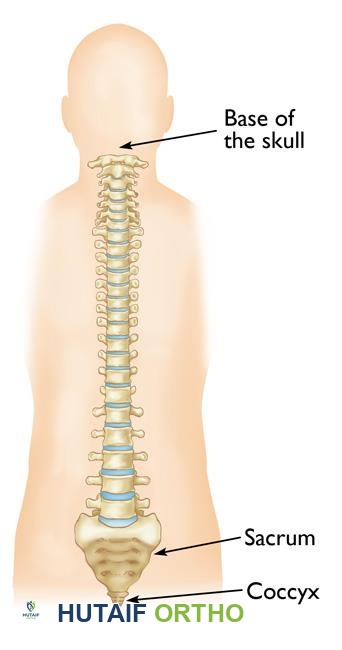
التشريح الأساسي للعمود الفقري وعلاقته بالأورام
لفهم أورام العمود الفقري وتأثيراتها، من الضروري الإلمام بالتركيب التشريحي المعقد لهذه المنطقة الحيوية من الجسم. العمود الفقري ليس مجرد مجموعة من العظام، بل هو هيكل معقد يحمي الحبل الشوكي والأعصاب، ويدعم وزن الجسم، ويتيح الحركة.
يتكون العمود الفقري من 33 فقرة عظمية، مقسمة إلى مناطق رئيسية:
*
الفقرات العنقية (7 فقرات):
في الرقبة، وتسمح بحركة الرأس.
*
الفقرات الصدرية (12 فقرة):
في الجزء العلوي من الظهر، وتتصل بالأضلاع.
*
الفقرات القطنية (5 فقرات):
في الجزء السفلي من الظهر، وتحمل معظم وزن الجسم.
*
الفقرات العجزية (5 فقرات ملتحمة):
تشكل عظم العجز في الحوض.
*
الفقرات العصعصية (4 فقرات ملتحمة):
تشكل عظم العصعص.
بين كل فقرة وأخرى (باستثناء العجز والعصعص) توجد أقراص بين فقرية تعمل كممتص للصدمات وتسمح بالمرونة. داخل العمود الفقري، يمتد الحبل الشوكي ، وهو حزمة من الأعصاب التي تربط الدماغ ببقية الجسم، وتنقل الإشارات الحسية والحركية. تخرج من الحبل الشوكي الأعصاب الشوكية عبر فتحات صغيرة بين الفقرات لتصل إلى أجزاء مختلفة من الجسم.
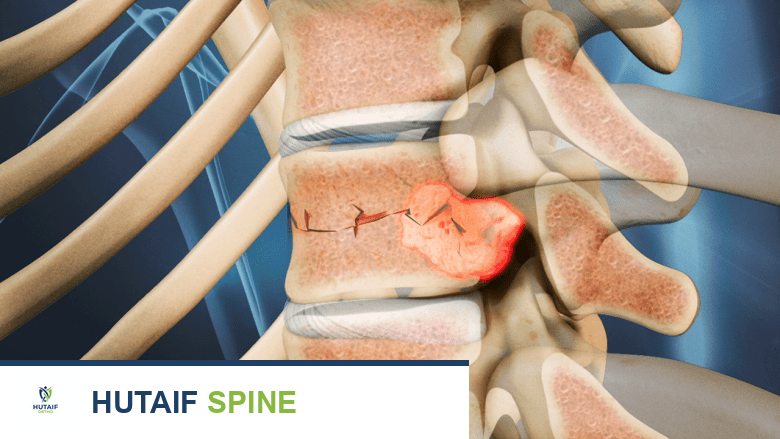
أنواع الأورام حسب الموقع التشريحي:
يمكن أن تنشأ أورام العمود الفقري في أي من هذه المكونات، وتصنف عادة بناءً على موقعها بالنسبة للحبل الشوكي:
- الأورام داخل النخاع (Intramedullary Tumors): تنمو داخل نسيج الحبل الشوكي نفسه. هذه الأورام نادرة نسبيًا وغالبًا ما تكون صعبة الاستئصال دون التأثير على الوظيفة العصبية.
- الأورام خارج النخاع داخل الجافية (Intradural-Extramedullary Tumors): تنمو خارج الحبل الشوكي ولكن داخل الغشاء الواقي المحيط به والذي يسمى "الجافية". هذه الأورام غالبًا ما تكون حميدة وأكثر شيوعًا من الأورام داخل النخاع، مثل الأورام السحائية والأورام الشفانية.
- الأورام خارج الجافية (Extradural Tumors): تنمو خارج الغشاء الجافي، وغالبًا ما تنشأ في الفقرات العظمية نفسها أو في الأنسجة المحيطة بها. هذه الفئة هي الأكثر شيوعًا، وغالبًا ما تكون أورامًا ثانوية (نقائل) تنتشر من سرطانات في أجزاء أخرى من الجسم (مثل الرئة، الثدي، البروستاتا).
فهم هذه التفاصيل التشريحية يساعد الأستاذ الدكتور محمد هطيف وفريقه على تحديد النهج الأمثل للتشخيص والعلاج، حيث أن موقع الورم يلعب دورًا حاسمًا في تحديد الأعراض، خيارات الجراحة، والمخاطر المحتملة.
الأسباب وعوامل الخطر المرتبطة بأورام العمود الفقري
على الرغم من التقدم في الطب، فإن السبب الدقيق لمعظم أورام العمود الفقري الأولية (التي تنشأ في العمود الفقري نفسه) لا يزال غير مفهوم تمامًا. ومع ذلك، هناك بعض العوامل التي يُعتقد أنها تزيد من خطر الإصابة، بالإضافة إلى الأسباب الواضحة للأورام الثانوية (النقائل).
1. الأورام الأولية في العمود الفقري:
تُعد الأورام الأولية نادرة نسبيًا، وغالبًا ما تنشأ بشكل عشوائي. في بعض الحالات، قد تكون مرتبطة بمتلازمات وراثية معينة:
- الورم العصبي الليفي من النوع 2 (Neurofibromatosis Type 2): اضطراب وراثي يسبب نمو أورام حميدة على الأنسجة العصبية، بما في ذلك الحبل الشوكي.
- مرض فون هيبل-لينداو (Von Hippel-Lindau Disease): اضطراب وراثي نادر يمكن أن يؤدي إلى أورام حميدة في الدماغ والحبل الشوكي والكلى وأعضاء أخرى.
بخلاف هذه المتلازمات الوراثية، لا توجد عوامل خطر بيئية أو سلوكية محددة معروفة تزيد بشكل مباشر من خطر الإصابة بالأورام الأولية للعمود الفقري.
2. الأورام الثانوية (النقائل) في العمود الفقري:
تُعد الأورام الثانوية أكثر شيوعًا بكثير من الأورام الأولية. تحدث هذه الأورام عندما تنتشر الخلايا السرطانية من ورم أصلي (أولي) في جزء آخر من الجسم إلى العمود الفقري عبر مجرى الدم أو الجهاز اللمفاوي.
-
أنواع السرطانات التي تنتشر عادة إلى العمود الفقري:
- سرطان الرئة
- سرطان الثدي
- سرطان البروستاتا
- سرطان الكلى
- سرطان الغدة الدرقية
- الورم الميلانيني (سرطان الجلد)
- الورم الليمفاوي (Lymphoma)
- الورم النقوي المتعدد (Multiple Myeloma)
3. عوامل الخطر المحتملة الأخرى (قيد الدراسة):
- التعرض للإشعاع: في حالات نادرة، قد يرتبط التعرض المسبق للعلاج الإشعاعي لسرطانات أخرى بزيادة طفيفة في خطر الإصابة بأورام جديدة، على الرغم من أن الفائدة من العلاج الإشعاعي تفوق بكثير هذا الخطر المحتمل.
- ضعف الجهاز المناعي: قد يكون الأشخاص الذين يعانون من ضعف في الجهاز المناعي (بسبب أمراض أو أدوية) أكثر عرضة للإصابة بأنواع معينة من الأورام.
من المهم ملاحظة أن وجود عامل خطر لا يعني بالضرورة الإصابة بالورم، وأن العديد من الأشخاص الذين لا يملكون أي عوامل خطر معروفة قد يصابون به. يحرص الأستاذ الدكتور محمد هطيف على أخذ التاريخ المرضي الكامل للمريض وعوامل الخطر المحتملة في الاعتبار عند تقييم أي حالة مشتبه بها، لضمان تشخيص دقيق وخطة علاج شاملة.
الأعراض والعلامات التحذيرية لأورام العمود الفقري
تعتمد أعراض أورام العمود الفقري بشكل كبير على موقع الورم، حجمه، ومعدل نموه، بالإضافة إلى ما إذا كان يضغط على الحبل الشوكي أو الأعصاب المحيطة. في بعض الحالات، قد لا تظهر أي أعراض في المراحل المبكرة، خاصة مع الأورام الحميدة بطيئة النمو. ومع ذلك، عندما تبدأ الأعراض بالظهور، فإنها غالبًا ما تتطور تدريجيًا وتزداد سوءًا بمرور الوقت.
الأعراض الشائعة لأورام العمود الفقري:
-
الألم:
- ألم الظهر أو الرقبة: هذا هو العرض الأكثر شيوعًا. قد يكون الألم موضعيًا في منطقة الورم، أو ينتشر إلى الذراعين أو الساقين أو الصدر أو البطن.
- ألم يزداد سوءًا في الليل: غالبًا ما يكون ألم الورم أسوأ عند الاستلقاء أو في الليل، وقد لا يتحسن بالراحة.
- ألم لا يستجيب للعلاجات التقليدية: الألم الذي لا يزول بمسكنات الألم المعتادة أو العلاج الطبيعي قد يكون مؤشرًا.
- ألم يزداد سوءًا مع النشاط: قد يزداد الألم عند السعال، العطس، أو الإجهاد.
-
الضعف أو الخدر:
- ضعف العضلات: قد يشعر المريض بضعف في الذراعين أو الساقين أو كليهما، مما يؤثر على المشي، رفع الأشياء، أو أداء المهام اليومية.
- التنميل أو الخدر: فقدان الإحساس أو الشعور بالوخز أو "الدبابيس والإبر" في الأطراف.
- صعوبة في التوازن أو المشي: قد يؤدي الضغط على الحبل الشوكي إلى صعوبة في التنسيق والمشي بشكل غير مستقر.
-
مشاكل في الوظائف العصبية:
- تغيرات في وظيفة الأمعاء أو المثانة: مثل سلس البول أو البراز، أو صعوبة في التبول أو التبرز. هذه علامة خطيرة تتطلب عناية طبية فورية.
- فقدان الإحساس بالحرارة أو البرودة: في مناطق معينة من الجسم.
- تشوهات العمود الفقري: مثل الجنف (انحناء جانبي للعمود الفقري) إذا كان الورم كبيرًا بما يكفي للتأثير على بنية الفقرات.
-
أعراض أخرى:
- فقدان الوزن غير المبرر: خاصة في حالات الأورام الخبيثة.
- الحمى أو التعرق الليلي: في بعض الأحيان، خاصة مع الأورام السرطانية.
متى يجب زيارة الطبيب؟
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كانت مستمرة، تزداد سوءًا، أو تؤثر على جودة حياتك، فمن الضروري استشارة طبيب متخصص. يُشدد
الأستاذ الدكتور محمد هطيف
على أهمية التشخيص المبكر، حيث يمكن أن يؤدي التدخل في الوقت المناسب إلى نتائج أفضل بكثير ويمنع تفاقم الضرر العصبي. لا تتردد في طلب المشورة الطبية إذا كانت لديك مخاوف بشأن صحة عمودك الفقري.
تشخيص أورام العمود الفقري: خطوات دقيقة لتقييم شامل
يُعد التشخيص الدقيق لأورام العمود الفقري حجر الزاوية في وضع خطة علاج فعالة. يتطلب الأمر نهجًا متعدد الأوجه يجمع بين الفحص السريري الشامل والتصوير المتقدم، وفي بعض الأحيان، أخذ عينة من الورم (خزعة). يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في تشخيص هذه الحالات المعقدة، مستخدمًا أحدث التقنيات لضمان تقييم شامل.
1. التاريخ الطبي والفحص السريري:
*
التاريخ الطبي:
يبدأ الطبيب بسؤال المريض عن الأعراض التي يعاني منها، متى بدأت، كيف تطورت، وما إذا كان هناك تاريخ عائلي لأمراض معينة أو سرطانات سابقة.
*
الفحص العصبي:
يقوم الطبيب بتقييم قوة العضلات، ردود الأفعال (المنعكسات)، الإحساس (اللمس، الألم، الحرارة)، والتوازن والمشية. هذا يساعد على تحديد ما إذا كان هناك ضغط على الحبل الشوكي أو الأعصاب، ومستوى الإصابة المحتمل.
*
فحص العمود الفقري:
يتم فحص العمود الفقري للبحث عن أي تشوهات، مناطق مؤلمة عند اللمس، أو تغيرات في الانحناء الطبيعي.
2. دراسات التصوير المتقدمة:
تُعد تقنيات التصوير ضرورية لتحديد موقع الورم، حجمه، علاقته بالهياكل المحيطة، وما إذا كان قد انتشر.
- التصوير بالرنين المغناطيسي (MRI): هو الفحص الأكثر تفصيلاً ودقة لأورام العمود الفقري. يستخدم موجات الراديو ومجالًا مغناطيسيًا لإنشاء صور مفصلة للحبل الشوكي، الأعصاب، والأنسجة الرخوة المحيطة. غالبًا ما يتم حقن صبغة تباين لزيادة وضوح الورم.
- التصوير المقطعي المحوسب (CT Scan): يستخدم الأشعة السينية لإنشاء صور مقطعية مفصلة للعظام. يكون مفيدًا لتقييم التغيرات العظمية التي قد يسببها الورم، مثل تآكل الفقرات أو كسورها.
- تصوير النخاع (Myelogram): في بعض الحالات، قد يتم حقن صبغة تباين في السائل الدماغي الشوكي ثم يتم إجراء أشعة سينية أو تصوير مقطعي. هذا يساعد على إظهار أي ضغط على الحبل الشوكي أو الأعصاب.
- التصوير المقطعي بالإصدار البوزيتروني (PET Scan): يستخدم للكشف عن الخلايا السرطانية النشطة في الجسم وتحديد ما إذا كان الورم قد انتشر إلى العمود الفقري من مكان آخر، أو ما إذا كان الورم الأولي قد انتشر إلى أماكن أخرى.
- الأشعة السينية (X-rays): قد تُستخدم كفحص أولي للكشف عن أي تغيرات عظمية كبيرة، ولكنها أقل دقة في رؤية الأورام الصغيرة أو الأورام التي تؤثر على الأنسجة الرخوة.
3. الخزعة (Biopsy):
إذا أظهرت الفحوصات التصويرية وجود ورم، فإن الخزعة هي الطريقة الوحيدة المؤكدة لتحديد ما إذا كان الورم حميدًا أم خبيثًا، وتحديد نوعه الدقيق.
*
خزعة بالإبرة (Needle Biopsy):
يتم إدخال إبرة رفيعة عبر الجلد إلى الورم بتوجيه من الأشعة السينية أو التصوير المقطعي لأخذ عينة من الأنسجة.
*
خزعة جراحية مفتوحة (Open Surgical Biopsy):
في بعض الحالات، قد يتطلب الأمر إجراء جراحة صغيرة لأخذ عينة أكبر من الورم.
بعد جمع كل هذه المعلومات، يقوم الأستاذ الدكتور محمد هطيف بتقييم شامل للحالة ويناقش مع المريض وأسرته خيارات العلاج المتاحة، مع الأخذ في الاعتبار جميع الجوانب لتقديم أفضل رعاية ممكنة.
علاج أورام العمود الفقري: نهج شامل ومخصص
يعتمد علاج أورام العمود الفقري بشكل كبير على عدة عوامل حاسمة، بما في ذلك نوع الورم (حميد أم خبيث)، موقعه الدقيق، حجمه، ما إذا كان يضغط على الحبل الشوكي أو الأعصاب، والحالة الصحية العامة للمريض، بالإضافة إلى تفضيلاته الشخصية. يُعد الأستاذ الدكتور محمد هطيف في صنعاء خبيرًا رائدًا في تقييم هذه العوامل ووضع خطة علاج مخصصة لكل مريض، مع التركيز على تحقيق أفضل النتائج الممكنة والحفاظ على جودة الحياة.
تتراوح خيارات العلاج من المراقبة الدقيقة إلى التدخلات الجراحية المعقدة، وغالبًا ما يتم استخدام مزيج من العلاجات المختلفة.
العلاجات غير الجراحية لأورام العمود الفقري
قد تُستخدم العلاجات غير الجراحية بمفردها، أو بالاشتراك مع الجراحة، أو في الحالات التي لا تكون فيها الجراحة خيارًا مناسبًا.
1. المراقبة والانتظار (Watching and Waiting)
في بعض الحالات النادرة، قد يتم اكتشاف ورم في العمود الفقري بالصدفة دون أن يسبب أي أعراض. إذا كان الورم حميدًا وبطيء النمو ولا يسبب أي مشاكل عصبية، فقد يوصي
الأستاذ الدكتور محمد هطيف
بالمراقبة الدورية باستخدام فحوصات التصوير (مثل الرنين المغناطيسي) كل بضعة أشهر للتأكد من أنه لا ينمو بسرعة. إذا بدأت الأعراض في الظهور أو تغير حجم الورم، يمكن بدء العلاج في حينه.
2. العلاج الإشعاعي (Radiation Therapy)
يهدف العلاج الإشعاعي إلى تدمير الخلايا السرطانية أو تقليص حجم الورم باستخدام حزم عالية الطاقة.
- العلاج الإشعاعي الخارجي (External Beam Radiation Therapy - EBRT): يتضمن استخدام جهاز لإرسال حزمة من الإشعاع إلى الجسم لاستهداف الورم. يُستخدم غالبًا بعد جراحة الورم لتدمير أي خلايا ورمية متبقية، أو في الحالات التي يُعتبر فيها الورم غير قابل للجراحة، أو لتقليص حجم الورم قبل الجراحة.
- الجراحة الإشعاعية التجسيمية (Stereotactic Radiosurgery - SRS): شكل متقدم من العلاج الإشعاعي يتضمن إرسال حزم متعددة من الإشعاع من زوايا مختلفة. تكمن الفكرة في الحفاظ على أكبر قدر ممكن من الأنسجة السليمة مع استهداف الورم بدقة عالية. تكون كل حزمة إشعاعية فردية ذات طاقة منخفضة، ولكن تتلاقى هذه الحزم العديدة منخفضة الطاقة عند الورم لتكثيف تأثيرها هناك.
3. الأدوية (Medications)
يمكن أن تكون الأدوية جزءًا مهمًا من خطة العلاج، سواء لعلاج الورم مباشرة أو لتخفيف الأعراض.
- الكورتيكوستيرويدات (Corticosteroids): مثل الديكساميثازون، قد توصف للمساعدة في تقليل الالتهاب والتورم حول الورم، مما يقلل الضغط على الحبل الشوكي والأعصاب وقد يقلل من حجم الورم مؤقتًا.
-
مسكنات الألم (Pain Medications):
تساعد في تخفيف الألم الناجم عن الورم. تشمل الأمثلة:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين، لتقليل الالتهاب والألم.
- مسكنات الألم العصبية: مثل الجابابنتين أو البريجابالين، التي تستهدف الألم العصبي.
- المسكنات الأفيونية: قد توصف للألم الشديد، ولكن بحذر بسبب خطر الإدمان.
- أدوية العلاج الكيميائي (Chemotherapy Drugs): تُعطى عن طريق الوريد أو الفم، وتستهدف الخلايا السرطانية في جميع أنحاء الجسم. بينما لم يثبت أن العلاج الكيميائي يستهدف بشكل خاص أورام الحبل الشوكي الأولية، إلا أنه قد يُعتبر جزءًا من خطة علاج شاملة للسرطان، خاصة في حالات الأورام الثانوية المنتشرة.
- أدوية العلاج المناعي (Immunotherapy Drugs): علاج أحدث ولا يزال قيد الدراسة، يهدف إلى تحفيز الجهاز المناعي لمهاجمة الخلايا غير الطبيعية. تشير بعض الأدلة إلى أن العلاج المناعي قادر على تقليص أورام العمود الفقري، ولكن هناك حاجة إلى مزيد من البحث.
- التجارب السريرية (Clinical Trials): قد يكون بعض المرضى مؤهلين للمشاركة في التجارب السريرية التي تختبر أدوية تجريبية جديدة لعلاج أورام العمود الفقري.
4. الرعاية التلطيفية (Palliative Care)
عندما يتطور ورم العمود الفقري نتيجة لسرطان متقدم، أو بالتزامن مع مشاكل صحية خطيرة أخرى، قد تكون الرعاية التلطيفية هي الخيار الأنسب. تركز الرعاية التلطيفية على إدارة الألم باستخدام الأدوية والحفاظ على راحة المريض قدر الإمكان، بهدف تحسين جودة حياته بدلاً من علاج الورم نفسه.
الجراحة لأورام العمود الفقري
تُعد الجراحة خيارًا رئيسيًا للعديد من أورام العمود الفقري، خاصة تلك التي تسبب ضغطًا على الحبل الشوكي أو الأعصاب، أو الأورام التي يمكن استئصالها بالكامل. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في إجراء جراحات العمود الفقري المعقدة، مستخدمًا أحدث التقنيات لضمان أقصى درجات الأمان والفعالية.
أهداف الجراحة الرئيسية:
- إزالة الورم بالكامل (أو أكبر قدر ممكن منه): الهدف الأساسي هو استئصال أكبر جزء ممكن من الورم لتقليل الضغط على الهياكل العصبية.
- الحفاظ على الوظيفة العصبية: يسعى الجراح للحفاظ على وظيفة الحبل الشوكي والأعصاب أو تحسينها بعد الجراحة.
- الحفاظ على استقرار العمود الفقري: قد تتطلب إزالة الورم إزالة جزء من الفقرة، مما قد يؤثر على استقرار العمود الفقري. في هذه الحالات، قد يتم استخدام تقنيات التثبيت (مثل الصفائح والمسامير) لاستعادة الاستقرار.
تقنيات الجراحة المتاحة:
تتوفر العديد من التقنيات الجراحية، اعتمادًا على نوع ورم العمود الفقري وموقعه.
- استئصال الصفيحة الفقرية (Laminectomy): تُعد هذه إحدى أكثر العمليات شيوعًا لأورام الحبل الشوكي. تتضمن إزالة الجزء الخلفي من الفقرة (الصفيحة الفقرية) بالإضافة إلى النتوء الشوكي للوصول إلى الحبل الشوكي والورم.
- استئصال الورم المباشر (Tumor Resection): إزالة الورم نفسه، مع محاولة الحفاظ على الأنسجة العصبية السليمة المحيطة.
- تقنيات الجراحة طفيفة التوغل (Minimally Invasive Surgery): في بعض الحالات، يمكن إجراء الجراحة من خلال شقوق صغيرة باستخدام أدوات خاصة وكاميرات، مما يقلل من فترة التعافي والألم بعد الجراحة. الأستاذ الدكتور محمد هطيف رائد في استخدام هذه التقنيات المتقدمة عندما تكون مناسبة.
- جراحة تثبيت العمود الفقري (Spinal Fusion): إذا كانت إزالة الورم تتطلب إزالة جزء كبير من الفقرة، فقد تكون هناك حاجة لإجراء تثبيت للعمود الفقري باستخدام قضبان ومسامير لضمان الاستقرار ومنع المزيد من الضرر.
ما بعد الجراحة:
إذا تبقى أي جزء من الورم بعد الجراحة، فقد يتم علاجه بالإشعاع أو، بشكل أقل شيوعًا، بالعلاج الكيميائي. بعد جراحة ورم العمود الفقري، قد يستغرق الأمر بعض الوقت حتى تتعافى الأعصاب. عادة ما يساعد إعادة التأهيل والعلاج الطبيعي بمرور الوقت على تحسين الوظيفة العصبية للمريض.
قبل الموافقة على أي خطة علاج، من المهم أن يشرح الأستاذ الدكتور محمد هطيف للمريض الفوائد والمخاطر المحتملة، وما إذا كانت هناك خيارات علاج أخرى يمكن أخذها في الاعتبار. يتم دائمًا اتخاذ القرارات بالتشاور الكامل مع المريض وأسرته.
التعافي وإعادة التأهيل بعد علاج أورام العمود الفقري
يُعد التعافي من علاج أورام العمود الفقري عملية متعددة المراحل تتطلب صبرًا والتزامًا. يختلف مسار التعافي بشكل كبير من مريض لآخر، اعتمادًا على نوع العلاج الذي تلقاه، حجم الورم وموقعه، مدى الضرر العصبي قبل العلاج، والحالة الصحية العامة للمريض. يلتزم الأستاذ الدكتور محمد هطيف بتقديم رعاية شاملة لا تتوقف عند انتهاء العلاج، بل تمتد لتشمل مرحلة التعافي وإعادة التأهيل لضمان أفضل جودة حياة ممكنة للمريض.
1. التعافي بعد الجراحة:
*
إدارة الألم:
بعد الجراحة، قد يشعر المريض بالألم في موقع الشق الجراحي. سيتم وصف مسكنات الألم للتحكم في هذا الألم.
*
المراقبة العصبية:
يتم
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك