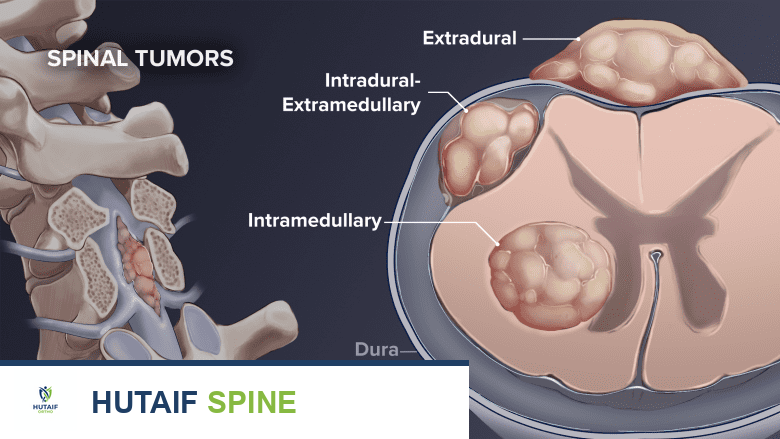
ورم الحبلي العجزي: دليل شامل للتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
ورم الحبلي العجزي هو ورم نادر يصيب عظم العجز في العمود الفقري. يتطلب تشخيصًا دقيقًا باستخدام التصوير المتقدم (الأشعة السينية، CT، MRI) وخزعة، وعلاجه الأساسي هو الاستئصال الجراحي الشامل يليه العلاج الإشعاعي بالبروتونات، لتحقيق أفضل النتائج والوقاية من النكس.
الخلاصة الطبية السريعة: ورم الحبلي العجزي هو ورم نادر يصيب عظم العجز في العمود الفقري. يتطلب تشخيصًا دقيقًا باستخدام التصوير المتقدم (الأشعة السينية، CT، MRI) وخزعة، وعلاجه الأساسي هو الاستئصال الجراحي الشامل يليه العلاج الإشعاعي بالبروتونات، لتحقيق أفضل النتائج والوقاية من النكس.
مقدمة عن ورم الحبلي العجزي
يُعد ورم الحبلي العجزي (Sacral Chordoma) أحد الأورام العظمية النادرة والمعقدة التي تنشأ في عظم العجز (Sacrum)، وهو الجزء السفلي من العمود الفقري الواقع فوق العصعص. على الرغم من ندرته، إلا أنه يمثل تحديًا كبيرًا في التشخيص والعلاج نظرًا لموقعه الحساس وقربه من الأعصاب والأوعية الدموية الحيوية. يتطلب التعامل مع هذا النوع من الأورام خبرة طبية عالية وتخطيطًا دقيقًا لضمان أفضل النتائج للمرضى.
ما هو ورم الحبلي العجزي
ورم الحبلي هو ورم بطيء النمو ولكنه خبيث (سرطاني) ينشأ من بقايا الحبل الظهري (Notochord)، وهو بنية جنينية تتطور لاحقًا لتشكل العمود الفقري. يصيب ورم الحبلي العجزي عظم العجز في حوالي 50-60% من الحالات، بينما يمكن أن يصيب قاعدة الجمجمة أو أجزاء أخرى من العمود الفقري. يتميز هذا الورم بقدرته على التسلل إلى الأنسجة المحيطة والعودة محليًا حتى بعد الاستئصال الجراحي، مما يجعله يتطلب نهجًا علاجيًا عدوانيًا وشاملاً.
أهمية التشخيص المبكر والعلاج
نظرًا للطبيعة التدريجية لأعراض ورم الحبلي العجزي، غالبًا ما يتم تشخيصه في مراحل متأخرة، مما يزيد من صعوبة العلاج ويؤثر على النتائج. إن التشخيص المبكر والدقيق أمر بالغ الأهمية لتحديد حجم الورم وامتداده بدقة، وتخطيط العلاج المناسب الذي غالبًا ما يتضمن الاستئصال الجراحي الشامل. كلما تم اكتشاف الورم مبكرًا، زادت فرص تحقيق استئصال كامل وتقليل مخاطر النكس المحلي.
دور الأستاذ الدكتور محمد هطيف في علاج أورام العجز
في مدينة صنعاء، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، من أبرز الخبراء في التعامل مع الحالات المعقدة مثل ورم الحبلي العجزي. بفضل خبرته الواسعة في جراحة أورام العظام والعمود الفقري، يتبع الدكتور هطيف أحدث البروتوكولات العالمية في التشخيص الدقيق وتخطيط العلاج، مع التركيز على النهج متعدد التخصصات الذي يضمن تقديم رعاية شاملة للمرضى. يهدف الدكتور هطيف وفريقه إلى تحقيق الاستئصال الكامل للورم قدر الإمكان، مع الحفاظ على الوظائف العصبية الحيوية وتحسين جودة حياة المريض.
التشريح الوظيفي لعظم العجز
لفهم طبيعة ورم الحبلي العجزي وتأثيراته، من الضروري الإلمام بالتشريح الأساسي لعظم العجز والأعصاب المحيطة به.
موقع ووظيفة العجز
العجز (Sacrum) هو عظم كبير ومثلث الشكل يقع في قاعدة العمود الفقري، بين الفقرة القطنية الخامسة (L5) والعصعص. يتكون من خمس فقرات عجزية (S1-S5) ملتحمة معًا. يشكل العجز جزءًا أساسيًا من الحوض، حيث يتصل بعظام الحرقفة (Ilium) لتكوين المفصل العجزي الحرقفي (Sacroiliac Joint)، الذي يلعب دورًا حيويًا في نقل وزن الجسم إلى الأطراف السفلية وتوفير الثبات للحوض.
الأعصاب الشوكية المتأثرة
يمر عبر العجز مجموعة من الأعصاب الشوكية العجزية (S1-S5) التي تخرج من القناة العجزية عبر فتحات تسمى الثقوب العجزية (Sacral Foramina). هذه الأعصاب مسؤولة عن وظائف حيوية متعددة، بما في ذلك:
*
الأعصاب S1-S2:
تساهم في قوة عضلات الطرف السفلي (مثل قوة الكاحل والقدم) والإحساس في الجزء الخلفي من الفخذ والساق والقدم.
*
الأعصاب S3-S4-S5:
تتحكم في وظائف الأمعاء والمثانة، والإحساس في منطقة الشرج والعجان، والوظيفة الجنسية.
نظرًا لقرب ورم الحبلي العجزي من هذه الأعصاب الحيوية، فإن تمدد الورم قد يؤدي إلى ضغط عليها، مما يسبب مجموعة واسعة من الأعراض العصبية التي تؤثر بشكل كبير على جودة حياة المريض.
أسباب وعوامل خطر ورم الحبلي العجزي
ورم الحبلي العجزي هو ورم نادر، ولا تزال أسبابه الدقيقة غير مفهومة بالكامل. ومع ذلك، هناك بعض النظريات وعوامل الخطر المحتملة التي تم تحديدها.
الأسباب المحتملة
يُعتقد أن ورم الحبلي ينشأ من بقايا الحبل الظهري (Notochord)، وهو هيكل جنيني مؤقت يلعب دورًا في تطور العمود الفقري. عادةً ما تتراجع هذه البقايا وتختفي بعد الولادة، ولكن في بعض الحالات، قد تستمر هذه الخلايا وتتحول إلى ورم حبلي.
*
الطفرات الجينية:
أظهرت الأبحاث أن حوالي 95% من أورام الحبلي مرتبطة بطفرة جينية في جين يسمى "Brachyury". هذا الجين يلعب دورًا حاسمًا في تطور الحبل الظهري، وقد يؤدي خلله إلى نمو الورم.
*
العوامل الوراثية:
في حالات نادرة جدًا، يمكن أن يكون هناك استعداد وراثي لورم الحبلي، حيث توجد حالات عائلية متوارثة. ومع ذلك، فإن معظم الحالات تكون متفرقة (غير وراثية).
عوامل الخطر المعروفة
- العمر: يصيب ورم الحبلي العجزي عادةً البالغين في منتصف العمر وكبار السن، ويكون الذروة في الفئة العمرية 50-70 عامًا.
- الجنس: لوحظ أن ورم الحبلي العجزي أكثر شيوعًا بين الرجال مقارنة بالنساء، بنسبة تقارب 2:1.
- الموقع: يعتبر العجز الموقع الأكثر شيوعًا لورم الحبلي، يليه قاعدة الجمجمة ثم أجزاء أخرى من العمود الفقري.
من المهم التأكيد على أن وجود عامل خطر لا يعني بالضرورة الإصابة بالمرض، وأن العديد من الأشخاص المصابين بورم الحبلي العجزي لا يمتلكون أي عوامل خطر واضحة.
أعراض ورم الحبلي العجزي وعلاماته
تتطور أعراض ورم الحبلي العجزي عادةً ببطء وتدريجيًا على مدى أشهر أو حتى سنوات، مما قد يؤدي إلى تأخر التشخيص. تتراوح الأعراض من الألم الموضعي إلى المشاكل العصبية المعقدة.
الألم في منطقة العجز
- البداية التدريجية: يبدأ الألم عادةً بشكل خفي، كألم خفيف ومبهم ومتركز في منطقة الأرداف أو أسفل الظهر.
- التفاقم التدريجي: مع مرور الوقت (غالبًا على مدى 6 أشهر أو أكثر)، يصبح الألم مستمرًا وأكثر شدة.
- الألم الإشعاعي (اعتلال الجذور): قد يمتد الألم إلى الجزء الخلفي من الفخذين بشكل ثنائي، مما يشير إلى انضغاط الأعصاب الشوكية S1-S2.
- العوامل المؤثرة: يزداد الألم سوءًا مع الجلوس أو الوقوف لفترات طويلة، وقد لا يستجيب بشكل جيد لمسكنات الألم الشائعة مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) أو الباراسيتامول.
الأعراض العصبية
نظرًا لقرب الورم من الأعصاب العجزية، قد تظهر أعراض عصبية مهمة:
*
ضعف العضلات:
قد يلاحظ المريض ضعفًا خفيفًا في عضلات الكاحل أو القدم، مما يؤثر على المشي.
*
تغيرات الحسية:
قد يشعر المريض بتنميل أو خدر أو ضعف في الإحساس باللمس والوخز في مناطق معينة من الأطراف السفلية (مناطق الجلد التي تغذيها الأعصاب S1 و S2).
*
مشاكل الأمعاء والمثانة:
هذه من الأعراض الحاسمة التي تشير إلى انضغاط الأعصاب السفلية (S3-S4-S5). قد يعاني المريض من:
*
الإمساك الجديد:
صعوبة في إخراج البراز لم تكن موجودة من قبل.
*
تردد البول:
صعوبة في بدء التبول أو الشعور بعدم إفراغ المثانة بالكامل.
*
سلس البول أو البراز (في الحالات المتقدمة):
فقدان السيطرة على وظائف المثانة أو الأمعاء.
*
ضعف الانتصاب:
قد يؤثر الورم على الوظيفة الجنسية لدى الرجال.
الأعراض الجهازية
- فقدان الوزن غير المبرر: قد يلاحظ المريض فقدانًا غير مقصود للوزن (مثل 5 كيلوغرامات خلال عام)، غالبًا ما يُعزى إلى نقص الشهية بسبب الألم المزمن.
- التعب العام: الشعور بالإرهاق المستمر.
الفحص السريري
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري دقيق لتقييم الأعراض وتحديد مدى تأثير الورم:
*
المعاينة العامة:
ملاحظة أي علامات واضحة للألم، طريقة المشي (مشية مضادة للألم)، أو تغيرات في الجلد.
*
الجس:
لمس منطقة العجز لتحديد مناطق الألم، وقد يشعر الطبيب بوجود كتلة عميقة وغير متحركة أمام العجز أثناء الفحص الشرجي، مما يؤكد الاشتباه بوجود مكون أمامي للورم.
*
تقييم حركة العمود الفقري:
فحص مدى حركة العمود الفقري القطني والحوض.
*
الفحص العصبي:
*
القوة العضلية:
اختبار قوة عضلات الأطراف السفلية.
*
الإحساس:
تقييم حساسية الجلد في مناطق تغذية الأعصاب المختلفة.
*
المنعكسات:
فحص المنعكسات الوترية العميقة (مثل منعكس وتر أخيل).
*
توتر العضلة العاصرة:
تقييم توتر العضلة العاصرة الشرجية ومنعكس البصلة الكهفية، وهي مؤشرات هامة لوظيفة الأعصاب S3-S5.
تشير هذه النتائج مجتمعة إلى وجود آفة تشغل حيزًا وتؤثر على جذور الأعصاب العجزية السفلية.
تشخيص ورم الحبلي العجزي بالصور والفحوصات
يعتمد التشخيص الدقيق لورم الحبلي العجزي على مجموعة شاملة من الفحوصات التصويرية والنسيجية، والتي يوجهها الأستاذ الدكتور محمد هطيف لتحديد طبيعة الورم وامتداده.
الأشعة السينية
تُعد الأشعة السينية (Plain Radiographs) الخطوة الأولى في التقييم. تُظهر صور الأشعة السينية للعجز والحوض عادةً:
*
آفة محللة للعظم (Lytic Lesion):
منطقة من تدمير العظم، غالبًا ما تكون متوسعة.
*
تآكل القشرة العظمية:
قد يظهر تدمير في الطبقة الخارجية للعظم، مع وجود كتلة أنسجة رخوة بارزة إلى الأمام.
*
غياب التكلس:
عادةً ما لا تحتوي أورام الحبلي على تكلسات داخلية واضحة، وهو ما قد يساعد في تمييزها عن بعض أورام العجز الأخرى.
التصوير المقطعي المحوسب CT
يُعد التصوير المقطعي المحوسب (CT Scan) ضروريًا لتحديد التفاصيل الدقيقة للبنية العظمية وامتداد الورم:
*
تحديد مدى تدمير العظم:
يوفر صورًا مفصلة لتآكل العظم ومشاركة الفقرات العجزية (مثل S2 إلى S4).
*
مكون الأنسجة الرخوة:
يوضح امتداد الورم إلى الأنسجة الرخوة الأمامية للعجز.
*
التخطيط الجراحي:
يقدم معلومات حاسمة حول قرب الورم من الهياكل الحيوية مثل المستقيم والأوعية الدموية الحوضية الكبرى، وهو أمر أساسي لتخطيط النهج الجراحي ومستويات القطع العظمي.
*
إعادة البناء ثلاثي الأبعاد:
يمكن استخدام صور CT لإنشاء نماذج ثلاثية الأبعاد تساعد في تخطيط الاستئصال الجراحي بدقة وتحديد خطوط القطع لضمان هوامش واسعة.
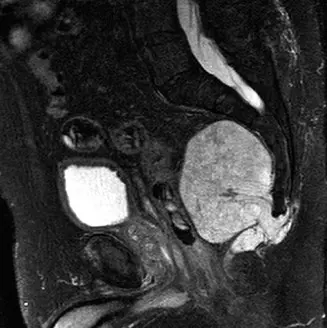
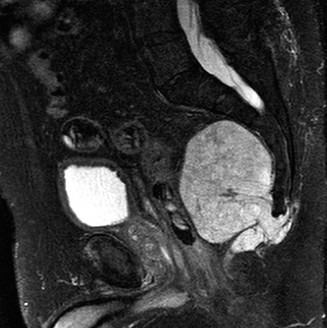
التصوير بالرنين المغناطيسي MRI
يُعد التصوير بالرنين المغناطيسي (MRI) مع وبدون حقن الصبغة هو الفحص الأكثر أهمية لتقييم امتداد الورم في الأنسجة الرخوة، ومشاركته في القناة الشوكية، وعلاقته بالأعصاب والأوعية الدموية:
*
صور T1 المرجحة:
تظهر الورم عادةً ككتلة غير متجانسة ذات إشارة منخفضة نسبيًا، تحل محل نخاع العظم الطبيعي.
*
صور T2 المرجحة:
تُظهر الورم ككتلة مفرطة الإشارة، غالبًا ما توصف بمظهر "فقاعة الصابون" بسبب محتواها العالي من الميوسين (المخاط). تظهر فواصل داخل الورم (Septations).
*
مشاركة القناة الشوكية:
توضح بوضوح امتداد الورم داخل القناة العجزية وضغطه على الكيس السحائي وجذور الأعصاب.
*
بعد حقن الصبغة (Gadolinium):
يُظهر الورم تعزيزًا غير متجانسًا للمكونات الصلبة، مما يساعد في تحديد الحواف النشطة للورم ومدى امتداده العلوي بالنسبة للثقوب العجزية S1، وهو أمر حاسم لتوجيه مستوى الاستئصال العجزي.
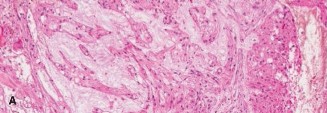
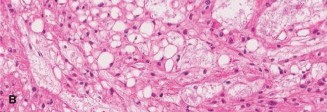
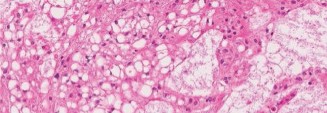
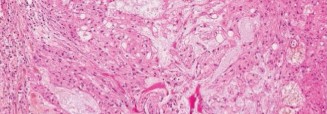
الخزعة النسيجية
تُعد الخزعة النسيجية (Biopsy) الخطوة التشخيصية النهائية والحاسمة لتأكيد ورم الحبلي العجزي.
*
إجراء الخزعة:
يتم إجراؤها عادةً بتوجيه من التصوير المقطعي المحوسب (CT-guided core needle biopsy) بواسطة أخصائي أشعة تداخلية أو جراح ذو خبرة. يتم أخذ عينات متعددة من مناطق مختلفة من الورم.
*
الفحص النسيجي (Histopathology):
يكشف الفحص المجهري عن وجود خلايا "فيزاليفيروس" (Physaliferous Cells) المميزة، وهي خلايا كبيرة ذات فجوات (vacuolated) وغالبًا ما تكون متعددة النوى، مرتبة في حبال أو أعشاش ضمن خلفية مخاطية (myxoid background).
*
الكيمياء النسيجية المناعية (Immunohistochemistry):
تُظهر الخلايا صبغة إيجابية لبروتين S100 وجين Brachyury. يُعد جين Brachyury علامة محددة للغاية لورم الحبلي ويساعد في تمييزه عن الأورام المخاطية الأخرى.
فحوصات تحديد المرحلة
بعد تأكيد التشخيص بالخزعة، يتم إجراء فحوصات لتحديد مرحلة الورم (Staging) والبحث عن أي انتشار بعيد (Metastasis).
*
فحص PET-CT:
لتقييم النشاط الأيضي للورم والبحث عن أي بؤر ثانوية.
*
تصوير الصدر المقطعي (Chest CT):
للبحث عن أي انتشار للورم إلى الرئتين، على الرغم من أن ورم الحبلي نادرًا ما ينتشر إلى مواقع بعيدة في مراحله المبكرة.
*
أنظمة التصنيف:
يتم تصنيف الورم باستخدام أنظمة مثل نظام Enneking الجراحي لأورام العظام الأولية (لتحديد درجة الخباثة وامتداد الورم) ونظام Weinstein-Boriani-Biagini (WBB) الجراحي (للتخطيط الجراحي الدقيق للعمود الفقري والعجز).
التشخيص التفريقي لأورام العجز
يتطلب وجود آفة مدمرة في العجز وضع قائمة واسعة من التشخيصات التفريقية. يلخص الجدول التالي الفروق الرئيسية بين ورم الحبلي العجزي وبعض الحالات الأخرى المشابهة:
| الميزة | ورم الحبلي العجزي | السرطان النقيلي (مثل البروستاتا، الكلى، الرئة) | ورم غضروفي خبيث (Chondrosarcoma) | ورم الخلايا العملاقة في العظم (GCTB) |
|---|---|---|---|---|
| الانتشار | نادر (1-4% من أورام العظام الأولية) | الأكثر شيوعًا بين أورام العظام الخبيثة لدى البالغين | غير شائع (ثاني أكثر أورام العظام الأولية شيوعًا) | حميد نسبيًا ولكنه عدواني محليًا |
| الفئة العمرية | عادةً >40 سنة (الذروة 50-70) | عادةً >50 سنة | عادةً >40 سنة | عادةً 20-40 سنة |
| الموقع الأساسي | العجز (50-60%)، قاعدة الجمجمة (30-35%)، العمود الفقري | الهيكل المحوري (العمود الفقري، الحوض، الأضلاع) | الحوض، الجزء العلوي من الفخذ، الكتف | مشاش/كردوس العظام الطويلة، العجز (5-10%) |
| خصائص الألم | خفي، مزمن، متفاقم، غالبًا ما يكون إشعاعيًا | متغير، غالبًا شديد، قد يكون ليليًا | خفي، مزمن، خفيف | خفي، مزمن، ميكانيكي |
| الأعراض العصبية | شائعة مع إصابة العجز (الأمعاء/المثانة) | أقل شيوعًا إلا في حالات انضغاط الحبل الشوكي المتقدم | أقل شيوعًا مع آفات الحوض | نادرة، إلا في حالات انهيار الفقرات الشديد |
| التصوير (أشعة/CT) | محلل، متوسع، مدمر؛ فواصل داخلية؛ تكلس قليل أو معدوم | محلل (الكلى، الرئة)، صلب (البروستاتا)، أو مختلط؛ تدمير قشرة | محلل، متغلغل، غالبًا مع تكلسات مميزة "حلقات وأقواس" | محلل، متوسع، حواف محددة غير متصلبة؛ لا تكلسات |
| التصوير (MRI) | T1 منخفض، T2 مرتفع (مفصص، "فقاعة صابون")، تعزيز غير متجانس | إشارة متغيرة حسب الورم الأولي، غالبًا T1 منخفض، T2 متغير؛ تعزيز | T1 منخفض، T2 مرتفع بمظهر مفصص؛ تعزيز الأقسام | T1 منخفض، T2 متغير (مستويات السائل نادرة)، تعزيز غير متجانس |
| النسيج المرضي | خلايا فيزاليفيروس (ذات فجوات)، مصفوفة مخاطية؛ S100 (+)، Brachyury (+) | سرطان غدي، سرطان حرشفي، خلايا صافية، إلخ؛ علامات محددة للأصل الأولي | خلايا غضروفية في فجوات، مصفوفة مخاطية؛ درجات متفاوتة؛ S100 (+) | خلايا سدوية أحادية النواة وخلايا عملاقة متعددة النوى؛ طفرة H3F3A في 90% |
| مبدأ الإدارة | استئصال شامل واسع + علاج إشعاعي بالبروتونات | إشعاع تلطيفي، علاج كيميائي، علاج موجه، جراحة تخفيفية | استئصال شامل واسع | كشط موسع + علاج مساعد (فينول، تبريد)، استئصال واسع للنكس/العدوانية |
| التكهن | النكس الموضعي شائع؛ البقاء على قيد الحياة 5 سنوات 50-70% | متغير، يعتمد على الورم الأولي، المرحلة، الحمل الورمي | يعتمد على الدرجة؛ البقاء على قيد الحياة 5 سنوات 60-90% | عدواني محليًا، معدل نكس مرتفع (20-50%) |
خطة علاج ورم الحبلي العجزي
يتطلب علاج ورم الحبلي العجزي نهجًا عدوانيًا وشاملاً يهدف إلى الاستئصال الكامل للورم قدر الإمكان، مع الحفاظ
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك