الدليل الشامل لمرض الورم الحبلي والورم المينائي خيارات الجراحة والعلاج
الخلاصة الطبية
الورم الحبلي (الكوردوما) هو سرطان عظمي نادر وبطيء النمو ينشأ في العمود الفقري وقاعدة الجمجمة، بينما الورم المينائي يصيب عظمة الساق. يعتمد العلاج الأساسي والفعال لكلا الورمين على الاستئصال الجراحي الكامل والآمن لضمان عدم عودة الورم وتحقيق أفضل نسب الشفاء للمريض.
الخلاصة الطبية السريعة: الورم الحبلي (الكوردوما) هو سرطان عظمي نادر وبطيء النمو ينشأ في العمود الفقري وقاعدة الجمجمة، بينما الورم المينائي يصيب عظمة الساق. يعتمد العلاج الأساسي والفعال لكلا الورمين على الاستئصال الجراحي الكامل والآمن لضمان عدم عودة الورم وتحقيق أفضل نسب الشفاء للمريض.
مقدمة شاملة عن أورام العظام النادرة
عندما يتلقى المريض تشخيصا بالإصابة بورم نادر في العظام، فإن الشعور بالقلق والبحث عن إجابات دقيقة وموثوقة يصبح الهاجس الأول. من بين هذه الأورام النادرة والمعقدة يبرز الورم الحبلي (المعروف طبيا باسم الكوردوما Chordoma) والورم المينائي (Adamantinoma). تمثل هذه الأورام تحديا طبيا فريدا نظرا لطبيعة نموها ومواقعها الحساسة في الجسم، مما يتطلب خبرة جراحية متقدمة وفريقا طبيا متعدد التخصصات لضمان أفضل النتائج.
الورم الحبلي هو ورم خبيث ونادر يتسم بالعدوانية الموضعية، وينشأ من البقايا الجنينية لما يسمى بـ "الحبل الظهري". على الرغم من أن هذا الورم ينمو ببطء شديد، إلا أن صعوبة إدارته وعلاجه تكمن في موقعه التشريحي الحرج (مثل قاعدة الجمجمة أو العمود الفقري أو عظمة العجز) وقابليته العالية للعودة والانتشار المحلي إذا لم يتم استئصاله بشكل جذري. وفقا للمراجعات المؤسسية الواسعة في المراكز الطبية العالمية، يمثل الورم الحبلي حوالي 4% من جميع الأورام الخبيثة الأولية التي تصيب العظام.
في هذا الدليل الطبي الشامل، نضع بين يديك كل ما تحتاج لمعرفته حول الورم الحبلي والورم المينائي، بدءا من فهم طبيعة المرض وأسبابه، مرورا بالأعراض التحذيرية وطرق التشخيص الدقيقة، وصولا إلى أحدث التقنيات الجراحية المتبعة عالميا لاستئصال هذه الأورام وإعادة بناء الأنسجة لضمان عودة المريض إلى حياته الطبيعية.
التشريح ومواقع الإصابة بالورم الحبلي
لفهم طبيعة الورم الحبلي، يجب أن نعود إلى مرحلة التطور الجنيني. يمتلك الجنين في مراحله الأولى تركيبا يسمى "الحبل الظهري" (Notochord)، والذي يعمل كدعامة أولية لنمو العمود الفقري. مع تطور الجنين، يختفي هذا الحبل الظهري ويتحول إلى الأقراص الغضروفية بين الفقرات. ومع ذلك، في بعض الحالات النادرة، تتبقى خلايا مجهرية من هذا الحبل الظهري في أماكن مختلفة على طول المحور العظمي للجسم، ومن هذه الخلايا المتبقية ينشأ الورم الحبلي.
يعد الورم الحبلي ثاني أكثر الأورام الخبيثة الأولية شيوعا في العمود الفقري (بعد المايلوما المتعددة)، وهو السرطان الأولي الأكثر شيوعا على الإطلاق في منطقة العجز (أسفل الظهر).
يرتبط التوزيع التشريحي للورم الحبلي ارتباطا مباشرا بمسار نمو الحبل الظهري، ويتوزع في الجسم على النحو التالي:
| موقع الإصابة | نسبة الحدوث | التوضيح الطبي |
|---|---|---|
| المنطقة العجزية العصعصية | أكثر من 50% | يصيب عظمة العجز (أسفل العمود الفقري والحوض). |
| المنطقة الوتدية القذالية | أكثر من 30% | يصيب قاعدة الجمجمة خلف الأنف والعينين. |
| العمود الفقري المتحرك | 15% إلى 20% | يتوزع بين الفقرات العنقية والصدرية والقطنية. |
الأسباب وعوامل الخطر
على الرغم من أن السبب المباشر والجذري لتحول خلايا الحبل الظهري المتبقية إلى خلايا سرطانية (الورم الحبلي) لا يزال غير مفهوم بالكامل، إلا أن الدراسات الوبائية والطبية حددت بعض الأنماط وعوامل الخطر المرتبطة بهذا المرض.
تختلف ذروة الإصابة بالورم الحبلي بشكل كبير بناء على الموقع التشريحي للورم:
* أورام العجز والعصعص: تظهر عادة لدى كبار السن، حيث تبلغ ذروة الإصابة في العقد الخامس إلى السابع من العمر (بين 50 و 70 عاما).
* أورام قاعدة الجمجمة: تميل هذه الأورام إلى الظهور في سن مبكرة نسبيا، حيث تبلغ ذروتها في العقد الرابع إلى السادس من العمر.
تظهر معظم الإحصائيات الوبائية أن هناك غلبة واضحة لإصابة الذكور مقارنة بالإناث، حيث تبلغ نسبة إصابة الذكور إلى الإناث حوالي 3 إلى 1. هذا التفاوت بين الجنسين يكون أكثر وضوحا وبروزا في الأورام التي تصيب منطقة العجز والعصعص.
الأعراض والعلامات التحذيرية
نظرا لأن الغالبية العظمى من الأورام الحبلية تنمو ببطء شديد وتتميز بطبيعة خاملة في بدايتها، فإن المرضى غالبا ما يعانون من الأعراض لفترة طويلة (تتجاوز العام في كثير من الأحيان) قبل أن يتم التوصل إلى التشخيص النهائي. تتنوع العلامات والأعراض بشكل كبير وتعتمد كليا على الموقع التشريحي للورم والأعضاء أو الأعصاب المجاورة التي تتعرض للضغط بسبب حجم الورم.
أعراض أورام المنطقة العجزية
تعتبر أورام العجز والعصعص الأكثر شيوعا. الشكوى الرئيسية والأولى للمريض هي ألم عميق ومستمر في أسفل الظهر لا يستجيب للمسكنات العادية. مع تمدد كتلة الورم في الأنسجة الرخوة الأمامية داخل الحوض، يبدأ المريض في ملاحظة أعراض أخرى ناتجة عن الضغط على الأعضاء الداخلية:
* اضطرابات في الأمعاء والمثانة (مثل الإمساك المزمن، الشعور المستمر بالحاجة للتبرز، أو احتباس البول).
* ألم عرق النسا (ألم يمتد من أسفل الظهر إلى الساقين) نتيجة ضغط الورم على الضفيرة العصبية القطنية العجزية.
أعراض أورام قاعدة الجمجمة
عندما ينمو الورم الحبلي في قاعدة الجمجمة، فإنه يضغط على الهياكل العصبية الحساسة في الدماغ. يبلغ المرضى عادة عن:
* صداع شديد ومستمر.
* اضطرابات بصرية (مثل الرؤية المزدوجة).
* أعراض ناتجة عن الضغط المباشر على الأعصاب القحفية (مثل تنميل الوجه أو صعوبة البلع).
أعراض أورام العمود الفقري المتحرك
تحدث الأعراض في الفقرات العنقية أو الصدرية أو القطنية بشكل أساسي بسبب ضغط الورم على جذور الأعصاب أو الحبل الشوكي نفسه، مما يؤدي إلى آلام جذرية (ألم يمتد على طول العصب) أو اعتلال النخاع الشوكي (ضعف في الأطراف، صعوبة في المشي، وفقدان الإحساس).
ملاحظة طبية هامة: إذا كان هناك ورم كبير في الجزء الأمامي من الفقرات العنقية، فقد يعاني المريض من صعوبة في البلع، أو مشاكل في مجرى الهواء، أو ظهور كتلة محسوسة في الجزء الأمامي من الرقبة. سريريا، يمكن أن تتشابه هذه الأعراض بشكل كبير مع أعراض خراج ما خلف البلعوم، مما يتطلب دقة فائقة في التشخيص.
التشخيص الدقيق والفحوصات الطبية
يعد التقييم الإشعاعي للورم الحبلي المشتبه به خطوة حاسمة تتطلب نهجا متعدد التخصصات لتحديد مدى انتشار الورم محليا بدقة، والتخطيط لعملية الاستئصال الجراحي المعقدة.
التصوير بالأشعة السينية
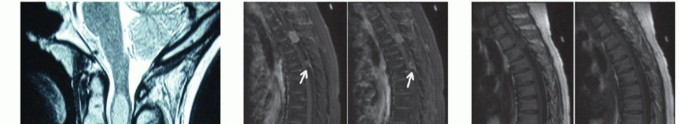
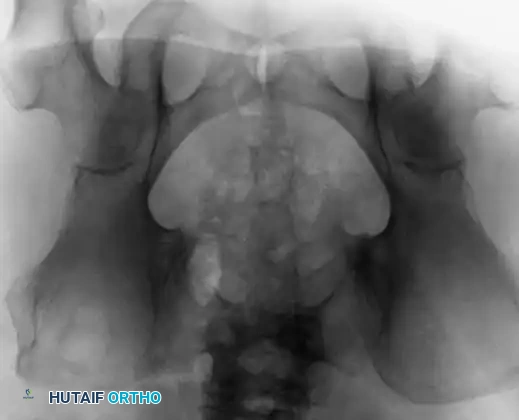
من الناحية الإشعاعية، تظهر الأورام الحبلية كآفات مدمرة ومحللة للعظام تنشأ دائما تقريبا من خط الوسط للهيكل العظمي المحوري.

من الصعب جدا رؤية الآفات العجزية العصعصية في صور الأشعة السينية القياسية الأمامية الخلفية للحوض، وذلك بسبب تداخل غازات الأمعاء والمواد البرازية التي تغطي المنطقة. عادة ما يتم رؤية الورم بشكل أكثر وضوحا في العرض الجانبي المخصص للعجز، والذي قد يظهر تدميرا في قشرة العظم، أو إزاحة أمامية للأنسجة الرخوة أمام العجز، أو وجود كتلة متكلسة.
التصوير المقطعي المحوسب
يعتبر التصوير المقطعي المحوسب حساسا للغاية للكشف عن التكلسات داخل الورم، والتي تتواجد في أكثر من 50% من حالات الورم الحبلي. كما أن هذا الفحص لا يقدر بثمن لتقييم درجة تدمير العظام القشرية والتخطيط الدقيق لمسارات القطع العظمي أثناء الجراحة.
التصوير بالرنين المغناطيسي
التصوير بالرنين المغناطيسي هو المعيار الذهبي لتحديد الامتداد التشريحي الكامل للآفة، وتقييم استبدال نخاع العظم، وتوضيح علاقة الورم بالهياكل العصبية والوعائية الحساسة (مثل المستقيم، والأوعية الدموية الحرقفية، وجذور الأعصاب العجزية). تظهر الأورام الحبلية عادة كثافة إشارة عالية في الصور الموزونة بـ T2 بسبب محتواها العالي من مادة الميوسين.
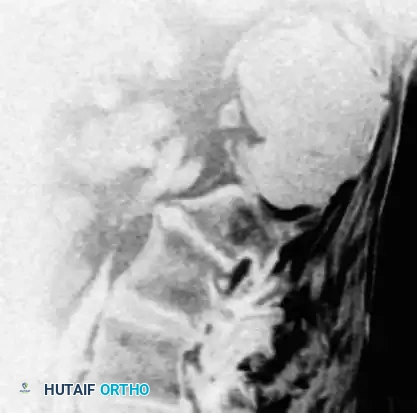
تحذير تشخيصي هام: من الأخطاء الشائعة والمدمرة المحتملة في تقييم المريض الذي يعاني من آلام أسفل الظهر هو طلب تصوير بالرنين المغناطيسي للعمود الفقري القطني فقط. تنتهي بروتوكولات الرنين المغناطيسي القطني القياسية عادة عند مساحة القرص بين L5 و S1 أو جسم الفقرة S1. نظرا لأن معظم الأورام الحبلية العجزية العصعصية تنشأ أسفل الفقرة S3، فإن الرنين المغناطيسي القطني القياسي سيغفل الورم تماما. إذا كان هناك اشتباه سريري، يجب طلب تصوير رنين مغناطيسي مخصص للعجز أو تصوير كامل للحوض.
الخزعة والفحص النسيجي
يتطلب التشخيص النهائي للورم الحبلي فحصا نسيجيا دقيقا، والذي يتم الحصول عليه غالبا عن طريق خزعة بالإبرة الأساسية موجهة بالتصوير المقطعي المحوسب. يجب التخطيط لمسار الخزعة بدقة متناهية بحيث يمكن استئصاله ككتلة واحدة مع العينة الجراحية النهائية لمنع انتشار الخلايا السرطانية في الأنسجة السليمة.
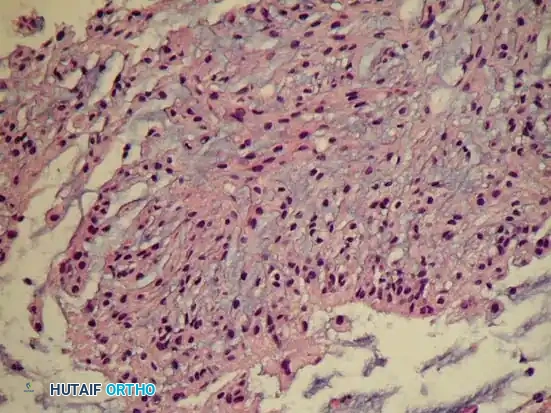
تحت المجهر، يتميز الورم الحبلي ببنية فصيصية. تترتب الخلايا السرطانية في فصيصات تفصلها حواجز ليفية بارزة. السمة المميزة للورم الحبلي هي وجود الخلايا الفيزالية (Physaliferous cells). وهي خلايا كبيرة تحتوي على سيتوبلازم غزير ومفرغ بشكل كبير، مما يمنحها مظهرا "فقاعيا". من الناحية الكيميائية المناعية، تكون الأورام الحبلية إيجابية بشكل فريد لبروتين يسمى (Brachyury)، وهو عامل نسخ حاسم لتطور الحبل الظهري.
الخيارات الجراحية والعلاج
العلاج الأساسي والوحيد الذي يوفر فرصة حقيقية للشفاء من الورم الحبلي هو الاستئصال الجراحي الجذري مع هوامش واسعة (سلبية). نظرا لأن الأورام الحبلية تقاوم بشكل كبير العلاج الإشعاعي التقليدي والعلاج الكيميائي، فإن الاستئصال الجراحي الأولي يمثل الفرصة الذهبية والأكثر أهمية لإنقاذ حياة المريض.
مبادئ الاستئصال الجراحي
الهدف الأساسي هو الاستئصال ككتلة واحدة (En bloc resection). إن الاستئصال الجزئي للورم أو اختراق كبسولة الورم أثناء الجراحة يؤدي إلى معدل يقارب 100% من التكرار الموضعي وعودة المرض. يجب على الجراح تحقيق هوامش واسعة وسليمة، حتى لو أدى ذلك إلى حدوث عجز عصبي دائم. إن النمو التدريجي لورم لم يتم استئصاله بالكامل سيؤدي حتما إلى إحداث نفس العجز العصبي، مصحوبا بألم لا يطاق، وتقرحات موضعية، وخطر أعلى بكثير لانتشار المرض إلى أجزاء أخرى من الجسم.
استئصال العجز للورم الحبلي
بالنسبة للأورام الحبلية في منطقة العجز والعصعص، يتطلب الأمر استئصالا جزئيا أو كليا لعظمة العجز. يحدد مستوى القطع العظمي في العجز الوظيفة العصبية للمريض بعد الجراحة:
* الحفاظ على الأعصاب S1 إلى S3: الحفاظ على جذور هذه الأعصاب في جانب واحد على الأقل يحافظ بشكل عام على التحكم الطبيعي في الأمعاء والمثانة.
* التضحية الثنائية للأعصاب S2 إلى S4: يؤدي ذلك إلى فقدان دائم للتحكم العصبي في الأمعاء والمثانة، مما يتطلب من المريض استخدام القسطرة الذاتية وتحويل مسار القولون (فغرة القولون).
خطوات التحضير والعملية:
1. التحضير قبل الجراحة: يتطلب الأمر تخطيطا مكثفا متعدد التخصصات يشمل جراحة أورام العظام، جراحة الأعصاب، جراحة القولون والمستقيم، وجراحة التجميل. يوصى بشدة بتحضير الأمعاء الميكانيكي قبل الجراحة ووضع دعامات وقائية للحالب.
2. وضعية المريض والنهج الجراحي: اعتمادا على الامتداد العلوي للورم، قد يكون من الضروري استخدام نهج جراحي مشترك (أمامي وخلفي). في المرحلة الأمامية (والمريض مستلق على ظهره)، يتم إجراء شق في البطن لتحرير المستقيم، وربط الأوعية الدموية الحرقفية الداخلية (لتقليل النزيف أثناء الجراحة)، وتحرير المرفقات الأمامية للعجز. في المرحلة الخلفية (والمريض مستلق على بطنه)، يتم إجراء شق خلفي في خط الوسط للوصول إلى الورم من الخلف.
3. القطع العظمي والاستخراج: يتم إجراء استئصال للصفيحة الفقرية أعلى الورم لتحديد وحماية كيس الجافية وجذور الأعصاب الخارجة. يتم كشف المفاصل العجزية الحرقفية، وباستخدام أدوات دقيقة، يتم قطع العجز عند المستوى المخطط له، واستخراج الورم ككتلة واحدة مغلقة من المجال الجراحي.
إعادة البناء الميكانيكي الحيوي
تعتمد الاستقرارية الميكانيكية الحيوية لحلقة الحوض بشكل كبير على المفاصل العجزية الحرقفية. إذا تم إجراء القطع العظمي أسفل مستوى S1، تظل حلقة الحوض مستقرة ميكانيكيا، ونادرا ما تكون هناك حاجة لإعادة البناء بالأدوات المعدنية.
أما إذا تم إجراء استئصال كلي للعجز (التضحية بالمفصل العجزي الحرقفي بأكمله)، فإن الاستمرارية بين العمود الفقري المحوري وحوض الأطراف تُفقد تماما. يتطلب هذا إعادة بناء معقدة للعمود الفقري والحوض، باستخدام مسامير عنيقية قطنية متصلة بمسامير أو قضبان حرقفية، وغالبا ما يتم تعزيزها بطعوم عظمية هيكلية أو غرسات تيتانيوم مخصصة مطبوعة بتقنية ثلاثية الأبعاد لمنع هجرة الحوض لأعلى والسماح للمريض بتحمل الوزن والمشي لاحقا.
تغطية الأنسجة الرخوة والتجميل
بعد الاستئصال الضخم للعجز، تنشأ مساحة فارغة كبيرة، ويكون الجلد المغطي معرضا لخطر كبير للنخر والتلف. استشارة جراحة التجميل أمر حيوي. غالبا ما يتم استخدام سدائل عضلية جلدية (مثل سديلة العضلة المستقيمة البطنية أو سدائل التقدم الألوي الثنائية) لملء هذه المساحة الفارغة، وتوفير أنسجة صحية غنية بالأوعية الدموية لتغطية الأجهزة المعدنية الشوكية، ومنع تفكك الجرح والعدوى بعد الجراحة.
العلاجات المساعدة الإشعاعية
إذا تعذر الحصول على هوامش جراحية واسعة بسبب القيود التشريحية، أو إذا حدث تلوث عرضي بالورم أثناء الجراحة، فقد يكون العلاج الإشعاعي المساعد مفيدا. يفضل استخدام العلاج بشعاع البروتون بجرعات عالية أو العلاج بأيونات الكربون على الإشعاع الفوتوني التقليدي، حيث يسمح بتوصيل جرعات قاتلة للورم مع الحفاظ على الهياكل الحساسة المجاورة (مثل المستقيم والحبل الشوكي). العلاج الكيميائي التقليدي ليس له فائدة مثبتة في علاج الورم الحبلي الكلاسيكي.
علاج الورم المينائي
أثناء مناقشة الأورام الخبيثة النادرة ومنخفضة الدرجة في العظام، من الضروري تسليط الضوء على الورم المينائي (Adamantinoma)، وهو كيان مرضي متميز يتطلب أيضا إدارة جراحية قوية.
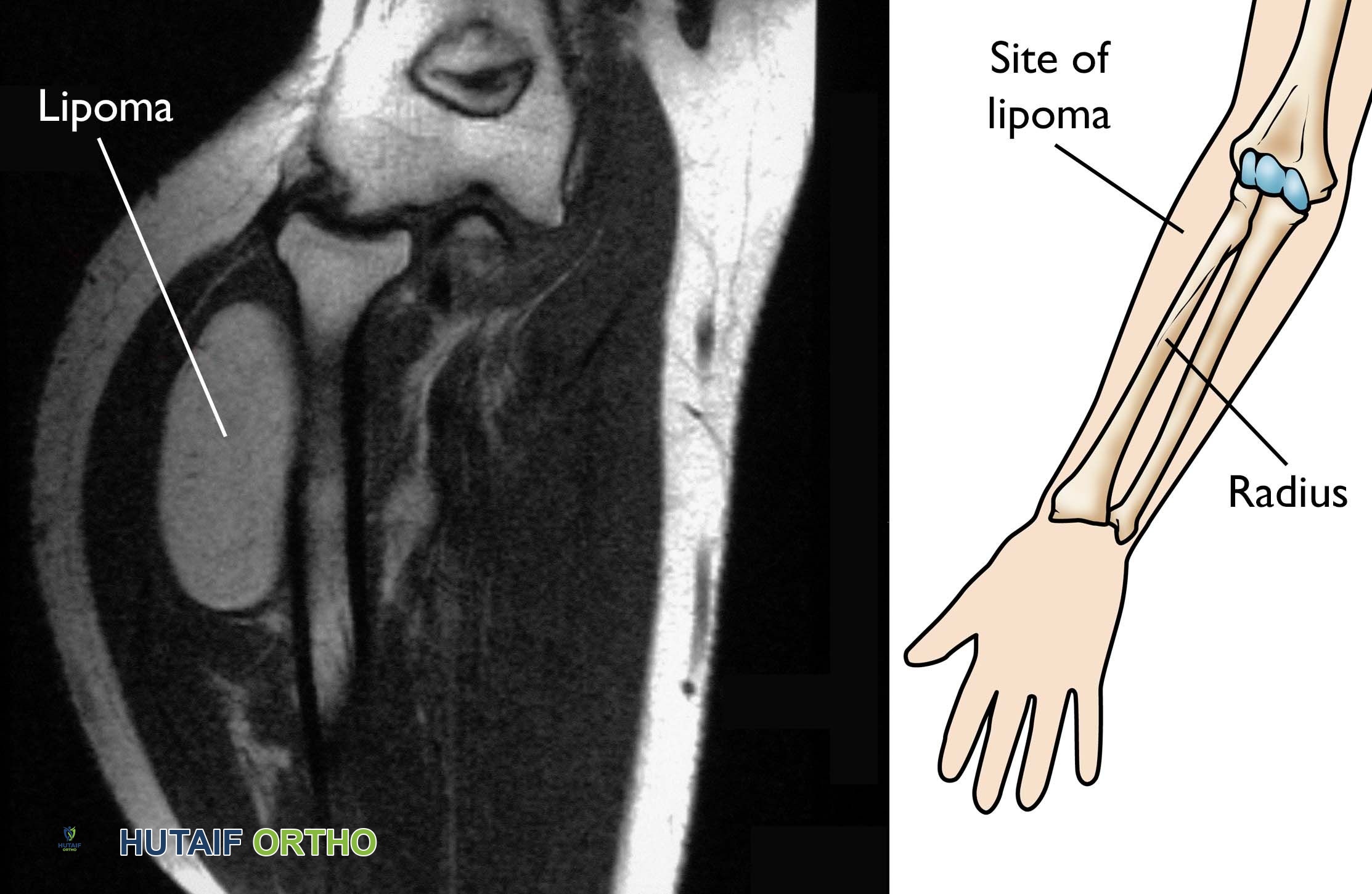
الورم المينائي هو ورم عظمي خبيث نادر ومنخفض الدرجة ينشأ بشكل حصري تقريبا في الجدل (القسم الأوسط) من عظمة القصبة في الساق (Tibia). يظهر عادة لدى الشباب البالغين مصحوبا بألم تدريجي وخامل في الجزء الأمامي من الساق أو كتلة محسوسة.
الخصائص الإشعاعية والنسيجية
إشعاعيا، يظهر الورم المينائي كآفة شفافة للأشعة، متعددة المساكن، متوسعة ولا مركزية في القشرة الأمامية لعظمة القصبة، وغالبا ما توصف بأنها تشبه "فقاعات الصابون".
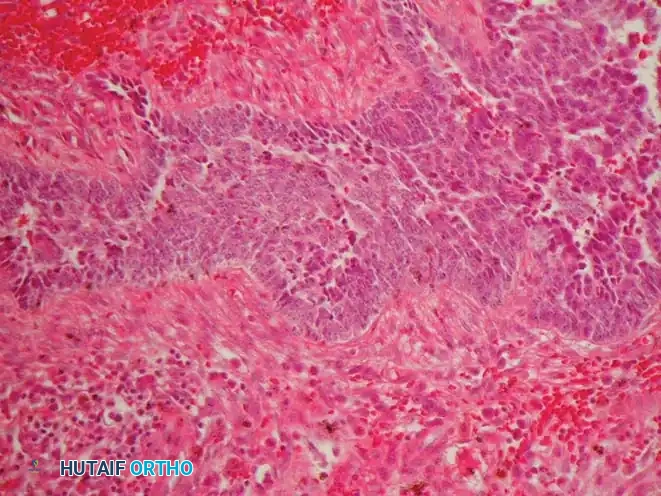
تحت المجهر، يتميز الورم المينائي بجزر أو أعشاش أو حبال من الخلايا الظهارية المحاطة بسدى ليفي من الخلايا المغزلية.
التدخل الجراحي للورم المينائي
على غرار الورم الحبلي، يقاوم الورم المينائي بشكل عام العلاج الإشعاعي والكيميائي. العلاج الأمثل والوحيد والنهائي هو الجراحة: استئصال واسع ككتلة واحدة (غالبا ما يتطلب إعادة بناء باستخدام طعم عظمي مقحم أو طعم شظوي وعائي) أو البتر في الحالات المتقدمة.
المرضى الذين يخضعون لاستئصال واسع يتمتعون بنتائج أفضل بكثير مقارنة بأولئك الذين يخضعون لإجراءات جراحية هامشية. البقاء على قيد الحياة بشكل عام ممتاز إذا تم استئصال الورم بشكل مناسب، حيث يقتر
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك