الدليل الشامل لعلاج أورام العمود الفقري الحميدة
الخلاصة الطبية
أورام العمود الفقري الحميدة هي كتل غير سرطانية تنمو داخل عظام الظهر. تسبب ألماً مزمناً وتشوهاً في العمود الفقري. يعتمد العلاج على نوع الورم ومرحلته، ويشمل المراقبة الطبية، أو الاستئصال الجراحي الدقيق، أو تقنيات الكي الحراري لضمان تخفيف الألم وحماية الأعصاب.
الخلاصة الطبية السريعة: أورام العمود الفقري الحميدة هي كتل غير سرطانية تنمو داخل عظام الظهر. تسبب ألماً مزمناً وتشوهاً في العمود الفقري. يعتمد العلاج على نوع الورم ومرحلته، ويشمل المراقبة الطبية، أو الاستئصال الجراحي الدقيق، أو تقنيات الكي الحراري لضمان تخفيف الألم وحماية الأعصاب.
مقدمة عن أورام العمود الفقري الحميدة
عندما يسمع المريض كلمة "ورم"، فإن أول ما يتبادر إلى ذهنه هو القلق والخوف من السرطان. ومع ذلك، من الضروري أن ندرك أن أورام العمود الفقري الحميدة تمثل فئة مختلفة تماماً. هذه الأورام هي عبارة عن نمو غير طبيعي للخلايا داخل عظام العمود الفقري، ولكنها تفتقر إلى القدرة على الانتشار إلى أجزاء أخرى من الجسم كما تفعل الأورام الخبيثة.
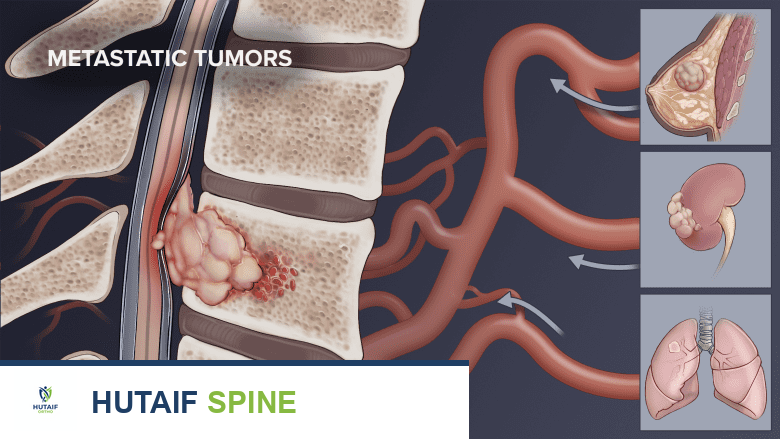
في عالم جراحة العظام وأورام الجهاز الهيكلي، تمثل الأورام الحميدة في العمود الفقري أو العجز حوالي 8% من إجمالي أورام العظام الحميدة الأولية. وعلى الرغم من أن الغالبية العظمى من الآفات التي تصيب العمود الفقري في الممارسة السريرية تكون ناتجة عن نقائل سرطانية من أعضاء أخرى، إلا أن ما يتراوح بين 20% إلى 40% من الأورام الأولية التي تنشأ في العمود الفقري هي أورام حميدة.
إن فهم التوزيع الديموغرافي لهذه الأورام يلعب دوراً محورياً في التشخيص. تُظهر أورام العمود الفقري الحميدة ميلاً قوياً للظهور لدى الفئات العمرية الأصغر سناً، حيث يتم تشخيص حوالي 60% من هذه الأورام لدى المرضى في العقدين الثاني والثالث من العمر (أي بين سن 10 و 29 عاماً). على العكس من ذلك، في المرضى الذين تزيد أعمارهم عن 21 عاماً، تكون 70% من جميع أورام العمود الفقري خبيثة.
التشريح وفهم طبيعة العمود الفقري
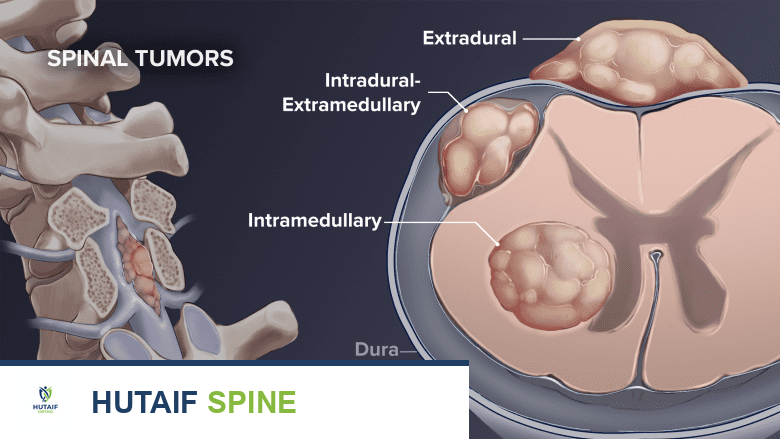
لفهم كيفية تأثير أورام العمود الفقري الحميدة على الجسم، يجب علينا أولاً إلقاء نظرة مبسطة على تشريح الفقرات. تتكون كل فقرة من جزأين رئيسيين: الجزء الأمامي (جسم الفقرة الذي يتحمل الوزن)، والجزء الخلفي (القوس الفقري الذي يحيط بالحبل الشوكي ويحميه، ويشمل العنيقات، والصفائح، والمفاصل، والنتوءات الشوكية).
يوفر الموقع التشريحي للورم داخل الفقرة أدلة تشخيصية بالغة الأهمية للطبيب. عادةً ما تنشأ الأورام الحميدة داخل العناصر الخلفية للفقرة. في تناقض صارخ، فإن 76% من الأورام التي تقع في الجزء الأمامي (داخل جسم الفقرة) تكون خبيثة. الاستثناء الملحوظ لهذه القاعدة نجده في أورام العجز (عظمة العجز في نهاية العمود الفقري)؛ حيث تكون الآفات في هذه المنطقة غالباً خبيثة، حتى لدى الفئات العمرية الأصغر سناً.
القاعدة الذهبية في التشخيص هي قاعدة العمر والموقع. إذا ظهر ورم في الجزء الخلفي من فقرة لدى مراهق يبلغ من العمر 15 عاماً، فمن المرجح جداً أن يكون ورماً حميداً (مثل الورم العظمي العظماني أو كيس العظام التمددي). أما إذا ظهر ورم في جسم الفقرة الأمامي لدى شخص يبلغ من العمر 55 عاماً، فيجب اعتباره ورماً خبيثاً أو نقائلاً سرطانية حتى يثبت العكس.
الأسباب وعوامل الخطر
لا تزال الأسباب الدقيقة التي تؤدي إلى تطور أورام العمود الفقري الحميدة غير مفهومة بالكامل في المجتمع الطبي. ومع ذلك، يُعتقد أنها تنشأ نتيجة طفرات جينية موضعية تؤدي إلى انقسام الخلايا العظمية أو الغضروفية بشكل غير طبيعي وسريع، مما يشكل كتلة أو ورماً.
لا ترتبط هذه الأورام عادةً بنمط الحياة، أو النظام الغذائي، أو التعرض للإشعاع البيئي كما هو الحال في بعض أنواع السرطان. بل هي غالباً تغيرات خلوية عفوية تحدث خلال فترات النمو النشط للعظام، وهو ما يفسر سبب انتشارها بشكل أكبر بين الأطفال والمراهقين والشباب.
الأعراض والعلامات التحذيرية
يعاني المرضى المصابون بأورام العمود الفقري الحميدة في أغلب الأحيان من ألم خفي وتدريجي في الظهر. نظراً لأن هذه الأورام نادرة نسبياً، خاصة في المنطقة الصدرية والقطنية، فغالباً ما يتم تشخيص هذا الألم بشكل خاطئ على أنه ألم ظهر ميكانيكي ناتج عن إجهاد العضلات أو الجلوس الخاطئ. هذا التشخيص الخاطئ قد يؤدي للأسف إلى تأخير في اكتشاف الورم الحقيقي لفترات تتراوح بين عام واحد إلى 6 أعوام.
من العلامات المميزة جداً لبعض الأورام الحميدة (مثل الورم العظمي العظماني والورم الأرومي العظمي) هو ظهور تشوه في العمود الفقري، وتحديداً انحناء جانبي صلب وسريع التطور يُعرف باسم الجنف. على عكس الجنف مجهول السبب الذي يصيب المراهقين، فإن هذا الجنف الناتج عن الورم يفتقر غالباً إلى السمات الهيكلية لدوران الفقرات. يقع الورم عادةً في قمة الانحناء على الجانب المقعر، ويكون هذا الانحناء ناتجاً عن تشنج عضلي غير متماثل بسبب الالتهاب الموضعي الذي يسببه الورم.
على الرغم من أن الضغط على الأعصاب أو الحبل الشوكي أقل شيوعاً في الأورام الحميدة مقارنة بالأورام الخبيثة، إلا أنه يمكن أن يحدث في الأورام الحميدة العدوانية من المرحلة الثالثة (مثل أورام الخلايا العملاقة) التي تتمدد وتضغط على القناة العصبية، مما قد يسبب خدراً، أو ضعفاً في الأطراف، أو تغيراً في الإحساس.
التشخيص والفحوصات الطبية
التشخيص المبكر والدقيق هو مفتاح العلاج الناجح. يعتمد أطباء جراحة العمود الفقري على مجموعة من تقنيات التصوير المتقدمة لتحديد طبيعة الورم وموقعه الدقيق.
التصوير الشعاعي
تعتبر صور الأشعة السينية العادية الخطوة الأولى، ولكنها قد تبدو طبيعية بشكل خادع في المراحل المبكرة. قد يكون التغير البسيط في كثافة العظم أو عدم التماثل في شكل الفقرة هو العلامة الأولية الوحيدة.
التصوير المقطعي المحوسب
يُعد التصوير المقطعي المحوسب المعيار الذهبي لتحديد التشريح العظمي، وسلامة القشرة العظمية، وتحديد النواة المركزية المميزة لبعض الأورام مثل الورم العظمي العظماني. يوفر هذا الفحص صوراً ثلاثية الأبعاد دقيقة للغاية لهيكل العظام.
التصوير بالرنين المغناطيسي
هذا الفحص ضروري لتقييم امتداد الورم في الأنسجة الرخوة، والضغط على الحبل الشوكي، وتأثر الأعصاب. يجب الانتباه إلى أن بعض الأورام الحميدة يمكن أن تنتج رد فعل التهابي هائل يظهر في الرنين المغناطيسي كتورم واسع النطاق في النخاع العظمي والأنسجة المحيطة، مما قد يحاكي شكل الأورام الخبيثة الشرسة.
المسح الذري للعظام
يُعد هذا الفحص حساساً للغاية في تحديد مواقع الأورام النشطة التي تقوم بتكوين العظام، خاصة عندما تكون صور الأشعة السينية العادية غير واضحة.
| نوع الفحص الطبي | الفائدة الرئيسية في تشخيص الأورام الحميدة |
|---|---|
| الأشعة السينية | التقييم الأولي لشكل العمود الفقري والبحث عن تشوهات واضحة. |
| الأشعة المقطعية | رؤية تفاصيل العظام الدقيقة واكتشاف نواة الورم الصغيرة. |
| الرنين المغناطيسي | فحص الأنسجة الرخوة، والحبل الشوكي، والأعصاب، والالتهابات المحيطة. |
| المسح الذري | الكشف عن النشاط غير الطبيعي لخلايا العظام في الجسم بأكمله. |
تصنيف أورام العمود الفقري الحميدة
يعتمد الإدارة الجراحية لأورام العمود الفقري بشكل كبير على نظام تصنيف يُعرف باسم "تصنيف إنكينج"، والذي يصنف الأورام الحميدة بناءً على سلوكها البيولوجي، وهوامشها في الأشعة، ومدى عدوانيتها الموضعية.

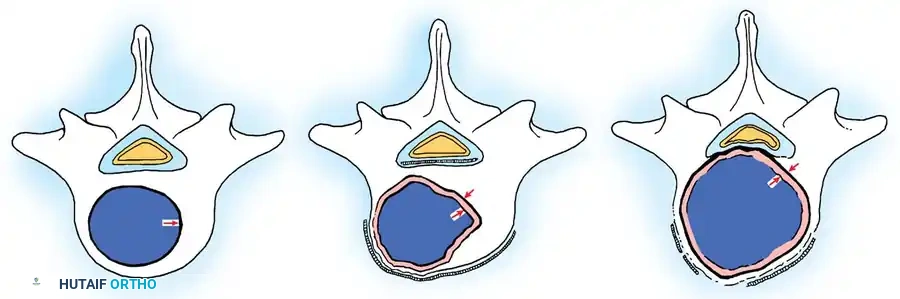
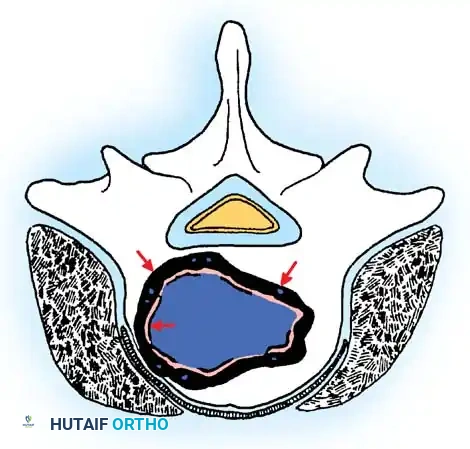
أورام المرحلة الأولى الكامنة
هذه الآفات (مثل الأورام الغضروفية العظمية غير المصحوبة بأعراض) تكون خاملة، وذات حواف واضحة، ولا تنمو أو تتطور. عادةً لا تتطلب أي علاج سوى المراقبة الطبية الدورية. إذا كانت الجراحة ضرورية لأخذ خزعة للتشخيص أو بسبب أعراض ميكانيكية، فإن الاستئصال البسيط من داخل الورم (التجريف) يكون كافياً.
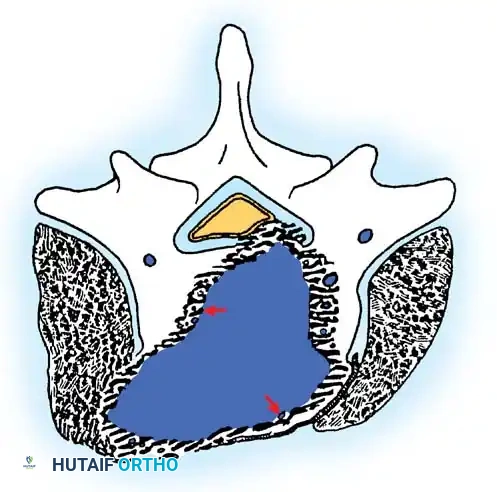
أورام المرحلة الثانية النشطة
تنمو أورام المرحلة الثانية (مثل الورم العظمي العظماني، والورم الأرومي العظمي القياسي، وأكياس العظام التمددية) ببطء وتسبب أعراضاً، عادةً ما تكون الألم أو التشوه (الجنف). تمتلك هذه الأورام كبسولة كاذبة تفاعلية. يتضمن العلاج عادةً الاستئصال الكامل للكتلة حيثما كان ذلك ممكناً تشريحياً، على الرغم من أن التجريف الدقيق من داخل الورم مع استخدام مواد مساعدة موضعية (مثل النيتروجين السائل، أو الفينول، أو الأسمنت العظمي) غالباً ما يفي بالغرض ويدمر الخلايا المتبقية.
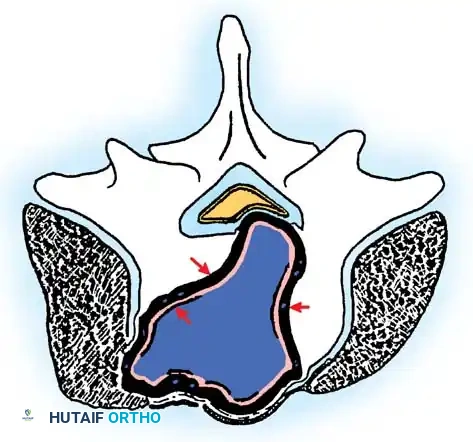
أورام المرحلة الثالثة العدوانية
على الرغم من كونها حميدة من الناحية النسيجية، إلا أن آفات المرحلة الثالثة (مثل أورام الخلايا العملاقة، والأورام الأرومية العظمية العدوانية) تكون مدمرة موضعياً. فهي تخترق كبسولة الورم، وتغزو الأنسجة المجاورة، ولديها ميل كبير للعودة والنمو مرة أخرى بعد إزالتها.
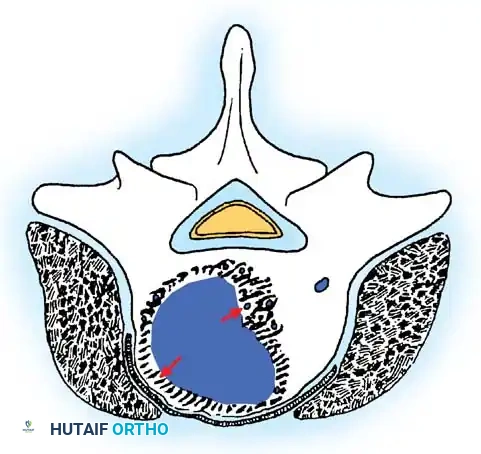
الاستئصال الواسع (وهو إزالة الورم مع طبقة مستمرة من الأنسجة الطبيعية السليمة المحيطة به) هو العلاج الأمثل لهذه المرحلة. الاستئصال الهامشي البسيط يترك خلايا مجهرية مريضة ويؤدي إلى معدلات عالية غير مقبولة من تكرار ظهور الورم.
أنواع أورام العمود الفقري الحميدة الشائعة
الورم العظمي العظماني
يُعد الورم العظمي العظماني، الذي تم وصفه لأول مرة في عام 1935، ورماً حميداً مكوناً للعظام. تحدث حوالي 42% من جميع حالات هذا الورم في العمود الفقري، مما يجعله الورم الحميد الأكثر شيوعاً في العمود الفقري. يصيب بشكل رئيسي الذكور في العقد الثاني من العمر.
المنطقة القطنية (أسفل الظهر) هي الموقع الأكثر شيوعاً، تليها المنطقة العنقية والصدرية. يقع هذا الورم دائماً تقريباً في العناصر الخلفية للفقرة. وبحكم التعريف، يقل قطر الورم العظمي العظماني عن 2 سنتيمتر.
الألم هو الشكوى الرئيسية لدى 83% من المرضى. يكون الألم كلاسيكياً أسوأ في الليل، لدرجة أنه يوقظ المريض من النوم في 30% من الحالات. ومن العلامات المميزة جداً أن هذا الألم يختفي بشكل دراماتيكي وسريع عند تناول مضادات الالتهاب غير الستيرويدية (مثل الأسبرين أو الإيبوبروفين) لدى 27% من المرضى، وذلك بسبب التركيزات العالية من مواد كيميائية تسمى البروستاجلاندين التي يفرزها الورم.
يتكون العلاج من الاستئصال الجراحي لنواة الورم إذا فشل العلاج الدوائي أو إذا كان انحناء العمود الفقري يزداد سوءاً. الإزالة الكاملة للورم توفر راحة فورية ودراماتيكية من الألم. كما أن الاستئصال الكامل يؤدي عادةً إلى زوال الانحناء (الجنف) تلقائياً. في بعض الحالات، يمكن استخدام تقنيات طفيفة التوغل مثل الكي بالترددات الراديوية، ولكن استخدامها في العمود الفقري يتطلب حذراً شديداً بسبب قرب الأعصاب من منطقة الكي الحراري.
الورم الأرومي العظمي
يمثل الورم الأرومي العظمي 10% من جميع أورام العمود الفقري. ومثل الورم العظمي العظماني، يبلغ ذروته في العقدين الثاني والثالث من العمر مع انتشار أكبر بين الذكور مقارنة بالإناث.
على الرغم من تشابهه نسيجياً مع الورم العظمي العظماني، إلا أن الورم الأرومي العظمي يتميز بحجمه الأكبر (أكثر من 2 سم) وسلوكه البيولوجي العدواني موضعياً. غالباً ما يتمدد إلى مستويات فقرية متجاورة وإلى جسم الفقرة. العمود الفقري العنقي هو الموقع الأكثر شيوعاً.
يظهر إشعاعياً كآفة مدمرة وموسعة. وبسبب مظهره العدواني، غالباً ما يتم تشخيصه خطأً على أنه سرطان عظام. نظراً لأن هذه الأورام تعتبر من آفات المرحلة الثانية أو الثالثة، فإن لديها احتمالية عالية للعودة الموضعية. الاستئصال الواسع هو العلاج المفضل لمنع تكرار الورم. وبسبب طبيعة الاستئصال الواسع المطلوب، غالباً ما تكون هناك حاجة إلى عملية دمج وتثبيت للفقرات باستخدام مسامير ودعامات معدنية.
العلاج والخيارات الجراحية
يتطلب الإدارة الجراحية لأورام العمود الفقري توازناً دقيقاً. يجب على الجراح أن يوازن بين المتطلبات الجراحية لإزالة الورم بالكامل وبين الضرورة الوظيفية للحفاظ على تشريح الأعصاب والأوعية الدموية لضمان جودة حياة المريض.
مبادئ الجراحة وحماية الأعصاب
يجب الحفاظ على الحبل الشوكي بأي ثمن في آفات المنطقة العنقوية والصدرية. ومع ذلك، تختلف إدارة جذور الأعصاب حسب الموقع التشريحي. في المنطقة الصدرية، نظراً لأن جذور الأعصاب تغذي بشكل أساسي العضلات بين الضلوع، فإن التضحية ببعض الجذور العصبية من جانب واحد لا تؤثر بشدة على الوظيفة وغالباً ما تكون ضرورية لإزالة الورم بالكامل.
أما في منطقة العجز، فإن استئصال الأعصاب يؤثر بشكل كبير على التحكم في الأمعاء والمثانة. يسعى الجراحون جاهدين للحفاظ على الجذور العصبية الأساسية لضمان احتفاظ المريض بقدرته على التحكم في الإخراج.
جراحات المنطقة العنقية
تتطلب عمليات الاستئصال المعقدة في الرقبة (العمود الفقري العنقي) وضعيات وتثبيتاً متخصصاً. غالباً ما يتم استخدام جهاز تثبيت الرأس (الهالو) للحفاظ على استقامة الرقبة أثناء إزالة الورم.
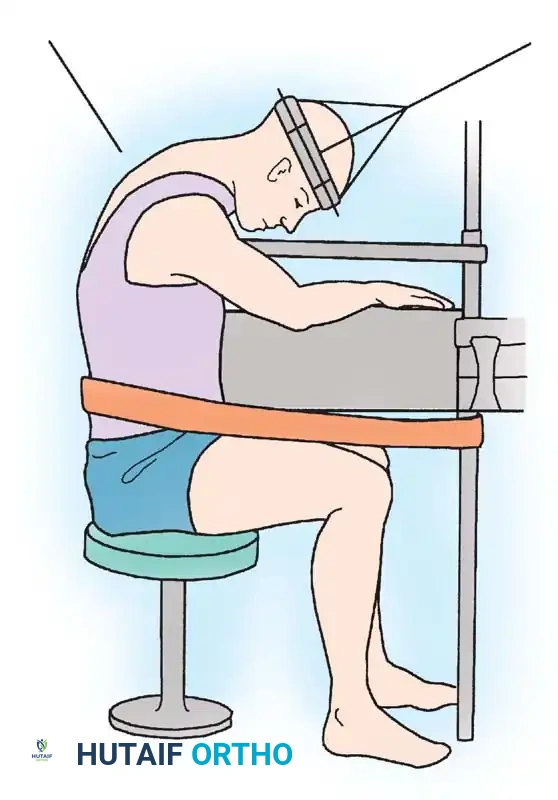
عند إجراء عمليات الاستئصال من الخلف في المنطقة العنقوية، يجب التخطيط لخطوط القطع العظمي بدقة متناهية لضمان الاستقرار وتوسيع القناة العصبية بأمان دون المساس بالحبل الشوكي.
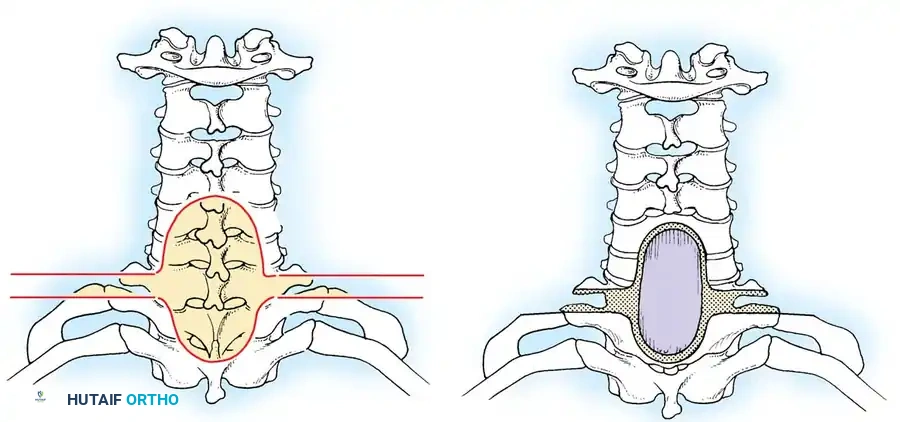
جراحات المنطقة الصدرية
من القواعد الجراحية الحاسمة أن إزالة الصفيحة الفقرية من الخلف فقط لا يوفر وصولاً آمناً إلى الأورام الموجودة في الجزء الأمامي من العمود الفقري الصدري. محاولة القيام بذلك تحمل مخاطر عالية جداً لإصابة الحبل الشوكي بالشلل. بدلاً من ذلك، يستخدم الجراحون طرقاً بديلة للوصول إلى الجزء الأمامي بأمان دون التلاعب بالحبل الشوكي.
استقرار العمود الفقري والتثبيت
إزالة الورم تؤدي بطبيعتها إلى زعزعة استقرار العمود الفقري. تختلف معايير إعادة البناء والتثبيت بين الأطفال والبالغين. في العمود الفقري غير المكتمل النمو لدى الأطفال، تؤدي إزالة أجزاء من الفقرات إلى انحناء تدريجي في الظهر، ولذلك يكون دمج الفقرات (التثبيت) إلزامياً.
إذا تم استئصال جزء كبير من جسم الفقرة الأمامي، يجب إجراء دمج هيكلي باستخدام أقفاص طبية، أو طعوم عظمية، أو شبكات من التيتانيوم. أما إذا تم علاج الورم بالتجريف البسيط مع ترك الجدار العظمي سليماً، وملء الفراغ بطعم عظمي أو أسمنت طبي، فإن التثبيت المعدني الرسمي لا يكون ضرورياً في العادة.
توجد معايير طبية دقيقة (مثل معايير بريدويل) لتحديد متى يكون العمود الفقري غير مستقر ويحتاج إلى تثبيت بالمسامير والشرائح المعدنية، وذلك لحماية المريض من الكسور المرضية المستقبلية.
التعافي ومرحلة ما بعد الجراحة
بعد الجراحة، سواء تضمنت دمجاً للفقرات أم لا، تبدأ مرحلة التعافي التي تتطلب التزاماً بتعليمات الطبيب. عادةً ما يُوصى باستخدام دعامة صلبة للظهر والمنطقة القطنية (TLSO) لدعم العمود الفقري وتقييد الحركة غير المرغوب فيها.
يستمر المريض في ارتداء هذه الدعامة حتى تظهر الأشعة السينية اندماجاً عظمياً ناجحاً وتعافياً كاملاً، وهو ما يستغرق عادةً من 3 إلى 6 أشهر. خلال هذه الفترة، يخضع المريض لبرامج علاج طبيعي مدروسة لاستعادة قوة العضلات، وتحسين المرونة، والعودة التدريجية إلى الأنشطة اليومية الطبيعية بأمان.
الأسئلة الشائعة
هل أورام العمود الفقري الحميدة تتحول إلى سرطان
الأورام الحميدة في العمود الفقري لا تتحول عادةً إلى سرطان خبيث. ومع ذلك، هناك أنواع نادرة جداً ومحددة (مثل الورم الأرومي العظمي العدواني) تحمل خطراً ضئيلاً جداً للتحول الخبيث إذا تركت دون علاج لفترات طويلة، لذا يوصى دائماً بالمتابعة الطبية وإزالتها.
مدة التعافي بعد جراحة استئصال ورم العمود الفقري
تختلف مدة التعافي بناءً على حجم الورم ونوع الجراحة. العمليات البسيطة قد تتطلب أسابيع قليلة للتعافي، بينما العمليات الكبرى التي تتضمن تثبيت ودمج الفقرات قد تحتاج من 3 إلى 6 أشهر لالتئام العظام بالكامل، مع الحاجة إلى علاج طبيعي.
الفرق بين ألم الظهر العادي وألم الورم
ألم الظهر العادي غالباً ما يرتبط بالحركة أو الإجهاد ويتحسن بالراحة. أما ألم أورام العمود الفقري فهو ألم مستمر، يزداد تدريجياً، وغالباً ما يكون أسوأ في الليل لدرجة أنه قد يوقظ المريض من النوم، ولا يتحسن بشكل ملحوظ مع الراحة التامة.
تأثير الورم الحميد على القدرة على المشي
في معظم الحالات، لا تؤثر الأورام الحميدة على المشي. ولكن إذا كان الورم كبيراً وعدوانياً وبدأ يضغط على الحبل الشوكي أو الأعصاب المتجهة إلى الساقين، فقد يشعر المريض بضعف، أو خدر، أو صعوبة في المشي، مما يستدعي تدخلاً جراحياً عاجلاً.
أهمية استخدام دعامة الظهر بعد العملية
دعامة الظهر تعمل كجبيرة خارجية تحمي العمود الفقري خلال فترة الت
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك