كي العصب الفقري القاعدي دليل شامل لعلاج آلام الظهر المزمنة مع الأستاذ الدكتور محمد هطيف
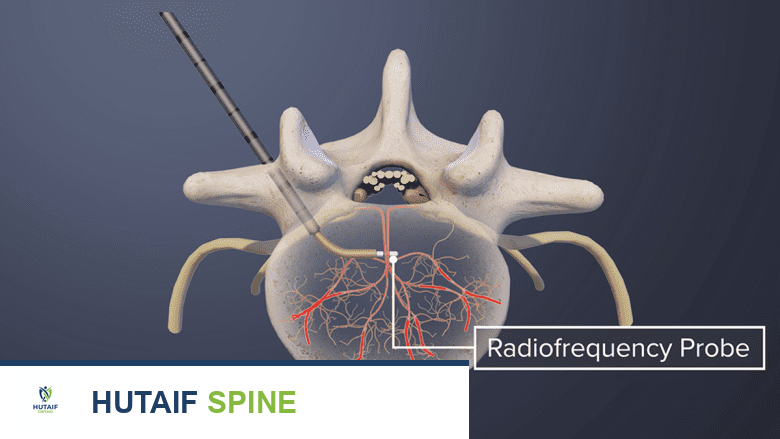
الخلاصة الطبية السريعة: كي العصب الفقري القاعدي هو إجراء طفيف التوغل يستخدم الترددات الراديوية لعلاج آلام الظهر المزمنة الناتجة عن تلف الصفيحة الفقرية النهائية وتغيرات موديك، ويتم بتوجيه دقيق لتخفيف الألم بفاعلية وأمان.
مقدمة عن كي العصب الفقري القاعدي وعلاج آلام الظهر المزمنة
تُعد آلام الظهر المزمنة مشكلة صحية واسعة الانتشار تؤثر على ملايين الأشخاص حول العالم، وتتسبب في تدهور جودة الحياة وتقييد الأنشطة اليومية. غالبًا ما يكون تشخيص وعلاج هذه الآلام معقدًا، خاصة عندما لا يكون هناك سبب واضح ومحدد للألم. ومع ذلك، بفضل التطورات الحديثة في الطب، أصبح هناك فهم أعمق لبعض الأسباب الكامنة وراء آلام الظهر، مما أدى إلى ظهور علاجات أكثر استهدافًا وفعالية.
أحد هذه العلاجات المبتكرة هو "كي العصب الفقري القاعدي" (Basivertebral Nerve Ablation)، وهو إجراء طفيف التوغل مصمم خصيصًا للتخفيف من آلام الظهر المزمنة الناتجة عن تلف الصفيحة الفقرية النهائية، والمعروفة طبيًا باسم "الألم الفقري المنشأ" (Vertebrogenic Pain) والمرتبطة بـ "تغيرات موديك" (Modic Changes) التي تظهر في التصوير بالرنين المغناطيسي (MRI).
في عيادة الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والعمود الفقري في صنعاء، نؤمن بتقديم أحدث وأكثر العلاجات فعالية لمرضانا. يمثل كي العصب الفقري القاعدي بصيص أمل للكثيرين ممن عانوا طويلًا من آلام الظهر المستعصية، حيث يستهدف مصدر الألم بدقة عالية، مما يوفر راحة طويلة الأمد ويحسن من قدرتهم على استئناف حياتهم الطبيعية.
يهدف هذا الدليل الشامل إلى تقديم فهم مفصل لعملية كي العصب الفقري القاعدي، من التشخيص والتحضير وحتى الإجراء نفسه ومرحلة التعافي. سنتناول كل خطوة بتفصيل، مع تسليط الضوء على كيفية عمل هذا العلاج، وما يمكن للمرضى توقعه، والمخاطر والفوائد المحتملة، كل ذلك في سياق الرعاية المتخصصة التي يقدمها الأستاذ الدكتور محمد هطيف وفريقه الطبي في صنعاء.
إن فهمك لهذا الإجراء سيساعدك على اتخاذ قرار مستنير بشأن خيارات العلاج المتاحة لك، ونحن هنا لتقديم الدعم والمعلومات اللازمة في كل خطوة على الطريق.

التشريح الأساسي للعمود الفقري والعصب الفقري القاعدي
لفهم كيفية عمل كي العصب الفقري القاعدي، من الضروري أولاً أن يكون لدينا فهم أساسي لتشريح العمود الفقري والدور الذي يلعبه العصب الفقري القاعدي في الإحساس بالألم.
يتكون العمود الفقري البشري من سلسلة من العظام تسمى "الفقرات"، والتي تتراص فوق بعضها البعض لتشكل قناة واقية للحبل الشوكي. بين كل فقرة وأخرى، توجد وسائد مرنة تسمى "الأقراص الفقرية" (Intervertebral Discs)، والتي تعمل كممتص للصدمات وتسمح بحركة العمود الفقري.
تتكون كل فقرة من جسم فقري صلب في الأمام وقوس فقري في الخلف. الجزء العلوي والسفلي من جسم الفقرة مغطى بطبقة من الغضروف تسمى "الصفيحة الفقرية النهائية" (Vertebral Endplate). هذه الصفائح النهائية حيوية لصحة القرص الفقري، حيث تسمح بتبادل المغذيات بين القرص والفقرة.
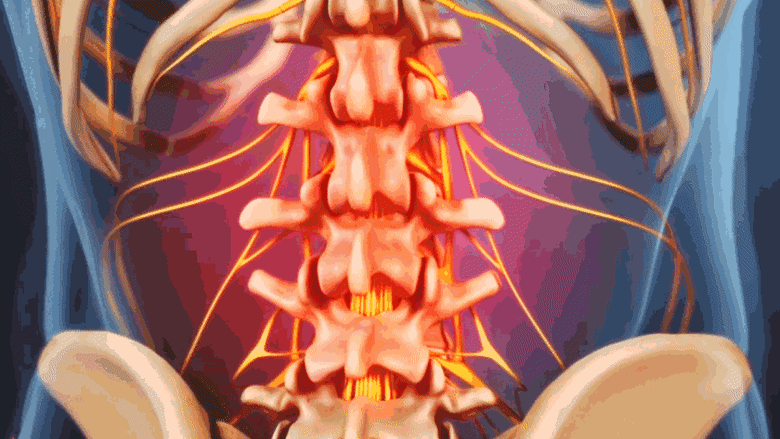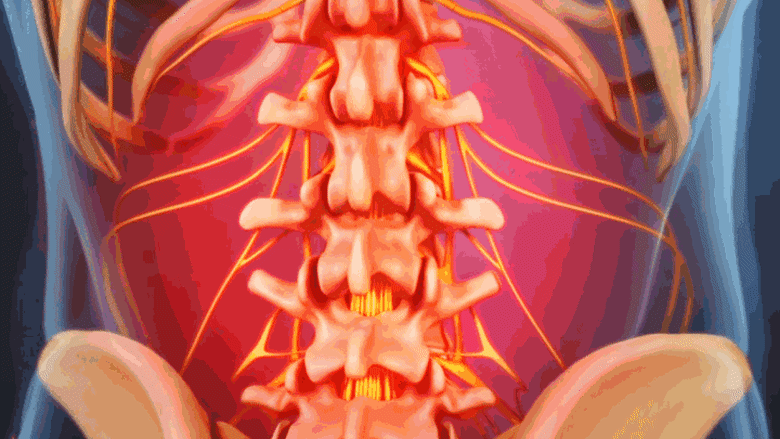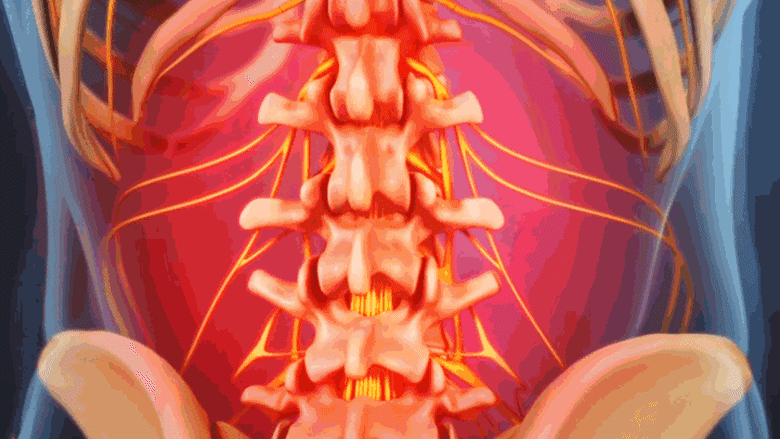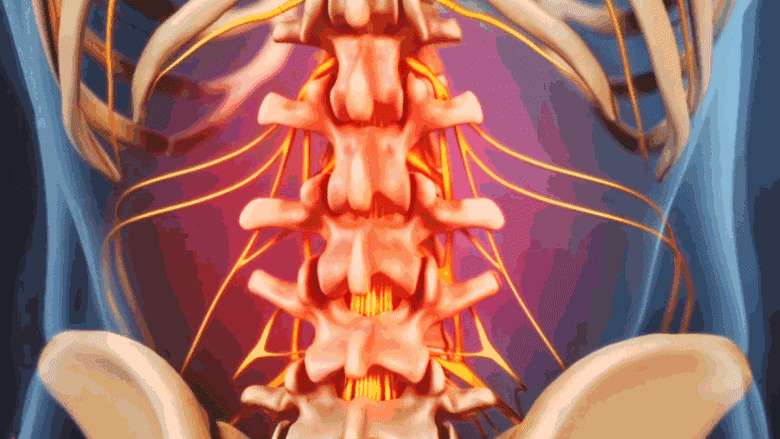
العصب الفقري القاعدي (Basivertebral Nerve):
يُعد العصب الفقري القاعدي شبكة عصبية صغيرة وحيوية تقع داخل جسم الفقرة، وتحديداً في الجزء الخلفي من الصفيحة الفقرية النهائية. هذا العصب مسؤول عن نقل إشارات الألم من الصفيحة الفقرية النهائية إلى الدماغ. عندما تتعرض هذه الصفائح للتلف أو الالتهاب، فإن العصب الفقري القاعدي ينشط ويرسل إشارات الألم، مما يؤدي إلى الإحساس بآلام الظهر المزمنة.
تلف الصفيحة الفقرية النهائية وتغيرات موديك:
يحدث تلف الصفيحة الفقرية النهائية نتيجة لعدة عوامل، بما في ذلك الشيخوخة، الإجهاد الميكانيكي، أو الإصابات. عندما تتلف هذه الصفائح، يمكن أن تتطور تغيرات التهابية أو تنكسية في العظم المجاور للقرص الفقري. هذه التغيرات تُعرف باسم "تغيرات موديك" (Modic Changes)، وتُصنف عادة إلى ثلاثة أنواع:
*
تغيرات موديك من النوع الأول (Modic Type 1):
تشير إلى وذمة والتهاب في نخاع العظم، وتعتبر مؤشرًا قويًا على الألم الفقري المنشأ.
*
تغيرات موديك من النوع الثاني (Modic Type 2):
تشير إلى تحول دهني في نخاع العظم، والذي يمكن أن يكون أيضًا مصدرًا للألم المزمن.
*
تغيرات موديك من النوع الثالث (Modic Type 3):
تشير إلى تصلب العظم.
تُعد تغيرات موديك من النوع الأول والثاني هي المؤشرات الرئيسية التي يبحث عنها الأطباء عند تحديد ما إذا كان المريض مرشحًا لعملية كي العصب الفقري القاعدي. في عيادة الأستاذ الدكتور محمد هطيف، يتم استخدام التصوير بالرنين المغناطيسي عالي الدقة لتحديد هذه التغيرات بدقة، مما يضمن أن العلاج يستهدف السبب الجذري للألم.
باختصار، يعمل العصب الفقري القاعدي كـ "مستشعر" للألم في الصفيحة الفقرية النهائية. عندما تتضرر هذه الصفيحة وتحدث تغيرات موديك، يرسل العصب إشارات الألم. يهدف كي العصب الفقري القاعدي إلى تعطيل هذا العصب، وبالتالي منع إشارات الألم من الوصول إلى الدماغ، مما يوفر راحة فعالة من الألم.
الأسباب وعوامل الخطر للألم الفقري المنشأ
الألم الفقري المنشأ هو نوع محدد من آلام الظهر المزمنة ينبع مباشرة من التغيرات التنكسية أو الالتهابية في الصفيحة الفقرية النهائية للفقرات. على عكس آلام الظهر غير المحددة التي قد يكون لها أسباب متعددة، فإن الألم الفقري المنشأ له علامة تشخيصية واضحة: "تغيرات موديك" التي تظهر في التصوير بالرنين المغناطيسي (MRI).
الأسباب الرئيسية لتغيرات موديك والألم الفقري المنشأ:
- التنكس القرصي (Disc Degeneration): مع التقدم في العمر، تفقد الأقراص الفقرية مرونتها ومحتواها المائي، مما يجعلها أقل قدرة على امتصاص الصدمات. هذا التنكس يمكن أن يزيد من الضغط على الصفائح الفقرية النهائية، مما يؤدي إلى تلفها والتهابها.
- الإجهاد الميكانيكي المتكرر (Repetitive Mechanical Stress): الأنشطة التي تتضمن رفع الأثقال المتكرر، الانحناء، اللف، أو الجلوس لفترات طويلة بوضعية خاطئة يمكن أن تضع ضغطًا مفرطًا على العمود الفقري وتساهم في تلف الصفائح الفقرية النهائية.
- الإصابات الرضحية (Traumatic Injuries): يمكن أن تؤدي الإصابات المباشرة للعمود الفقري، مثل السقوط أو حوادث السيارات، إلى تلف الصفائح الفقرية النهائية وتطوير تغيرات موديك.
- الالتهاب (Inflammation): يُعتقد أن الالتهاب يلعب دورًا رئيسيًا في تطور تغيرات موديك من النوع الأول، حيث يؤدي إلى وذمة في نخاع العظم المحيط بالصفيحة الفقرية النهائية المتضررة. هذا الالتهاب هو ما ينشط العصب الفقري القاعدي ويرسل إشارات الألم.
- العوامل الوراثية (Genetic Factors): قد يكون لدى بعض الأفراد استعداد وراثي لتطوير تنكس الأقراص الفقرية وتغيرات موديك.
- قلة النشاط البدني والسمنة (Physical Inactivity and Obesity): يمكن أن تساهم قلة الحركة وضعف عضلات الجذع في زيادة الضغط على العمود الفقري، بينما تزيد السمنة من الحمل الكلي على الفقرات والأقراص.
عوامل الخطر التي تزيد من احتمالية الإصابة بالألم الفقري المنشأ:
- العمر: تزداد احتمالية الإصابة بتنكس الأقراص الفقرية وتغيرات موديك مع التقدم في العمر.
- المهنة: الوظائف التي تتطلب جهدًا بدنيًا كبيرًا، رفع الأثقال، أو الجلوس لفترات طويلة يمكن أن تزيد من المخاطر.
- التدخين: يؤثر التدخين سلبًا على تدفق الدم إلى الأقراص الفقرية، مما يسرع من عملية التنكس ويقلل من قدرة الجسم على الشفاء.
- التاريخ المرضي: وجود تاريخ عائلي لآلام الظهر المزمنة أو أمراض العمود الفقري قد يزيد من المخاطر.
- بعض الأمراض المزمنة: مثل هشاشة العظام، على الرغم من أنها ليست سببًا مباشرًا، يمكن أن تؤثر على صحة العظام والعمود الفقري بشكل عام.
في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم إجراء تقييم شامل لكل مريض لتحديد الأسباب الكامنة وراء آلام الظهر. من خلال فهم دقيق لهذه الأسباب وعوامل الخطر، يمكن للأستاذ الدكتور هطيف وفريقه وضع خطة علاجية مخصصة تستهدف المشكلة من جذورها، وتقدم أفضل النتائج الممكنة للمرضى. التشخيص الدقيق هو حجر الزاوية في العلاج الفعال، وهذا ما يميز نهجنا في رعاية العمود الفقري.
الأعراض الشائعة للألم الفقري المنشأ
الألم الفقري المنشأ، الناتج عن تلف الصفيحة الفقرية النهائية وتغيرات موديك، يتميز بمجموعة من الأعراض التي غالبًا ما تختلف عن آلام الظهر الأخرى. فهم هذه الأعراض يساعد في تحديد ما إذا كان المريض مرشحًا محتملاً لكي العصب الفقري القاعدي.
السمات الرئيسية للألم الفقري المنشأ تشمل:
- ألم أسفل الظهر المزمن: وهو العرض الأكثر شيوعًا. يستمر الألم عادة لأكثر من ثلاثة أشهر، ويكون مستمرًا أو متقطعًا ولكنه يعود بانتظام.
- الألم المحوري: يتركز الألم بشكل أساسي في منطقة أسفل الظهر نفسها، وقد لا ينتشر بشكل كبير إلى الساقين كما هو الحال في عرق النسا. ومع ذلك، في بعض الحالات، قد يشعر المريض بألم خفيف أو إحساس بعدم الراحة يمتد إلى الأرداف أو الجزء العلوي من الفخذين.
- تفاقم الألم مع الأنشطة الحاملة للوزن: يزداد الألم سوءًا عادةً مع الوقوف لفترات طويلة، المشي، الجري، أو رفع الأثقال. هذه الأنشطة تزيد من الضغط على الصفائح الفقرية النهائية المتضررة.
- تفاقم الألم مع الجلوس: غالبًا ما يجد المرضى أن الجلوس لفترات طويلة يفاقم الألم، وذلك لأن الجلوس يزيد من الضغط داخل القرص الفقري، وبالتالي على الصفائح النهائية.
- الراحة لا تخفف الألم بشكل كامل: على الرغم من أن الاستلقاء قد يوفر بعض الراحة المؤقتة، إلا أن الألم غالبًا ما يعود بمجرد استئناف الأنشطة.
- الألم الذي لا يستجيب للعلاجات التقليدية: العديد من المرضى الذين يعانون من الألم الفقري المنشأ قد يكونون قد جربوا بالفعل علاجات مثل العلاج الطبيعي، الأدوية المسكنة، أو الحقن الموضعية دون الحصول على راحة دائمة.
- تصلب الظهر: قد يشعر المرضى بتصلب في منطقة أسفل الظهر، خاصة في الصباح أو بعد فترات طويلة من عدم النشاط.
- عدم وجود أعراض عصبية واضحة: عادة لا يكون هناك خدر، وخز، أو ضعف عضلي كبير في الساقين، وهي أعراض غالبًا ما ترتبط بانضغاط الأعصاب الشوكية. إذا ظهرت هذه الأعراض، فقد يشير ذلك إلى مشكلة أخرى أو مشكلة مصاحبة.
كيف يؤثر الألم الفقري المنشأ على الحياة اليومية؟
يمكن أن يكون الألم الفقري المنشأ منهكًا، مما يؤثر بشكل كبير على جودة حياة المريض. قد يجد الأفراد صعوبة في:
* أداء المهام المنزلية الروتينية.
* العمل، خاصة إذا كانت وظيفتهم تتطلب الوقوف أو الجلوس لفترات طويلة.
* المشاركة في الأنشطة الترفيهية أو الرياضية.
* النوم بشكل مريح.
* الاستمتاع بالأنشطة الاجتماعية.
في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم الاستماع بعناية إلى وصف المريض لأعراضه وتاريخه المرضي. هذا التقييم السريري الدقيق، جنبًا إلى جنب مع الفحوصات التصويرية، أمر بالغ الأهمية لتحديد ما إذا كانت هذه الأعراض تتوافق مع الألم الفقري المنشأ، وبالتالي ما إذا كان كي العصب الفقري القاعدي هو خيار العلاج الأنسب. يهدف الأستاذ الدكتور هطيف إلى تخفيف هذه الأعراض وتحسين قدرة المرضى على استعادة حياتهم النشطة.
التشخيص الدقيق وتحديد المرشحين لكي العصب الفقري القاعدي
يُعد التشخيص الدقيق حجر الزاوية في نجاح أي علاج، وهذا ينطبق بشكل خاص على كي العصب الفقري القاعدي. لا يتم إجراء هذا الإجراء إلا للمرضى الذين تم تشخيصهم بوضوح بأن آلام الظهر لديهم ناتجة عن تلف الصفيحة الفقرية النهائية والألم الفقري المنشأ، والذي يتم تأكيده بوجود "تغيرات موديك" في التصوير بالرنين المغناطيسي (MRI).
على عكس عملية تشخيص آلام الظهر غير المحددة، والتي قد تكون معقدة وغير حاسمة، فإن تشخيص الألم الفقري المنشأ يتم تأكيده من خلال نتائج محددة في التصوير بالرنين المغناطيسي. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم اتباع بروتوكول تشخيصي صارم لضمان اختيار المرشحين المناسبين للعملية وتحقيق أفضل النتائج العلاجية.
خطوات ضمان التشخيص الصحيح تشمل:
التاريخ الطبي الشامل
يقوم الأستاذ الدكتور محمد هطيف بمراجعة دقيقة للتاريخ الطبي للمريض، والذي يتضمن:
*
الأعراض الرئيسية:
وصف مفصل للألم، بما في ذلك موقعه، شدته، المدة الزمنية، العوامل التي تزيد أو تخفف من حدته.
*
الظروف الصحية السابقة والحالية:
أي أمراض مزمنة، عمليات جراحية سابقة، أو إصابات.
*
الأدوية الحالية:
جميع الأدوية التي يتناولها المريض، بما في ذلك الأدوية الموصوفة، الأدوية التي لا تستلزم وصفة طبية، المكملات الغذائية، والفيتامينات.
*
العلاجات السابقة:
أي علاجات تم تجربتها لآلام الظهر، مثل العلاج الطبيعي، الحقن، أو الأدوية، ومدى فعاليتها.
*
استبعاد الأسباب البديلة للألم:
يهدف هذا الجزء إلى التأكد من أن الألم ليس ناتجًا عن حالات أخرى تتطلب علاجًا مختلفًا، مثل الانزلاق الغضروفي الشديد، تضيق القناة الشوكية، الأورام، أو الالتهابات.
الفحص البدني الدقيق
يقوم الأستاذ الدكتور هطيف بإجراء فحص بدني لتقييم مدى ملاءمة المريض للإجراء. يشمل الفحص:
*
تقييم الألم والحالة الوظيفية الأساسية:
تحديد مستوى الألم الحالي للمريض، ومدى تأثيره على حركته وقدرته على أداء الأنشطة اليومية.
*
تقييم نطاق حركة العمود الفقري:
فحص قدرة المريض على الانحناء، اللف، والامتداد.
*
فحص القوة العضلية والإحساس وردود الفعل:
للتأكد من عدم وجود علامات على انضغاط الأعصاب الشوكية الذي قد يشير إلى مشكلة أخرى.
*
تحديد أي موانع محتملة:
مثل وجود عدوى نشطة، مشاكل تخثر الدم غير المتحكم فيها، أو حالات طبية أخرى تجعل الإجراء غير آمن.
الفحوصات المخبرية
تُجرى بعض الفحوصات المخبرية الروتينية لتقييم الصحة العامة للمريض والتأكد من عدم وجود موانع للإجراء، مثل:
*
فحوصات الدم:
لتقييم وظائف الكلى والكبد، ومستويات السكر في الدم.
*
فحوصات تخثر الدم:
لتقييم قدرة الدم على التجلط والتأكد من عدم وجود اضطرابات نزيف قد تزيد من مخاطر النزيف أثناء أو بعد العملية.
*
فحوصات العدوى:
للتأكد من عدم وجود أي عدوى نشطة في الجسم.
الفحوصات التصويرية الرئيسية
يُعد التصوير بالرنين المغناطيسي (MRI) الفحص التصويري الأكثر أهمية لتأكيد تشخيص الألم الفقري المنشأ.
*
فحص الرنين المغناطيسي للعمود الفقري:
يُستخدم لتأكيد وجود "تغيرات موديك" من النوع الأول أو النوع الثاني في الصفائح الفقرية النهائية. هذه التغيرات هي العلامة المميزة للألم الفقري المنشأ وتُشير إلى الالتهاب أو التغيرات الدهنية في العظم المجاور للقرص الفقري.
*
لماذا الرنين المغناطيسي حاسم؟
يوفر الرنين المغناطيسي صورًا مفصلة للأنسجة الرخوة والعظام، مما يسمح للأستاذ الدكتور محمد هطيف برؤية تغيرات موديك التي لا يمكن رؤيتها بوضوح في الأشعة السينية أو الأشعة المقطعية.
التقييم الشامل للسلامة والمخاطر
يُعد التقييم الشامل ضروريًا لتقييم سلامة الإجراء والمخاطر المحتملة للمريض الفردي. في عيادة الأستاذ الدكتور محمد هطيف، يتم مناقشة جميع الجوانب مع المريض بوضوح وشفافية لضمان فهمه الكامل للفوائد والمخاطر، وللتأكد من أن كي العصب الفقري القاعدي هو الخيار الأمثل لحالته. يهدف هذا النهج إلى توفير رعاية متكاملة ومستنيرة، مع التركيز على سلامة وراحة المريض في المقام الأول.
التحضير لعملية كي العصب الفقري القاعدي
التحضير الجيد لعملية كي العصب الفقري القاعدي يلعب دورًا حاسمًا في ضمان سلامة الإجراء ونجاحه. سيقدم لك الأستاذ الدكتور محمد هطيف وفريقه الطبي في صنعاء تعليمات مفصلة وشخصية بناءً على حالتك الصحية. ومع ذلك، هناك بعض المتطلبات العامة التي يجب مراعاتها في الأيام التي تسبق العملية:
مراجعة الأدوية والمكملات
- أدوية سيولة الدم: قد يُطلب منك التوقف مؤقتًا عن تناول أدوية سيولة الدم أو تقليل جرعتها قبل 2 إلى 7 أيام من الإجراء. يشمل ذلك الأسبرين، الوارفارين، كلوبيدوغريل، وغيرها. الهدف هو تقليل مخاطر النزيف المفرط أثناء العملية. من الضروري استشارة الأستاذ الدكتور محمد هطيف أو طبيبك الموصوف قبل إيقاف أي دواء أو تغيير جرعته.
- المكملات والفيتامينات: يجب إبلاغ فريق الرعاية الصحية بجميع الفيتامينات والمكملات العشبية التي تتناولها حاليًا. بعض هذه المنتجات قد تؤثر على تخثر الدم أو تتفاعل مع الأدوية المهدئة التي ستُستخدم أثناء العملية.
- أدوية السكري: إذا كنت مصابًا بالسكري، فقد تحتاج إلى تعديل جرعات أدوية السكري الخاصة بك في يوم الإجراء، خاصة إذا كنت ستصوم. سيقدم لك طبيبك تعليمات محددة بهذا الشأن.
ترتيبات النقل والإشراف بعد العملية
- النقل: نظرًا لاستخدام التخدير أو الأدوية المهدئة أثناء العملية، لن يُسمح لك بالقيادة بعد الإجراء. يجب عليك ترتيب وسيلة نقل آمنة للعودة إلى المنزل.
- الإشراف: يُنصح بأن يكون هناك شخص بالغ مسؤول معك في المنزل خلال الـ 24 ساعة الأولى بعد العملية لمساعدتك ومراقبة حالتك، خاصة بعد تأثير الأدوية المهدئة.
الصيام قبل العملية
- الامتناع عن الطعام والشراب: إذا كان سيتم استخدام التخدير أو التخدير الواعي المعتدل، فسيُطلب منك الصيام (الامتناع عن تناول الطعام والشراب) لعدد معين من الساعات قبل الإجراء. عادة ما يكون ذلك لمدة 6-8 ساعات للأطعمة الصلبة، و2-4 ساعات للسوائل الشفافة. تهدف هذه الخطوة إلى تقليل خطر الشفط الرئوي (استنشاق محتويات المعدة إلى الرئتين) أثناء التخدير. سيقدم لك الأستاذ الدكتور محمد هطيف تعليمات محددة بشأن الصيام.
التوقف عن النيكوتين
- التدخين ومنتجات النيكوتين: على الرغم من أن هذا ليس مطلوبًا دائمًا، إلا أنه يُشجع بشدة على الإقلاع عن جميع أشكال تناول النيكوتين (التدخين، السجائر الإلكترونية، المضغ، العلاج ببدائل النيكوتين) قبل العملية. يُعرف النيكوتين بتأثيره السلبي على عملية الشفاء ويزيد من خطر حدوث المضاعفات. الإقلاع عن النيكوتين يمكن أن يحسن صحتك العامة ونتائج العملية.
أسئلة واستفسارات
- لا تتردد في طرح الأسئلة: قبل يوم العملية، تأكد من أنك قد طرحت جميع أسئلتك واستفساراتك على الأستاذ الدكتور محمد هطيف أو فريق الرعاية الصحية. من المهم أن تشعر بالراحة والثقة قبل البدء بالإجراء.
في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم توفير دعم كامل للمرضى خلال مرحلة التحضير، مع الحرص على أن يكونوا مستعدين تمامًا للعملية لضمان أقصى درجات الأمان والفعالية.
خطوات عملية كي العصب الفقري القاعدي
تُعد عملية كي العصب الفقري القاعدي (BVN Ablation) إجراءً دقيقًا يتم إجراؤه عادةً في مركز جراحة متنقل أو في قسم العيادات الخارجية بالمستشفى. يتم إنشاء آفة حرارية في العصب الفقري القاعدي لمنع إشارات الألم من الوصول إلى الدماغ. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم تنفيذ هذا الإجراء بأعلى معايير الدقة والسلامة، باستخدام أحدث التقنيات لضمان راحة المريض وفعالية العلاج.
إليك الخطوات النموذجية لعملية كي العصب الفقري القاعدي:
1. التخدير والتحضير الأولي
- القسطرة الوريدية (IV Line): يتم إدخال قسطرة وريدية في ذراع المريض. تُستخدم هذه القسطرة لإعطاء الأدوية المهدئة والمضادات الحيوية.
- التخدير: يُعطى المرضى دواءً مهدئًا عبر الوريد لإنتاج تخدير واعي معتدل، مما يساعدهم على الاسترخاء وتقليل أي شعور بالألم أو القلق أثناء الإجراء. في بعض الحالات، وبناءً على تفضيل المريض والطبيب، يمكن استخدام التخدير العام، والذي يتطلب مراقبة إضافية ودعمًا للتنفس.
- المضادات الحيوية: تُعطى جرعة واحدة من المضادات الحيوية عبر الوريد قبل العملية للمساعدة في منع التهابات موقع الجراحة.
- مراقبة العلامات الحيوية: يتم توصيل المريض بأجهزة مراقبة لمتابعة معدل ضربات القلب، ضغط الدم، ومستوى الأكسجين في الدم طوال الإجراء.
2. وضعية المريض والتحضير الموضعي
- وضعية المريض: يستلقي المريض على بطنه على
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك