الأعصاب الشوكية القطنية: دليل شامل لصحة عمودك الفقري من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
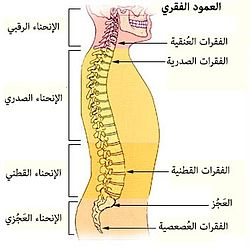
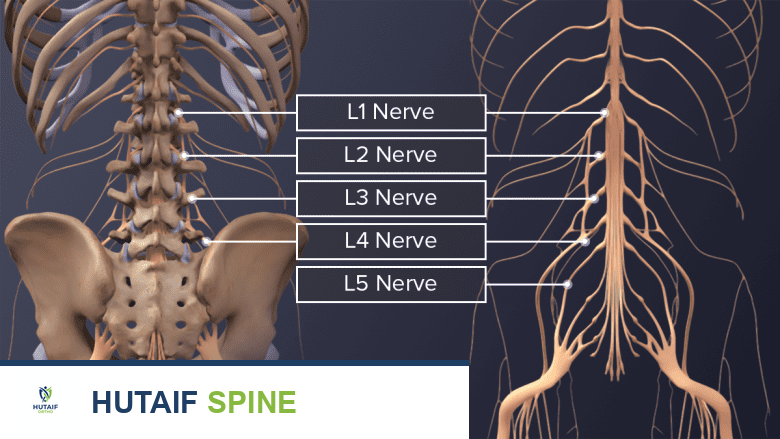
**الأعصاب الشوكية القطنية** هي شبكة حيوية من الأعصاب تنشأ من الحبل الشوكي في منطقة أسفل الظهر، وهي المسؤولة عن نقل الإشارات الحسية والحركية بين الدماغ والأطراف السفلية، بما في ذلك الساقين والقدمين. تتكون من ألياف حسية وحركية، وتوجد منها خمسة أزواج (L1-L5)، تلعب دورًا حيويًا في وظائف الحركة والإحساس.
الخلاصة الطبية السريعة: الأعصاب الشوكية القطنية هي شبكة حيوية تنقل الإشارات الحسية والحركية للأطراف السفلية. تنشأ مشاكلها غالبًا بسبب الانضغاط، مسببة الألم والضعف والخدر. يشمل العلاج الراحة والأدوية والعلاج الطبيعي، وقد يتطلب التدخل الجراحي في بعض الحالات لفك الضغط واستعادة الوظيفة. يُقدم لكم هذا الدليل الشامل الأستاذ الدكتور محمد هطيف، جراح العمود الفقري الرائد في اليمن، والذي يمتلك خبرة تتجاوز العقدين في علاج هذه الحالات المعقدة بأحدث التقنيات الجراحية.
الأعصاب الشوكية القطنية
يُعد العمود الفقري مركز الدعم الأساسي لجسم الإنسان، ومن خلاله تمر شبكة معقدة وحيوية من الأعصاب تُعرف بالأعصاب الشوكية. تلعب هذه الأعصاب دورًا لا غنى عنه في نقل الإشارات الحسية والحركية بين الدماغ وبقية أجزاء الجسم، مما يُمكّننا من الشعور بالحركة، الألم، اللمس، ويسمح لنا بتحريك عضلاتنا. من بين هذه الأعصاب، تكتسب "الأعصاب الشوكية القطنية" أهمية خاصة، فهي المسؤولة عن تغذية الجزء السفلي من الجذع والأطراف السفلية، بما في ذلك الساقين والقدمين.
عندما تتعرض هذه الأعصاب الحساسة للانضغاط أو التلف، يمكن أن يؤدي ذلك إلى مجموعة واسعة من الأعراض المؤلمة والمُعيقة، مثل الألم الشديد، الخدر، التنميل، وضعف العضلات، مما يؤثر بشكل كبير على جودة حياة الفرد وقدرته على أداء الأنشطة اليومية. فهم تشريح هذه الأعصاب ووظائفها، بالإضافة إلى الأسباب الشائعة لمشاكلها وكيفية تشخيصها وعلاجها، يُعد خطوة أساسية نحو الحفاظ على صحة العمود الفقري والتمتع بحياة خالية من الألم.
يُقدم لكم هذا الدليل الشامل الأستاذ الدكتور محمد هطيف، أحد أبرز جراحي العمود الفقري والخبراء في طب العظام باليمن، والذي يُعد المرجع الأول في صنعاء لتقديم الرعاية المتخصصة في هذا المجال. بفضل خبرته الواسعة التي تتجاوز العشرين عامًا ونهجه الشامل في رعاية المرضى، يهدف الدكتور هطيف، الأستاذ بجامعة صنعاء، إلى تزويدكم بالمعلومات الدقيقة والموثوقة حول الأعصاب الشوكية القطنية، بدءًا من التشريح الدقيق وصولاً إلى أحدث تقنيات العلاج الجراحي التحفظي، مع التركيز على مبادئ الأمان والدقة والصدق الطبي التي يلتزم بها في كل خطوة من خطوات العلاج.
فهم تشريح ووظيفة الأعصاب الشوكية القطنية
لفهم مشاكل الأعصاب الشوكية القطنية، يجب أولاً استيعاب تركيبها ووظيفتها الحيوية في جسم الإنسان.
التركيب التشريحي للعمود الفقري القطني والأعصاب
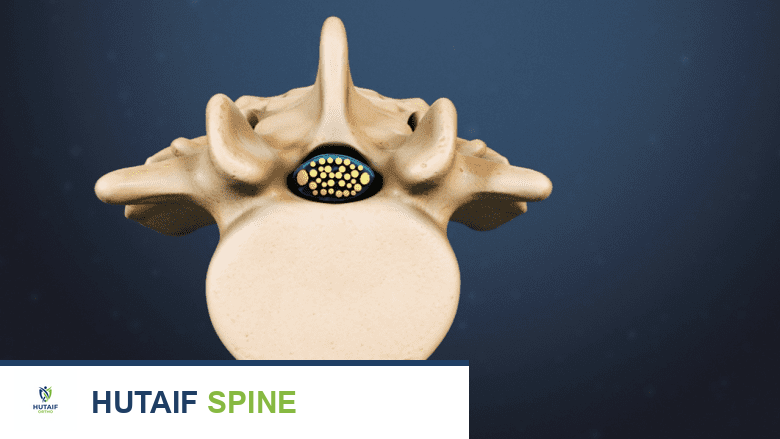
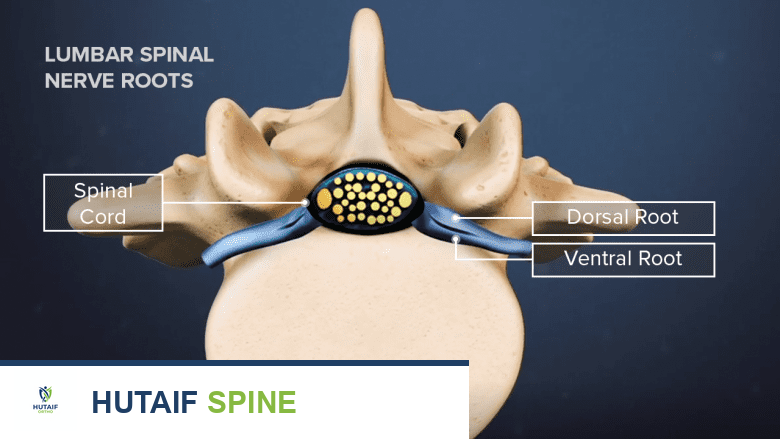
يتكون العمود الفقري القطني من خمس فقرات (L1-L5) تقع في أسفل الظهر. بين كل فقرة وأخرى توجد أقراص غضروفية مرنة تعمل كوسائد لامتصاص الصدمات وتسمح بحركة العمود الفقري. خلف هذه الأقراص والفقرات، يمر الحبل الشوكي، وهو امتداد للجهاز العصبي المركزي، والذي تتفرع منه الأعصاب الشوكية.
تخرج الأعصاب الشوكية القطنية على شكل أزواج من كل مستوى فقري، وتحديدًا من الفتحات العصبية (الثقوب الفقرية) بين الفقرات. تتجمع هذه الأعصاب لتشكل شبكات عصبية (ضفائر) تغذي مناطق معينة من الجسم. الأعصاب القطنية مسؤولة بشكل أساسي عن:
- الأعصاب الحسية: نقل الإحساس من الجلد والعضلات والمفاصل في الجزء السفلي من الجذع، الوركين، الفخذين، الساقين، والقدمين إلى الدماغ.
- الأعصاب الحركية: إرسال الإشارات من الدماغ إلى العضلات في نفس المناطق، مما يسمح بالحركة والتحكم في الأطراف السفلية.

الأهمية الوظيفية للأعصاب القطنية
تلعب الأعصاب الشوكية القطنية دورًا محوريًا في وظائف الجسم اليومية، بما في ذلك:
- المشي والوقوف: التحكم في عضلات الساقين والقدمين يسمح بالحركة والتوازن.
- الإحساس باللمس والألم ودرجة الحرارة: في الأطراف السفلية.
- التحكم في وظائف المثانة والأمعاء: بعض الأعصاب القطنية والعجزية السفلية تساهم في هذه الوظائف الحيوية.
أي خلل في هذه الأعصاب يمكن أن يؤدي إلى مجموعة واسعة من المشاكل التي تؤثر بشكل كبير على جودة حياة المريض.
الأسباب الشائعة لانضغاط الأعصاب الشوكية القطنية
يحدث انضغاط العصب الشوكي القطني عندما يتعرض العصب لضغط ميكانيكي من الأنسجة المحيطة به، مما يعيق وظيفته الطبيعية. تتعدد الأسباب المؤدية إلى هذا الانضغاط، وتشمل:
- الانزلاق الغضروفي (الديسك) القطني:
- يُعد السبب الأكثر شيوعًا. يحدث عندما يبرز القرص الغضروفي الموجود بين الفقرات أو يتمزق، مما يؤدي إلى ضغط على العصب الشوكي المجاور. غالبًا ما يحدث هذا بسبب رفع الأثقال بشكل خاطئ، الحركات المفاجئة، أو التآكل الطبيعي المرتبط بالعمر.
- تضيق القناة الشوكية القطنية (Spinal Stenosis):
- يحدث هذا عندما تضيق المساحة المحيطة بالحبل الشوكي أو جذور الأعصاب في العمود الفقري القطني. يمكن أن يكون التضيق بسبب تضخم الأربطة، نمو نتوءات عظمية (Osteophytes)، أو تضخم مفاصل الوجه (Facet Joints)، مما يضغط على الأعصاب.
- الانزلاق الفقاري (Spondylolisthesis):
- حالة تنزلق فيها فقرة من مكانها الطبيعي وتتحرك للأمام فوق الفقرة التي تحتها. هذا الانزلاق يمكن أن يضغط على الأعصاب الشوكية عند خروجها من العمود الفقري.
- تضخم مفاصل الوجه (Facet Joint Hypertrophy):
- مع التقدم في العمر، قد تتضخم مفاصل الوجه التي تربط الفقرات ببعضها البعض، مما يقلل من المساحة المتاحة للأعصاب ويؤدي إلى انضغاطها.
- النتوءات العظمية (Bone Spurs / Osteophytes):
- يمكن أن تتشكل نتوءات عظمية على الفقرات استجابةً للتآكل والالتهاب، وتتسبب في تضييق القناة الشوكية أو الفتحات العصبية.
- التهاب المفاصل (Arthritis):
- خاصة التهاب المفاصل التنكسي (Osteoarthritis)، يمكن أن يؤثر على مفاصل العمود الفقري ويؤدي إلى التغيرات المذكورة أعلاه.
- الأورام:
- على الرغم من ندرتها، يمكن أن تتسبب الأورام داخل أو حول العمود الفقري في الضغط على الأعصاب الشوكية.
- الإصابات والرضوض:
- الحوادث أو السقوط يمكن أن تسبب كسورًا في الفقرات أو إصابات أخرى تؤدي إلى انضغاط الأعصاب.
الأعراض والعلامات التحذيرية لانضغاط الأعصاب الشوكية القطنية
تتنوع أعراض انضغاط الأعصاب الشوكية القطنية وتعتمد على العصب المتأثر ومستوى الانضغاط وشدته. غالبًا ما تكون الأعراض أحادية الجانب (تؤثر على جانب واحد من الجسم)، ولكنها قد تكون ثنائية الجانب في حالات التضيق الشوكي الشديد.
الأعراض الأكثر شيوعًا
- الألم:
- ألم الظهر: غالبًا ما يبدأ الألم في أسفل الظهر ويمكن أن ينتشر إلى الأرداف.
- الألم الإشعاعي (عرق النسا): هو الألم الذي ينتشر من أسفل الظهر، عبر الأرداف، إلى الفخذ، الساق، وقد يصل إلى القدم والأصابع. يتبع هذا الألم مسار العصب المضغوط.
- الخدر والتنميل (Numbness and Tingling):
- إحساس بالوخز أو "الدبابيس والإبر" (Pins and Needles) أو فقدان الإحساس في مناطق معينة من الساق أو القدم، والتي تتوافق مع توزيع العصب المتأثر.
- ضعف العضلات (Muscle Weakness):
- صعوبة في تحريك الساق أو القدم، أو الشعور بالضعف عند محاولة رفع القدم (Foot Drop) أو الوقوف على أطراف الأصابع. قد يلاحظ المريض تعثرًا متكررًا.
- التشنجات العضلية:
- تشنجات مؤلمة في عضلات الساق أو الفخذ.
- صعوبة في المشي أو الوقوف:
- خاصة لفترات طويلة، حيث قد تسوء الأعراض مع النشاط.
- أعراض متفاقمة مع بعض الحركات:
- السعال، العطس، أو الإجهاد قد يزيد من الضغط داخل العمود الفقري ويفاقم الألم.
متلازمة ذنب الفرس
في حالات نادرة ولكن خطيرة، يمكن أن يؤدي الانضغاط الشديد للأعصاب السفلية إلى متلازمة ذنب الفرس، وهي حالة طارئة تتطلب تدخلًا جراحيًا فوريًا. تشمل أعراضها:
- فقدان الإحساس في منطقة السرج (Perineum) حول الفرج أو الشرج.
- ضعف شديد أو فقدان الإحساس في كلتا الساقين.
- فقدان السيطرة على المثانة (صعوبة في التبول أو سلس البول) أو الأمعاء (سلس البراز).
- ألم شديد ومفاجئ في أسفل الظهر.
جدول: الأعراض الشائعة لانضغاط الأعصاب الشوكية القطنية
| العرض | الوصف | الأهمية |
|---|---|---|
| الألم الإشعاعي (عرق النسا) | ألم حاد أو حارق يمتد من أسفل الظهر إلى الأرداف، الفخذ، الساق، وقد يصل للقدم. | مؤشر قوي على انضغاط جذر العصب. |
| الخدر والتنميل | إحساس بالوخز أو فقدان الإحساس في منطقة معينة من الساق أو القدم. | يشير إلى تلف أو تهيج في الألياف الحسية للعصب. |
| ضعف العضلات | صعوبة في تحريك القدم، رفع أصابع القدم، أو ضعف في عوازن الساق. | يدل على تأثير على الألياف الحركية للعصب، وقد يؤثر على المشي. |
| آلام أسفل الظهر | ألم موضعي في منطقة العمود الفقري القطني. | غالبًا ما يكون مصاحبًا، لكن الألم الإشعاعي هو الأكثر تميزًا. |
| تشنجات عضلية | تقلصات لا إرادية ومؤلمة في عضلات الساق أو الفخذ. | قد تنتج عن تهيج العصب أو الإجهاد العضلي المصاحب. |
| تفاقم الأعراض مع الحركة | زيادة الألم أو الخدر عند السعال، العطس، الانحناء، أو الجلوس لفترات طويلة. | يدل على زيادة الضغط على العصب مع هذه الحركات. |
| فقدان التحكم في المثانة/الأمعاء | صعوبة في التبول، سلس البول، أو سلس البراز. | علامة حمراء خطيرة تتطلب تدخلًا طبيًا طارئًا (متلازمة ذنب الفرس). |
تشخيص دقيق ومتقدم لمشاكل الأعصاب الشوكية القطنية
يُعد التشخيص الدقيق حجر الزاوية في وضع خطة علاج فعالة. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يجمع بين الفحص السريري الدقيق وأحدث التقنيات التصويرية والكهربائية.
-
التاريخ المرضي والفحص السريري:
- يبدأ الدكتور هطيف بسؤال المريض عن الأعراض، مدتها، شدتها، العوامل التي تزيدها أو تخففها، والتاريخ الطبي السابق.
- يتضمن الفحص السريري تقييمًا عصبيًا كاملاً يشمل فحص القوة العضلية، ردود الفعل الانعكاسية (المنعكسات)، والإحساس في الأطراف السفلية. كما يقوم بإجراء اختبارات خاصة مثل اختبار رفع الساق المستقيمة (Straight Leg Raise Test) لتحديد مدى تهيج العصب.
-
الفحوصات التصويرية:
- الأشعة السينية (X-ray): تُظهر بنية العظام وتساعد في الكشف عن التغيرات التنكسية، الكسور، الانزلاق الفقاري، أو تضخم العظام. لا تُظهر الأعصاب أو الأقراص الغضروفية مباشرة.
- الرنين المغناطيسي (MRI): هو الفحص الأكثر تفصيلاً ودقة لتصوير الأنسجة الرخوة مثل الأقراص الغضروفية، الحبل الشوكي، والأعصاب. يُظهر بوضوح الانزلاقات الغضروفية، تضيق القناة الشوكية، الأورام، والالتهابات. يُعد التصوير بالرنين المغناطيسي أداة لا غنى عنها للدكتور هطيف في تحديد سبب ومكان الانضغاط بدقة متناهية.
- الأشعة المقطعية (CT Scan): قد تُستخدم في حالات عدم إمكانية إجراء الرنين المغناطيسي أو لتقييم بنية العظام بشكل أفضل، خاصة في حالات الكسور أو تقييم التضيق العظمي.
- تصوير النخاع (Myelogram): في بعض الحالات النادرة، قد يُستخدم حقن صبغة في السائل الشوكي يتبعها تصوير بالأشعة السينية أو الأشعة المقطعية لإظهار الضغط على الحبل الشوكي والأعصاب.
-
دراسات التوصيل العصبي وتخطيط كهربية العضل (EMG/NCS):
- تُستخدم هذه الاختبارات لتقييم وظيفة الأعصاب والعضلات.
- دراسات التوصيل العصبي (NCS): تقيس سرعة وقوة الإشارات الكهربائية التي تنتقل عبر الأعصاب.
- تخطيط كهربية العضل (EMG): يقيم النشاط الكهربائي للعضلات أثناء الراحة وأثناء الانقباض.
- تساعد هذه الاختبارات الدكتور هطيف في تأكيد وجود تلف عصبي، تحديد شدته، وتمييزه عن حالات أخرى قد تسبب أعراضًا مشابهة.
من خلال الجمع بين هذه الأدوات التشخيصية المتطورة وخبرته السريرية الواسعة، يتمكن الأستاذ الدكتور محمد هطيف من الوصول إلى تشخيص دقيق للغاية، مما يمهد الطريق لوضع خطة علاج مخصصة وفعالة لكل مريض.
خيارات العلاج المتاحة لمشاكل الأعصاب الشوكية القطنية
تتنوع خيارات علاج انضغاط الأعصاب الشوكية القطنية بين العلاج التحفظي (غير الجراحي) والعلاج الجراحي. يحرص الأستاذ الدكتور محمد هطيف على البدء دائمًا بالخيارات الأقل توغلًا، واللجوء إلى الجراحة فقط عندما تفشل العلاجات الأخرى أو عندما تكون هناك علامات تحذيرية تستدعي التدخل السريع.
العلاج التحفظي غير الجراحي
يهدف العلاج التحفظي إلى تخفيف الألم والالتهاب، وتحسين وظيفة العمود الفقري، وتعزيز قوة العضلات ومرونتها.
- الراحة المعدلة:
- تجنب الأنشطة التي تزيد الأعراض سوءًا، مع الحفاظ على مستوى معتدل من النشاط لمنع تصلب العضلات وضعفها.
- الأدوية:
- مسكنات الألم ومضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، لتقليل الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف التشنجات العضلية.
- أدوية آلام الأعصاب: مثل الجابابنتين أو البريجابالين، لعلاج الألم العصبي المحدد.
- الستيرويدات الفموية: في بعض الحالات لتقليل الالتهاب الحاد.
- العلاج الطبيعي والتأهيل:
- برامج علاج طبيعي مخصصة لتقوية عضلات الجذع والبطن (Core Muscles)، تحسين المرونة، استعادة النطاق الطبيعي للحركة، وتعليم المريض وضعيات الجسم الصحيحة. يشمل ذلك تمارين الإطالة، التقوية، والعلاج اليدوي.
- حقن العمود الفقري:
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): تُحقن أدوية الستيرويد المخففة للالتهاب مباشرة في الفراغ فوق الجافية حول الأعصاب الشوكية لتخفيف الالتهاب والألم.
- حصار العصب (Nerve Blocks): حقن مخدر موضعي وستيرويد حول العصب المتضرر لتخفيف الألم.
- يُجري الدكتور هطيف هذه الحقن بتوجيه من الأشعة السينية (Fluoroscopy) لضمان الدقة والأمان.
- العلاجات البديلة والتكميلية:
- مثل الوخز بالإبر الصينية أو العلاج بتقويم العمود الفقري (Chiropractic)، قد تكون مفيدة لبعض المرضى، ولكن يجب استشارة الطبيب قبل البدء بها.
العلاج الجراحي
يُوصى بالعلاج الجراحي عندما تفشل العلاجات التحفظية في تخفيف الأعراض بعد فترة معقولة (عادة 6-12 أسبوعًا)، أو عندما تكون الأعراض شديدة وتؤثر بشكل كبير على جودة الحياة، أو في حالات الطوارئ مثل متلازمة ذنب الفرس أو الضعف العضلي التقدمي.
يُعد الأستاذ الدكتور محمد هطيف رائدًا في جراحات العمود الفقري المتقدمة، ويستخدم أحدث التقنيات لضمان أفضل النتائج بأقل تدخل جراحي ممكن.
جدول: مقارنة بين العلاج التحفظي والجراحي لمشاكل الأعصاب الشوكية القطنية
| الميزة | العلاج التحفظي | العلاج الجراحي |
|---|---|---|
| الهدف الرئيسي | تخفيف الأعراض، تقليل الالتهاب، تحسين الوظيفة. | إزالة مصدر الضغط على العصب بشكل مباشر ودائم. |
| المدة الزمنية | عادة ما يُجرب لمدة 6-12 أسبوعًا قبل التفكير بالجراحة. | التدخل الفوري في حالات الطوارئ، أو بعد فشل التحفظي. |
| التوغل | غير توغلي (Non-invasive) أو بحد أدنى من التوغل (الحقن). | توغلي (Invasive) يتطلب شقًا جراحيًا (صغيرًا في الجراحات المجهرية). |
| المخاطر | قليلة جدًا (آثار جانبية للأدوية، ألم مؤقت من الحقن). | مخاطر الجراحة (العدوى، النزيف، تلف الأعصاب، التخدير). |
| التعافي | تدريجي، غالبًا ما يتطلب التزامًا بالعلاج الطبيعي. | تعافٍ أسرع في تخفيف الأعراض العصبية، لكن يتطلب فترة نقاهة. |
| فعالية العلاج | فعال لنسبة كبيرة من المرضى (حوالي 80-90%). | فعال جدًا في إزالة الضغط، خاصة في الحالات الشديدة. |
| متى يُختار؟ | في معظم الحالات الأولية، والأعراض الخفيفة إلى المتوسطة. | عند فشل التحفظي، الأعراض الشديدة، أو علامات الخطر (مثل ضعف العضلات التقدمي أو متلازمة ذنب الفرس). |
إجراءات جراحية متقدمة
يُعرف الأستاذ الدكتور محمد هطيف بخبرته الطويلة التي تزيد عن 20 عامًا في جراحات العمود الفقري واستخدامه لأحدث التقنيات الجراحية، بما في ذلك الجراحة المجهرية (Microsurgery) والجراحة بالمنظار (Arthroscopy 4K)، مما يضمن دقة متناهية ونتائج ممتازة بأقل تدخل ممكن.
استئصال القرص المجهري Microdiscectomy
- الهدف: إزالة جزء من القرص الغضروفي المنزلق الذي يضغط على العصب.
- الإجراء: يتم إجراء شق صغير جدًا (حوالي 1-2 سم) في الظهر. باستخدام مجهر جراحي عالي التكبير أو منظار دقيق، يتمكن الدكتور هطيف من رؤية العصب والقرص المتضرر بوضوح فائق. يتم إزالة الجزء البارز من القرص بعناية فائقة، مما يحرر العصب من الضغط.
- مزاياها مع الدكتور هطيف: بفضل خبرته في الجراحة المجهرية، يضمن الدكتور هطيف دقة لا مثيل لها، تقليل تلف الأنسجة المحيطة، ألم أقل بعد الجراحة، فترة تعافٍ أسرع، وعودة مبكرة للأنشطة الطبيعية.
استئصال الصفيحة الفقرية
- الهدف: تخفيف الضغط على الحبل الشوكي والأعصاب في حالات تضيق القناة الشوكية الشديد.
- الإجراء: يتم إزالة جزء من الصفيحة الفقرية (الجزء العظمي الخلفي من الفقرة) لتوسيع القناة الشوكية وتوفير مساحة أكبر للأعصاب. في بعض الحالات، قد يتم إزالة جزء صغير فقط (Laminotomy) أو تجويف الصفيحة (Laminoplasty) للحفاظ على استقرار العمود الفقري.
- خبرة الدكتور هطيف: يختار الدكتور هطيف الإجراء الأنسب بدقة، مع الحفاظ على استقرار العمود الفقري قدر الإمكان.
توسيع الثقبة العصبية Foraminotomy
- الهدف: توسيع الفتحة العظمية (الثقبة العصبية) التي يخرج منها العصب الشوكي، عندما يكون الضغط ناتجًا عن تضيق في هذه الفتحة.
- الإجراء: يتم إزالة جزء صغير من العظم أو الأنسجة الرخوة التي تسبب التضيق حول الثقبة العصبية.
دمج الفقرات Spinal Fusion
- الهدف: تثبيت فقرتين أو أكثر بشكل دائم لزيادة استقرار العمود الفقري وتقليل الألم الناتج عن الحركة المفرطة أو عدم الاستقرار.
- الإجراء: يتم ربط الفقرات المتضررة معًا باستخدام طعوم عظمية (من المريض نفسه أو من متبرع) وأجهزة معدنية (صفائح، مسامير، قضبان) لدمجها مع مرور الوقت.
- متى تُستخدم: تُستخدم هذه الجراحة في حالات الانزلاق الفقاري الشديد، عدم الاستقرار، أو بعد إزالة كميات كبيرة من العظم (على سبيل المثال، بعد استئصال الصفيحة الفقرية الواسع).
- تقنيات الدكتور هطيف المتقدمة: يتميز الدكتور هطيف بخبرته في جراحات دمج الفقرات الحديثة، بما في ذلك التقنيات التي تستخدم الوصول الجانبي أو الأمامي (XLIF, ALIF) لتقليل توغل الجراحة وتحسين معدلات الاندماج.
الجراحة بالمنظار للعمود الفقري Endoscopic Spine Surgery
- الهدف: إجراء جراحات العمود الفقري من خلال شقوق أصغر بكثير باستخدام كاميرا ومنظار دقيق.
- الإجراء: يتم إدخال أنبوب رفيع مزود بكاميرا وأدوات جراحية دقيقة عبر شق صغير جدًا. توفر الكاميرا (بتقنية 4K عالية الدقة) رؤية مكبرة وواضحة للمنطقة المستهدفة على شاشة، مما يسمح للجراح بإجراء العملية بدقة عالية.
- مزاياها مع الدكتور هطيف: يطبق الدكتور هطيف هذه التقنية المتقدمة لتقليل الألم بعد الجراحة، تسريع الشفاء، وتقليل خطر المضاعفات، وهي مثالية لبعض حالات الانزلاق الغضروفي وتضيق القناة الشوكية.
يُعد اختيار الإجراء الجراحي الأنسب قرارًا يتخذه الأستاذ الدكتور محمد هطيف بالتشاور مع المريض، بناءً على التشخيص الدقيق، شدة الأعراض، والحالة الصحية العامة للمريض، مع الالتزام التام بالصدق الطبي وتقديم أفضل الحلول العلاجية.
إعادة التأهيل والتعافي
سواء كان العلاج تحفظيًا أو جراحيًا، فإن عملية إعادة التأهيل تلعب دورًا حاسمًا في استعادة الوظيفة الكاملة، تقليل الألم، ومنع تكرار المشكلة. يشدد الأستاذ الدكتور محمد هطيف على أهمية الالتزام ببرنامج تأهيلي شامل ومخصص.
بعد العلاج التحفظي
- العلاج الطبيعي المستمر: بعد فترة الراحة الأولية، يبدأ برنامج العلاج الطبيعي لتقوية عضلات الجذع والبطن، تحسين المرونة، وزيادة القدرة على التحمل.
- التمارين المنزلية: سيتم تعليم المريض مجموعة من التمارين الآمنة لأدائها في المنزل للحفاظ على التقدم المحرز.
- تعديل نمط الحياة: يشمل ذلك تعلم وضعيات الجلوس والوقوف الصحيحة، تقنيات الرفع الآمنة، وتجنب الأنشطة التي تزيد الأعراض سوءًا.
- إدارة الألم: قد يستمر استخدام بعض الأدوية المسكنة أو المضادة للالتهاب حسب الحاجة، تحت إشراف الطبيب.
بعد الجراحة
- المرحلة المبكرة (الأيام الأولى بعد الجراحة):
- الراحة في المستشفى: يتم مراقبة المريض عن كثب لإدارة الألم ومنع المضاعفات.
- الحركة المبكرة: يشجع الدكتور هطيف على الحركة المبكرة والخفيفة (مثل المشي لمسافات قصيرة) لتقليل خطر تكون الجلطات الدموية وتعزيز الشفاء.
- إدارة الألم: يتم توفير أدوية الألم للتحكم في الانزعاج بعد الجراحة.
- مرحلة التعافي المتوسطة (الأسابيع الأولى إلى الأشهر القليلة):
- العلاج الطبيعي المكثف: يبدأ برنامج العلاج الطبيعي تدريجيًا لتقوية العضلات المحيطة بالعمود الفقري، تحسين المرونة، واستعادة النطاق الكامل للحركة. يراقب المعالج الطبيعي التقدم ويعدل التمارين حسب الحاجة.
- تمارين التقوية والإطالة: التركيز على تمارين تقوية عضلات البطن والظهر (Core Strengthening) لتحقيق الاستقرار والحماية للعمود الفقري.
- تعليمات الأنشطة اليومية: توجيهات حول كيفية أداء الأنشطة اليومية بأمان (الجلوس، الوقوف، الرفع، النوم) لتجنب الضغط على العمود الفقري.
- التعافي طويل الأمد (عدة أشهر وما بعدها):
- الاستمرارية في التمارين: من الضروري الالتزام ببرنامج التمارين المنزلية للحفاظ على القوة والمرونة.
- العودة التدريجية للأنشطة: العودة إلى العمل والأنشطة الرياضية والهوايات يجب أن تكون تدريجية ووفقًا لتوجيهات الدكتور ه
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك