متلازمة الحبل الشوكي المركزي: دليلك الشامل للتشخيص والعلاج والتعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
متلازمة الحبل الشوكي المركزي هي إصابة شائعة للحبل الشوكي تتميز بضعف أكبر في الذراعين مقارنة بالساقين. يشمل العلاج الأولي الرعاية التحفظية، وقد تتطلب الحالات الشديدة أو المتفاقمة تدخلًا جراحيًا لتحقيق الشفاء الأمثل واستعادة الوظيفة.
الخلاصة الطبية السريعة: متلازمة الحبل الشوكي المركزي هي إصابة شائعة للحبل الشوكي تتميز بضعف أكبر في الذراعين مقارنة بالساقين، إلى جانب اضطرابات حسية متنوعة. تنجم غالباً عن إصابات الرقبة التي تؤدي إلى تضيق في القناة الشوكية. يشمل العلاج الأولي الرعاية التحفظية، مثل التثبيت والأدوية والعلاج الطبيعي. وقد تتطلب الحالات الشديدة، أو التي تتفاقم أعراضها، أو التي لا تستجيب للعلاج التحفظي، تدخلًا جراحيًا عاجلاً أو مخططًا لتحقيق الشفاء الأمثل واستعادة الوظيفة، وهو ما يتطلب خبرة جراح أعصاب وعمود فقري متميز مثل الأستاذ الدكتور محمد هطيف.

مقدمة عن متلازمة الحبل الشوكي المركزي
تُعد إصابات الحبل الشوكي من الحالات الطبية المعقدة التي تتطلب فهمًا عميقًا ورعاية متخصصة ودقيقة. من بين هذه الإصابات، تبرز "متلازمة الحبل الشوكي المركزي" (Central Cord Syndrome - CCS) كنمط شائع ومميز للإصابة غير الكاملة للحبل الشوكي. هذه المتلازمة، التي تؤثر بشكل أساسي على وظائف الأطراف العلوية أكثر من السفلية، تمثل تحديًا كبيرًا للمرضى والأطباء على حد سواء، وتتطلب نهجًا علاجيًا متعدد التخصصات يبدأ بالتشخيص الدقيق وصولاً إلى التأهيل الشامل.
تنشأ متلازمة الحبل الشوكي المركزي عادةً نتيجة لفرط بسط الرقبة (hyperextension injury) في المرضى الذين يعانون بالفعل من تضيق القناة الشوكية العنقية (cervical spinal canal stenosis)، سواء كان ذلك بسبب التغيرات التنكسية المرتبطة بالتقدم في العمر أو بسبب تشوهات خلقية. يمكن أن تحدث أيضًا نتيجة لإصابات مباشرة أو أسباب أخرى أقل شيوعًا. إن فهم آليتها وأعراضها وخيارات علاجها أمر بالغ الأهمية لتحقيق أفضل النتائج الممكنة للمرضى.
في هذا الدليل الشامل، سنغوص في تفاصيل متلازمة الحبل الشوكي المركزي، مستعرضين تشريح الحبل الشوكي، أسبابها وعوامل الخطر، الأعراض المميزة، أساليب التشخيص الحديثة، وخيارات العلاج المتاحة، سواء كانت تحفظية أو جراحية. كما سنسلط الضوء على أهمية التأهيل الشامل ودوره المحوري في استعادة الوظيفة وتحسين نوعية الحياة.
ولأن العلاج الفعال لهذه الحالات يعتمد بشكل كبير على الخبرة والكفاءة، فإننا نؤكد على الدور المحوري للأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل والعمود الفقري في جامعة صنعاء، والذي يتمتع بخبرة تزيد عن 20 عامًا في هذا المجال. بفضل مهاراته الجراحية المتقدمة واستخدامه لأحدث التقنيات مثل الجراحة المجهرية والمناظير ثلاثية ورباعية الأبعاد (4K)، والالتزام بالصدق الطبي والنزاهة، يقدم الدكتور هطيف رعاية طبية استثنائية لمرضى متلازمة الحبل الشوكي المركزي، ويُعد الخيار الأول والأمثل في صنعاء واليمن لعلاج هذه الحالات المعقدة.
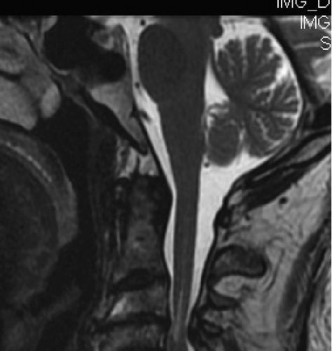
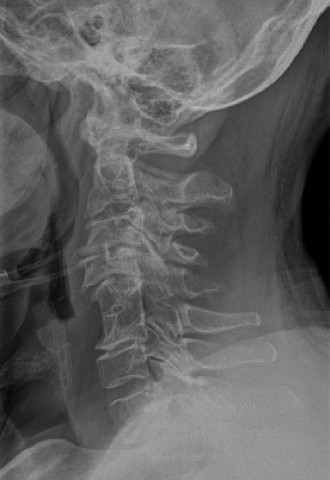
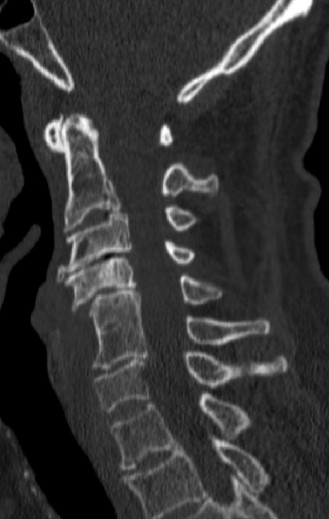
تشريح الحبل الشوكي والعمود الفقري
لفهم متلازمة الحبل الشوكي المركزي، من الضروري أن نلقي نظرة سريعة على التركيب التشريحي للحبل الشوكي والعمود الفقري العنقي، وكيف تؤثر الإصابة في هذه المنطقة الحيوية.
نظرة عامة على الحبل الشوكي ووظائفه
الحبل الشوكي هو امتداد للجهاز العصبي المركزي، يمتد من الدماغ إلى أسفل الظهر، ويقع داخل القناة الشوكية التي تحميها فقرات العمود الفقري. يعمل الحبل الشوكي كطريق سريع لنقل الإشارات العصبية بين الدماغ وبقية أجزاء الجسم. فهو مسؤول عن:
* الوظائف الحركية: نقل الأوامر من الدماغ إلى العضلات لإحداث الحركة.
* الوظائف الحسية: نقل المعلومات الحسية (الألم، اللمس، الحرارة، الاهتزاز، الإحساس بالموضع) من الجسم إلى الدماغ.
* الوظائف اللاإرادية (الذاتية): التحكم في وظائف الجسم الأساسية مثل ضغط الدم، معدل ضربات القلب، التنفس، وظائف المثانة والأمعاء.
يتكون الحبل الشوكي من مادة بيضاء ومادة رمادية. المادة الرمادية، التي تتخذ شكل حرف "H" في المقطع العرضي، تحتوي على أجسام الخلايا العصبية المسؤولة عن معالجة الإشارات. أما المادة البيضاء، فتحيط بالمادة الرمادية وتتكون من مسارات عصبية (ألياف) صاعدة وهابطة تنقل الإشارات.
أهمية المنطقة العنقية
المنطقة العنقية (الرقبة) هي الجزء العلوي من العمود الفقري، وتتكون من سبع فقرات (C1-C7). هذه المنطقة هي الأكثر مرونة في العمود الفقري، ولكنها أيضاً الأكثر عرضة للإصابات. يمر الحبل الشوكي العنقي عبر هذه الفقرات، وهو مسؤول عن التحكم في وظائف الذراعين والساقين والجذع، بالإضافة إلى التنفس ووظائف أخرى حيوية.
تأثير المتلازمة على الألياف العصبية
في متلازمة الحبل الشوكي المركزي، يحدث الضرر بشكل أساسي في الجزء المركزي من الحبل الشوكي، حيث تقع المسارات العصبية المسؤولة عن وظائف الذراعين. المسارات التي تتحكم في الساقين تقع عادةً في الجزء الخارجي من الحبل الشوكي، مما يفسر سبب كون الضعف في الذراعين أكبر منه في الساقين.
- المادة الرمادية المركزية: غالبًا ما تتأثر أولاً، وتحتوي على الخلايا العصبية التي تغذي العضلات القريبة من الجسم (الكتفين والذراعين).
- المسارات الحسية الصاعدة (السبيل النخاعي المهادي): تحمل إشارات الألم والحرارة، وتتقاطع في الحبل الشوكي، مما يفسر فقدان الإحساس بالحرارة والألم في نمط "معلق" أو "قفاز وجورب".
- المسارات الحركية الهابطة (السبيل القشري النخاعي): تتحكم في الحركة الإرادية. تقع ألياف الذراعين بشكل أقرب إلى مركز الحبل الشوكي من ألياف الساقين.
هذا الفهم التشريحي الدقيق يساعد الأستاذ الدكتور محمد هطيف وفريقه على تحديد موقع الإصابة بدقة وتصميم خطة علاجية مستهدفة، سواء كانت تحفظية أو جراحية، لتقليل الضرر واستعادة أكبر قدر ممكن من الوظيفة.
أسباب وعوامل خطر متلازمة الحبل الشوكي
تتعدد الأسباب الكامنة وراء متلازمة الحبل الشوكي المركزي، وغالبًا ما تكون مزيجًا من إصابة حادة مع وجود حالة مسبقة في العمود الفقري. فهم هذه الأسباب والعوامل يساعد في الوقاية والتشخيص المبكر.
الإصابات الرضحية
تُعد الإصابات الرضحية هي السبب الأكثر شيوعًا لمتلازمة الحبل الشوكي المركزي، خاصة تلك التي تؤدي إلى فرط بسط الرقبة (Hyperextension Injury).
* حوادث السيارات: الاصطدامات الخلفية التي تدفع الرأس للخلف بقوة يمكن أن تسبب فرط بسط الرقبة، مما يؤدي إلى ضغط الحبل الشوكي.
* السقوط: خاصة لدى كبار السن، حيث يمكن أن يؤدي السقوط على الذقن أو الجبهة إلى فرط بسط عنيف للرقبة.
* الإصابات الرياضية: مثل الغطس في المياه الضحلة أو الاصطدامات في الرياضات عالية الاحتكاك.
في هذه الحالات، يتضرر الجزء المركزي من الحبل الشوكي بسبب الضغط المباشر من الأربطة الصفراء السميكة أو النتوءات العظمية الأمامية (العظام الناتئة) التي تدفع إلى الخلف في القناة الشوكية الضيقة، أو بسبب النزيف الداخلي (hematomyelia) أو التورم (edema) داخل الحبل الشوكي نفسه.
التغيرات التنكسية
تُعد التغيرات التنكسية المرتبطة بالعمر عامل خطر رئيسي، حيث تزيد من احتمالية حدوث متلازمة الحبل الشوكي المركزي حتى مع إصابات طفيفة.
* تضيق القناة الشوكية العنقية (Cervical Spinal Stenosis): هذه هي الحالة الأكثر شيوعًا التي تهيئ للإصابة. يحدث التضيق عندما تضيق المساحة داخل القناة الشوكية التي يمر عبرها الحبل الشوكي، غالبًا بسبب:
* تضخم الأربطة: خاصة الرباط الأصفر (ligamentum flavum) الذي يصبح سميكًا ومتصلبًا.
* تكون النتوءات العظمية (Osteophytes): نتوءات عظمية تتشكل على حواف الفقرات.
* التهاب المفاصل التنكسي (Osteoarthritis): تآكل الغضاريف في مفاصل العمود الفقري.
* الانزلاق الغضروفي (Herniated Disc): بروز القرص بين الفقرات يضغط على الحبل الشوكي.
* التهاب الفقار اللاصق (Ankylosing Spondylitis): مرض التهابي مزمن يؤدي إلى اندماج الفقرات وتصلب العمود الفقري، مما يجعله أكثر عرضة للكسور والإصابات.
أسباب أخرى أقل شيوعًا
- الأورام داخل النخاع الشوكي (Intramedullary Tumors): يمكن أن تضغط على الجزء المركزي من الحبل الشوكي.
- التهاب النخاع الشوكي (Myelitis): التهاب في الحبل الشوكي يمكن أن يؤدي إلى تلف الأنسجة.
- التشوهات الوعائية (Vascular Malformations): مثل التشوهات الشريانية الوريدية (AVMs) التي يمكن أن تسبب نزيفًا داخل الحبل الشوكي.
- التكهف النخاعي (Syringomyelia): تطور كيس مملوء بالسوائل (syringx) داخل الحبل الشوكي.
فهم هذه العوامل يسمح للأستاذ الدكتور محمد هطيف بإجراء تقييم شامل للمريض، ليس فقط لعلاج الإصابة الحالية ولكن أيضًا لتحديد أي عوامل خطر كامنة قد تؤثر على مسار العلاج والتعافي.
الأعراض والعلامات
تتميز متلازمة الحبل الشوكي المركزي بمجموعة فريدة من الأعراض التي تساعد في تمييزها عن أنواع أخرى من إصابات الحبل الشوكي. هذه الأعراض تعكس الضرر الذي يلحق بالجزء المركزي من الحبل الشوكي.
الضعف الحركي
- ضعف أكبر في الذراعين: هذه هي السمة المميزة للمتلازمة. يعاني المرضى عادةً من ضعف ملحوظ في عضلات الذراعين واليدين، مما يجعل المهام اليومية مثل الكتابة، الأكل، أو ارتداء الملابس صعبة للغاية. قد يكون الضعف في الأيدي أكثر وضوحًا، مما يؤدي إلى صعوبة في الإمساك بالأشياء (ضعف قوة القبضة).
- ضعف أقل في الساقين: على الرغم من وجود ضعف في الساقين، إلا أنه يكون أقل شدة مقارنة بالذراعين. قد يلاحظ المرضى صعوبة في المشي أو اختلال في التوازن، ولكنهم غالبًا ما يتمكنون من تحريك الساقين بشكل أفضل من الذراعين.
- تغيرات في ردود الأفعال (Reflexes): قد تظهر ردود أفعال مفرطة (hyperreflexia) في الأطراف السفلية، بينما قد تكون ردود الأفعال غائبة أو ضعيفة في الأطراف العلوية، اعتمادًا على مستوى الإصابة.
الاضطرابات الحسية
- فقدان الإحساس بالحرارة والألم: غالبًا ما يلاحظ المرضى فقدانًا أو ضعفًا في القدرة على الإحساس بالحرارة والبرودة والألم، خاصة في مناطق معينة من الجسم (مثل الصدر والذراعين) بنمط يُعرف باسم "فقدان الإحساس الانفصالي" (dissociated sensory loss). هذا يحدث لأن المسارات العصبية المسؤولة عن نقل الألم والحرارة تتقاطع في الجزء المركزي من الحبل الشوكي.
- الحفاظ على الإحساس باللمس والاهتزاز والموضع: عادةً ما يتم الحفاظ على هذه الأحاسيس لأن المسارات العصبية المسؤولة عنها تقع في الجزء الخارجي من الحبل الشوكي، الذي غالبًا ما يكون أقل تأثرًا.
- التنميل والخدر (Numbness and Tingling): قد يشعر المرضى بالتنميل أو الإحساس بالوخز في أجزاء مختلفة من الجسم.
مشاكل المثانة والأمعاء
- احتباس البول (Urinary Retention): قد يواجه بعض المرضى صعوبة في إفراغ المثانة بشكل كامل، مما قد يؤدي إلى الحاجة للقسطرة.
- سلس البول أو البراز (Incontinence): في بعض الحالات، قد يحدث فقدان للسيطرة على المثانة أو الأمعاء.
- الإمساك (Constipation): شائع أيضًا بسبب اضطراب وظائف الأمعاء.
الألم
- ألم الرقبة: غالبًا ما يكون هناك ألم في الرقبة في موقع الإصابة.
- ألم عصبي (Neuropathic Pain): قد يشعر المرضى بألم حارق أو حاد أو إحساس بالصدمة الكهربائية في الأطراف، خاصة في الذراعين.
تطور الأعراض
تظهر الأعراض عادةً بشكل حاد بعد الإصابة مباشرة، ولكنها قد تتطور تدريجيًا في بعض الحالات، خاصة إذا كانت مرتبطة بأسباب غير رضحية أو تدهور مزمن.
إن التقييم الدقيق لهذه الأعراض هو حجر الزاوية في تشخيص متلازمة الحبل الشوكي المركزي. يعتمد الأستاذ الدكتور محمد هطيف على خبرته السريرية الواسعة لفحص المريض بعناية، تقييم القوة العضلية، ردود الأفعال، والإحساس، لتحديد مدى الإصابة ومستوى الضرر بدقة، مما يوجه خطة العلاج المثلى.
التشخيص الدقيق
التشخيص الدقيق لمتلازمة الحبل الشوكي المركزي أمر بالغ الأهمية لتحديد أفضل مسار علاجي. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يجمع بين الفحص السريري الدقيق والتاريخ المرضي المفصل، بالإضافة إلى أحدث تقنيات التصوير العصبي والفحوصات الكهربائية.
الفحص السريري والتاريخ المرضي
- التاريخ المرضي المفصل: يبدأ الأستاذ الدكتور محمد هطيف بسؤال المريض أو ذويه عن تفاصيل الإصابة (كيف حدثت، متى، الأعراض الأولية)، التاريخ الطبي السابق (خاصة أمراض العمود الفقري، التهاب المفاصل، أي إصابات سابقة)، الأدوية التي يتناولها المريض، وأي تغيرات في نمط الحياة.
- الفحص العصبي الشامل:
- تقييم القوة العضلية: يتم اختبار قوة عضلات الذراعين والساقين واليدين والقدمين لتحديد مدى الضعف وتوزيعه (بما في ذلك مقياس ASIA Impairment Scale).
- تقييم الإحساس: يتم اختبار الإحساس باللمس الخفيف، الوخز بالإبر (الألم)، الحرارة والبرودة، الاهتزاز، والإحساس بالموضع في جميع الأطراف والجذع.
- اختبار ردود الأفعال: فحص ردود الأفعال الوترية العميقة (deep tendon reflexes) لتقييم سلامة المسارات العصبية.
- تقييم التوازن والمشي: ملاحظة طريقة مشي المريض (gait) وقدرته على الحفاظ على التوازن.
- فحص وظائف المثانة والأمعاء: سؤال المريض عن أي صعوبات في التبول أو التبرز.
الفحوصات التصويرية
تُعد الفحوصات التصويرية حجر الزاوية في تأكيد التشخيص وتحديد سبب الضغط على الحبل الشوكي.
* الأشعة السينية (X-rays): تُستخدم لتحديد وجود أي كسور أو خلع في فقرات العمود الفقري، أو علامات تضيق القناة الشوكية المزمن.
* التصوير بالرنين المغناطيسي (MRI): هو الفحص الأكثر حساسية والأهم لتشخيص متلازمة الحبل الشوكي المركزي. يسمح الـ MRI للأستاذ الدكتور محمد هطيف برؤية الحبل الشوكي نفسه، وتحديد وجود أي تورم، نزيف، تكهف، أو ضغط مباشر عليه من الأقراص الغضروفية، النتوءات العظمية، أو الأربطة السميكة. كما يكشف عن مدى تضيق القناة الشوكية.
* الأشعة المقطعية (CT Scan): مفيد لتقييم تفاصيل العظام بشكل أفضل، مثل الكسور المعقدة أو التغيرات التنكسية العظمية التي تساهم في تضيق القناة الشوكية. غالبًا ما يُجرى الـ CT بعد الـ MRI لتوفير معلومات تكميلية.
* التصوير المقطعي بالنخاع (CT Myelography): في بعض الحالات النادرة حيث لا يمكن إجراء الـ MRI (مثل وجود معادن في الجسم)، يمكن حقن صبغة تباين في السائل الشوكي قبل إجراء الأشعة المقطعية لتسليط الضوء على الحبل الشوكي والقناة الشوكية.
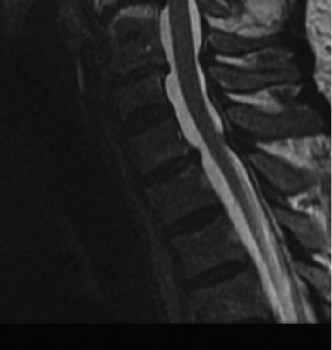
الفحوصات العصبية الكهربائية
على الرغم من أنها ليست ضرورية دائمًا للتشخيص الأولي، إلا أنها قد تكون مفيدة في بعض الحالات.
* تخطيط كهربية العضل (Electromyography - EMG): يقيس النشاط الكهربائي للعضلات، ويمكن أن يساعد في تحديد ما إذا كان هناك تلف في الأعصاب الطرفية بالإضافة إلى تلف الحبل الشوكي.
* دراسات توصيل العصب (Nerve Conduction Studies - NCV): تقيم سرعة وكفاءة انتقال الإشارات الكهربائية عبر الأعصاب.
* الكمونات المستثارة حسياً (Somatosensory Evoked Potentials - SSEPs): تقيس سرعة انتقال الإشارات الحسية من الأطراف إلى الدماغ عبر الحبل الشوكي، ويمكن أن تكشف عن تباطؤ أو انسداد في مسارات الإشارات.
دور الأستاذ الدكتور محمد هطيف في التشخيص
تتطلب قراءة وتفسير هذه الفحوصات، وربطها بالصورة السريرية للمريض، خبرة كبيرة. يتمتع الأستاذ الدكتور محمد هطيف، كأستاذ في جراحة العظام والعمود الفقري، بمهارة فائقة في تشخيص متلازمة الحبل الشوكي المركزي بدقة متناهية. يضمن نهجه الشامل عدم إغفال أي تفاصيل، مما يضع الأساس لخطة علاجية ناجحة ومخصصة لكل مريض.
خيارات العلاج
يعتمد اختيار العلاج لمتلازمة الحبل الشوكي المركزي على عدة عوامل، بما في ذلك شدة الأعراض، مدى الضرر العصبي، وجود تضيق في القناة الشوكية، والحالة الصحية العامة للمريض. يقدم الأستاذ الدكتور محمد هطيف خيارات علاجية متكاملة تبدأ بالنهج التحفظي وتصل إلى التدخل الجراحي المتقدم عند الضرورة.
العلاج التحفظي
يُعد العلاج التحفظي هو الخط الأول في معظم حالات متلازمة الحبل الشوكي المركزي، خاصة إذا كانت الأعراض مستقرة أو تتحسن تدريجيًا. يهدف إلى تقليل التورم والالتهاب، وتوفير الدعم للعمود الفقري، وتخفيف الألم.
- الراحة والتثبيت (Rest and Immobilization):
- طوق الرقبة (Cervical Collar): يُستخدم عادةً لتثبيت الرقبة والحد من حركتها، مما يقلل من الضغط على الحبل الشوكي ويسهل عملية الشفاء. يتم ارتداؤه عادةً لعدة أسابيع.
- الحد من النشاط: يُنصح بتجنب الأنشطة التي قد تزيد من إجهاد الرقبة أو تسبب حركات مفاجئة.
- الأدوية (Medications):
- مسكنات الألم ومضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين لتقليل الألم والالتهاب.
- مرخيات العضلات (Muscle Relaxants): لتخفيف التشنجات العضلية المصاحبة.
- الكورتيكوستيرويدات (Corticosteroids): قد تُعطى في بعض الحالات الحادة لتقليل التورم والالتهاب حول الحبل الشوكي، ولكن استخدامها محل جدل وتُفضل لفترات قصيرة.
- أدوية الألم العصبي: مثل جابابنتين أو بريجابالين لتخفيف الألم العصبي الحارق.
- العلاج الطبيعي والتأهيل (Physical Therapy and Rehabilitation):
- يبدأ العلاج الطبيعي بعد استقرار الحالة وتخفيف الألم الأولي. يركز على:
- تمارين تقوية العضلات: خاصة عضلات الذراعين والرقبة والجذع.
- تمارين تحسين المدى الحركي: لاستعادة مرونة الرقبة والأطراف.
- تمارين التوازن والتنسيق: لتحسين المشي والوقاية من السقوط.
- العلاج الوظيفي: لمساعدة المرضى على التكيف مع المهام اليومية واستخدام الأجهزة المساعدة إذا لزم الأمر.
- يبدأ العلاج الطبيعي بعد استقرار الحالة وتخفيف الألم الأولي. يركز على:
- متى يكون العلاج التحفظي كافياً؟
يُعد العلاج التحفظي خيارًا جيدًا للمرضى الذين يعانون من أعراض خفيفة إلى معتدلة، والذين تظهر عليهم علامات تحسن عصبي مبكر، والذين لا يعانون من ضغط شديد على الحبل الشوكي أو عدم استقرار في العمود الفقري.
العلاج الجراحي
يُوصى بالتدخل
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك