دليل شامل حول التهاب العمود الفقري البكتيري وعلاجه الجراحي
الخلاصة الطبية
التهاب العمود الفقري البكتيري هو عدوى تصيب فقرات الظهر والأقراص الغضروفية، وتنتقل غالباً عبر مجرى الدم. يتطلب العلاج تدخلاً طبياً عاجلاً يبدأ بالمضادات الحيوية الوريدية، وقد يستدعي الجراحة لتنظيف العدوى وتثبيت الفقرات في حالات الضغط على الأعصاب أو عدم استقرار العمود الفقري.
الخلاصة الطبية السريعة: التهاب العمود الفقري البكتيري هو عدوى تصيب فقرات الظهر والأقراص الغضروفية، وتنتقل غالباً عبر مجرى الدم. يتطلب العلاج تدخلاً طبياً عاجلاً يبدأ بالمضادات الحيوية الوريدية، وقد يستدعي الجراحة لتنظيف العدوى وتثبيت الفقرات في حالات الضغط على الأعصاب أو عدم استقرار العمود الفقري.
مقدمة حول التهاب العمود الفقري
يعد التهاب العمود الفقري البكتيري والذي يشمل التهاب العظام والنقي الفقري والتهاب القرص الغضروفي من الحالات الطبية المعقدة التي تتطلب انتباهاً طبياً دقيقاً وتدخلاً سريعاً. تبدأ هذه الحالة عادةً من مصدر عدوى أولي في مكان آخر من الجسم، أو عبر انتقال مؤقت للبكتيريا في مجرى الدم، لتستقر بعد ذلك في العمود الفقري. يؤدي هذا الاستقرار البكتيري إلى فترة متطرفة وتدريجية من آلام الظهر الموضعية المستعصية، والتي قد تترافق أو لا تترافق مع تسمم عام في الدم.
عندما يظهر تسمم الدم العام، فإن ذلك يشير بشكل شبه مؤكد إلى وجود مصدر أساسي للعدوى بعيد عن العمود الفقري، مثل التهاب الشغاف القلبي، أو التهابات المسالك البولية والتناسلية، أو وجود قساطر طبية داخلية. إن فهم طبيعة هذا المرض وتطوره يمثل الخطوة الأولى نحو تقديم الرعاية الصحية الأمثل للمرضى، وتجنيبهم المضاعفات الخطيرة التي قد تصل إلى حدوث أضرار عصبية دائمة.
تشريح العمود الفقري وكيفية حدوث العدوى
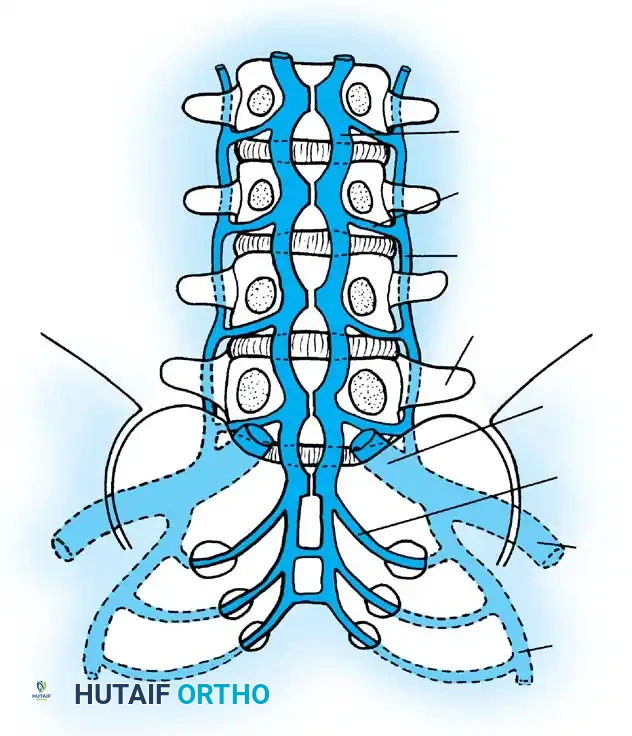
لفهم كيف تهاجم البكتيريا العمود الفقري، يجب أن ننظر إلى التركيب التشريحي الفريد للأوعية الدموية في هذه المنطقة. تبدأ العدوى الشوكية المنقولة بالدم في الغالب داخل الحلقات الشعرية أو القنوات الوريدية ما بعد الشعيرات الدموية الموجودة داخل الصفيحة الانتهائية للفقرة.
يخلق التشريح الوعائي الفريد للمنطقة تحت الغضروفية لدى البالغين بيئة مثالية لركود البكتيريا. يؤدي تباطؤ حركة الدم في هذه القنوات الوريدية المتعرجة إلى حدوث التهاب قيحي موضعي، وتكون جلطات دموية دقيقة، وما يعقب ذلك من موت وتنخر في الأنسجة العظمية.

مع استمرار تنخر العظم الإسفنجي، يحدث انهيار عظمي يسهل الانتشار المباشر للعدوى إلى الحيز المجاور للقرص بين الفقرات والذي يفتقر إلى الأوعية الدموية. هذا التسلسل المرضي يؤدي في النهاية إلى تآكل الصفيحة الانتهائية، وهي أولى العلامات الإشعاعية التي يمكن رؤيتها بوضوح على صور الأشعة السينية أو التصوير المقطعي المحوسب.
من السمات المرضية الهامة التي يجب على المريض إدراكها هي أن العدوى البكتيرية تهاجم وتدمر القرص بين الفقرات بسرعة كبيرة بسبب إنتاجها لإنزيمات محللة للبروتين. على النقيض من ذلك، فإن عدوى السل والالتهابات الفطرية تحافظ عادة على القرص بين الفقرات حتى مراحل متأخرة جداً من المرض. هذا الفارق الجوهري يساعد الأطباء بشكل كبير في تحديد نوع الميكروب المسبب للعدوى قبل الجراحة.
مسارات امتداد العدوى وتكون الخراجات
بمجرد أن تستقر العدوى في مساحة القرص الغضروفي والصفائح الانتهائية المجاورة، فإنها لا تبقى ساكنة، بل تبدأ في الامتداد عبر مسارات تشريحية متعددة، مما يؤدي إلى ظهور أعراض مختلفة بناءً على اتجاه الانتشار.
الامتداد الأمامي للعدوى
في هذا المسار، تخترق العدوى الرباط الطولي الأمامي للعمود الفقري لتكوين خراج بجوار الفقرات. في منطقة العمود الفقري القطني أسفل الظهر، تتجه هذه الخراجات الكبيرة غالباً إلى الأسفل على طول لفافة عضلة البسواس، وقد تظهر ككتلة في منطقة الفخذ أو تسبب ألما شديدا عند محاولة تمديد مفصل الفخذ للخلف.
الامتداد الخلفي للعدوى
يحدث هذا عندما تخترق العدوى الرباط الطولي الخلفي، مما يؤدي إلى تكوين خراج فوق الجافية. يمكن لهذه الخراجات أن تعبر الحيز فوق الجافية الشوكي، مما يسبب ضغطاً ميكانيكياً مباشراً على العناصر العصبية والحبل الشوكي. في الحالات الشديدة والمتقدمة، قد تخترق العدوى غشاء الجافية لتدخل إلى الحيز السحائي والحبل الشوكي نفسه، مما يسبب التهاب السحايا أو التهاب النخاع.
على الرغم من أن الامتداد لتكوين خراج فوق الجافية يعد من المضاعفات المعروفة، إلا أنه يحدث في وقت متأخر نسبياً في مسار الالتهابات البكتيرية، ونادراً ما يؤدي إلى انسداد الشرايين الشوكية أو التسبب في احتشاء إقفاري للحبل الشوكي.
الأسباب وعوامل الخطر المرتبطة بالمريض
يختلف المسار السريري لعدوى العمود الفقري بشكل جذري اعتماداً على شراسة الميكروب المسبب للعدوى وحالة الجهاز المناعي الأساسية للمريض. يمكن للعدوى المزمنة بحد ذاتها أن تخلق حالة من فرط الاستقلاب وسوء التغذية التي تزيد من إضعاف الجهاز المناعي للمريض، مما يخلق حلقة مفرغة من التدهور الصحي.
ترتبط التهابات الأقراص الغضروفية البكتيرية ارتباطاً وثيقاً بالإجراءات الطبية الغازية، والأورام الخبيثة الكامنة، ومرض السكري. في الفئات السكانية الضعيفة، يظل معدل الوفيات كبيراً في حال إهمال العلاج، حيث تشير الدراسات إلى أن الوفاة قد تحدث في نسبة تصل إلى عشرة بالمائة من المرضى الذين يعانون من التهابات شوكية جهازية ساحقة.
على العكس من ذلك، فإن الأفراد الذين يتمتعون باستجابة مناعية قوية قد يتغلبون تلقائياً على العدوى دون علاج مضاد للميكروبات موجه. أثبتت التجارب العلمية أن هناك نافذة زمنية مثالية وضيقة لتحديد البكتيريا المسببة لالتهابات مساحة القرص في الأفراد الأصحاء، مما يفسر العروض السريرية المتنوعة على نطاق واسع والمعدل المرتفع للعينات التي تعطي نتائج سلبية عند زراعتها مخبرياً.
المضاعفات العصبية وخطر الشلل
مع تليّن جسم الفقرة المصابة بالعدوى، تفقد الفقرة سلامتها الهيكلية وقوتها، وقد تنهار تحت تأثير وزن الجسم الفسيولوجي والضغط المحوري. تحدث العيوب العصبية في سياق التهاب العظام والنقي الفقري بشكل أساسي من خلال آليتين متميزتين.
الآلية الأولى هي الامتداد المباشر، حيث يحدث ضغط ميكانيكي من خراج فوق الجافية، أو اتصال بكتيري مباشر مع القناة الشوكية مما يؤدي إلى التهاب موضعي للعناصر العصبية. أما الآلية الثانية فهي الضغط الثانوي، والذي ينتج عن اندفاع شظايا العظام ومواد القرص الغضروفي إلى الخلف نحو القناة الشوكية نتيجة للكسر المرضي وتلين العظام.
يمكن أن يظهر الشلل الناتج عن عدوى العمود الفقري بشكل حاد ومفاجئ، أو بشكل تدريجي وماكر. يشير الظهور المبكر للشلل غالباً إلى الامتداد السريع لخراج صديدي فوق الجافية. في المقابل، يكون الشلل المتأخر الحدوث ميكانيكياً في الغالب، وينتج عن التطور التدريجي لتحدب موضعي كبير، أو انهيار جسم الفقرة مع اندفاع الحطام، أو تكوين خراج متأخر في الالتهابات البطيئة ومنخفضة الشراسة.
عوامل الخطر للإصابة بالشلل
حدد الأطباء والباحثون أربعة عوامل خطر حاسمة تشير إلى زيادة كبيرة في الاستعداد للإصابة بالشلل لدى المرضى الذين يعانون من التهاب العظام والنقي الفقري البكتيري والفطري.
أولاً، التقدم في السن، حيث يمتلك المرضى الأكبر سناً احتياطياً فسيولوجياً أقل وغالباً ما يعانون من تضيق شوكي تنكسي مسبق، مما يقلل من عتبة تحمل الضغط على الأعصاب. ثانياً، مستوى العدوى، حيث تحمل الالتهابات في العمود الفقري عنق الرحم خطراً أعلى بكثير للعجز العصبي بسبب صغر نسبة القناة إلى الحبل الشوكي مقارنة بالعمود الفقري القطني.
ثالثاً، الأمراض المنهكة، حيث إن وجود أمراض جهازية مصاحبة مثل داء السكري، أو التهاب المفاصل الروماتويدي، أو الاستخدام المزمن للكورتيكوستيرويدات يضعف التئام الأنسجة والاستجابة المناعية. وأخيراً، نوع الكائن الحي المسبب للعدوى، حيث تعتبر عدوى المكورات العنقودية الذهبية شديدة الشراسة، وتسبب تدميراً سريعاً للأنسجة وتكويناً للخراجات.
من الجدير بالذكر أن الشلل الناتج عن مرض السل في العمود الفقري لا يرتبط بدقة بهذه العوامل الأربعة. غالباً ما يظهر السل الشوكي بتشوه عميق وخراجات باردة كبيرة يمكن أن تسبب تدهوراً عصبياً تدريجياً بغض النظر عن عمر المريض أو الأمراض المصاحبة له.
خيارات العلاج المتاحة
في حين يمكن إدارة العديد من حالات التهاب العظام والنقي الفقري البكتيري بنجاح من خلال العلاج المطول بالمضادات الحيوية عن طريق الوريد واستخدام الدعامات التقويمية الصلبة، فإن التدخل الجراحي يصبح إلزامياً وضرورياً تحت سيناريوهات سريرية محددة لإنقاذ المريض من مضاعفات لا تحمد عقباها.
متى نلجأ إلى الجراحة
تتعدد الدواعي التي تحتم على الفريق الطبي اتخاذ قرار التدخل الجراحي الفوري أو المجدول. من أهم هذه الدواعي وجود عجز عصبي يتمثل في ضعف حركي تدريجي، أو اعتلال النخاع الشوكي، أو متلازمة ذيل الفرس الثانوية لخراج فوق الجافية أو اندفاع عظمي.
كما تعتبر عدم استقرار العمود الفقري من الدواعي الجراحية الرئيسية، حيث يؤدي التدمير الواسع للعمود الأمامي للفقرات إلى تشوه حدبي تقدمي. يضاف إلى ذلك الألم المستعصي، وهو ألم ميكانيكي شديد في الظهر لا يتحسن على الرغم من استخدام الدعامات المناسبة والعلاج الطبي، مما يشير إلى عدم استقرار جسيم في هيكل العمود الفقري.
الفشل الطبي هو مؤشر آخر قوي للجراحة، ويتمثل في الارتفاع المستمر لعلامات الالتهاب في الدم، أو استمرار تسمم الدم، أو تضخم الخراجات على الرغم من تلقي المريض للمضادات الحيوية الوريدية الموجهة لمدة تتراوح بين ثلاثة إلى أربعة أسابيع. وأخيراً، عدم اليقين التشخيصي، حيث تبرز الحاجة إلى خزعة مفتوحة عندما تسفر الخزعات المتعددة الموجهة بالصور عن نتائج سلبية، خاصة في حالة الاشتباه في وجود التهابات غير نمطية أو أورام خبيثة.
الاعتبارات الميكانيكية الحيوية للعمود الفقري
يدعم العمود الأمامي للعمود الفقري، والذي يتكون من أجسام الفقرات والأقراص بين الفقرات، حوالي ثمانين بالمائة من الأحمال المحورية الفسيولوجية. تفضل الالتهابات البكتيرية تدمير هذا الهيكل الأمامي الحامل للوزن. عندما ينهار العمود الأمامي، يتحول محور الدوران إلى الأمام، مما يعرض شريط الشد الخلفي المتمثل في الأربطة والمفاصل الجانبية لقوى شد هائلة.
لذلك، يجب أن تلتزم إعادة البناء الجراحي بمبدأ شريط الشد. يجب إعادة تشكيل العمود الأمامي هيكلياً، إما عن طريق التطعيم العظمي أو أقفاص التيتانيوم، لتحمل الأحمال المحورية، بينما يجب تثبيت العمود الخلفي باستخدام مسامير عنيقية لمقاومة قوى الانحناء والدوران.
التحضير ما قبل الجراحة وتجهيز المريض
غالباً ما يكون المرضى الذين يعانون من التهابات العمود الفقري في حالة صحية عامة سيئة، ويعانون من سوء التغذية وتسمم الدم. يتطلب التحضير الأمثل قبل الجراحة نهجاً متعدد التخصصات يشمل أخصائيي الأمراض المعدية، وأطباء العناية المركزة، وأخصائيي التغذية.
تحسين حالة المريض
يبدأ التحضير بالإنعاش الديناميكي الدموي لضمان تروية دموية كافية للأعضاء وتصحيح أي اختلالات في توازن الشوارد. كما يتم تقديم دعم غذائي مكثف من خلال تقييم مستويات الألبومين والبروتينات في الدم. قد تكون التغذية المعوية أو الوريدية مطلوبة لتحسين التئام الجروح بعد الجراحة.
من الناحية الإشعاعية، يعتبر التصوير بالرنين المغناطيسي قبل الجراحة مع وبدون تباين الجادولينيوم هو المعيار الذهبي لتحديد مدى انتشار الخراج فوق الجافية والضغط العصبي. كما يعد التصوير المقطعي المحوسب الدقيق ضرورياً لتقييم تدمير العظام وتخطيط مسارات إدخال الأدوات الجراحية والمسامير.
وضعية المريض أثناء الجراحة
تعتمد وضعية المريض على طاولة العمليات كلياً على النهج الجراحي المختار. بالنسبة للنهج الأمامي في منطقة العنق، يتم وضع المريض مستلقياً على ظهره مع تمديد الرقبة قليلاً. أما بالنسبة للنهج الأمامي في المنطقة الصدرية أو القطنية، فيتم وضع المريض في وضع الاستلقاء الجانبي.
في حالة النهج الخلفي، يتم وضع المريض منبطحاً على وجهه على طاولة جراحية خاصة شفافة للأشعة. يجب توخي الحذر الشديد لتبطين جميع البروزات العظمية والتأكد من أن البطن يتدلى بحرية لتقليل الضغط داخل البطن، مما يقلل بدوره من النزيف الوريدي فوق الجافية أثناء العملية.
خطوات التدخل الجراحي بالتفصيل
يعتبر العلاج الجراحي الذهبي لالتهاب العظام والنقي الفقري البكتيري المعقد والمصحوب بتدمير أمامي هو التنضير الجذري الأمامي والتطعيم العظمي، يليه التثبيت الخلفي باستخدام الأدوات والمسامير.
الخطوة الأولى التنضير الجذري الأمامي
يسمح النهج الأمامي بالوصول المباشر إلى الموقع الأساسي للعدوى، مما يتيح الإخلاء الشامل للخراجات المجاورة للفقرات وفوق الجافية دون التلاعب بالعناصر العصبية المعرضة للخطر بالفعل.
تبدأ الخطوة بكشف المنطقة المصابة بناءً على مستوى الفقرات. يتم تحديد الأوعية الدموية الكبرى وتعبئتها بحذر شديد. من الضروري توخي الحذر الشديد عند تحريك الأوعية الدموية الملتهبة والملتصقة لتجنب تمزقها. بعد ذلك، يتم إجراء استئصال لجسم الفقرة والقرص الغضروفي، وتؤخذ عينات متعددة من الأنسجة والسوائل للزراعة المخبرية والفحص النسيجي.
يستخدم الجراح أدوات متخصصة لاستئصال جميع العظام الميتة والمصابة بالعدوى حتى يتم الوصول إلى عظم إسفنجي صحي ينزف، وهو ما يعرف طبياً بعلامة البابريكا. أخيراً، يتم تخفيف الضغط عن الأعصاب بعناية من خلال استئصال الرباط الطولي الخلفي لكشف غشاء الجافية وإخلاء أي صديد بطني فوق الجافية.
الخطوة الثانية إعادة بناء العمود الأمامي
بمجرد تنظيف العدوى بشكل جذري، يجب ملء الفراغ الهيكلي لاستعادة المحاذاة السليمة للعمود الفقري وتحمل الأحمال المحورية. يعتبر الطعم العظمي الهيكلي الذاتي المأخوذ من المريض نفسه مقاوماً للغاية للعدوى ويظل المعيار الذهبي.
كبديل، يمكن استخدام أقفاص شبكية من التيتانيوم مملوءة بطعم عظمي. يفضل استخدام التيتانيوم في حالة العدوى النشطة بسبب قدرته على الاندماج وانخفاض خطر تكوين الأغشية الحيوية البكتيرية عليه. يتم إدخال الطعم أو القفص بلطف بعد تشتيت العمود الفقري لاستعادة الارتفاع وتصحيح التحدب، مع التأكد من غوصه تحت الحافة القشرية الأمامية لمنع اصطدامه بالأوعية الدموية.
الخطوة الثالثة التثبيت الخلفي والدمج
على الرغم من إمكانية استخدام أدوات التثبيت الأمامية، إلا أن التثبيت الخلفي بالمسامير العنيقية يوفر استقراراً ميكانيكياً حيوياً فائقاً، خاصة عندما تكون جودة العظام الأمامية معرضة للخطر بسبب العدوى.
يتم إجراء شق خلفي قياسي في خط الوسط، وتوضع مسامير عنيقية على الأقل في مستوى واحد، ويفضل مستويين، أعلى وأسفل الجزء المصاب. في حالات هشاشة العظام الشديدة أو التدمير الواسع، قد يتم التفكير في استخدام مسامير معززة بالأسمنت الطبي. يتم بعد ذلك تطبيق القضبان المعدنية واستخدام مناورات الضغط والتشتيت لوضع اللمسات الأخيرة على تصحيح التشوه الحدبي، ووضع طعم عظمي لتسهيل الدمج القوي.
يجب على الجراح تجنب وضع الطعم العظمي مباشرة في منطقة بها صديد خلفي نشط. إذا تم تصريف خراج خلفي فوق الجافية، يتم غسل الموقع جيداً والاعتماد على الدعامة الأمامية والأدوات الخلفية لتحقيق الاستقرار حتى تتلاشى العدوى تماماً.
مرحلة التعافي وما بعد الجراحة
تعد الرعاية بعد الجراحة جزءاً لا يتجزأ من نجاح العلاج، وتتطلب التزاماً صارماً من قبل المريض والفريق الطبي لضمان القضاء التام على العدوى واستعادة الوظائف الطبيعية.
إدارة المضادات الحيوية
يجب توجيه العلاج بالمضادات الحيوية بعد الجراحة بشكل صارم بناءً على نتائج الزراعة المأخوذة أثناء العملية، ويتم إدارتها بالتعاون مع أخصائي الأمراض المعدية. المعيار القياسي هو حد أدنى يبلغ ستة أسابيع من المضادات الحيوية الوريدية الموجهة، وغالباً ما يتبعها مسار ممتد من العلاج القمعي الفموي اعتماداً على نوع البكتيريا وحالة الجهاز المناعي للمريض.
تعد المراقبة التسلسلية لبروتين سي التفاعلي ومعدل ترسيب كرات الدم الحمراء أمراً بالغ الأهمية. عادة ما يعود بروتين سي التفاعلي إلى طبيعته في غضون أسبوعين إلى ثلاثة أسابيع من العلاج الناجح، في حين قد يظل معدل الترسيب مرتفعاً لعدة أشهر.
الحركة وإعادة التأهيل
اعتماداً على صلابة التثبيت الداخلي وجودة عظام المريض، قد يتم وصف دعامة تقويمية صلبة لارتدائها لمدة تتراوح بين ستة إلى اثني عشر أسبوعاً بعد الجراحة لتقييد الحركات الدقيقة وتعزيز التحام العظام. يتم تشجيع المريض على الحركة المبكرة والعلاج الطبيعي لمنع مضاعفات الراحة في الفراش لفترات طويلة، مثل جلطات الأوردة العميقة، والانسداد الرئوي، وتدهور اللياقة البدنية.
يجب أن يظل المرضى والأطباء يقظين للمضاعفات الشديدة والمهددة للحياة الفريدة لالتهابات العمود الفقري. قد تحدث متلازمة الصدمة التسممية فوراً بعد التصريف الجراحي لخراج فقري، مدفوعة بالإطلاق الجهازي المفاجئ للسموم البكتيرية. يجب إنعاش المرضى الذين يعانون من انخفاض غير مبرر في ضغط الدم، وطفح جلدي، وخلل وظيفي في أعضاء متعددة بعد الجراحة بقوة. علاوة على ذلك، يظل فشل التثبيت الجراحي، والالتحام الكاذب، والعدوى المتكررة مخاطر كبيرة، خاصة في المرضى الذين يعانون من سوء التغذية أو نقص المناعة، مما يستلزم متابعة سريرية وإشعاعية دقيقة وطويلة الأمد.
الأسئلة الشائعة
هل التهاب العمود الفقري خطير
نعم، يعتبر التهاب العمود الفقري البكتيري حالة طبية خطيرة تتطلب تدخلاً عاجلاً. إذا ترك دون علاج، يمكن أن يؤدي إلى تدمير الفقرات، وتكوين خراجات تضغط على الحبل الشوكي، مما قد يتسبب في أضرار عصبية دائمة أو الشلل، بالإضافة إلى خطر انتشار العدوى في الدم.
ما هي مدة علاج التهاب الفقرات البكتيري
يستغرق العلاج الأساسي عادة ما لا يقل عن ستة أسابيع من المضادات الحيوية عن طريق الوريد. بعد هذه الفترة، قد يحتاج المريض إلى الاستمرار على المضادات الحيوية الفموية لعدة أشهر إضافية لضمان القضاء التام على العدوى، ويتم تحديد ذلك بناءً على استجابة المريض وتحاليل الدم.
هل يمكن الشفاء من التهاب العمود الفقري بدون جراحة
نعم، يمكن الشفاء من العديد من الحالات دون الحاجة إلى جراحة، وذلك من خلال الاستخدام المبكر والمكثف للمضادات الحيوية الوريدية مع استخدام دعامات الظهر. يتم اللجوء للجراحة فقط إذا ظهرت مضاعفات عصبية، أو عدم استقرار في العمود الفقري، أو إذا لم يستجب المريض للعلاج الدوائي.
كيف تختلف عدوى البكتيريا عن السل في العمود الفقري
تتميز العدوى البكتيرية بأنها تهاجم وتدمر القرص الغضروفي بين الفقرات بسرعة كبيرة بسبب إفرازها لإنزيمات محللة. في المقابل، يميل مرض السل الشوكي إلى تدمير العظام مع الحفاظ على القرص الغضروفي سليماً حتى مراحل متأخرة جداً من المرض، وهو مؤشر هام في التشخيص الإشعاعي.
متى يسمح بالمشي بعد جراحة تنظيف العمود الفقري
يتم تشجيع المرضى عادة على الوقوف والمشي في أسرع وقت ممكن بعد الجراحة، غالباً خلال الأيام القليلة الأولى، وذلك لتجنب جلطات الدم وضعف العضلات. ومع ذلك، يجب ارتداء الدعامة الطبية الموصوفة والالتزام بتعليمات أخصائي العلاج الطبيعي.
هل يعود الالتهاب بعد العلاج
هناك احتمال لعودة العدوى، خاصة لدى المرضى الذين يعانون من ضعف المناعة، أو مرض السكري، أو سوء التغذية. لذلك، من الضروري الالتزام بالمدة الكاملة للمضادات الحيوية والمتابعة الدورية مع الطبيب وإجراء تحاليل الدم بانتظام للتأكد من عدم نشاط البكتيريا مجدداً.
ما هو الخراج فوق الجافية
الخراج فوق الجافية هو تجمع للقيح والصديد بين الغلاف الخارجي للحبل الشوكي (الجافية) وعظام العمود الفقري. يمثل هذا الخراج حالة طارئة لأنه يمكن أن يضغط بقوة على الأعصاب والحبل الشوكي، مما يؤدي إلى ألم شديد وضعف حركي أو شلل إذا لم يتم تفريغه جراحياً.
لماذا يستخدم التيتانيوم في جراحات العمود الفقري
يفضل الجراحون استخدام التيتانيوم في حالات العدوى النشطة لأنه يتمتع بتوافق حيوي ممتاز وقدرة على الاندماج مع العظام. الأهم من ذلك، أن التيتانيوم أقل عرضة لتكوين الأغشية الحيوية البكتيرية (البايوفيلم) مقارنة بالمواد الأخرى، مما يقلل من خطر استمرار العدوى حول الزرعات المعدنية.
ما هي علامات نجاح العلاج بالمضادات الحيوية
تشمل علامات النجاح انخفاض أو اختفاء آلام الظهر، وزوال الحمى إن وجدت، وتحسن الحالة العامة للمريض. طبياً، يعتبر الانخفاض التدريجي وعودة بروتين سي التفاعلي في الدم إلى مستوياته الطبيعية خلال
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك