خراج العمود الفقري دليلك الشامل للأسباب الأعراض والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
خراج العمود الفقري هو تجمع صديدي خطير في القناة الشوكية يسبب آلامًا شديدة وضعفًا عصبيًا. يتضمن علاجه المضادات الحيوية الوريدية المكثفة والجراحة العاجلة لإزالة الصديد وتخفيف الضغط على الحبل الشوكي، خاصة تحت إشراف خبراء مثل الأستاذ الدكتور محمد هطيف في صنعاء.
الخلاصة الطبية السريعة: خراج العمود الفقري هو تجمع صديدي خطير في القناة الشوكية يسبب آلامًا شديدة وضعفًا عصبيًا قد يصل إلى الشلل الدائم. يتطلب علاجًا فوريًا يشمل المضادات الحيوية الوريدية المكثفة والجراحة العاجلة لإزالة الصديد وتخفيف الضغط على الحبل الشوكي. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز 20 عامًا واستخدامه لأحدث التقنيات مثل الميكروسكوب الجراحي والمنظار الجراحي 4K، المرجع الأول والموثوق به لتقديم أفضل رعاية وعلاج لهذه الحالات المعقدة، مع التزامه الصارم بالأمانة الطبية.
مقدمة شاملة عن خراج العمود الفقري: فهم الحالة وخطورتها
يُعد خراج العمود الفقري (Spinal Abscess) حالة طبية طارئة وخطيرة للغاية، تستدعي تشخيصًا وعلاجًا فوريًا ودقيقًا. إنه ليس مجرد التهاب عابر، بل هو تجمع للصديد (القيح) داخل أو حول القناة الشوكية، وهي القناة العظمية التي تحيط وتحمي الحبل الشوكي الحساس والأعصاب الشوكية. يمكن لهذا التجمع الصديدي أن يضغط بشكل مباشر على هذه البنى العصبية الحيوية، مما يؤدي إلى مجموعة واسعة من المضاعفات العصبية الوخيمة، والتي قد تتراوح من الألم الشديد والخدر والضعف، وصولًا إلى الشلل الدائم أو حتى الوفاة إذا لم يتم التعامل معه بسرعة وفعالية.
تكمن خطورة خراج العمود الفقري في سرعة تطوره وفي قدرته على إحداث ضرر لا رجعة فيه للأعصاب. غالبًا ما ينشأ نتيجة لعدوى بكتيرية تنتقل إلى العمود الفقري من جزء آخر من الجسم عبر مجرى الدم، أو قد يتطور بعد جراحة في العمود الفقري، أو نتيجة لرضح أو إجراءات طبية معينة. يمكن أن يصيب الخراج أي جزء من العمود الفقري، من الرقبة (الفقرات العنقية) إلى أسفل الظهر (الفقرات القطنية)، وتختلف الأعراض والخطورة باختلاف الموقع.
يهدف هذا الدليل الشامل إلى تزويدك بمعلومات مفصلة ومدققة حول خراج العمود الفقري، بدءًا من فهمه العميق وتشريحه، مرورًا بأسبابه وعوامل الخطر، وأعراضه المميزة، وصولًا إلى أحدث وأنجع طرق التشخيص والعلاج. نؤكد على أن الهدف الأساسي هو رفع مستوى الوعي بهذه الحالة الخطيرة وتشجيع البحث عن الرعاية الطبية الفورية والمتخصصة.
لضمان أفضل رعاية ممكنة، لا بد من التأكيد على أهمية استشارة طبيب متخصص في جراحة العظام والعمود الفقري يتمتع بخبرة واسعة في التعامل مع مثل هذه الحالات المعقدة. في صنعاء، اليمن، يُعد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والعمود الفقري في جامعة صنعاء، بخبرته التي تتجاوز العقدين في هذا المجال، ومهاراته المتميزة، والتزامه باستخدام أحدث التقنيات الجراحية مثل الميكروسكوب الجراحي والمنظار الجراحي 4K، المرجع الأول والموثوق به. إنه يمثل قمة الخبرة والكفاءة في تشخيص وعلاج حالات خراج العمود الفقري وغيرها من أمراض العمود الفقري المعقدة، وتقديم الرعاية الشاملة لمرضاه بأعلى مستويات الأمانة الطبية والمهنية.
التشريح الأساسي والمعقد للعمود الفقري: مفتاح فهم المرض
لفهم كيفية تأثير خراج العمود الفقري على الجسم وتسببه في الأعراض الخطيرة، من الأهمية بمكان أن يكون لدينا فهم أساسي ودقيق لبنية العمود الفقري المعقدة. العمود الفقري هو الدعامة الرئيسية للجسم، وهو ليس مجرد مجموعة من العظام، بل هو نظام حيوي متكامل يحمي الحبل الشوكي الحساس ويوفر المرونة والدعم للحركة.
يتكون العمود الفقري من ثلاثة أجزاء رئيسية، تعمل بتناسق وتناغم:
- الفقرات (Vertebrae): هي العظام التي تشكل العمود الفقري. يبلغ عددها عادة 33 فقرة، مقسمة إلى مناطق:
- الفقرات العنقية (Cervical Vertebrae): سبع فقرات في الرقبة (C1-C7)، تسمح بحركة الرأس.
- الفقرات الصدرية (Thoracic Vertebrae): اثنتا عشرة فقرة في الجزء العلوي من الظهر (T1-T12)، تتصل بالضلوع وتشكل الجزء الثابت من العمود الفقري.
- الفقرات القطنية (Lumbar Vertebrae): خمس فقرات في أسفل الظهر (L1-L5)، تتحمل معظم وزن الجسم وتوفر مرونة كبيرة.
- الفقرات العجزية (Sacral Vertebrae): خمس فقرات ملتحمة تشكل العجز، تتصل بالحوض.
- الفقرات العصعصية (Coccygeal Vertebrae): أربع فقرات ملتحمة تشكل العصعص (عظم الذنب).
- تتراص الفقرات فوق بعضها البعض لتشكل قناة عظمية مركزية تسمى القناة الشوكية (Spinal Canal)، وهي الممر الآمن للحبل الشوكي.
- الأقراص الفقرية (Intervertebral Discs): هي وسائد مرنة قوية تقع بين كل فقرتين متجاورتين (باستثناء الفقرة العنقية الأولى والثانية). تتكون من حلقة خارجية ليفية صلبة (Anulus Fibrosus) ومركز هلامي ناعم (Nucleus Pulposus). تعمل هذه الأقراص كممتص للصدمات وتسمح بحركة العمود الفقري، وتمنع احتكاك الفقرات ببعضها البعض.
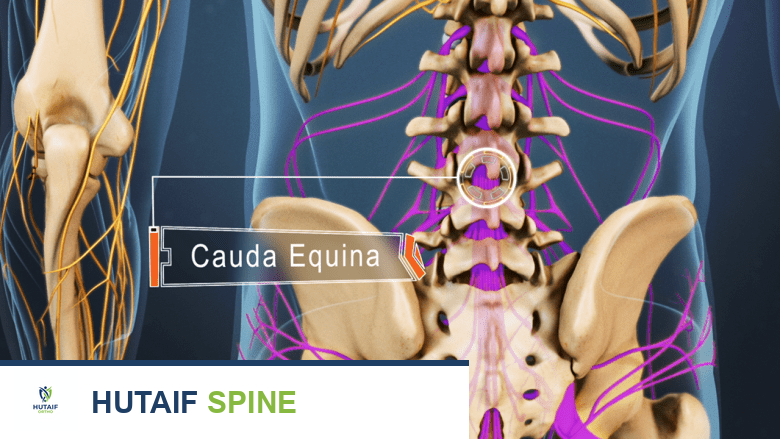
- الحبل الشوكي (Spinal Cord): هو حزمة من الأعصاب الحساسة تمتد من الدماغ إلى أسفل الظهر (عادةً حتى مستوى الفقرة القطنية الأولى أو الثانية). يعتبر الحبل الشوكي جزءًا حيويًا من الجهاز العصبي المركزي، وهو المسؤول عن نقل الإشارات الحسية والحركية بين الدماغ وبقية أجزاء الجسم، مما يتحكم في الحركة، الإحساس، ووظائف الأعضاء الداخلية. تتفرع منه الأعصاب الشوكية (Spinal Nerves) التي تخرج بين الفقرات لتغذي مختلف مناطق الجسم.
- المسافات المحيطة بالحبل الشوكي: توجد عدة مسافات ذات أهمية سريرية حول الحبل الشوكي:
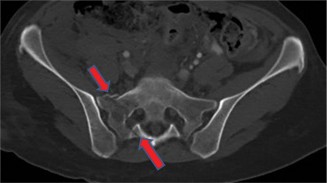
- المسافة فوق الجافية (Epidural Space): هي مساحة صغيرة تقع بين الغشاء الخارجي للحبل الشوكي (الأم الجافية) والجدار العظمي للقناة الشوكية. تحتوي على أنسجة دهنية وأوعية دموية. هذا هو الموقع الأكثر شيوعًا لتكون خراج العمود الفقري.
- الأم الجافية (Dura Mater): هي الغشاء الخارجي السميك والصلب الذي يحيط بالحبل الشوكي ويحميه.
- المسافة تحت الجافية (Subdural Space): مسافة محتملة تقع بين الأم الجافية والأم العنكبوتية.
- الأم العنكبوتية (Arachnoid Mater): غشاء رقيق يقع تحت الأم الجافية.
- المسافة تحت العنكبوتية (Subarachnoid Space): تقع بين الأم العنكبوتية والأم الحنون، وتحتوي على السائل الدماغي الشوكي (CSF) الذي يغذي ويحمي الحبل الشوكي.
- الأم الحنون (Pia Mater): الغشاء الداخلي الرقيق الذي يلتصق مباشرة بسطح الحبل الشوكي.
فهم هذه البنى يسمح لنا بتخيل كيف يمكن لتجمع صديدي، حتى لو كان صغيرًا، أن يضغط على الحبل الشوكي والأعصاب الشوكية في أي من هذه المسافات، مما يؤدي إلى أعراض عصبية خطيرة تتطلب تدخلاً سريعًا ومنقذًا للحياة.
أنواع خراج العمود الفقري ومواقعها الشائعة
يمكن تصنيف خراج العمود الفقري بناءً على موقعه التشريحي بالنسبة للحبل الشوكي وأغشيته المحيطة. هذا التصنيف مهم لأنه يؤثر على الأعراض، سرعة التطور، وخيارات العلاج.
-
خراج فوق الجافية (Epidural Abscess - SEA):
- الوصف: هو النوع الأكثر شيوعًا، حيث يتكون الصديد في المسافة فوق الجافية، وهي المساحة بين الأم الجافية (الغشاء الخارجي للحبل الشوكي) والعظام المحيطة بالقناة الشوكية.
- الموقع: يمكن أن يحدث في أي مستوى من العمود الفقري، ولكنه أكثر شيوعًا في الفقرات الصدرية والقطنية.
- الخطورة: يسبب ضغطًا مباشرًا على الأم الجافية والحبل الشوكي، مما يؤدي إلى أعراض عصبية سريعة التطور.
- السبب: غالبًا ما ينتج عن انتشار الدموي للبكتيريا من عدوى بعيدة (مثل عدوى جلدية، عدوى المسالك البولية، أو التهاب الشغاف).
-
خراج تحت الجافية (Subdural Abscess):
- الوصف: أقل شيوعًا بكثير من الخراج فوق الجافية، ويتكون الصديد في المسافة المحتملة تحت الجافية، بين الأم الجافية والأم العنكبوتية.
- الخطورة: يمكن أن يسبب ضغطًا مباشرًا على الحبل الشوكي والأعصاب، ولكنه قد يكون أكثر صعوبة في التشخيص بسبب ندرته.
- السبب: غالبًا ما يكون نتيجة لانتشار مباشر للعدوى من الدماغ أو الجمجمة، أو بعد جراحة في الدماغ أو العمود الفقري.
-
خراج داخل النخاع (Intramedullary Abscess - IMA):
- الوصف: هو أندر أنواع خراج العمود الفقري، حيث يتكون الصديد داخل نسيج الحبل الشوكي نفسه.
- الخطورة: يعتبر الأكثر خطورة لأنه يدمر أنسجة الحبل الشوكي مباشرة، مما يؤدي إلى تلف عصبي شديد ودائم.
- السبب: عادة ما يكون نتيجة لانتشار الدموي من عدوى بعيدة، أو في حالات نادرة بعد رضح أو إجراءات جراحية.
- التشخيص والعلاج: يتطلب تشخيصًا دقيقًا للغاية وعلاجًا جراحيًا عاجلاً ومعقدًا.
بالإضافة إلى الموقع، يمكن تصنيف الخراجات بناءً على طبيعتها:
* خراج حاد: يتطور بسرعة خلال أيام إلى أسابيع.
* خراج مزمن: يتطور ببطء على مدى أسابيع إلى أشهر، وغالبًا ما يرتبط بالعدوى الفطرية أو السل.
فهم هذه الأنواع يساعد الأستاذ الدكتور محمد هطيف وفريقه على تحديد النهج التشخيصي والعلاجي الأنسب لكل حالة، وضمان التدخل الأمثل في الوقت المناسب.
الأسباب الرئيسية وعوامل الخطر لخراج العمود الفقري
خراج العمود الفقري هو دائمًا نتيجة لعدوى، وغالبًا ما تكون بكتيرية. فهم مصادر العدوى وعوامل الخطر التي تزيد من احتمالية الإصابة بها أمر بالغ الأهمية للوقاية والتشخيص المبكر.
1. الأسباب الميكروبية الرئيسية:
- البكتيريا (Bacterial Infections):
- المكورات العنقودية الذهبية (Staphylococcus aureus): هي المسبب الأكثر شيوعًا، وتوجد بشكل طبيعي على الجلد وفي الأنف.
- البكتيريا العقدية (Streptococcus species): ثاني أكثر الأسباب شيوعًا.
- البكتيريا المعوية سلبية الغرام (Gram-negative Enteric Bacilli): مثل الإشريكية القولونية (E. coli) والمتقلبة (Proteus)، وغالبًا ما ترتبط بعدوى المسالك البولية أو الجهاز الهضمي.
- الزائفة الزنجارية (Pseudomonas aeruginosa): شائعة لدى متعاطي المخدرات عن طريق الوريد وفي بيئات المستشفيات.
- المكورات العنقودية البشروية (Staphylococcus epidermidis): قد تسبب العدوى بعد الجراحة أو مع وجود أجسام غريبة (مثل الصفائح والمسامير).
- العدوى الفطرية (Fungal Infections):
- أقل شيوعًا، وتحدث غالبًا لدى الأفراد الذين يعانون من ضعف شديد في جهاز المناعة.
- تشمل أنواعًا مثل المبيضات (Candida) والمستخفية (Cryptococcus).
- السل (Tuberculosis - Pott's Disease):
- في المناطق التي ينتشر فيها السل، يمكن أن تصيب بكتيريا المتفطرة السلية (Mycobacterium tuberculosis) العمود الفقري، مما يؤدي إلى خراجات مزمنة وتدمير العظام.
2. مسارات العدوى: كيف تصل الميكروبات إلى العمود الفقري؟
- الانتشار الدموي (Hematogenous Spread):
- هو المسار الأكثر شيوعًا. تنتقل البكتيريا من موقع عدوى بعيد في الجسم عبر مجرى الدم لتستقر في العمود الفقري.
- المصادر الشائعة:
- عدوى الجلد والأنسجة الرخوة (مثل الدمامل، القروح).
- التهاب الشغاف الجرثومي (Bacterial Endocarditis) - عدوى في صمامات القلب.
- عدوى المسالك البولية.
- عدوى الجهاز التنفسي (الالتهاب الرئوي).
- عدوى الأسنان.
- التهاب العظم والنقي (Osteomyelitis) في فقرة مجاورة.
- الانتشار المباشر (Direct Spread):
- من عدوى مجاورة، مثل خراج في البطن أو الحوض يمتد إلى العمود الفقري.
- بعد الجراحة أو الإجراءات الغازية (Post-surgical or Invasive Procedures):
- أي جراحة في العمود الفقري (مثل جراحة الانزلاق الغضروفي، أو تثبيت الفقرات) تحمل خطر العدوى.
- حقن الستيرويد فوق الجافية، البزل القطني، القسطرة الشوكية، أو أخذ خزعة من العمود الفقري.
- الرضح أو الإصابات التي تخترق الجلد وتصل إلى العمود الفقري.
3. عوامل الخطر (Risk Factors):
بعض الأفراد أكثر عرضة للإصابة بخراج العمود الفقري بسبب ظروف صحية معينة أو عادات حياتية:
- ضعف الجهاز المناعي (Immunocompromised States):
- مرضى السكري غير المتحكم فيه.
- مرضى فيروس نقص المناعة البشرية (HIV/AIDS).
- مرضى السرطان أو الذين يتلقون العلاج الكيميائي.
- مرضى زراعة الأعضاء الذين يتناولون أدوية مثبطة للمناعة.
- مرضى الفشل الكلوي المزمن.
- كبار السن (ضعف المناعة المرتبط بالعمر).
- تعاطي المخدرات عن طريق الوريد (Intravenous Drug Use):
- يُدخل البكتيريا مباشرة إلى مجرى الدم.
- وجود قسطرة وريدية مركزية أو قسطرة بولية طويلة الأمد:
- نقاط دخول للبكتيريا.
- التهاب المفاصل الروماتويدي أو أمراض المناعة الذاتية الأخرى:
- قد تضعف الجهاز المناعي أو تتطلب علاجات مثبطة للمناعة.
- أمراض الكبد المزمنة.
- السمنة المفرطة.
- إصابات العمود الفقري أو الجروح المفتوحة.
- تاريخ سابق لعدوى بكتيرية خطيرة.
الوعي بهذه الأسباب وعوامل الخطر يمكن أن يساعد الأفراد ومقدمي الرعاية الصحية على اتخاذ التدابير الوقائية وتحديد الحالات المعرضة للخطر للتشخيص والعلاج المبكرين، خاصة تحت إشراف خبير مثل الأستاذ الدكتور محمد هطيف.
الأعراض والعلامات التحذيرية لخراج العمود الفقري: متى تطلب المساعدة؟
تعتبر الأعراض المبكرة لخراج العمود الفقري غالبًا غير محددة ويمكن أن تحاكي حالات أخرى أقل خطورة، مما يجعل التشخيص تحديًا. ومع ذلك، فإن التطور السريع للأعراض العصبية هو علامة تحذيرية حمراء تستدعي اهتمامًا طبيًا فوريًا.
تطور الأعراض (مراحل المرض):
عادة ما تتطور الأعراض على أربع مراحل، على الرغم من أن بعض المرضى قد لا يمرون بجميع المراحل:
1. المرحلة الأولى: ألم موضعي في الظهر، مع حساسية عند اللمس أو النقر على العمود الفقري.
2. المرحلة الثانية: ظهور ألم جذري (Radicular pain)، ينتشر على طول مسار العصب (مثل الألم الذي ينتشر إلى الساق أو الذراع).
3. المرحلة الثالثة: ظهور أعراض عصبية مثل ضعف العضلات، الخدر، أو صعوبة في المشي.
4. المرحلة الرابعة: شلل جزئي أو كامل (Paraplegia أو Quadriplegia)، وفقدان السيطرة على المثانة والأمعاء.
قائمة الأعراض الشائعة ودرجة خطورتها:
| العرض | الوصف والتفاصيل | درجة الخطورة |
|---|---|---|
| ألم الظهر الشديد والمستمر | العرض الأكثر شيوعًا (يصيب 75-90% من الحالات). غالبًا ما يكون موضعيًا في منطقة الخراج، ويزداد سوءًا مع الحركة، السعال، العطس، أو الجلوس. قد لا يستجيب للمسكنات العادية. قد يكون مصحوبًا بحساسية شديدة عند لمس العمود الفقري. | عالية جدًا (يتطلب تقييمًا فوريًا) |
| الألم الجذري (Radicular Pain) | ألم حاد، حارق، أو كهربائي ينتشر على طول مسار العصب المتأثر. على سبيل المثال، قد ينتشر إلى الذراعين (إذا كان الخراج عنقيًا)، أو الصدر/البطن (صدريًا)، أو الساقين (قطنيًا). يشير إلى ضغط على جذور الأعصاب. | عالية جدًا (علامة على ضغط عصبي) |
| الحمى والقشعريرة | أعراض جهازية للعدوى. تحدث في حوالي 50-60% من الحالات. قد لا تكون موجودة في المرضى الذين يعانون من ضعف المناعة. | متوسطة إلى عالية (تتطلب استبعاد العدوى) |
| الضعف العضلي (Motor Weakness) | صعوبة في تحريك الأطراف (الذراعين أو الساقين)، أو سقوط القدم، أو صعوبة في المشي. قد يتطور بسرعة من ضعف خفيف إلى شلل كامل. | عالية جدًا (علامة على ضغط الحبل الشوكي) |
| الخدر أو التنميل (Numbness/Paresthesia) | فقدان الإحساس أو إحساس غير طبيعي (مثل الوخز أو الحرق) في مناطق معينة من الجسم تتوافق مع الأعصاب المتأثرة. | عالية جدًا (علامة على ضغط الحبل الشوكي) |
| صعوبة في التبول أو التبرز (Bowel/Bladder Dysfunction) | سلس البول أو البراز، أو احتباس البول، أو فقدان الإحساس عند التبول. هذه أعراض متلازمة ذيل الفرس وهي حالة طارئة للغاية. | طارئة للغاية (تتطلب تدخلاً جراحيًا فوريًا) |
| التعرق الليلي وفقدان الوزن غير المبرر | أعراض جهازية مزمنة قد تشير إلى عدوى كامنة، خاصة في حالات الخراج المزمن أو المرتبط بالسل. | متوسطة (تتطلب تقييمًا) |
| تغيرات في المنعكسات (Reflex Changes) | قد تظهر المنعكسات مفرطة النشاط (Hyperreflexia) أو غائبة (Areflexia)، حسب مستوى ونوع الضغط على الحبل الشوكي أو الأعصاب. | عالية (تتطلب تقييمًا عصبيًا) |
| تغيرات في الحالة العقلية أو الارتباك | في حالات العدوى الشديدة التي تؤدي إلى تسمم الدم (Sepsis)، قد تظهر هذه الأعراض. | عالية جدًا (علامة على تدهور الحالة العامة) |
متى تطلب المساعدة الطبية الفورية؟
يجب طلب الرعاية الطبية الطارئة إذا كنت تعاني من أي من الأعراض التالية، خاصة إذا كانت تتطور بسرعة أو إذا كان لديك عوامل خطر للإصابة بخراج العمود الفقري:
* ألم ظهر شديد ومفاجئ يزداد سوءًا.
* ضعف جديد أو متفاقم في الذراعين أو الساقين.
* خدر أو تنميل يتفاقم أو ينتشر.
* صعوبة في التحكم في المثانة أو الأمعاء.
* حمى وقشعريرة مصحوبة بألم في الظهر.
التشخيص المبكر والتدخل السريع تحت إشراف خبير مثل الأستاذ الدكتور محمد هطيف يمكن أن يحدث فرقًا حاسمًا في منع المضاعفات الخطيرة وإنقاذ وظائف الأعصاب.
التشخيص الدقيق لخراج العمود الفقري: تقنيات الأستاذ الدكتور محمد هطيف المتطورة
التشخيص المبكر والدقيق لخراج العمود الفقري هو حجر الزاوية في العلاج الناجح ومنع المضاعفات المدمرة. يتطلب ذلك نهجًا شاملاً يجمع بين الفحص السريري الدقيق، الفحوصات المخبرية، وأحدث تقنيات التصوير المتقدمة. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة واستخدامه لأحدث الأجهزة التشخيصية، يضمن الحصول على أدق النتائج لتحديد خطة العلاج المثلى.
1. الفحص السريري الشامل:
- التاريخ المرضي: يبدأ الأستاذ الدكتور محمد هطيف بسؤال المريض عن تاريخه الطبي الكامل، بما في ذلك أي عدوى حديثة (جلدية، بولية، قلبية)، جراحات سابقة، وجود أمراض مزمنة (مثل السكري، ضعف المناعة)، أو تعاطي المخدرات الوريدية. يتم التركيز على طبيعة الألم، مدته، تطوره، وأي أعراض عصبية مصاحبة.
- الفحص العصبي: يتم تقييم القوة العضلية، الإحساس، المنعكسات، والتوازن والتنسيق في الأطراف. يتم البحث عن أي علامات لضغط الحبل الشوكي أو جذور الأعصاب.
- فحص العمود الفقري: يتم فحص العمود الفقري بحثًا عن حساسية عند اللمس، تورم، احمرار، أو تحديد أي مناطق ألم موضعي.
2. الفحوصات المخبرية:
تساعد هذه الفحوصات في تأكيد وجود عدوى وتحديد الميكروب المسبب:
- تعداد الدم الكامل (Complete Blood Count - CBC): قد يُظهر ارتفاعًا في عدد كريات الدم البيضاء (Leukocytosis)، مما يشير إلى وجود عدوى.
- سرعة الترسيب (Erythrocyte Sedimentation Rate - ESR): مؤشر غير محدد للالتهاب، لكن مستوياته تكون مرتفعة جدًا في حالات خراج العمود الفقري.
- البروتين التفاعلي C (C-Reactive Protein - CRP): مؤشر آخر للالتهاب، ويرتفع بسرعة وينخفض بسرعة مع العلاج، مما يجعله مفيدًا لمتابعة الاستجابة للعلاج.
- مزارع الدم (Blood Cultures): يتم أخذ عينات دم لزراعتها في المختبر لتحديد نوع البكتيريا المسببة للعدوى، وهو أمر حاسم لاختيار المضاد الحيوي المناسب. قد تكون إيجابية في حوالي 50-70% من الحالات.
- فحوصات أخرى: قد تشمل فحص البول، مزارع الجروح، أو مزارع البلغم إذا كان هناك اشتباه في مصدر عدوى آخر.
3. التصوير المتقدم: الأدوات الذهبية للتشخيص
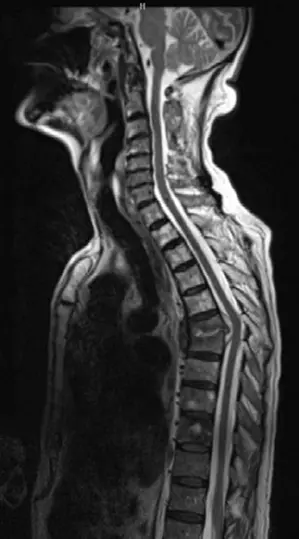
- التصوير بالرنين المغناطيسي (Magnetic Resonance Imaging - MRI):
- الأداة الذهبية: يعتبر التصوير بالرنين المغناطيسي هو الفحص التشخيصي الأكثر دقة وحساسية لتحديد خراج العمود الفقري.
- المعلومات التي يقدمها: يوضح MRI بوضوح موقع الخراج، حجمه، مدى امتداده، علاقته بالحبل الشوكي والأعصاب، ودرجة الضغط عليها. يمكنه أيضًا الكشف عن أي التهاب عظم ونقي مصاحب في الفقرات.
- الصبغة (Contrast Enhancement): غالبًا ما يتم استخدام صبغة الغادولينيوم لتحسين رؤية الخراج وتمييزه عن
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك