تنكس القطعة المجاورة للعمود الفقري: دليلك الشامل للتشخيص والعلاج في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تنكس القطعة المجاورة هو حالة تحدث بعد جراحة دمج الفقرات، حيث تتدهور الأقراص والفقرات فوق أو تحت المنطقة المدمجة. يعالج الأستاذ الدكتور محمد هطيف هذه الحالة بدقة في صنعاء، مقدماً خيارات علاجية غير جراحية وجراحية متقدمة لاستعادة جودة الحياة.
الخلاصة الطبية السريعة: تنكس القطعة المجاورة هو حالة تحدث بعد جراحة دمج الفقرات، حيث تتدهور الأقراص والفقرات فوق أو تحت المنطقة المدمجة. يعالج الأستاذ الدكتور محمد هطيف هذه الحالة بدقة في صنعاء، مقدماً خيارات علاجية غير جراحية وجراحية متقدمة لاستعادة جودة الحياة.
مقدمة عن تنكس القطعة المجاورة للعمود الفقري
يُعد العمود الفقري محور الجسم، وسلامته ضرورية للحركة والوظيفة اليومية. ومع التقدم في العمر أو بعد التعرض لإصابات أو أمراض معينة، قد يحتاج البعض إلى جراحة دمج الفقرات (Spinal Fusion) لتحقيق الاستقرار وتخفيف الألم. ورغم أن هذه الجراحة غالبًا ما تحقق نتائج ممتازة، إلا أن هناك حالة قد تظهر لاحقًا تُعرف باسم "تنكس القطعة المجاورة" (Adjacent Segment Degeneration - ASD).
تنكس القطعة المجاورة هو تدهور يحدث في الأقراص الفقرية والمفاصل المحيطة بالمنطقة التي تم دمجها جراحيًا في العمود الفقري. يمكن أن يسبب هذا التنكس آلامًا جديدة ومشاكل عصبية، مما يؤثر على جودة حياة المريض. في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف رائدًا في تشخيص وعلاج حالات العمود الفقري المعقدة، بما في ذلك تنكس القطعة المجاورة، بفضل خبرته الواسعة واستخدامه لأحدث التقنيات. يهدف هذا الدليل الشامل إلى توفير معلومات مفصلة للمرضى حول هذه الحالة، بدءًا من فهمها وحتى خيارات العلاج المتاحة.
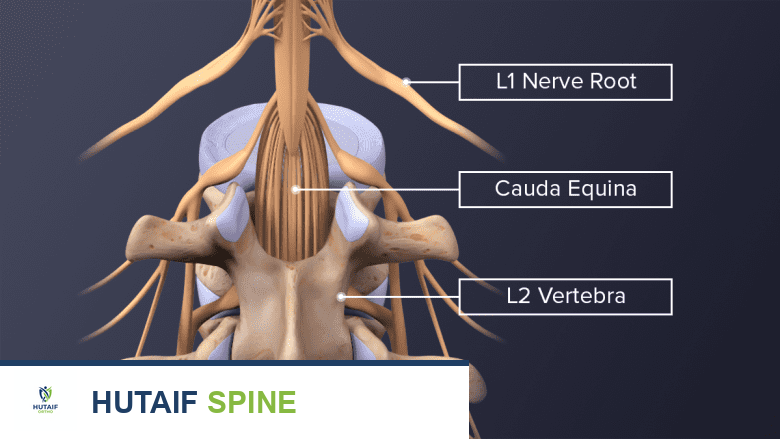
ما هو تنكس القطعة المجاورة للعمود الفقري
تنكس القطعة المجاورة هو مصطلح يُطلق على التغيرات التنكسية التي تحدث في الفقرات والأقراص الفقرية الموجودة مباشرة فوق أو تحت مستوى دمج الفقرات الذي تم إجراؤه جراحيًا. بمعنى آخر، بعد أن يتم تثبيت فقرتين أو أكثر معًا جراحيًا لمنعهما من الحركة (الدمج)، فإن الحركة التي كانت توزع على هذه الفقرات تنتقل الآن إلى الفقرات المجاورة غير المدمجة. هذا التحميل الميكانيكي المتزايد يمكن أن يسرع من عملية التآكل الطبيعية في هذه القطع المجاورة، مما يؤدي إلى تنكسها.
تظهر الدراسات أن معدل حدوث تنكس القطعة المجاورة يتراوح بين 25% إلى 30% خلال 10 سنوات من الجراحة الأولية. وتزداد هذه النسبة بشكل خاص في مستويات معينة من العمود الفقري، مثل مستوى L4-5 في العمود الفقري القطني، حيث تكون الحركة الطبيعية أكبر. يمكن أن يؤدي هذا التنكس إلى مجموعة من الأعراض التي قد تشبه الأعراض الأصلية التي عولجت بالجراحة الأولى، أو قد تكون أعراضًا جديدة تمامًا.
من المهم التمييز بين "تنكس القطعة المجاورة" و "مرض القطعة المجاورة". يشير "تنكس القطعة المجاورة" إلى التغيرات الإشعاعية (التي تظهر في صور الأشعة) التي تدل على تدهور في الفقرات المجاورة، حتى لو لم يشتك المريض من أي أعراض. أما "مرض القطعة المجاورة" فهو المصطلح المستخدم عندما تكون هذه التغيرات التنكسية مصحوبة بأعراض فعلية مثل الألم، الضعف، أو التنميل.
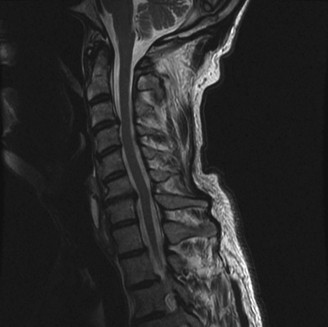
التشريح والوظيفة الطبيعية للعمود الفقري
لفهم تنكس القطعة المجاورة، من الضروري فهم التشريح الأساسي للعمود الفقري وكيف يعمل بشكل طبيعي. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، مكدسة فوق بعضها البعض. بين كل فقرتين، يوجد قرص فقري يعمل كوسادة لامتصاص الصدمات ويسمح بالحركة المرنة.
يمكن تقسيم العمود الفقري إلى عدة مناطق رئيسية:
*
العمود الفقري العنقي (الرقبة):
يتكون من 7 فقرات (C1-C7) وهو مسؤول عن دعم الرأس وحركته.
*
العمود الفقري الصدري (الظهر العلوي):
يتكون من 12 فقرة (T1-T12) ويتصل بالأضلاع، مما يوفر الاستقرار ويحمي الأعضاء الداخلية.
*
العمود الفقري القطني (الظهر السفلي):
يتكون من 5 فقرات (L1-L5) وهو يحمل معظم وزن الجسم ويسمح بحركات الانحناء والالتواء.
*
العجز والعصعص:
فقرات مدمجة في قاعدة العمود الفقري.
كل فقرة تتكون من جسم فقري أمامي قوي وقوس خلفي يحمي الحبل الشوكي والأعصاب. تتصل الفقرات ببعضها البعض عن طريق الأقراص الفقرية والمفاصل الوجهية (Facet Joints)، وهي مفاصل صغيرة تقع في الجزء الخلفي من العمود الفقري وتساعد في توجيه الحركة. تحافظ الأربطة القوية على تماسك الفقرات وتوفر الاستقرار.
في العمود الفقري السليم، تتوزع الضغوط والحركات بشكل متساوٍ على طول الفقرات والأقراص. عندما يتم دمج فقرتين أو أكثر، فإن هذه الحركة الطبيعية في المنطقة المدمجة تتوقف. ونتيجة لذلك، تزداد الضغوط على الفقرات والأقراص المجاورة غير المدمجة، مما يؤدي إلى إجهاد ميكانيكي قد يسرع من عملية التنكس.

الأسباب وعوامل الخطر لتنكس القطعة المجاورة
تنكس القطعة المجاورة ليس نتيجة حتمية لجراحة دمج الفقرات، ولكنه يحدث نتيجة لتفاعل عدة عوامل. فهم هذه العوامل يساعد في تقييم المخاطر واتخاذ الإجراءات الوقائية.
العوامل الميكانيكية
السبب الرئيسي لتنكس القطعة المجاورة هو التغير في الميكانيكا الحيوية للعمود الفقري بعد الدمج. عندما تصبح قطعة معينة من العمود الفقري ثابتة، تنتقل قوى الحركة والضغط إلى الفقرات المجاورة، مما يزيد من إجهادها. هذا الإجهاد الإضافي يمكن أن يؤدي إلى:
*
تدهور الأقراص الفقرية:
الأقراص المجاورة تتعرض لضغط وقوى قص أكبر، مما يسرع من جفافها وتآكلها وتمزقها.
*
التهاب المفاصل الوجهية:
المفاصل الصغيرة التي تربط الفقرات ببعضها تتعرض لحمل زائد، مما يؤدي إلى التهاب وتآكل الغضاريف.
*
نمو النتوءات العظمية (Osteophytes):
استجابةً للإجهاد، قد تحاول الفقرات زيادة مساحة سطحها عن طريق نمو نتوءات عظمية، والتي يمكن أن تضيق القناة الشوكية أو الفتحات العصبية.
عوامل خطر مرتبطة بالمريض
توجد بعض الخصائص الفردية للمريض التي قد تزيد من خطر الإصابة بتنكس القطعة المجاورة:
*
العمر:
كبار السن أكثر عرضة للتنكس الطبيعي في العمود الفقري، وبالتالي قد يتطور لديهم تنكس القطعة المجاورة بشكل أسرع.
*
المرض التنكسي الموجود مسبقًا:
إذا كانت الفقرات المجاورة تظهر عليها علامات التنكس قبل الجراحة الأولية، فإنها تكون أكثر عرضة للتدهور بعد الدمج.
*
نمط الحياة:
التدخين، السمنة، وقلة النشاط البدني يمكن أن تساهم في ضعف صحة العمود الفقري بشكل عام.
*
توازن العمود الفقري السهمي (Sagittal Plane Imbalance):
يُعد اختلال التوازن السهمي، وخاصة تحدب العمود الفقري بعد الجراحة، من عوامل الخطر الأكثر شيوعًا لتزايد الضغط والتنكس في القطع المجاورة.
عوامل خطر مرتبطة بالجراحة
بعض جوانب الجراحة الأولية قد تؤثر على خطر تنكس القطعة المجاورة:
*
طول الدمج:
دمج عدد أكبر من الفقرات قد يزيد من الضغط على الفقرات المجاورة غير المدمجة.
*
مستوى الدمج:
بعض المستويات، مثل L4-5، أكثر عرضة للتنكس بسبب طبيعة الحركة في تلك المنطقة.
*
تقنية الدمج:
على الرغم من الأبحاث المستمرة، لم تُظهر أي تقنية دمج جراحي أو تقنيات "الحفاظ على الحركة" (مثل استبدال القرص الصناعي) حتى الآن قدرة واضحة على تقليل أو القضاء على معدل تنكس القطعة المجاورة بشكل عام.
*
فقدان الانحناء الطبيعي (Lordosis):
إذا أدت الجراحة إلى فقدان الانحناء الطبيعي للعمود الفقري، فقد يزيد ذلك من الضغط على الفقرات المجاورة.


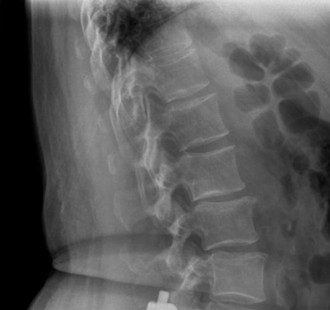
الأعراض الشائعة لتنكس القطعة المجاورة
تتنوع أعراض تنكس القطعة المجاورة وقد تظهر بعد سنوات من جراحة دمج الفقرات الأولية. غالبًا ما يلاحظ المرضى تحسنًا كبيرًا بعد الجراحة الأصلية، ثم تبدأ الأعراض الجديدة في الظهور تدريجيًا. من المهم للمريض أن يكون واعيًا لهذه الأعراض وأن يستشير الطبيب عند ظهورها.
تشمل الأعراض الشائعة ما يلي:
ألم الظهر أو الرقبة الجديد أو المتفاقم
هذا هو العرض الأكثر شيوعًا. يمكن أن يكون الألم موضعيًا في المنطقة المجاورة للدمج الجراحي، أو قد يشع إلى مناطق أخرى.
*
العمود الفقري القطني:
قد يشعر المريض بألم في أسفل الظهر يزداد سوءًا مع الوقوف أو المشي لفترات طويلة، ويتحسن مع الجلوس أو الانحناء إلى الأمام. هذا النمط من الألم يُعرف باسم العرج العصبي (Neurogenic Claudication)، وقد يشير إلى تضيق القناة الشوكية في القطعة المجاورة.
*
العمود الفقري العنقي:
قد يشعر المريض بألم في الرقبة يمكن أن ينتشر إلى الكتفين أو الذراعين أو اليدين.
آلام الأطراف (العرج العصبي أو اعتلال الجذور)
مع تضيق القناة الشوكية أو الفتحات العصبية في القطعة المجاورة، يمكن أن تنضغط الأعصاب، مما يسبب:
*
الألم الإشعاعي:
ألم حاد أو حارق يمتد إلى الذراعين أو الساقين، اعتمادًا على مستوى التنكس.
*
التنميل أو الوخز:
إحساس بالخدر أو "الدبابيس والإبر" في الأطراف.
*
الضعف:
قد يلاحظ المريض ضعفًا في العضلات التي تغذيها الأعصاب المضغوطة، مما يؤثر على قدرته على أداء المهام اليومية أو المشي.
*
صعوبة المشي:
خاصة في حالات تنكس القطعة المجاورة في العمود الفقري القطني، قد يشعر المريض بصعوبة في المشي لمسافات طويلة، وهي أعراض مشابهة لتضيق القناة الشوكية.
فقدان التوازن أو التنسيق (في حالات نادرة)
إذا كان تنكس القطعة المجاورة يؤثر على الحبل الشوكي نفسه (خاصة في العمود الفقري العنقي)، فقد تظهر أعراض أكثر خطورة مثل:
*
فقدان التوازن:
صعوبة في الوقوف أو المشي بثبات.
*
ضعف في التنسيق الحركي الدقيق:
صعوبة في الإمساك بالأشياء الصغيرة أو الكتابة.
أعراض أخرى
- تصلب العمود الفقري: شعور بالتصلب أو محدودية الحركة في المنطقة المتأثرة.
- تشنجات عضلية: في الظهر أو الأطراف.
من المهم ملاحظة أن هذه الأعراض قد تكون خادعة، حيث يمكن أن تشير إلى حالات أخرى. لذلك، التشخيص الدقيق من قبل أخصائي العمود الفقري، مثل الأستاذ الدكتور محمد هطيف، أمر بالغ الأهمية لتحديد السبب الحقيقي للأعراض ووضع خطة علاج مناسبة.



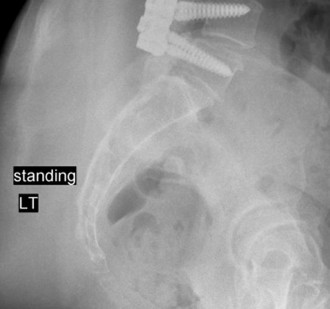
تشخيص تنكس القطعة المجاورة
يعتمد تشخيص تنكس القطعة المجاورة على تقييم شامل يشمل التاريخ الطبي للمريض، الفحص السريري، ودراسات التصوير المتقدمة. يحرص الأستاذ الدكتور محمد هطيف في صنعاء على اتباع نهج دقيق لضمان التشخيص الصحيح وتحديد أفضل مسار علاجي.
التاريخ الطبي والفحص السريري
- التاريخ الطبي: يبدأ الطبيب بسؤال المريض عن تفاصيل الأعراض، متى بدأت، ما الذي يجعلها أفضل أو أسوأ، وما إذا كانت مشابهة للأعراض التي عولجت بالجراحة الأولى. يتم أيضًا مراجعة التاريخ الجراحي السابق للعمود الفقري وأي حالات طبية أخرى.
- الفحص السريري: يقوم الطبيب بإجراء فحص عصبي شامل لتقييم قوة العضلات، الإحساس، المنعكسات، والمشي. يبحث عن أي علامات لضغط الأعصاب أو الحبل الشوكي، مثل علامة هوفمان (Hoffman's sign) أو علامات البابينسكي (Babinski's sign) التي قد تشير إلى اعتلال النخاع الشوكي (Myelopathy). كما يتم تقييم نطاق حركة العمود الفقري وأي نقاط ألم بالجس.
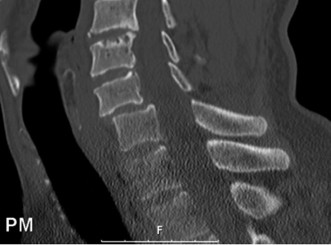
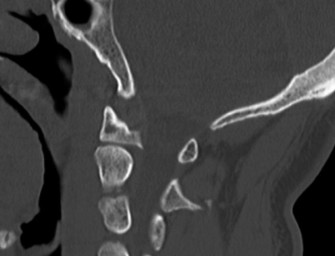
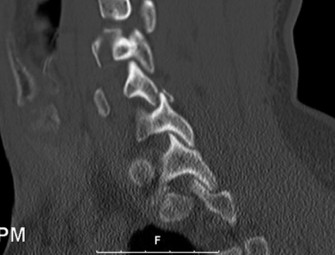
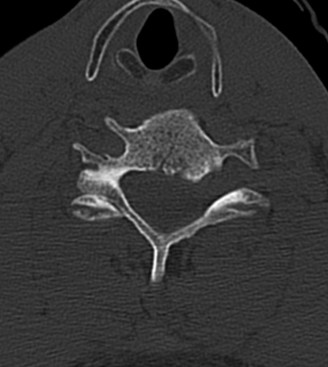
دراسات التصوير
تُعد دراسات التصوير ضرورية لتأكيد التشخيص وتحديد مدى التنكس.
-
الأشعة السينية (X-rays):
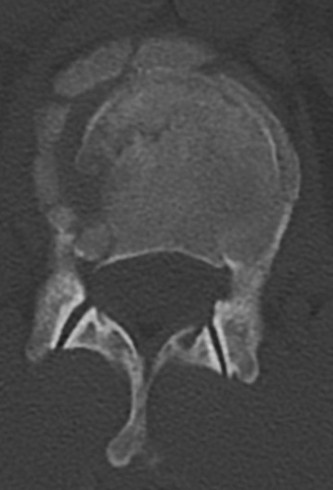
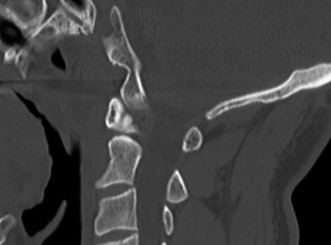
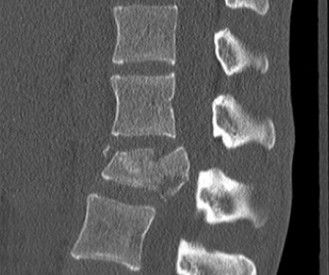
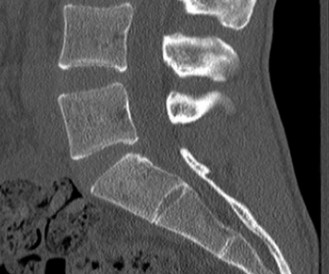
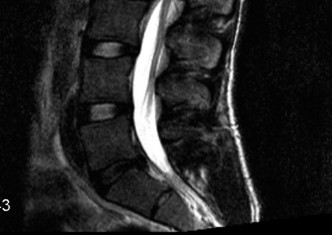
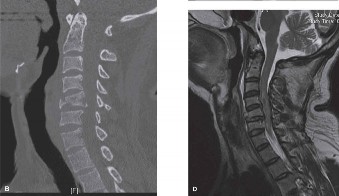
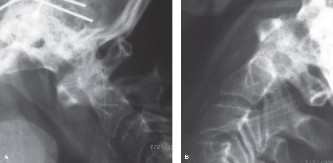
- الأشعة السينية العادية: يمكن أن تُظهر علامات عامة للتنكس مثل تضيق المسافات بين الأقراص، تكون النتوءات العظمية، والتغيرات في محاذاة العمود الفقري. تُظهر الأشعة السينية في حالات تنكس القطعة المجاورة غالبًا تطور انزلاق فقاري (Spondylolisthesis) جديد أو تفاقم انزلاق موجود في الفقرات المجاورة لمستوى الدمج.
- الأشعة السينية الديناميكية (Flexion-Extension X-rays): تُجرى هذه الأشعة أثناء انحناء المريض إلى الأمام والخلف لتقييم استقرار القطع المجاورة وتحديد ما إذا كان هناك حركة غير طبيعية.
-
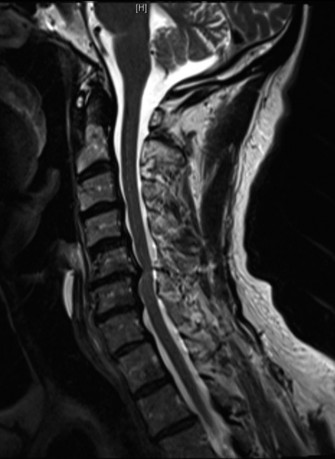
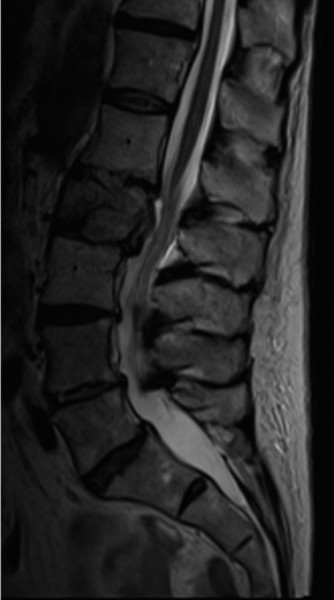
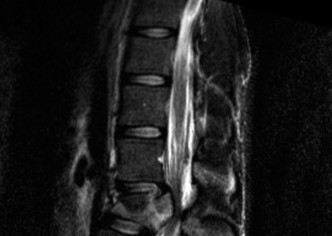
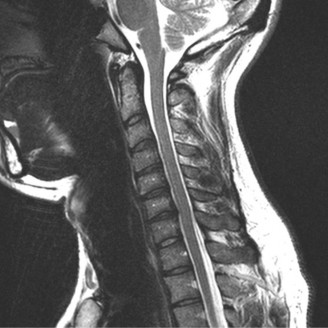
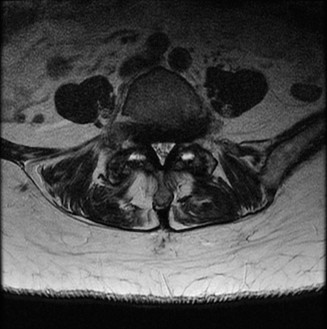
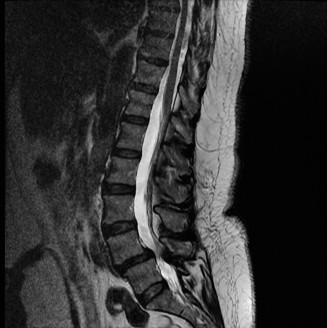
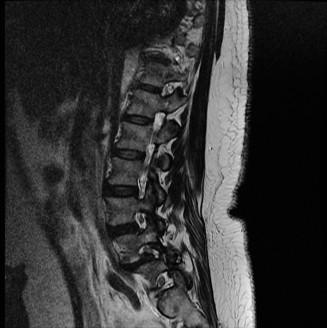
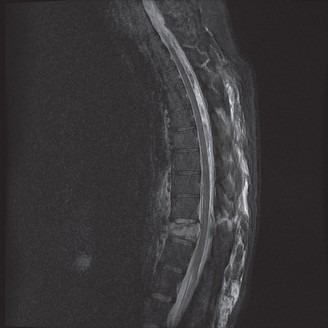
التصوير بالرنين المغناطيسي (MRI):
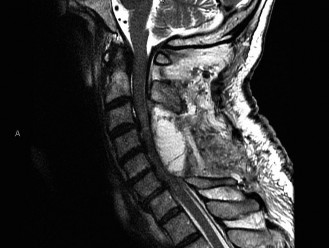
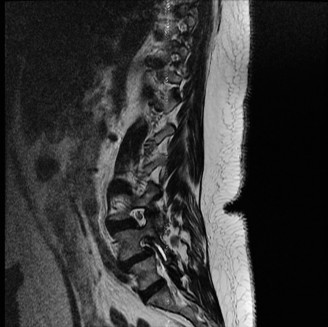
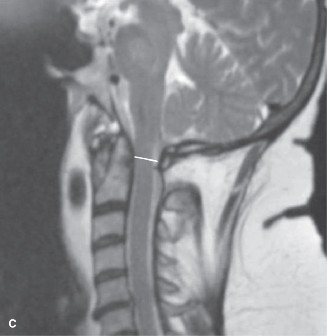
- يُعد التصوير بالرنين المغناطيسي هو الخيار الأمثل لتقييم الأنسجة الرخوة مثل الأقراص الفقرية والأربطة والحبل الشوكي والأعصاب.
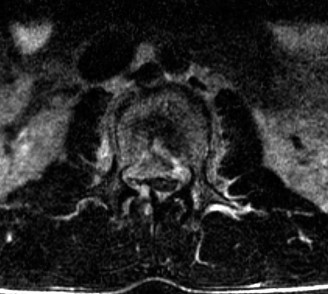
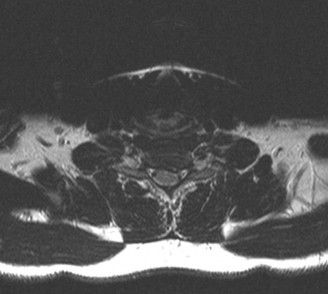
- يمكن أن يُظهر بوضوح تدهور الأقراص (مثل الجفاف أو الانفتاق)، وتضيق القناة الشوكية (Spinal Stenosis) أو الفتحات العصبية (Foraminal Stenosis) بسبب النتوءات العظمية أو الأربطة السميكة، والتهاب المفاصل الوجهية، وأي ضغط على الحبل الشوكي أو جذور الأعصاب.
- في حالة تنكس القطعة المجاورة، تظهر صور الرنين المغناطيسي عادةً تضيقًا في القناة الشوكية المركزية والفتحات العصبية في مستوى L4-5، على سبيل المثال، وهو ما يتوافق مع أعراض العرج العصبي.
-
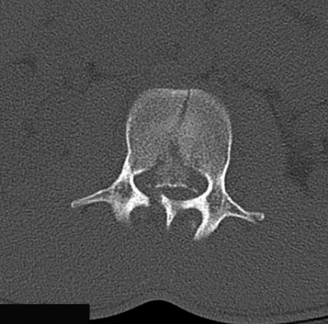
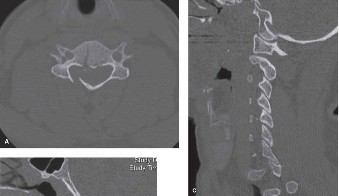
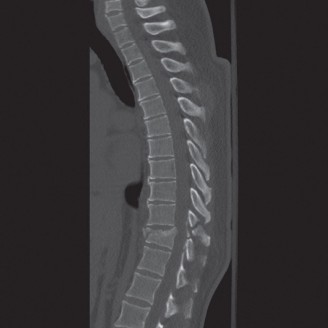
التصوير المقطعي المحوسب (CT):
- يُستخدم التصوير المقطعي المحوسب بشكل أساسي لتقييم العظام وهيكل الفقرات بشكل مفصل. يمكن أن يُظهر بوضوح النتوءات العظمية، وتضيق القناة الشوكية بسبب العظام، وسلامة الدمج الجراحي الأصلي.
- قد يُستخدم التصوير المقطعي مع صبغة (CT Myelogram) إذا كان المريض لا يستطيع إجراء التصوير بالرنين المغناطيسي (مثل وجود أجهزة معدنية معينة).
-
تخطيط كهربية العضل ودراسات توصيل الأعصاب (EMG/NCS):
- يمكن استخدام هذه الاختبارات لتحديد ما إذا كان هناك ضغط على الأعصاب وتحديد مستوى الإصابة العصبية، خاصة إذا كان هناك شك في وجود اعتلال عصبي محيطي أو إذا كانت الأعراض غير واضحة.
بعد جمع كل هذه المعلومات، يقوم الأستاذ الدكتور محمد هطيف بتقييم الحالة بدقة لتحديد ما إذا كانت الأعراض ناتجة بالفعل عن تنكس القطعة المجاورة، وما هو مدى تأثيرها، وما هو أفضل نهج علاجي.






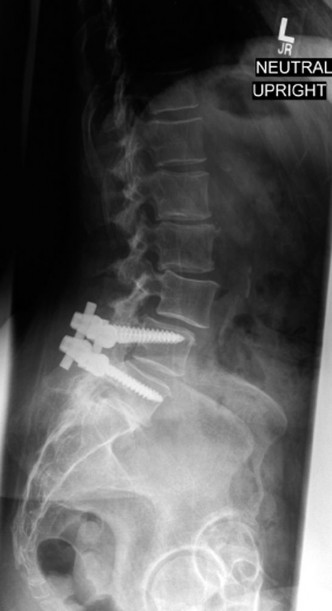
خيارات علاج تنكس القطعة المجاورة
يعتمد علاج تنكس القطعة المجاورة على شدة الأعراض، ومدى التنكس، والصحة العامة للمريض. يتبع الأستاذ الدكتور محمد هطيف في صنعاء نهجًا تدريجيًا، بدءًا من العلاجات غير الجراحية، ثم الانتقال إلى الخيارات الجراحية إذا لم تتحقق الاستجابة الكافية.
العلاج غير الجراحي
يهدف العلاج غير الجراحي إلى تخفيف الألم وتحسين الوظيفة دون الحاجة إلى تدخل جراحي. يمكن أن يكون فعالًا للعديد من المرضى، خاصة في المراحل المبكرة من المرض.
*
الأدوية:
*
مضادات الالتهاب غير الستيرويدية (NSAIDs):
مثل الإيبوبروفين والنابروكسين، تساعد في تقليل الألم والالتهاب.
*
مرخيات العضلات:
قد توصف لتخفيف التشنجات العضلية المصاحبة للألم.
*
مسكنات الألم:
قد تشمل مسكنات الألم التي لا تستلزم وصفة طبية أو مسكنات أقوى بوصفة طبية للألم الشديد.
*
مضادات الاكتئاب ثلاثية الحلقات أو الأدوية المضادة للنوبات:
قد تستخدم للتحكم في الألم العصبي.
*
العلاج الطبيعي (Physical Therapy):
يركز على تقوية عضلات الجذع والظهر، وتحسين المرونة، وتعليم المريض وضعيات الجسم الصحيحة لتقليل الإجهاد على العمود الفقري. يمكن أن تساعد التمارين الموجهة في تخفيف الأعراض وتحسين القدرة الوظيفية.
*
حقن العمود الفقري (Spinal Injections):
*
حقن الستيرويد فوق الجافية (Epidural Steroid Injections):
تُحقن الستيرويدات مباشرة في الفراغ فوق الجافية حول الأعصاب لتقليل الالتهاب والألم.
*
حقن المفاصل الوجهية (Facet Joint Injections):
تستهدف المفاصل الصغيرة في الجزء الخلفي من العمود الفقري لتخفيف الألم المرتبط بالتهاب المفاصل.
*
حقن جذور الأعصاب الانتقائية (Selective Nerve Root Blocks):
تستهدف جذرًا عصبيًا معينًا لتحديد مصدر الألم وتخفيفه.
*
تعديل النشاط:
تجنب الأنشطة التي تزيد الألم، مع الحفاظ على مستوى معتدل من النشاط للحفاظ على قوة العضلات.
*
فقدان الوزن:
إذا كان المريض يعاني من السمنة، فإن فقدان الوزن يمكن أن يقلل بشكل كبير من الضغط على العمود الفقري.
*
الدعامات أو الأحزمة:
قد تُستخدم لتوفير الدعم وتقليل الحركة في المنطقة المصابة، مما يساعد في تخفيف الألم.
العلاج الجراحي
يُعد العلاج الجراحي خيارًا عندما تفشل العلاجات غير الجراحية في توفير راحة كافية من الأعراض، أو إذا كان هناك دليل على ضغط عصبي شديد أو ضعف عصبي متفاقم. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في إجراء جراحات العمود الفقري المعقدة لعلاج تنكس القطعة المجاورة.
تتضمن الخيارات الجراحية ما يلي:
-
تخفيف الضغط (Decompression):
- استئصال الصفيحة الفقرية (Laminectomy): إزالة جزء من العظم (الصفيحة) لتوسيع القناة الشوكية وتخفيف الضغط على الحبل الشوكي والأعصاب.
- استئصال القرص (Discectomy): إزالة القرص الفقري المتضرر الذي يضغط على الأعصاب.
- توسيع الثقب العصبي (Foraminotomy): توسيع الفتحة العظمية التي يخرج منها العصب لتخفيف الضغط عليه.
- استئصال الجسم الفقري (Corpectomy): إزالة جزء من الجسم الفقري المتضرر، وغالبًا ما يتبع ذلك دمج الفقرات.
-
دمج الفقرات (Fusion Extension):
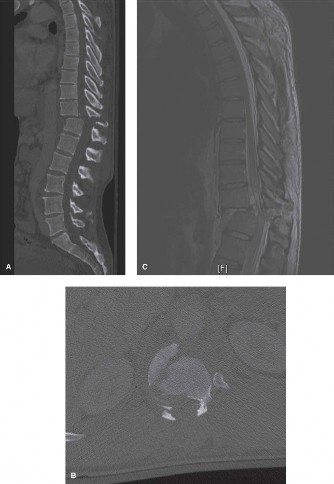
- في العديد من الحالات، يتضمن العلاج الجراحي لتنكس القطعة المجاورة تمديد الدمج الأصلي ليشمل الفقرة أو الفقرات المتنكسة حديثًا.
- تُستخدم الألواح والمسامير والقضبان لتثبيت الفقرات معًا، مع وضع طعم عظمي لتعزيز الاندماج العظمي بمرور الوقت.
- يُفضل الدمج الخلفي المدعم بالمسامير في العديد من الحالات لتوفير استقرار فوري والسماح بالتعبئة المبكرة.
- يمكن أن تتضمن تقنيات الدمج إزالة القرص ووضع قفص داعم بين الفقرات (Interbody Fusion) لتحسين استعادة ارتفاع القرص والفتحات العصبية، وزيادة معدلات الاندماج.
-
استبدال القرص الصناعي (Artificial Disc Replacement - ADR):
- تم تطوير هذه التقنية في الأصل بهدف الحفاظ على الحركة وتقليل خطر تنكس القطعة المجاورة.
- ومع ذلك، أظهرت الدراسات السريرية حتى الآن عدم وجود ميزة واضحة لاستبدال القرص الصناعي على جراحة الدمج في تقليل معدل تنكس القطعة المجاورة، وقد تكون مصح
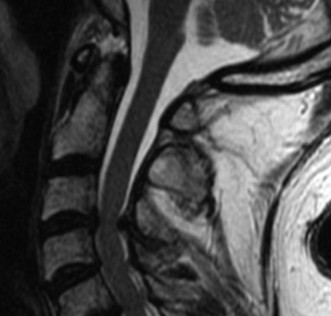
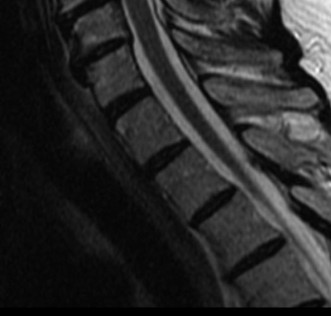
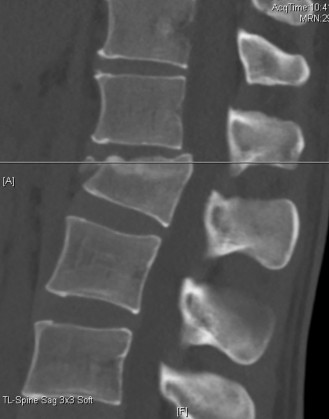
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك