تسرب السائل النخاعي أثناء جراحة العمود الفقري: الوقاية، العلاج، والتعافي مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية
تسرب السائل النخاعي هو خروج السائل المحيط بالدماغ والحبل الشوكي بعد تمزق الغشاء الواقي، وغالبًا ما يحدث أثناء جراحات العمود الفقري. يشمل علاجه إصلاح التمزق جراحيًا باستخدام تقنيات دقيقة ومواد متخصصة، وقد يتطلب تصريفًا مؤقتًا للسائل النخاعي لضمان الشفاء.
الخلاصة الطبية السريعة: تسرب السائل النخاعي هو خروج السائل المحيط بالدماغ والحبل الشوكي بعد تمزق الغشاء الواقي، وغالبًا ما يحدث أثناء جراحات العمود الفقري. يشمل علاجه إصلاح التمزق جراحيًا باستخدام تقنيات دقيقة ومواد متخصصة، وقد يتطلب تصريفًا مؤقتًا للسائل النخاعي لضمان الشفاء.
مقدمة
تُعد جراحات العمود الفقري من الإجراءات المعقدة التي تتطلب دقة متناهية وخبرة واسعة. على الرغم من التقدم الكبير في التقنيات الجراحية، إلا أن بعض المضاعفات قد تحدث، ومن أبرزها "تسرب السائل النخاعي" أو ما يُعرف طبيًا بـ "الناسور السحائي". يحدث هذا التسرب عندما يتمزق الغشاء الواقي المحيط بالحبل الشوكي والدماغ، المعروف باسم "الأم الجافية"، مما يسمح للسائل النخاعي بالخروج. يمكن أن يؤدي هذا التسرب إلى مشاكل خطيرة إذا لم يتم التعامل معه بشكل صحيح وفوري.
في هذا الدليل الشامل، سنتناول كل ما يتعلق بتسرب السائل النخاعي أثناء جراحات العمود الفقري، بدءًا من فهم التشريح الأساسي، مرورًا بعوامل الخطر والأسباب، وصولًا إلى أحدث طرق الوقاية والعلاج والتعافي. سنركز بشكل خاص على الخبرة المتميزة والنهج المتقدم الذي يقدمه الأستاذ الدكتور محمد هطيف ، والذي يُعد الخبير الأول في مجال جراحة العمود الفقري في صنعاء واليمن، والذي يمتلك سجلًا حافلًا بالنجاحات في التعامل مع هذه الحالات المعقدة بأعلى معايير السلامة والدقة.
إن فهم هذه الحالة أمر بالغ الأهمية للمرضى الذين يستعدون لجراحة العمود الفقري أو الذين يعانون من أعراض قد تشير إلى تسرب السائل النخاعي بعد الجراحة. يهدف هذا الدليل إلى تزويدكم بالمعلومات اللازمة لاتخاذ قرارات مستنيرة والشعور بالاطمئنان تحت رعاية طبيب متخصص وموثوق مثل الأستاذ الدكتور محمد هطيف.
التشريح الأساسي للسائل النخاعي والعمود الفقري
لفهم تسرب السائل النخاعي، من الضروري أولاً أن نلقي نظرة سريعة على التشريح الأساسي للعمود الفقري والجهاز العصبي المركزي.
السائل النخاعي ووظيفته
السائل النخاعي (Cerebrospinal Fluid - CSF) هو سائل شفاف عديم اللون يحيط بالدماغ والحبل الشوكي. يتم إنتاجه باستمرار داخل الدماغ في تراكيب تُسمى الضفائر المشيمية، ويؤدي عدة وظائف حيوية:
- الحماية: يعمل كوسادة مائية تحمي الدماغ والحبل الشوكي من الصدمات والإصابات الميكانيكية.
- تغذية ونقل الفضلات: يساعد في نقل العناصر الغذائية إلى الدماغ وإزالة الفضلات الأيضية.
- تنظيم الضغط: يحافظ على ضغط ثابت داخل الجمجمة والعمود الفقري.
الأم الجافية والحبل الشوكي
الحبل الشوكي هو امتداد للدماغ يمتد عبر العمود الفقري، وهو مسؤول عن نقل الإشارات العصبية بين الدماغ وبقية الجسم. يُحاط الحبل الشوكي بثلاثة أغشية واقية تُعرف باسم "السحايا" (Meninges). الغشاء الخارجي والأكثر سمكًا وقوة هو "الأم الجافية" (Dura Mater). هذه الأم الجافية تشكل كيسًا محكمًا يحيط بالحبل الشوكي والسائل النخاعي، وتحميهما من البيئة المحيطة.
العمود الفقري وأقسامه
يتكون العمود الفقري من سلسلة من العظام تُسمى الفقرات، والتي تحمي الحبل الشوكي. ينقسم العمود الفقري إلى عدة مناطق:
- العمود الفقري العنقي (الرقبة): يتكون من 7 فقرات (C1-C7).
- العمود الفقري الصدري (الظهر العلوي): يتكون من 12 فقرة (T1-T12).
- العمود الفقري القطني (الظهر السفلي): يتكون من 5 فقرات (L1-L5).
- العجز والعصعص: تراكيب عظمية ملتحمة في قاعدة العمود الفقري.
عندما يحدث تمزق في الأم الجافية (Durotomy) أثناء جراحة العمود الفقري، فإن هذا يسمح للسائل النخاعي بالخروج من الكيس السحائي، مما يؤدي إلى تسرب السائل النخاعي. إن فهم هذه العلاقة التشريحية هو مفتاح تقدير خطورة هذه المضاعفة وضرورة التعامل معها بخبرة ودقة عالية، وهو ما يوفره الأستاذ الدكتور محمد هطيف بفضل معرفته العميقة بالتشريح والتقنيات الجراحية المتقدمة.
الأسباب وعوامل الخطر لتسرب السائل النخاعي
يُعد تسرب السائل النخاعي (CSF Leak) أحد المضاعفات المحتملة في جراحات العمود الفقري، وعلى الرغم من أن الجراحين يتخذون أقصى درجات الحيطة والحذر، إلا أن هناك عوامل معينة تزيد من خطر حدوثه. يمكن تقسيم هذه العوامل إلى تلك المتعلقة بحالة المريض، وتلك المتعلقة بالتقنية الجراحية.
عوامل الخطر المتعلقة بحالة المريض
- جراحات سابقة في العمود الفقري: المرضى الذين خضعوا لجراحات سابقة في العمود الفقري، مثل استئصال الصفيحة الفقرية (Laminectomy) أو شق الصفيحة الفقرية (Laminotomy)، يكونون أكثر عرضة لتسرب السائل النخاعي. قد تكون الأنسجة الندبية المتكونة حول الأم الجافية ملتصقة بها بإحكام، مما يزيد من صعوبة فصلها دون إحداث تمزق.
-
التشوهات الخلقية:
- السنسنة المشقوقة الخفية (Spina Bifida Occulta): توجد هذه الحالة في ما يصل إلى 10-15% من البالغين الأصحاء، حيث لا تلتحم الفقرات بشكل كامل في الخلف. يمكن أن تكون هذه المنطقة نقطة ضعف محتملة للتمزق أثناء التعرض الجراحي.
- عدم اكتمال تعظم قوس الفقرة العنقية الأولى (C1): يجب أخذ هذا في الاعتبار عند أي نهج خلفي للعمود الفقري العنقي العلوي أو الوصل القحفي الرقبي، حيث تكون الأم الجافية أكثر عرضة للإصابة.
- تضيق المسافات الفقرية: المسافة الفقرية L5-S1 هي مسافة واسعة وتُعد منطقة شائعة لحدوث تمزق عرضي في الأم الجافية أثناء التعرض للعمود الفقري القطني.
- تكلّس الرباط الطولي الخلفي (Ossification of the Posterior Longitudinal Ligament - OPLL): خاصة في العمود الفقري العنقي والصدري، يمكن التعرف على هذه الحالة غالبًا في دراسات التصوير قبل الجراحة وتحمل خطرًا عاليًا لتسرب السائل النخاعي أثناء الجراحة، حيث يلتصق الرباط المتكلس بقوة بالأم الجافية.
- الحالات التي تؤثر على جودة الأنسجة: بعض الحالات الطبية أو الأدوية قد تؤثر على مرونة وقوة الأم الجافية، مما يجعلها أكثر عرضة للتمزق.
عوامل الخطر المتعلقة بالتقنية الجراحية
- أدوات الجراحة: استخدام أدوات حادة أو عالية السرعة بالقرب من الأم الجافية، مثل المثاقب عالية السرعة، يمكن أن يؤدي إلى تمزق غير مقصود. يؤكد الأستاذ الدكتور محمد هطيف على استخدام أدوات دقيقة مثل رؤوس المثاقب الماسية، خاصة في المناطق الحساسة.
- التعرض الجراحي: أثناء كشف العمود الفقري، قد تحدث تمزقات عرضية بسبب الاحتكاك أو الضغط غير المقصود على الأم الجافية.
- موقع الجراحة: بعض المناطق في العمود الفقري تكون أكثر عرضة للتمزق بسبب تعقيد التشريح أو قرب الأعصاب.
- خبرة الجراح: الخبرة والمهارة الجراحية تلعب دورًا حاسمًا في تقليل خطر حدوث تسرب السائل النخاعي. يمتلك الأستاذ الدكتور محمد هطيف خبرة طويلة ومهارة فائقة في التعامل مع أصعب حالات جراحة العمود الفقري، مما يقلل بشكل كبير من مخاطر هذه المضاعفات.
- التعرض المحدود: في بعض الحالات، قد لا يكون التعرض الجراحي كافيًا، مما يجعل الإصلاح أكثر صعوبة ويزيد من خطر التمزق.
الوقاية من تسرب السائل النخاعي
تُعد الوقاية هي الخطوة الأولى والأكثر أهمية في إدارة تسرب السائل النخاعي. يعتمد نهج الأستاذ الدكتور محمد هطيف على عدة مبادئ وقائية:
- دراسة دقيقة للتصوير قبل الجراحة: تحليل صور الأشعة السينية والرنين المغناطيسي قبل الجراحة بعناية لتحديد أي تشوهات تشريحية، أو تغيرات من عمليات جراحية سابقة، أو مناطق تكلّس قد تزيد من الخطر.
- تقنيات جراحية حذرة: استخدام تقنيات جراحية دقيقة وتجنب الحواف العظمية الحادة، واستخدام أدوات مناسبة مثل رؤوس المثاقب الماسية بدلاً من المثاقب عالية السرعة بالقرب من القناة الشوكية.
- الاستعانة بمساعدين ذوي خبرة: وجود فريق جراحي متكامل ومساعدين ذوي خبرة يمكن أن يوفر رؤية أفضل للمنطقة الجراحية ويساعد في حماية الأم الجافية.
- حماية العناصر العصبية: استخدام مواد حامية مثل "Cottonoid" لحماية العناصر العصبية بمجرد حدوث تمزق.
من خلال الالتزام بهذه المبادئ، يضمن الأستاذ الدكتور محمد هطيف أعلى مستويات الأمان لمرضاه، ويقلل من احتمالية حدوث تسرب السائل النخاعي، أو يتعامل معه بفعالية فور اكتشافه.
الأعراض والعلامات السريرية لتسرب السائل النخاعي
يمكن أن تظهر أعراض تسرب السائل النخاعي بعد الجراحة مباشرة أو بعد عدة أيام، وقد تتراوح شدتها من خفيفة إلى شديدة. من المهم جدًا التعرف على هذه الأعراض والإبلاغ عنها فورًا للفريق الطبي، حيث أن التدخل المبكر يمكن أن يمنع تفاقم المضاعفات.
الأعراض الشائعة لتسرب السائل النخاعي
-
الصداع منخفض الضغط (الصداع الشوكي):
- يُعد الصداع من أكثر الأعراض شيوعًا.
- يتميز بأنه يزداد سوءًا عند الوقوف أو الجلوس ويتحسن أو يختفي عند الاستلقاء (صداع وضعي).
- يحدث هذا الصداع بسبب انخفاض ضغط السائل النخاعي، مما يؤدي إلى سحب الدماغ نحو الأسفل داخل الجمجمة.
-
الغثيان والقيء:
- غالبًا ما يصاحب الصداع الشوكي، وقد يكون شديدًا في بعض الحالات.
-
تصلب الرقبة:
- قد يشعر المريض بتصلب أو ألم في الرقبة، خاصة عند تحريك الرأس.
-
اضطرابات بصرية:
- رؤية مزدوجة (شلل العصب السادس): في بعض الحالات النادرة، قد يحدث شلل في العصب القحفي السادس (العصب المبعد)، وهو العصب المسؤول عن حركة العين الخارجية. يرجع ذلك إلى أن العصب السادس يمتلك أطول مسار داخل الجمجمة، مما يجعله عرضة للسحب أو التمدد عند انخفاض ضغط السائل النخاعي.
-
الدوخة أو الدوار:
- قد يشعر المريض بعدم الاتزان أو الدوخة، خاصة عند تغيير الوضعية.
-
تغيرات حسية:
- في بعض الحالات، قد يلاحظ المريض خدرًا أو ضعفًا في الأطراف، على الرغم من أن هذا أقل شيوعًا من الأعراض الأخرى.
علامات تسرب السائل النخاعي في موقع الجراحة
-
تسرب السائل من الجرح:
- قد يلاحظ المريض أو الفريق الطبي خروج سائل شفاف من موقع الجرح الجراحي. هذا السائل هو السائل النخاعي المتسرب.
- في بعض الأحيان، قد يكون السائل مختلطًا بالدم، مما يجعل التعرف عليه أكثر صعوبة.
-
تورم أو انتفاخ في موقع الجراحة (كيس السائل النخاعي الكاذب - Pseudomeningocele):
- يحدث هذا عندما يتجمع السائل النخاعي تحت الجلد في موقع الجراحة، مكونًا كتلة منتفخة.
- يمكن أن تكون هذه الكيسات صغيرة وغير مصحوبة بأعراض، أو كبيرة ومؤلمة، أو حتى مشوهة تجميليًا.
- قد يشتكي المرضى من ألم أو تورم في موقع الجراحة، أو أعراض انخفاض ضغط السائل النخاعي المذكورة أعلاه.
-
ارتفاع درجة الحرارة:
- قد تشير إلى عدوى مرتبطة بالتسرب، وهي مضاعفة خطيرة تتطلب تدخلًا فوريًا.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية المراقبة الدقيقة للمرضى بعد جراحة العمود الفقري، وتوعيتهم بالأعراض المحتملة لتسرب السائل النخاعي. فالتشخيص المبكر والعلاج الفوري هما مفتاح النجاح في إدارة هذه الحالة وتجنب المضاعفات طويلة الأمد. في حال ظهور أي من هذه الأعراض، يجب على المريض الاتصال فورًا بفريقه الطبي أو بالأستاذ الدكتور محمد هطيف لتقييم الحالة.
تشخيص تسرب السائل النخاعي
يُعد التشخيص الدقيق لتسرب السائل النخاعي أمرًا بالغ الأهمية لضمان العلاج الفعال وتجنب المضاعفات. يعتمد الأستاذ الدكتور محمد هطيف على مجموعة من الأدوات التشخيصية لتقييم الحالات المشتبه بها.
الفحص السريري وتقييم الأعراض
الخطوة الأولى في التشخيص هي الفحص السريري الشامل ومراجعة الأعراض التي يشتكي منها المريض. سيركز الطبيب على:
- وصف الصداع: هل هو صداع وضعي؟ هل يزداد سوءًا عند الوقوف ويتحسن عند الاستلقاء؟
- الأعراض المصاحبة: الغثيان، القيء، الدوخة، تصلب الرقبة، أو أي تغيرات بصرية.
- فحص موقع الجراحة: البحث عن أي تسرب سائل شفاف من الجرح، أو تورم (كيس السائل النخاعي الكاذب).
- التقييم العصبي: للتحقق من وجود أي علامات لشلل الأعصاب القحفية أو ضعف حسي حركي.
الاختبارات التصويرية
تُستخدم تقنيات التصوير لتأكيد وجود التسرب وتحديد موقعه بدقة.
-
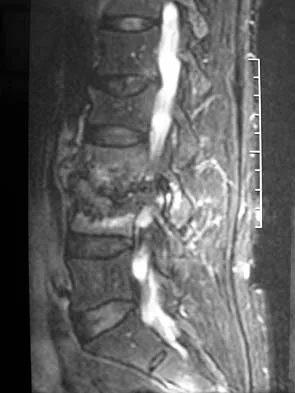
التصوير المقطعي المحوسب بالصبغة (CT Myelogram):
- يُعد هذا الاختبار معيارًا ذهبيًا لتشخيص تسرب السائل النخاعي.
- يتضمن حقن صبغة تباين في الفراغ تحت العنكبوتية (حيث يوجد السائل النخاعي) ثم إجراء تصوير مقطعي.
- تُظهر الصبغة المتسربة خارج الكيس السحائي مكان التسرب بوضوح، ويمكن أن تكشف عن كيسات السائل النخاعي الكاذبة.
- الشكل 1: يوضح التصوير المقطعي المحوسب بالصبغة تسرب الصبغة إلى تجويف كيس السائل النخاعي الكاذب، مما يؤكد وجود تسرب السائل النخاعي.
-
التصوير بالرنين المغناطيسي (MRI):
- يمكن أن يُظهر التصوير بالرنين المغناطيسي علامات غير مباشرة لتسرب السائل النخاعي، مثل تجمع السوائل خارج الأم الجافية أو وجود كيسات السائل النخاعي الكاذبة.
- قد يُستخدم التصوير بالرنين المغناطيسي مع الصبغة (Gadolinium-enhanced MRI) لزيادة الحساسية في بعض الحالات.
اختبارات أخرى
-
اختبار بيتا-2 ترانسفرين (Beta-2 Transferrin Test):
- في حالات تسرب السائل النخاعي في الصدر (خاصة مع وجود أنابيب صدرية)، قد يكون من الصعب التمييز بين السائل الجنبي الطبيعي والسائل النخاعي.
- يُعد اختبار بيتا-2 ترانسفرين اختبارًا متخصصًا يؤكد وجود السائل النخاعي، حيث تكون هذه البروتينات موجودة فقط في السائل النخاعي.
باستخدام هذه الأدوات التشخيصية المتقدمة، يتمكن الأستاذ الدكتور محمد هطيف من تحديد تسرب السائل النخاعي بدقة وسرعة، مما يمهد الطريق لوضع خطة علاجية مخصصة وفعالة لكل مريض.
العلاج المتقدم لتسرب السائل النخاعي
عندما يحدث تسرب للسائل النخاعي، يتطلب الأمر تدخلًا سريعًا ومحترفًا لمنع المضاعفات الخطيرة. يعتمد الأستاذ الدكتور محمد هطيف على أحدث التقنيات والمواد لضمان أفضل النتائج لمرضاه في صنعاء واليمن. يهدف العلاج إلى إصلاح التمزق في الأم الجافية واستعادة سلامة الكيس السحائي.
مبادئ الإصلاح الجراحي الأساسية
- حماية العناصر العصبية: الأولوية القصوى هي تجنب أي إصابة للأعصاب أو الحبل الشوكي الكامنين تحت الأم الجافية.
- تقليل استخدام الكي الجراحي: يجب الحد من استخدام الكي الكهربائي (Bovie) بالقرب من العناصر العصبية لتجنب تلفها.
- استخدام أدوات دقيقة: يفضل استخدام رؤوس المثاقب الماسية الآمنة بدلاً من المثاقب عالية السرعة بالقرب من القناة الشوكية، خاصة في الأيدي الأقل خبرة.
- شفط السوائل بحذر: عند حدوث تمزق، يُوصى باستخدام رؤوس شفط صغيرة ذات فتحات جانبية (مثل رؤوس شفط جروسمان) تسمح بتنظيم قوة الشفط، وتجنب شفط جذور الأعصاب عن طريق الخطأ.
- فريق جراحي ذو خبرة: وجود مساعدين ذوي خبرة أمر بالغ الأهمية لزيادة وضوح الرؤية وتمكين الجراح من إجراء الإصلاح الأولي للخلل السحائي.
- إصلاح محكم للماء: الهدف هو تحقيق إصلاح أولي للأم الجافية يكون محكمًا للماء قدر الإمكان، وتعزيزه بمواد مانعة للتسرب عند الضرورة.
- تخفيف الضغط: في بعض الحالات، يمكن تخفيف الضغط على الضفيرة الوريدية فوق الجافية عن طريق تصريف السائل الشوكي، مما يساعد في السيطرة على النزيف.
تقنيات الإصلاح الجراحي
تختلف تقنيات الإصلاح بناءً على حجم وموقع التمزق:
-
الإصلاح الأولي المباشر:
- غالبًا ما تحدث التمزقات في خط الوسط ويمكن إصلاحها بشكل أساسي باستخدام خيوط جراحية رفيعة (مثل 4-0 أو 5-0) غير قابلة للامتصاص (مثل البرولين أو النايلون) بطريقة الخياطة المتقطعة أو المستمرة.
- يُفضل استخدام إبر رفيعة مدببة (مثل RB-1) مع حامل إبرة جيد (مثل كاسترو-فييخو) لإصلاح التمزقات الدقيقة.
-
الترقيع باستخدام بدائل الأم الجافية (Dural Substitutes):
- في حالة وجود عيوب كبيرة في الأم الجافية لا يمكن إصلاحها بشكل مباشر، تُستخدم مواد بديلة للأم الجافية.
- المواد المتاحة تجاريًا: معظمها مشتقات من الكولاجين البقري، وتتوفر كرقائق قابلة للخياطة أو كطبقة علوية.
- التامور البقري: متاح تجاريًا كطعم سحائي قابل للخياطة، ولكن قد يرتبط أحيانًا بالتهاب السحايا الكيميائي أو العقيم.
-
الطعوم الذاتية (Autologous Grafts):
تُفضل هذه الطعوم لأنها من جسم المريض نفسه، مما يقلل من خطر الرفض أو التفاعلات. تشمل:
- السمحاق القحفي (Pericranium): من فروة الرأس.
- اللفافة العريضة (Fascia Lata): من الفخذ.
- طعوم العضلات الذاتية: يمكن استخدامها كسدادة لمنع التسرب.
-
المواد المانعة للتسرب السحائي (Dural Sealants):
- تُستخدم هذه المواد لتعزيز الإصلاح الأولي أو الترقيع، وتُطبق في طبقات رقيقة باستخدام بخاخات.
- معظمها مشتقات من غراء الفبرين.
- يجب استخدام الحد الأدنى من المنتج لتجنب التورم بعد الجراحة الذي قد يضغط على الأعصاب.
تقنيات خاصة حسب موقع الجراحة
تختلف طريقة التعامل مع التسرب بناءً على المنطقة التي حدث فيها:
-
تسربات العمود الفقري القطني الخلفي:
- تجنب الحواف العظمية الحادة.
- استخدام خطافات عصبية أو أدوات بنفيلد لإزاحة الأم الجافية بلطف بعيدًا عن حافة العظم أثناء تخفيف الضغط.
- التمزقات في خط الوسط غالبًا ما تُصلح مباشرة.
- التمزقات في الفراغ الجانبي أو فوق غمد جذر العصب تكون أصعب وتتطلب تعرضًا عظميًا أوسع ثم إصلاحًا أوليًا أو ترقيعًا.
- في حالة فتق جذور الأعصاب من تمزق صغير، قد يلزم توسيع التمزق لتصريف السائل الشوكي وإعادة جذور الأعصاب بأمان قبل الإصلاح.
-
تسربات العمود الفقري القطني بعد الجراحة الترميمية:
- هؤلاء المرضى لديهم خطر أعلى لتكرار التسرب.
- استخدام مثاقب ماسية حول هوامش استئصال الصفيحة الفقرية السابق.
- قد يكون من الحكمة ترك مناطق الندبة الملتصقة بالأم الجافية لتجنب التسرب.
-
تسربات العمود الفقري الصدري الخلفي:
- تنطبق نفس مبادئ إصلاح التسربات القطنية.
- إذا حدث تسرب فوق غمد جذر العصب الصدري، يمكن ربط الجذر نفسه والتضحية به لمنع المزيد من التسرب.
-
تسربات العمود الفقري العنقي الخلفي:
- عادة ما تكون في خط الوسط أو شبه الوسط، وتُصلح مباشرة وتُعزز بمواد مانعة للتسرب.
-
تسربات العمود الفقري العنقي الأمامي (ACDF):
- أقل شيوعًا، وغالبًا ما ترتبط باستخدام المثاقب عالية الطاقة.
- تحدث عادة عند نقطة خروج غمد جذر العصب العنقي.
- يصعب إصلاحها مباشرة؛ غالبًا ما تُعالج بترقيع بديل للأم الجافية مع طعم عظمي يملأ عرض العيب.
- قد يُنظر في وضع أنبوب تصريف تحت العنكبوتية القطني.
-
تسربات العمود الفقري الصدري الأمامي:
- تثير القلق بسبب المساحة الكبيرة المحتملة للتسرب والحاجة المتكررة لأنابيب الصدر بعد الجراحة.
- يجب محاولة الإصلاح الأولي مباشرة إن أمكن.
- غالبًا ما تتطلب ترقيعًا بديلاً للأم الجافية مع مواد مانعة للتسرب.
- مراقبة إخراج أنبوب الصدر؛ إذا كان هناك شك في وجود سائل نخاعي، يتم إجراء اختبار بيتا-2 ترانسفرين.
- في حالة التسرب المستمر، يُوصى برفع أنبوب الصدر عن الشفط السلبي ومواصلة تصريف السائل القطني حتى يمكن إزالة أنبوب الصدر.
تصريف السائل النخاعي عبر أنبوب قطني تحت العنكبوتية (Lumbar Subarachnoid Drains)
- الهدف: تحويل السائل النخاعي وتخفيف الضغط للسماح للمنطقة التي تم إصلاحها بالشفاء.
- متى يُستخدم: غالبًا في حالات تكرار التسرب بعد الإصلاح الأولي، أو في الحالات التي تُعتبر عالية الخطورة لتسرب السائل النخاعي بعد الجراحة.
- الوضع: يمكن وضعه جراحيًا أثناء استئصال الصفيحة الفقرية أو بشكل منفصل باستخدام إبرة توهي (Tuohy) مقاس 14.
- موقع الإدخال: غالبًا ما يكون بين الفقرات L2 و L5.
- الاحتياطات: يجب توخي الحذر عند وضع القسطرة القطنية؛ لا تحاول إعادة وضع القسطرة أثناء وجود الإبرة الشوكية لتجنب قص القسطرة.
يُعد نهج الأستاذ الدكتور محمد هطيف في علاج تسرب السائل النخاعي شاملاً ودقيقًا، ويجمع بين الخبرة الجراحية العالية والتقنيات المتقدمة لضمان أفضل فرصة للشفاء وتقليل مخاطر المضاعفات لمرضاه في صنعاء.
التعافي والرعاية بعد الجراحة
تُعد الرعاية بعد الجراحة جزءًا لا يتجزأ من نجاح علاج تسرب السائل النخاعي. يولي الأستاذ الدكتور محمد هطيف اهتمامًا خاصًا لبروتوكولات التعافي لضمان الشفاء التام وتقليل مخاطر المضاعفات.
إدارة أنابيب تصريف السائل النخاعي القطنية
إذا تم وضع أنبوب
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك