الدليل الشامل لعلاج عدم استقرار العمود الفقري العنقي لمرضى متلازمة داون
الخلاصة الطبية
عدم استقرار العمود الفقري العنقي في متلازمة داون هو حالة طبية تنتج عن ارتخاء الأربطة الواصلة بين الجمجمة والفقرات العنقودية الأولى. يتطلب التشخيص الدقيق صور أشعة متخصصة، ويشمل العلاج تقييد الأنشطة الرياضية العنيفة أو التدخل الجراحي لدمج الفقرات لحماية الحبل الشوكي ومنع المضاعفات العصبية.
الخلاصة الطبية السريعة: عدم استقرار العمود الفقري العنقي في متلازمة داون هو حالة طبية تنتج عن ارتخاء الأربطة الواصلة بين الجمجمة والفقرات العنقودية الأولى. يتطلب التشخيص الدقيق صور أشعة متخصصة، ويشمل العلاج تقييد الأنشطة الرياضية العنيفة أو التدخل الجراحي لدمج الفقرات لحماية الحبل الشوكي ومنع المضاعفات العصبية.
مقدمة شاملة عن الحالة
إن رعاية طفل مصاب بمتلازمة داون هي رحلة مليئة بالحب والاهتمام والتفاصيل الطبية الدقيقة التي تتطلب وعيا كاملا من الآباء والأمهات. من بين الحالات الطبية التي تحظى باهتمام خاص في أوساط جراحة العظام وطب الأطفال هي حالة عدم استقرار العمود الفقري العنقي في متلازمة داون. قد يبدو هذا المصطلح الطبي معقدا ومثيرا للقلق في البداية، ولكنه يشير ببساطة إلى زيادة في حركة المفاصل الموجودة في أعلى الرقبة، وتحديدا بين الجمجمة والفقرتين الأولى والثانية من العمود الفقري.
تعتبر هذه الحالة شائعة نسبيا بين الأفراد المصابين بمتلازمة داون بسبب طبيعة التكوين الجيني الذي يؤثر على قوة الأربطة ومرونتها. ورغم أن نسبة كبيرة من الأطفال المصابين بهذه الحالة لا تظهر عليهم أي أعراض طوال حياتهم، إلا أن الفهم العميق لها والمتابعة الطبية الدورية يعتبران خط الدفاع الأول لحماية الحبل الشوكي من أي ضغط محتمل. يهدف هذا الدليل الطبي الشامل إلى تزويدكم بكافة المعلومات الموثوقة والمبنية على أحدث المراجع الطبية العالمية، لتكونوا شركاء فاعلين في اتخاذ القرارات الصحية الأفضل لأبنائكم.
التشريح الحيوي للعمود الفقري العنقي
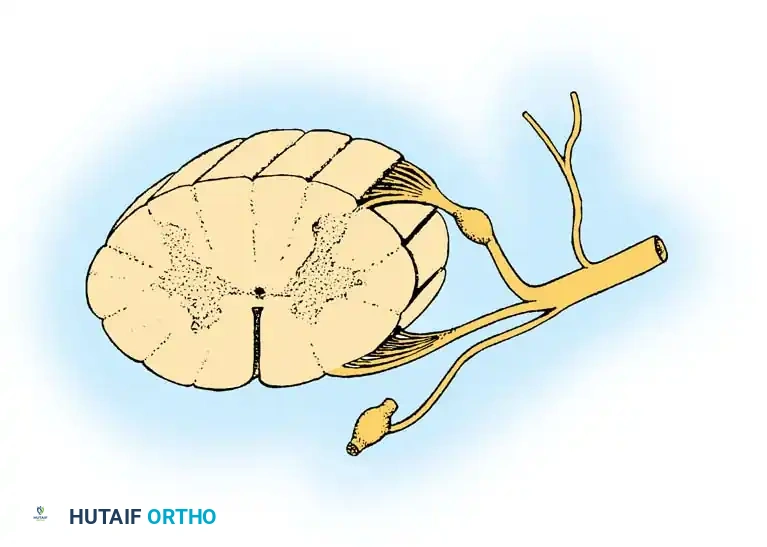
لفهم طبيعة عدم استقرار العمود الفقري العنقي في متلازمة داون، يجب علينا أولا إلقاء نظرة مبسطة على كيفية تصميم هذه المنطقة الحساسة من جسم الإنسان. يتكون العمود الفقري العنقي من سبع فقرات، ولكن التركيز الأكبر في هذه الحالة ينصب على المنطقة العلوية التي تربط الرأس بالرقبة.
تتكون هذه المنطقة من هياكل عظمية وأربطة داعمة تعمل معا بتناغم شديد لتوفير القدرة على تحريك الرأس في مختلف الاتجاهات مع الحفاظ على حماية الحبل الشوكي الذي يمر عبرها. الفقرة الأولى تسمى الأطلس وهي تشبه الحلقة وتدعم الجمجمة، بينما الفقرة الثانية تسمى المحور وتحتوي على بروز عظمي يشبه الوتد يسمى النتوء السني.
تعتمد استقرارية هذه المنطقة بشكل أساسي على مجموعة من الأربطة القوية، وأهمها الرباط المستعرض والأربطة الجناحية والغشاء السقفي. تعمل هذه الأربطة بمثابة أحزمة أمان متينة تمنع الفقرات من الانزلاق المفرط أثناء حركة الرأس. في الحالات الطبيعية، تكون هذه الأربطة مشدودة وقوية بما يكفي لتحمل الضغوط اليومية، ولكن في متلازمة داون، يختلف التركيب البيولوجي لهذه الأربطة مما يؤدي إلى زيادة مرونتها وارتخائها.
الأسباب وعوامل الخطر المرتبطة بمتلازمة داون
إن التداخل المعقد بين العوامل الوراثية والتشريحية هو ما يجعل مرضى متلازمة داون أكثر عرضة للإصابة بهذه الحالة. يمكن تلخيص الأسباب الرئيسية في عدة نقاط علمية دقيقة تم تبسيطها لتكون واضحة للجميع.
يكمن السبب الجذري في وجود خلل جيني يؤثر على إنتاج بروتين الكولاجين، وتحديدا الكولاجين من النوع السادس. الكولاجين هو المادة الأساسية التي تمنح الأربطة والأوتار قوتها ومرونتها. عندما يكون هناك نقص أو خلل في هذا النوع من الكولاجين، تفقد الأربطة الداعمة للعمود الفقري العنقي قدرتها على تحمل الشد، مما يؤدي إلى ما يسمى بالارتخاء الرباطي العام.
إلى جانب ارتخاء الأربطة، أثبتت الدراسات الطبية أن هناك نسبة عالية من التشوهات العظمية المصاحبة في الجزء العلوي من العمود الفقري لدى مرضى متلازمة داون. قد تشمل هذه التشوهات عدم اكتمال نمو النتوء السني أو اندماج الفقرة الأولى مع قاعدة الجمجمة. هذه التغيرات العظمية، إلى جانب الأربطة المرتخية، تخلق بيئة ميكانيكية غير مستقرة تزيد من احتمالية انزلاق الفقرات.
لا يزال النقاش العلمي مستمرا بين جراحي العظام حول ما إذا كانت هذه التشوهات العظمية هي السبب المباشر لعدم الاستقرار، أم أنها نتيجة ثانوية للضغط الميكانيكي المستمر الناتج عن ارتخاء الأربطة. ولكن الأهم من ذلك هو أن الطبيب المعالج يجب أن يضع في اعتباره دائما وجود هذه التشوهات العظمية عند التخطيط لأي تدخل علاجي أو جراحي.
الأعراض والعلامات التحذيرية
من الحقائق الطبية المطمئنة أن الغالبية العظمى من مرضى متلازمة داون الذين يعانون من عدم استقرار في العمود الفقري العنقي لا تظهر عليهم أي أعراض عصبية. تشير الإحصائيات إلى أن نسبة تتراوح بين واحد إلى اثنين ونصف بالمائة فقط هي التي تتطور لديها أعراض سريرية تتطلب تدخلا عاجلا.
غالبا ما تظهر الأعراض بشكل تدريجي وبطيء نتيجة للتعرض لصدمات خفيفة متكررة أو ضغط ديناميكي على الحبل الشوكي. وتزداد احتمالية ظهور هذه الأعراض لدى الذكور الذين تتجاوز أعمارهم عشر سنوات. من الضروري جدا على الآباء ومقدمي الرعاية الانتباه إلى العلامات التحذيرية التالية التي قد تشير إلى تأثر الحبل الشوكي:
| الفئة | الأعراض والعلامات السريرية |
|---|---|
| التغيرات الحركية | صعوبة في المشي، مشية غير متزنة أو متيبسة، فقدان القدرة على أداء مهارات حركية كانت مكتسبة سابقا، تراجع في قوة التحمل البدني. |
| التغيرات العصبية | زيادة غير طبيعية في ردود الفعل المنعكسة، تشنجات عضلية مستمرة، ضعف عام في الأطراف. |
| الأعراض الموضعية | ألم في الرقبة، تيبس الرقبة أو ميلان الرأس غير الطبيعي، صداع شديد في مؤخرة الرأس. |
| التغيرات السلوكية | تراجع في مستوى النشاط المعتاد، تفضيل الجلوس لفترات طويلة، صعوبة في التعبير عن الألم. |
يواجه الأطباء تحديا كبيرا في تشخيص هذه الأعراض مبكرا بسبب صعوبات التواصل التي قد يعاني منها بعض الأطفال المصابين بمتلازمة داون. قد يتم تفسير بعض التغيرات الحركية أو السلوكية عن طريق الخطأ على أنها جزء من التأخر النمائي العام المرتبط بالمتلازمة، مما يؤكد على أهمية الفحص الطبي الدقيق والمتابعة المستمرة.
للتغلب على هذه التحديات التشخيصية، يوصي كبار جراحي العظام باستخدام اختبارات متقدمة مثل قياس جهود المثار الحسية الجسدية. يساعد هذا الاختبار في توثيق أي تأثر عصبي غير ظاهر سريريا ومراقبة سلامة الحبل الشوكي بشكل موضوعي ودقيق.
التشخيص الدقيق والتقييم الإشعاعي
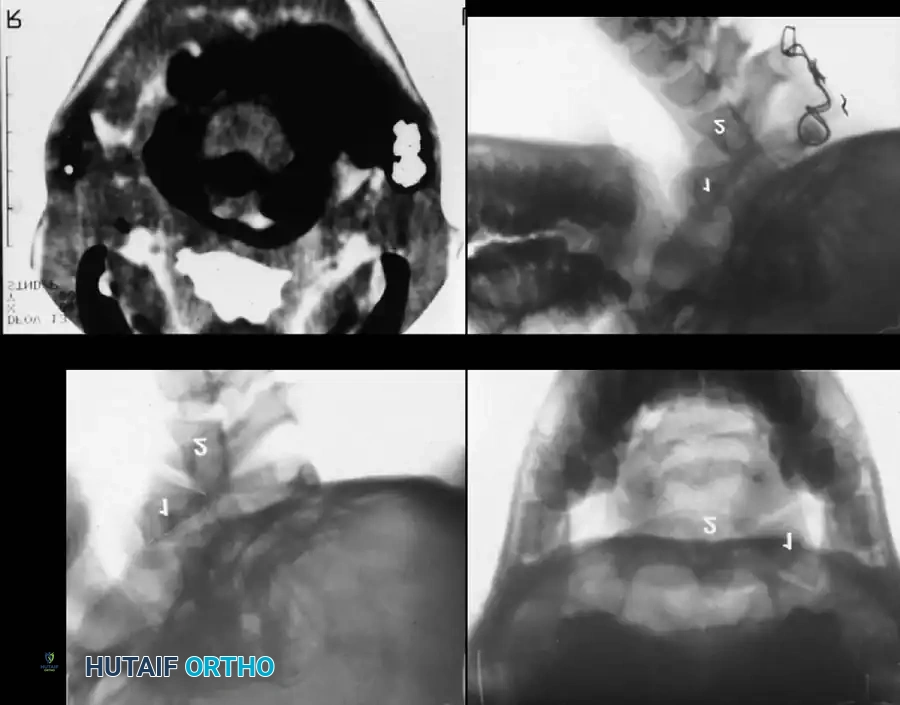
يعتبر التشخيص الإشعاعي حجر الزاوية في تقييم عدم استقرار العمود الفقري العنقي في متلازمة داون. يجب تطبيق بروتوكول إشعاعي صارم وموحد لجميع المرضى المشتبه في إصابتهم بهذه الحالة. يشمل هذا البروتوكول صورا شعاعية عالية الجودة من الأمام والخلف، وصورة بفم مفتوح لرؤية النتوء السني، وصور ديناميكية جانبية أثناء ثني الرقبة للأمام وإرجاعها للخلف.
ينقسم عدم الاستقرار في هذه المنطقة إلى نوعين رئيسيين، ولكل منهما معايير قياس دقيقة يعتمد عليها جراح العظام لتقييم مدى خطورة الحالة.
عدم الاستقرار الفهقي المحوري
يشير هذا النوع إلى الحركة الزائدة بين الفقرة الأولى والفقرة الثانية. المقياس الأساسي المستخدم هنا هو قياس المسافة بين القوس الأمامي للفقرة الأولى والسطح الأمامي للنتوء السني.
في الحالات الطبيعية، تكون هذه المسافة أقل من أربعة مليمترات لدى الأطفال. إذا تراوحت المسافة بين أربعة وخمسة مليمترات، فهذا يشير إلى وجود ارتخاء في الأربطة وعدم استقرار. أما إذا تجاوزت المسافة ستة مليمترات، فإن الحالة تعتبر حرجة وتتطلب إجراء تصوير بالرنين المغناطيسي أو الأشعة المقطعية لتقييم المساحة المتاحة للحبل الشوكي. إذا كانت هذه المساحة تقل عن أربعة عشر مليمترا، فإن خطر التعرض لإصابة عصبية يكون مرتفعا جدا.

عدم الاستقرار الفهقي القذالي
يعتبر تقييم هذا النوع، الذي يشير إلى عدم الاستقرار بين قاعدة الجمجمة والفقرة الأولى، أكثر تعقيدا ويتطلب من جراح العظام إتقان تقنيات قياس متعددة لضمان الدقة.
التقنية الأولى تعتمد على خط واكنهايم، وهو خط يتم رسمه على طول الجزء الخلفي من قاعدة الجمجمة وامتداده إلى القناة الشوكية العنقودية. في العمود الفقري السليم، يجب أن يمر هذا الخط خلف قمة النتوء السني مباشرة. أي تقاطع ملموس يشير إلى وجود هبوط في الجمجمة أو تحرك غير طبيعي.
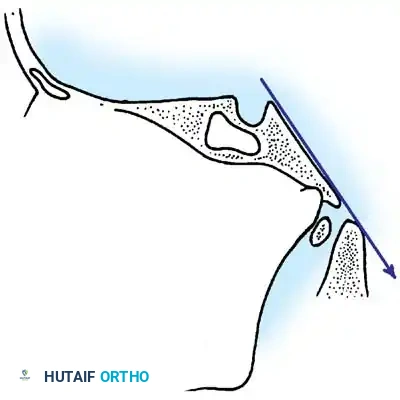
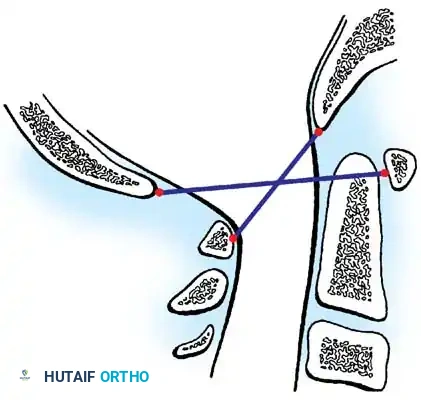
التقنية الثانية هي قياس ويسل وروثمان، والتي تهدف إلى تحديد مدى تحرك الجمجمة بالنسبة للفقرة الأولى أثناء حركة الرقبة. يتم رسم خطوط محددة على صور الأشعة الجانبية في وضعيتي الثني والبسط. إذا كان الفارق في القياس بين الوضعيتين يتجاوز المليمتر الواحد، فإن ذلك يعد دليلا قاطعا على وجود عدم استقرار.
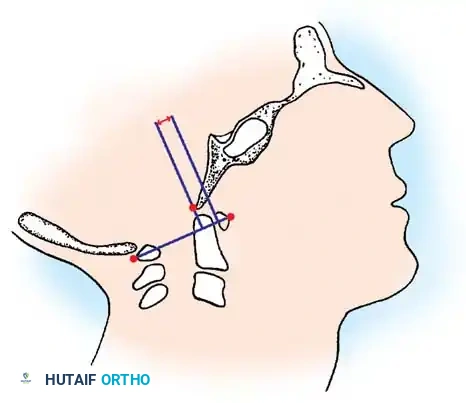
التقنية الثالثة والأكثر استخداما هي نسبة باورز. تعتمد هذه النسبة على رسم خطين متقاطعين بين نقاط تشريحية محددة في قاعدة الجمجمة والفقرة الأولى. النسبة الطبيعية تقارب الصفر فاصلة سبعة وسبعين. إذا تجاوزت النسبة الواحد الصحيح، فهذا يدل على انزلاق أمامي للجمجمة، بينما تشير النسبة التي تقل عن الصفر فاصلة خمسة وخمسين إلى انزلاق خلفي.
العلاج والخيارات الطبية المتاحة
يجب أن يكون قرار علاج عدم استقرار العمود الفقري العنقي في متلازمة داون مخصصا لكل مريض على حدة. يتطلب الأمر توازنا دقيقا بين حماية الطفل من خطر الإصابات العصبية الكارثية، وبين تجنب المخاطر والمضاعفات العالية المرتبطة بالتدخلات الجراحية في هذه الفئة من المرضى.
استراتيجيات العلاج التحفظي غير الجراحي
بالنسبة للأطفال الذين يعانون من عدم استقرار خفيف تتراوح فيه المسافة بين أربعة وخمسة مليمترات دون وجود أي أعراض عصبية، فإن العلاج التحفظي هو الخيار الأمثل. يعتمد هذا النهج بشكل أساسي على تعديل نمط الحياة وتقييد الأنشطة التي تضع ضغطا كبيرا على الرقبة. يجب منع الطفل من ممارسة رياضات مثل الجمباز، الغوص، الرياضات العنيفة التي تتضمن احتكاكا جسديا، واستخدام الترامبولين. بالتوازي مع ذلك، يجب إجراء فحص سريري وإشعاعي دوري كل سنة إلى سنتين لمراقبة الحالة.
في الحالات التي تتراوح فيها المسافة بين ستة وسبعة مليمترات دون أعراض، نكون أمام منطقة رمادية تتطلب حذرا شديدا. يجب إجراء تصوير بالرنين المغناطيسي لتقييم المساحة المتاحة للحبل الشوكي والتأكد من عدم وجود أي علامات مبكرة لتضرر الأنسجة العصبية. إذا كانت المساحة جيدة والحبل الشوكي سليما، يمكن الاستمرار في المراقبة الصارمة وتقييد الأنشطة، مع إمكانية التفكير في التدخل الجراحي الوقائي بناء على تقييم الطبيب لمدى التزام العائلة وحركة المفاصل الزائدة.
دواعي التدخل الجراحي
يصبح التدخل الجراحي، والذي يتمثل عادة في دمج الفقرات العنقودية الخلفية، ضرورة طبية حتمية في حالات محددة. أولا، إذا ظهرت على المريض أي أعراض عصبية ناتجة عن ضغط على الحبل الشوكي، بغض النظر عن القياسات الإشعاعية. ثانيا، إذا وصلت مسافة عدم الاستقرار إلى عشرة مليمترات أو أكثر، حيث يشير ذلك إلى فشل كامل في الأربطة الداعمة وارتفاع خطر حدوث شلل مفاجئ. ثالثا، إذا أظهرت المتابعة الدورية زيادة مستمرة في عدم الاستقرار مع تقلص المساحة المتاحة للحبل الشوكي لتقترب من الحدود الحرجة.
تفاصيل الإجراء الجراحي
تعتبر جراحة دمج الفقرات لمرضى متلازمة داون من الجراحات المعقدة التي تتطلب فريقا طبيا متخصصا. يواجه الجراح تحديات فريدة مثل ضعف جودة العظام، واختلاف مسارات الأوعية الدموية، وارتفاع معدلات فشل التحام العظام.
قبل بدء الجراحة، يجب محاولة إعادة الفقرات إلى وضعها الطبيعي باستخدام الشد الرأسي بحذر شديد. من الأخطاء الطبية الفادحة محاولة إرجاع الفقرات بالقوة إذا كانت ثابتة في وضع غير طبيعي، حيث يجب في هذه الحالة إجراء الدمج الجراحي في الوضع الحالي لتجنب إحداث أي ضرر للحبل الشوكي.
تلعب الرعاية أثناء التخدير دورا محوريا، حيث يجب استخدام تقنيات تنبيب متطورة مع الحفاظ على استقرار الرقبة وتجنب إرجاع الرأس للخلف لتأمين مجرى التنفس. يتم وضع المريض على البطن وتثبيت الرأس بعناية فائقة، مع استخدام أجهزة مراقبة عصبية مستمرة طوال فترة الجراحة.
يقوم الجراح بعمل شق في الجزء الخلفي من الرقبة للوصول إلى الفقرات، مع توخي الحذر الشديد لتجنب إصابة الشريان الفقري. يتم استخدام تقنيات تثبيت حديثة تتضمن مسامير وقضبانا معدنية دقيقة، أو استخدام الأسلاك الطبية في حالات الأطفال الصغار. لضمان نجاح الدمج، يتم أخذ طعوم عظمية من حوض المريض ووضعها حول الفقرات لتحفيز نمو العظام والتحامها بشكل دائم.
التعافي ومرحلة ما بعد الجراحة
تعتبر مرحلة ما بعد الجراحة ذات أهمية قصوى وتتطلب يقظة تامة من الفريق الطبي والعائلة على حد سواء. نظرا لطبيعة النقص في الكولاجين واختلاف الاستجابة الالتهابية لدى مرضى متلازمة داون، فإن عملية التئام العظام تكون أبطأ بكثير مقارنة بالأطفال الآخرين.
لضمان نجاح الجراحة ومنع فشل التحام العظام، يجب تثبيت رقبة المريض باستخدام جهاز تثبيت خارجي صلب، يُعرف بسترة الهالة، لمدة لا تقل عن ستة أشهر. الأطواق العنقودية العادية لا توفر الدعم الكافي في هذه الحالات المعقدة.
يجب أن يكون الآباء على دراية بالمضاعفات المحتملة ليتمكنوا من التعامل معها مبكرا. من أبرز هذه المضاعفات هو ذوبان الطعم العظمي وعدم التحام الفقرات، وهو ما يتم الوقاية منه بالالتزام التام بفترة التثبيت الطويلة. كما قد يحدث عدم استقرار في الفقرات المجاورة للمنطقة المدمجة نتيجة لانتقال الضغط الميكانيكي إليها، مما يبرز أهمية المتابعة الإشعاعية طويلة الأمد حتى بعد نجاح الجراحة. بالإضافة إلى ذلك، يجب العناية الفائقة بالجرح وتوفير تغذية سليمة لتقليل خطر الإصابة بالعدوى.
الأسئلة الشائعة حول الحالة
أهمية الفحص المبكر والدوري
يعد الفحص الدوري للعمود الفقري العنقي أمرا بالغ الأهمية للأطفال المصابين بمتلازمة داون، حتى في غياب أي أعراض ظاهرة. يوصى بإجراء أول تقييم إشعاعي عند سن الثالثة إلى الخامسة، وتكرار الفحص بناء على توصيات الطبيب المعالج والأنشطة التي يمارسها الطفل.
مدى خطورة ممارسة الرياضة
لا يُمنع الطفل من ممارسة الرياضة بشكل عام، ولكن يجب تجنب الرياضات التي تضع ضغطا مفاجئا أو عنيفا على الرقبة. السباحة والمشي من الخيارات الممتازة، بينما يجب تجنب الجمباز، الغوص، وكرة القدم الأمريكية، والقفز على الترامبولين تماما للحفاظ على سلامة الرقبة.
دور العلاج الطبيعي والتأهيل
يلعب العلاج الطبيعي دورا داعما في تحسين القوة العضلية العامة والتوازن، ولكنه لا يمكن أن يعالج الارتخاء الرباطي في الرقبة. يجب أن يتم العلاج الطبيعي تحت إشراف متخصصين على دراية تامة بحالة الطفل لتجنب أي تمارين قد تزيد من الضغط على العمود الفقري العنقي.
تأثير الحالة على التطور الحركي
في الحالات التي لا توجد فيها أعراض وضغط على الحبل الشوكي، لا تؤثر الحالة على التطور الحركي للطفل. ومع ذلك، إذا بدأت الأعراض العصبية بالظهور، فقد يلاحظ الآباء تراجعا في المهارات الحركية المكتسبة، وهو ما يستدعي تدخلا طبيا فوريا.
العلامات التي تستدعي زيارة الطوارئ
يجب التوجه إلى الطوارئ فورا إذا لاحظ الآباء تغيرا مفاجئا في طريقة مشي الطفل، أو ضعفا مفاجئا في الأطراف، أو تيبسا شديدا في الرقبة مصحوبا بألم، أو فقدانا للتحكم في وظائف الإخراج، حيث تعتبر هذه علامات خطيرة لضغط على الحبل الشوكي.
نسبة نجاح العمليات الجراحية
تعتبر الجراحة معقدة وتحمل تحديات خاصة لمرضى متلازمة داون، ولكن مع التقدم في تقنيات التثبيت الجراحي والرعاية الحديثة، ارتفعت نسب النجاح بشكل ملحوظ. الالتزام بتعليمات ما بعد الجراحة، خاصة ارتداء سترة الهالة، هو العامل الحاسم في نجاح العملية.
بدائل الجراحة المتاحة
في الحالات التي تتطلب تدخلا، لا يوجد بديل فعلي للدمج الجراحي. العلاجات التحفظية مثل الأطواق العنقودية تستخدم فقط كإجراء مؤقت أو وقائي في الحالات الخفيفة، ولكنها لا تعالج عدم الاستقرار الميكانيكي الشديد.
كيفية التعامل مع جهاز التثبيت الخارجي
يتطلب جهاز سترة الهالة عناية خاصة بنظافة الجلد حول مسامير التثبيت لمنع العدوى. سيقوم الفريق الطبي بتدريب الآباء على كيفية تنظيف المنطقة، وكيفية مساعدة الطفل في النوم والحركة أثناء ارتداء الجهاز، والذي قد يستمر لعدة أشهر.
تأثير التخدير على مرضى متلازمة داون
يحتاج مرضى متلازمة داون إلى تقييم دقيق من قبل طبيب تخدير متخصص قبل أي إجراء جراحي. يتم اتخاذ احتياطات خاصة لحماية مجرى التنفس والرقبة أثناء التخدير، ومراقبة وظائف القلب والتنفس بدقة متناهية لضمان سلامة المريض.
خطة المتابعة طويلة الأمد
لا تنتهي الرحلة العلاجية بانتهاء الجراحة أو استقرار الحالة. تتطلب الحالة متابعة دورية مع جراح العظام مدى الحياة، تتضمن فحوصات سريرية وأشعة سينية دورية للتأكد من ثبات الفقرات المدمجة وسلامة الفقرات المجاورة لها.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك