الدليل الشامل لعلاج التهابات العمود الفقري
الخلاصة الطبية
التهابات العمود الفقري هي حالة طبية خطيرة تصيب فقرات الظهر أو الأقراص الغضروفية نتيجة عدوى بكتيرية أو فطرية. يبدأ العلاج عادة باستخدام المضادات الحيوية المتخصصة لفترات طويلة، وقد يتطلب الأمر تدخلا جراحيا دقيقا لتنظيف العدوى، تخفيف الضغط عن الأعصاب، وتثبيت العمود الفقري.
الخلاصة الطبية السريعة: التهابات العمود الفقري هي حالة طبية خطيرة تصيب فقرات الظهر أو الأقراص الغضروفية نتيجة عدوى بكتيرية أو فطرية. يبدأ العلاج عادة باستخدام المضادات الحيوية المتخصصة لفترات طويلة، وقد يتطلب الأمر تدخلا جراحيا دقيقا لتنظيف العدوى، تخفيف الضغط عن الأعصاب، وتثبيت العمود الفقري.
مقدمة حول التهابات العمود الفقري
تعد التهابات العمود الفقري من الحالات الطبية المعقدة التي تتطلب انتباها طبيا دقيقا ورعاية متخصصة. على الرغم من أن هذه العدوى تعتبر نادرة نسبيا في يومنا هذا، حيث تشكل ما بين اثنين إلى أربعة بالمائة فقط من إجمالي حالات التهاب العظام والنقي، إلا أن تأثيرها على صحة المريض وجودة حياته يكون كبيرا إذا لم يتم تشخيصها وعلاجها في الوقت المناسب.
تاريخيا، كانت عدوى العمود الفقري تشكل تحديا كبيرا للأطباء، حيث تم العثور على أدلة لوجود تشوهات شوكية ناتجة عن مرض السل في مومياوات تعود لعصور ما قبل التاريخ. قبل اكتشاف المضادات الحيوية، كانت معدلات الوفيات بسبب هذه العدوى مرتفعة جدا. أما اليوم، وبفضل التقدم الهائل في العلاجات الدوائية والتقنيات الجراحية والتخدير، انخفضت معدلات الخطر بشكل كبير، وأصبح بإمكان المرضى استعادة حياتهم الطبيعية. التحدي الأساسي الذي يواجهنا اليوم هو التأخر في التشخيص، والذي قد يستغرق في المتوسط ثلاثة أشهر، بالإضافة إلى فترة التعافي التي قد تمتد إلى اثني عشر شهرا أو أكثر.
تشريح العمود الفقري وعلاقته بالعدوى
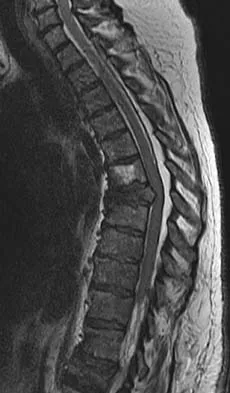
لفهم كيفية حدوث التهابات العمود الفقري، من المهم التعرف على البنية التشريحية المعقدة لهذا الجزء الحيوي من الجسم. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، يفصل بينها أقراص غضروفية تعمل كممتص للصدمات وتمنح الظهر مرونته. يمر الحبل الشوكي والأعصاب عبر قناة عظمية داخل هذه الفقرات.
تختلف استجابة العمود الفقري للعدوى باختلاف الفئة العمرية. في مرحلة الطفولة، تمتلك الأقراص الغضروفية تروية دموية خاصة بها، مما يجعلها عرضة مباشرة للعدوى التي تنتقل عبر الدم. أما عند البالغين، فتتلاشى هذه الأوعية الدموية، وتنتقل العدوى عادة إلى العظم الفقري أولا، ثم تمتد لاحقا إلى القرص الغضروفي المجاور أو إلى الحيز فوق الجافية المحيط بالحبل الشوكي. هذا التغيير البيولوجي يفسر اختلاف أنماط العدوى بين الأطفال والبالغين.
أسباب التهابات العمود الفقري وعوامل الخطر
تحدث التهابات العمود الفقري عندما تصل الكائنات الحية الدقيقة المسببة للأمراض إلى أنسجة الظهر. يمكن أن تنتقل هذه الميكروبات عبر مجرى الدم من بؤرة عدوى أخرى في الجسم، أو نتيجة انتشار مباشر من أنسجة مجاورة مصابة، أو في حالات نادرة بعد الإجراءات الجراحية.
هناك عدة عوامل قد تزيد من خطر الإصابة بعدوى العمود الفقري، وتشمل ضعف الجهاز المناعي، التقدم في العمر، الإصابة بمرض السكري، الخضوع لغسيل الكلى، استخدام الأدوية المثبطة للمناعة، وسوء التغذية.
أنواع الميكروبات المسببة للعدوى
تتعدد الكائنات الدقيقة التي يمكن أن تهاجم العمود الفقري، ومن أبرزها ما يلي
- العدوى البكتيرية المقيحة تعتبر بكتيريا المكورات العنقودية الذهبية المسبب الأكثر شيوعا لهذا النوع من العدوى. تؤدي هذه البكتيريا إلى التهاب حاد وتدمير سريع للأنسجة العظمية.
- السل الشوكي يُعرف تاريخيا باسم مرض بوت، وهو ناتج عن بكتيريا السل. يميل هذا النوع إلى تدمير الجزء الأمامي من الفقرات مما قد يؤدي إلى تشوه العمود الفقري وتحدب الظهر.
- داء البروسيلات يُعرف أيضا بالحمى الملطية، وينتشر في بعض المناطق نتيجة استهلاك الحليب غير المبستر أو منتجات الألبان الملوثة. يصيب عادة الفقرات القطنية.
- العدوى الفطرية تعتبر نادرة وتصيب غالبا الأشخاص الذين يعانون من ضعف شديد في الجهاز المناعي.
الأعراض السريرية لالتهابات العمود الفقري
تختلف أعراض التهابات العمود الفقري بناء على نوع الميكروب المسبب، موقع العدوى، والحالة الصحية العامة للمريض. غالبا ما تبدأ الأعراض بشكل تدريجي ومخادع، مما يؤدي إلى تأخر في طلب الرعاية الطبية.
أبرز الأعراض التي يجب الانتباه إليها تشمل
- ألم الظهر المستمر هو العرض الأكثر شيوعا. يتميز بأنه ألم عميق، يزداد سوءا أثناء الليل، ولا يتحسن بشكل ملحوظ مع الراحة أو تناول المسكنات العادية.
- الحمى والقشعريرة قد تظهر في حالات العدوى البكتيرية الحادة، لكنها قد تكون غائبة تماما في حالات السل الشوكي أو العدوى المزمنة.
- التصلب وتشنج العضلات تيبس ملحوظ في عضلات الظهر المحيطة بمنطقة الإصابة، مما يحد من نطاق الحركة.
- الأعراض العصبية في حال امتداد العدوى أو الخراج للضغط على الحبل الشوكي أو الأعصاب، قد يعاني المريض من خدر، تنميل، ضعف في الأطراف، أو في الحالات المتقدمة، فقدان السيطرة على الأمعاء والمثانة، أو حتى الشلل.
طرق تشخيص التهابات العمود الفقري
التشخيص المبكر والدقيق هو حجر الزاوية في نجاح علاج التهابات العمود الفقري. يعتمد الأطباء على نهج شامل يجمع بين التقييم السريري، الفحوصات المخبرية، والتصوير الطبي المتقدم.
الفحص السريري والمخبري
يبدأ الطبيب بأخذ التاريخ الطبي المفصل وإجراء فحص بدني دقيق للبحث عن علامات الألم الموضعي، التشوهات الشوكية، وتقييم الوظائف العصبية.
تتضمن الفحوصات المخبرية الأساسية ما يلي
* سرعة ترسب الدم ومستوى البروتين التفاعلي وهي مؤشرات حيوية لوجود التهاب نشط في الجسم.
* تعداد الدم الكامل لتقييم عدد كريات الدم البيضاء.
* زراعة الدم لمحاولة تحديد نوع الميكروب المسبب للعدوى، وتكون إيجابية في نسبة معينة من المرضى.
التصوير الطبي المتقدم
يلعب التصوير الطبي دورا حاسما في تحديد مدى انتشار العدوى وتقييم الأضرار الهيكلية.
| نوع التصوير الطبي | دوره في تشخيص التهابات العمود الفقري |
|---|---|
| التصوير بالأشعة السينية | قد لا يظهر أي تغيرات في الأسابيع الأولى من العدوى، ولكنه مفيد لاحقا لرصد تآكل العظام أو تضيق المسافة بين الفقرات. |
| التصوير بالرنين المغناطيسي | يعتبر المعيار الذهبي والأكثر حساسية للتشخيص المبكر. يوضح بدقة تفاصيل الأنسجة الرخوة، الأقراص الغضروفية، وامتداد الخراجات نحو القناة الشوكية. |
| التصوير المقطعي المحوسب | يفضل استخدامه لتقييم مدى تدمير العظام بدقة عالية، ويساعد في توجيه الإبرة أثناء أخذ الخزعة. |
| المسح بالنظائر المشعة | يستخدم في حالات معينة لتحديد مناطق الالتهاب النشط في الهيكل العظمي، خاصة إذا كان الرنين المغناطيسي غير متاح أو لا يمكن إجراؤه. |
الخزعة التشخيصية
تعتبر الخزعة التشخيصية خطوة بالغة الأهمية. يتم أخذ عينة من الأنسجة المصابة أو السوائل من منطقة العدوى، غالبا تحت توجيه الأشعة المقطعية. ترسل هذه العينة إلى المختبر لزراعتها وتحديد نوع البكتيريا أو الفطريات بدقة، مما يسمح للطبيب باختيار المضاد الحيوي الأكثر فعالية لحالتك.
خيارات علاج التهابات العمود الفقري
يهدف علاج التهابات العمود الفقري إلى القضاء التام على العدوى، تخفيف الألم، منع أو عكس التدهور العصبي، والحفاظ على استقرار العمود الفقري. يتطلب هذا عادة نهجا متعدد التخصصات يضم أطباء جراحة العظام والعمود الفقري، وأطباء الأمراض المعدية.
العلاج الدوائي غير الجراحي
في الحالات التي يتم فيها اكتشاف العدوى مبكرا، ولا يوجد فيها ضغط كبير على الأعصاب أو عدم استقرار في العمود الفقري، يكون العلاج التحفظي هو الخيار الأول.
يعتمد هذا العلاج بشكل أساسي على استخدام الأدوية المضادة للميكروبات لفترات طويلة. تبدأ الخطة العلاجية عادة بإعطاء المضادات الحيوية عبر الوريد لعدة أسابيع لضمان وصول تركيز عال من الدواء إلى العظام المصابة، يتبعها دورة طويلة من المضادات الحيوية عن طريق الفم قد تمتد لعدة أشهر.
في حالات السل الشوكي، يتم استخدام مجموعة من الأدوية المضادة للسل لمدة تتراوح بين تسعة إلى ثمانية عشر شهرا لضمان القضاء التام على البكتيريا ومنع الانتكاس. خلال فترة العلاج الدوائي، قد يوصي الطبيب باستخدام دعامات أو أحزمة طبية للظهر لتقليل الألم وتوفير الدعم الهيكلي للعمود الفقري أثناء التئام العظام.
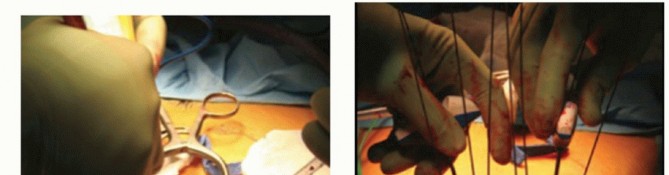
التدخل الجراحي وتثبيت العمود الفقري
تطورت التقنيات الجراحية لعلاج التهابات العمود الفقري بشكل مذهل منذ الأيام الأولى التي كانت تقتصر فيها الجراحة على تصريف الخراجات فقط. اليوم، أصبحت الجراحة الترميمية آمنة وفعالة للغاية.
يتم اللجوء إلى التدخل الجراحي في الحالات التالية
* فشل العلاج الدوائي في السيطرة على العدوى.
* تدهور الوظائف العصبية أو ظهور علامات الشلل.
* تدمير شديد للفقرات يؤدي إلى تشوه أو عدم استقرار في العمود الفقري.
* وجود خراج كبير يضغط على الحبل الشوكي.
تشمل الإجراءات الجراحية الحديثة الاستئصال الجذري للأنسجة الميتة والمصابة بالعدوى لتنظيف المنطقة تماما. بعد إزالة العظم المصاب، يستخدم الجراحون الطعوم العظمية سواء من جسم المريض نفسه أو من بنك العظام لملء الفراغ وتعزيز اندماج الفقرات.
لضمان استقرار العمود الفقري أثناء فترة الشفاء، يتم استخدام أنظمة التثبيت الداخلي الصلبة، مثل المسامير والقضبان المعدنية. أثبتت الدراسات الحديثة أن استخدام هذه الأدوات المعدنية آمن وفعال حتى في وجود العدوى، بشرط التخطيط الدقيق، اختيار الغرسات المناسبة، والاستمرار في العلاج بالمضادات الحيوية لفترة كافية بعد الجراحة.
تصريف الخراجات حسب المنطقة التشريحية
قد تتراكم السوائل القيحية وتشكل خراجات في مناطق مختلفة من العمود الفقري، ويتطلب كل مستوى تشريحي نهجا جراحيا محددا للوصول الآمن وتصريف العدوى
- العمود الفقري عنق الرحم يتم الوصول إلى الخراجات في منطقة الرقبة عادة من خلال شق جراحي أمامي أو خلفي، مع توخي الحذر الشديد لحماية الهياكل الحيوية المحيطة.
- العمود الفقري الظهري نظرا لوجود القفص الصدري، قد يتطلب الوصول إلى الفقرات الصدرية تقنيات متخصصة مثل استئصال جزء من الضلع والناتئ المستعرض للوصول إلى الخراج وتصريفه بفعالية.
- العمود الفقري القطني يتم تصريف خراجات أسفل الظهر والمنطقة الحوضية عبر مسارات جراحية تضمن تجنب الأعصاب القطنية الحساسة.
- خراج العضلة القطنية وهو تجمع للصديد في العضلة الموجودة على جانبي العمود الفقري، وغالبا ما يرتبط بالسل الشوكي، ويتطلب تصريفا دقيقا سواء جراحيا أو عبر الجلد تحت توجيه الأشعة.
التعافي وإعادة التأهيل
رحلة التعافي من التهابات العمود الفقري تتطلب صبرا ومثابرة، فهي عملية طويلة قد تمتد لعام كامل أو أكثر. بعد الانتهاء من المرحلة الحادة للعلاج، سواء كان دوائيا أو جراحيا، تبدأ مرحلة إعادة التأهيل الحيوية.
يهدف العلاج الطبيعي إلى استعادة القوة العضلية، تحسين المرونة، وتعليم المريض آليات الحركة الصحيحة لحماية ظهره. المتابعة الطبية الدورية ضرورية جدا خلال هذه الفترة، حيث يتم إجراء فحوصات دم دورية وصور أشعة للتأكد من استمرار تراجع العدوى وثبات العمود الفقري. الالتزام الكامل بتعليمات الفريق الطبي، وتناول الأدوية الموصوفة حتى النهاية، يضمنان تحقيق أفضل النتائج وتجنب أي مضاعفات مستقبلية.
الأسئلة الشائعة حول التهابات العمود الفقري
هل التهاب العمود الفقري خطير
نعم، يعتبر التهاب العمود الفقري حالة طبية خطيرة تتطلب تدخلا طبيا عاجلا. إذا ترك دون علاج، يمكن أن يؤدي إلى تدمير شديد للفقرات، تشوهات في الظهر، ضغط على الحبل الشوكي، وقد يصل الأمر إلى تلف دائم في الأعصاب أو الشلل. ومع ذلك، فإن التشخيص المبكر والعلاج السليم يحققان نسب نجاح وشفاء عالية جدا.
هل يمكن الشفاء من السل في العمود الفقري
بالتأكيد. يمكن الشفاء التام من مرض السل في العمود الفقري بفضل بروتوكولات العلاج الحديثة. يتطلب الأمر الالتزام الصارم بتناول مجموعة من الأدوية المضادة للسل لفترة تتراوح بين تسعة إلى ثمانية عشر شهرا. في بعض الحالات المتقدمة، قد تلعب الجراحة دورا مكملا لتنظيف العدوى وإصلاح التشوهات، مما يضمن تعافيا كاملا للمريض.
ما هي مدة علاج التهاب العمود الفقري
تعتمد مدة العلاج على نوع الميكروب المسبب للعدوى وشدة الحالة. في حالات العدوى البكتيرية العادية، قد يستمر العلاج بالمضادات الحيوية لفترة تتراوح بين ستة إلى اثني عشر أسبوعا. أما في حالات العدوى الفطرية أو السل، فقد يمتد العلاج لعدة أشهر تصل إلى عام أو أكثر لضمان القضاء التام على الميكروب المسبب.
هل التهاب العمود الفقري يسبب الشلل
في الحالات المتأخرة التي لا تتلقى العلاج المناسب، يمكن أن يمتد الالتهاب أو الخراج ليضغط بشدة على الحبل الشوكي أو الأعصاب الرئيسية، مما قد يؤدي إلى ضعف شديد في الأطراف أو الشلل. تشير الإحصاءات التاريخية إلى أن نسبة الخطر كانت مرتفعة، لكن اليوم، ومع التدخل الطبي والجراحي السريع لتخفيف الضغط، أصبح من الممكن منع هذه المضاعفات وعكس مسارها.
متى نلجأ للجراحة في علاج عدوى العمود الفقري
لا يحتاج كل مريض مصاب بعدوى في العمود الفقري إلى الجراحة. يتم اتخاذ القرار الجراحي عندما يفشل العلاج الدوائي في السيطرة على العدوى، أو عند وجود ضغط خطير على الأعصاب يهدد وظيفتها، أو إذا أدت العدوى إلى تآكل العظام بشكل يسبب عدم استقرار أو تشوها في هيكل العمود الفقري، وكذلك لتصريف الخراجات الكبيرة.
هل المسكنات تكفي لعلاج ألم التهاب الفقرات
لا، المسكنات وحدها لا تعالج المشكلة الأساسية. الألم في هذه الحالة ناتج عن تدمير الأنسجة بسبب نشاط ميكروبي. المسكنات توفر راحة مؤقتة فقط، بينما العلاج الحقيقي والجذري يتطلب استخدام المضادات الحيوية أو الأدوية المتخصصة للقضاء على العدوى، بالإضافة إلى التدخل الجراحي إذا لزم الأمر لحماية الأنسجة العصبية.
ما هو خراج الإيبيدورال في العمود الفقري
خراج الإيبيدورال هو تجمع للصديد والمواد الملوثة في الحيز فوق الجافية، وهو الفراغ المحيط بالحبل الشوكي داخل القناة الشوكية. يعتبر هذا الخراج حالة طوارئ طبية، لأنه يمكن أن يضغط بسرعة على الحبل الشوكي ويقطع عنه التروية الدموية، مما يستدعي تدخلا طبيا أو جراحيا فوريا لتصريفه ومنع التلف العصبي الدائم.
هل تنتقل عدوى العمود الفقري من شخص لآخر
التهاب العمود الفقري بحد ذاته ليس مرضا معديا ينتقل بالتلامس المباشر. العدوى البكتيرية العادية التي تصيب العظام لا تنتقل للآخرين. الاستثناء الوحيد هو السل، حيث يمكن أن يكون المريض مصابا بالسل الرئوي النشط الذي ينتقل عبر الرذاذ التنفسي، ومن ثم تنتقل البكتيريا داخل جسم المريض نفسه لتصل إلى العمود الفقري.
ما دور التغذية في التعافي من التهاب الفقرات
تلعب التغذية السليمة دورا محوريا في تسريع عملية الشفاء. يحتاج الجسم إلى مستويات عالية من البروتين، الفيتامينات، والمعادن لمحاربة العدوى، إعادة بناء الأنسجة العظمية التالفة، وتعزيز كفاءة الجهاز المناعي. سوء التغذية يعد من عوامل الخطر التي قد تؤخر الاستجابة للعلاج وتطيل فترة التعافي بشكل ملحوظ.
هل يمكن أن تعود العدوى بعد العلاج
رغم أن العلاج الحديث فعال للغاية، إلا أن هناك احتمالا ضئيلا لعودة العدوى، خاصة إذا لم يكمل المريض دورة المضادات الحيوية بالكامل، أو إذا كان يعاني من ضعف مزمن في المناعة. لذلك، يشدد الأطباء على أهمية الالتزام الصارم بمدة العلاج الموصوفة والمتابعة الدورية طويلة الأمد للتأكد من القضاء الجذري على الميكروب.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك