عدم استقرار الكتف الأمامي المتكرر: دليل شامل لتشخيص وعلاج آفة هيل ساكس وفقدان عظم الحُق
الخلاصة الطبية
عدم استقرار الكتف المتكرر هو حالة تتكرر فيها خلع الكتف، غالبًا بسبب آفة هيل ساكس أو فقدان عظم الحُق. يتطلب التشخيص الدقيق تصويرًا متقدمًا (أشعة، رنين، مقطعية) والعلاج غالبًا جراحيًا، مثل إجراء لاتارجيت وريمبليساج، لضمان استقرار المفصل وتقليل خطر التكرار.
الخلاصة الطبية السريعة: عدم استقرار الكتف المتكرر هو حالة تتكرر فيها خلع الكتف، غالبًا بسبب آفة هيل ساكس أو فقدان عظم الحُق. يتطلب التشخيص الدقيق تصويرًا متقدمًا (أشعة، رنين، مقطعية) والعلاج غالبًا جراحيًا، مثل إجراء لاتارجيت وريمبليساج، لضمان استقرار المفصل وتقليل خطر التكرار.
مقدمة حول عدم استقرار الكتف المتكرر
يُعد مفصل الكتف واحدًا من أكثر المفاصل حركةً في جسم الإنسان، مما يجعله عرضة للخلع، خاصة في الاتجاه الأمامي. عندما يتكرر خلع الكتف أكثر من مرة، تُعرف هذه الحالة بـ "عدم استقرار الكتف الأمامي المتكرر". هذه الحالة، التي تؤثر بشكل خاص على الشباب النشطين والرياضيين، لا تسبب الألم فحسب، بل يمكن أن تعيق الأنشطة اليومية والرياضية بشكل كبير، وتؤثر على جودة الحياة.
تتطور مشكلة عدم استقرار الكتف المتكرر عادةً بعد خلع أولي ناتج عن صدمة قوية، مثل السقوط أثناء ممارسة الرياضة أو حادث. مع كل خلع متكرر، تزداد احتمالية حدوث تلف إضافي للعظام والأنسجة الرخوة المحيطة بالمفصل، مما يجعل الكتف أكثر عرضة للخلع في المستقبل. من أهم هذه التلفيات التي تزيد من خطر التكرار هي "آفة هيل ساكس" (Hill-Sachs lesion) و"فقدان عظم الحُق" (Glenoid Bone Loss).
في هذا الدليل الشامل، سنتعمق في فهم عدم استقرار الكتف الأمامي المتكرر، بدءًا من التشريح الأساسي للمفصل، مرورًا بالأسباب والأعراض، وصولًا إلى أساليب التشخيص الدقيقة وخيارات العلاج المتقدمة، بما في ذلك التقنيات الجراحية الحديثة مثل إجراء لاتارجيت (Latarjet) وريمبليساج (Remplissage). نهدف إلى تزويد المرضى بالمعلومات اللازمة لاتخاذ قرارات مستنيرة بشأن صحتهم، مع التأكيد على أهمية الاستشارة مع خبير متخصص مثل الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، الذي يُعد المرجع الأول في علاج مثل هذه الحالات المعقدة في صنعاء واليمن.

تشريح مفصل الكتف ودوره في الاستقرار
لفهم عدم استقرار الكتف، من الضروري أولاً فهم كيفية عمل مفصل الكتف وتشريحه المعقد. يُعد مفصل الكتف (المعروف أيضًا بالمفصل الحقاني العضدي) مفصلاً كرويًا حُقيًا، مما يمنحه نطاقًا واسعًا جدًا من الحركة. ومع ذلك، فإن هذه المرونة تأتي على حساب الاستقرار.
يتكون مفصل الكتف بشكل أساسي من ثلاثة عظام:
*
عظم العضد (Humerus):
العظم الطويل في الذراع، وينتهي برأس كروي الشكل.
*
عظم لوح الكتف (Scapula):
العظم المسطح المثلثي الشكل الذي يقع في الجزء العلوي من الظهر. يحتوي على تجويف ضحل يُسمى "الحُق" (Glenoid).
*
عظم الترقوة (Clavicle):
العظم الذي يربط لوح الكتف بعظم القص.
المكونات الرئيسية لاستقرار الكتف:
- الحُق (Glenoid): هو تجويف ضحل في لوح الكتف يستقر فيه رأس عظم العضد. نظرًا لضحالة الحُق مقارنة بحجم رأس العضد، فإن العظام وحدها لا توفر استقرارًا كبيرًا.
- الشفا الحقاني (Labrum): عبارة عن حلقة من الغضروف الليفي تُحيط بحافة الحُق، وتعمل على تعميق التجويف الحقاني، وبالتالي زيادة مساحة التلامس مع رأس عظم العضد وتحسين استقرار المفصل. يُعد تمزق الشفا الحقاني الأمامي السفلي (آفة بانكارت - Bankart lesion) إصابة شائعة جدًا في حالات خلع الكتف الأمامي.
- المحفظة المفصلية والأربطة (Capsule and Ligaments): تُحيط المحفظة المفصلية بالمفصل بالكامل، وهي عبارة عن نسيج ضام قوي. تحتوي المحفظة على أربطة سميكة، خاصة الأربطة الحقانية العضدية السفلية (Inferior Glenohumeral Ligaments)، التي تلعب دورًا حاسمًا في منع الخلع الأمامي السفلي للكتف.
- عضلات الكفة المدورة (Rotator Cuff Muscles): هي مجموعة من أربع عضلات (فوق الشوكة، تحت الشوكة، تحت الكتف، مدورة صغيرة) وأوتارها تُحيط برأس عظم العضد وتوفر قوة ديناميكية واستقرارًا للمفصل، مما يسمح بحركة سلسة ومتحكم فيها.
- العضلات المحيطة بالكتف (Peri-scapular Muscles): مثل العضلة الدالية والعضلات التي تثبت لوح الكتف، والتي تساهم أيضًا في استقرار الكتف بشكل عام.
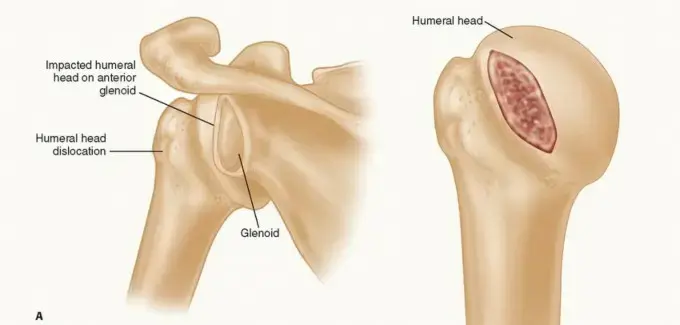
عند حدوث خلع في الكتف، غالبًا ما تتضرر هذه الهياكل، خاصة الشفا الحقاني والأربطة والمحفظة. في حالات عدم الاستقرار المتكرر، يمكن أن يؤدي التلف المتكرر إلى فقدان جزء من عظم الحُق نفسه (فقدان عظم الحُق)، أو حدوث انخفاض أو انبعاج في رأس عظم العضد (آفة هيل ساكس)، وكلاهما يقلل بشكل كبير من استقرار المفصل ويزيد من احتمالية الخلع المستقبلي.
الأسباب وعوامل الخطر لعدم استقرار الكتف المتكرر
يحدث عدم استقرار الكتف الأمامي المتكرر عادةً نتيجة مزيج من العوامل، تبدأ عادة بخلع أولي وتتفاقم مع كل حلقة متكررة. فهم هذه الأسباب وعوامل الخطر أمر بالغ الأهمية للتشخيص الدقيق ووضع خطة علاج فعالة.
1. الخلع الأولي (Initial Dislocation):
*
الصدمة عالية الطاقة:
معظم حالات عدم استقرار الكتف تبدأ بخلع أولي ناتج عن صدمة قوية. في كثير من الأحيان، يحدث هذا أثناء الأنشطة الرياضية، خاصة الرياضات التي تتطلب تلامسًا جسديًا أو حركات علوية للذراع، مثل كرة القدم، الرجبي، كرة السلة، أو الرياضات القتالية.
*
آلية الإصابة:
غالبًا ما يحدث الخلع الأمامي عندما يكون الذراع في وضعية اختطاف (بعيدًا عن الجسم) ودوران خارجي، ثم يتعرض لقوة مباشرة على الجزء الخلفي من الكتف أو قوة التواء قوية. هذا يدفع رأس عظم العضد إلى الأمام، خارج تجويف الحُق.
2. التلف الهيكلي الناتج عن الخلع (Structural Damage from Dislocation):
مع كل خلع، يمكن أن تتضرر الهياكل التي توفر استقرار الكتف:
- آفة بانكارت (Bankart Lesion): هذا هو التمزق الأكثر شيوعًا للشفا الحقاني الأمامي السفلي. عندما ينخلع رأس عظم العضد إلى الأمام، فإنه غالبًا ما يمزق الشفا الحقاني من حافة الحُق.
- فقدان عظم الحُق (Glenoid Bone Loss - Osseous Bankart): في بعض الحالات، لا يتمزق الشفا الحقاني فحسب، بل يتم أيضًا كسر جزء من عظم الحُق نفسه. هذا الفقدان العظمي يقلل بشكل كبير من مساحة سطح الحُق، مما يجعل المفصل أقل استقرارًا ويزيد من خطر الخلع المتكرر بشكل كبير.
- آفة هيل ساكس (Hill-Sachs Lesion): عندما ينخلع رأس عظم العضد إلى الأمام، فإنه يصطدم بالحافة الأمامية السفلية للحُق، مما يتسبب في انبعاج أو كسر انضغاطي في الجزء الخلفي العلوي من رأس عظم العضد. تُعد آفة هيل ساكس مهمة بشكل خاص عندما تكون "متشابكة" (Engaging)، مما يعني أنها تتلامس مع حافة الحُق الأمامية أثناء حركات معينة (مثل الاختطاف والدوران الخارجي)، مما يسهل الخلع مرة أخرى.
- تلف المحفظة والأربطة: يمكن أن يؤدي الخلع المتكرر إلى تمدد أو تمزق المحفظة المفصلية والأربطة، مما يضعف قدرتها على تثبيت المفصل.
3. عوامل الخطر التي تزيد من احتمالية التكرار:
- العمر الصغير: المرضى الأصغر سنًا (أقل من 25-30 عامًا) لديهم معدل تكرار أعلى بكثير بعد الخلع الأولي، خاصة إذا كانوا يمارسون الرياضات التي تتطلب تلامسًا.
- مستوى النشاط الرياضي: الأفراد الذين يشاركون في رياضات التلامس أو الرياضات التي تتطلب حركات علوية للذراع (مثل كرة السلة، كرة اليد، التنس) لديهم خطر أعلى لتكرار الخلع.
- فرط مرونة المفاصل (Generalized Ligamentous Laxity): بعض الأشخاص لديهم مرونة طبيعية أكبر في مفاصلهم، مما قد يجعلهم أكثر عرضة للخلع.
- وجود آفة هيل ساكس المتشابكة: كما ذكرنا، فإن وجود آفة هيل ساكس التي تتشابك مع الحُق الأمامي يزيد بشكل كبير من خطر التكرار.
- فقدان عظم الحُق الكبير: فقدان أكثر من 20% من مساحة سطح الحُق يُعد مؤشرًا قويًا على عدم الاستقرار المتكرر ويتطلب غالبًا تدخلًا جراحيًا خاصًا.
- الخلع المتكرر: كلما زاد عدد مرات خلع الكتف، زاد التلف الهيكلي، وزادت احتمالية التكرار في المستقبل.
فهم هذه العوامل يُمكن الأستاذ الدكتور محمد هطيف من تقييم حالة المريض بدقة وتحديد أفضل مسار للعلاج، سواء كان تحفظيًا في بعض الحالات النادرة، أو جراحيًا في معظم حالات عدم الاستقرار المتكرر.
أعراض وعلامات عدم استقرار الكتف المتكرر
تختلف أعراض وعلامات عدم استقرار الكتف المتكرر بين النوبات الحادة للخلع والفترات التي يكون فيها الكتف مستقرًا ظاهريًا. من المهم للمريض أن يكون على دراية بهذه الأعراض لطلب المساعدة الطبية المناسبة في الوقت المناسب.
أثناء نوبة الخلع الحادة (Acute Dislocation Episode):
- ألم شديد ومفاجئ: يحدث الألم فورًا بعد الإصابة ويُعد شديدًا لدرجة أنه يعيق أي حركة للذراع.
- فقدان كامل لوظيفة الذراع: يصبح المريض غير قادر على تحريك ذراعه المصابة.
-
تشوه مرئي:
يمكن ملاحظة تشوه واضح في محيط الكتف.
- تسطح العضلة الدالية: تبدو العضلة الدالية (التي تعطي الكتف شكله الدائري) مسطحة أو غائرة.
- بروز الأخرم: قد يبدو عظم الأخرم (جزء من لوح الكتف) بارزًا بشكل غير طبيعي.
- تلمس رأس عظم العضد: يمكن تلمس رأس عظم العضد في وضع غير طبيعي، غالبًا في الجزء الأمامي السفلي من الكتف تحت الناتئ الغرابي.
- إحساس "بالفرقعة" أو "الخروج": قد يصف بعض المرضى إحساسًا بأن الكتف قد "خرج من مكانه".
- تنميل أو ضعف: في بعض الحالات، يمكن أن يؤثر الخلع على الأعصاب المحيطة بالكتف، مما يؤدي إلى تنميل أو ضعف في الذراع أو اليد. يجب تقييم ذلك فورًا.
بين نوبات الخلع (Between Dislocation Episodes - Chronic Instability):
حتى عندما يكون الكتف في مكانه، قد يعاني المريض من أعراض تشير إلى عدم الاستقرار الكامن:
- إحساس بعدم الثبات أو "الخلخلة": يشعر المريض بأن كتفه "غير ثابت" أو "على وشك الخروج" في أوضاع معينة، خاصة عند رفع الذراع إلى الأعلى وخارج الجسم مع دوران خارجي (وضع "الرمي" أو "الاستعداد").
- القلق (Apprehension): شعور بالخوف أو القلق من أن الكتف سينخلع مرة أخرى عند محاولة القيام بحركات معينة.
- ألم خفيف أو عدم راحة: قد يكون هناك ألم مستمر أو متقطع، خاصة بعد النشاط البدني.
- نقرات أو طقطقة: قد يسمع المريض أو يشعر بنقرات أو طقطقة داخل المفصل.
- ضعف في الكتف: قد يشعر بضعف عام في الكتف، مما يؤثر على القدرة على رفع الأشياء أو أداء المهام اليومية.
- تجنب حركات معينة: يميل المريض لا شعوريًا إلى تجنب الحركات التي تثير إحساس عدم الثبات أو القلق.
الفحص السريري (Clinical Examination):
عند فحص المريض، يقوم الأستاذ الدكتور محمد هطيف بتقييم عدة جوانب:
- المعاينة (Inspection): البحث عن أي تشوهات مرئية، تورم، أو كدمات.
- الجس (Palpation): تحديد مناطق الألم، والشعور بموضع رأس عظم العضد، والبحث عن أي حساسية حول المفصل.
- نطاق الحركة (Range of Motion): تقييم قدرة المريض على تحريك الكتف بنشاط وسلبية، وملاحظة أي قيود أو ألم.
- التقييم العصبي الوعائي (Neurovascular Assessment): فحص وظيفة الأعصاب (مثل العصب الإبطي) والدورة الدموية في الذراع واليد، وهو أمر بالغ الأهمية قبل وبعد أي محاولة لرد الخلع.
- اختبارات خاصة (Special Tests): مثل اختبار القلق (Apprehension Test) واختبار إعادة التموضع (Relocation Test)، والتي تساعد في تأكيد عدم الاستقرار الأمامي.
إن تاريخ المريض المفصل والفحص السريري الدقيق هما حجر الزاوية في تشخيص عدم استقرار الكتف المتكرر، ويوجهان الطبيب نحو طلب الفحوصات التصويرية المناسبة لتأكيد التشخيص وتحديد مدى التلف.
تشخيص عدم استقرار الكتف بدقة
يُعد التشخيص الدقيق والمتكامل حجر الزاوية في علاج عدم استقرار الكتف المتكرر، خاصة في الحالات التي تتضمن فقدانًا عظميًا. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يجمع بين التاريخ المرضي المفصل، الفحص السريري الدقيق، ومجموعة من الفحوصات التصويرية المتقدمة.
التاريخ المرضي والفحص السريري
يبدأ التشخيص بسرد المريض لتاريخ إصابته، بما في ذلك:
*
آلية الإصابة:
كيف حدث الخلع الأولي والخلوع المتكررة (مثل السقوط أثناء الرياضة، وضعية الذراع).
*
عدد مرات الخلع:
كم مرة انخلع الكتف.
*
الأعراض:
الألم، التشوه، فقدان الوظيفة، إحساس عدم الثبات أو القلق.
*
الأنشطة اليومية والرياضية:
تأثير الحالة على حياة المريض.
يتبع ذلك فحص سريري شامل، كما تم وصفه سابقًا، لتقييم التشوه، الألم، نطاق الحركة، وظيفة الأعصاب والأوعية الدموية، وإجراء اختبارات الثبات الخاصة بالكتف.
التصوير التشخيصي المتقدم
بعد الفحص السريري، تُطلب فحوصات تصويرية لتأكيد التشخيص وتحديد مدى التلف في العظام والأنسجة الرخوة.
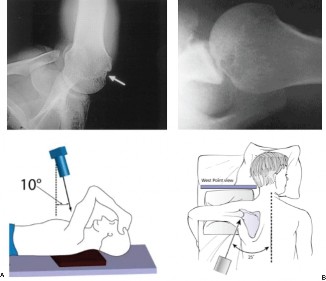
الأشعة السينية (X-rays)
تُعد الأشعة السينية هي الخطوة الأولى في التصوير التشخيصي. تُؤخذ صور متعددة للكتف (أمامية خلفية، Y-scapular، إبطية) لـ:
*
تأكيد الخلع:
تُظهر الأشعة السينية بوضوح موضع رأس عظم العضد خارج تجويف الحُق.
*
تقييم مبدئي للإصابات العظمية:
بعد رد الخلع، يمكن للأشعة السينية أن تكشف عن:
*
آفة هيل ساكس:
كسر انضغاطي في الجزء الخلفي العلوي من رأس عظم العضد.
*
آفة بانكارت العظمية (Osseous Bankart):
كسر في الحافة الأمامية السفلية للحُق.
صورة أشعة سينية أمامية خلفية أولية توضح خلعًا أماميًا لمفصل الكتف الأيسر.
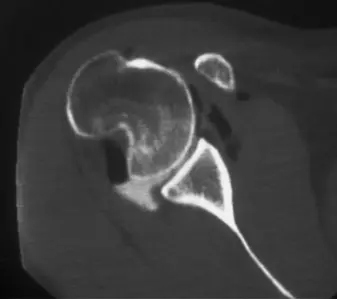
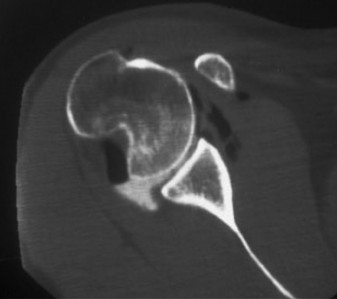
التصوير المقطعي المحوسب (CT Scan)
يُعد التصوير المقطعي المحوسب (CT Scan) مع إعادة البناء ثلاثية الأبعاد (3D reconstructions) ضروريًا وحاسمًا في حالات عدم استقرار الكتف المتكرر، خاصة عندما يُشتبه في وجود فقدان عظمي. يوفر هذا الفحص معلومات لا يمكن الحصول عليها من الأشعة السينية وحدها:
*
التقدير الدقيق لفقدان عظم الحُق:
يُمكن للـ CT قياس نسبة فقدان عظم الحُق بدقة (بالنسبة المئوية لقطر الحُق)، وهو عامل حاسم في اتخاذ القرار الجراحي. فقدان أكثر من 20% غالبًا ما يتطلب تدخلاً جراحيًا لتعويض العظم.
*
التقييم التفصيلي لآفة هيل ساكس:
يُحدد الـ CT حجم وعمق آفة هيل ساكس. الأهم من ذلك، أنه يساعد في تحديد ما إذا كانت الآفة "متشابكة" (Engaging) مع الحُق الأمامي عند وضع الذراع في أوضاع معينة (مثل الاختطاف والدوران الخارجي)، مما يزيد بشكل كبير من خطر الخلع المتكرر.
*
مفهوم مسار الحُق (Glenoid Track Concept):
يستخدم
الأستاذ الدكتور محمد هطيف
هذا المفهوم لتقييم التفاعل بين آفة هيل ساكس وفقدان عظم الحُق. إذا كانت آفة هيل ساكس "خارج المسار" (Off-track)، فهذا يعني أنها ستتشابك مع الحُق الأمامي، مما يتطلب معالجة جراحية مباشرة لكلتا الآفتين.

صورة مقطعية محورية تظهر آفة هيل ساكس كبيرة في رأس عظم العضد (السهم) وعيبًا عظميًا أماميًا في الحُق.
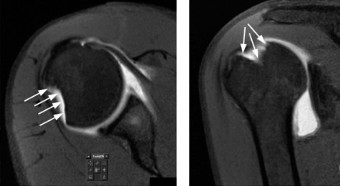
التصوير بالرنين المغناطيسي (MRI Scan)
بينما يُعد الـ CT ممتازًا لتقييم العظام، فإن الرنين المغناطيسي (MRI) هو الأفضل لتقييم الأنسجة الرخوة:
*
تقييم الشفا الحقاني والمحفظة:
يُظهر الـ MRI بوضوح تمزقات الشفا الحقاني (مثل آفة بانكارت)، وتمدد المحفظة المفصلية، وتلف الأربطة.
*
تقييم أوتار الكفة المدورة:
يُمكن أن يكشف عن أي تمزقات في أوتار الكفة المدورة، والتي يمكن أن تترافق مع خلع الكتف، خاصة في المرضى الأكبر سنًا.
*
تأكيد آفة هيل ساكس:
يُمكن أن يؤكد الـ MRI وجود آفة هيل ساكس ويساعد في تقييم علاقتها بالأنسجة الرخوة المحيطة.
من خلال الجمع بين هذه الفحوصات، يتمكن الأستاذ الدكتور محمد هطيف من الحصول على صورة كاملة وشاملة لحالة الكتف، مما يسمح له بوضع خطة علاجية مخصصة وفعالة.
التشخيص التفريقي
عندما يُقدم المريض بألم في الكتف وعدم استقرار بعد صدمة، يجب على الطبيب أن يأخذ في الاعتبار عدة تشخيصات محتملة قبل الوصول إلى التشخيص النهائي لعدم استقرار الكتف الأمامي المتكرر. يُقدم الجدول التالي نظرة مبسطة للتشخيصات التفريقية الرئيسية:
| الحالة | السمات السريرية الرئيسية | النتائج التصويرية المميزة |
|---|---|---|
| خلع الكتف الأمامي الحاد | ألم شديد ومفاجئ، فقدان وظيفة، تشوه مرئي (تسطح العضلة الدالية، تلمس رأس العضد للأمام). | رأس العضد منخلع للأمام في الأشعة السينية. CT/MRI يؤكد آفة هيل ساكس، بانكارت (عظمية/أنسجة رخوة)، رخاوة المحفظة. |
| خلع الكتف الخلفي | أقل شيوعًا، غالبًا مع نوبات صرع أو صدمة كهربائية. الذراع مثبتة في دوران داخلي وتقريب. تسطح الدالية الأمامية. | الأشعة السينية الأمامية الخلفية قد تبدو طبيعية ("علامة المصباح الكهربائي"). CT/MRI يظهر آفة هيل ساكس معكوسة (كسر انضغاطي في رأس العضد الأمامي) وبانكارت معكوسة (كسر في الحُق الخلفي). |
| تمزق الكفة المدورة (منفصل) | ألم حاد، ضعف في حركات معينة (التبعيد، الدوران الخارجي). لا يوجد تشوه واضح إذا لم يكن هناك خلع. | MRI يظهر تمزقًا كاملاً أو جزئيًا في أوتار الكفة المدورة. لا يوجد خلع في المفصل الحقاني العضدي. |
| كسر الجزء القريب من عظم العضد | ألم حاد، تورم، كدمات، صوت طقطقة، تشوه موضعي في الجزء العلوي من العضد. | الأشعة السينية تظهر خطوط الكسر بوضوح (العنق الجراحي، العنق التشريحي، الحدبة الكبيرة/الصغيرة) بدون خلع في المفصل. |
| انفصال المفصل الأخرمي الترقوي | ألم موضعي وحساسية فوق المفصل الأخرمي الترقوي. تشوه "درجة" في الجزء العلوي من الكتف. | الأشعة السينية (AP Zanca view) تظهر زيادة في المسافة الغرابية الترقوية أو اتساع المفصل الأخرمي الترقوي. |
| تمزق وتر العضلة ذات الرأسين (قريب) | إحساس "بفرقعة" حادة، ألم مفاجئ، كدمات، تشوه عضلة "باب |
ألم الكتف والمرفق وتقييد الحركة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات المناظير والطب الرياضي.. نلتزم بإعادتك لحياة خالية من الألم.
مواضيع أخرى قد تهمك