صحة العظام الأساسية: دليلك الشامل لوقاية وعلاج هشاشة العظام مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية السريعة: صحة العظام هي أساس قوة الجسم وحمايته. هشاشة العظام حالة تضعف العظام وتزيد خطر الكسور. يشمل العلاج تحسين التغذية، ممارسة الرياضة، الأدوية، وقد يتطلب التدخل الجراحي لترميم الكسور الناتجة. الأستاذ الدكتور محمد هطيف يقدم رعاية شاملة لصحة عظامك.
مقدمة: أهمية العظام ودورها في حياتنا
تعتبر العظام هي الهيكل الأساسي الذي يدعم جسم الإنسان بأكمله، وتوفر الدعامة الميكانيكية الضرورية، وتسهل الحركة من خلال ارتباط العضلات بها، وتحمي الأعضاء الحيوية مثل الدماغ والقلب والرئتين. علاوة على هذه الوظائف الواضحة، فإن نسيج العظم هو كيان حيوي وديناميكي يتميز بنشاط أيضي مستمر، يُعرف بإعادة التشكيل (Remodeling). هذه العملية المعقدة تتضمن عملاً منسقًا بين الخلايا الهادمة للعظم (Osteoclasts)، والخلايا البانية للعظم (Osteoblasts)، والخلايا العظمية (Osteocytes)، والتي تعمل باستمرار على تكييف بنية العظم مع المتطلبات الميكانيكية والاحتياجات الأيضية للجسم. الكالسيوم، الذي يتم تخزينه وإطلاقه بواسطة العظام، ليس مجرد مكون هيكلي، بل هو أيون حيوي لا غنى عنه للعديد من الوظائف الخلوية في جميع أنحاء الجسم، بما في ذلك وظائف الأعصاب والعضلات وتجلط الدم.
على مدار العقدين الماضيين، توسع فهمنا لبيولوجيا العظام بشكل كبير، وخاصة فيما يتعلق بعملية التمثيل الغذائي للعظام ومساراتها التنظيمية المعقدة. ندرك الآن أن العظام في حالة تغير مستمر، حيث تخضع لتجديد كامل حوالي كل عشر سنوات لدى البالغين. يضمن هذا الدوران المستمر الحفاظ على حيوية الأنسجة، وإصلاح الأضرار الدقيقة، والحفاظ على التوازن الأيضي. ومع ذلك، فإن هذا التوازن الدقيق عرضة للاضطراب، مما يؤدي إلى حالات مثل هشاشة العظام.
هشاشة العظام، التي تتميز بضعف قوة العظام وزيادة خطر الإصابة بالكسور، تمثل أزمة صحية عامة رئيسية ذات تداعيات عميقة على ممارسة جراحة العظام. ينتج هذا الاضطراب الأيضي عن خلل في عملية إعادة تشكيل العظام، حيث يفوق ارتشاف العظام (هدمها) عملية تكوينها، مما يؤدي إلى تدهور تدريجي في البنية المجهرية للعظم وانخفاض كثافة المعادن في العظام (BMD). بينما تساهم الاستعدادات الوراثية، ونقص التغذية، وعدم كفاية النشاط البدني في هشاشة العظام، غالبًا ما يكون الخلل الأيضي الكامن متعدد العوامل ويتطلب تدخلات طبية مستهدفة تتجاوز مجرد تعديلات نمط الحياة. تشير التقديرات إلى أن نسبة كبيرة من كبار السن يعانون من ضعف العظام، مما يسلط الضوء على الطبيعة الواسعة لهذا التحدي. تزيد هشاشة العظام بشكل كبير من حوادث الكسور الهشة – وهي كسور تحدث نتيجة صدمة خفيفة، مثل السقوط من وضع الوقوف أو أقل – والتي تشكل جزءًا كبيرًا من العبء الجراحي لتقويم العظام، خاصة لدى كبار السن.
إن الأهمية السريرية لجراحي العظام عميقة. تؤثر جودة العظام بشكل مباشر على اتخاذ القرارات الجراحية، واختيار هياكل التثبيت، ومعدلات المضاعفات مثل فشل الزرع أو عدم الالتئام، والنتائج العامة للمريض. لذا، فإن الفهم الشامل لأساسيات صحة العظام، وأسسها الأيضية، ومظاهرها السريرية أمر بالغ الأهمية لأي جراح عظام. وهنا يبرز دور الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء، بخبرته الواسعة في التعامل مع تحديات صحة العظام المعقدة، وتقديم الرعاية المتكاملة لمرضاه.

التشريح والوظيفة الحيوية للعظام
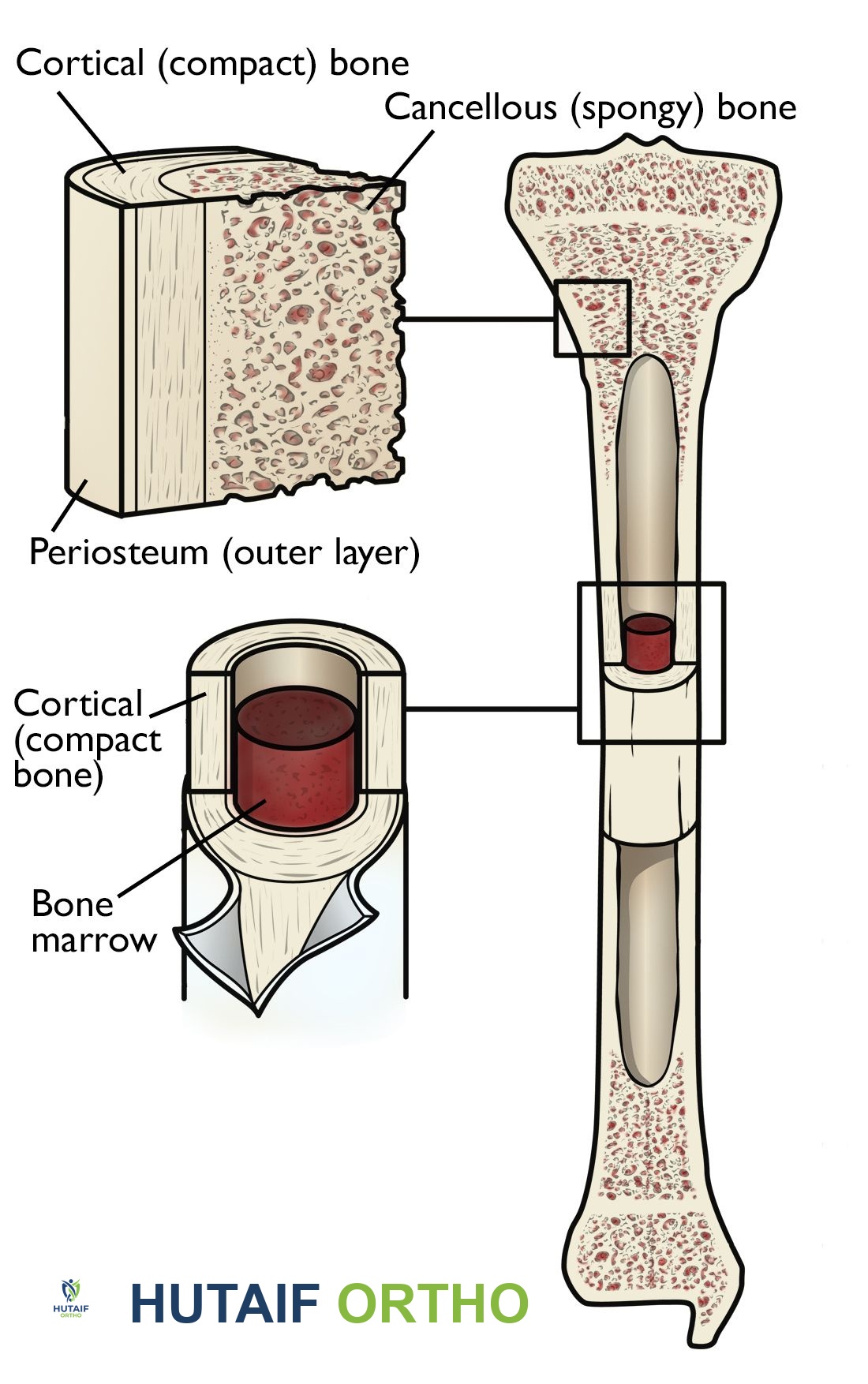
العظم مادة مركبة تتكون من مصفوفة عضوية (تتكون أساسًا من الكولاجين من النوع الأول)، ومعادن غير عضوية (هيدروكسي أباتيت)، وماء. من الناحية الهيكلية، ينقسم العظم إلى نوعين رئيسيين: العظم القشري (المضغوط) والعظم الإسفنجي (التربيقي).
العظم القشري (المضغوط)
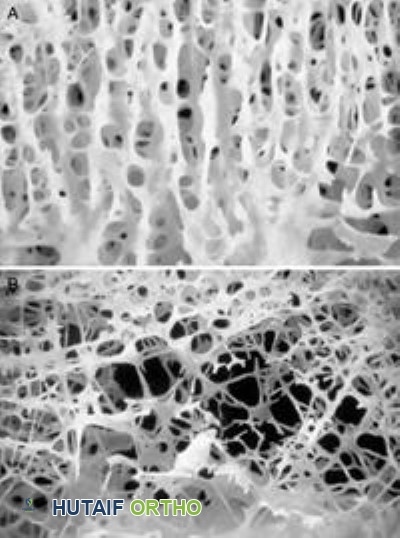
يشكل هذا الطبقة الخارجية الكثيفة حوالي 80% من كتلة الهيكل العظمي ويوفر صلابة وقوة عالية. إنه فعال بشكل خاص في مقاومة قوى الانحناء والالتواء، مما يجعله المكون الرئيسي الذي يتحمل الأحمال في الجزء الأوسط من العظام الطويلة (الجسم). تتكون بنيته المجهرية من وحدات عظمية (نظم هافرس) تحتوي على صفائح عظمية متحدة المركز تحيط بقناة هافرس مركزية، والتي تضم الأوعية الدموية والأعصاب. تساهم الكثافة العالية للعظم القشري في مرونته، ولكنها أيضًا تزيد من قابليته للكسر، خاصة في وجود تشققات دقيقة أو في حالات هشاشة العظام حيث يكون ترقق القشرة العظمية بارزًا.
العظم الإسفنجي (التربيقي)
يوجد العظم الإسفنجي بشكل أساسي في نهايات العظام الطويلة وفي أجسام الفقرات والعظام المسطحة. يتميز ببنية مسامية شبيهة بالشبكة. تتكون بنيته من عوارض عظمية متصلة (ترابيق) موجهة على طول خطوط الإجهاد، مما يوفر مقاومة مثالية لقوى الضغط. على الرغم من كونه أقل كثافة من العظم القشري، إلا أن مساحة سطحه الكبيرة حاسمة للنشاط الأيضي وتوفر واجهة قوية لدمج الغرسات في جراحة استبدال المفاصل. تساهم الشبكة المعقدة من الترابيق بشكل كبير في قدرة العظم الكلية على امتصاص الطاقة. في حالات مثل هشاشة العظام، تتعرض الشبكة التربيقية لتدهور كبير، يتميز بالترقق، والانفصال، وحتى الفقدان الكامل للترابيق، مما يؤدي إلى انخفاض كبير في السلامة الميكانيكية.

نخاع العظم
يقع نخاع العظم داخل العظم الإسفنجي، وهو موقع تكوين خلايا الدم (Hematopoiesis) ويلعب دورًا حيويًا في توازن العظم المحلي، حيث يوفر عوامل النمو والخلايا الجذعية الأساسية.
وحدات إعادة تشكيل العظم (BMUs)
تحدث عملية إعادة تشكيل العظم المستمرة من خلال النشاط المنسق لوحدات إعادة تشكيل العظم، والتي تتكون من الخلايا الهادمة للعظم (التي ترتشِف العظم القديم)، والخلايا البانية للعظم (التي تشكل عظمًا جديدًا)، والخلايا العظمية (مستشعرات ميكانيكية مدفونة داخل مصفوفة العظم). تكتشف الخلايا العظمية الإجهاد الميكانيكي وتبدأ سلاسل الإشارات التي تنظم نشاط الخلايا الهادمة والبانية للعظم. هذا التنسيق الخلوي المعقد يحافظ على صحة العظام، ويصلح التلف الدقيق، ويكيف بنية العظام مع التحميل الميكانيكي (قانون وولف). يحفز الإجهاد الميكانيكي المتزايد (مثل التمارين التي تحمل وزن الجسم) نشاط الخلايا البانية للعظم، مما يؤدي إلى تقوية العظام، بينما يؤدي نقص الإجهاد (مثل الراحة في الفراش، أو انعدام الوزن) إلى ارتشاف سريع للعظام وضعفها.
الوظيفة الحيوية للعظام المصابة بهشاشة العظام
تعتبر العواقب الميكانيكية الحيوية لهشاشة العظام أساسية في علم أمراض العظام. تظهر العظام المصابة بهشاشة العظام ما يلي:
*
انخفاض كثافة المعادن في العظام (BMD):
وهو المؤشر الكمي الأساسي، ويرتبط مباشرة بانخفاض القوة الميكانيكية.
*
تدهور البنية المجهرية:
ترقق وتثقب الترابيق، وانخفاض في عدد الترابيق وترابطها، وترقق العظم القشري. هذه التغييرات تضر بالسلامة الهيكلية، مما يؤدي إلى انخفاض متانة العظام وزيادة هشاشتها.
*
تغير الخصائص الميكانيكية:
انخفاض في معامل المرونة، وقوة الشد القصوى، ومتانة الكسر. تتمتع العظام المصابة بهشاشة العظام بقدرة منخفضة على امتصاص الطاقة قبل الكسر، مما يجعلها عرضة للصدمات منخفضة الطاقة.
*
زيادة حساسية الإجهاد:
نظرًا لانخفاض كتلة العظام، تتعرض العظام المصابة بهشاشة العظام لإجهادات وانفعالات موضعية أعلى تحت الأحمال الفسيولوجية الطبيعية، مما يسرع تراكم التلف الدقيق ويزيد من خطر كسور الإجهاد.
*
ضعف القدرة على الشفاء:
يمكن أن يؤدي الخلل الأيضي الكامن وراء هشاشة العظام، بالإضافة إلى ضعف الأوعية الدموية الموضعية الذي غالبًا ما يُلاحظ لدى المرضى المسنين، إلى إعاقة التئام الكسور وزيادة خطر عدم الالتئام.
من منظور جراحي، يعد فهم هذه التغيرات الميكانيكية الحيوية أمرًا بالغ الأهمية. تشكل العظام المصابة بهشاشة العظام تحديًا لاستقرار التثبيت بسبب ضعف تثبيت البراغي، وزيادة خطر خروجها أو اختراقها، وصعوبة تحقيق تثبيت مستقر في الكسور المفتتة. يتطلب هذا اختيارًا دقيقًا للزرعات، وتقنيات تثبيت متقدمة، واستراتيجيات مساعدة لتعزيز الاستقرار الميكانيكي وتعزيز الشفاء البيولوجي. الأستاذ الدكتور محمد هطيف، بخبرته الطويلة، يدرك تمامًا هذه التحديات ويطبق أحدث التقنيات لضمان أفضل النتائج لمرضاه.
الأسباب وعوامل الخطر لهشاشة العظام
هشاشة العظام هي حالة معقدة تتطور نتيجة لتفاعل مجموعة من العوامل الوراثية، الهرمونية، الغذائية، ونمط الحياة. فهم هذه العوامل ضروري للوقاية والتشخيص المبكر.
العوامل الوراثية والتاريخ العائلي
تلعب الوراثة دورًا مهمًا في تحديد كثافة المعادن في العظام (BMD) القصوى التي يصل إليها الفرد في شبابه. إذا كان هناك تاريخ عائلي لهشاشة العظام أو كسور هشة، فإن خطر الإصابة بالمرض يزداد.
العوامل الهرمونية
- انخفاض هرمون الإستروجين: يعتبر نقص الإستروجين لدى النساء بعد انقطاع الطمث هو السبب الأكثر شيوعًا لهشاشة العظام. يلعب الإستروجين دورًا حاسمًا في الحفاظ على كثافة العظام.
- انخفاض هرمون التستوستيرون: لدى الرجال، يمكن أن يؤدي انخفاض مستويات التستوستيرون إلى فقدان العظام.
- اضطرابات الغدد الصماء الأخرى: فرط نشاط الغدة الدرقية، فرط نشاط الغدة الجار درقية، متلازمة كوشينج، والسكري يمكن أن تؤثر سلبًا على صحة العظام.
العوامل الغذائية
- نقص الكالسيوم: الكالسيوم هو المكون الأساسي للعظام. عدم الحصول على كمية كافية من الكالسيوم على مدار الحياة يساهم في ضعف العظام.
- نقص فيتامين د: فيتامين د ضروري لامتصاص الكالسيوم من الأمعاء. نقصه يؤدي إلى ضعف امتصاص الكالسيوم وبالتالي ضعف العظام.
- نقص البروتين: البروتين مهم لبناء مصفوفة العظم والحفاظ على الكتلة العضلية التي تدعم العظام.
نمط الحياة
- الخمول البدني: العظام تحتاج إلى الإجهاد الميكانيكي (مثل المشي والجري ورفع الأثقال) لتحفيز الخلايا البانية للعظم. قلة النشاط البدني تؤدي إلى فقدان العظام.
- التدخين: يضر التدخين بالخلايا البانية للعظم ويقلل من تدفق الدم إلى العظام، مما يزيد من خطر الإصابة بهشاشة العظام والكسور.
- الإفراط في تناول الكحول: يمكن أن يؤثر الكحول على قدرة الجسم على امتصاص الكالسيوم وفيتامين د، ويزيد من خطر السقوط.
- انخفاض وزن الجسم: الأشخاص ذوو مؤشر كتلة الجسم المنخفض (BMI) لديهم خطر أكبر للإصابة بهشاشة العظام.
الأدوية والحالات الطبية
- الكورتيكوستيرويدات: الاستخدام طويل الأمد للكورتيكوستيرويدات الفموية أو بالحقن هو سبب شائع لفقدان العظام.
- بعض أدوية الصرع: يمكن أن تتداخل مع استقلاب فيتامين د.
- مثبطات مضخة البروتون: قد تؤثر على امتصاص الكالسيوم.
- بعض أمراض الجهاز الهضمي: مثل مرض كرون والتهاب القولون التقرحي، يمكن أن تعيق امتصاص العناصر الغذائية.
- أمراض الكلى المزمنة: تؤثر على استقلاب الكالسيوم وفيتامين د.
- التهاب المفاصل الروماتويدي: الالتهاب المزمن والأدوية المستخدمة لعلاجه يمكن أن تساهم في فقدان العظام.
العمر والجنس
- العمر: يزداد خطر الإصابة بهشاشة العظام مع التقدم في العمر، حيث يبدأ فقدان العظام بشكل طبيعي بعد سن الثلاثين.
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث، بسبب الانخفاض السريع في مستويات الإستروجين.

الأعراض: كيف تظهر هشاشة العظام؟
هشاشة العظام غالبًا ما تُعرف بـ "المرض الصامت" لأنها لا تسبب أعراضًا واضحة في مراحلها المبكرة. قد لا يدرك الشخص أنه مصاب بهشاشة العظام حتى يتعرض لكسر هش، والذي يمكن أن يحدث من صدمة خفيفة جدًا لا تكفي عادةً لكسر عظم سليم.
الأعراض المبكرة (غالبًا غير موجودة)
في المراحل الأولى من فقدان العظام، لا توجد عادةً أي علامات أو أعراض. قد يلاحظ بعض الأشخاص:
*
آلام خفيفة في الظهر:
قد تكون مرتبطة بضعف الفقرات.
*
فقدان طفيف في الطول:
نتيجة لتسوية الفقرات.
الأعراض المتأخرة (عند حدوث كسر)
عندما تصبح العظام ضعيفة جدًا بسبب هشاشة العظام، يمكن أن تحدث كسور بسهولة، وتظهر الأعراض التالية:
*
كسور تحدث بسهولة:
هذا هو العرض الأكثر شيوعًا وخطورة لهشاشة العظام. يمكن أن تحدث الكسور نتيجة لسقوط بسيط، أو حتى من أنشطة يومية مثل السعال أو الانحناء. المواقع الشائعة للكسور الهشة تشمل:
*
كسور الورك:
خطيرة جدًا وتتطلب غالبًا جراحة، وتؤثر بشكل كبير على الاستقلالية ونوعية الحياة.
*
كسور العمود الفقري (كسور انضغاطية للفقرات):
يمكن أن تسبب آلامًا حادة ومزمنة في الظهر، وفقدانًا في الطول، وانحناءً في الظهر (حداب).
*
كسور الرسغ:
شائعة بعد السقوط على يد ممدودة.
*
كسور الكتف (عظم العضد القريب):
تحدث غالبًا بعد السقوط.
*
آلام حادة في الظهر:
خاصة بعد كسر انضغاطي في الفقرات.
*
فقدان الطول بمرور الوقت:
بسبب انهيار الفقرات.
*
انحناء الظهر (الحداب أو "حدبة الأرملة"):
يحدث نتيجة لكسور متعددة في الفقرات، مما يؤدي إلى تقوس العمود الفقري للأمام.
*
وضعية منحنية:
تؤثر على التوازن وتزيد من خطر السقوط.
إذا كنت تعاني من أي من هذه الأعراض، أو لديك عوامل خطر للإصابة بهشاشة العظام، فمن الضروري استشارة طبيب متخصص. الأستاذ الدكتور محمد هطيف يقدم استشارات متخصصة لتقييم صحة عظامك وتحديد أفضل مسار للعلاج والوقاية.
التشخيص: الكشف المبكر عن هشاشة العظام
التشخيص المبكر لهشاشة العظام أمر حيوي للبدء في العلاج والوقاية من الكسور الخطيرة. يعتمد التشخيص على مزيج من التاريخ الطبي، الفحص السريري، والفحوصات التصويرية والمخبرية.
التاريخ السريري والفحص البدني
يبدأ الطبيب بجمع معلومات مفصلة عن التاريخ الطبي للمريض، بما في ذلك:
*
التاريخ العائلي:
وجود حالات هشاشة عظام أو كسور هشة في العائلة.
*
عوامل الخطر:
التدخين، شرب الكحول، استخدام الكورتيكوستيرويدات، أمراض مزمنة.
*
الأعراض:
أي آلام في العظام أو المفاصل، فقدان في الطول، أو كسور سابقة.
*
نمط الحياة:
النشاط البدني، النظام الغذائي، التعرض لأشعة الشمس.
يقوم الفحص البدني بتقييم الوضعية، والطول، والبحث عن علامات الحداب أو فقدان الطول، وتقييم نطاق حركة المفاصل.
الفحوصات التصويرية
-
الأشعة السينية العادية (X-ray):
- يمكن أن تظهر علامات عامة لترقق العظام (Osteopenia) أو كسور سابقة، خاصة في العمود الفقري. ومع ذلك، لا تُعتبر الأشعة السينية وحدها كافية لتشخيص هشاشة العظام في مراحلها المبكرة، حيث لا تظهر التغيرات إلا بعد فقدان كبير من كثافة العظم (أكثر من 30%).
- تساعد في تقييم سماكة القشرة العظمية وأنماط الترابيق.
-
قياس كثافة العظام باستخدام الأشعة السينية ثنائية الطاقة (DEXA Scan):
- المعيار الذهبي للتشخيص: يعتبر فحص DEXA هو الطريقة الأكثر دقة وموثوقية لقياس كثافة المعادن في العظام (BMD) في الورك والعمود الفقري، وهما أكثر المواقع عرضة للكسور الهشة.
-
نتائج الفحص:
يصدر الفحص نتائج على شكل "درجة T" (T-score) و "درجة Z" (Z-score).
-
درجة T:
تقارن كثافة عظامك بمتوسط كثافة العظام لدى شاب سليم من نفس الجنس.
- أعلى من -1: كثافة عظام طبيعية.
- بين -1 و -2.5: ترقق العظام (Osteopenia).
- -2.5 أو أقل: هشاشة العظام (Osteoporosis).
- درجة Z: تقارن كثافة عظامك بمتوسط كثافة العظام لدى شخص من نفس العمر والجنس والحجم. تُستخدم لتحديد ما إذا كان هناك سبب ثانوي لفقدان العظام.
-
درجة T:
تقارن كثافة عظامك بمتوسط كثافة العظام لدى شاب سليم من نفس الجنس.
-
التصوير المقطعي المحوسب (CT) أو التصوير المقطعي الكمي (QCT):
- يستخدم لتقييم مفصل لكسور العظام، خاصة في العمود الفقري أو الحوض.
- يمكن أن يوفر قياسًا حجميًا لكثافة المعادن في العظام، وهو مفيد بشكل خاص في الحالات المعقدة.
الفحوصات المخبرية (تحاليل الدم)
تُجرى هذه الفحوصات لاستبعاد الأسباب الثانوية لهشاشة العظام ولتقييم الصحة العامة للمريض:
*
مستويات الكالسيوم والفوسفات والمغنيسيوم:
لتقييم توازن المعادن في الجسم.
*
مستوى فيتامين د (25-هيدروكسي فيتامين د):
لتحديد ما إذا كان هناك نقص في فيتامين د، وهو أمر شائع جدًا.
*
هرمون الغدة الدرقية (TSH) وهرمون الغدة الجار درقية (PTH):
لتقييم وظيفة الغدد الصماء التي تؤثر على استقلاب العظام.
*
الفوسفاتاز القلوي (Alkaline Phosphatase):
قد يشير إلى نشاط بناء العظام.
*
صورة الدم الكاملة ووظائف الكلى والكبد:
لتقييم الصحة العامة واستبعاد الأمراض الأخرى.
*
علامات دوران العظام (Bone Turnover Markers):
مثل CTX و P1NP، يمكن أن توفر نظرة ثاقبة على معدلات إعادة تشكيل العظام، ولكنها أقل شيوعًا في التخطيط الجراحي الحاد.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التشخيص الدقيق والشامل لوضع خطة علاجية فعالة ومخصصة لكل مريض، مع التركيز على الكشف المبكر والوقاية من المضاعفات.
العلاج: خيارات التعامل مع العظام الضعيفة
يتطلب علاج حالات الجهاز العضلي الهيكلي في سياق ضعف جودة العظام، وخاصة هشاشة العظام، نهجًا دقيقًا يوازن بين الحاجة إلى الاستقرار الميكانيكي والتحديات المتأصلة في الأنسجة الهشة. غالبًا ما تنشأ دواعي التدخل الجراحي من الكسور الهشة أو الحالات التي تهدد فيها جودة العظام الضعيفة فعالية الإدارة غير الجراحية.
دواعي التدخل الجراحي
-
الكسور الهشة المخلوعة أو غير المستقرة:
تتطلب الغالبية العظمى من الكسور المخلوعة أو غير المستقرة التي تحدث في العظام المصابة بهشاشة العظام تدخلًا جراحيًا لاستعادة التشريح، وتوفير الاستقرار، وتخفيف الألم، وتسهيل الحركة المبكرة. تشمل الأمثلة الشائعة:
- كسور الورك (عنق الفخذ، بين المدورين): تُعتبر جراحية إلى حد كبير نظرًا لارتفاع معدلات الاعتلال والوفيات المرتبطة بالراحة المطولة في الفراش لدى كبار السن.
- كسور عظم العضد القريب: الكسور المخلوعة ثلاثية أو رباعية الأجزاء، أو كسور الرأس، أو كسور الخلع.
- كسور الكعبرة البعيدة (الرسغ): الكسور غير المستقرة، المخلوعة بشكل كبير، داخل المفصل، أو المفتوحة.
- كسور انضغاطية للفقرات: مع تدهور عصبي تدريجي، أو ألم مستمر لا يستجيب للعلاج التحفظي، أو تشوه حدابي يؤدي إلى اختلال توازن الجذع، أو عدم استقرار العمود الفقري.
- كسور الحوض: إصابات الحلقة غير المستقرة أو كسور الحُق المخلوعة.
- الكسور حول الأطراف الاصطناعية: الكسور التي تحدث حول زرع عظمي موجود، والتي تُرى بشكل متكرر لدى مرضى هشاشة العظام، تتطلب غالبًا تثبيتًا جراحيًا أو مراجعة لجراحة استبدال المفاصل لتثبيت الطرف واستعادة وظيفته.
- عدم الالتئام/الالتئام السيئ في العظام الضعيفة: قد تتطلب حالات عدم الالتئام أو الالتئام السيئ المصحوبة بأعراض والتي فشلت في العلاج التحفظي وترتبط بضعف جودة العظام تدخلًا جراحيًا، غالبًا مع تطعيم العظام وتثبيت معزز.
- النخر العظمي الشديد: المراحل المتقدمة من النخر العظمي لرأس الفخذ أو المفاصل الأخرى، خاصة لدى المرضى الذين يعانون من هشاشة العظام الثانوية، قد تستدعي جراحة استبدال المفاصل.
موانع التدخل الجراحي (نسبية)
- الأمراض المصاحبة الشديدة وارتفاع مخاطر التخدير: لدى المرضى المسنين والضعفاء الذين يعانون من أمراض جهازية متعددة، قد تفوق مخاطر التخدير العام والجراحة المطولة الفوائد المحتملة، مما يجعل الإدارة غير الجراحية نهجًا أكثر أمانًا، وإن كان أقل مثالية.
- ضعف مخزون العظام الشديد للغاية: في حالات نادرة من العظام المصابة بهشاشة العظام الشديدة للغاية، حيث تكون السلامة الميكانيكية ضعيفة جدًا بحيث يُعتبر تثبيت الغرسة مستحيلًا، أو يكون خطر حدوث كسر علاجي المنشأ أثناء الجراحة مرتفعًا بشكل غير مقبول، قد يتم النظر في الإدارة التحفظية أو الرعاية التلطيفية.
- توقعات المريض غير الواقعية: قد يواجه المرضى الذين يعانون من ضعف شديد في جودة العظام فترات تعافٍ أطول ونتائج وظيفية أقل مقارنة بمن لديهم عظام صحية. التواصل الواضح بشأن التوقعات الواقعية أمر بالغ الأهمية.
- العدوى النشطة: تعتبر العدوى الحادة في موقع الجراحة مانعًا للتثبيت الاختياري، وتتطلب السيطرة على العدوى قبل التدخل الجراحي النهائي.
مقارنة بين العلاج الجراحي وغير الجراحي
| فئة الدواعي | العلاج الجراحي | العلاج غير الجراحي
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك