الكسر الانضغاطي في العمود الفقري: الأسباب، الأعراض، وطرق العلاج
الخلاصة الطبية
اكتشف أحدث التوصيات الطبية الخاصة بموضوع الكسر الانضغاطي في العمود الفقري: الأسباب، الأعراض، وطرق العلاج، الانضغاطية تحدث عندما تنهرس أو تنكسر إحدى الفقرات بالعمود الفقري، غالبًا في منتصف أو أسفل الظهر. تصيب عادةً كبار السن المصابين بهشاشة العظام أو السرطان. تشمل الأعراض ألم الظهر واستدارة الظهر، وقد تحدث دون ألم. تُشخص بالأشعة السينية وتُعالج بمسكنات الألم، دعامات الظهر، أو حقن الإسمنت العظمي لتقوية العمود الفقري.
الكسر الانضغاطي في العمود الفقري: الأسباب، الأعراض، وطرق العلاج
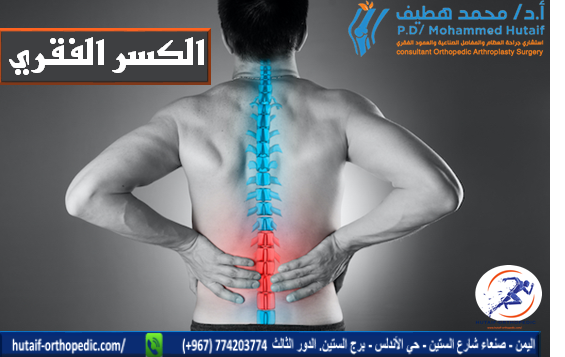
يمثل العمود الفقري محور الجسم ومركزه، فهو ليس مجرد دعامة صلبة، بل هو منظومة معقدة من العظام الصغيرة المرصوصة بدقة (الفقرات)، تفصل بينها وسائد مرنة (الأقراص الفقرية)، وتؤوي بداخلها الحبل الشوكي الحساس الذي يربط الدماغ ببقية أعضاء الجسم. وعندما تتعرض إحدى هذه الفقرات لضغط شديد يفوق قدرتها على التحمل، فإنها قد تنهرس أو تنكسر، وهو ما يُعرف بـ "الكسر الانضغاطي في العمود الفقري". هذه الحالة، رغم شيوعها، خاصة بين كبار السن، تتطلب فهماً عميقاً وتشخيصاً دقيقاً وخطة علاجية مُحكمة لتجنب المضاعفات الخطيرة واستعادة جودة الحياة.
إن التعامل مع الكسور الانضغاطية يتطلب خبرة فائقة ومعرفة متعمقة بتشريح العمود الفقري ووظائفه الحيوية. وهنا يبرز دور الأستاذ الدكتور محمد هطيف، الأستاذ بجامعة صنعاء واستشاري جراحة العظام والعمود الفقري والمفاصل والكتف، كأحد أبرز وأمهر الجراحين في اليمن، بل وفي المنطقة. بفضل خبرته التي تتجاوز العشرين عامًا، وتخصصه الدقيق في جراحات العمود الفقري باستخدام أحدث التقنيات مثل الجراحة المجهرية (Microsurgery)، يوفر الدكتور هطيف للمرضى أعلى مستويات الرعاية والتشخيص والعلاج، ملتزماً بأقصى درجات الأمانة الطبية لضمان أفضل النتائج الممكنة.
ما هو الكسر الانضغاطي في العمود الفقري؟
الكسر الانضغاطي في العمود الفقري هو نوع من كسور الفقرات ينجم عن انهيار جزء من جسم الفقرة، غالبًا الجزء الأمامي، تحت تأثير ضغط محوري زائد. تخيل قطعة من الطوب تتعرض لضغط شديد من الأعلى فتنهرس وتفقد شكلها المكعب أو تستطيل لتصبح إسفينية. هذا ما يحدث تماماً للفقرة، فتفقد ارتفاعها الأصلي، مما يؤدي إلى تشوه في شكل العمود الفقري، وألم شديد، وقد يؤثر على الأعصاب المحيطة.
تحدث هذه الكسور عادةً في الفقرات الصدرية السفلية والقطنية العلوية، وهي المناطق التي تتحمل معظم وزن الجسم والضغوط الحركية. وفي حين يمكن أن تحدث نتيجة لإصابات شديدة مثل حوادث السقوط أو التصادم، فإنها أكثر شيوعاً في حالات ضعف العظام، وأبرزها هشاشة العظام (Osteoporosis). في مثل هذه الحالات، قد يحدث الكسر نتيجة لصدمة بسيطة لا تُذكر، أو حتى مجرد القيام بحركة يومية عادية مثل الانحناء لرفع شيء خفيف، أو السعال، أو العطس.
يمكن تصنيف الكسور الانضغاطية بناءً على شكل الانهيار إلى عدة أنواع:
1.
الكسر الإسفيني (Wedge Fracture):
وهو الأكثر شيوعاً، حيث ينهار الجزء الأمامي من الفقرة، مما يجعلها تتخذ شكلاً إسفينياً.
2.
الكسر الانفجاري (Burst Fracture):
يحدث عندما ينهار جسم الفقرة بالكامل ويتفتت إلى عدة قطع، وقد تندفع بعض هذه الشظايا إلى القناة الشوكية، مما يهدد الحبل الشوكي والأعصاب. هذا النوع أكثر خطورة وغالباً ما يتطلب تدخلاً جراحياً.
3.
الكسر السحقي (Crush Fracture):
يشمل انهياراً أكثر تجانساً لجسم الفقرة دون تفتت كبير أو اندفاع للشظايا.
تشريح العمود الفقري وعلاقته بالكسور الانضغاطية
لفهم الكسر الانضغاطي، لا بد من استعراض سريع لبنية العمود الفقري المعقدة، التي تجمع بين الصلابة والمرونة لحماية الحبل الشوكي ودعم الجسم وتمكين الحركة. يتكون العمود الفقري البشري من 33 فقرة، تُقسم إلى مناطق رئيسية:
*
الفقرات العنقية (Cervical Vertebrae):
7 فقرات في الرقبة، تتميز بصغر حجمها ومرونتها العالية.
*
الفقرات الصدرية (Thoracic Vertebrae):
12 فقرة في منطقة الصدر، تتصل بها الأضلاع وتتميز بثباتها النسبي.
*
الفقرات القطنية (Lumbar Vertebrae):
5 فقرات في أسفل الظهر، وهي الأكبر والأكثر تحملاً للوزن.
*
الفقرات العجزية (Sacral Vertebrae):
5 فقرات ملتحمة تشكل العجز.
*
الفقرات العصعصية (Coccygeal Vertebrae):
4 فقرات ملتحمة تشكل العصعص.
كل فقرة تتكون من:
*
جسم الفقرة (Vertebral Body):
الجزء الأمامي الأسطواني السميك الذي يتحمل معظم وزن الجسم.
*
القوس الفقري (Vertebral Arch):
الجزء الخلفي الذي يحيط بالحبل الشوكي ويحميه.
*
النتوءات الشوكية والمستعرضة (Spinous and Transverse Processes):
نتوءات عظمية تتصل بها العضلات والأربطة.
تفصل بين أجسام الفقرات (باستثناء العجز والعصعص) الأقراص الفقرية (Intervertebral Discs) ، وهي وسائد مرنة تعمل كممتص للصدمات وتسمح بالحركة. يمر الحبل الشوكي (Spinal Cord) داخل القناة الفقرية التي تشكلها القوس الفقري لكل فقرة، وتتفرع منه الأعصاب الشوكية (Spinal Nerves) التي تخرج بين الفقرات لتغذي أجزاء الجسم المختلفة.
تحدث معظم الكسور الانضغاطية في الفقرات الصدرية السفلية (T10-T12) والقطنية العلوية (L1-L2) لأنها تمثل منطقة انتقالية بين الفقرات الصدرية الأكثر صلابة والفقرات القطنية الأكثر حركة ووزناً، مما يجعلها عرضة لقوى القص والانضغاط. عندما ينهار جسم الفقرة، يمكن أن يؤدي ذلك إلى:
*
تقوس زائد في الظهر (Kyphosis):
خاصة إذا تكررت الكسور، مما يسبب ما يعرف بـ "حدبة الأرملة".
*
ضغط على الحبل الشوكي أو الأعصاب الشوكية:
وهذا يمكن أن يؤدي إلى أعراض عصبية خطيرة مثل الضعف أو الخدر أو حتى الشلل.
*
عدم استقرار العمود الفقري:
مما يزيد من خطر المزيد من الكسور أو الإصابات.
إن الفهم الدقيق لهذه التشريحات يوجه الأستاذ الدكتور محمد هطيف في تقييمه للحالة، حيث يحدد بدقة أي الفقرات متأثرة، ومدى الانهيار، وما إذا كان هناك أي تأثير على التراكيب العصبية الحساسة، مما يمكنه من وضع خطة علاجية مخصصة وفعالة.
الأسباب الرئيسية للكسور الانضغاطية في العمود الفقري
يمكن أن تنجم الكسور الانضغاطية عن مجموعة متنوعة من الأسباب، تتراوح بين الصدمات العنيفة وضعف العظام التدريجي. فهم هذه الأسباب ضروري للوقاية والتشخيص المبكر:
-
1. هشاشة العظام (Osteoporosis)
تُعد هشاشة العظام السبب الأكثر شيوعاً للكسور الانضغاطية، خاصةً لدى كبار السن. - آلية الحدوث: هشاشة العظام هي حالة مرضية تتميز بانخفاض كثافة العظام وتدهور في نسيجها الدقيق، مما يجعل العظام هشة وضعيفة وعرضة للكسر بسهولة، حتى مع أقل مجهود أو صدمة بسيطة.
-
عوامل الخطر:
- العمر: تزداد المخاطر مع التقدم في السن، خاصة بعد سن الخمسين.
- الجنس: النساء، وخاصة بعد انقطاع الطمث، أكثر عرضة للإصابة بهشاشة العظام بسبب انخفاض مستويات هرمون الإستروجين.
- التاريخ العائلي: وجود تاريخ عائلي للإصابة بهشاشة العظام يزيد من خطر الإصابة.
- النظام الغذائي: نقص الكالسيوم وفيتامين د يضعف العظام.
- نمط الحياة: قلة النشاط البدني، التدخين، والإفراط في استهلاك الكحول.
- الأدوية: الاستخدام طويل الأمد للكورتيكوستيرويدات ومضادات الاختلاج وبعض أدوية علاج السرطان.
- الحالات الطبية: أمراض مثل فرط نشاط الغدة الدرقية أو الدريقة، وأمراض الجهاز الهضمي التي تؤثر على امتصاص الكالسيوم.
-
الكسور الناتجة عن الهشاشة: غالباً ما تحدث في الفقرات الصدرية والقطنية العلوية، وقد لا يتذكر المريض وقوع أي إصابة محددة، ويحدث الكسر تدريجياً أو مع حركة بسيطة.
-
2. الصدمات والإصابات (Trauma and Injuries)
يمكن أن تؤدي القوى الميكانيكية الشديدة إلى كسور انضغاطية في أي عمر، بغض النظر عن قوة العظام. -
آليات الإصابة الشائعة:
- السقوط من ارتفاع: خاصة السقوط على القدمين أو المؤخرة، حيث تنتقل القوة عبر الساقين والعمود الفقري.
- حوادث السيارات: الاصطدامات القوية، خصوصاً تلك التي تتضمن ثني أو تمديداً عنيفاً للعمود الفقري.
- الإصابات الرياضية: في الرياضات عالية التأثير مثل الجمباز أو رفع الأثقال.
- الرفع الثقيل بشكل خاطئ: قد يؤدي رفع الأوزان الثقيلة مع وضعية خاطئة للظهر إلى ضغط مفاجئ على الفقرات.
-
3. الأورام الخبيثة (Malignant Tumors/Cancer)
يمكن أن تضعف الأورام العظام وتجعلها عرضة للكسر. -
أنواع الأورام:
- الأورام النقيلية (Metastatic Tumors): حيث تنتشر الخلايا السرطانية من ورم أولي (مثل سرطان الثدي، البروستاتا، الرئة، الكلى) إلى العظام، بما في ذلك فقرات العمود الفقري، وتتسبب في تدمير البنية العظمية.
- الأورام العظمية الأولية (Primary Bone Tumors): وهي أقل شيوعاً، ولكنها يمكن أن تنشأ مباشرة في الفقرات.
-
آلية الحدوث: تتسبب الخلايا السرطانية في تآكل العظام أو استبدالها بنسيج ورمي ضعيف، مما يجعل الفقرات هشة وعرضة للكسر الانضغاطي حتى مع ضغط بسيط.
-
4. العدوى (Infections)
في حالات نادرة، يمكن أن تؤدي العدوى الشديدة في العمود الفقري (التهاب الفقار والقرص - Spondylodiscitis) إلى إضعاف العظام وتدميرها، مما يزيد من خطر الكسور الانضغاطية. -
5. حالات طبية أخرى
بعض الحالات المرضية أو العلاجات يمكن أن تساهم في ضعف العظام: - متلازمة كوشينغ (Cushing's Syndrome): بسبب ارتفاع مستويات الكورتيزول.
- فرط نشاط الغدة الدرقية (Hyperthyroidism).
- فرط نشاط الغدد جارات الدرقية (Hyperparathyroidism).
- الاستخدام طويل الأمد لبعض الأدوية التي تؤثر على كثافة العظام.
إن الخبرة الطويلة للأستاذ الدكتور محمد هطيف في تشخيص هذه الحالات المعقدة تمكنه من تحديد السبب الجذري للكسر بدقة، وهو أمر حيوي لوضع خطة علاجية شاملة لا تعالج الكسر فحسب، بل تعالج أيضاً العامل المسبب، مثل هشاشة العظام أو الأورام.
الأعراض والعلامات المميزة للكسر الانضغاطي
تتراوح أعراض الكسر الانضغاطي من الخفيفة التي لا يلاحظها المريض إلى الشديدة التي تعيق الحركة وتؤثر على جودة الحياة. يعتمد ظهور وشدة الأعراض على موقع الكسر، وعدد الفقرات المصابة، ووجود أي ضغط على الحبل الشوكي أو الأعصاب.
-
1. الألم (Pain)
هو العرض الأكثر شيوعاً والأكثر إزعاجاً. - الألم الحاد: غالباً ما يبدأ فجأة بعد إصابة (سقوط، رفع ثقيل) أو أحياناً دون سبب واضح في حالات الهشاشة. يوصف عادةً بأنه ألم شديد في الظهر، يزداد سوءاً مع الحركة، الوقوف، المشي، الانحناء، أو حمل الأوزان.
- الألم المزمن: إذا لم يتم علاج الكسر بشكل فعال، أو في حالة حدوث كسور متعددة، فقد يتطور الألم ليصبح مزمناً، ويستمر لأسابيع أو أشهر أو حتى سنوات. يمكن أن يكون الألم مبرحاً ويزداد سوءاً مع الأنشطة اليومية، مما يؤثر بشكل كبير على جودة الحياة.
- موقع الألم: يتركز الألم عادةً في الجزء المصاب من العمود الفقري (الصدري أو القطني)، وقد ينتشر إلى الجانبين أو البطن في بعض الحالات.
-
التخفيف: غالباً ما يخف الألم مع الراحة والاستلقاء.
-
2. تغير في القوام والطول (Changes in Posture and Height)
يمكن أن يؤدي انهيار الفقرات إلى تغيرات ملحوظة في شكل الجسم: - الحدبة (Kyphosis): مع تكرار الكسور الانضغاطية، قد يتطور انحناء غير طبيعي للأمام في الجزء العلوي من الظهر، وهو ما يعرف بـ "الحدبة" أو "ظهر الأرملة". هذا الانحناء يغير مركز ثقل الجسم ويزيد الضغط على الفقرات المتبقية.
- فقدان الطول (Loss of Height): يمكن أن يفقد الشخص عدة سنتيمترات من طوله الإجمالي بسبب انهيار الفقرات، وهذا غالباً ما يكون مؤشراً على كسور متعددة.
-
انحناء الجذع للأمام (Forward Lean): قد يضطر المريض للانحناء للأمام لتخفيف الضغط على العمود الفقري، مما يؤثر على التوازن ويزيد من خطر السقوط.
-
3. الأعراض العصبية (Neurological Symptoms)
تُعد هذه الأعراض مؤشراً على ضغط على الحبل الشوكي أو الأعصاب الشوكية، وتتطلب تقييماً طبياً عاجلاً: - الخدر أو التنميل (Numbness or Tingling): في الأطراف (الذراعين أو الساقين).
- الضعف أو الشلل (Weakness or Paralysis): في عضلات الساقين أو الذراعين، وقد يصل إلى صعوبة في المشي.
- ألم عصبي (Radicular Pain): ألم حاد ينتشر على طول مسار العصب، مثل ألم عرق النسا.
-
مشاكل في التحكم في وظائف المثانة أو الأمعاء (Bowel/Bladder Dysfunction): مثل سلس البول أو الإمساك الشديد. هذه الأعراض تشير إلى متلازمة ذيل الفرس (Cauda Equina Syndrome) وتعتبر حالة طارئة تتطلب تدخلاً جراحياً فورياً.
-
4. تقييد الحركة (Restricted Movement)
بسبب الألم وتغير شكل العمود الفقري، يجد المرضى صعوبة في أداء الحركات اليومية، مثل: - الانحناء أو التواء الجذع.
- النهوض من وضعية الجلوس أو الاستلقاء.
-
المشي لمسافات طويلة.
-
5. صعوبة في التنفس (Breathing Difficulties)
في حالات كسور الفقرات الصدرية العلوية والمتعددة، قد يؤثر تشوه العمود الفقري على سعة الرئة ويسبب ضيقاً في التنفس، خاصةً عند النشاط البدني.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية عدم تجاهل أي من هذه الأعراض، والبحث عن استشارة طبية متخصصة فوراً. فتشخيص الأعراض بدقة وتقييمها ضمن سياق التاريخ المرضي والفحص السريري هو الخطوة الأولى نحو علاج ناجح، وهو ما يتقنه الدكتور هطيف بفضل خبرته الواسعة وقدرته على استخلاص المعلومات السريرية الحيوية من كل مريض.
قائمة فحص الأعراض للكسر الانضغاطي في العمود الفقري
| العرض الرئيسي | الوصف التفصيلي | الأهمية الطبية |
|---|---|---|
| ألم الظهر المفاجئ | ألم حاد ومفاجئ في منطقة الظهر (غالباً الصدرية السفلية أو القطنية العلوية). | الأكثر شيوعاً. قد يحدث بعد إصابة بسيطة أو دون سبب واضح في الهشاشة. |
| زيادة الألم مع الحركة | يزداد الألم عند الوقوف، المشي، الانحناء، السعال، العطس، أو حمل الأوزان. | علامة مميزة على أن الألم مرتبط بالحركة والضغط على الفقرة المكسورة. |
| تخفيف الألم بالراحة | يقل الألم عند الاستلقاء أو الراحة. | يشير إلى طبيعة الألم الميكانيكية المتعلقة بحمل الوزن. |
| فقدان الطول | ملاحظة انخفاض في طول الجسم مع مرور الوقت، أو مقارنة بالطول السابق. | يشير إلى انهيار فقرة أو عدة فقرات. |
| تغير في القوام (حدبة) | ظهور انحناء غير طبيعي للأمام في الجزء العلوي من الظهر (حدبة)، خاصة في كبار السن. | نتيجة لكسور انضغاطية متعددة، تؤثر على توازن الجسم. |
| ألم ينتشر إلى البطن | في بعض الحالات، قد ينتشر الألم من الظهر إلى منطقة البطن. | يمكن أن يحدث عندما تكون الفقرات الصدرية السفلية أو القطنية العلوية متأثرة. |
| خدر أو تنميل في الأطراف | شعور بالخدر أو التنميل في الذراعين أو الساقين. | يشير إلى احتمالية وجود ضغط على الأعصاب الشوكية. |
| ضعف أو صعوبة في الحركة | ضعف في عضلات الذراعين أو الساقين، أو صعوبة في المشي أو الوقوف. | علامة خطيرة تدل على ضغط عصبي قد يتطلب تدخلاً عاجلاً. |
| مشاكل في التبول/التبرز | صعوبة في التحكم بالمثانة (سلس البول) أو الأمعاء (إمساك شديد). | حالة طارئة (متلازمة ذيل الفرس) تتطلب جراحة فورية لمنع الضرر العصبي الدائم. |
| صعوبة في التنفس | ضيق في التنفس أو شعور بالضغط في الصدر (نادراً، في كسور الفقرات الصدرية العليا). | قد يحدث بسبب تأثير تشوه العمود الفقري على سعة القفص الصدري والرئتين. |
تشخيص الكسر الانضغاطي في العمود الفقري
التشخيص الدقيق هو حجر الزاوية في تحديد أفضل مسار علاجي للكسر الانضغاطي. يعتمد الأستاذ الدكتور محمد هطيف على منهجية شاملة تبدأ من التاريخ المرضي والفحص السريري الدقيق وصولاً إلى أحدث الفحوصات التصويرية.
- 1. التاريخ المرضي والفحص السريري (Medical History and Physical Examination)
-
التاريخ المرضي:
يقوم الدكتور هطيف بالاستماع بعناية إلى شكوى المريض، ويسأل عن:
- طبيعة الألم (حاد أم مزمن، موقعه، شدته، العوامل التي تزيده أو تخففه).
- تاريخ أي إصابات سابقة أو حوادث سقوط.
- تاريخ مرضي لأمراض مثل هشاشة العظام، السرطان، أو استخدام أدوية معينة.
- وجود أي أعراض عصبية (خدر، ضعف، مشاكل في المثانة/الأمعاء).
- أي تغييرات في الطول أو القوام.
-
الفحص السريري: يتضمن فحصاً شاملاً للعمود الفقري، يشمل:
- الملاحظة: تقييم القوام، وجود أي حدبة أو تشوه مرئي.
- الجس (Palpation): للتحقق من مناطق الألم أو التورم.
- فحص نطاق الحركة (Range of Motion): تقييم قدرة المريض على الانحناء، الالتواء، والتمديد.
- الفحص العصبي (Neurological Examination): وهو جزء حيوي، يشمل تقييم قوة العضلات، الإحساس، المنعكسات في الأطراف السفلية والعلوية، وفحص وظائف المثانة والأمعاء. يهدف هذا الفحص إلى الكشف عن أي ضغط على الحبل الشوكي أو جذور الأعصاب.
-
2. الفحوصات التصويرية (Imaging Tests)
توفر هذه الفحوصات صوراً تفصيلية للعمود الفقري والعظام والأنسجة الرخوة، مما يساعد على تأكيد التشخيص وتحديد طبيعة الكسر وشدته: -
الأشعة السينية (X-rays):
- الغرض: غالباً ما تكون هي الفحص الأولي. تظهر صورة الفقرات العظمية وتكشف عن فقدان الارتفاع في الفقرة المصابة أو شكلها الإسفيني.
- الحدود: قد لا تكون دقيقة في تحديد الكسور الحديثة أو مدى تأثيرها على الأنسجة الرخوة.
-
التصوير بالرنين المغناطيسي (MRI):
- الغرض: يعتبر الفحص الذهبي لتشخيص الكسور الانضغاطية، خاصة لتحديد ما إذا كان الكسر حديثاً (عن طريق الكشف عن الوذمة داخل العظم)، ووجود أي ضغط على الحبل الشوكي أو الأعصاب الشوكية، ووجود أورام أو عدوى.
- الميزة: يوفر صوراً تفصيلية للأنسجة الرخوة مثل الأقراص والحبل الشوكي والأعصاب، بالإضافة إلى العظام.
- استخدام الدكتور هطيف: يعتمد الدكتور هطيف بشكل كبير على صور الرنين المغناطيسي لتقييم مدى الضرر وتحديد ما إذا كان الكسر مستقراً أم لا، وإذا كانت هناك حاجة للتدخل الجراحي.
-
التصوير المقطعي المحوسب (CT Scan):
- الغرض: يوفر صوراً ثلاثية الأبعاد مفصلة للعظام، مما يساعد في تحديد نمط الكسر، ووجود أي شظايا عظمية، وتقييم استقرار العمود الفقري بشكل أفضل من الأشعة السينية.
- الميزة: ممتاز لتصوير بنية العظام بدقة عالية.
-
مسح العظام (Bone Scan):
- الغرض: يستخدم للكشف عن مناطق النشاط الاستقلابي المتزايد في العظام، والتي قد تشير إلى كسور جديدة، أو أورام، أو عدوى. يمكن أن يساعد في تحديد ما إذا كان الكسر قديماً أم حديثاً.
-
قياس كثافة العظام (DEXA Scan):
- الغرض: ليس لتشخيص الكسر نفسه، بل لتقييم كثافة المعادن في العظام. وهو ضروري لتشخيص هشاشة العظام التي غالباً ما تكون السبب الكامن وراء الكسر الانضغاطي.
- أهميته: يساعد الدكتور هطيف على تحديد ما إذا كان المريض يحتاج إلى علاج لهشاشة العظام لمنع كسور مستقبلية.
يُعد النهج المتكامل الذي يتبعه الأستاذ الدكتور محمد هطيف في التشخيص، بالجمع بين خبرته السريرية الواسعة واستخدامه لأحدث تقنيات التصوير، أساساً لتقديم رعاية طبية ذات جودة عالية وتحديد الخطة العلاجية الأنسب لكل مريض بشكل فردي.
خيارات علاج الكسر الانضغاطي في العمود الفقري
يهدف علاج الكسر الانضغاطي إلى تخفيف الألم، ومنع المزيد من الانهيار الفقري، واستعادة وظائف العمود الفقري، وتحسين جودة حياة المريض. يعتمد اختيار العلاج على عدة عوامل، منها شدة الألم، درجة انهيار الفقرة، وجود أعراض عصبية، السبب الكامن وراء الكسر (مثل هشاشة العظام أو ورم)، والحالة الصحية العامة للمريض. يلتزم الأستاذ الدكتور محمد هطيف بتقديم خطة علاجية مخصصة لكل حالة، مع الموازنة بين العلاجات التحفظية والجراحية بناءً على أحدث الأدلة العلمية.
-
1. العلاج التحفظي (Conservative Treatment)
يناسب هذا النوع من العلاج معظم المرضى الذين يعانون من كسور انضغاطية مستقرة (أي لا يوجد بها ضغط على الأعصاب أو عدم استقرار كبير في العمود الفقري) والذين لا يعانون من أعراض عصبية. -
الراحة وتعديل النشاط (Rest and Activity Modification):
- الراحة في الفراش لفترة قصيرة (عادةً بضعة أيام) يمكن أن تساعد في تخفيف الألم الحاد.
- تجنب الأنشطة التي تزيد من الضغط على العمود الفقري مثل رفع الأوزان الثقيلة، والالتواء، والانحناء المفرط.
- العودة التدريجية للأنشطة اليومية مع مراعاة وضعية الجسم الصحيحة.
-
مسكنات الألم (Pain Medications):
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين، لتخفيف الألم والالتهاب.
- مسكنات الألم الأفيونية (Opioids): قد توصف لفترة قصيرة للألم الشديد، ولكن بحذر بسبب خطر الإدمان والآثار الجانبية.
- مرخيات العضلات (Muscle Relaxants): للمساعدة في تخفيف التشنجات العضلية المصاحبة للألم.
- مسكنات الألم العصبية: في حال وجود ألم عصبي.
-
دعامات الظهر (Back Braces/Orthotics):
- قد يوصي الدكتور هطيف بارتداء دعامة ظهر صلبة أو شبه صلبة لتوفير الدعم للعمود الفقري، وتحديد الحركة، وتقليل الألم، والمساعدة في تثبيت الفقرة المصابة أثناء عملية الشفاء.
- يتم ارتداؤها عادةً لبضعة أسابيع إلى بضعة أشهر، حسب شدة الكسر واستجابة المريض.
-
العلاج الطبيعي (Physical Therapy):
-
بعد أن يبدأ الألم في التحسن، يُعد العلاج الطبيعي جزءاً حاسماً من التعافي. يشمل:
- تمارين التقوية: لتقوية عضلات الظهر والبطن (عضلات الجذع الأساسية) لدعم العمود الفقري.
- تمارين المرونة: لتحسين نطاق الحركة.
- تقنيات تخفيف الألم: مثل الحرارة، البرودة، الموجات فوق الصوتية، أو التحفيز الكهربائي.
- إعادة تأهيل القوام: تعليم المريض كيفية الحفاظ على وضعية جسم صحيحة لتجنب الضغط الزائد على العمود الفقري.
-
بعد أن يبدأ الألم في التحسن، يُعد العلاج الطبيعي جزءاً حاسماً من التعافي. يشمل:
-
الأدوية لعلاج هشاشة العظام (Osteoporosis Medications):
- إذا كانت هشاشة العظام هي السبب، فمن الضروري علاجها لمنع كسور مستقبلية. قد تشمل الأدوية البيسفوسفونات (Bisphosphonates)، التيريباراتيد (Teriparatide)، أو غيرها، بالإضافة إلى مكملات الكالسيوم وفيتامين د.
-
حقن الأعصاب (Nerve Blocks):
- في بعض الحالات، قد يتم حقن الستيرويدات أو المخدر الموضعي بالقرب من الأعصاب المتأثرة لتخفيف الألم.
-
2. العلاج الجراحي (Surgical Treatment)
يُوصى بالتدخل الجراحي عندما يفشل العلاج التحفظي في تخفيف الألم الشديد، أو عندما يكون هناك دليل على عدم استقرار العمود الفقري، أو وجود ضغط على الحبل الشوكي أو الأعصاب الشوكية مما يسبب أعراضاً عصبية. يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في إجراء هذه العمليات بأمان وفعالية. -
رأب الفقرات (Vertebroplasty):
- الإجراء: يتم إدخال إبرة رفيعة عبر الجلد إلى الفقرة المكسورة تحت توجيه الأشعة السينية. ثم يتم حقن أسمنت عظمي (مادة خاصة تشبه الأسمنت) في الفقرة لتقويتها وتثبيتها.
- الغرض: تخفيف الألم بسرعة، وتثبيت الكسر.
- ملاحظات: لا يهدف إلى استعادة ارتفاع الفقرة المفقود.
- خبرة الدكتور هطيف: يمتلك الدكتور هطيف مهارة عالية في هذا الإجراء الدقيق، مما يضمن دقة الحقن وتقليل المخاطر.
-
تقويم الفقرات (Kyphoplasty):
- الإجراء: مشابه لرأب الفقرات، ولكن يتم إدخال بالون صغير إلى الفقرة المكسورة أولاً ثم نفخه بلطف لإنشاء فراغ داخل الفقرة واستعادة جزء من ارتفاعها المفقود. بعد إزالة البالون، يتم حقن الأسمنت العظمي في الفراغ الذي تم إنشاؤه.
- الغرض: تخفيف الألم، تثبيت الكسر، ومحاولة استعادة ارتفاع الفقرة، مما قد يحسن القوام.
- ملاحظات: يُعد خياراً جيداً في الكسور الحديثة نسبياً.
-
جراحة تثبيت العمود الفقري (Spinal Fusion/Instrumentation):
- متى يكون ضرورياً؟ في حالات الكسور الانفجارية الشديدة، أو عدم استقرار العمود الفقري الكبير، أو وجود ضغط كبير على الحبل الشوكي أو الأعصاب الذي لا يمكن تخفيفه بالحد الأدنى من التدخل الجراحي.
- الإجراء: يتضمن إزالة الأجزاء المتضررة من الفقرة (إزالة الضغط) ودمج الفقرات المتأثرة ببعضها البعض باستخدام قضبان ومسامير معدنية وطعوم عظمية (من جسم المريض أو متبرع أو اصطناعية) لتثبيت العمود الفقري.
- خبرة الدكتور هطيف: يتميز الأستاذ الدكتور محمد هطيف بكونه رائداً في استخدام الجراحة المجهرية (Microsurgery) في جراحات تثبيت العمود الفقري. هذه التقنية المتقدمة تسمح بإجراء العمليات الجراحية عبر شقوق صغيرة جداً، باستخدام مجهر جراحي عالي الدقة. وهذا يقلل من تلف الأنسجة المحيطة، ويقلل من فقدان الدم، ويقلل من آلام ما بعد الجراحة، ويؤدي إلى تعافٍ أسرع للمريض وتقليل فترة الإقامة في المستشفى.
-
جراحة إزالة الضغط (Decompression Surgery):
- تهدف إلى إزالة أي ضغط على الحبل الشوكي أو جذور الأعصاب الناجم عن شظايا عظمية، أو تمزق القرص، أو الأورام. قد تتضمن استئصال الصفيحة الفقرية (Laminectomy) أو إزالة أجزاء من الفقرة.
إن قرار التدخل الجراحي أو العلاج التحفظي يتخذ بعد تقييم شامل للحالة ومناقشة مستفيضة مع المريض حول المخاطر والفوائد المتوقعة، وهو ما يضمنه الأستاذ الدكتور محمد هطيف بنزاهته وأمانته الطبية المعروفة.
الأستاذ الدكتور محمد هطيف: ريادة وتميز في علاج العمود الفقري
في مجال جراحة العظام والعمود الفقري الدقيق، لا يكتسب الطبيب مكانته إلا من خلال الخبرة العميقة، المهارة الاستثنائية، الالتزام بأحدث التقنيات، والأهم من ذلك، الأمانة الطبية التي تضع مصلحة المريض فوق كل اعتبار. هذه هي المبادئ التي ترتكز عليها مسيرة الأستاذ الدكتور محمد هطيف، الذي رسخ اسمه كأحد أبرز وأمهر جراحي العمود الفقري في صنعاء، اليمن، والمنطقة بأسرها.
بصفته أستاذاً في جامعة صنعاء ، يتمتع الدكتور هطيف بمرتبة أكاديمية رفيعة تعكس عمق معرفته وخبرته التدريسية والبحثية. هذه الخلفية الأكاديمية تضمن أنه ليس فقط ممارساً ماهراً، بل هو أيضاً باحث ومُعلم يواكب أحدث التطورات العلمية والطبية في تخصصه.
خبرة تتجاوز العشرين عاماً في جراحة العظام والعمود الفقري والمفاصل والكتف، منحته فهماً لا مثيل له لمجموعة واسعة من الحالات المرضية، من الإصابات الرياضية البسيطة إلى تشوهات العمود الفقري المعقدة. هذه السنين الطويلة من الممارسة المكثفة قد صقلت مهاراته الجراحية وجعلته خبيراً في التعامل مع أدق التفاصيل وأكثر التحديات تعقيداً في جراحات العمود الفقري.
ما يميز الأستاذ الدكتور محمد هطيف بشكل خاص هو التزامه الثابت بتوظيف أحدث التقنيات الطبية العالمية لتحقيق أفضل النتائج لم مرضاه. في مجال علاج الكسور الانضغاطية، تعتبر تقنيات مثل الجراحة المجهرية (Microsurgery) ثورة حقيقية. تسمح هذه التقنية للدكتور هطيف بإجراء عمليات العمود الفقري بدقة متناهية عبر شقوق جراحية صغيرة جداً، مما يقلل بشكل كبير من الأضرار التي تلحق بالأنسجة المحيطة، ويقلل من فقدان الدم، ويخفض من خطر العدوى، ويسرع من عملية التعافي، ويقلل من آلام ما بعد الجراحة. هذا يعني أن المرضى يمكنهم العودة إلى حياتهم الطبيعية بشكل أسرع وأكثر أماناً.
وإلى جانب الجراحة المجهرية، تتضمن مجموعة التقنيات المتقدمة التي يستخدمها الدكتور هطيف جراحة المناظير بجودة 4K (Arthroscopy 4K) في جراحات المفاصل والكتف، و استبدال المفاصل (Arthroplasty) . هذه القدرات المتطورة تعكس ليس فقط كفاءته كجراح عمود فقري، بل أيضاً كاستشاري عظام ومفاصل شامل، قادر على تقديم حلول مبتكرة لمجموعة واسعة من المشاكل الهيكلية.
لكن ما يجعل الأستاذ الدكتور محمد هطيف الخيار الأول للمرضى ليس فقط مهاراته التقنية، بل أيضاً
التزامه الصارم بالأمانة الطبية
. هذه القيمة الأساسية تعني:
*
تشخيص دقيق وصريح:
تقديم تشخيص واضح ومبني على الأدلة، دون مبالغة أو تهويل.
*
خطة علاجية شفافة:
شرح جميع الخيارات العلاجية المتاحة (تحفظية وجراحية) للمريض، مع توضيح الفوائد والمخاطر والتوقعات لكل خيار.
*
عدم اللجوء للجراحة إلا عند الضرورة القصوى:
يفضل الدكتور هطيف العلاج التحفظي كلما كان ذلك ممكناً، ولا يوصي بالجراحة إلا عندما تكون هي الخيار الأفضل والوحيد لتحقيق التعافي التام.
*
رعاية شاملة ومتابعة دقيقة:
يضمن الدكتور هطيف متابعة المريض بعد العلاج، وتقديم إرشادات شاملة لإعادة التأهيل لضمان أفضل النتائج طويلة الأمد.
باختصار، يجسد الأستاذ الدكتور محمد هطيف النموذج الأمثل للجراح المتميز الذي يجمع بين العلم الحديث، الخبرة العميقة، المهارة التقنية الفائقة، والأمانة الطبية المطلقة. إنه ليس مجرد جراح، بل هو شريك في رحلة المريض نحو الشفاء، يقدم رعاية لا تضاهى لكل من يضع ثقته فيه. إذا كنت تبحث عن أفضل جراح عظام وعمود فقري وكتف في صنعاء، اليمن ، فإن اسم الأستاذ الدكتور محمد هطيف هو المرادف للتميز والرعاية الاستثنائية.
دليل شامل لإعادة التأهيل والتعافي
تُعد مرحلة إعادة التأهيل جزءاً لا يتجزأ من رحلة التعافي بعد الكسر الانضغاطي، سواء تم العلاج تحفظياً أو جراحياً. الهدف هو استعادة القوة والمرونة، تخفيف الألم المتبقي، وتحسين الوظيفة العامة للعمود الفقري، فضلاً عن منع الكسور المستقبلية. يشدد الأستاذ الدكتور محمد هطيف على أهمية الالتزام بخطة إعادة التأهيل التي يضعها بالتعاون مع أخصائيي العلاج الطبيعي.
- 1. بعد العلاج التحفظي
- إدارة الألم: الاستمرار في استخدام المسكنات حسب توجيهات الطبيب.
- العودة التدريجية للنشاط: تجنب الأنشطة المجهدة أو رفع الأثقال لفترة يحددها الطبيب. البدء بالمشي لمسافات قصيرة وزيادة النشاط تدريجياً.
-
العلاج الطبيعي:
- تمارين الإطالة الخفيفة: لتحسين مرونة الظهر والأطراف.
- تمارين تقوية العضلات الأساسية (Core Strength): مثل تمارين البطن والظهر الخفيفة، لتعزيز دعم العمود الفقري.
- تمارين التوازن والتنسيق: لتحسين استقرار الجسم ومنع السقوط.
- تثقيف حول القوام: تعلم كيفية الجلوس، الوقوف، الرفع، والنوم بطريقة صحيحة لتجنب الضغط على العمود الفقري.
-
تعديلات نمط الحياة:
- الإقلاع عن التدخين: لأنه يؤثر سلباً على صحة العظام والالتئام.
- نظام غذائي غني بالكالسيوم وفيتامين د: لدعم صحة العظام.
- مراجعة الأدوية: للتأكد من عدم وجود أدوية تزيد من خطر الهشاشة.
-
2. بعد الجراحة (رأب الفقرات، تقويم الفقرات، أو جراحة التثبيت)
-
فترة المستشفى:
- بعد رأب أو تقويم الفقرات، غالباً ما يمكن للمريض المشي في غضون ساعات قليلة وقد يخرج من المستشفى في نفس اليوم أو في اليوم التالي.
- بعد جراحة التثبيت (الاندماج)، قد تستغرق الإقامة في المستشفى بضعة أيام إلى أسبوع، مع التركيز على التحكم في الألم والبدء في الحركة المبكرة.
- إدارة الألم بعد الجراحة: يتم وصف مسكنات الألم للتحكم في أي إزعاج بعد الجراحة.
-
العلاج الطبيعي المكثف:
يُعد أمراً حيوياً للتعافي الكامل.
-
المرحلة المبكرة (أسابيع قليلة بعد الجراحة):
- التركيز على حركات لطيفة لزيادة المرونة وتخفيف التيبس.
- المشي الخفيف لبناء القدرة على التحمل.
- تثقيف المريض حول كيفية الجلوس والوقوف والاستلقاء بأمان.
-
المرحلة المتوسطة (من 1 إلى 3 أشهر):
- تمارين تقوية عضلات الجذع الأساسية والظهر بشكل تدريجي.
- تمارين لتحسين التوازن والقوام.
- زيادة نطاق الحركة بأمان.
-
المرحلة المتأخرة (بعد 3 أشهر وحتى 6-12 شهرًا):
- برنامج تمارين منزلية متقدمة.
- العودة التدريجية إلى الأنشطة اليومية، وقد تشمل بعض الأنشطة الترفيهية أو الرياضية الخفيفة تحت إشراف.
- الاستمرار في تمارين التقوية والتمدد.
-
المرحلة المبكرة (أسابيع قليلة بعد الجراحة):
-
قيود النشاط:
- تجنب رفع الأثقال الثقيلة، والانحناء المفرط، والالتواء السريع لفترة طويلة بعد الجراحة، والتي يمكن أن تمتد لعدة أشهر حسب نوع الجراحة وتوصيات الدكتور هطيف.
- تجنب الأنشطة ذات التأثير العالي حتى يتم الشفاء التام.
-
التغذية الصحية:
- الحفاظ على نظام غذائي متوازن غني بالبروتين لدعم التئام العظام والعضلات.
- الكالسيوم وفيتامين د ضروريان لصحة العظام، خاصة إذا كانت هشاشة العظام هي السبب.
-
الوقاية من السقوط:
- بالنسبة للمرضى كبار السن، فإن الوقاية من السقوط أمر بالغ الأهمية. يشمل ذلك إزالة المخاطر المنزلية (مثل السجاد الفضفاض)، استخدام الإضاءة الكافية، وربما استخدام أدوات مساعدة على المشي عند الحاجة.
-
الدعم النفسي:
- التعامل مع الألم المزمن أو القيود البدنية قد يكون صعباً. الدعم النفسي، سواء من الأهل والأصدقاء أو من أخصائي، يمكن أن يكون مفيداً.
يؤكد الأستاذ الدكتور محمد هطيف على أن الالتزام الدقيق بخطة إعادة التأهيل، والمتابعة المنتظمة، والتواصل المستمر مع الفريق الطبي، هي مفاتيح النجاح في التعافي الكامل والعودة إلى حياة نشطة ومُرضية بعد الكسر الانضغاطي.
قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف
تتجلى الخبرة والمهارة والأمانة الطبية للأستاذ الدكتور محمد هطيف في قصص المرضى الذين استعادوا صحتهم وحياتهم الطبيعية بفضل رعايته الاستثنائية. هذه بعض من قصص النجاح التي تبرز التميز الذي يقدمه:
- قصة نجاح 1: السيدة فاطمة – استعادة القدرة على الحركة بعد ألم مزمن
كانت السيدة فاطمة (72 عاماً) تعاني من ألم شديد ومزمن في أسفل الظهر لعدة أشهر. كان الألم يجعل أبسط المهام اليومية، مثل الوقوف أو المشي، مهمة لا تطاق. بعد عدة زيارات لأطباء مختلفين لم يتمكنوا من تحديد السبب بشكل واضح، نصحتها إحدى قريباتها بزيارة الأستاذ الدكتور محمد هطيف.
عند زيارتها للدكتور هطيف، قام بإجراء فحص سريري دقيق وتاريخ مرضي شامل. اشتبه الدكتور في وجود كسر انضغاطي ناتج عن هشاشة العظام التي لم يتم تشخيصها مسبقاً. طلب الدكتور هطيف إجراء تصوير بالرنين المغناطيسي (MRI) ومسح لقياس كثافة العظام (DEXA Scan). كشفت النتائج عن كسر انضغاطي حديث في الفقرة القطنية الأولى (L1) وآخر قديم في الفقرة الصدرية الثانية عشرة (T12)، بالإضافة إلى حالة متقدمة من هشاشة العظام.
أوضح الدكتور هطيف للسيدة فاطمة الخيارات المتاحة، مركزاً على تقويم الفقرات (Kyphoplasty) للكسر الحديث، ومعالجة هشاشة العظام. شرح لها الإجراء بكل تفاصيله، مؤكداً على أن الهدف هو تخفيف الألم بشكل كبير واستعادة جزء من ارتفاع الفقرة. وافقت السيدة فاطمة على الإجراء.
أجرى الأستاذ الدكتور محمد هطيف عملية تقويم الفقرات بنجاح، مستخدماً أسلوبه الدقيق والمعقم. بعد ساعات قليلة من العملية، شعرت السيدة فاطمة بتحسن ملحوظ في الألم. وخلال فترة تعافيها، تابع الدكتور هطيف حالتها عن كثب، ووصف لها نظاماً علاجياً لهشاشة العظام وأحالتها إلى أخصائي العلاج الطبيعي.
اليوم، السيدة فاطمة تمشي بثقة، وتستمتع بوقتها مع أحفادها، وقد تخلصت من الألم المزمن. تقول: "لقد أعاد لي الدكتور هطيف حياتي. لم أكن أتصور أنني سأتمكن من التحرك بحرية مرة أخرى. إنه حقاً أفضل طبيب!"
- قصة نجاح 2: السيد أحمد – العودة للعمل بعد إصابة خطيرة
تعرض السيد أحمد (45 عاماً)، مهندس مدني، لحادث سقوط من ارتفاع أثناء العمل، مما أدى إلى إصابته بكسر انفجاري معقد في الفقرة الصدرية العاشرة (T10) مع ضغط جزئي على الحبل الشوكي، مما تسبب في ضعف وإحساس بالخدر في ساقيه. كانت حالته تتطلب تدخلاً جراحياً عاجلاً لمنع تفاقم الأعراض العصبية.
تم إحضار السيد أحمد إلى عيادة الأستاذ الدكتور محمد هطيف. بعد تقييم سريع وشامل باستخدام الأشعة المقطعية (CT Scan) والرنين المغناطيسي (MRI)، قرر الدكتور هطيف ضرورة إجراء جراحة تثبيت العمود الفقري لإزالة الضغط عن الحبل الشوكي وتثبيت الفقرات المصابة. شرح الدكتور هطيف للسيد أحمد وعائلته خطورة الحالة، وضرورة الجراحة الفورية، وكيف ستُجرى العملية باستخدام تقنية الجراحة المجهرية المتقدمة لتقليل التوغل وتحسين نتائج الشفاء.
أجرى الأستاذ الدكتور محمد هطيف العملية بنجاح باهر. باستخدام الجراحة المجهرية، تمكن من إزالة الشظايا العظمية الضاغطة على الحبل الشوكي وتثبيت الفقرات باستخدام قضبان ومسامير معدنية بدقة متناهية. بعد الجراحة، بدأ السيد أحمد برنامج إعادة تأهيل مكثف تحت إشراف فريق العلاج الطبيعي، وبتوجيه مستمر من الدكتور هطيف.
في غضون بضعة أشهر، استعاد السيد أحمد قوته في ساقيه بشكل ملحوظ، واختفت أعراض الخدر تقريباً. لقد تمكن من العودة إلى عمله تدريجياً، وعاد لممارسة أنشطته اليومية بشكل كامل. يعبر السيد أحمد عن امتنانه العميق للدكتور هطيف: "بفضل الله ثم بمهارة الدكتور هطيف، لم أفقد القدرة على المشي أو العمل. لقد استخدم أحدث التقنيات وأنقذ مستقبلي. إنه جراح لا مثيل له."
تؤكد هذه القصص الواقعية الدور الحيوي الذي يلعبه الأستاذ الدكتور محمد هطيف في حياة مرضاه، مقدماً لهم الأمل والشفاء من خلال خبرته العميقة والتزامه الذي لا يتزعزع بأعلى معايير الرعاية الطبية.
الأسئلة الشائعة حول الكسر الانضغاطي في العمود الفقري (FAQs)
-
س1: هل يمكن للكسر الانضغاطي أن يُشفى من تلقاء نفسه؟
ج1: نعم، يمكن لبعض الكسور الانضغاطية المستقرة، خاصة تلك الناتجة عن هشاشة العظام والخفيفة، أن تلتئم من تلقاء نفسها مع الراحة والعلاج التحفظي المناسب (مثل مسكنات الألم والدعامات). ومع ذلك، قد يستغرق الأمر عدة أشهر، وقد يبقى بعض الألم أو فقدان الارتفاع. التدخل الطبي ضروري لتقييم مدى الكسر، وتخفيف الألم، ومنع المزيد من المضاعفات. -
س2: ما هي المدة الزمنية المتوقعة للتعافي من الكسر الانضغاطي؟
ج2: تختلف مدة التعافي بشكل كبير اعتماداً على شدة الكسر، طريقة العلاج (تحفظي أم جراحي)، والحالة الصحية العامة للمريض. - للعلاج التحفظي: قد تستغرق فترة التعافي من 8 إلى 12 أسبوعاً، ولكن الألم قد يستمر لفترة أطول.
- بعد رأب أو تقويم الفقرات: عادة ما يشعر المرضى بتحسن كبير في الألم خلال أيام قليلة، ويمكنهم العودة إلى الأنشطة الخفيفة بسرعة. التعافي الكامل يستغرق بضعة أسابيع.
-
بعد جراحة تثبيت العمود الفقري: تكون فترة التعافي أطول بكثير، وقد تمتد من 6 أشهر إلى سنة أو أكثر، مع الحاجة إلى إعادة تأهيل مكثفة.
يؤكد الأستاذ الدكتور محمد هطيف على أن الالتزام بخطة العلاج وإعادة التأهيل هو المفتاح لتسريع الشفاء. -
س3: هل يمكنني ممارسة الرياضة بعد الكسر الانضغاطي؟
ج3: تعتمد إمكانية ممارسة الرياضة على نوع الكسر وطريقة العلاج ومرحلة التعافي. بشكل عام، بعد الشفاء الأولي وتخفيف الألم، يُنصح بالبدء بتمارين خفيفة تحت إشراف العلاج الطبيعي (مثل المشي، السباحة). يجب تجنب الأنشطة عالية التأثير أو التي تتضمن التواء شديد أو رفع أثقال حتى يسمح الطبيب بذلك. يضع الأستاذ الدكتور محمد هطيف خطة عودة تدريجية للنشاط بناءً على حالة كل مريض. -
س4: ما هي مخاطر جراحة رأب أو تقويم الفقرات؟
ج4: تعتبر جراحتا رأب وتقويم الفقرات آمنتين نسبياً، ولكن مثل أي إجراء جراحي، تحملان بعض المخاطر، وإن كانت نادرة. تشمل المخاطر المحتملة: - تسرب الأسمنت العظمي خارج الفقرة (مما قد يضغط على الأعصاب أو الحبل الشوكي).
- العدوى.
- النزيف.
- الحساسية لمواد التخدير.
-
كسور جديدة في الفقرات المجاورة (خاصة إذا لم يتم علاج هشاشة العظام).
يناقش الأستاذ الدكتور محمد هطيف هذه المخاطر بعناية مع المريض قبل أي إجراء. -
س5: كيف يمكن الوقاية من الكسور الانضغاطية؟
ج5: الوقاية هي المفتاح، خاصة إذا كنت معرضاً لخطر الإصابة بهشاشة العظام: - النظام الغذائي: تناول الأطعمة الغنية بالكالسيوم وفيتامين د.
- مكملات غذائية: قد يوصي الطبيب بمكملات الكالسيوم وفيتامين د.
- ممارسة الرياضة بانتظام: تمارين تحمل الوزن لتقوية العظام (مثل المشي، الرقص، رفع الأثقال الخفيفة).
- علاج هشاشة العظام: الالتزام بالعلاج الموصوف لمنع تدهور العظام.
- تجنب التدخين والإفراط في الكحول.
- الوقاية من السقوط: إزالة العوائق المنزلية، استخدام إضاءة كافية، الحذر عند صعود ونزول السلالم.
-
استشارة الأستاذ الدكتور محمد هطيف للفحص الدوري وتقييم المخاطر.
-
س6: هل الكسر الانضغاطي يؤثر على الحياة الجنسية؟
ج6: قد يؤثر الألم وعدم الراحة والقيود الحركية الناتجة عن الكسر الانضغاطي على الحياة الجنسية بشكل مؤقت. بعد التعافي وتخفيف الألم، يمكن لمعظم المرضى استئناف نشاطهم الجنسي. من المهم التواصل بصراحة مع شريك الحياة ومع الطبيب حول أي مخاوف أو تحديات. -
س7: ما الفرق بين رأب الفقرات وتقويم الفقرات؟
ج7: كلاهما إجراءات قليلة التوغل لحقن الأسمنت العظمي في الفقرة المكسورة: - رأب الفقرات (Vertebroplasty): يتم حقن الأسمنت مباشرة في الفقرة المكسورة لتثبيتها وتخفيف الألم، ولكنها لا تستعيد ارتفاع الفقرة المفقود.
-
تقويم الفقرات (Kyphoplasty): يتم إدخال بالون وتضخيمه داخل الفقرة لإنشاء فراغ واستعادة جزء من ارتفاع الفقرة قبل حقن الأسمنت. هذا يمكن أن يساعد في تحسين القوام وتقليل التقوس.
الأستاذ الدكتور محمد هطيف يحدد الأنسب لكل حالة بعد التقييم الدقيق. -
س8: متى يجب علي زيارة الطبيب بعد الإصابة؟
ج8: يجب عليك زيارة الطبيب فوراً إذا: - شعرت بألم مفاجئ وشديد في الظهر بعد سقوط أو إصابة، أو حتى دون سبب واضح، خاصة إذا كنت تعاني من هشاشة العظام.
- لاحظت أي خدر أو ضعف في الأطراف.
- واجهت صعوبة في التحكم في وظائف المثانة أو الأمعاء.
-
تغير في قوام جسمك أو لاحظت فقداناً في الطول.
التشخيص المبكر والعلاج الفوري، خاصة مع خبير مثل الأستاذ الدكتور محمد هطيف، يمكن أن يحدث فرقاً كبيراً في نتائج التعافي. -
س9: هل الكسر الانضغاطي يمكن أن يؤدي إلى الشلل؟
ج9: نادراً ما يؤدي الكسر الانضغاطي البسيط إلى الشلل. ومع ذلك، في حالات الكسور الانفجارية الشديدة أو عندما تندفع شظايا عظمية إلى القناة الشوكية وتضغط على الحبل الشوكي أو الأعصاب الشوكية، يمكن أن تتطور أعراض عصبية خطيرة مثل الضعف الشديد أو الشلل الجزئي أو الكامل. هذا يتطلب تدخلاً جراحياً طارئاً. -
س10: ما هي أهمية متابعة هشاشة العظام؟
ج10: إذا كان الكسر الانضغاطي ناتجاً عن هشاشة العظام، فإن علاجها ومتابعتها أمر حيوي لمنع كسور مستقبلية. يمكن أن يؤدي الكسر الانضغاطي الأول إلى زيادة خطر الإصابة بكسور أخرى بنسبة تصل إلى خمسة أضعاف. يوصي الأستاذ الدكتور محمد هطيف بوضع خطة علاجية طويلة الأمد لهشاشة العظام تتضمن الأدوية والتغذية ونمط الحياة.
مقارنة بين العلاج التحفظي والجراحي للكسور الانضغاطية
| الميزة/العامل | العلاج التحفظي (Conservative Treatment) | العلاج الجراحي (Surgical Treatment) |
|---|---|---|
| التعريف | إدارة الحالة بدون جراحة، باستخدام الأدوية، الراحة، العلاج الطبيعي، والدعامات. | إجراءات جراحية مثل رأب الفقرات، تقويم الفقرات، أو تثبيت العمود الفقري. |
| دواعي الاستعمال |
- كسور مستقرة (لا يوجد ضغط عصبي).
- ألم يمكن التحكم فيه بالمسكنات. - المريض لا يرغب بالجراحة أو غير مناسب لها. |
- ألم شديد ومزمن لا يستجيب للعلاج التحفظي.
- كسور غير مستقرة. - وجود ضغط على الحبل الشوكي/الأعصاب (أعراض عصبية). - تشوه كبير في العمود الفقري. |
| الإيجابيات |
- غير توغلي.
- تجنب مخاطر الجراحة والتخدير. - تكلفة أقل. |
- تخفيف سريع وفعال للألم (خاصة رأب/تقويم الفقرات).
- تثبيت فوري للفقرة. - قد يستعيد ارتفاع الفقرة (تقويم الفقرات). - منع تفاقم الأعراض العصبية (جراحة التثبيت). |
| السلبيات |
- قد يستغرق التعافي وقتاً أطول.
- قد لا يزول الألم بشكل كامل. - لا يستعيد ارتفاع الفقرة. - خطر حدوث المزيد من الكسور في المستقبل دون علاج السبب. |
- مخاطر جراحية (عدوى، نزيف، تسرب الأسمنت، ضرر عصبي).
- تكلفة أعلى. - فترة تعافٍ أطول (خاصة جراحة التثبيت). - قد يتطلب إعادة تأهيل مكثفة. |
| مدة التعافي | أسابيع إلى أشهر، مع تحسن تدريجي. |
- رأب/تقويم الفقرات: أيام إلى أسابيع.
- جراحة التثبيت: عدة أشهر إلى سنة أو أكثر. |
| تخفيف الألم | تدريجي وقد لا يكون كاملاً. | سريع وفعال، خاصة في رأب/تقويم الفقرات. |
| تحسين القوام | محدود أو معدوم. | قد يتحسن (خاصة مع تقويم الفقرات أو جراحة التثبيت). |
| المتابعة | ضرورية لتقييم التقدم وعلاج السبب الكامن (مثل هشاشة العظام). | ضرورية لتقييم الشفاء، وإعادة التأهيل، وعلاج السبب الكامن. |
الخلاصة
يُعد الكسر الانضغاطي في العمود الفقري حالة مؤلمة قد تؤثر بشكل كبير على جودة الحياة، لكن مع التشخيص الدقيق والعلاج المناسب، يمكن استعادة القدرة على الحركة وتخفيف الألم. سواء كان السبب هشاشة العظام، أو إصابة، أو حالة أخرى، فإن فهم الحالة بعمق واختيار الخيار العلاجي الأمثل هو أمر بالغ الأهمية.
تُقدم هذه الصفحة دليلاً شاملاً حول الكسر الانضغاطي، من أسبابه وأعراضه وصولاً إلى أحدث خيارات العلاج وإعادة التأهيل. وللحصول على أفضل رعاية ممكنة، نوصي بشدة باستشارة الأستاذ الدكتور محمد هطيف، الأستاذ بجامعة صنعاء واستشاري جراحة العظام والعمود الفقري والمفاصل والكتف. بخبرته التي تتجاوز العقدين، واستخدامه للتقنيات الحديثة مثل الجراحة المجهرية، والتزامه بأقصى درجات الأمانة الطبية، يضمن الدكتور هطيف حصولك على أعلى مستويات التشخيص والعلاج والرعاية المخصصة لحالتك. لا تدع الألم يقيد حياتك؛ تواصل مع الخبير الأول في جراحات العمود الفقري بصنعاء لتبدأ رحلتك نحو التعافي.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك


