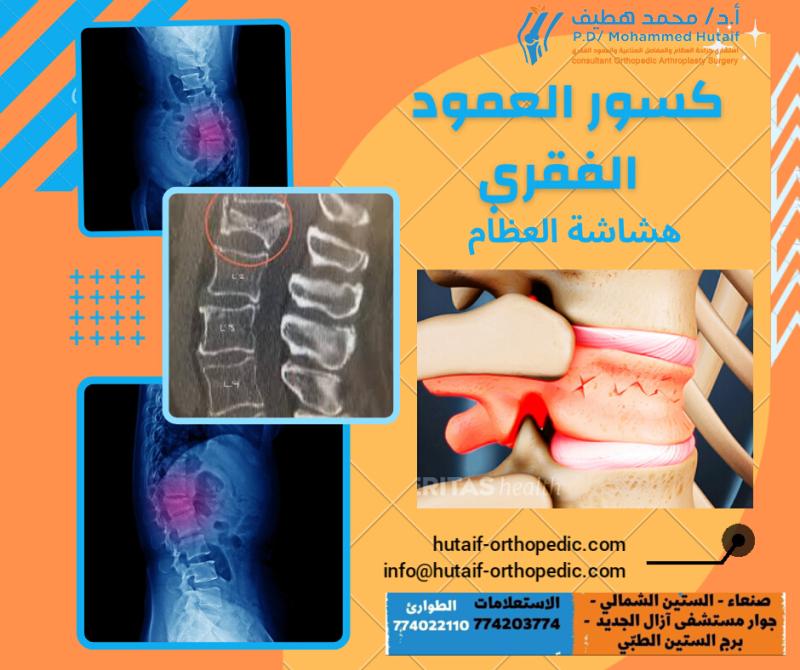
جراحات العمود الفقري في صنعاء: حلول متقدمة للانحلال، الإصابات، والتشوهات مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
جراحات العمود الفقري تعالج مجموعة واسعة من الحالات، من الانحلال الغضروفي إلى إصابات الحوادث والتشوهات الخلقية أو المكتسبة. تهدف هذه التدخلات إلى تخفيف الألم، استعادة الوظيفة، وتحسين جودة حياة المريض، وتتطلب تشخيصًا دقيقًا وخطة علاج مخصصة يقدمها خبراء مثل الأستاذ الدكتور محمد هطيف في صنعاء.
الخلاصة الطبية: جراحات العمود الفقري تعالج مجموعة واسعة من الحالات، من الانحلال الغضروفي إلى إصابات الحوادث والتشوهات الخلقية أو المكتسبة. تهدف هذه التدخلات إلى تخفيف الألم، استعادة الوظيفة، وتحسين جودة حياة المريض، وتتطلب تشخيصًا دقيقًا وخطة علاج مخصصة يقدمها خبراء مثل الأستاذ الدكتور محمد هطيف في صنعاء.
1. مقدمة شاملة حول جراحات العمود الفقري: الانحلال، الإصابات، والتشوهات
يُعد العمود الفقري محور الجسم ومركزه، فهو ليس مجرد دعامة هيكلية فحسب، بل هو أيضًا درع واقٍ للحبل الشوكي والأعصاب الحيوية التي تتحكم في حركة وإحساس جميع أجزاء الجسم. عندما يتعرض هذا الهيكل المعقد لأي خلل، سواء كان ناتجًا عن عملية انحلال طبيعية مع التقدم في العمر، أو إصابة مفاجئة نتيجة حادث، أو تشوه خلقي أو مكتسب، فإن ذلك يمكن أن يؤدي إلى آلام مبرحة، قيود في الحركة، وفي بعض الحالات الشديدة، فقدان دائم للوظيفة العصبية. هنا تبرز أهمية جراحات العمود الفقري كحل طبي متقدم وضروري لاستعادة الصحة والوظيفة. هذه الجراحات ليست مجرد إجراءات روتينية، بل هي تدخلات دقيقة تتطلب خبرة عالية وتكنولوجيا متطورة لضمان أفضل النتائج الممكنة للمرضى.
تتعدد الأسباب التي قد تستدعي التدخل الجراحي في العمود الفقري، وتشمل بشكل أساسي ثلاث فئات رئيسية: الحالات الانحلالية، الإصابات الرضحية، والتشوهات. الحالات الانحلالية هي تلك التي تحدث نتيجة تآكل وتدهور الأنسجة مع مرور الوقت، مثل الانزلاق الغضروفي، تضيق القناة الشوكية، والتهاب المفاصل الفقارية. هذه الحالات غالبًا ما تتطور ببطء وتتسبب في ضغط على الأعصاب، مما يؤدي إلى الألم والخدر والضعف. أما الإصابات الرضحية، فهي نتيجة حوادث مفاجئة مثل السقوط، حوادث السيارات، أو الإصابات الرياضية، والتي قد تؤدي إلى كسور في الفقرات، خلع، أو إصابة مباشرة للحبل الشوكي، وتتطلب غالبًا تدخلًا جراحيًا عاجلاً لتثبيت العمود الفقري ومنع المزيد من الضرر. وأخيرًا، تشوهات العمود الفقري، مثل الجنف (انحناء جانبي)، الحداب (انحناء أمامي مفرط)، أو القعس (انحناء خلفي مفرط)، والتي قد تكون خلقية (موجودة منذ الولادة) أو مكتسبة (تتطور لاحقًا في الحياة)، وتؤثر بشكل كبير على وضعية الجسم ووظيفته، وقد تسبب آلامًا مزمنة ومشاكل في التنفس أو القلب في الحالات الشديدة.
إن التشخيص المبكر والدقيق لهذه الحالات يلعب دورًا حاسمًا في تحديد خطة العلاج الأنسب وتحقيق أفضل النتائج. فكلما تم اكتشاف المشكلة مبكرًا، زادت فرص العلاج التحفظي (غير الجراحي) ونجاحه، وقلت الحاجة إلى التدخلات الجراحية المعقدة. وحتى في الحالات التي تتطلب الجراحة، فإن التشخيص المبكر يسمح بالتخطيط الجيد للإجراء ويقلل من مخاطر المضاعفات. في مدينة صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع أول في مجال جراحات العمود الفقري، حيث يمتلك خبرة واسعة ومعرفة عميقة بأحدث التقنيات الجراحية والتشخيصية. إن التزامه بتقديم رعاية صحية عالية الجودة، وتفانيه في مساعدة المرضى على استعادة حياتهم الطبيعية، يجعله الخيار الأمثل لمن يبحث عن حلول فعالة وموثوقة لمشاكل العمود الفقري المعقدة. إن فهم هذه المشاكل والخيارات العلاجية المتاحة هو الخطوة الأولى نحو التعافي، وهذا ما نسعى لتوضيحه بالتفصيل في هذا الدليل الشامل.
2. التشريح المبسط لفهم المشكلة
لفهم طبيعة أمراض العمود الفقري وكيفية علاجها، من الضروري أن نلقي نظرة مبسطة على تشريح هذا الهيكل المعقد. العمود الفقري ليس مجرد عظم واحد، بل هو سلسلة من 33 فقرة عظمية مرتبة فوق بعضها البعض، تمتد من قاعدة الجمجمة حتى عظم العصعص. هذه الفقرات مقسمة إلى مناطق رئيسية: الفقرات العنقية (الرقبة)، الفقرات الصدرية (منتصف الظهر)، الفقرات القطنية (أسفل الظهر)، الفقرات العجزية (ملتحمة في عظم العجز)، والفقرات العصعصية (ملتحمة في عظم العصعص). كل منطقة لها خصائصها ووظائفها الفريدة، ولكنها تعمل معًا لتوفير الدعم، المرونة، وحماية الحبل الشوكي.
بين كل فقرتين (باستثناء العجز والعصعص)، توجد وسائد مرنة تُعرف باسم "الأقراص الفقرية" أو "الغضاريف". هذه الأقراص تعمل كممتص للصدمات، مما يسمح للعمود الفقري بالتحرك والانحناء دون احتكاك العظام ببعضها البعض. يتكون القرص الفقري من جزء خارجي صلب ومرن يسمى "الحلقة الليفية" وجزء داخلي هلامي ناعم يسمى "النواة اللبية". عندما تتلف هذه الأقراص بسبب التقدم في العمر، الإصابة، أو الضغط المفرط، يمكن أن تبرز النواة اللبية أو تتمزق الحلقة الليفية، مما يؤدي إلى ما يُعرف بالانزلاق الغضروفي، الذي يضغط بدوره على الأعصاب المجاورة.
يمر الحبل الشوكي، وهو امتداد للجهاز العصبي المركزي، عبر قناة عظمية داخل العمود الفقري تُسمى "القناة الشوكية". من الحبل الشوكي، تتفرع الأعصاب الشوكية من خلال فتحات صغيرة بين الفقرات تُسمى "الثقوب العصبية" لتصل إلى جميع أجزاء الجسم، ناقلة الإشارات الحسية والحركية. أي ضغط على الحبل الشوكي نفسه أو على هذه الأعصاب المتفرعة يمكن أن يسبب الألم، الخدر، الضعف، أو حتى الشلل في المناطق التي تغذيها تلك الأعصاب. بالإضافة إلى الفقرات والأقراص، يدعم العمود الفقري شبكة معقدة من الأربطة والعضلات والأوتار. الأربطة هي أنسجة ضامة قوية تربط العظام ببعضها البعض وتوفر الاستقرار، بينما العضلات والأوتار هي المسؤولة عن الحركة والدعم. أي ضعف أو إصابة في هذه الأنسجة الرخوة يمكن أن يؤثر على استقرار العمود الفقري ووظيفته. إن فهم هذه المكونات الأساسية يساعد المرضى على استيعاب سبب آلامهم وأهمية التدخلات العلاجية، سواء كانت تحفظية أو جراحية، التي تهدف إلى استعادة التوازن والوظيفة الطبيعية لهذا الهيكل الحيوي.
3. الأسباب وعوامل الخطر
تتعدد الأسباب وعوامل الخطر التي تؤدي إلى مشاكل العمود الفقري التي قد تتطلب التدخل الجراحي، ويمكن تصنيفها ضمن الفئات الرئيسية الثلاث التي ذكرناها: الحالات الانحلالية، الإصابات الرضحية، والتشوهات. فهم هذه العوامل يساعد في الوقاية والتشخيص المبكر.
أولاً: الأسباب وعوامل الخطر للحالات الانحلالية:
تُعد الحالات الانحلالية هي الأكثر شيوعًا وتتطور عادةً مع التقدم في العمر نتيجة التآكل الطبيعي للأنسجة.
1.
الشيخوخة الطبيعية:
مع التقدم في العمر، تفقد الأقراص الفقرية محتواها المائي ومرونتها، وتصبح أكثر عرضة للتلف والتمزق. كما تتآكل الغضاريف في المفاصل الفقرية، مما يؤدي إلى التهاب المفاصل وتكون النتوءات العظمية (Osteophytes) التي قد تضيق القناة الشوكية أو الثقوب العصبية.
2.
الوراثة:
قد يكون لدى بعض الأشخاص استعداد وراثي لتطور أمراض العمود الفقري الانحلالية، مثل ضعف بنية الأقراص أو ميل لتضيق القناة الشوكية.
3.
نمط الحياة المستقر:
قلة النشاط البدني تضعف عضلات الظهر والبطن التي تدعم العمود الفقري، مما يزيد من الضغط على الفقرات والأقراص ويجعلها أكثر عرضة للإصابة والتدهور.
4.
السمنة وزيادة الوزن:
الوزن الزائد يضع حملاً إضافيًا كبيرًا على العمود الفقري، خاصة في منطقة أسفل الظهر، مما يسرع من تآكل الأقراص والمفاصل ويزيد من خطر الانزلاق الغضروفي وتضيق القناة الشوكية.
5.
المهن التي تتطلب جهدًا بدنيًا:
الأعمال التي تتضمن رفع الأثقال بشكل متكرر، الانحناء، الالتواء، أو الاهتزازات المستمرة (مثل سائقي الشاحنات) تزيد من الضغط على العمود الفقري وتسرع من تدهور الأقراص والمفاصل.
6.
التدخين:
يؤثر التدخين سلبًا على الدورة الدموية في الأقراص الفقرية، مما يقلل من إمدادها بالمغذيات ويجعلها أكثر عرضة للجفاف والتلف والتمزق. كما أنه يقلل من كثافة العظام ويزيد من خطر هشاشة العظام.
7.
الإصابات السابقة:
قد تؤدي الإصابات الطفيفة أو المتكررة في العمود الفقري إلى تسريع عملية الانحلال في المنطقة المصابة.
ثانياً: الأسباب وعوامل الخطر للإصابات الرضحية:
تحدث هذه الإصابات نتيجة قوة خارجية مفاجئة ومفرطة تتجاوز قدرة تحمل العمود الفقري.
1.
حوادث السيارات:
تُعد من الأسباب الرئيسية لإصابات العمود الفقري، خاصة حوادث الاصطدام عالية السرعة التي تسبب كسورًا، خلعًا، أو إصابات للحبل الشوكي.
2.
السقوط من ارتفاع:
السقوط من السلالم، من الأسطح المرتفعة، أو حتى السقوط البسيط لدى كبار السن المصابين بهشاشة العظام يمكن أن يؤدي إلى كسور في الفقرات.
3.
الإصابات الرياضية:
الرياضات عالية التأثير مثل كرة القدم، الجمباز، ركوب الخيل، أو الغوص في المياه الضحلة يمكن أن تسبب إصابات خطيرة في العمود الفقري.
4.
أعمال العنف:
الطلقات النارية، الطعنات، أو الاعتداءات الجسدية يمكن أن تؤدي إلى إصابات مباشرة للعمود الفقري والحبل الشوكي.
5.
هشاشة العظام:
تجعل العظام هشة وضعيفة، مما يزيد من خطر كسور الانضغاط في الفقرات حتى مع إصابات طفيفة أو حركات يومية بسيطة.
ثالثاً: الأسباب وعوامل الخطر للتشوهات:
تشوهات العمود الفقري يمكن أن تكون موجودة منذ الولادة أو تتطور لاحقًا في الحياة.
1.
الجنف مجهول السبب:
هو النوع الأكثر شيوعًا من الجنف، ويظهر عادةً في فترة المراهقة دون سبب واضح، ويعتقد أن العوامل الوراثية تلعب دورًا فيه.
2.
الجنف الخلقي:
يحدث نتيجة لتشوهات في نمو الفقرات أثناء التطور الجنيني، مثل تكون فقرات غير مكتملة أو فقرات ملتحمة.
3.
الجنف العصبي العضلي:
ينجم عن حالات تؤثر على الأعصاب والعضلات، مثل الشلل الدماغي، ضمور العضلات، أو السنسنة المشقوقة، مما يؤدي إلى ضعف في عضلات الظهر وعدم القدرة على دعم العمود الفقري بشكل صحيح.
4.
الحداب الخلقي:
يحدث نتيجة لتشوهات في نمو الفقرات، مما يؤدي إلى انحناء مفرط في الجزء العلوي من الظهر.
5.
الحداب الوضعي:
غالبًا ما يكون نتيجة لضعف عضلات الظهر وسوء الوضعية، ولكنه قد يتطور إلى تشوه هيكلي إذا لم يتم تصحيحه.
6.
الحداب ما بعد الصدمة:
يمكن أن يحدث بعد كسور في الفقرات لا تلتئم بشكل صحيح، مما يؤدي إلى تشوه في العمود الفقري.
7.
الأورام والالتهابات:
يمكن أن تؤثر الأورام التي تنمو في العمود الفقري أو الالتهابات المزمنة على بنية الفقرات وتؤدي إلى تشوهات.
إن فهم هذه العوامل المتنوعة يساعد الأستاذ الدكتور محمد هطيف وفريقه الطبي في صنعاء على تقييم كل حالة بشكل فردي ووضع خطة علاجية شاملة تأخذ في الاعتبار جميع الجوانب المؤثرة على صحة العمود الفقري للمريض.
| عوامل الخطر القابلة للتعديل | عوامل الخطر غير القابلة للتعديل |
|---|---|
| نمط الحياة المستقر (قلة النشاط البدني) | التقدم في العمر (الشيخوخة الطبيعية) |
| السمنة وزيادة الوزن | الاستعداد الوراثي (لتدهور الأقراص، تضيق القناة، الجنف مجهول السبب) |
| التدخين | الجنس (بعض الحالات أكثر شيوعًا في جنس معين) |
| المهن التي تتطلب جهدًا بدنيًا أو وضعيات خاطئة متكررة | التشوهات الخلقية (مثل الجنف الخلقي، الحداب الخلقي) |
| سوء الوضعية (الجلوس أو الوقوف بشكل خاطئ) | بعض الأمراض المزمنة (مثل هشاشة العظام، التهاب المفاصل الروماتويدي) |
| سوء التغذية (نقص الكالسيوم وفيتامين د) | الإصابات السابقة التي تركت آثارًا دائمة |
| عدم استخدام تقنيات الرفع الصحيحة |
4. الأعراض والعلامات التحذيرية
تتنوع الأعراض والعلامات التحذيرية لمشاكل العمود الفقري بشكل كبير، وتعتمد على طبيعة المشكلة وموقعها وشدتها. من المهم جدًا الانتباه لهذه العلامات، حيث أن التشخيص المبكر يمكن أن يمنع تفاقم الحالة ويحسن من فرص العلاج. في كثير من الأحيان، تبدأ الأعراض بشكل خفيف وتتطور تدريجيًا، ولكن في حالات الإصابات الرضحية، قد تظهر الأعراض بشكل مفاجئ وشديد.
1. الألم:
*
ألم الظهر أو الرقبة:
هذا هو العرض الأكثر شيوعًا. قد يكون الألم حادًا أو مزمنًا، خفيفًا أو شديدًا. يمكن أن يكون موضعيًا في منطقة معينة من العمود الفقري، أو ينتشر إلى مناطق أخرى. على سبيل المثال، قد يشعر المريض بألم في أسفل الظهر يزداد سوءًا عند الوقوف لفترات طويلة أو عند رفع الأشياء، أو ألم في الرقبة يزداد مع حركة الرأس.
*
الألم المنتشر (الألم العصبي):
إذا كان هناك ضغط على الأعصاب، فقد ينتشر الألم إلى الأطراف. في حالة الانزلاق الغضروفي القطني، قد ينتشر الألم من أسفل الظهر إلى الأرداف، الفخذين، الساقين، وحتى القدمين (عرق النسا). أما في حالة الانزلاق الغضروفي العنقي، فقد ينتشر الألم من الرقبة إلى الكتفين، الذراعين، واليدين. هذا الألم غالبًا ما يوصف بأنه حارق، لاذع، أو كهربائي.
2. الخدر والتنميل (فقدان الإحساس):
* يحدث الخدر والتنميل عندما تتعرض الأعصاب للضغط أو التلف. قد يشعر المريض بتنميل أو "دبابيس وإبر" في مناطق معينة من الجسم، مثل اليدين، الأصابع، الساقين، أو القدمين. هذا العرض يمكن أن يؤثر بشكل كبير على الأنشطة اليومية، مثل الإمساك بالأشياء أو المشي.
3. الضعف العضلي:
* إذا كانت الأعصاب المسؤولة عن التحكم في العضلات متأثرة، فقد يلاحظ المريض ضعفًا في العضلات. على سبيل المثال، قد يجد صعوبة في رفع قدمه (سقوط القدم)، أو ضعفًا في قبضة اليد، أو صعوبة في المشي أو الوقوف. هذا الضعف يمكن أن يؤدي إلى التعثر والسقوط المتكرر.
4. صعوبة في الحركة والمرونة:
* قد يلاحظ المريض تصلبًا في الظهر أو الرقبة، مما يحد من نطاق حركته. قد يجد صعوبة في الانحناء، الالتواء، أو تدوير الرأس. هذا التصلب غالبًا ما يكون أسوأ في الصباح أو بعد فترات طويلة من الجلوس أو الوقوف.
5. تشوهات مرئية في العمود الفقري:
* في حالات الجنف أو الحداب الشديد، قد تكون هناك تشوهات واضحة في العمود الفقري يمكن رؤيتها بالعين المجردة. قد يلاحظ الأهل انحناءً جانبيًا في ظهر الطفل (الجنف)، أو كتفًا أعلى من الآخر، أو عدم تناسق في الوركين. في حالات الحداب، قد يظهر انحناء مفرط في الجزء العلوي من الظهر (حدبة). هذه التشوهات قد تتطور ببطء وتصبح أكثر وضوحًا مع مرور الوقت.
6. مشاكل في التحكم في المثانة والأمعاء (علامة حمراء):
* هذه علامة تحذيرية خطيرة جدًا وتتطلب رعاية طبية طارئة. إذا كان هناك ضغط شديد على الحبل الشوكي أو الأعصاب في منطقة ذيل الفرس (Cauda Equina) في أسفل العمود الفقري، فقد يفقد المريض القدرة على التحكم في المثانة (سلس البول أو احتباس البول) أو الأمعاء (سلس البراز). قد يصاحب ذلك خدر في منطقة العجان (منطقة السرج). هذه الحالة تُعرف بمتلازمة ذيل الفرس وتتطلب تدخلًا جراحيًا فوريًا لمنع الضرر العصبي الدائم.
7. صعوبة في المشي والتوازن:
* قد يواجه المريض صعوبة في الحفاظ على توازنه، أو قد يلاحظ تغييرًا في طريقة مشيه (المشية). هذا يمكن أن يكون نتيجة لضعف العضلات، أو فقدان الإحساس، أو مشاكل في التنسيق بسبب الضغط على الحبل الشوكي.
8. الصداع أو الدوخة:
* في حالات مشاكل العمود الفقري العنقي (الرقبة)، قد يعاني المريض من صداع مزمن، دوخة، أو طنين في الأذنين، خاصة إذا كان هناك ضغط على الأعصاب أو الأوعية الدموية التي تغذي الرأس.
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كانت شديدة، تتفاقم، أو تؤثر على جودة حياتك، فمن الضروري استشارة طبيب متخصص في العمود الفقري. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف خبرته الواسعة في تقييم هذه الأعراض وتشخيصها بدقة، مما يضمن حصولك على الرعاية المناسبة في الوقت المناسب.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لمشاكل العمود الفقري على مزيج من التقييم السريري الشامل والفحوصات التصويرية المتقدمة. الهدف هو تحديد السبب الجذري للأعراض، موقع المشكلة، ومدى تأثيرها على الهياكل العصبية. الأستاذ الدكتور محمد هطيف في صنعاء يتبع منهجية دقيقة لضمان تشخيص شامل وموثوق.
1. التاريخ الطبي والفحص السريري:
*
التاريخ الطبي:
يبدأ التشخيص بأخذ تاريخ طبي مفصل من المريض. يسأل الطبيب عن طبيعة الألم (متى بدأ، شدته، ما الذي يزيده أو يخففه)، الأعراض الأخرى المصاحبة (مثل الخدر، الضعف، مشاكل المثانة/الأمعاء)، التاريخ المرضي السابق، الأدوية التي يتناولها المريض، نمط حياته، ومهنته. هذه المعلومات حيوية لتكوين صورة أولية عن الحالة.
*
الفحص البدني والعصبي:
يقوم الطبيب بإجراء فحص شامل للعمود الفقري، بما في ذلك:
*
تقييم الوضعية والحركة:
ملاحظة كيفية وقوف المريض، مشيته، وقدرته على الانحناء والالتواء.
*
جس العمود الفقري:
لتحديد مناطق الألم أو التصلب.
*
تقييم القوة العضلية:
اختبار قوة عضلات الأطراف لتحديد ما إذا كان هناك ضعف عصبي.
*
اختبار ردود الأفعال (المنعكسات):
فحص المنعكسات الوترية العميقة (مثل منعكس الركبة والكاحل) لتقييم سلامة المسارات العصبية.
*
اختبار الإحساس:
فحص قدرة المريض على الشعور باللمس، الألم، والحرارة في مناطق مختلفة من الجسم.
*
اختبارات خاصة:
مثل اختبار رفع الساق المستقيمة (Straight Leg Raise Test) لتحديد وجود ضغط على العصب الوركي.
2. الفحوصات التصويرية:
تُعد الفحوصات التصويرية أدوات لا غنى عنها لتأكيد التشخيص وتحديد مدى الضرر.
*
الأشعة السينية (X-rays):
هي أول فحص تصويري يتم إجراؤه عادةً. تُظهر الأشعة السينية العظام بوضوح ويمكنها الكشف عن:
*
الكسور:
في الفقرات.
*
التشوهات:
مثل الجنف أو الحداب.
*
تغيرات انحلالية:
مثل تضيق المسافات بين الفقرات (مما يشير إلى تآكل القرص)، وتكون النتوءات العظمية.
*
عدم استقرار العمود الفقري:
من خلال صور الأشعة السينية الديناميكية (في وضعيات الانحناء للأمام والخلف).
* على الرغم من أنها لا تُظهر الأنسجة الرخوة (الأقراص، الأعصاب، الحبل الشوكي)، إلا أنها توفر معلومات قيمة عن بنية العظام.
-
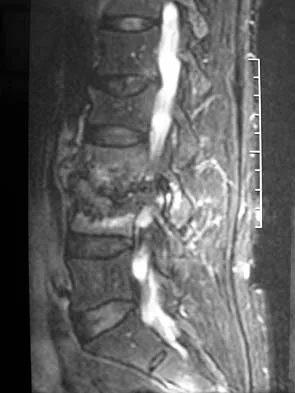
التصوير بالرنين المغناطيسي (MRI): يُعتبر التصوير بالرنين المغناطيسي المعيار الذهبي لتصوير العمود الفقري، خاصة عندما تكون هناك أعراض عصبية. يستخدم موجات الراديو ومجالًا مغناطيسيًا قويًا لإنشاء صور مفصلة للغاية للأنسجة الرخوة والعظام. يمكنه الكشف عن:
- الانزلاق الغضروفي: وتحديد مدى بروز القرص وتأثيره على الأعصاب أو الحبل الشوكي.
- تضيق القناة الشوكية: وتحديد مدى الضغط على الحبل الشوكي أو جذور الأعصاب.
- الأورام: في العمود الفقري أو الحبل الشوكي.
- الالتهابات: مثل التهاب العظم والنقي (Osteomyelitis).
- إصابات الحبل الشوكي: مثل الوذمة أو النزيف.
- تشوهات الأربطة والأنسجة الرخوة الأخرى.
-
التصوير المقطعي المحوسب (CT Scan): يستخدم الأشعة السينية لإنشاء صور مقطعية مفصلة للعظام. يُعد مفيدًا بشكل خاص في:
- تقييم الكسور المعقدة: وتحديد مدى استقرارها.
- تخطيط الجراحة: لتحديد البنية العظمية بدقة.
- الكشف عن النتوءات العظمية: التي قد تضيق القناة الشوكية.
- يُستخدم أحيانًا عندما يكون التصوير بالرنين المغناطيسي غير ممكن (مثل المرضى الذين لديهم أجهزة معدنية مزروعة).
3. فحوصات أخرى (عند الحاجة):
* **تخطيط كهربية العضل (EMG) ودرا
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك