أمراض العمود الفقري: التشوهات، الإصابات، والتنكسات - دليل شامل للمرضى في اليمن
الخلاصة الطبية
تتضمن أمراض العمود الفقري تشوهات مثل الجنف، إصابات الرضوض الناتجة عن الحوادث، والحالات التنكسية كالانزلاق الغضروفي وتضيق القناة الشوكية. هذه الحالات تؤثر على جودة الحياة وتتطلب تشخيصًا دقيقًا وعلاجًا متخصصًا لاستعادة الوظيفة وتخفيف الألم.
الخلاصة الطبية: تتضمن أمراض العمود الفقري تشوهات مثل الجنف، إصابات الرضوض الناتجة عن الحوادث، والحالات التنكسية كالانزلاق الغضروفي وتضيق القناة الشوكية. هذه الحالات تؤثر على جودة الحياة وتتطلب تشخيصًا دقيقًا وعلاجًا متخصصًا لاستعادة الوظيفة وتخفيف الألم.
1. مقدمة شاملة حول أمراض العمود الفقري
يُعد العمود الفقري محور الجسم ومركزه، فهو ليس مجرد مجموعة من العظام، بل هو هيكل معقد وحيوي يوفر الدعم والحماية للحبل الشوكي والأعصاب، ويسمح لنا بالحركة والمرونة في جميع الاتجاهات. عندما نتحدث عن "أمراض العمود الفقري"، فإننا نشير إلى مجموعة واسعة من الحالات التي يمكن أن تؤثر على هذا الهيكل المعقد، مسببة الألم، ومحدودية الحركة، وفي بعض الأحيان، ضعفًا عصبيًا قد يؤثر بشكل كبير على جودة الحياة اليومية. هذه الأمراض لا تقتصر على فئة عمرية معينة، بل يمكن أن تصيب الأطفال، الشباب، وكبار السن على حد سواء، وتتراوح شدتها من مجرد إزعاج بسيط إلى حالات مهددة للحياة تتطلب تدخلاً طبيًا عاجلاً. في هذا الدليل الشامل، سنستعرض أبرز هذه الأمراض، مركزين على ثلاثة محاور رئيسية: التشوهات الخلقية والمكتسبة، الإصابات الرضية الناتجة عن الحوادث، والحالات التنكسية المرتبطة بالتقدم في العمر أو الإجهاد المتكرر.
تتضمن التشوهات الشوكية حالات مثل الجنف (انحناء جانبي للعمود الفقري) والحداب (انحناء مفرط للأمام)، والتي قد تكون موجودة منذ الولادة أو تتطور مع مرور الوقت، وتؤثر على توازن الجسم ومظهره وقدرته على الحركة بشكل طبيعي. أما الإصابات الرضية، فهي نتيجة مباشرة لحوادث مفاجئة مثل السقوط، حوادث السيارات، أو الإصابات الرياضية، ويمكن أن تتسبب في كسور الفقرات، خلع المفاصل، أو إصابات الحبل الشوكي التي قد تؤدي إلى الشلل. بينما تمثل الحالات التنكسية، مثل الانزلاق الغضروفي وتضيق القناة الشوكية والتهاب المفاصل، مجموعة الأمراض الأكثر شيوعًا، وهي ناتجة عن تآكل وتلف الأنسجة مع التقدم في العمر أو الإجهاد المتكرر، وتؤدي إلى ضغط على الأعصاب مسببة آلامًا مبرحة وتنميلًا وضعفًا في الأطراف.
إن فهم هذه الأمراض وأسبابها وأعراضها أمر بالغ الأهمية لكل مريض، فالتشخيص المبكر والعلاج المناسب يمكن أن يحدث فرقًا هائلاً في مسار المرض ونتائجه. فالتأخر في طلب المساعدة الطبية قد يؤدي إلى تفاقم الحالة، وزيادة الألم، وتطور مضاعفات قد تكون دائمة. في اليمن، ومع التحديات الصحية القائمة، يبرز دور الأطباء المتخصصين في جراحة العظام والعمود الفقري، مثل الأستاذ الدكتور محمد هطيف في صنعاء، الذي يتمتع بخبرة واسعة في تشخيص وعلاج هذه الحالات المعقدة. إن البحث عن الرعاية المتخصصة في الوقت المناسب ليس خيارًا، بل ضرورة حتمية للحفاظ على جودة الحياة واستعادة القدرة على ممارسة الأنشطة اليومية بشكل طبيعي. هذا الدليل يهدف إلى تزويد المرضى بالمعلومات الأساسية التي تمكنهم من فهم حالتهم بشكل أفضل، واتخاذ قرارات مستنيرة بشأن خيارات العلاج المتاحة، مع التأكيد على أهمية استشارة الخبير الطبي المؤهل.
2. التشريح المبسط لفهم المشكلة
لفهم أمراض العمود الفقري، من الضروري أن نلقي نظرة مبسطة على مكوناته الرئيسية وكيف تعمل معًا بتناغم لتمكين الحركة وحماية الأعصاب. العمود الفقري ليس مجرد عظم واحد، بل هو سلسلة معقدة من 33 فقرة عظمية، تتراص فوق بعضها البعض لتشكل عمودًا مرنًا وقويًا. هذه الفقرات مقسمة إلى مناطق رئيسية: الفقرات العنقية في الرقبة (7 فقرات)، والفقرات الصدرية في منتصف الظهر (12 فقرة)، والفقرات القطنية في أسفل الظهر (5 فقرات)، ثم العجز والعصعص في قاعدة العمود الفقري. كل منطقة لها وظيفتها وخصائصها التشريحية التي تجعلها عرضة لأنواع معينة من المشاكل.
بين كل فقرتين، باستثناء العجز والعصعص، توجد وسائد مرنة تُعرف باسم "الأقراص الفقرية" أو "الغضاريف". هذه الأقراص تعمل كممتص للصدمات، وتسمح للعمود الفقري بالانحناء والالتفاف بسلاسة. يتكون القرص من حلقة خارجية قوية ومرنة تسمى "الحلقة الليفية" تحيط بمركز هلامي لين يسمى "النواة اللبية". عندما تتلف هذه الأقراص، كما يحدث في الانزلاق الغضروفي، يمكن أن تبرز النواة اللبية وتضغط على الأعصاب المجاورة، مسببة ألمًا شديدًا.
داخل العمود الفقري، يمتد "الحبل الشوكي"، وهو جزء حيوي من الجهاز العصبي المركزي، مسؤول عن نقل الإشارات بين الدماغ وبقية الجسم. يمر الحبل الشوكي عبر قناة عظمية واقية تسمى "القناة الشوكية"، تتكون من تجاويف الفقرات. تخرج من الحبل الشوكي أزواج من الأعصاب الشوكية عبر فتحات صغيرة بين الفقرات تسمى "الثقوب العصبية"، لتتفرع وتغذي الأطراف والجذع. أي ضغط على الحبل الشوكي أو هذه الأعصاب، سواء بسبب انزلاق غضروفي، كسر، أو تضيق في القناة الشوكية، يمكن أن يؤدي إلى أعراض عصبية مثل الألم، التنميل، الضعف، أو حتى الشلل.
بالإضافة إلى العظام والأقراص والأعصاب، يدعم العمود الفقري شبكة معقدة من "الأربطة" و"العضلات". الأربطة هي أنسجة ضامة قوية تربط الفقرات ببعضها البعض وتوفر الاستقرار، بينما تعمل العضلات على تحريك العمود الفقري وتوفير الدعم الديناميكي. كما توجد "المفاصل الوجيهية" الصغيرة بين الفقرات، والتي تسمح بالحركة وتوفر الاستقرار. أي خلل في هذه المكونات، سواء كان ضعفًا في العضلات، تمددًا في الأربطة، التهابًا في المفاصل الوجيهية، أو كسرًا في الفقرات، يمكن أن يؤدي إلى الألم وعدم الاستقرار ومشاكل وظيفية. إن فهم هذا التعقيد التشريحي يساعد المرضى على تقدير مدى أهمية العناية بالعمود الفقري وضرورة استشارة أخصائي مثل الأستاذ الدكتور محمد هطيف عند ظهور أي أعراض مقلقة.
3. الأسباب وعوامل الخطر
تتعدد الأسباب وعوامل الخطر المؤدية إلى أمراض العمود الفقري، وهي تختلف باختلاف نوع الحالة، سواء كانت تشوهًا، إصابة، أو حالة تنكسية. فهم هذه العوامل يساعد في الوقاية والتشخيص المبكر والعلاج الفعال.
أولاً: أسباب التشوهات الشوكية:
*
الجنف مجهول السبب (Idiopathic Scoliosis):
هو النوع الأكثر شيوعًا، ويظهر غالبًا في مرحلة المراهقة دون سبب واضح. يُعتقد أن هناك عوامل وراثية تلعب دورًا فيه.
*
الجنف الخلقي (Congenital Scoliosis):
ينجم عن تشوهات في نمو الفقرات أثناء التطور الجنيني، مثل عدم اكتمال تكون الفقرة أو فشل انفصالها.
*
الجنف العصبي العضلي (Neuromuscular Scoliosis):
يحدث نتيجة لحالات تؤثر على الأعصاب والعضلات، مثل الشلل الدماغي، ضمور العضلات، أو السنسنة المشقوقة، مما يؤدي إلى ضعف في دعم العمود الفقري.
*
الحداب (Kyphosis):
قد يكون خلقيًا، أو ناتجًا عن مرض شويرمان (Scheuermann's disease) في المراهقة، أو بسبب هشاشة العظام وكسور الانضغاط في كبار السن.
ثانياً: أسباب الإصابات الرضية للعمود الفقري:
*
حوادث السيارات:
تُعد من الأسباب الرئيسية لإصابات العمود الفقري، خاصة حوادث الاصطدام عالية السرعة التي تسبب قوى قص وعصر شديدة.
*
السقوط من ارتفاع:
سواء كان سقوطًا عرضيًا في المنزل أو سقوطًا من مكان مرتفع في العمل، يمكن أن يؤدي إلى كسور في الفقرات أو إصابات في الحبل الشوكي.
*
الإصابات الرياضية:
خاصة في الرياضات التي تتضمن الاحتكاك الجسدي العنيف أو السقوط، مثل كرة القدم، الجمباز، أو ركوب الخيل.
*
أعمال العنف:
مثل الإصابات بالرصاص أو الطعن، يمكن أن تسبب أضرارًا مباشرة للعمود الفقري والحبل الشوكي.
*
الحوادث الصناعية:
التي تتضمن سقوط أجسام ثقيلة أو حوادث الآلات.
ثالثاً: أسباب الحالات التنكسية للعمود الفقري:
*
التقدم في العمر:
هو العامل الأهم، حيث تتآكل الأقراص الفقرية وتفقد محتواها المائي وتصبح أقل مرونة، وتتآكل المفاصل الوجيهية مع مرور الزمن.
*
الوراثة:
بعض الأشخاص لديهم استعداد وراثي لتطور أمراض تنكسية في العمود الفقري.
*
الإجهاد المتكرر والحركات الخاطئة:
رفع الأوزان الثقيلة بطريقة غير صحيحة، الجلوس لفترات طويلة بوضعية سيئة، أو الحركات المتكررة التي تضع ضغطًا على العمود الفقري.
*
السمنة وزيادة الوزن:
تزيد من الحمل على العمود الفقري، خاصة في المنطقة القطنية، مما يسرع من تآكل الأقراص والمفاصل.
*
التدخين:
يقلل من تدفق الدم إلى الأقراص الفقرية، مما يعيق قدرتها على الشفاء والتجديد، ويزيد من خطر الانزلاق الغضروفي.
*
قلة النشاط البدني:
ضعف عضلات الظهر والبطن (العضلات الأساسية) يقلل من دعم العمود الفقري ويجعله أكثر عرضة للإصابات والتنكس.
*
بعض الأمراض:
مثل التهاب المفاصل الروماتويدي أو هشاشة العظام، يمكن أن تؤثر على صحة العمود الفقري.
إن فهم هذه الأسباب وعوامل الخطر يساعد الأستاذ الدكتور محمد هطيف وفريقه في صنعاء على تقديم خطط علاجية ووقائية مخصصة لكل مريض، مع التركيز على تعديل نمط الحياة والتدخلات الطبية المناسبة.
جدول 1: مقارنة بين عوامل الخطر القابلة للتعديل وغير القابلة للتعديل لأمراض العمود الفقري
| عوامل الخطر القابلة للتعديل (Modifiable Risks) | عوامل الخطر غير القابلة للتعديل (Non-modifiable Risks) |
|---|---|
| السمنة وزيادة الوزن: تزيد الحمل على العمود الفقري. | العمر: التقدم في العمر يزيد من التآكل التنكسي. |
| التدخين: يقلل من تدفق الدم ويضعف الأقراص الفقرية. | الوراثة: الاستعداد الوراثي لبعض التشوهات والأمراض التنكسية. |
| قلة النشاط البدني: ضعف العضلات الداعمة للعمود الفقري. | الجنس: بعض الحالات أكثر شيوعًا في جنس معين (مثل الجنف في الإناث). |
| الوضعية السيئة: الجلوس أو الوقوف بطريقة خاطئة لفترات طويلة. | التشوهات الخلقية: عيوب في نمو العمود الفقري منذ الولادة. |
| رفع الأوزان الثقيلة بشكل خاطئ: يسبب إجهادًا مفرطًا على الأقراص. | الإصابات السابقة: قد تزيد من خطر التنكس المستقبلي. |
| بعض المهن: التي تتطلب جهدًا بدنيًا متكررًا أو اهتزازات. | الأمراض المزمنة: مثل التهاب المفاصل الروماتويدي أو هشاشة العظام الشديدة. |
| النظام الغذائي غير الصحي: نقص الفيتامينات والمعادن الضرورية لصحة العظام. | التعرض لإصابات رضية شديدة: حوادث لا يمكن تجنبها دائمًا. |
4. الأعراض والعلامات التحذيرية
تتنوع أعراض أمراض العمود الفقري بشكل كبير وتعتمد على مكان الإصابة ونوعها وشدتها، ولكنها غالبًا ما تشترك في تأثيرها السلبي على جودة الحياة اليومية للمريض. من المهم جدًا الانتباه إلى هذه العلامات التحذيرية وعدم تجاهلها، لأن التشخيص المبكر يفتح الباب أمام خيارات علاجية أكثر فعالية.
1. الألم:
*
ألم الظهر أو الرقبة:
هو العرض الأكثر شيوعًا، وقد يكون حادًا ومفاجئًا (مثل بعد إصابة) أو مزمنًا ومستمرًا (كما في الحالات التنكسية). يمكن أن يتراوح الألم من مجرد إزعاج خفيف إلى ألم مبرح يعيق الحركة والنوم.
*
الألم المنتشر (الاعتلال الجذري):
يمتد الألم من العمود الفقري إلى أجزاء أخرى من الجسم. فمثلاً، الانزلاق الغضروفي في الرقبة قد يسبب ألمًا يمتد إلى الكتف والذراع واليد (عرق النسا العنقي)، بينما الانزلاق الغضروفي في أسفل الظهر يسبب ألمًا يمتد إلى الأرداف والساق والقدم (عرق النسا). هذا الألم غالبًا ما يكون حارقًا أو كهربائيًا.
*
الألم الميكانيكي:
يزداد مع الحركة أو الوقوف لفترات طويلة ويتحسن مع الراحة، وهو شائع في حالات التهاب المفاصل التنكسي.
2. التنميل والوخز (الخدر):
* يشعر المريض بإحساس "الدبابيس والإبر" أو فقدان الإحساس في مناطق معينة من الأطراف. هذا يحدث عندما تضغط الأعصاب الشوكية، مما يعيق نقل الإشارات الحسية بشكل صحيح. قد يظهر هذا في الأصابع، اليدين، الساقين، أو القدمين، ويعتمد على العصب المتأثر.
3. الضعف العضلي:
* قد يلاحظ المريض صعوبة في رفع الأشياء، أو ضعفًا في قبضة اليد، أو صعوبة في المشي أو الوقوف على أطراف الأصابع أو الكعبين. هذا الضعف هو علامة على أن الضغط على الأعصاب يؤثر على الإشارات الحركية التي تصل إلى العضلات. في الحالات الشديدة، قد يؤدي إلى سقوط متكرر أو صعوبة في أداء المهام اليومية البسيطة.
4. تيبس العمود الفقري ومحدودية الحركة:
* يجد المريض صعوبة في ثني الظهر، أو تدوير الرقبة، أو الانحناء. هذا التيبس قد يكون نتيجة لالتهاب المفاصل، أو تشنج العضلات، أو تشوه في العمود الفقري يحد من نطاق الحركة الطبيعي. قد يزداد التيبس سوءًا في الصباح أو بعد فترات طويلة من عدم النشاط.
5. تشوهات مرئية:
* في حالات الجنف أو الحداب الشديد، قد يلاحظ المريض أو الآخرون انحناءً واضحًا في العمود الفقري، أو بروزًا في أحد الكتفين أو الوركين، أو عدم تناسق في مستوى الكتفين. هذه التشوهات لا تؤثر فقط على المظهر الجمالي، بل يمكن أن تؤثر على وظائف الرئة والقلب في الحالات المتقدمة.
6. مشاكل في التوازن والمشي:
* قد يشعر المريض بعدم الثبات أثناء المشي، أو يلاحظ تغييرًا في طريقة مشيه (مثل المشي المتشنج أو غير المتوازن). هذا غالبًا ما يكون علامة على ضغط على الحبل الشوكي نفسه (اعتلال النخاع الشوكي) أو على الأعصاب التي تتحكم في التوازن والتنسيق.
7. علامات تحذيرية خطيرة (تتطلب رعاية طبية فورية):
*
فقدان السيطرة على المثانة أو الأمعاء:
هذه علامة على متلازمة ذيل الفرس (Cauda Equina Syndrome)، وهي حالة طارئة تتطلب تدخلاً جراحيًا فوريًا لمنع تلف عصبي دائم.
*
ضعف مفاجئ وشديد في الأطراف السفلية:
قد يشير إلى ضغط حاد على الحبل الشوكي.
*
ألم شديد لا يزول بالراحة أو المسكنات:
قد يكون علامة على كسر أو ورم.
إذا كنت تعاني من أي من هذه الأعراض، خاصة تلك الخطيرة، فمن الضروري استشارة طبيب متخصص في العمود الفقري على الفور. الأستاذ الدكتور محمد هطيف في صنعاء يقدم تقييمًا شاملاً وتشخيصًا دقيقًا لهذه الحالات، مما يضمن حصولك على الرعاية المناسبة في الوقت المناسب.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لأمراض العمود الفقري على مزيج من التقييم السريري الشامل والفحوصات التصويرية المتقدمة، وهو أمر حيوي لتحديد السبب الجذري للأعراض ووضع خطة علاجية فعالة. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم اتباع نهج منهجي لضمان الحصول على أدق النتائج.
1. التاريخ المرضي والفحص السريري:
*
التاريخ المرضي:
يبدأ الطبيب بجمع معلومات مفصلة حول الأعراض التي يعاني منها المريض، بما في ذلك متى بدأت، شدتها، العوامل التي تزيدها أو تخففها، وما إذا كانت هناك أي إصابات سابقة أو أمراض مزمنة. كما يتم السؤال عن نمط الحياة، المهنة، والتاريخ العائلي لأمراض العمود الفقري.
*
الفحص البدني:
يقوم الطبيب بتقييم شامل للعمود الفقري، بما في ذلك:
*
المعاينة:
للبحث عن أي تشوهات مرئية مثل الجنف أو الحداب، أو علامات التهاب أو تورم.
*
الجس:
لتحديد مناطق الألم أو التشنج العضلي.
*
تقييم نطاق الحركة:
قياس قدرة المريض على ثني، تدوير، ومد الرقبة والظهر.
*
الفحص العصبي:
وهو جزء حاسم، يتضمن اختبار القوة العضلية في الأطراف، ردود الأفعال الوترية العميقة (المنعكسات)، والإحساس باللمس والوخز ودرجة الحرارة. كما يتم تقييم التوازن والمشي.
*
اختبارات خاصة:
مثل اختبار رفع الساق المستقيمة (Straight Leg Raise Test) للكشف عن ضغط العصب الوركي (عرق النسا).
2. الفحوصات التصويرية:
*
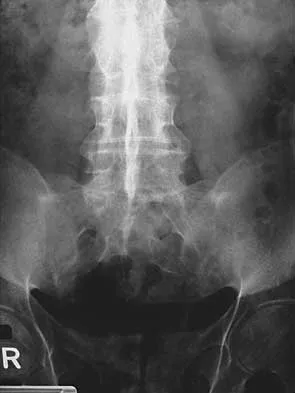
الأشعة السينية (X-rays):
هي الفحص الأول غالبًا، وتوفر صورًا للعظام. يمكنها الكشف عن:
* كسور الفقرات.
* التشوهات الهيكلية مثل الجنف والحداب.
* علامات التهاب المفاصل التنكسي (مثل تضيق المسافات بين الفقرات أو تكون نتوءات عظمية).
* عدم استقرار العمود الفقري.
* تُجرى عادةً في وضعيات مختلفة (وقوفًا، انحناءً) لتقييم الديناميكية.
*
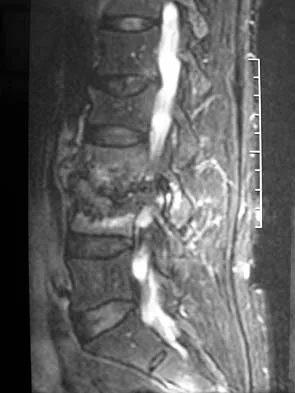
التصوير بالرنين المغناطيسي (MRI):
يُعد المعيار الذهبي لتصوير الأنسجة الرخوة، وهو ضروري لتشخيص معظم أمراض العمود الفقري. يمكنه الكشف عن:
* الانزلاق الغضروفي (الديسك) وتأثيره على الأعصاب والحبل الشوكي.
* تضيق القناة الشوكية أو الثقوب العصبية.
* أورام العمود الفقري والحبل الشوكي.
* الالتهابات (مثل التهاب الفقرات).
* إصابات الحبل الشوكي.
* لا يستخدم الإشعاع، مما يجعله آمنًا للحوامل في حالات معينة.
*
التصوير المقطعي المحوسب (CT Scan):
يوفر صورًا مقطعية مفصلة للعظام، وهو ممتاز لتقييم:
* الكسور المعقدة في الفقرات.
* التغيرات العظمية في تضيق القناة الشوكية.
* التخطيط الجراحي.
* يمكن استخدامه مع صبغة (Myelogram CT) لتصوير الحبل الشوكي والأعصاب بشكل أوضح في حال وجود موانع للرنين
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك