خلع المرفق: دليل شامل للمرضى من التشخيص إلى التعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
خلع المرفق هو إصابة مؤلمة تحدث عندما تنفصل عظام مفصل المرفق عن بعضها البعض. يتضمن العلاج عادةً رد المفصل المغلق أو الجراحي، يليه التثبيت المؤقت وإعادة التأهيل المبكرة لاستعادة الحركة وتجنب التيبس، تحت إشراف متخصص مثل الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: خلع المرفق هو إصابة مؤلمة تحدث عندما تنفصل عظام مفصل المرفق عن بعضها البعض. يتضمن العلاج عادةً رد المفصل المغلق أو الجراحي، يليه التثبيت المؤقت وإعادة التأهيل المبكرة لاستعادة الحركة وتجنب التيبس، تحت إشراف متخصص مثل الأستاذ الدكتور محمد هطيف.
مقدمة
يعد مفصل المرفق أحد أكثر المفاصل تعقيدًا في جسم الإنسان، حيث يربط عظم العضد في الذراع العلوية بعظمي الزند والكعبرة في الساعد. يوفر هذا المفصل نطاقًا واسعًا من الحركة، مما يجعله ضروريًا للعديد من الأنشطة اليومية. ومع ذلك، فإن طبيعته المعقدة تجعله عرضة للإصابات، وأحد أكثر هذه الإصابات شيوعًا وشدة هو "خلع المرفق".
خلع المرفق هو حالة مؤلمة تحدث عندما تنفصل العظام المكونة للمفصل عن بعضها البعض بشكل كامل أو جزئي، مما يؤدي إلى فقدان التوافق الطبيعي للمفصل. يمكن أن تتراوح هذه الإصابات من بسيطة إلى معقدة، وفي بعض الحالات قد تكون مصحوبة بكسور في العظام المحيطة أو إصابات في الأربطة والأعصاب والأوعية الدموية. فهم هذه الإصابة، وكيفية تشخيصها وعلاجها، أمر بالغ الأهمية لضمان أفضل النتائج والعودة إلى الحياة الطبيعية.
في هذا الدليل الشامل، سنتعمق في كل ما يتعلق بخلع المرفق، بدءًا من التشريح الأساسي للمفصل، مرورًا بالأسباب الشائعة والأعراض، وصولًا إلى أحدث طرق التشخيص وخيارات العلاج المتاحة، وخطوات التعافي وإعادة التأهيل. يهدف هذا المحتوى إلى تزويد المرضى وأسرهم بالمعلومات اللازمة لاتخاذ قرارات مستنيرة بشأن رعايتهم الصحية، مؤكدين على أهمية الاستشارة الطبية المتخصصة.
يؤكد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل، وخبير إصابات المرفق الأول في صنعاء، على أن التشخيص الدقيق والعلاج الفوري والمناسب لخلع المرفق ضروريان لتجنب المضاعفات طويلة الأمد مثل التيبس المزمن أو عدم استقرار المفصل. بخبرته الواسعة وسجله الحافل بالنجاحات، يقدم الأستاذ الدكتور هطيف رعاية متكاملة وشاملة لمرضى خلع المرفق، مستخدمًا أحدث التقنيات الجراحية وغير الجراحية لضمان أفضل النتائج الوظيفية.
التشريح الأساسي لمفصل المرفق
لفهم خلع المرفق، من الضروري أولاً استعراض التشريح المعقد لهذا المفصل. يتكون مفصل المرفق من ثلاث عظام رئيسية وثلاثة مفاصل فرعية، بالإضافة إلى شبكة معقدة من الأربطة والعضلات التي توفر الاستقرار والحركة.
العظام المكونة للمرفق
- عظم العضد (Humerus): هو العظم الطويل للذراع العلوي، وينتهي عند المرفق بلقمتين (medial and lateral epicondyles) وبكرة (trochlea) ورأس (capitellum) تتصل مع عظام الساعد.
- عظم الزند (Ulna): هو العظم الأكبر في الساعد، ويحتوي على الناتئ المرفقي (olecranon) الذي يشكل الجزء الخلفي من المرفق، والناتئ الإكليلي (coronoid process) الذي يعمل كحاجز أمامي يمنع انزلاق الزند للخلف.
- عظم الكعبرة (Radius): هو العظم الأصغر في الساعد، ويحتوي على رأس الكعبرة (radial head) الذي يتمفصل مع رأس العضد.
الأربطة الرئيسية واستقرار المرفق
تعتبر الأربطة هي الهياكل الرئيسية التي توفر الاستقرار الساكن للمرفق، وتمنع العظام من الانفصال أو التحرك بشكل غير طبيعي.
-
الرباط الجانبي الإنسي الزندي (Medial Ulnar Collateral Ligament - MUCL):
- يُعرف أيضًا بالرباط الجانبي الأنسي.
- يتكون من حزمة أمامية وخلفية.
- الحزمة الأمامية: هي المثبت الأساسي ضد إجهاد الإبهام (valgus stress)، وهي القوة التي تحاول فتح الجانب الإنسي للمرفق.
- الحزمة الخلفية: تساهم في الاستقرار ضد إجهاد الإبهام، ولكنها أقل أهمية من الحزمة الأمامية.
- إصابة هذا الرباط تؤدي إلى عدم استقرار المرفق باتجاه الإبهام.
-
الرباط الجانبي الزندي الوحشي (Lateral Ulnar Collateral Ligament - LUCL):
- يُعرف أيضًا بالرباط الجانبي الوحشي.
- ينشأ من اللقمة الوحشية للعضد ويدخل في عرف الباسطة للزند.
- هو المثبت الأساسي ضد عدم الاستقرار الدوراني الخلفي الوحشي (Posterolateral Rotatory Instability - PLRI)، وهي حالة تنزلق فيها الكعبرة والزند للخلف والجانب.
- إصابته شائعة جدًا في خلع المرفق وتعتبر السبب الرئيسي لعدم الاستقرار المتكرر.
-
الرباط الجانبي الكعبري (Radial Collateral Ligament - RCL):
- ينشأ من اللقمة الوحشية للعضد ويدخل في الرباط الحلقي.
- يعتبر المثبت الأساسي ضد إجهاد التقوس (varus stress)، وهي القوة التي تحاول فتح الجانب الوحشي للمرفق.
-
الرباط الحلقي (Annular Ligament):
- يحيط برأس الكعبرة ويثبته بإحكام مقابل الثلمة الكعبرية للزند، مما يسمح له بالدوران مع توفير الاستقرار.
- لا يعتبر مثبتًا رئيسيًا ضد إجهاد التقوس أو الإبهام، ولكنه حيوي لاستقرار المفصل الكعبري الزندي القريب.
دور الناتئ الإكليلي (Coronoid Process)
يلعب الناتئ الإكليلي للزند دورًا حاسمًا كحاجز عظمي أمامي، حيث يمنع انزلاق الزند للخلف وتخلعه من عضد العضد. يمكن أن تؤدي كسوره، خاصة الكبيرة منها، إلى عدم استقرار كبير في المرفق.
العضلات والأوتار
تحيط بالمرفق العديد من العضلات التي توفر الحركة الديناميكية والاستقرار، مثل العضلة ذات الرأسين (Biceps) والعضلة ثلاثية الرؤوس (Triceps) والعضلات الباسطة والقابضة للساعد. تساهم هذه العضلات في دعم المفصل، خاصة بعد إصابات الأربطة.
الأسباب وعوامل الخطر
يحدث خلع المرفق عادة نتيجة لقوة خارجية مفاجئة تتجاوز قدرة الأربطة والعظام على الحفاظ على استقرار المفصل. فهم هذه الأسباب يساعد في الوقاية من الإصابة.
الآلية الشائعة للإصابة
الآلية الأكثر شيوعًا لخلع المرفق هي:
*
السقوط على يد ممدودة (FOOSH - Fall On Outstretched Hand):
عندما يسقط الشخص على يده الممدودة مع ثني طفيف في المرفق ودوران الساعد للخارج (الكف للأعلى)، تنتقل قوة المحور عبر الساعد إلى المرفق. يؤدي هذا عادةً إلى إجهاد إبهامي (valgus stress) وضغط دوراني خلفي وحشي (posterolateral rotatory stress) على المرفق، مما يؤدي إلى تمزق الأربطة الجانبية الوحشية أولاً، ثم الكبسولة الأمامية والخلفية، وأخيرًا الأربطة الجانبية الإنسية، مما يؤدي إلى خلع خلفي أو خلفي وحشي.
عوامل الخطر
- الرياضات عالية التأثير: مثل كرة القدم، الرجبي، الجمباز، التسلق، والتزلج، حيث تزداد فرص السقوط أو الاصطدام المباشر.
- الحوادث: حوادث السيارات أو الدراجات النارية التي تؤدي إلى صدمات قوية على المرفق.
- المهن الخطرة: مثل عمال البناء أو أي مهنة تتضمن العمل في ارتفاعات.
- ضعف العظام: حالات مثل هشاشة العظام قد تزيد من خطر الكسور المصاحبة للخلع.
- التاريخ السابق لخلع المرفق: يزيد من خطر تكرار الخلع بسبب ضعف الأربطة.
- الرخاوة المفصلية: بعض الأفراد لديهم مرونة طبيعية أكبر في المفاصل، مما قد يجعلهم أكثر عرضة للخلع.
أنواع خلع المرفق
يمكن تصنيف خلع المرفق بعدة طرق بناءً على اتجاه الخلع، ووجود كسور مصاحبة، وشدة الإصابة. هذا التصنيف مهم لتحديد خطة العلاج المناسبة.
حسب الاتجاه
- الخلع الخلفي (Posterior Dislocation): هو الأكثر شيوعًا (أكثر من 90% من الحالات)، حيث تنزلق عظام الساعد (الزند والكعبرة) إلى الخلف بالنسبة لعظم العضد. غالبًا ما يكون مصحوبًا بدوران وحشي (posterolateral).
- الخلع الأمامي (Anterior Dislocation): نادر جدًا، وتنزلق فيه عظام الساعد إلى الأمام بالنسبة لعظم العضد.
- الخلع الإنسي والوحشي (Medial and Lateral Dislocation): نادر أيضًا، ويحدث فيه انزلاق جانبي لعظام الساعد.
- الخلع المتباعد (Divergent Dislocation): نادر جدًا، حيث تنفصل عظام الزند والكعبرة عن بعضها البعض وتتخلع كل منهما في اتجاه مختلف.
حسب وجود الكسور المصاحبة
-
خلع المرفق البسيط (Simple Elbow Dislocation):
- يحدث فيه خلع للمفصل دون أي كسور مصاحبة في العظام.
- تقتصر الإصابة على الأربطة والكبسولة المفصلية.
- غالبًا ما يكون مستقرًا بعد الرد الناجح.
-
خلع المرفق المعقد (Complex Elbow Dislocation):
- يصاحبه كسر في إحدى العظام المحيطة بالمرفق (مثل رأس الكعبرة، الناتئ الإكليلي للزند، أو الناتئ المرفقي للزند).
- هذه الكسور تزيد بشكل كبير من عدم استقرار المفصل، وغالبًا ما تتطلب تدخلًا جراحيًا.
-
تشمل الإصابات المعقدة متلازمات محددة مثل:
- الثالوث الرهيب (Terrible Triad Injury): وهي إصابة خطيرة تتكون من خلع خلفي للمرفق، وكسر في رأس الكعبرة، وكسر في الناتئ الإكليلي للزند، بالإضافة إلى تمزق الرباط الجانبي الزندي الوحشي (LUCL). تُعد هذه الإصابة غير مستقرة للغاية وتتطلب عادةً جراحة لإعادة بناء المفصل.
- إصابة مونتيجيا (Monteggia Fracture-Dislocation): تتضمن كسرًا في عظم الزند مع خلع في رأس الكعبرة. هناك أنواع مختلفة حسب اتجاه خلع رأس الكعبرة.
- إصابة إيسكس-لوبرستي (Essex-Lopresti Injury): تتضمن كسرًا في رأس الكعبرة، وتمزقًا في الغشاء بين العظمين للساعد (interosseous membrane)، وخلعًا في المفصل الكعبري الزندي البعيد (DRUJ) عند الرسغ. تؤدي إلى هجرة الكعبرة القريبة وتسبب آلامًا في الرسغ.
- خلع كسر الناتئ المرفقي (Transolecranon Fracture-Dislocation): خلع في المرفق مصحوب بكسر في الناتئ المرفقي للزند.
| نوع الخلع | الوصف | الكسور المصاحبة | الاستقرار بعد الرد | العلاج الشائع |
|---|---|---|---|---|
| بسيط | خلع دون كسور | لا يوجد | غالبًا مستقر | رد مغلق، تثبيت قصير، إعادة تأهيل مبكرة |
| معقد | خلع مع كسور مصاحبة | رأس الكعبرة، الناتئ الإكليلي، الناتئ المرفقي، إلخ. | غالبًا غير مستقر | رد جراحي، تثبيت الكسور، إصلاح الأربطة، تثبيت خارجي (حسب الحاجة)، إعادة تأهيل مكثفة |
| الثالوث الرهيب | خلع خلفي، كسر رأس الكعبرة، كسر الناتئ الإكليلي، تمزق LUCL | رأس الكعبرة، الناتئ الإكليلي | غير مستقر | جراحة (تثبيت رأس الكعبرة، تثبيت الناتئ الإكليلي، إصلاح LUCL) |
| مونتيجيا | كسر الزند، خلع رأس الكعبرة | كسر الزند | غير مستقر | جراحة (تثبيت كسر الزند، رد رأس الكعبرة) |
| إيسكس-لوبرستي | كسر رأس الكعبرة، تمزق الغشاء بين العظمين، خلع المفصل الكعبري الزندي البعيد | كسر رأس الكعبرة | غير مستقر | جراحة (تثبيت رأس الكعبرة أو استبداله، إصلاح الغشاء بين العظمين أو تثبيت DRUJ) |
الأعراض والعلامات
تظهر أعراض خلع المرفق بشكل حاد ومباشر بعد الإصابة. من المهم التعرف عليها لطلب العناية الطبية الفورية.
الأعراض الشائعة
- ألم شديد: غالبًا ما يكون الألم حادًا ومبرحًا في منطقة المرفق، ويزداد سوءًا مع أي محاولة لتحريك الذراع.
- تشوه واضح: يبدو المرفق مشوهًا بشكل واضح، وقد يبرز الناتئ المرفقي للزند بشكل غير طبيعي خلف عظم العضد في حالات الخلع الخلفي.
- تورم وكدمات: يحدث تورم سريع حول المفصل نتيجة النزيف الداخلي وتلف الأنسجة الرخوة، وقد تظهر كدمات بعد فترة وجيزة.
- فقدان وظيفة المرفق: عدم القدرة على ثني أو بسط المرفق بشكل طبيعي، أو أي حركة أخرى.
- تيبس: إحساس بتيبس المفصل وعدم القدرة على تحريكه.
العلامات الهامة التي تتطلب تقييمًا فوريًا
بالإضافة إلى الأعراض المذكورة أعلاه، يجب الانتباه إلى أي علامات تدل على إصابة الأوعية الدموية أو الأعصاب، حيث تتطلب هذه الحالات تدخلًا طبيًا طارئًا:
- خدر أو وخز: في اليد أو الأصابع، مما يشير إلى إصابة عصبية (خاصة العصب الزندي، وهو الأكثر عرضة للإصابة في خلع المرفق).
- ضعف في حركة الأصابع أو الرسغ: قد يدل على إصابة عصبية.
- شحوب أو برودة اليد: يشير إلى ضعف تدفق الدم بسبب إصابة الشريان العضدي، وهو أمر خطير يتطلب تدخلًا فوريًا.
- عدم وجود نبض: في الشريان الكعبري أو الزندي عند الرسغ.
- متلازمة الحيز (Compartment Syndrome): وهي حالة خطيرة تتطور عندما يتسبب التورم الشديد في زيادة الضغط داخل حيز عضلي مغلق، مما يقطع إمداد الدم عن العضلات والأعصاب. تتجلى في ألم شديد غير متناسب مع الإصابة، ألم عند التمدد السلبي للأصابع، وتوتر في الساعد.
يؤكد الأستاذ الدكتور محمد هطيف على أن أي تأخير في تشخيص ومعالجة إصابات الأوعية الدموية أو الأعصاب المصاحبة لخلع المرفق يمكن أن يؤدي إلى عواقب وخيمة، بما في ذلك فقدان الطرف. لذا، فإن التقييم السريع والدقيق في قسم الطوارئ أمر حيوي.
التشخيص
يعتمد تشخيص خلع المرفق على الفحص السريري الدقيق والتصوير الإشعاعي.
الفحص السريري
- التاريخ المرضي: يسأل الطبيب عن كيفية حدوث الإصابة، والأعراض التي يعاني منها المريض.
- الفحص البصري: ملاحظة التشوه الواضح والتورم والكدمات.
- فحص الجس: تحديد مناطق الألم والتحقق من وجود أي كسور واضحة.
-
التقييم العصبي الوعائي:
هذا هو الجزء الأكثر أهمية في الفحص الأولي. يقوم الطبيب بتقييم:
- النبض: في الشريان الكعبري والزندي للتأكد من سلامة الدورة الدموية.
- الإحساس: في مناطق تغذية الأعصاب الرئيسية (الزندي، الكعبري، الأوسط) للتحقق من سلامة الأعصاب.
- الحركة: طلب من المريض تحريك أصابعه ورسغه لتقييم وظيفة الأعصاب والعضلات.
- اختبارات الاستقرار (بعد الرد): بعد رد المفصل، يقوم الطبيب بتقييم استقرار المرفق من خلال تحريكه ضمن نطاق معين من الحركة، مع تطبيق إجهاد إبهامي وتقوسي، لتحديد ما يسمى بـ "قوس الاستقرار" (Arc of Stability).
التصوير الإشعاعي
-
الأشعة السينية (X-rays):
- هي الخطوة الأولى والأساسية لتأكيد التشخيص.
- تؤخذ صور أمامية خلفية (AP) وجانبية (Lateral) للمرفق.
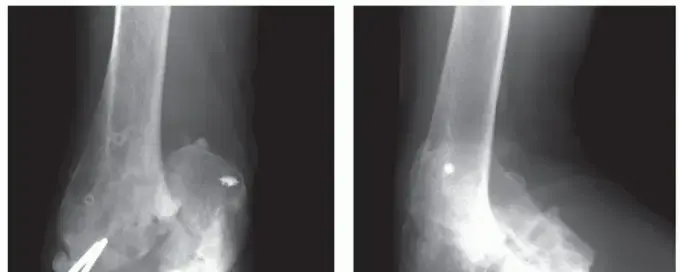
- تظهر الأشعة السينية بوضوح عدم توافق المفصل وتساعد في تحديد اتجاه الخلع.
- تكشف عن وجود أي كسور مصاحبة للعظام (مثل كسور رأس الكعبرة، الناتئ الإكليلي، أو الناتئ المرفقي).
- تساعد الصورة الجانبية في تقييم الناتئ الإكليلي بشكل خاص.
-
التصوير المقطعي المحوسب (CT Scan):
- يُطلب عادةً في حالات الخلع المعقدة، أو عند الشك في وجود كسور داخل المفصل غير واضحة في الأشعة السينية.
- يوفر صورًا ثلاثية الأبعاد للعظام، مما يساعد في تحديد حجم وشكل الكسور (خاصة كسور الناتئ الإكليلي ورأس الكعبرة) والتخطيط للجراحة إذا لزم الأمر.
- يساعد في الكشف عن شظايا عظمية محاصرة داخل المفصل.
-
التصوير بالرنين المغناطيسي (MRI):
- لا يُستخدم بشكل روتيني في التشخيص الأولي لخلع المرفق.
- قد يُطلب في حالات الشك في إصابات الأربطة الشديدة أو الغضاريف أو الأنسجة الرخوة التي لا تظهر في الأشعة السينية أو الأشعة المقطعية، خاصة إذا كان هناك عدم استقرار مستمر بعد الرد، أو في حالات الخلع المتكرر.
يؤكد الأستاذ الدكتور محمد هطيف أن التقييم الشامل باستخدام هذه الأدوات التشخيصية يضمن تحديد طبيعة الإصابة بدقة، مما يسمح بوضع خطة علاجية مخصصة وفعالة لكل مريض.
العلاج
يهدف علاج خلع المرفق إلى إعادة المفصل إلى وضعه الطبيعي (الرد)، واستعادة استقراره، وتجنب المضاعفات، وتمكين المريض من العودة إلى أقصى قدر من الوظيفة. يختلف العلاج بناءً على ما إذا كان الخلع بسيطًا أم معقدًا.
الإسعافات الأولية والرعاية الطارئة
- عدم محاولة الرد الذاتي: يجب عدم محاولة رد المفصل ذاتيًا، فقد يؤدي ذلك إلى تفاقم الإصابة أو إلحاق ضرر بالأوعية الدموية والأعصاب.
- تثبيت الذراع: تثبيت الذراع في الوضع الذي وجدت عليه باستخدام جبيرة مؤقتة أو وشاح (sling) لتجنب المزيد من الحركة.
- الثلج: تطبيق كمادات الثلج على المنطقة لتقليل التورم والألم.
- التوجه الفوري للطوارئ: يجب التوجه إلى أقرب قسم طوارئ في أسرع وقت ممكن.
رد المفصل (Reduction)
الهدف الأول هو رد المفصل إلى مكانه الطبيعي.
-
الرد المغلق (Closed Reduction):
- هو الخيار الأول لمعظم حالات خلع المرفق البسيطة.
- يتم تحت التخدير (العام أو الموضعي) لضمان استرخاء العضلات وتقليل الألم.
- التقنية الأكثر فعالية: تتضمن سحبًا طوليًا على الساعد مع ثني طفيف في المرفق، ثم تطبيق ضغط أمامي مباشر على الناتئ المرفقي للزند لإخراجه من عظم العضد، يليه ثني لطيف للمرفق لإكمال الرد. غالبًا ما يتم تدوير الساعد للأعلى (supination) لفك رأس الكعبرة.
- يجب تجنب القوة المفرطة أو فرط الثني لمنع كسور الناتئ الإكليلي أو العضد البعيد.
- بعد الرد، يتم إجراء أشعة سينية للتأكد من توافق المفصل وتقييم وجود أي كسور غير مرئية سابقًا.
-
الرد المفتوح (Open Reduction):
- يُجرى جراحيًا عندما لا يمكن رد المفصل بالطرق المغلقة (خلع غير قابل للرد).
- أكثر الأسباب شيوعًا لعدم قابلية الرد هو انحشار اللقمة الإنسية (medial epicondyle) أو عضلة العضد الأمامية (brachialis muscle) داخل المفصل.
- يتيح الرد المفتوح للطبيب إزالة أي عوائق وإعادة المفصل إلى مكانه تحت المراقبة المباشرة.
إدارة ما بعد الرد والتثبيت
تعتمد الإدارة بعد الرد على استقرار المفصل ووجود كسور مصاحبة.
-
خلع المرفق البسيط والمستقر:
- التثبيت الأولي: عادةً ما يتم تثبيت المرفق في جبيرة أو وشاح (sling) لمدة قصيرة جدًا (1-3 أيام) لتخفيف الألم والسماح ببدء شفاء الأنسجة الرخوة الأولية.
- الحركة المبكرة المحمية: يؤكد الأستاذ الدكتور محمد هطيف على أهمية البدء المبكر بتمارين الحركة الخاضعة للرقابة ضمن "قوس الاستقرار" (Arc of Stability) بعد فترة التثبيت القصيرة. غالبًا ما يتم استخدام دعامة مفصلية للمرفق (hinged elbow brace) تسمح بالحركة ضمن نطاق آمن (مثل 30 إلى 90 درجة من الثني). هذا يمنع التيبس، وهو المضاعفة الأكثر شيوعًا.
- التثبيت في وضع الثني: عادةً ما يتم تثبيت المرفق في وضع ثني حوالي 90 درجة ودوران محايد أو كب (pronation) لزيادة الاستقرار وتقليل الشد على الرباط الجانبي الزندي الوحشي (LUCL).
-
خلع المرفق غير المستقر أو المعقد (مع كسور):
- التدخل الجراحي: في حالات عدم الاستقرار الشديد بعد الرد، أو في وجود كسور كبيرة (خاصة في الثالوث الرهيب، أو كسور رأس الكعبرة أو الناتئ الإكليلي)، يكون التدخل الجراحي ضروريًا.
-
أهداف الجراحة:
- تثبيت الكسور: يتم تثبيت كسور رأس الكعبرة والناتئ الإكليلي باستخدام الصفائح والبراغي لتعزيز استقرار المفصل واستعادة التشريح الطبيعي. في بعض حالات كسور رأس الكعبرة الشديدة وغير القابلة للإصلاح، قد يكون استبدال رأس الكعبرة (radial head arthroplasty) هو الخيار الأفضل.
- إصلاح الأربطة: يتم إصلاح الرباط الجانبي الزندي الوحشي (LUCL) بشكل خاص، حيث يعتبر إصابته السبب الرئيسي لعدم الاستقرار الدوراني الخلفي الوحشي المتكرر (PLRI). قد يتم أيضًا إصلاح الرباط الجانبي الإنسي (MUCL) إذا كان هناك عدم استقرار إبهامي.
- التثبيت الخارجي (External Fixator): في بعض الحالات المعقدة للغاية أو مع وجود إصابات شديدة في الأنسجة الرخوة، قد يتم استخدام مثبت خارجي مفصلي (hinged external fixator) لتوفير استقرار ثابت للمفصل مع السماح بحركة مبكرة ومتحكم بها.
- النهج الجراحي: عادة ما يكون النهج الخلفي الوحشي (posterolateral approach) هو المفضل للثالوث الرهيب، حيث يوفر وصولًا جيدًا لرأس الكعبرة، والرباط الجانبي الزندي الوحشي، والناتئ الإكليلي.
إدارة المضاعفات
- متلازمة الحيز: في حالة الاشتباه بمتلازمة الحيز، يجب إجراء قياسات عاجلة لضغط الحيز العضلي، وإذا كانت مرتفعة، يجب إجراء بضع اللفافة (fasciotomy) بشكل طارئ لإنقاذ الطرف.
- إصابات الأعصاب: معظم إصابات الأعصاب المرتبطة بالخلع هي اعتلالات عصبية (neuropraxias) وتتحسن تلقائيًا. يتم المراقبة الدقيقة للتعافي العصبي. التدخل الجراحي (مثل نقل العصب الزندي) يُنظر فيه فقط في حالات الشلل الكامل أو تدهور الأعراض أو عدم التعافي بعد فترة.
- الخلع المفتوح: يتطلب تنظيفًا جراحيًا شاملًا (debridement)، وريًا للمفصل، وتثبيتًا للأربطة والكسور، ثم إغلاق الجرح، مع إعطاء مضادات حيوية واسعة الطيف لمنع العدوى.
يؤكد الأستاذ الدكتور محمد هطيف، بخبرته الطويلة في علاج إصابات المرفق المعقدة في صنعاء، على أن الهدف الأساسي من العلاج الجراحي هو استعادة استقرار المرفق، وتحقيق رد متماثل للعظام، والسماح بالحركة المبكرة لمنع التيبس، وبالتالي تحقيق أفضل النتائج الوظيفية للمريض.
التعافي وإعادة التأهيل
يُعد التعافي وإعادة التأهيل جزءًا لا يتجزأ من علاج خلع المرفق، ولهما تأثير حاسم على النتيجة النهائية.
المراحل الرئيسية لإعادة التأهيل
-
المرحلة الحادة (بعد الرد / الجراحة مباشرة):
- التحكم في الألم والتورم: باستخدام الأدوية والثلج والرفع.
- التثبيت: وفقًا لتعليمات الطبيب (وشاح، جبيرة، أو دعامة مفصلية).
- الحركة المبكرة المحمية: في حالات الخلع البسيط المستقر، تبدأ الحركة السلبية والنشطة اللطيفة ضمن "قوس الاستقرار" تحت إشراف أخصائي العلاج الطبيعي. هذا يمنع التيبس ويساعد في شفاء الأنسجة الرخوة.
- العناية بالجرح: في حال الجراحة.
-
مرحلة استعادة نطاق الحركة (بعد 1-3 أسابيع):
- **زيادة نطاق الحركة تدريجيًا
ألم الكتف والمرفق وتقييد الحركة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات المناظير والطب الرياضي.. نلتزم بإعادتك لحياة خالية من الألم.
مواضيع أخرى قد تهمك