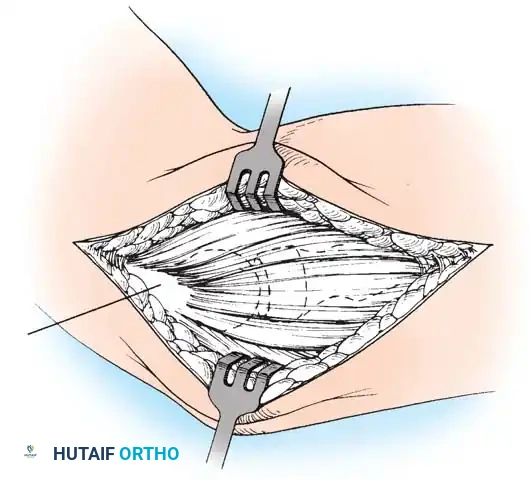
علاج مرفق لاعب الغولف جراحياً: دليل شامل لتحرير التهاب اللقيمة الإنسية
الخلاصة الطبية
مرفق لاعب الغولف، أو التهاب اللقيمة الإنسية، هو حالة تنكسية تسبب ألماً في الجانب الداخلي للمرفق. عندما تفشل العلاجات التحفظية، يصبح التدخل الجراحي خياراً فعالاً. يتضمن العلاج الجراحي تنظيف الأنسجة المتضررة وإدارة أي مشاكل في العصب الزندي، مما يوفر راحة دائمة ويستعيد وظيفة المرفق تحت إشراف خبراء مثل الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: يُعد "مرفق لاعب الغولف" (Golfer's Elbow)، أو ما يُعرف طبياً باسم "التهاب اللقيمة الإنسية" (Medial Epicondylitis)، حالة تنكسية معقدة تُسبب ألماً مبرحاً ومزمناً في الجانب الداخلي للمرفق، ويمتد تأثيرها ليضعف قوة القبضة ووظيفة الذراع بالكامل. في حين أن العلاجات التحفظية تنجح في العديد من الحالات، إلا أن الفشل في الاستجابة لهذه العلاجات بعد أشهر من المحاولات يجعل التدخل الجراحي الخيار الطبي الأمثل والنهائي. تتضمن الجراحة المتقدمة الاستئصال الدقيق للأنسجة المتضررة (التنكسية) وتحرير الأوتار، مع تقييم وإدارة أي انضغاط في العصب الزندي. ولضمان استعادة الوظيفة الحركية بالكامل، يتطلب هذا الإجراء دقة جراحية فائقة وخبرة تشريحية عميقة، وهو ما يقدمه الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، والذي يُعد المرجع الأول في اليمن لجراحات الطرف العلوي والمرفق باستخدام أحدث التقنيات الطبية.

مقدمة شاملة: أكثر من مجرد ألم رياضي
يُعد "مرفق لاعب الغولف" أو التهاب اللقيمة الإنسية (Medial Epicondylitis) من الحالات العظمية الشائعة التي تسبب ألماً مزعجاً ومستمراً في الجانب الداخلي من المرفق، وتمتد أحياناً على طول الساعد لتصل إلى الرسغ والأصابع. على الرغم من أن التسمية الشائعة توحي بارتباط هذه الحالة حصرياً برياضة الغولف، إلا أن الحقيقة الطبية تؤكد أنها تصيب شريحة واسعة جداً من المجتمع؛ بدءاً من ممارسي الرياضات التي تتطلب استخدام المضرب (مثل التنس والاسكواش)، وصولاً إلى العمال اليدويين، والسباكين، والنجارين، وحتى الأشخاص الذين يقضون ساعات طويلة في الكتابة على لوحة المفاتيح أو استخدام الفأرة بطريقة غير صحية.
هذه الحالة ليست مجرد "التهاب بسيط" في الأوتار كما يعتقد الكثيرون، بل هي عملية تنكسية معقدة (Degenerative Process) تحدث على المستوى الخلوي للوتر. تتطلب هذه الحالة فهماً دقيقاً، وتشخيصاً شاملاً، وخطة علاجية متكاملة. عندما يتحول الألم من مجرد إزعاج مؤقت إلى إعاقة حقيقية تمنع المريض من أداء مهامه اليومية البسيطة (مثل حمل كوب من الماء أو مصافحة شخص آخر)، يصبح التدخل الطبي المتخصص ضرورة ملحة.
في الكثير من الحالات، يمكن أن تنجح العلاجات غير الجراحية (التحفظية) في تخفيف الأعراض، لكن عندما تستمر الآلام وتفشل كل المحاولات العلاجية التقليدية، يصبح التدخل الجراحي خياراً فعالاً وضرورياً لإعادة المرفق إلى وظيفته الطبيعية. الجراحة هنا لا تقتصر على مجرد "تحرير" الوتر، بل هي عملية ميكروجراحية دقيقة لتنظيف الأنسجة المتضررة، وإزالة التغيرات التنكسية، وإعادة تحفيز التروية الدموية، مع الانتباه الشديد لأي مشاكل محتملة في العصب الزندي (Ulnar Nerve) المجاور، والذي غالباً ما يكون متأثراً في الحالات المزمنة.
يُقدم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء وأحد أبرز جراحي العظام في اليمن، خبرته الواسعة التي تتجاوز العشرين عاماً في تشخيص وعلاج حالات التهاب اللقيمة الإنسية. يعتمد الدكتور هطيف على نهج علمي صارم وأمانة طبية مطلقة، حيث لا يتم اللجوء للجراحة إلا بعد استنفاد كافة سبل العلاج التحفظي. يهدف هذا الدليل الطبي الشامل والموسوعي إلى تزويد المرضى بفهم عميق وتشريحي لهذه الحالة، بدءاً من أسبابها وأعراضها، مروراً بالخيارات العلاجية، وصولاً إلى تفاصيل الجراحة خطوة بخطوة والرعاية التأهيلية ما بعد الجراحة.
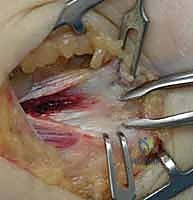
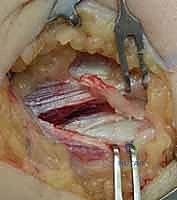
التشريح الدقيق لمفصل المرفق واللقيمة الإنسية
لفهم كيفية حدوث "مرفق لاعب الغولف" وكيفية علاجه، يجب أولاً إلقاء نظرة عميقة على التشريح المعقد لمفصل المرفق. المرفق ليس مجرد مفصل مفصلي بسيط (Hinge Joint)، بل هو مركب تشريحي يربط بين عظم العضد (Humerus) في الذراع، وعظمي الكعبرة (Radius) والزند (Ulna) في الساعد.
اللقيمة الإنسية (Medial Epicondyle)
في النهاية السفلية لعظم العضد، يوجد نتوءان عظميان بارزان يمكن الشعور بهما تحت الجلد: اللقيمة الوحشية (في الخارج) واللقيمة الإنسية (في الداخل، الأقرب للجسم). اللقيمة الإنسية هي محور حديثنا هنا. هذا النتوء العظمي يعمل كنقطة ارتكاز ومنشأ مشترك (Common Flexor Origin) لمجموعة من العضلات الحيوية في الساعد.
مجموعة العضلات القابضة والكابة (Flexor-Pronator Mass)
تنبع من اللقيمة الإنسية مجموعة من العضلات المسؤولة عن حركتين أساسيتين:
1. ثني الرسغ والأصابع (Flexion): الحركات التي تقوم بها عند إغلاق قبضة يدك أو ثني معصمك للداخل.
2. كب الساعد (Pronation): الحركة التي تقوم بها عند لف الساعد بحيث يكون باطن اليد متجهاً لأسفل (مثل حركة صب الماء من إبريق).
تشمل هذه العضلات:
* العضلة الكابة المدورة (Pronator Teres).
* العضلة قابضة الرسغ الكعبرية (Flexor Carpi Radialis).
* العضلة الراحية الطويلة (Palmaris Longus).
* العضلة قابضة الرسغ الزندية (Flexor Carpi Ulnaris).
* العضلة قابضة الأصابع السطحية (Flexor Digitorum Superficialis).
الوتر الذي يربط هذه العضلات باللقيمة الإنسية هو الذي يتعرض للتلف والتمزقات الدقيقة في حالة مرفق لاعب الغولف.
العصب الزندي (Ulnar Nerve)
من أهم التراكيب التشريحية التي يجب أخذها في الاعتبار هو العصب الزندي. يمر هذا العصب الحساس جداً خلف اللقيمة الإنسية مباشرة في نفق يُعرف باسم "النفق المرفقي" (Cubital Tunnel). نظراً لقربه الشديد من منطقة الالتهاب التنكسي، فإن تورم الأوتار أو وجود أنسجة ندبية يمكن أن يضغط على هذا العصب، مما يسبب أعراضاً عصبية مثل الخدر والتنميل في الإصبعين الصغير (الخنصر) والبنصر. هذا التشابك التشريحي يجعل الجراحة في هذه المنطقة تتطلب مهارة استثنائية لتجنب إصابة العصب.
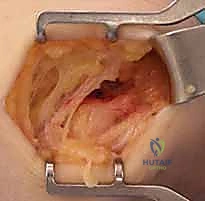
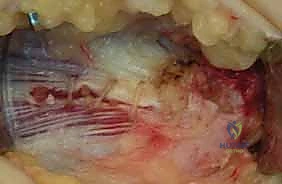
الفهم الباثولوجي: الفرق الحاسم بين الالتهاب التنكسي والالتهاب التقليدي
من أهم المفاهيم التي يحرص الأستاذ الدكتور محمد هطيف على توضيحها للمرضى هو الطبيعة الحقيقية لمرض "مرفق لاعب الغولف". التسمية الطبية القديمة (Tendinitis) والتي تعني "التهاب الوتر" تعتبر اليوم غير دقيقة علمياً في معظم الحالات المزمنة، والمصطلح الأصح هو (Tendinosis) أو "التنكس الوتري".
الالتهاب التقليدي الحاد (Tendinitis)
يحدث هذا عندما تتعرض لإصابة مفاجئة (مثل رفع وزن ثقيل جداً فجأة). يستجيب الجسم بإرسال خلايا التهابية (كريات الدم البيضاء، البروستاغلاندين) إلى المنطقة لبدء عملية الشفاء. هذه الحالة تسبب ألماً حاداً، احمراراً، وتورماً، وتستجيب عادةً بشكل ممتاز لمضادات الالتهاب غير الستيرويدية (NSAIDs) والثلج والراحة. وتستمر هذه المرحلة لأيام أو أسابيع قليلة.
الالتهاب التنكسي المزمن (Tendinosis - Angiofibroblastic Hyperplasia)
هذا هو ما يحدث فعلياً في حالة "مرفق لاعب الغولف" المزمنة. عندما يتعرض الوتر لإجهاد متكرر ومستمر (Micro-traumas)، فإن الجسم يحاول إصلاح هذه التمزقات الدقيقة. ولكن، إذا لم يُمنح الوتر الوقت الكافي للتعافي، فإن عملية الشفاء تفشل.
على المستوى المجهري، بدلاً من تكون ألياف كولاجين قوية ومنظمة (التي يتكون منها الوتر السليم)، تتكون ألياف كولاجين عشوائية وغير ناضجة. تتكاثر الأوعية الدموية بشكل غير طبيعي (Angiogenesis) وتتكون خلايا ليفية غير فعالة. النتيجة النهائية هي نسيج وتري ضعيف، هش، ذو لون رمادي باهت (بدلاً من اللون الأبيض اللامع للوتر السليم)، ومفتقر للقوة الميكانيكية.
لماذا هذا الفرق مهم؟ لأن علاج حالة تنكسية يختلف تماماً عن علاج حالة التهابية حادة. الأدوية المضادة للالتهابات قد تخفف الألم مؤقتاً، لكنها لا تعالج التدهور الهيكلي للوتر. بل إن حقن الكورتيزون المتكررة قد تزيد من ضعف الوتر وتسرع من عملية التنكس، وهو ما يحذر منه الدكتور هطيف بشدة.
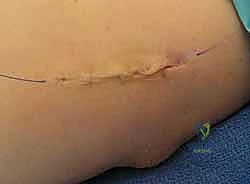
الأسباب وعوامل الخطر المؤدية لمرفق لاعب الغولف
لا ينشأ مرفق لاعب الغولف من فراغ، بل هو نتيجة تراكمية لعوامل ميكانيكية وبيولوجية. المسبب الرئيسي هو "الحمل الزائد الميكانيكي" (Mechanical Overload) الذي يتجاوز قدرة الوتر على الاحتمال والتعافي.
1. الأنشطة الرياضية المتكررة
- رياضة الغولف: تحدث الإصابة عادة بسبب تقنية التأرجح (Swing) الخاطئة، أو ضرب الأرض بالمضرب بقوة قبل ضرب الكرة، مما يولد صدمة عنيفة تنتقل عبر الساعد لتتركز في اللقيمة الإنسية. الإمساك بالمضرب بشدة مفرطة يساهم أيضاً في الإجهاد.
- رياضات المضرب (التنس، الاسكواش، البادل): بينما يشتهر التنس بتسببه في "مرفق لاعب التنس" (التهاب اللقيمة الوحشية)، إلا أن حركات معينة مثل الإرسال القوي (Serve) أو الضربة الأمامية (Forehand) مع إضافة دوران للكرة (Topspin) تضع ضغطاً هائلاً على الأوتار الداخلية للمرفق.
- رياضات الرمي: مثل البيسبول، رمي الرمح، وكرة القدم الأمريكية. حركة الرمي العلوية تولد قوة شد جانبية (Valgus Stress) هائلة على المرفق الداخلي.
- رفع الأثقال وكمال الأجسام: خاصة التمارين التي تتطلب ثني الرسغ بشدة تحت أوزان ثقيلة، أو تمارين السحب (Pull-ups) وتمارين العضلة ذات الرأسين (Biceps Curls) بطريقة خاطئة.
2. المهن والأعمال اليدوية المتكررة
الأشخاص الذين تتطلب وظائفهم حركات متكررة لليد والرسغ هم عرضة بشكل كبير للإصابة:
* عمال البناء والنجارون والسباكون: الاستخدام المستمر للمطارق، المفكات، والمناشير يتطلب قبضة قوية وحركات لف متكررة للساعد.
* الجزارون والطهاة: التقطيع المستمر والتعامل مع اللحوم الثقيلة.
* المبرمجون وموظفو المكاتب: الاستخدام المطول والمستمر للفأرة ولوحة المفاتيح بوضعية غير مريحة للرسغ (Ergonomics ضعيفة) يمكن أن يؤدي إلى إجهاد الأوتار بمرور الوقت.
* أطباء الأسنان والجراحون: بسبب الإمساك الدقيق والمستمر بالأدوات الطبية لفترات طويلة.
3. عوامل الخطر البيولوجية والشخصية
- العمر: تزداد احتمالية الإصابة بشكل ملحوظ بين سن 35 و 50 عاماً، حيث تبدأ مرونة الأوتار في الانخفاض الطبيعي مع تقدم العمر.
- التشريح والميكانيكا الحيوية: وجود ضعف في عضلات الكتف أو الرسغ قد يجبر عضلات المرفق على التعويض وبذل جهد مضاعف.
- التدخين: يقلل التدخين من التروية الدموية الدقيقة للأوتار (التي هي أصلاً ضعيفة التروية)، مما يبطئ عملية الشفاء ويزيد من خطر التنكس.
- الأمراض المزمنة: مثل مرض السكري، الذي يؤثر سلباً على جودة الأنسجة الضامة وعملية التئام الجروح.
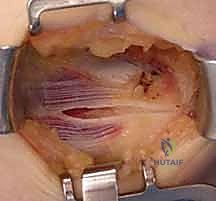
الأعراض والتشخيص الدقيق
التشخيص الدقيق والمبكر هو مفتاح العلاج الناجح. الأستاذ الدكتور محمد هطيف يولي اهتماماً بالغاً للفحص السريري الدقيق والاستماع لتاريخ المريض المرضي قبل اللجوء لأي فحوصات إشعاعية.
الأعراض الشائعة لمرفق لاعب الغولف
تتطور الأعراض عادةً بشكل تدريجي، ونادراً ما تبدأ فجأة إلا في حالات التمزق الحاد:
1. الألم والوجع (Pain and Tenderness): يتركز الألم في الجانب الداخلي للمرفق (اللقيمة الإنسية). قد يكون الألم خفيفاً في البداية ثم يشتد. يزداد الألم عند لمس أو الضغط على العظمة الداخلية للمرفق.
2. انتشار الألم (Radiation): غالباً ما يمتد الألم من المرفق الداخلي نزولاً عبر الساعد، وقد يصل إلى الرسغ.
3. تصلب المرفق (Stiffness): شعور بتيبس في المفصل، خاصة في الصباح الباكر أو بعد فترات من الراحة.
4. ضعف القبضة (Grip Weakness): صعوبة في الإمساك بالأشياء بقوة. قد يجد المريض صعوبة في فتح مرطبان، أو إدارة مقبض الباب، أو حتى مصافحة شخص آخر دون ألم.
5. أعراض العصب الزندي (Ulnar Nerve Symptoms): في الحالات المتقدمة أو المزمنة، قد يشعر المريض بخدر، تنميل، أو وخز (مثل دبابيس وإبر) يمتد إلى الإصبع الصغير (الخنصر) ونصف الإصبع المجاور له (البنصر). هذا مؤشر على أن الالتهاب بدأ يضغط على العصب الزندي.
6. تفاقم الألم مع حركات معينة: يزداد الألم بشدة عند ثني الرسغ للداخل (مقاومة الثني)، أو عند لف الساعد لأسفل، أو عند محاولة حمل أشياء ثقيلة وراحة اليد متجهة لأعلى.
كيفية التشخيص في عيادة الدكتور محمد هطيف
يعتمد الدكتور هطيف على منهجية تشخيصية متكاملة:
* التاريخ الطبي (Medical History): الاستفسار عن طبيعة العمل، الرياضات الممارسة، متى بدأ الألم، وما هي الحركات التي تزيده أو تخففه.
* الفحص السريري (Physical Examination):
* الجس (Palpation) لتحديد نقطة الألم القصوى.
* اختبارات المقاومة: يُطلب من المريض ثني رسغه أو لف ساعده بينما يقوم الطبيب بتطبيق قوة معاكسة. إذا أثار هذا ألماً في المرفق الداخلي، فهو مؤشر قوي على الإصابة.
* تقييم العصب الزندي: فحص الإحساس في الأصابع واختبار قوة العضلات الصغيرة في اليد لاستبعاد أو تأكيد انضغاط العصب (Cubital Tunnel Syndrome).
* الفحوصات الإشعاعية (Imaging):
* الأشعة السينية (X-rays): لا تُظهر الأوتار، ولكنها ضرورية لاستبعاد مشاكل أخرى مثل التهاب المفاصل (Arthritis)، أو الكسور القديمة، أو وجود تكلسات عظمية حول اللقيمة الإنسية.
* الموجات فوق الصوتية (Ultrasound): أداة ممتازة وديناميكية لتقييم سماكة الوتر، وجود تمزقات جزئية، أو زيادة في التروية الدموية غير الطبيعية.
* الرنين المغناطيسي (MRI): هو المعيار الذهبي (Gold Standard). يُظهر الرنين المغناطيسي بوضوح شديد مدى التغيرات التنكسية في الوتر، حجم التمزق، وحالة العصب الزندي والأربطة المحيطة. يتم اللجوء إليه عادة قبل اتخاذ قرار الجراحة.
جدول (1): مقارنة بين مرفق لاعب الغولف ومرفق لاعب التنس
| وجه المقارنة | مرفق لاعب الغولف (التهاب اللقيمة الإنسية) | مرفق لاعب التنس (التهاب اللقيمة الوحشية) |
|---|---|---|
| موقع الألم | الجانب الداخلي للمرفق (جهة الجسم). | الجانب الخارجي للمرفق. |
| الأوتار المتأثرة | أوتار العضلات القابضة والكابة للساعد. | أوتار العضلات الباسطة للساعد والرسغ. |
| الحركات المسببة للألم | ثني الرسغ للداخل، قبض اليد بقوة، لف الساعد لأسفل. | بسط (رفع) الرسغ للأعلى، لف الساعد لأعلى. |
| الرياضات المرتبطة | الغولف، رمي البيسبول، رفع الأثقال (السحب). | التنس (الضربة الخلفية)، الاسكواش، الريشة. |
| تأثر الأعصاب المجاورة | احتمال كبير لتأثر العصب الزندي (خدر في الخنصر). | احتمال أقل لتأثر العصب الكعبري. |
| نسبة الشيوع | أقل شيوعاً (يمثل حوالي 10-20% من حالات التهاب المرفق). | أكثر شيوعاً بكثير. |
العلاجات التحفظية (غير الجراحية): خط الدفاع الأول
يؤمن الأستاذ الدكتور محمد هطيف إيماناً راسخاً بأن الجراحة يجب أن تكون الملاذ الأخير. في أكثر من 80% من الحالات، يمكن تحقيق شفاء كامل أو تحسن ملحوظ جداً من خلال الالتزام ببرنامج علاج تحفظي شامل وصارم.
1. الراحة الإيجابية وتعديل النشاط (Activity Modification)
الراحة لا تعني وضع الذراع في جبيرة والتوقف عن الحركة تماماً، بل تعني "الراحة الميكانيكية". يجب التوقف فوراً عن الأنشطة الرياضية أو المهنية التي تسبب الألم. إذا كان السبب هو بيئة العمل، يجب تعديل وضعية الجلوس، استخدام لوحة مفاتيح مريحة، أو أخذ فترات راحة متكررة لإطالة العضلات.
2. العلاج الطبيعي والتأهيل الحركي (Physical Therapy)
وهو حجر الزاوية في العلاج التحفظي. يركز العلاج الطبيعي على:
* تمارين الإطالة (Stretching): إطالة عضلات الساعد القابضة بلطف لتقليل الشد على نقطة ارتكاز الوتر.
* التمارين اللامركزية (Eccentric Exercises): أثبتت الدراسات أن هذه التمارين (حيث يتم إطالة العضلة أثناء انقباضها، مثل إنزال وزن ببطء شديد) فعالة جداً في إعادة بناء ألياف الكولاجين في الأوتار المتنكسة وتحفيز الشفاء.
* المساج الاحتكاكي العميق (Deep Friction Massage): لكسر الأنسجة الندبية وتحفيز تدفق الدم للمنطقة.
3. استخدام الدعامات (Bracing)
استخدام دعامة أو حزام المرفق (Counterforce Brace) يتم لفه حول الساعد تحت المرفق بقليل. يعمل هذا الحزام على تشتيت القوى الميكانيكية وتخفيف الضغط المباشر على اللقيمة الإنسية أثناء استخدام اليد.
4. العلاج الدوائي والحقن الموضعي
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين لتخفيف الألم في المراحل الأولى.
- حقن البلازما الغنية بالصفائح الدموية (PRP): وهي تقنية حديثة وفعالة. يتم سحب دم من المريض، وفصل البلازما الغنية بعوامل النمو، ثم إعادة حقنها في الوتر المتضرر تحت إرشاد الموجات فوق الصوتية. تعمل هذه التقنية على تحفيز الشفاء البيولوجي وإعادة بناء الأنسجة.
- حقن الكورتيزون (Corticosteroid Injections): تحذير طبي هام: يقلل الدكتور هطيف من استخدام حقن الكورتيزون في هذه الحالات. رغم أنها توفر راحة سريعة وممتازة من الألم، إلا أن تأثيرها مؤقت. الأسوأ من ذلك، الاستخدام المتكرر للكورتيزون يؤدي إلى إضعاف بنية الوتر، زيادة نسبة التنكس، وقد يؤدي إلى قطع كامل في الوتر على المدى الطويل.
5. العلاج بالموجات التصادمية (Extracorporeal Shockwave Therapy - ESWT)
استخدام موجات صوتية عالية الطاقة موجهة نحو الوتر المتضرر. تعمل هذه الموجات على إحداث صدمات دقيقة (Micro-traumas) خاضعة للرقابة، مما يعيد إطلاق عملية الشفاء الطبيعية للجسم ويزيد من تكوين أوعية دموية جديدة (Neovascularization).
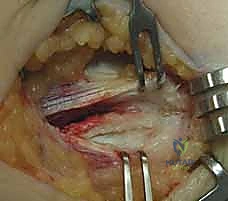
متى يصبح التدخل الجراحي أمراً حتمياً؟
إذا كانت العلاجات التحفظية فعالة، فلماذا نلجأ للجراحة؟ الإجابة تكمن في الحالات المعندة والمزمنة التي ترفض الاستجابة لأي علاج. يحدد الأستاذ الدكتور محمد هطيف معايير صارمة لاتخاذ قرار الجراحة لضمان أعلى نسب النجاح:
- فشل العلاج التحفظي لفترة طويلة: استمرار الألم الشديد والمقعد بالرغم من الالتزام التام بالعلاج الطبيعي، الأدوية، وتعديل النشاط لمدة تتراوح بين 6 إلى 12 شهراً.
- ألم مستمر يؤثر على جودة الحياة: عندما يمنع الألم المريض من أداء عمله، أو ممارسة رياضته المفضلة، أو حتى أداء المهام اليومية البسيطة (مثل النوم براحة).
- ضعف شديد في الوظيفة الحركية: فقدان ملحوظ في قوة القبضة يجعل اليد شبه غير قادرة على أداء وظائفها.
- تورط العصب الزندي (Ulnar Nerve Entrapment): إذا ظهرت أعراض عصبية (خدر، تنميل، ضعف في عضلات اليد الصغيرة) وتأكد انضغاط العصب الزندي بواسطة تخطيط كهربية العضل (EMG)، فإن التدخل الجراحي يصبح ضرورياً ومستعجلاً لمنع تلف العصب الدائم.
- وجود تمزق هيكلي كبير في الوتر: أحياناً يُظهر فحص الرنين المغناطيسي (MRI) تمزقاً كبيراً لا يمكن التئامه ذاتياً.
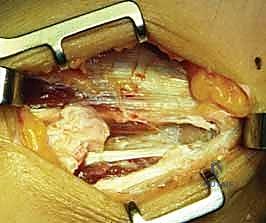
التحضير للعملية الجراحية مع الدكتور محمد هطيف
التحضير الجيد هو نصف النجاح. قبل الجراحة
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك