نقص تنسج الفخذ الخلقي: دليل شامل للآباء والعلاج المتخصص مع د. محمد هطيف
الخلاصة الطبية
نقص تنسج الفخذ الخلقي (CFD) هو حالة طبية يولد فيها الطفل بعظم فخذ (عظم الفخذ) أقصر أو مشوه. يمكن تشخيصه مبكرًا وعلاجه لتحسين وظيفة الساق والمشي. الأستاذ الدكتور محمد هطيف يقدم أحدث طرق التشخيص والعلاج المتخصصة لهذه الحالة لضمان أفضل النتائج لأطفالكم.
إن اكتشاف وجود حالة طبية لدى طفلكم أمر قد يثير القلق العميق والعديد من التساؤلات، ولكن مع التطورات الطبية الحديثة والخبرة المتخصصة، يمكن التعامل مع العديد من هذه الحالات بنجاح باهر. أحد هذه الحالات التي تتطلب فهمًا شاملاً ورعاية فائقة التخصص هو "نقص تنسج الفخذ الخلقي" (Congenital Femoral Deficiency - CFD)، والذي يُعرف أيضًا بـ "قصر عظم الفخذ الخلقي". هذه الحالة، التي تؤثر على نمو أحد أهم عظام الجسم، يمكن أن يكون لها تأثيرات كبيرة على حياة الطفل إذا لم يتم تشخيصها وعلاجها بشكل صحيح.
في هذا الدليل الشامل، نوضح لكم كل ما تحتاجون معرفته حول هذه الحالة المعقدة، بدءًا من فهمها التشريحي وحتى أحدث الخيارات العلاجية والمسارات التأهيلية. ويسرنا أن نؤكد لكم أن اليمن تمتلك خبرة استثنائية في هذا المجال متمثلة في قامة طبية مرموقة مثل الأستاذ الدكتور محمد هطيف ، أستاذ جراحة العظام في جامعة صنعاء، والذي بخبرته التي تتجاوز الـ 20 عامًا، وسجله الحافل بالنجاحات، وتطبيقه لأحدث التقنيات العالمية مثل الجراحة المجهرية وتنظير المفاصل 4K وجراحة تبديل المفاصل، يقدم أفضل رعاية ممكنة لأطفالكم. يلتزم الدكتور هطيف بأعلى معايير النزاهة الطبية الصارمة، ويؤمن بأن كل طفل يستحق أفضل فرصة لحياة طبيعية ونشطة، مع التركيز على استعادة الوظيفة الكاملة والاستقلالية.
فهم نقص تنسج الفخذ الخلقي (CFD): نظرة تشريحية عميقة
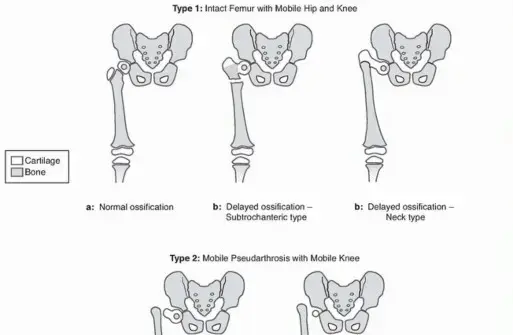
نقص تنسج الفخذ الخلقي (CFD) هو حالة نادرة ومعقدة يولد فيها الطفل بعظم الفخذ (Femur)، وهو العظم الطويل والقوي الذي يربط مفصل الورك بالركبة، أقصر من الطبيعي أو لا يتطور بشكل كامل. عظم الفخذ ليس مجرد دعامة ميكانيكية؛ إنه مفتاح للحركة السليمة للورك والركبة، وله دور أساسي في تحديد طول الساق ووظيفتها.
تتراوح شدة هذه الحالة من قصر طفيف وغير ملحوظ في عظم الفخذ إلى تشوهات أكثر تعقيدًا تؤثر بشكل كبير على مفصلي الورك والركبة، وقد تشمل حتى تشوهات في القدم والكاحل. هذا التفاوت في الشدة يؤدي إلى اختلاف في طول الساقين (Leg Length Discrepancy - LLD) ومشكلات واضحة في المشي والحركة، فضلاً عن تأثيرات محتملة على العمود الفقري بمرور الوقت.
التشريح الطبيعي لعظم الفخذ وتطوره
لفهم CFD، من الضروري استعراض كيفية تطور عظم الفخذ بشكل طبيعي:
-
الموقع والوظيفة:
عظم الفخذ هو أطول وأقوى عظم في جسم الإنسان، ويشكل الجزء العلوي من الساق. يلعب دورًا حاسمًا في تحمل الوزن، وتوفير نقاط ارتكاز للعضلات القوية التي تحرك الورك والركبة.
-
مراكز النمو (Growth Plates):
يحتوي عظم الفخذ على مراكز نمو (صفائح النمو أو الغضروف المشاشي) بالقرب من طرفيه، الورك والركبة. هذه المراكز هي المسؤولة عن زيادة طول العظم خلال فترة الطفولة والمراهقة.
-
التطور الجنيني:
يبدأ تطور عظم الفخذ في المراحل المبكرة جدًا من الحمل (الأسبوع الرابع إلى الثامن). تتشكل براعم الأطراف، وتتطور إلى عظام وغضاريف تحت تأثير إشارات جينية وكيميائية معقدة. أي اضطراب في هذه العملية الدقيقة يمكن أن يؤدي إلى تشوهات مثل CFD.
كيف يؤثر CFD على التشريح؟
في حالة CFD، يحدث خلل في إحدى أو كلتا عمليتي التطور الطولي والشكلي لعظم الفخذ. يمكن أن يؤدي ذلك إلى:
1.
قصر عظم الفخذ:
هو السمة الأساسية، حيث يكون العظم أقصر من المتوقع لعمر الطفل.
2.
تشوهات في مفصل الورك:
مثل خلل التنسج الوركي (Hip Dysplasia)، أو عدم تكون رأس الفخذ بشكل كامل، أو حتى فقدان الاتصال بين رأس الفخذ والحوض (pseudoarthrosis).
3.
تشوهات في مفصل الركبة:
قد تشمل عدم تكون مفصل الركبة بشكل صحيح (aplasia/hypoplasia of patella or distal femur), أو عدم استقرار الرضفة (patellar instability)، أو انحرافات زاوية مثل الركبة الروحاء (genu valgum) أو الركبة الفحجاء (genu varum).
4.
تشوهات في القدم والكاحل:
في بعض الحالات الأكثر شدة، قد يصاحب CFD تشوهات في القدم مثل القدم الحنفاء (Clubfoot) أو القدم القفداء (equinus deformity).
يُصنف CFD عادةً بناءً على درجة القصر والتشوهات المرافقة، مثل تصنيف Paley أو Aitken، لمساعدة الأطباء في تحديد خطة العلاج الأنسب. هذا الفهم العميق للتشريح والتطور هو ما يميز نهج الأستاذ الدكتور محمد هطيف في التشخيص الدقيق وتصميم خطط علاجية فريدة لكل طفل.
الأسباب وعوامل الخطر لنقص تنسج الفخذ الخلقي (CFD)
في معظم الحالات، تكون أسباب نقص تنسج الفخذ الخلقي غير معروفة وتحدث بشكل عشوائي (sporadic) دون وجود تاريخ عائلي واضح للحالة. يُصنف غالبية حالات CFD على أنها "معزولة" (isolated)، أي أنها لا ترتبط بمتلازمات جينية معروفة أو عيوب خلقية أخرى. هذا يعني أن حدوثها لا يرتبط بأي شيء فعلته الأم أو لم تفعله أثناء الحمل، مما يخفف غالبًا من الشعور بالذنب لدى الوالدين.
ومع ذلك، هناك بعض النظريات والعوامل التي يعتقد أنها قد تلعب دورًا في بعض الحالات:
1. الاضطرابات الوعائية الجنينية المبكرة:
تُعد نظرية الاضطرابات الوعائية الجنينية هي الأكثر قبولًا حاليًا. يُعتقد أن نقصًا في تدفق الدم أو إمداد الأكسجين إلى المنطقة التي يتطور فيها عظم الفخذ في مرحلة مبكرة جدًا من الحمل (بين الأسبوع الرابع والثامن) يمكن أن يعيق النمو الطبيعي للخلايا المسؤولة عن تكوين العظم. هذه الاضطرابات قد تكون موضعية ولا تؤثر على أجزاء أخرى من الجسم.
2. العوامل الوراثية والجينية:
على الرغم من أن معظم الحالات عشوائية، إلا أن هناك تقارير عن حالات عائلية نادرة، مما يشير إلى احتمال وجود عامل وراثي في عدد قليل من المرضى. قد تكون هناك طفرات جينية محددة أو تغيرات في الكروموسومات تلعب دورًا، ولكن لم يتم تحديد جين واحد مسؤول عن معظم حالات CFD بشكل قاطع. يتم دائمًا تقييم التاريخ العائلي بعناية من قبل الأستاذ الدكتور محمد هطيف لتقديم الاستشارة الجينية المناسبة إذا لزم الأمر.
3. العوامل البيئية:
تظل هذه العوامل قيد البحث، وتشمل:
-
التعرض للمواد الكيميائية أو الأدوية:
بعض الدراسات أشارت إلى ارتباطات محتملة بين التعرض لأدوية معينة (مثل الثاليدومايد، على الرغم من أن استخدامه نادر الآن) أو مواد كيميائية أثناء الحمل وحدوث تشوهات خلقية، ولكن لا يوجد دليل قوي يربطها مباشرة بمعظم حالات CFD.
-
الإصابات أو الصدمات أثناء الحمل:
يُعتقد أن الصدمات الشديدة أو النزيف في الرحم قد يؤثر على التطور الجنيني، لكن الأدلة المباشرة على تسببها في CFD قليلة.
-
داء السكري الحملي:
بعض الدراسات أشارت إلى زيادة طفيفة في خطر بعض العيوب الخلقية لدى الأمهات المصابات بسكري الحمل غير المتحكم به جيدًا، ولكن العلاقة مع CFD ليست قوية أو مباشرة.
4. الارتباط بالمتلازمات:
في حالات نادرة، يمكن أن يكون CFD جزءًا من متلازمة أوسع نطاقًا تتضمن عيوبًا خلقية أخرى. على سبيل المثال، قد يرتبط بمتلازمة التعظم الغشائي المنفصل (fibular hemimelia)، أو متلازمات نادرة أخرى تؤثر على نمو الأطراف. في هذه الحالات، يكون التقييم الشامل ضروريًا لتحديد جميع المشكلات الصحية للطفل.
يؤكد الأستاذ الدكتور محمد هطيف دائمًا على أن عدم معرفة السبب الدقيق لا يقلل من أهمية التشخيص المبكر والعلاج الفعال. فهدفنا الأساسي هو توفير أفضل النتائج الوظيفية بغض النظر عن الأسباب الكامنة.
كيف يتم تشخيص نقص تنسج الفخذ الخلقي (CFD)؟
التشخيص المبكر والدقيق حاسم لتحقيق أفضل النتائج العلاجية والتخطيط الأمثل للتدخلات. يمكن أن يتم تشخيص نقص تنسج الفخذ الخلقي في مراحل مختلفة:
1. أثناء الحمل (التشخيص قبل الولادة):
في بعض الحالات، يمكن الكشف عن علامات CFD خلال فحوصات الموجات فوق الصوتية الروتينية أثناء الحمل، خاصة في الثلث الثاني أو الثالث.
-
الموجات فوق الصوتية ثلاثية الأبعاد ورباعية الأبعاد:
توفر صورًا أكثر تفصيلاً لعظام الأطراف ويمكن أن تظهر قصرًا أو تشوهات في عظم الفخذ.
-
التصوير بالرنين المغناطيسي للجنين (Fetal MRI):
في الحالات التي يكون فيها التشخيص بالموجات فوق الصوتية غير واضح، يمكن أن يوفر التصوير بالرنين المغناطيسي معلومات إضافية حول مدى التشوه وتأثيره على المفاصل.
التشخيص قبل الولادة يمنح الوالدين فرصة للاستعداد النفسي والمعرفي، والتشاور مع متخصصين مثل الأستاذ الدكتور محمد هطيف لوضع خطة علاجية فور ولادة الطفل.
2. بعد الولادة (التشخيص بعد الولادة):
في العديد من الحالات، لا يتم تشخيص CFD إلا بعد ولادة الطفل، وأحيانًا يكون القصر طفيفًا بحيث لا يلاحظ إلا بعد عدة أشهر.
-
الفحص السريري الدقيق:
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري شامل للطفل لتحديد مدى قصر الساق، وفحص مدى حركة مفاصل الورك والركبة والكاحل، والبحث عن أي تشوهات أخرى مرافقة. قد يلاحظ الطبيب عدم توازن في طيات الجلد في الفخذ، أو صعوبة في تحريك مفصل الورك أو الركبة.
-
الأشعة السينية (X-rays):
هي الأداة التشخيصية الأكثر أهمية بعد الولادة. توفر صورًا واضحة لعظام الفخذ والساق والحوض، وتساعد في قياس طول العظام بدقة، وتحديد مدى التشوه في مفصل الورك والركبة، ووجود أي مراكز تعظم غير طبيعية. يتم إجراء أشعة سينية متخصصة لقياس الطول الكامل للطرفين (Scanogram or Orthoroentgenogram).
-
التصوير بالرنين المغناطيسي (MRI):
يُستخدم لتقييم الأنسجة الرخوة حول العظم، مثل الغضاريف والأربطة والعضلات، وتحديد مدى تكون رأس الفخذ والرضفة والغضاريف المفصلية، وهو أمر بالغ الأهمية لتخطيط الجراحة.
-
التصوير المقطعي المحوسب (CT Scan):
قد يُستخدم في بعض الحالات لتقييم التشوهات ثلاثية الأبعاد بدقة أكبر، خاصة عند التخطيط للجراحات المعقدة.
يُعد التشخيص الدقيق والمتخصص هو حجر الزاوية في الرعاية في مركز الأستاذ الدكتور محمد هطيف . بفضل خبرته الواسعة وأحدث أجهزة التشخيص المتاحة، يضمن الدكتور هطيف الحصول على صورة كاملة وشاملة لحالة كل طفل، مما يمكنه من وضع خطة علاجية مخصصة لتحقيق أفضل النتائج.
| معيار التشخيص | الوصف | الأهمية في CFD |
|---|---|---|
| الفحص السريري | ملاحظة قصر الطرف، مدى حركة المفاصل، تشوهات واضحة. | تشخيص مبدئي وتحديد نطاق المشكلة. |
| الأشعة السينية (X-ray) | صور ثنائية الأبعاد للعظام، قياس طول عظم الفخذ، تقييم تشوهات الورك والركبة. | حجر الزاوية في التشخيص وتصنيف الحالة وتخطيط العلاج. |
| تصوير بالموجات فوق الصوتية (Prenatal Ultrasound) | الكشف عن قصر الفخذ أو تشوهاته أثناء الحمل. | إعداد الوالدين والتخطيط للولادة والرعاية المبكرة. |
| التصوير بالرنين المغناطيسي (MRI) | تفاصيل دقيقة للأنسجة الرخوة، الغضاريف، الأربطة، وتقييم مراكز التعظم. | تخطيط جراحي مفصل، خاصة لتقييم مفاصل الورك والركبة. |
| التصوير المقطعي المحوسب (CT Scan) | صور ثلاثية الأبعاد للعظام، تقييم التشوهات العظمية المعقدة. | في حالات نادرة لتخطيط جراحات إعادة البناء المعقدة. |
الخيارات العلاجية الشاملة لنقص تنسج الفخذ الخلقي (CFD)
يهدف العلاج في المقام الأول إلى مساعدة الأطفال على النمو والتطور بأكبر قدر ممكن من الوظيفة والاستقلالية، وتقليل اختلاف طول الساقين إلى الحد الأدنى، وتحسين ميكانيكا المشي، والحفاظ على صحة المفاصل. إن علاج CFD يتطلب نهجًا متعدد التخصصات وتخطيطًا دقيقًا على المدى الطويل، وقد يمتد لسنوات عديدة من حياة الطفل. يعتمد العلاج الأمثل على عدة عوامل، بما في ذلك:
- شدة قصر عظم الفخذ والتشوهات المرافقة.
- عمر الطفل ومرحلة نموه.
- صحة الطفل العامة.
- تفضيلات الأسرة ومدى التزامها بالخطة العلاجية.
- خبرة الجراح وفريقه الطبي.
في مركز الأستاذ الدكتور محمد هطيف ، يتم تصميم خطة علاجية فردية لكل طفل بعد تقييم شامل، مع الأخذ في الاعتبار جميع هذه العوامل وتقديم أحدث وأنجح التقنيات العلاجية المتاحة عالميًا.
1. العلاج التحفظي (غير الجراحي):
يُعد هذا الخيار مناسبًا في حالات CFD الخفيفة، أو كجزء من خطة علاجية أكبر، أو في الفترات التي تسبق الجراحة.
-
رافعة الأحذية (Shoe Lifts/Orthotics):
تُستخدم لتعويض فرق الطول البسيط إلى المتوسط (عادة أقل من 5-7 سم). توضع داخل الحذاء أو كجزء من النعل الخارجي لرفع الساق الأقصر، مما يساعد على تحسين توازن الحوض وتقليل الضغط على العمود الفقري.
-
العلاج الطبيعي (Physical Therapy):
يلعب دورًا حيويًا في جميع مراحل العلاج. يهدف إلى:
- الحفاظ على مدى الحركة الكامل للمفاصل، خاصة الورك والركبة.
- تقوية العضلات المحيطة بالورك والركبة والكاحل.
- تحسين نمط المشي والتوازن.
- منع حدوث تقلصات أو تيبس في المفاصل.
-
الملاحظة والمتابعة المنتظمة:
في بعض الحالات، وخاصة عندما يكون فرق الطول طفيفًا في سن مبكرة، قد يوصي الدكتور هطيف بالمتابعة الدورية لمراقبة نمو العظام وتطور فرق الطول، وتحديد التوقيت الأمثل لأي تدخلات مستقبلية.
-
الدعم النفسي والاجتماعي:
من الضروري توفير الدعم للطفل وأسرته لمواجهة التحديات المرتبطة بالحالة والعلاج طويل الأمد.
2. التدخلات الجراحية (Surgical Interventions):
تُعتبر الجراحة هي الحل الأساسي لمعظم حالات CFD المتوسطة والشديدة، وتهدف إلى تصحيح فرق الطول وتثبيت المفاصل وتحسين الوظيفة. يمكن أن تكون هذه الجراحات معقدة وتتطلب جراحًا ذا خبرة عالية مثل الأستاذ الدكتور محمد هطيف ، الذي يمتلك مهارات فريدة في جراحات إطالة الأطراف وتصحيح التشوهات.
أهداف الجراحة:
1.
معادلة طول الساقين (Limb Lengthening):
لتقليل أو إزالة فرق الطول بشكل كامل.
2.
تثبيت المفاصل وتحسين وظيفتها:
تصحيح تشوهات الورك والركبة لضمان استقرارها ووظيفتها.
3.
تحسين ميكانيكا المشي:
تمكين الطفل من المشي بشكل طبيعي قدر الإمكان.
4.
تصحيح التشوهات الزاوية:
مثل الركبة الروحاء أو الفحجاء.
أنواع الجراحات الرئيسية:
أ. جراحة إطالة الأطراف (Limb Lengthening):
هي حجر الزاوية في علاج CFD. تعتمد هذه التقنية على مبدأ "تشتيت تكوين العظم" (Distraction Osteogenesis)، حيث يتم قطع العظم جراحيًا (osteotomy) ثم فصل الأجزاء المقطوعة تدريجيًا ببطء شديد (1 مم في اليوم غالبًا) باستخدام جهاز تثبيت خارجي أو داخلي. هذا الفصل البطيء يحفز الجسم على تكوين عظم جديد وأنسجة رخوة (جلد، عضلات، أعصاب، أوعية دموية) في الفجوة، مما يؤدي إلى إطالة العظم.
أنواع أجهزة الإطالة:
1.
المثبتات الخارجية (External Fixators):
-
مثبت إليزاروف الدائري (Ilizarov Circular Fixator):
هو الأكثر شيوعًا وفعالية. يتكون من حلقات معدنية تثبت بالعظم بواسطة أسلاك ودبابيس، وتسمح بتصحيح متعدد الأبعاد للتشوهات إلى جانب الإطالة.
-
المثبتات أحادية الجانب أو الهجينة (Monorail or Hybrid Fixators):
تستخدم في حالات معينة، وتوفر مرونة في بعض الجراحات.
-
مراحل الإطالة بالمثبت الخارجي:
-
مرحلة التكمين (Latency Phase):
فترة قصيرة (حوالي أسبوع) بعد الجراحة قبل بدء الإطالة للسماح للعظم بالبدء في الشفاء.
-
مرحلة التشتيت/الإطالة (Distraction Phase):
يقوم الأهل أو المريض بتدوير صواميل صغيرة يوميًا لإطالة العظم ببطء. هذه المرحلة هي الأطول وتتطلب التزامًا صارمًا.
-
مرحلة التوحيد/التدعيم (Consolidation Phase):
بعد الوصول للطول المطلوب، يتم تثبيت الجهاز في مكانه للسماح للعظم الجديد بالتعظم والتقوية. قد تستمر لعدة أشهر.
-
إزالة المثبت:
بعد التأكد من اكتمال التعظم، يتم إزالة الجهاز في عملية جراحية بسيطة.
-
المسامير الداخلية القابلة للإطالة (Internal Lengthening Nails):
- تقنيات حديثة ومتطورة، مثل نظام PRECICE أو STRYDE (إذا كانت متاحة)، تعتمد على مسمار معدني يزرع داخل تجويف العظم ويتم إطالته مغناطيسيًا من الخارج بواسطة جهاز تحكم عن بعد. توفر هذه المسامير راحة أكبر للمريض وتجنب مشاكل المثبتات الخارجية.
- الأستاذ الدكتور محمد هطيف ، بصفته جراحًا رائدًا، يحرص على مواكبة أحدث التطورات في هذا المجال ويستخدم التقنيات المتاحة التي توفر أفضل النتائج وأقل مضاعفات للمرضى.
ب. تقصير الطرف المقابل (Femoral Shortening or Epiphysiodesis):
في بعض الحالات، عندما يكون فرق الطول كبيرًا جدًا بحيث لا يمكن إطالة الطرف الأقصر بما يكفي، أو إذا كان المريض لا يرغب في خوض عمليات إطالة متعددة، يمكن تقصير الطرف الأطول.
-
قطع العظم وتقصيره (Femoral Shortening Osteotomy):
إزالة جزء من عظم الفخذ أو الساق في الطرف الأطول ثم تثبيت العظم المتبقي بمسامير أو صفائح.
-
وقف النمو المؤقت أو الدائم (Epiphysiodesis):
إتلاف لوحة النمو (الغضروف المشاشي) في الطرف الأطول جراحيًا، مما يوقف نمو هذا الطرف ويسمح للطرف الأقصر باللحاق به مع مرور الوقت. هذه العملية تُجرى للأطفال في مرحلة النمو وقبل بلوغهم.
ج. جراحات إعادة بناء الورك والركبة (Hip and Knee Reconstruction):
غالبًا ما تتطلب حالات CFD تصحيحًا للتشوهات في مفاصل الورك والركبة، والتي قد تُجرى كجزء من عملية الإطالة أو كجراحات منفصلة.
-
جراحات الورك:
تهدف إلى تحسين تغطية رأس الفخذ، أو إعادة بناء الحق (acetabulum)، أو تصحيح الانحرافات في عظم الفخذ القريب لتعزيز استقرار المفصل.
-
جراحات الركبة:
يمكن أن تشمل إعادة بناء الأربطة، أو تصحيح انحراف الرضفة، أو تصحيح التشوهات الزاوية للركبة.
د. البتر وتركيب الأطراف الصناعية (Amputation and Prosthesis):
في حالات CFD الشديدة جدًا، حيث تكون التشوهات معقدة لدرجة لا يمكن معها تحقيق وظيفة جيدة للساق حتى بعد جراحات متعددة، قد يكون البتر وتركيب طرف صناعي هو الخيار الأفضل لتوفير حياة وظيفية ومستقلة للطفل. هذا القرار صعب للغاية ويتخذ بعد مناقشات مستفيضة مع الأسرة، وتقييم دقيق من قبل فريق متعدد التخصصات، ويتم التعامل معه بأقصى درجات التعاطف والشفافية في مركز الأستاذ الدكتور محمد هطيف .
| نوع العلاج | المزايا | العيوب/التحديات | الوقت التقريبي للعلاج (بما في ذلك التأهيل) |
|---|---|---|---|
| رافعة الأحذية | غير جراحي، منخفض التكلفة، سريع التطبيق، يصحح فرق الطول البسيط. | لا يعالج السبب، لا يصحح التشوهات الهيكلية، غير فعال لفرق الطول الكبير. | فوري، استمرارية في الاستخدام. |
| جراحة إطالة العظام بالمثبت الخارجي | تصحيح فعال لفرق الطول والتشوهات، يحفز تكون العظم والأنسجة. | فترة علاج طويلة، عدم راحة، خطر العدوى في مواقع الدبابيس، تيبس المفاصل. | 6-12 شهرًا لكل 10 سم إطالة (جراحة + إطالة + توحيد). |
| جراحة إطالة العظام بالمسمار الداخلي | راحة أكبر للمريض، خطر أقل للعدوى، تجميليًا أفضل، لا يعيق الحركة بنفس القدر. | تكلفة أعلى، لا يسمح بتصحيح تشوهات معقدة بنفس مرونة المثبت الخارجي، يتطلب عملية إزالة ثانية. | 6-9 أشهر لكل 10 سم إطالة (جراحة + إطالة + توحيد). |
| وقف النمو (Epiphysiodesis) | عملية بسيطة، فعالة لفرق الطول المعتدل في الأطفال النامين. | يتطلب توقيتًا دقيقًا، لا يمكن عكسه، لا يصحح التشوهات. | 2-3 أسابيع (التعافي من الجراحة)، لكن تأثيره يتكشف على مدى سنوات النمو. |
| البتر والطرف الصناعي | يوفر وظيفة جيدة وسريعة في الحالات الشديدة، يقلل الحاجة لجراحات متعددة معقدة. | قرار صعب، تغيير جذري في صورة الجسم، يتطلب التكيف مع الطرف الصناعي. | أسابيع للتعافي من الجراحة، ثم تدريب على الطرف الصناعي مدى الحياة. |
يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في جميع هذه التقنيات، ويقوم باختيار الخيار الأنسب لكل حالة بعد تقييم دقيق وشامل، وتقديم شرح وافٍ للوالدين حول كل تفاصيل الخطة العلاجية، والمخاطر والفوائد المحتملة.
الرحلة الجراحية مع الأستاذ الدكتور محمد هطيف: خطوة بخطوة
عندما يتعلق الأمر بجراحة معقدة مثل تصحيح نقص تنسج الفخذ الخلقي، فإن اختيار الجراح المناسب هو أهم قرار. الأستاذ الدكتور محمد هطيف ، بفضل مكانته كأستاذ جراحة العظام في جامعة صنعاء وخبرته التي تفوق العقدين، يقدم رعاية لا تضاهى. إن نهجه الشامل والمهني يضمن أن تكون رحلة طفلكم الجراحية منظمة، آمنة، وفعالة، مع التركيز على أفضل النتائج.
1. التقييم ما قبل الجراحة والتخطيط الدقيق:
تبدأ الرحلة بعملية تقييم شاملة تتجاوز الفحوصات الروتينية.
-
الاستشارة الأولية:
لقاء مفصل مع الأهل والطفل لمناقشة الحالة، الأهداف العلاجية، والتوقعات. يشرح الدكتور هطيف الخيارات المتاحة، وجميع جوانب العملية، بما في ذلك المخاطر والفوائد المحتملة.
-
التقييم التشخيصي المتقدم:
يشمل مجموعة متكاملة من الأشعة السينية (بما في ذلك Scanogram لقياس الطول الكامل)، التصوير بالرنين المغناطيسي (MRI) لتقييم الأنسجة الرخوة والمفاصل، وقد يتطلب الأمر تصويرًا مقطعيًا ثلاثي الأبعاد (3D CT) في بعض الحالات المعقدة جدًا.
-
التقييم الصحي العام:
فحوصات دم شاملة، تقييم قلبي رئوي، واستشارة طبيب التخدير للتأكد من أن الطفل لائق صحيًا للجراحة.
-
التخطيط الجراحي المتقدم:
يستخدم الدكتور هطيف أساليب تخطيط جراحي حاسوبية دقيقة (إذا كانت متاحة) ونماذج قياس متطورة لتحديد أماكن القطع العظمي (osteotomy) وزوايا التصحيح بدقة متناهية، والتنبؤ بكمية الإطالة اللازمة. هذا يضمن أعلى مستويات الدقة والأمان.
-
التحضير النفسي:
يتم تقديم الدعم النفسي للطفل والأسرة، ويتم شرح ما يمكن توقعه في كل مرحلة لتقليل القلق وزيادة التعاون.
2. يوم الجراحة:
- الوصول إلى المستشفى: يتم استقبال الطفل والأسرة في جناح مخصص، ويتم مراجعة جميع التفاصيل النهائية.
- التخدير: يتولى فريق تخدير متخصص مسؤولية تخدير الطفل بأمان تام.
-
العملية الجراحية:
يقوم
الأستاذ الدكتور محمد هطيف
بإجراء الجراحة، والتي قد تتضمن:
- قطع العظم (Osteotomy): إحداث قطع دقيق في عظم الفخذ في الموقع المخطط له.
- تثبيت الجهاز: تركيب المثبت الخارجي (مثل إليزاروف) أو زرع المسمار الداخلي القابل للإطالة، مع التأكد من تثبيته بإحكام ودقة لتصحيح التشوهات الحالية والإعداد للإطالة.
- إعادة بناء المفاصل: في بعض الحالات، قد يتم إجراء جراحات متزامنة لإعادة بناء مفصل الورك أو الركبة لضمان استقرارهما ووظيفتهما.
- بعد الجراحة مباشرة: يتم نقل الطفل إلى غرفة الإفاقة للمراقبة الدقيقة قبل نقله إلى غرفته.
3. الرعاية بعد الجراحة في المستشفى:
- إدارة الألم: يتم توفير خطة شاملة لإدارة الألم لضمان راحة الطفل بعد الجراحة، باستخدام أحدث بروتوكولات تخفيف الألم.
- العناية بالجروح ومواقع الدبابيس (Pin Site Care): يتم تدريب الأهل على كيفية العناية بمواقع الدبابيس (في حالة المثبت الخارجي) لمنع العدوى.
- التعبئة المبكرة: بتوجيه من الدكتور هطيف وفريق العلاج الطبيعي، يبدأ الطفل في التعبئة المبكرة (مثل الجلوس والوقوف والمشي بمساعدة) لتعزيز الدورة الدموية ومنع المضاعفات.
- مراجعة الخطة: يتم مراجعة خطة الإطالة وتدريب الأهل على كيفية ضبط الجهاز في المنزل.
4. مرحلة الإطالة في المنزل:
- بدء الإطالة: بعد حوالي أسبوع من الجراحة (مرحلة التكمين)، يبدأ الأهل أو المريض في ضبط المثبت تدريجيًا (غالبًا 1 مم في اليوم مقسمة على جرعات)، وفقًا لتعليمات الدكتور هطيف.
- العلاج الطبيعي اليومي: يعد أمرًا حيويًا خلال هذه المرحلة للحفاظ على مرونة المفاصل وقوة العضلات والأنسجة الرخوة التي تُطال مع العظم.
- المتابعة الدورية: زيارات منتظمة لمركز الدكتور هطيف لإجراء الأشعة السينية ومراقبة تقدم الإطالة، تقييم صحة الأنسجة الرخوة، والتعامل مع أي مشكلات قد تنشأ. يتميز الدكتور هطيف بالقدرة على التعامل مع أي تحديات طارئة بمهارة وخبرة.
5. مرحلة التوحيد (التعظم):
- الوصول إلى الطول المستهدف: بمجرد تحقيق الطول المطلوب، تتوقف الإطالة.
- العظم الجديد يتقوى: يتم الحفاظ على الجهاز في مكانه للسماح للعظم الجديد بالتعظم والتكلس والتقوية. هذه المرحلة غالبًا ما تكون أطول من مرحلة الإطالة.
- استمرار العلاج الطبيعي: لتعزيز قوة العظم والعضلات وتحسين وظيفة الطرف.
6. إزالة المثبت والتعافي النهائي:
- إزالة المثبت: بعد التأكد من اكتمال التعظم وقوة العظم الجديد عبر الأشعة السينية، يتم إزالة المثبت الخارجي في عملية جراحية قصيرة، أو إزالة المسمار الداخلي (إذا كان ذلك ضروريًا ومخططًا له).
- التأهيل النهائي: مرحلة حاسمة لاستعادة القوة الكاملة، مدى الحركة، والقدرة على المشي بشكل طبيعي. قد يتطلب الأمر استخدام دعامة مؤقتة لحماية العظم الجديد.
رحلة علاج CFD طويلة وتتطلب صبرًا والتزامًا، ولكن تحت إشراف وتوجيه الأستاذ الدكتور محمد هطيف وفريقه المتخصص، يمكن تحقيق نتائج مذهلة تمنح الأطفال فرصة لحياة أفضل. خبرته التي تزيد عن 20 عامًا، وتفانيه في استخدام أحدث التقنيات مع التزامه بالنزاهة الطبية الصارمة، تجعله الخيار الأمثل في اليمن لهذه الجراحات المعقدة.
دليل شامل لإعادة التأهيل بعد جراحة CFD
إعادة التأهيل ليست مجرد جزء من العلاج؛ إنها أساس نجاح جراحة نقص تنسج الفخذ الخلقي (CFD). بدون برنامج تأهيلي مكثف ومنتظم، قد لا يتمكن الطفل من تحقيق الاستفادة القصوى من الإجراء الجراحي. يتطلب التأهيل التزامًا وجهدًا من الطفل والأسرة والفريق الطبي، ويشرف على هذا البرنامج بدقة في مركز الأستاذ الدكتور محمد هطيف ، حيث يتم تكييفه ليناسب احتياجات كل طفل.
1. العلاج الطبيعي (Physical Therapy):
هو العمود الفقري لبرنامج التأهيل. يبدأ العلاج الطبيعي عادة بعد الجراحة مباشرة ويستمر طوال مرحلتي الإطالة والتوحيد وحتى بعد إزالة المثبت.
-
الحفاظ على مدى الحركة (Range of Motion - ROM):
من أهم أهداف العلاج الطبيعي هو منع تقلصات المفاصل، خاصة الورك والركبة والكاحل. يتم إجراء تمارين تمدد يومية للمحافظة على ليونة الأنسجة الرخوة التي تتعرض للإطالة مع العظم.
-
تقوية العضلات (Muscle Strengthening):
تعمل عضلات الطرف الأطول بشكل مختلف بعد الإطالة. يتم تصميم تمارين لتقوية عضلات الفخذ والساق والقدم لضمان استقرار المفاصل وتحسين القدرة على تحمل الوزن.
-
التوازن والتنسيق (Balance and Coordination):
مع تغير طول الساق، يحتاج الجسم إلى إعادة تعلم كيفية التوازن والمشي. يتم استخدام تمارين متخصصة لتحسين هذه المهارات.
-
تدريب المشي (Gait Training):
يعلم المعالجون الفيزيائيون الطفل كيفية المشي بشكل صحيح مع الجهاز، ثم بعد إزالته، لتعزيز نمط مشي طبيعي وفعال.
-
تمارين المقاومة والتحمل:
لتحسين قوة العضلات وقدرة التحمل للأنشطة اليومية والرياضية.
2. العلاج الوظيفي (Occupational Therapy):
يركز على مساعدة الطفل على التكيف مع التغيرات الجسدية واستعادة القدرة على أداء الأنشطة اليومية بشكل مستقل.
-
مهارات العناية الذاتية:
تدريب على ارتداء الملابس، الاستحمام، والأنشطة الأخرى التي قد تتأثر بوجود الجهاز أو التغيرات في طول الساق.
-
التكيف مع البيئة المنزلية والمدرسية:
توفير التوجيهات حول التعديلات التي قد تكون ضرورية في المنزل أو المدرسة لضمان سلامة الطفل وراحته.
-
التعامل مع الألم والانزعاج:
تعليم تقنيات إدارة الألم غير الدوائية.
3. إدارة الألم (Pain Management):
على الرغم من التقدم في تقنيات إدارة الألم، قد يعاني الأطفال من بعض الانزعاج خلال مرحلة الإطالة والتأهيل.
-
الأدوية المسكنة:
يصف الدكتور هطيف الأدوية المناسبة لإدارة الألم.
-
التقنيات غير الدوائية:
الكمادات الدافئة/الباردة، التدليك، تمارين الاسترخاء، والعلاج الطبيعي نفسه.
4. العناية بالبشرة ومواقع الدبابيس:
في حالة استخدام المثبت الخارجي، تعد العناية اليومية بمواقع الدبابيس ضرورية لمنع العدوى وضمان سلامة الجلد. يتم تدريب الأهل بشكل مفصل على هذه العناية.
5. الدعم الغذائي والتغذوي:
يلعب الغذاء الصحي دورًا هامًا في تعزيز شفاء العظام ونموها. يوصى بنظام غذائي غني بالكالسيوم وفيتامين د والبروتين.
6. الدعم النفسي والاجتماعي:
رحلة علاج CFD طويلة ومليئة بالتحديات الجسدية والنفسية.
-
الاستشارة النفسية:
يمكن أن تكون مفيدة للطفل والأسرة للتعامل مع الضغوط والقلق والتغيرات في صورة الجسم.
-
المجموعات الداعمة:
قد يجد الأهل فائدة في التواصل مع عائلات أخرى خاضت تجربة مماثلة.
-
التشجيع والتحفيز:
دور الأهل والأصدقاء في توفير بيئة إيجابية ومشجعة للطفل أمر بالغ الأهمية.
7. المتابعة طويلة الأمد:
حتى بعد اكتمال الإطالة وإزالة المثبت، تستمر المتابعة مع الأستاذ الدكتور محمد هطيف للتأكد من نمو العظم بشكل سليم، عدم حدوث أي مضاعفات متأخرة، وتقييم الحاجة إلى أي تدخلات مستقبلية. تستمر هذه المتابعة حتى اكتمال نمو الطفل.
يضمن النهج الشامل لـ الأستاذ الدكتور محمد هطيف وفريقه المتخصص في العلاج الطبيعي، أن كل طفل يحصل على الدعم الكامل اللازم لاستعادة أقصى قدر من الوظيفة والاعتماد على الذات. خبرته الطويلة التي تزيد عن 20 عامًا، والتزامه بأحدث البروتوكولات العلاجية والتأهيلية، تجعل من مركزه الأفضل لرعاية أطفالكم في اليمن.
قصص نجاح ملهمة في مركز الأستاذ الدكتور محمد هطيف
في مركز الأستاذ الدكتور محمد هطيف ، كل طفل هو قصة أمل وإصرار، وكل جراحة هي بداية لرحلة نحو حياة أفضل. بفضل خبرة الدكتور هطيف التي تزيد عن 20 عامًا، وتفانيه الذي لا يتزعزع، شهدنا العديد من التحولات المذهلة التي غيرت حياة الأطفال وأسرهم. هذه القصص، على الرغم من أنها عامة ولا تذكر أسماء لأسباب تتعلق بالخصوصية، إلا أنها تعكس الالتزام بالتميز الذي يميز كل جانب من جوانب الرعاية في مركزنا.
1. "أمل" تُبصر النور بعد سنوات من التحدي:
طفلة صغيرة تدعى أمل، كانت تعاني من نقص تنسج فخذي خلقي متوسط الشدة، مما تسبب في فرق طول واضح بين ساقيها منذ ولادتها. كانت أمل تواجه صعوبة في المشي، وكانت دائمًا تشعر بالحرج من مظهرها. بعد تقييم شامل، وضع الأستاذ الدكتور محمد هطيف خطة علاجية لإطالة عظم الفخذ باستخدام مثبت إليزاروف. كانت الرحلة طويلة وتطلبت صبرًا كبيرًا من أمل وعائلتها، مع جلسات علاج طبيعي منتظمة ومتابعة دقيقة في المركز. ومع كل سنتيمتر إضافي، كانت أمل تكتسب ثقة أكبر. اليوم، وبعد إزالة المثبت والانتهاء من التأهيل، تمشي أمل بثبات وتلعب مع أقرانها دون أي إعاقة. لقد استعادت حياتها الطبيعية، وأصبحت مثالًا للإصرار بفضل رعاية الدكتور هطيف.
2. "فارس" يقهر المستحيل ويعود إلى الملعب:
فارس، صبي رياضي كان حلمه أن يصبح لاعب كرة قدم، ولكن نقص تنسج فخذه الخلقي كان يقف عائقًا أمام شغفه. كانت حالته أكثر تعقيدًا، حيث كان يعاني أيضًا من تشوه في مفصل الركبة. بعد استشارات متعددة، أوصى الأستاذ الدكتور محمد هطيف بإجراء جراحة مزدوجة: إطالة لعظم الفخذ وتصحيح لتشوه الركبة. العملية كانت دقيقة للغاية وتطلبت استخدام أحدث التقنيات التي يتقنها الدكتور هطيف. بعد فترة إطالة وتوحيد مكثفة، وخطة تأهيل رياضي مخصصة، عاد فارس إلى الملعب. لم يكتفِ باستعادة قدرته على المشي والركض، بل أصبح يلعب كرة القدم بثقة، محققًا حلمه الذي ظن أنه مستحيل. كانت خبرة الدكتور هطيف في الجراحة المجهرية وتنظير المفاصل 4K حاسمة في تحقيق هذا النجاح.
3. "ليلى" تحصل على بداية جديدة بفضل الدقة الطبية:
ليلى كانت حالة نادرة بنقص تنسج فخذي خلقي شديد، وكانت أسرتها تواجه صعوبة في العثور على حل فعال لحالتها المعقدة. كانت هناك مخاوف من أن الحل الوحيد قد يكون البتر. ولكن الأستاذ الدكتور محمد هطيف ، بفضل خبرته العميقة وقدرته على تحليل الحالات الأكثر تعقيدًا، اقترح مسارًا علاجيًا مبتكرًا يجمع بين عدة تدخلات جراحية لإعادة بناء المفصل وإطالة العظم على مراحل. كانت الرحلة طويلة ومليئة بالتحديات، لكن العائلة شعرت دائمًا بالثقة في يد الدكتور هطيف الأمينة. اليوم، أصبحت ليلى طفلة سعيدة، تستطيع المشي بمفردها وتعيش حياة طبيعية، وهو إنجاز عظيم لم يكن ليتحقق لولا دقة الدكتور هطيف الطبية والتزامه الصارم بأعلى معايير النزاهة المهنية.
هذه القصص ليست مجرد حكايات، بل هي شهادة حية على التزام الأستاذ الدكتور محمد هطيف بتوفير رعاية استثنائية. إنه يؤمن بأن كل طفل يستحق أفضل فرصة للعيش حياة كاملة ونشطة، ويسخر كل خبرته التي تزيد عن 20 عامًا، ومكانته الأكاديمية كأستاذ في جامعة صنعاء، واستخدامه لأحدث التقنيات مثل الأرثروبلاستي (تبديل المفاصل) والجراحة المجهرية، لتحقيق هذه الأهداف. في مركزه، الأمل دائمًا موجود، والالتزام بتقديم أفضل رعاية هو أساس كل قرار.
أسئلة شائعة حول نقص تنسج الفخذ الخلقي (CFD) مع الأستاذ الدكتور محمد هطيف
نحن ندرك أن تشخيص نقص تنسج الفخذ الخلقي (CFD) يثير العديد من الأسئلة والقلق لدى الآباء. ولذلك، قمنا بتجميع قائمة بأكثر الأسئلة شيوعًا والإجابة عليها بتفصيل من قبل الأستاذ الدكتور محمد هطيف ، أستاذ جراحة العظام في جامعة صنعاء، وخبير جراحة العظام الرائد في اليمن.
1. ما هو العمر الأفضل لإجراء جراحة إطالة العظام في حالات CFD؟
الأستاذ الدكتور محمد هطيف: لا يوجد عمر "أفضل" واحد ينطبق على جميع الحالات، حيث يعتمد التوقيت على عدة عوامل مثل شدة فرق الطول، وجود تشوهات مرافقة في المفاصل، ومعدل نمو الطفل. بشكل عام، نفضل البدء بالتدخلات الجراحية عندما يكون الطفل في عمر يسمح له بالتعاون مع برنامج التأهيل، وعادة ما يكون ذلك بين سن 6-10 سنوات. في بعض الحالات، قد تتطلب التشوهات الشديدة تدخلاً مبكرًا لتهيئة المفصل، وقد تُجرى الإطالات على مراحل متعددة على مدى سنوات نمو الطفل لتقليل عدد السنتيمترات المطلوب إطالتها في مرحلة واحدة وللتكيف مع نمو الطرف الآخر. كل خطة علاجية تُصمم بشكل فردي لكل طفل.
2. ما المدة التي تستغرقها عملية إطالة العظام؟ وهل هي مؤلمة للطفل؟
الأستاذ الدكتور محمد هطيف:
عملية إطالة العظام بالمثبت الخارجي تتكون من ثلاث مراحل رئيسية:
1.
مرحلة التكمين:
حوالي أسبوع بعد الجراحة قبل بدء الإطالة.
2.
مرحلة الإطالة (التشتيت):
تستغرق عادة شهرًا واحدًا لكل سنتيمتر من الإطالة. على سبيل المثال، إطالة 5 سم قد تستغرق حوالي 50 يومًا.
3.
مرحلة التوحيد (التعظم):
هي الأطول، وتستغرق عادة شهرًا ونصف إلى شهرين لكل سنتيمتر من الإطالة، لكي يتقوى العظم الجديد.
وبذلك، فإن إطالة 5 سم قد تستغرق إجمالًا من 8 إلى 12 شهرًا، بما في ذلك فترة التأهيل بعد إزالة المثبت.
أما بالنسبة للألم، فالأطفال يشعرون ببعض الانزعاج وليس الألم الشديد، وذلك بفضل التقنيات الحديثة لإدارة الألم التي نستخدمها. يتم توفير الأدوية المسكنة بشكل منتظم، بالإضافة إلى تقنيات العلاج الطبيعي التي تساعد في تخفيف التيبس العضلي. هدفنا هو أن يكون الطفل مرتاحًا قدر الإمكان طوال فترة العلاج.
3. ما هي المخاطر والمضاعفات المحتملة لجراحة إطالة العظام؟
الأستاذ الدكتور محمد هطيف:
مثل أي إجراء جراحي، توجد بعض المخاطر والمضاعفات المحتملة، ولكن بفضل خبرتنا الطويلة (أكثر من 20 عامًا) واستخدامنا لأحدث التقنيات والتزامنا بالنزاهة الطبية الصارمة، نعمل جاهدين على تقليلها إلى أدنى حد. تشمل هذه المضاعفات:
-
العدوى:
خاصة في مواقع دبابيس المثبت الخارجي، ويمكن علاجها عادة بالمضادات الحيوية والعناية الجيدة.
-
تيبس المفاصل:
يمكن الوقاية منه إلى حد كبير من خلال العلاج الطبيعي المكثف والمنتظم.
-
مشاكل الأعصاب أو الأوعية الدموية:
نادرة جدًا، ولكنها تتطلب مراقبة دقيقة.
-
التأخر في التئام العظم:
قد يحدث في بعض الحالات، وقد يتطلب تدخلات إضافية.
-
العودة جزئية لفرق الطول:
قد يحدث مع نمو الطفل، وقد يتطلب إطالات إضافية في المستقبل.
-
كسر العظم الجديد:
يمكن أن يحدث بعد إزالة المثبت إذا لم يكن العظم قد اكتسب القوة الكافية، ولهذا نتبع بروتوكولات صارمة للتوحيد.
نحن نناقش جميع هذه المخاطر بشفافية تامة مع الأهل قبل أي إجراء.
4. هل سيتمكن طفلي من ممارسة الرياضة بشكل طبيعي بعد العلاج؟
الأستاذ الدكتور محمد هطيف: هذا هو هدفنا الأساسي! بعد اكتمال العلاج وإعادة التأهيل بنجاح، يهدف برنامجنا إلى استعادة أقصى قدر ممكن من الوظيفة والقدرة على ممارسة الأنشطة اليومية والرياضية. معظم الأطفال الذين يكملون العلاج التأهيلي بشكل كامل يتمكنون من المشي، الجري، واللعب، وحتى ممارسة العديد من الألعاب الرياضية. قد تتطلب بعض الرياضات عالية التأثير تقييمًا فرديًا، ولكن عمومًا، نسعى لتمكين الأطفال من عيش حياة نشطة ومليئة بالإنجازات.
5. هل قد يحتاج طفلي إلى أكثر من جراحة واحدة؟
الأستاذ الدكتور محمد هطيف: في كثير من حالات CFD، وخاصة المتوسطة والشديدة، قد يحتاج الطفل إلى عدة تدخلات جراحية على مدى فترة نموه. قد تكون هناك حاجة لإطالات متعددة إذا كان فرق الطول كبيرًا جدًا، أو قد تتطلب التشوهات المرافقة في الورك أو الركبة جراحات تصحيحية منفصلة. كل مرحلة علاجية هي جزء من خطة شاملة تهدف إلى تحقيق أفضل نتيجة وظيفية في نهاية المطاف. نقوم بإعداد الأهل نفسيًا لهذه الرحلة طويلة الأمد ونشرح لهم التوقعات بالتفصيل.
6. ما الذي يميز الأستاذ الدكتور محمد هطيف كأفضل خيار لعلاج CFD في اليمن؟
الأستاذ الدكتور محمد هطيف:
بصفتي أستاذًا في جامعة صنعاء وعميدًا سابقًا لكلية الطب، أمتلك خبرة أكاديمية وعملية تفوق العشرين عامًا في مجال جراحة العظام، مع تخصص دقيق في جراحات إطالة الأطراف وتصحيح التشوهات المعقدة. ما يميزنا في مركزنا هو:
-
الخبرة المتراكمة:
تعاملنا مع مئات الحالات المعقدة بنجاح بفضل سنوات الخبرة الطويلة.
-
أحدث التقنيات:
نطبق أحدث التقنيات العالمية في التشخيص والعلاج، بما في ذلك أساليب التخطيط الجراحي المتقدمة، واستخدام تنظير المفاصل 4K والجراحة المجهرية والأرثروبلاستي لضمان الدقة والفعالية.
-
النزاهة الطبية الصارمة:
نؤمن بتقديم المشورة الصادقة والشفافة للأسر، مع وضع مصلحة الطفل وصحته في المقام الأول.
-
النهج الشامل:
نقدم رعاية متكاملة تشمل التقييم الدقيق، التخطيط الجراحي المتقدم، الجراحة الماهرة، وبرنامج تأهيلي مكثف، بالإضافة إلى الدعم النفسي للأسرة.
-
التفاني الشخصي:
كل طفل هو مسؤولية، ونلتزم بتقديم أفضل رعاية ممكنة لتمكينه من عيش حياة طبيعية ونشطة في مجتمعه اليمني.
7. كيف يمكننا التحضير نفسياً لطفلنا ولأنفسنا لهذه الرحلة الطويلة؟
الأستاذ الدكتور محمد هطيف:
التحضير النفسي أمر بالغ الأهمية. أنصح الآباء بما يلي:
-
المعرفة والفهم:
تعلم كل ما يمكن عن الحالة والعلاج. هذا الدليل خطوة ممتازة.
-
التواصل الصادق:
تحدثوا مع طفلكم بصراحة وبلغة مناسبة لعمره حول ما سيحدث، ولماذا هو مهم.
-
التوقعات الواقعية:
فهم أن الرحلة طويلة وليست خالية من التحديات، ولكن النتائج النهائية تستحق الجهد.
-
الدعم النفسي:
لا تترددوا في طلب الدعم من المستشارين النفسيين أو مجموعات دعم الوالدين.
-
الحفاظ على الروتين:
حاولوا الحفاظ على قدر من الروتين الطبيعي قدر الإمكان للطفل.
-
التفاؤل والإيجابية:
موقفكم الإيجابي هو أكبر مصدر قوة لطفلكم. نحن هنا لندعمكم في كل خطوة على الطريق.
8. ما هي التكلفة المتوقعة للعلاج وهل التغطية التأمينية متاحة؟
الأستاذ الدكتور محمد هطيف:
تختلف التكلفة الإجمالية للعلاج بشكل كبير بناءً على شدة الحالة، نوع الإجراءات الجراحية المطلوبة (إطالة واحدة أو متعددة، جراحات إضافية للمفاصل)، نوع الجهاز المستخدم (مثبت خارجي، مسمار داخلي)، ومدة الإقامة في المستشفى، ومدة برنامج التأهيل.
خلال الاستشارة الأولية، نقدم تقديرًا مفصلًا للتكاليف بناءً على الخطة العلاجية المقترحة لطفلكم.
فيما يتعلق بالتغطية التأمينية، ننصح بالتواصل مباشرة مع شركة التأمين الخاصة بكم للاستفسار عن مدى تغطيتها لجراحات إطالة الأطراف وعلاج التشوهات الخلقية، ونحن على استعداد لتقديم جميع التقارير والمستندات اللازمة لدعم طلباتكم.
9. ما هو المستقبل المتوقع للأطفال الذين يعانون من CFD بعد العلاج في مركزكم؟
الأستاذ الدكتور محمد هطيف:
بفضل التقدم الهائل في تقنيات جراحة العظام، وخبرتنا المتخصصة، فإن المستقبل المتوقع للأطفال الذين يخضعون لعلاج نقص تنسج الفخذ الخلقي في مركزنا مشرق للغاية. هدفنا هو تمكين كل طفل من تحقيق أقصى إمكاناته البدنية والاجتماعية. معظم الأطفال يتمكنون من:
- المشي بشكل مستقل وبنمط طبيعي.
- ممارسة الأنشطة الرياضية والترفيهية.
- الاندماج الكامل في المدرسة والمجتمع.
- التقليل من الآثار طويلة المدى على العمود الفقري والمفاصل.
نحن نؤمن بأن التشخيص المبكر والعلاج الشامل والمتابعة الدقيقة هي المفتاح لحياة طبيعية ونشطة ومثمرة لأطفالكم، وهذا ما نلتزم بتقديمه في مركزنا.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك