مضاعفات استبدال مفصل الورك: التخلخل والالتهاب في صنعاء | د. محمد هطيف
الخلاصة الطبية
مضاعفات استبدال مفصل الورك هي مشاكل قد تحدث بعد جراحة استبدال المفصل، وأبرزها التخلخل (عدم ثبات المفصل الاصطناعي) والالتهاب. تنجم غالباً عن عوامل ميكانيكية أو بكتيرية. يتضمن العلاج عادةً التدخل الجراحي لإعادة تثبيت أو استبدال المفصل المتضرر.
📋 الخلاصة: مضاعفات استبدال مفصل الورك هي مشاكل قد تحدث بعد جراحة استبدال المفصل، وأبرزها التخلخل (عدم ثبات المفصل الاصطناعي) والالتهاب. تنجم غالباً عن عوامل ميكانيكية أو بكتيرية. يتضمن العلاج عادةً التدخل الجراحي لإعادة تثبيت أو استبدال المفصل المتضرر. يُعد التشخيص المبكر والعلاج المتخصص، الذي يقدمه خبراء مثل الأستاذ الدكتور محمد هطيف في صنعاء، عاملاً حاسماً لاستعادة وظيفة المفصل وتجنب المضاعفات الخطيرة.
مقدمة موسعة: استعادة الحياة بعد ألم الورك، وتحديات المضاعفات المحتملة
تُعد جراحة استبدال مفصل الورك بالكامل (Total Hip Arthroplasty أو Total Hip Replacement) ثورة حقيقية في عالم جراحة العظام، فقد منحت ملايين الأشخاص حول العالم فرصة ثانية للحياة بلا ألم، وأعادت إليهم قدرتهم على المشي، الرقص، ممارسة الرياضة، والاستمتاع بأنشطتهم اليومية التي سلبتها منهم أمراض مثل خشونة مفصل الورك المتقدمة (Osteoarthritis)، أو التهاب المفاصل الروماتويدي (Rheumatoid Arthritis)، أو كسور الورك المعقدة، أو النخر اللاوعائي لرأس الفخذ (Avascular Necrosis). إنها عملية تُعادل في تأثيرها السحري إعادة عقارب الساعة إلى الوراء للمريض، محولة الألم المزمن والعجز إلى راحة وحركة طبيعية.
وعلى الرغم من معدلات النجاح المذهلة التي تتجاوز 95% وتستمر لعقود طويلة، إلا أن الواقع الطبي يقر بوجود احتمالية، وإن كانت نادرة، لظهور بعض المضاعفات بعد أي إجراء جراحي كبير. وفي سياق استبدال مفصل الورك، تبرز مضاعفتان رئيسيتان تشكلان التحدي الأكبر لكل من المرضى والجراحين: تخلخل مفصل الورك الاصطناعي (Prosthetic Loosening) و التهاب مفصل الورك الاصطناعي (Prosthetic Joint Infection) . هاتان الحالتان يمكن أن تعيدان الألم، وتحدان من الحركة، وتتطلبان في غالب الأحيان تدخلات طبية وجراحية معقدة لإعادة المفصل إلى وظيفته الطبيعية.
يهدف هذا الدليل الشامل إلى تقديم فهم معمق ومفصل لهذه المضاعفات، مع التركيز على أسبابها، أعراضها، سبل تشخيصها، وخيارات العلاج المتاحة. سنسلط الضوء على الدور المحوري للخبرة والكفاءة في التعامل مع هذه الحالات، ونعرض كيف تُسهم عيادة الأستاذ الدكتور محمد هطيف، الأستاذ بجامعة صنعاء واستشاري جراحة العظام والمفاصل والعمود الفقري، صاحب الخبرة التي تتجاوز 20 عاماً، في صنعاء ، في تقديم أعلى مستويات الرعاية المتخصصة باستخدام أحدث التقنيات مثل الجراحة المجهرية ومناظير 4K وجراحة المفاصل الاصطناعية المتقدمة، مع التزامه بالصدق الطبي الصارم لضمان أفضل النتائج لمرضاه.
إن الوعي بهذه المضاعفات وفهم كيفية التعامل معها هو خطوتك الأولى نحو اتخاذ قرارات مستنيرة واستعادة جودة حياتك.
تشريح مفصل الورك ووظيفته الأساسية
لفهم مضاعفات استبدال مفصل الورك، يجب أولاً فهم بنية ووظيفة المفصل الطبيعي والمفصل الاصطناعي.
مفصل الورك الطبيعي
مفصل الورك هو مفصل كروي حقي (Ball-and-Socket Joint)، وهو أحد أكبر وأقوى مفاصل الجسم. يتكون من:
*
رأس عظم الفخذ (Femoral Head):
وهو الجزء الكروي العلوي من عظم الفخذ.
*
الحق (Acetabulum):
وهو تجويف على شكل كوب في عظم الحوض يستقبل رأس عظم الفخذ.
يُغطى سطح كل من الرأس والحق بطبقة ناعمة من الغضاريف المفصلية، مما يقلل الاحتكاك ويسمح بحركة سلسة للمفصل. تحيط بالمفصل محفظة قوية وأربطة وعضلات توفر الثبات والدعم، وتُمكنه من تحمل وزن الجسم وحركات واسعة في جميع الاتجاهات (الثني، البسط، الدوران، التقريب، التبعيد).
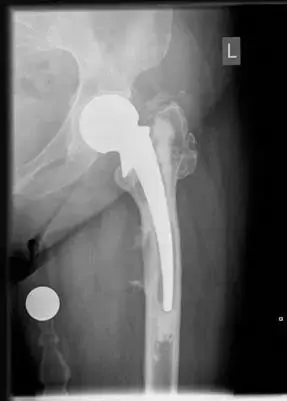
مفصل الورك الاصطناعي (المزروع)
في جراحة استبدال مفصل الورك، يتم استبدال الأجزاء المتضررة من المفصل الطبيعي بمكونات اصطناعية:
*
الساق الفخذية (Femoral Stem):
يتم إدخالها في قناة عظم الفخذ.
*
رأس كروي (Femoral Head):
يُثبت على الساق الفخذية، وقد يكون مصنوعاً من المعدن أو السيراميك.
*
الكوب الحقي (Acetabular Cup):
يُزرع في عظم الحوض ليحل محل الحق الطبيعي.
*
البطانة (Liner):
تُثبت داخل الكوب الحقي، وتكون عادةً من البولي إيثيلين، السيراميك، أو المعدن، وتوفر سطحاً ناعماً ليتفصل مع الرأس الكروي.
تُصمم هذه المكونات لتعمل معاً بسلاسة، محاكية لوظيفة المفصل الطبيعي. تثبت هذه المكونات إما باستخدام ملاط عظمي (cemented) أو بطريقة غير ملاطية (uncemented) حيث ينمو العظم الطبيعي داخل سطح المفصل الاصطناعي الخشن.
مضاعفات استبدال مفصل الورك: التخلخل والالتهاب
بينما تُقدم جراحة استبدال مفصل الورك حلاً فعالاً للألم والقيود الحركية، إلا أن هناك مضاعفات محتملة تتطلب الانتباه والخبرة في التشخيص والعلاج. من أبرز هذه المضاعفات:
1. تخلخل مفصل الورك الاصطناعي (Prosthetic Loosening)
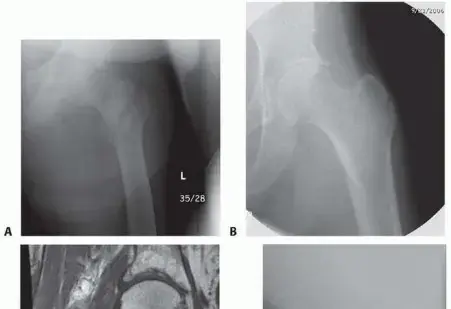
يُعرف التخلخل بأنه فقدان الثبات بين أحد مكونات المفصل الاصطناعي والعظم المحيط به. هذا يعني أن المفصل الاصطناعي لم يعد ملتصقاً بقوة بالعظم كما كان من المفترض. يُعد التخلخل من الأسباب الرئيسية لإعادة الجراحة (جراحة المراجعة) بعد سنوات من الجراحة الأولية.
أنواع التخلخل:
- التخلخل المعقم (Aseptic Loosening): هو النوع الأكثر شيوعاً، ولا يرتبط بوجود عدوى بكتيرية. يحدث عادة نتيجة عوامل ميكانيكية أو بيولوجية.
- التخلخل الإنتاني (Septic Loosening): يرتبط بوجود عدوى بكتيرية داخل المفصل الاصطناعي أو الأنسجة المحيطة به، مما يؤدي إلى تدمير العظم حول المكونات المزروعة وفقدان ثباتها.
الأسباب الرئيسية للتخلخل المعقم:
- التآكل الجسيمي (Particle Wear): مع مرور الوقت والاستخدام، تتآكل أجزاء صغيرة جداً (جزيئات) من المواد المكونة للمفصل الاصطناعي (خاصة بطانة البولي إيثيلين). هذه الجزيئات تثير استجابة التهابية في الجسم، حيث تحاول الخلايا المناعية "تنظيف" هذه الجزيئات. تؤدي هذه الاستجابة إلى تآكل العظم المحيط بالمفصل الاصطناعي (osteolysis)، مما يفقد المفصل ثباته تدريجياً.
- الإجهاد الميكانيكي (Mechanical Stress): القوى المتكررة والتحميل الزائد على المفصل، خاصة في المرضى النشطين جداً أو أصحاب الأوزان الثقيلة، يمكن أن تؤدي إلى فشل التثبيت الأولي للمفصل أو إجهاد نقطة الالتقاء بين العظم والمفصل الاصطناعي بمرور الوقت.
- جودة العظام (Bone Quality): ضعف جودة العظام (كما في حالات هشاشة العظام الشديدة) يمكن أن يؤثر على قدرة العظم على الاندماج مع المفصل الاصطناعي أو الحفاظ على تثبيته.
- تقنية الجراحة (Surgical Technique): وضع المفصل الاصطناعي بطريقة غير دقيقة أو غير مثالية أثناء الجراحة الأولية يمكن أن يزيد من خطر التخلخل لاحقاً.
الأعراض التفصيلية للتخلخل:
تظهر الأعراض عادةً بشكل تدريجي وتتفاقم بمرور الوقت:
*
الألم:
هو العرض الأكثر شيوعاً. يبدأ عادةً كألم خفيف أو متقطع، ويُصبح أكثر حدة وثباتاً مع تفاقم التخلخل. قد يكون الألم موجوداً أثناء الراحة أو يزداد سوءاً مع الأنشطة التي تحمل وزناً على المفصل (مثل المشي والوقوف). يمكن أن يُحدد الألم في منطقة الورك، الفخذ، أو حتى الركبة.
*
الطقطقة أو النقرات (Clicking or Catching Sensation):
قد يشعر المريض أو يسمع أصواتاً غير طبيعية من المفصل أثناء الحركة.
*
ضعف في المشي وتغيير في طريقة المشي (Gait Abnormality):
قد يبدأ المريض في العرج أو يلاحظ صعوبة في المشي لمسافات طويلة.
*
قصر في الطرف المصاب (Leg Length Discrepancy):
في بعض الحالات، يمكن أن يؤدي التخلخل إلى تغيير في طول الساق، مما يسبب اختلالاً وتحدياً في المشي.
*
نقص في مدى الحركة (Reduced Range of Motion):
قد يجد المريض صعوبة في تحريك الورك بالكامل.
تشخيص التخلخل:
يتطلب تشخيص التخلخل خبرة كبيرة لتمييزه عن الأسباب الأخرى لألم الورك.
1.
الفحص السريري:
يقوم
الأستاذ الدكتور محمد هطيف
بتقييم شامل للألم، مدى الحركة، الثبات، وأي علامات أخرى مثل العرج أو قصر الطرف.
2.
الأشعة السينية (X-rays):
هي الفحص الأساسي. يبحث الدكتور هطيف عن علامات مثل:
* خطوط شفافة (radiolucent lines) بين مكونات المفصل والعظم (مما يشير إلى عدم وجود التحام).
* تغير في وضعية المكونات.
* علامات تآكل العظام (osteolysis).
3.
التصوير المقطعي المحوسب (CT Scan):
يمكن أن يوفر صوراً أكثر تفصيلاً للعظم حول المفصل الاصطناعي ويساعد في تقييم مدى تآكل العظم.
4.
التصوير بالرنين المغناطيسي (MRI):
قد يكون مفيداً في بعض الحالات لتقييم الأنسجة الرخوة، ولكن وجود المعدن في المفصل الاصطناعي يمكن أن يسبب تشويشاً في الصور.
5.
سحب عينة من سائل المفصل (Joint Aspiration):
في حال وجود أي اشتباه بالتهاب، يتم سحب عينة من السائل المفصلي لتحليلها واستبعاد العدوى، وهذا أمر بالغ الأهمية قبل اتخاذ قرار العلاج.
2. التهاب مفصل الورك الاصطناعي (Prosthetic Joint Infection - PJI)
يُعد التهاب المفصل الاصطناعي من أخطر المضاعفات وأكثرها صعوبة في العلاج بعد جراحة استبدال مفصل الورك. يحدث عندما تُصيب البكتيريا المفصل الاصطناعي والأنسجة المحيطة به.
كيف يحدث الالتهاب؟
تصل البكتيريا إلى المفصل الاصطناعي بعدة طرق:
*
أثناء الجراحة (Intraoperative):
على الرغم من بيئة غرفة العمليات المعقمة، قد تدخل البكتيريا مباشرة أثناء الجراحة (وهو أمر نادر جداً مع الالتزام الصارم بمعايير التعقيم).
*
بعد الجراحة مباشرة (Early Postoperative):
قد تنتقل البكتيريا من الجرح الجراحي غير الملتئم بشكل جيد أو من مصدر عدوى آخر في الجسم.
*
عبر مجرى الدم (Hematogenous Spread):
يمكن للبكتيريا من أي مكان آخر في الجسم (مثل عدوى الأسنان، التهاب المسالك البولية، التهاب الجلد) أن تنتقل عبر الدم لتصل إلى المفصل الاصطناعي وتلتصق بسطحه. المفصل الاصطناعي مادة غريبة عن الجسم، مما يجعله أكثر عرضة لتجمع البكتيريا عليه وتشكيل "الأغشية الحيوية" (Biofilms) التي تحميه من المضادات الحيوية وجهاز المناعة.
أنواع الالتهاب بناءً على وقت ظهوره:
- الالتهاب الحاد (Acute Infection): يظهر عادةً خلال 3 أشهر من الجراحة. تكون الأعراض واضحة وشديدة.
- الالتهاب المتأخر أو المزمن (Delayed/Chronic Infection): يظهر بين 3 أشهر وسنتين من الجراحة، وقد تكون الأعراض أقل حدة وأكثر تدرجاً.
- الالتهاب المتأخر جداً (Late Infection): يظهر بعد أكثر من سنتين من الجراحة، وغالباً ما ينتج عن انتشار بكتيري عبر الدم من مصدر بعيد.
الأعراض المميزة للالتهاب:
تختلف الأعراض باختلاف نوع وشدة الالتهاب، ولكنها غالباً ما تشمل:
*
ألم جديد أو متفاقم:
غالباً ما يكون شديداً ومستمراً، ولا يخف بالراحة.
*
حمى وقشعريرة:
خاصة في حالات الالتهاب الحاد.
*
احمرار وتورم ودفء في منطقة الورك:
قد تكون ملحوظة حول الجرح الجراحي.
*
تصريف أو خروج قيح من الجرح الجراحي (Pus Discharge):
علامة واضحة على العدوى.
*
توعك عام وإعياء (Malaise and Fatigue):
الشعور بالتعب والإرهاق.
*
صعوبة في تحريك المفصل (Stiffness or Reduced Range of Motion):
نتيجة للألم والتورم.
تشخيص الالتهاب:
يتطلب تشخيص التهاب المفصل الاصطناعي نهجاً متعدد التخصصات وخبرة عالية.
1.
الفحص السريري:
يقوم
الأستاذ الدكتور محمد هطيف
بتقييم الأعراض والعلامات المحلية والعامة للعدوى.
2.
فحوصات الدم:
*
سرعة ترسب كريات الدم الحمراء (ESR):
غالباً ما تكون مرتفعة.
*
البروتين التفاعلي C (CRP):
غالباً ما يكون مرتفعاً.
*
تعداد كريات الدم البيضاء (WBC):
قد يكون مرتفعاً.
3.
الأشعة السينية (X-rays):
قد تظهر علامات تخلخل (septis loosening) أو تآكل عظمي.
4.
تصوير بالرنين المغناطيسي (MRI) أو التصوير بالنظائر المشعة (Nuclear Scans):
قد تكون مفيدة في بعض الحالات لتحديد مدى انتشار العدوى.
5.
سحب عينة من سائل المفصل (Joint Aspiration):
هو الأداة التشخيصية الأكثر أهمية. تُرسل العينة إلى المختبر لـ:
*
فحص الخلايا (Cell Count and Differential):
ارتفاع عدد الخلايا البيضاء يدل على التهاب.
*
صبغة جرام (Gram Stain):
للبحث عن البكتيريا.
*
المزرعة والحساسية (Culture and Sensitivity):
لتحديد نوع البكتيريا المسببة للعدوى والمضادات الحيوية الفعالة ضدها.
6.
أخذ عينات من الأنسجة أثناء الجراحة (Intraoperative Biopsy):
في بعض الحالات، قد يكون من الضروري أخذ عينات من الأنسجة حول المفصل الاصطناعي أثناء الجراحة لتحليلها ومزرعتها.
جدول مقارنة الأعراض: تخلخل المفصل الاصطناعي مقابل التهاب المفصل الاصطناعي
| الميزة | تخلخل المفصل الاصطناعي (Loosening) | التهاب المفصل الاصطناعي (Infection) |
|---|---|---|
| الألم | تدريجي، يزداد مع الحركة وتحميل الوزن، قد يخف بالراحة. | غالباً مفاجئ وشديد، مستمر، لا يخف بالراحة، قد يزداد ليلاً. |
| الحمى | نادرة جداً، إلا إذا كانت هناك عدوى مصاحبة. | شائعة، خاصة في الالتهابات الحادة. |
| الاحمرار والتورم | غائبة عادةً، إلا في حالات الالتهاب. | شائعة، خاصة حول موقع الجراحة. |
| تصريف سائل/قيح | غير موجود. | شائع (قد يكون قيحي)، خاصة إذا كان هناك جيب أو ناسور (fistula). |
| توعك عام | نادر. | شائع (شعور بالمرض، إعياء). |
| فحوصات الدم | ESR و CRP طبيعيان عادةً (ما لم يكن هناك سبب آخر). | ESR و CRP مرتفعان بشكل ملحوظ. |
| أشعة X | تظهر خطوطاً شفافة، تآكلاً عظمياً، أو تغيراً في وضعية المكونات. | قد تظهر تخلخلاً، تآكلاً عظمياً، أو تكون طبيعية في المراحل المبكرة. |
| سائل المفصل | عدد خلايا طبيعي أو مرتفع قليلاً، مزرعة سلبية. | عدد خلايا مرتفع جداً، مزرعة إيجابية للبكتيريا. |
| وقت الظهور | غالباً بعد سنوات من الجراحة. | يمكن أن يظهر مبكراً (أيام/أسابيع) أو متأخراً (أشهر/سنوات). |
عوامل الخطر المشتركة لمضاعفات استبدال مفصل الورك
تزيد بعض العوامل من احتمالية حدوث مضاعفات مثل التخلخل والالتهاب:
*
التقدم في العمر:
العظام قد تكون أضعف، والتعافي أبطأ.
*
السمنة المفرطة:
تزيد من الإجهاد الميكانيكي على المفصل وتزيد من خطر العدوى وصعوبة الجراحة.
*
الأمراض المزمنة:
مثل السكري غير المتحكم فيه، أمراض الكلى، أمراض الكبد، والتهاب المفاصل الروماتويدي، تضعف الجهاز المناعي وتزيد من خطر العدوى.
*
التدخين:
يؤثر سلباً على التئام الجروح ويزيد من خطر العدوى.
*
سوء التغذية:
يؤثر على قدرة الجسم على الشفاء ومحاربة العدوى.
*
العدوى السابقة:
وجود عدوى سابقة في المفصل أو الجسم.
*
المرضى الذين يتناولون أدوية مثبطة للمناعة:
بعد زراعة الأعضاء أو لعلاج أمراض المناعة الذاتية.
*
الجراحات المتعددة السابقة على نفس المفصل.
خيارات العلاج المتاحة لمضاعفات استبدال مفصل الورك
يعتمد علاج مضاعفات استبدال مفصل الورك على نوع وشدة المضاعفة، وحالة المريض الصحية العامة. تتطلب هذه الحالات خبرة جراحية فائقة ومعرفة عميقة للتعامل معها بنجاح.
1. العلاج التحفظي (Conservative Treatment)
في معظم حالات التخلخل والالتهاب المؤكد، يكون العلاج الجراحي ضرورياً. ومع ذلك، قد يُلجأ إلى العلاج التحفظي في حالات نادرة جداً أو كخطوة أولية:
*
المراقبة:
في حالات التخلخل البسيط جداً والذي لا يسبب ألماً شديداً، قد يوصي
الأستاذ الدكتور محمد هطيف
بالمراقبة الدورية مع صور الأشعة.
*
إدارة الألم:
المسكنات ومضادات الالتهاب غير الستيرويدية (NSAIDs) يمكن أن تساعد في تخفيف الألم مؤقتاً، ولكنها لا تعالج المشكلة الأساسية.
*
العلاج الطبيعي:
قد يُستخدم لتحسين قوة العضلات المحيطة بالمفصل وتقليل الضغط عليه، ولكنه ليس حلاً للتخلخل أو الالتهاب النشط.
*
المضادات الحيوية:
في حالات التهاب المفصل الاصطناعي، قد تُعطى المضادات الحيوية لفترة طويلة، ولكنها غالباً ما تكون غير كافية بمفردها بسبب تشكل "الأغشية الحيوية" على المفصل الاصطناعي.
2. العلاج الجراحي: الحل الجذري لمضاعفات الورك المعقدة
تُعد جراحة المراجعة (Revision Arthroplasty) هي الخيار العلاجي الأكثر شيوعاً وفعالية لكل من التخلخل والالتهاب. تتطلب هذه الجراحة مهارات جراحية متقدمة، خبرة واسعة، وتخطيطاً دقيقاً.
أ. جراحة المراجعة للتخلخل (Revision Arthroplasty for Loosening):
تهدف هذه الجراحة إلى استبدال المكونات المتخلخلة بأخرى جديدة.
*
التقييم الأولي:
يقوم
الأستاذ الدكتور محمد هطيف
بتقييم شامل باستخدام الأشعة السينية، الأشعة المقطعية، وفي بعض الأحيان فحوصات الدم لاستبعاد العدوى.
*
إزالة المكونات القديمة:
يتم استئصال المكونات المتخلخلة بعناية فائقة، مع الحفاظ على أكبر قدر ممكن من العظم السليم.
*
تنظيف المنطقة:
يتم تنظيف منطقة المفصل من أي أنسجة تالفة أو جزيئات تآكل.
*
إعادة بناء العظم:
في حال وجود تآكل كبير في العظم (Bone Loss)، قد يتطلب الأمر استخدام ترقيع عظمي (Bone Graft) أو مكونات خاصة (Modular Components) لتعويض النقص.
*
زرع مكونات جديدة:
يتم تثبيت مكونات مفصل اصطناعي جديدة، وغالباً ما تكون أطول أو أكبر حجماً لضمان ثبات أفضل. يمكن أن تكون هذه المكونات ملاطية أو غير ملاطية، حسب حالة العظم وتفضيل الجراح.
ب. جراحة المراجعة للالتهاب (Revision Arthroplasty for Infection):
علاج التهاب المفصل الاصطناعي معقد ويتطلب نهجاً خاصاً، غالباً ما يتضمن جراحات متعددة.
*
مرحلة واحدة (One-Stage Revision):
في حالات محددة جداً (مثل الالتهابات الحادة المبكرة، أو إذا كانت البكتيريا حساسة جداً للمضادات الحيوية)، يمكن للدكتور هطيف أن يقرر إزالة المفصل المصاب، تنظيف المنطقة بشكل مكثف، وزرع مفصل جديد في نفس الجراحة، مع إعطاء مضادات حيوية وريدياً لفترة طويلة.
*
مرحلتين (Two-Stage Revision):
هذا هو النهج الأكثر شيوعاً ونجاحاً لعلاج التهاب المفصل الاصطناعي المزمن أو الشديد.
1.
المرحلة الأولى:
*
إزالة المفصل المصاب بالكامل (Explantation):
يتم استئصال جميع مكونات المفصل الاصطناعي المصابة والأسمنت العظمي.
*
التنظيف الجراحي المكثف (Debridement):
يتم إزالة جميع الأنسجة المصابة والعظم الميت.
*
وضع فاصل إسمنتي مؤقت (Antibiotic Spacer):
بعد التنظيف، يتم زرع فاصل إسمنتي (عادةً ما يكون على شكل مفصل مؤقت) مشبع بجرعات عالية من المضادات الحيوية. هذا الفاصل يعمل على الحفاظ على مساحة المفصل وتوصيل المضادات الحيوية مباشرة إلى موقع العدوى.
*
العلاج بالمضادات الحيوية الوريدية:
يُعطى المريض مضادات حيوية وريدياً لفترة تتراوح بين 6 إلى 12 أسبوعاً، بناءً على توصية استشاري الأمراض المعدية.
2.
المرحلة الثانية:
بعد التأكد من القضاء على العدوى (عن طريق فحوصات الدم وعينات سائل المفصل التي تظهر نتائج طبيعية)، يتم إجراء جراحة ثانية بعد عدة أشهر:
*
إزالة الفاصل الإسمنتي.
*
زرع مفصل ورك اصطناعي جديد.
هذه العملية توفر أعلى معدلات النجاح في القضاء على العدوى بشكل دائم.
- إجراء جيردلستون (Girdlestone Arthroplasty): في حالات نادرة جداً ومعقدة، حيث لا يمكن القضاء على العدوى، أو عندما يكون المريض غير قادر على تحمل جراحات متعددة، قد يتم اللجوء إلى إزالة المفصل الاصطناعي بالكامل دون زرع بديل. هذا الإجراء يُعرف باسم استئصال رأس الفخذ والحق (Femoral Head and Acetabular Resection). يؤدي هذا إلى طرف أقصر بشكل كبير، ولكنه يخلص المريض من العدوى والألم، ويسمح بالتعافي، وإن كان على حساب فقدان وظيفة المفصل الطبيعية. يُعد هذا الخيار الملاذ الأخير.
الدور المحوري للأستاذ الدكتور محمد هطيف في العلاج الجراحي:
يُعد
الأستاذ الدكتور محمد هطيف
من الجراحين الرواد في صنعاء واليمن في التعامل مع هذه الحالات المعقدة. خبرته الواسعة التي تزيد عن 20 عاماً في جراحة المفاصل الاصطناعية، بالإضافة إلى استخدامه لأحدث التقنيات الجراحية، تضمن لمرضاه الحصول على أعلى مستويات الرعاية. يعتمد الدكتور هطيف على:
*
التشخيص الدقيق:
باستخدام أجهزة التصوير المتقدمة والفحوصات المخبرية التفصيلية لضمان تحديد سبب المشكلة بدقة.
*
التخطيط الجراحي المسبق:
لكل حالة، يضع الدكتور هطيف خطة جراحية مفصلة تشمل اختيار المكونات الاصطناعية المناسبة، وتقنيات إعادة بناء العظم في حال وجود تآكل.
*
المهارة الجراحية الفائقة:
في جراحات المراجعة، يتطلب الأمر دقة عالية في إزالة المكونات القديمة دون إلحاق الضرر بالعظم المتبقي، وإعادة زرع المكونات الجديدة بثبات مثالي.
*
الاستخدام المتقدم للمضادات الحيوية:
بالتعاون مع أطباء الأمراض المعدية، يضمن الدكتور هطيف أفضل بروتوكولات العلاج بالمضادات الحيوية للقضاء على العدوى بشكل فعال.
*
التقنيات الحديثة:
يوظف الدكتور هطيف خبرته في الجراحة المجهرية ومناظير 4K حيثما أمكن لتحسين دقة الإجراء وتقليل التدخل الجراحي.
جدول مقارنة خيارات العلاج لمضاعفات مفصل الورك الاصطناعي
| خيار العلاج | تخلخل المفصل (Loosening) | التهاب المفصل (Infection) |
|---|---|---|
| العلاج التحفظي | نادر: للمراقبة فقط في حالات التخلخل البسيط جداً بدون ألم شديد. | غير فعال غالباً: المضادات الحيوية وحدها غير كافية بسبب الأغشية الحيوية. |
| جراحة المراجعة (مرحلة واحدة) | الخيار الأساسي: إزالة المكونات المتخلخلة وزرع جديدة. | ممكن في حالات محدودة: التهاب حاد مبكر، بكتيريا حساسة. (أقل شيوعاً) |
| جراحة المراجعة (مرحلتين) | غير مطبق: إذا لم يكن هناك عدوى، لا حاجة لفاصل إسمنتي مؤقت. | الخيار الذهبي والأكثر فعالية: إزالة، فاصل، مضادات، ثم إعادة زرع. |
| إجراء جيردلستون | نادر جداً: فقط إذا كان هناك تآكل عظمي شديد جداً أو فشل جراحي. | خيار أخير: إذا فشلت جميع محاولات القضاء على العدوى، أو حالة المريض لا تسمح. |
| التخدير | عام أو نصفي. | عام أو نصفي. |
| فترة التعافي | أطول من الجراحة الأولية (عدة أشهر). | أطول ومعقدة، تتطلب فترات طويلة من المضادات الحيوية والراحة بين المرحلتين. |
| معدلات النجاح | عالية جداً مع الجراح الخبير. | جيدة جداً مع نهج المرحلتين، لكنها أقل من التخلخل. |
عملية جراحة المراجعة: خطوة بخطوة في عيادة الأستاذ الدكتور محمد هطيف
تُعد جراحة مراجعة مفصل الورك إجراءً معقداً يتطلب دقة ومهارة استثنائية. يقود الأستاذ الدكتور محمد هطيف هذه العمليات بخبرة عالية، مع اتباع بروتوكولات صارمة لضمان أفضل النتائج.
قبل الجراحة:
- التقييم الشامل: يجري الدكتور هطيف تقييماً طبياً مفصلاً يشمل تاريخ المريض الصحي، الفحص السريري، الأشعة السينية، الأشعة المقطعية، وفي بعض الحالات الرنين المغناطيسي أو الفحوصات النووية. تُجرى فحوصات دم شاملة، وفي حالات الاشتباه بالالتهاب، يتم سحب عينة من سائل المفصل للتحليل والمزرعة.
- التخطيط الجراحي: بناءً على نتائج التقييم، يُعد الدكتور هطيف خطة جراحية مفصلة. تشمل هذه الخطة تحديد المكونات التي سيتم استبدالها، نوع المفصل الاصطناعي الجديد (الملاطي أو غير الملاطي)، الحاجة إلى ترقيع عظمي، وعدد المراحل المطلوبة (في حالات الالتهاب).
- المناقشة مع المريض: يشرح الدكتور هطيف للمريض جميع جوانب الجراحة، المخاطر المحتملة، الفوائد المتوقعة، وفترة التعافي المتوقعة، مع الالتزام بالصدق الطبي الصارم.
أثناء الجراحة:
- التخدير: يُجرى تحت التخدير العام أو التخدير النصفي (فوق الجافية أو الشوكي)، حسب حالة المريض وتوصية طبيب التخدير.
- الشق الجراحي: يُفتح شق جراحي في منطقة الورك. قد يكون الشق الأول نفسه أو شقاً معدلاً ليتناسب مع الوصول المطلوب.
- الوصول إلى المفصل: يتم إبعاد العضلات والأنسجة المحيطة للوصول إلى المفصل الاصطناعي.
- إزالة المكونات القديمة: يتم استئصال المكونات المتخلخلة أو المصابة بعناية فائقة. هذا يتطلب أدوات خاصة وتقنيات دقيقة لتجنب إتلاف العظم المحيط.
- تنظيف المنطقة وإزالة الأنسجة التالفة: يتم إزالة أي أنسجة تالفة، جزيئات تآكل، أو عظم ميت. في حالات الالتهاب، يكون التنظيف الجراحي (Debridement) مكثفاً جداً لضمان إزالة جميع الأنسجة المصابة.
- إعادة بناء العظم (إذا لزم الأمر): في حال وجود نقص كبير في العظم، يتم استخدام ترقيع عظمي (سواء ذاتي من المريض أو بنكي من متبرع) أو مواد اصطناعية لتعويض النقص وتقوية العظم الأساسي.
- تثبيت المكونات الجديدة: يتم زرع المكونات الجديدة للمفصل الاصطناعي (الساق الفخذية، الرأس، الكوب الحقي، والبطانة) بعناية ودقة، مع التأكد من ثباتها ومحاذاتها الصحيحة. يستخدم الأستاذ الدكتور محمد هطيف تقنيات حديثة لضمان أقصى قدر من الثبات والدقة.
- وضع فاصل إسمنتي مؤقت (في حالات الالتهاب ثنائية المرحلة): بعد التنظيف المكثف، يُوضع فاصل إسمنتي مشبع بالمضادات الحيوية في مكان المفصل ليعمل كموصل للمضادات الحيوية ويحافظ على مساحة المفصل حتى يتم زرع المفصل الدائم في المرحلة الثانية.
- إعادة تجميع الأنسجة: تُعاد العضلات والأنسجة إلى مكانها، ويُغلق الشق الجراحي بطبقات دقيقة. قد يتم وضع أنابيب تصريف (Drains) لتصريف السوائل الزائدة من منطقة الجراحة.
بعد الجراحة مباشرة:
- المراقبة في وحدة العناية بعد الجراحة.
- إدارة الألم بشكل فعال.
- البدء في العلاج الطبيعي في أسرع وقت ممكن (عادة في اليوم التالي).
التعافي وإعادة التأهيل بعد جراحة المراجعة
تُعد مرحلة التعافي وإعادة التأهيل حاسمة لنجاح جراحة المراجعة، وتتطلب صبراً والتزاماً من المريض، ودعماً من الفريق الطبي. يوجه الأستاذ الدكتور محمد هطيف مرضاه خلال هذه المرحلة بكل دقة.
في المستشفى:
- إدارة الألم: يتم التحكم في الألم باستخدام المسكنات لتمكين المريض من البدء في الحركة.
- الوقاية من المضاعفات: تُعطى الأدوية المضادة للتخثر لمنع الجلطات الدموية، ويُشجع المريض على الحركة المبكرة لمنع الالتهاب الرئوي.
-
العلاج الطبيعي المبكر:
يبدأ أخصائي العلاج الطبيعي مع المريض في اليوم الأول أو الثاني بعد الجراحة. تشمل التمارين:
- تمارين التنفس العميق.
- تمارين لطيفة للقدم والكاحل لتحسين الدورة الدموية.
- تمارين لتقوية عضلات الفخذ والمؤخرة.
- النهوض من السرير والمشي بمساعدة مشاية أو عكازات، مع تعلم كيفية وضع وزن جزئي أو كلي على الطرف المصاب حسب توجيهات الدكتور هطيف.
- التعليمات المنزلية: يتم تعليم المريض كيفية استخدام الأدوات المساعدة، وكيفية تجنب حركات معينة قد تخلع المفصل (مثل ثني الورك أكثر من 90 درجة، الدوران الداخلي الشديد، أو تقاطع الساقين).
بعد الخروج من المستشفى (العلاج الطبيعي المنزلي أو الخارجي):
-
برنامج العلاج الطبيعي:
يستمر لعدة أسابيع أو أشهر، ويتقدم تدريجياً لزيادة قوة العضلات، مدى الحركة، والتوازن. يركز البرنامج على:
- تمارين الإطالة والمرونة.
- تمارين تقوية العضلات المحيطة بالورك.
- تمارين التوازن والمشي.
- تمارين التحمل.
-
نصائح للحياة اليومية:
- استخدام الكرسي المرتفع في الحمام.
- تجنب ثني الجذع لالتقاط الأشياء من الأرض.
- النوم على الظهر أو على الجانب مع وسادة بين الساقين.
- تجنب الأنشطة ذات التأثير العالي مثل الجري أو القفز.
- المتابعة الدورية: يحدد الدكتور هطيف مواعيد متابعة منتظمة لتقييم التقدم، وإجراء صور الأشعة السينية، والتأكد من عدم وجود أي مضاعفات.
- العلاج بالمضادات الحيوية (في حالات الالتهاب): إذا كانت الجراحة لعلاج التهاب، فسيستمر المريض في تناول المضادات الحيوية (وريدياً ثم فموياً) لفترة طويلة (عدة أسابيع إلى أشهر) بناءً على نتائج المزرعة وحساسية البكتيريا.
الوقاية من مضاعفات استبدال مفصل الورك
على الرغم من أن بعض المضاعفات خارجة عن السيطرة، إلا أن هناك خطوات يمكن اتخاذها لتقليل المخاطر:
1.
اختيار الجراح الخبير:
يُعد اختيار جراح متخصص وذو خبرة مثل
الأستاذ الدكتور محمد هطيف
، الذي يتمتع بسجل حافل في جراحات المفاصل الاصطناعية وجراحات المراجعة، أمراً حاسماً. فالخبرة تقلل من مخاطر الأخطاء الجراحية والتعامل غير السليم مع التعقيدات.
2.
الاستعداد الجيد قبل الجراحة:
* السيطرة على الأمراض المزمنة مثل السكري وارتفاع ضغط الدم.
* الإقلاع عن التدخين قبل الجراحة بفترة كافية.
* فقدان الوزن الزائد.
* علاج أي عدوى سابقة في الجسم (مثل التهابات الأسنان أو المسالك البولية) قبل الجراحة.
3.
الالتزام بتعليمات ما بعد الجراحة:
* تناول المضادات الحيوية الوقائية (إذا وصفها الطبيب) بعد الجراحة لمنع العدوى.
* اتباع برنامج العلاج الطبيعي بدقة.
* تجنب الحركات التي قد تخلع المفصل.
* الحفاظ على نظافة الجرح الجراحي.
4.
اليقظة لعلامات الإنذار:
أي ألم جديد، حمى، احمرار، تورم، أو تصريف من الجرح يجب الإبلاغ عنه فوراً للطبيب.
5.
المتابعة الدورية:
زيارة الدكتور هطيف للمتابعة الدورية، حتى لو لم تكن هناك أعراض، للمساعدة في الكشف المبكر عن أي مشكلة.
متى يجب زيارة الطبيب؟ علامات الإنذار المبكر
من الضروري جداً معرفة متى يجب التواصل فوراً مع
الأستاذ الدكتور محمد هطيف
أو فريق الرعاية الصحية الخاص بك. التشخيص والعلاج المبكر يمكن أن يمنع تفاقم المضاعفات.
اتصل بطبيبك إذا واجهت أياً من الأعراض التالية:
*
ألم جديد أو متزايد بشدة في الورك أو الفخذ أو الركبة
بعد جراحة استبدال الورك، خاصة إذا كان الألم مستمراً ولا يخف بالراحة.
*
حمى (درجة حرارة 38 درجة مئوية أو أعلى) وقشعريرة.
*
احمرار، تورم، دفء متزايد حول جرح العملية.
*
تصريف (خروج سائل أو صديد) من جرح العملية.
*
توعك عام، إرهاق، أو شعور بالمرض بشكل غير مبرر.
*
طقطقة أو شعور بعدم الاستقرار في المفصل.
*
صعوبة مفاجئة في تحمل الوزن على الساق المصابة.
*
عدم القدرة على تحريك المفصل بشكل كامل.
قصص نجاح ملهمة من مركز الأستاذ الدكتور محمد هطيف في صنعاء
في مركز الأستاذ الدكتور محمد هطيف ، تتجسد الخبرة والمهارة في كل قصة نجاح، حيث يعود المرضى إلى حياتهم الطبيعية بعد مواجهة تحديات مضاعفات مفصل الورك. هذه بعض القصص الملهمة التي تعكس الجودة والرعاية التي يقدمها الدكتور هطيف:
قصة السيدة فاطمة: استعادة الثقة بعد سنوات من الألم والتخلخل
كانت السيدة فاطمة (58 عاماً) قد خضعت لعملية استبدال مفصل الورك قبل 12 عاماً، وكانت تتمتع بحياة نشطة نسبياً. ولكن، على مدى العامين الماضيين، بدأت تشعر بألم متزايد في وركها الأيمن، مصحوباً بإحساس "الطقطقة" عند المشي. أصبحت المسافات القصيرة مهمة شاقة، وتغيرت طريقة مشيها بشكل ملحوظ. بعد زيارة عدة أطباء دون تشخيص واضح، وصلت إلى عيادة
الأستاذ الدكتور محمد هطيف
في صنعاء.
أجرى الدكتور هطيف فحصاً دقيقاً، وطلب أشعة سينية متخصصة وأشعة مقطعية. أظهرت النتائج بوضوح تخلخلاً في الساق الفخذية للمفصل الاصطناعي، مع تآكل بسيط في العظم المحيط.
بشرح تفصيلي وشفاف، أوضح الدكتور هطيف للسيدة فاطمة الحاجة إلى جراحة مراجعة. خضعت السيدة فاطمة للعملية بنجاح، حيث أزال الدكتور هطيف المكون المتخلخل وزرع ساقاً فخذية جديدة مع ترقيع عظمي لتقوية العظم. بعد فترة تعافٍ وعلاج طبيعي مكثف تحت إشراف فريق الدكتور هطيف، استعادت السيدة فاطمة قدرتها على المشي بثقة، اختفى الألم، وعادت لممارسة أنشطتها اليومية التي كانت تتمناها. تشكر السيدة فاطمة الدكتور هطيف على "إعادة الحياة" لها.
قصة الأستاذ أحمد: محاربة العدوى ببراعة الجراح
كان الأستاذ أحمد (65 عاماً) يعاني من التهاب مزمن في مفصل الورك الاصطناعي الذي تم زرعه قبل 3 سنوات. تسببت العدوى في آلام مبرحة، وحمى متقطعة، وتصريف من جرح العملية بشكل متكرر. كانت حالته معقدة بسبب إصابته بالسكري، مما زاد من صعوبة مكافحة العدوى. بعد محاولات علاج فاشلة بالمضادات الحيوية وحدها، نصحه أحد الأطباء بالتوجه إلى
الأستاذ الدكتور محمد هطيف
المعروف بخبرته في علاج حالات التهاب المفاصل الاصطناعية.
بعد تقييم شامل وفحوصات مخبرية دقيقة لسائل المفصل، أكد الدكتور هطيف التشخيص وقرر ضرورة إجراء جراحة مراجعة على مرحلتين. في المرحلة الأولى، قام الدكتور هطيف بإزالة جميع مكونات المفصل المصاب، وقام بتنظيف جراحي مكثف للمنطقة، ثم زرع فاصل إسمنتي مؤقت مشبع بالمضادات الحيوية. اتبع الأستاذ أحمد نظاماً مكثفاً من المضادات الحيوية الوريدية لعدة أسابيع.
بعد 4 أشهر، وبعد أن أظهرت جميع الفحوصات أن العدوى قد قُضي عليها تماماً، أجرى الدكتور هطيف المرحلة الثانية، حيث أزال الفاصل الإسمنتي وزرع مفصلاً اصطناعياً جديداً. اليوم، وبعد مرور سنة على الجراحة الثانية، يعيش الأستاذ أحمد حياة طبيعية، وقد اختفى الألم والعدوى تماماً. يصف الأستاذ أحمد الدكتور هطيف بأنه "المنقذ" الذي أعاد له الأمل والصحة.
قصة الشاب يوسف: العودة إلى النشاط بعد التشخيص المبكر
شاب يوسف (35 عاماً) خضع لعملية استبدال ورك نتيجة كسر معقد منذ عامين. شعر مؤخراً بألم خفيف عند بداية الحركة، مع شعور بعدم الراحة في منطقة الورك. لم يكن الألم شديداً، لكنه كان يثير قلقه. قرر يوسف زيارة
الأستاذ الدكتور محمد هطيف
للاطمئنان.
بفضل خبرة الدكتور هطيف، تمكن من تشخيص تخلخل مبكر جداً في أحد مكونات المفصل الاصطناعي لم يكن ليُكتشف بسهولة. أوضح الدكتور هطيف ليوسف أن التدخل المبكر سيُجنبه مضاعفات أكبر وتآكلاً عظمياً واسعاً في المستقبل. خضع يوسف لجراحة مراجعة بسيطة نسبياً، تم خلالها استبدال المكون المتخلخل فقط. تعافى يوسف بسرعة مذهلة، وعاد إلى ممارسة حياته ونشاطه دون أي قيود. يوسف ممتن للدكتور هطيف على تشخيصه المبكر الذي أنقذه من مشكلة أكبر.
التقدم التكنولوجي في تشخيص وعلاج مضاعفات الورك
تستمر التكنولوجيا في إحداث ثورة في مجال جراحة العظام، وتلعب دوراً حاسماً في تحسين نتائج تشخيص وعلاج مضاعفات استبدال مفصل الورك.
*
التصوير المتقدم:
الأشعة المقطعية ثلاثية الأبعاد (3D CT Scans) تساعد في تقييم مدى تآكل العظم بدقة وتحديد أفضل خيارات زرع المفصل الجديد.
*
الجراحة الموجهة بالحاسوب (Computer-Assisted Surgery) والروبوتات:
تزيد من دقة زرع المكونات الاصطناعية، مما يقلل من مخاطر التخلخل. يستخدم
الأستاذ الدكتور محمد هطيف
أحدث التقنيات لضمان أفضل محاذاة ووضع للمفاصل.
*
مناظير 4K (Arthroscopy 4K):
في حالات معينة، يمكن استخدام التنظير التشخيصي الدقيق لتقييم المفصل والأنسجة المحيطة به بدقة عالية، على الرغم من أن دورها الرئيسي في مراجعة مفصل الورك الاصطناعي محدود.
*
الجراحة المجهرية (Microsurgery):
على الرغم من أنها ليست أساسية في جراحة المفاصل الاصطناعية بشكل مباشر، إلا أن مبادئ الدقة العالية والحفاظ على الأنسجة الدقيقة المستفادة من الجراحة المجهرية تُطبق في جميع العمليات المعقدة التي يجريها الدكتور هطيف، مما يقلل من الضرر الجانبي ويسرع الشفاء.
*
المضادات الحيوية المتقدمة:
تطوير مضادات حيوية جديدة وتقنيات توصيلها (مثل الفواصل الإسمنتية المشبعة بالمضادات الحيوية) تُسهم بشكل كبير في مكافحة التهابات المفاصل الاصطناعية.
*
المكونات الاصطناعية الجديدة:
الأبحاث المستمرة في مواد أفضل وأكثر مقاومة للتآكل تهدف إلى إطالة عمر المفاصل الاصطناعية وتقليل مخاطر التخلخل.
الأسئلة الشائعة (FAQ) حول مضاعفات استبدال مفصل الورك
س1: ما هو العمر الافتراضي المتوقع لمفصل الورك الاصطناعي قبل ظهور المضاعفات؟
ج1: يعتمد العمر الافتراضي لمفصل الورك الاصطناعي على عدة عوامل، بما في ذلك نوع المفصل، مستوى نشاط المريض، جودة العظام، والمهارة الجراحية. بشكل عام، يتوقع أن يستمر المفصل الاصطناعي لـ 15-20 عاماً أو أكثر في معظم المرضى. ومع ذلك، قد تظهر المضاعفات مثل التخلخل أو الالتهاب في أي وقت، لكنها تصبح أكثر شيوعاً بعد مرور 10-15 سنة.
س2: هل يمكن الوقاية من تخلخل المفصل الاصطناعي؟
ج2: يمكن تقليل خطر التخلخل باتباع النصائح التالية: اختيار جراح ذي خبرة مثل الأستاذ الدكتور محمد هطيف ، الحفاظ على وزن صحي، تجنب الأنشطة عالية التأثير (مثل الجري والقفز)، واتباع برنامج العلاج الطبيعي بعد الجراحة لتقوية العضلات المحيطة بالمفصل. المتابعة الدورية مع الطبيب ضرورية للكشف المبكر عن أي علامات تخلخل.
س3: ما مدى خطورة التهاب مفصل الورك الاصطناعي؟
ج3: التهاب مفصل الورك الاصطناعي هو مضاعفة خطيرة جداً. إذا لم يتم علاجه بشكل صحيح، يمكن أن يؤدي إلى تلف شديد في العظام، ألم مزمن، محدودية شديدة في الحركة، وفي حالات نادرة جداً، قد يتطلب إزالة المفصل بالكامل دون استبداله (إجراء جيردلستون)، مما يؤثر بشكل كبير على جودة حياة المريض. يتطلب علاجاً جراحياً مكثفاً بالمضادات الحيوية.
س4: هل يمكن أن يظهر التهاب المفصل الاصطناعي بعد سنوات من الجراحة الأولية؟
ج4: نعم، يمكن أن يحدث التهاب المفصل الاصطناعي بعد سنوات عديدة من الجراحة الأولية، وهو ما يُعرف بالالتهاب المتأخر. غالباً ما يكون سببه انتشار بكتيريا من عدوى في مكان آخر من الجسم (مثل عدوى الأسنان، التهاب المسالك البولية، أو عدوى جلدية) عبر مجرى الدم لتصل إلى المفصل الاصطناعي.
س5: كم تستغرق فترة التعافي بعد جراحة مراجعة مفصل الورك؟
ج5: فترة التعافي بعد جراحة مراجعة مفصل الورك أطول وأكثر تعقيداً من الجراحة الأولية. قد تتراوح من عدة أشهر إلى سنة كاملة. في حالات جراحة المراجعة لـ "الالتهاب" التي تتم على مرحلتين، يمكن أن تمتد العملية برمتها وفترة التعافي إلى ما يزيد عن سنة بسبب الحاجة إلى فترة طويلة من العلاج بالمضادات الحيوية بين المرحلتين. الالتزام بالعلاج الطبيعي أمر حاسم.
س6: هل سأحتاج إلى أدوية معينة بعد جراحة المراجعة؟
ج6:
نعم. بعد جراحة المراجعة، قد تحتاج إلى:
*
مسكنات للألم:
للتحكم في الألم خلال فترة التعافي.
*
مضادات تخثر الدم:
لمنع تكون الجلطات.
*
مضادات حيوية:
في حال كانت الجراحة لعلاج التهاب، فستستمر المضادات الحيوية لفترة طويلة (أسابيع إلى أشهر).
*
أدوية أخرى:
قد يصف
الأستاذ الدكتور محمد هطيف
أدوية خاصة لدعم العظام أو تسريع الشفاء حسب الحاجة.
س7: ما هي نسبة نجاح جراحة مراجعة مفصل الورك؟
ج7: نسبة نجاح جراحة مراجعة مفصل الورك مرتفعة بشكل عام، خاصة عند إجرائها بواسطة جراح خبير مثل الأستاذ الدكتور محمد هطيف . في حالات التخلخل المعقم، قد تتجاوز نسبة النجاح 90%. أما في حالات الالتهاب، فإن نهج المرحلتين يُعطي نسب نجاح تتراوح بين 85-95% في القضاء على العدوى واستعادة وظيفة المفصل.
س8: هل يمكنني العودة إلى ممارسة الرياضة بعد جراحة المراجعة؟
ج8: بعد جراحة المراجعة، يوصى بالعودة التدريجية والآمنة للأنشطة. يمكن لمعظم المرضى العودة إلى الأنشطة منخفضة التأثير مثل المشي، السباحة، وركوب الدراجات (مع بعض التعديلات). ومع ذلك، يجب تجنب الرياضات عالية التأثير مثل الجري، القفز، والرياضات التي تتطلب احتكاكاً جسدياً مباشراً، لتجنب الإجهاد الزائد على المفصل الاصطناعي الجديد.
س9: ما هو الفرق بين التخلخل المعقم والتخلخل الإنتاني؟
ج9:
*
التخلخل المعقم (Aseptic Loosening):
يحدث نتيجة عوامل ميكانيكية (مثل تآكل جسيمات المفصل الاصطناعي) أو بيولوجية، ولا يرتبط بوجود عدوى بكتيرية.
*
التخلخل الإنتاني (Septic Loosening):
يحدث نتيجة لوجود عدوى بكتيرية داخل المفصل الاصطناعي أو حوله، مما يؤدي إلى تدمير العظم وفقدان ثبات المفصل. يعتبر أكثر خطورة ويتطلب علاجاً مختلفاً.
س10: لماذا يجب أن أختار الأستاذ الدكتور محمد هطيف لعلاج مضاعفات مفصل الورك في صنعاء؟
ج10:
يُعتبر اختيار الجراح المناسب في حالات مضاعفات مفصل الورك أمراً حاسماً نظراً لتعقيد هذه الحالات.
الأستاذ الدكتور محمد هطيف
يبرز كخيار أمثل لعدة أسباب:
*
خبرة تتجاوز 20 عاماً:
هذه الخبرة الطويلة في جراحة العظام والمفاصل الاصطناعية، وخاصة في جراحات المراجعة، تضمن التشخيص الدقيق والتعامل الاحترافي مع أصعب الحالات.
*
أستاذ جامعي بجامعة صنعاء:
يمتلك أعلى المؤهلات الأكاديمية والبحثية، مما يعكس معرفته العميقة بأحدث التطورات العلمية والطبية.
*
استخدام أحدث التقنيات:
يعتمد الدكتور هطيف على أحدث التقنيات الجراحية مثل الجراحة المجهرية، مناظير 4K، وتقنيات جراحة المفاصل الاصطناعية المتقدمة، لضمان أعلى مستويات الدقة والأمان.
*
الصدق الطبي الصارم:
يلتزم الدكتور هطيف بالشفافية الكاملة مع مرضاه، حيث يقدم تشخيصاً واضحاً وخيارات علاجية مفصلة وواقعية، مع توضيح الفوائد والمخاطر لتمكين المريض من اتخاذ قرار مستنير.
*
النهج الشامل:
لا يقتصر عمل الدكتور هطيف على الجراحة فقط، بل يشمل التقييم الشامل، التخطيط الدقيق، الرعاية بعد الجراحة، والإشراف على برنامج إعادة التأهيل لضمان أفضل نتائج طويلة الأمد للمريض.
الخلاصة النهائية: الأمل في التعافي مع الخبرة المتخصصة
تُعد مضاعفات استبدال مفصل الورك، مثل التخلخل والالتهاب، تحديات صحية كبيرة يمكن أن تؤثر سلباً على جودة حياة المريض. ومع ذلك، فإن هذه المضاعفات لا تعني نهاية الطريق. بفضل التقدم في العلوم الطبية والتكنولوجيا، ومع وجود خبراء متخصصين، يمكن علاج هذه الحالات بنجاح كبير.
إن التشخيص المبكر والدقيق، والتخطيط الجراحي المدروس، والمهارة الجراحية الفائقة، هي الركائز الأساسية للتعامل مع هذه الحالات المعقدة. في هذا السياق، يمثل الأستاذ الدكتور محمد هطيف ، بصفته أستاذاً جامعياً وجراحاً استشارياً يمتلك خبرة تتجاوز العقدين في جراحة العظام والمفاصل الاصطناعية، مرجعاً موثوقاً به في صنعاء واليمن. إن التزامه بالصدق الطبي واستخدامه لأحدث التقنيات مثل الجراحة المجهرية ومناظير 4K، يضمن لمرضاه الحصول على أعلى مستويات الرعاية والعلاج الممكنة، مما يُعيد إليهم الأمل في التعافي الكامل والعودة إلى حياة طبيعية نشطة وخالية من الألم. لا تتردد في طلب المشورة المتخصصة إذا كنت تعاني من أي من هذه الأعراض.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك