دراسة حالة: نجاح مفصل الورك الهجين في إنهاء آلام الركبة المزمنة
الخلاصة الطبية
لكل من يتساءل عن دراسة حالة: نجاح مفصل الورك الهجين في إنهاء آلام الركبة المزمنة، دليلك الشامل لـ جراحة استبدال مفصل الورك الهجين يوضح أنها إجراء جراحي يجمع بين مكون حقي (Cup) غير مثبت بالإسمنت وساق فخذي (Stem) مثبت بالإسمنت. يناسب هذا النهج المرضى بجودة عظام متفاوتة، ويوفر تثبيتًا فوريًا للساق الفخذي. كما يقلل خطر الكسور حول الغرسة، خصوصًا لمن يعانون من هشاشة العظام.
جراحة استبدال مفصل الورك الهجين: قصة نجاح ملهمة لإنهاء آلام الورك المزمنة واستعادة جودة الحياة تحت رعاية الأستاذ الدكتور محمد هطيف
تُعد آلام الورك المزمنة من أكثر الحالات إيلامًا وإعاقة، فهي لا تسلب المريض قدرته على الحركة فحسب، بل تؤثر بشكل كبير على جودة حياته اليومية والنفسية. عندما تفشل العلاجات التحفظية في توفير الراحة، تبرز جراحة استبدال مفصل الورك كحل فعال ومثبت لاستعادة الوظيفة وتخفيف الألم. في هذا السياق، تضيء دراسات الحالة الناجحة الطريق، مقدمة الأمل للمرضى الذين يعانون. تُسلط هذه المقالة الضوء على قصة نجاح استثنائية لمريضة استعادت حركتها وحياتها بفضل جراحة استبدال مفصل الورك الهجين، التي أجراها الأستاذ الدكتور محمد هطيف، البروفيسور وخبير جراحة العظام والعمود الفقري والمفاصل في صنعاء، اليمن، والذي يُعرف بخبرته التي تتجاوز 20 عامًا والتزامه بأحدث التقنيات الطبية.
تشريح مفصل الورك: فهم آلة الحركة المعقدة ومصدر الألم
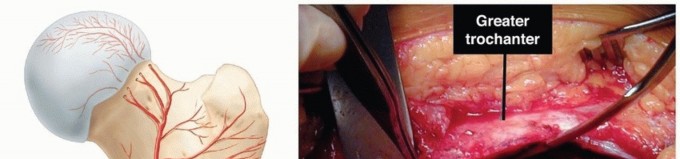
يُعد مفصل الورك أحد أكبر مفاصل الجسم وأكثرها تحملًا للوزن، وهو مفصل كروي حُقّي يربط عظم الفخذ (رأس الفخذ الكروي) بالحوض (التجويف الحُقّي). هذا التصميم يسمح بحركة واسعة النطاق في جميع الاتجاهات، وهو أمر حيوي للمشي، والجري، والجلوس، والقيام بالأنشطة اليومية.
يتكون مفصل الورك من عدة مكونات رئيسية:
*
رأس عظم الفخذ:
الجزء الكروي العلوي من عظم الفخذ.
*
الحُقّ (Acetabulum):
التجويف الكأسي الشكل في عظم الحوض الذي يستقبل رأس عظم الفخذ.
*
الغضروف المفصلي (Articular Cartilage):
طبقة ناعمة ومرنة تغطي أسطح العظام داخل المفصل، مما يقلل الاحتكاك ويمتص الصدمات.
*
المحفظة المفصلية والأربطة (Joint Capsule and Ligaments):
نسيج ضام قوي يحيط بالمفصل ويثبته، ويوفر الاستقرار.
*
السائل الزليلي (Synovial Fluid):
سائل سميك داخل المحفظة يعمل كمزلق ومغذٍ للغضروف.
عندما يتعرض هذا التركيب المعقد للتلف، كما هو الحال في هشاشة العظام (الفصال العظمي)، يبدأ الغضروف في التآكل. ومع فقدان هذه الطبقة الواقية، تحتك العظام ببعضها مباشرة، مما يسبب الألم، الالتهاب، التصلب، وفقدان الحركة. فهم هذه الآلية هو الخطوة الأولى في تقدير مدى ضرورة التدخل العلاجي، وخاصة الجراحي، عندما يصبح التلف شديدًا.
الأسباب الشائعة لألم الورك المزمن وهشاشة العظام
هشاشة العظام في الورك هي السبب الأكثر شيوعًا لألم الورك المزمن الذي يستدعي جراحة استبدال المفصل. تتطور هذه الحالة عندما يتآكل الغضروف الواقي الذي يغطي أطراف العظام في المفصل بمرور الوقت. ولكن ما الذي يؤدي إلى هذا التآكل؟
- هشاشة العظام الأولية (Primary Osteoarthritis): هي الأكثر شيوعًا، وتحدث نتيجة للشيخوخة الطبيعية وتآكل المفاصل على مدى عقود. تلعب العوامل الوراثية دورًا مهمًا في مدى سرعة تطورها.
-
هشاشة العظام الثانوية (Secondary Osteoarthritis):
تنجم عن حالات أخرى أو إصابات سابقة، وتشمل:
- الإصابات السابقة: الكسور أو الخلع في مفصل الورك يمكن أن تلحق الضرر بالغضروف وتؤدي إلى تطور هشاشة العظام لاحقًا.
- النخر العظمي اللاوعائي (Avascular Necrosis - AVN): يحدث عندما ينقطع إمداد الدم إلى رأس عظم الفخذ، مما يتسبب في موت الخلايا العظمية وانهيار المفصل. يمكن أن ينتج عن استخدام الكورتيكوستيرويدات لفترات طويلة، إدمان الكحول، أو صدمة.
- الخلل التنسجي النمائي للورك (Developmental Dysplasia of the Hip - DDH): حالة تكون فيها تجويف الورك ضحلًا جدًا أو أن رأس الفخذ لا يتلاءم بشكل صحيح، مما يؤدي إلى ضغط غير طبيعي وتآكل مبكر.
- أمراض التهابية (Inflammatory Arthritis): مثل التهاب المفاصل الروماتويدي (Rheumatoid Arthritis)، والتهاب الفقار اللاصق (Ankylosing Spondylitis)، والذئبة، حيث يهاجم الجهاز المناعي بطانة المفاصل، مما يؤدي إلى تلف الغضروف والعظام.
- الحالات الخلقية الأخرى: مثل مرض بيرثيس (Perthes disease) الذي يصيب الأطفال.
-
عوامل الخطر:
- العمر: يزداد خطر الإصابة بهشاشة العظام مع التقدم في العمر.
- الوراثة: إذا كان هناك تاريخ عائلي لهشاشة العظام، فقد تكون أكثر عرضة للإصابة بها.
- السمنة: زيادة الوزن تضع ضغطًا إضافيًا على مفاصل الورك، مما يسرع من تآكل الغضروف.
- الإجهاد المتكرر: بعض المهن أو الأنشطة الرياضية التي تتطلب حمل أوزان ثقيلة أو حركات متكررة يمكن أن تزيد من خطر تآكل المفصل.
- جنس المريض: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث.
الأعراض والتأثير على جودة الحياة: عندما يصبح الألم رفيقًا دائمًا
تتطور أعراض هشاشة العظام في الورك عادة ببطء وتتفاقم مع مرور الوقت. غالبًا ما يصف المرضى الألم على أنه "شديد ومزمن"، مما يؤثر بشكل كبير على قدرتهم على ممارسة أنشطتهم اليومية.
الأعراض الشائعة تشمل:
-
الألم:
هو العرض الرئيسي.
- الموقع: غالبًا ما يتركز الألم في منطقة الأربية (المنطقة بين البطن والفخذ)، أو جانب الورك، أو الأرداف. يمكن أن ينتشر الألم إلى الفخذ، وغالبًا ما يشعر به المريض في منطقة الركبة.
- النوع: يوصف الألم بأنه عميق، ممل، مؤلم، أو حاد.
- الشدة: يتراوح من خفيف إلى شديد، ويصبح أسوأ مع النشاط ويتحسن مع الراحة، ولكنه قد يصبح مستمرًا حتى أثناء الراحة في المراحل المتقدمة.
- التصلب: تصلب في مفصل الورك، خاصة بعد فترات الراحة أو في الصباح، وقد يقل بعد بضع دقائق من الحركة.
- انخفاض نطاق الحركة: تصبح حركات الورك محدودة ومؤلمة، مما يجعل من الصعب ثني الورك، أو تدويره، أو مده بالكامل. هذا يؤثر على أنشطة بسيطة مثل ارتداء الأحذية، أو صعود الدرج، أو الخروج من السيارة.
- الاحتكاك أو الطقطقة: قد يسمع المريض أو يشعر بصوت طقطقة أو احتكاك (crepitus) في المفصل أثناء الحركة.
- العرج: قد يبدأ المريض في العرج لتخفيف الضغط على المفصل المؤلم، مما يؤثر على نمط المشي الطبيعي.
- ضعف العضلات: ضعف في العضلات المحيطة بالورك نتيجة لقلة الاستخدام والألم المزمن.
- صعوبة في الأنشطة اليومية: كل ما يتطلب استخدام الورك يصبح صعبًا ومؤلمًا: المشي، الوقوف لفترات طويلة، صعود السلالم، الانحناء، النوم على الجانب المتأثر.
تأثير الألم على جودة الحياة:
لا يقتصر تأثير ألم الورك المزمن على الجانب الجسدي فحسب، بل يمتد ليشمل الجوانب النفسية والاجتماعية. فالمريض قد يجد نفسه معزولًا، وغير قادر على المشاركة في الهوايات أو الأنشطة الاجتماعية، مما يؤدي إلى الشعور بالإحباط، القلق، وحتى الاكتئاب. هذا التدهور في جودة الحياة هو ما يدفع الكثير من المرضى للبحث عن حلول جذرية ودائمة.
جدول 1: قائمة فحص أعراض هشاشة الورك الشائعة
| العرض | الوصف | هل تختبر هذا العرض؟ (نعم/لا) |
|---|---|---|
| ألم في الأربية | ألم عميق في مقدمة الورك، قد يمتد إلى الفخذ أو الركبة. | |
| ألم في الأرداف/الجانب | ألم في الأرداف أو على جانب الورك. | |
| ألم يزداد مع الحركة | يزداد الألم سوءًا بعد المشي أو الوقوف لفترة طويلة أو ممارسة النشاط. | |
| ألم يستمر أثناء الراحة | الشعور بالألم حتى عند الجلوس أو الاستلقاء (في المراحل المتقدمة). | |
| تصلب صباحي | صعوبة في تحريك الورك بعد الاستيقاظ أو بعد فترات طويلة من الجلوس. | |
| نقص نطاق الحركة | صعوبة في ثني الورك، تدويره داخليًا، أو مده بالكامل. | |
| صوت طقطقة/احتكاك | سماع أو الشعور بصوت احتكاك أو طقطقة في المفصل عند الحركة. | |
| العرج | تغيير في نمط المشي لتخفيف الضغط عن الورك المؤلم. | |
| ضعف عضلات الورك | صعوبة في رفع الساق أو الحفاظ على التوازن. | |
| صعوبة في الأنشطة اليومية | مواجهة تحديات في المشي، صعود السلالم، ارتداء الملابس، أو الخروج من السيارة. |
التشخيص الدقيق: نهج شامل تحت إشراف الأستاذ الدكتور محمد هطيف
يُعد التشخيص الدقيق حجر الزاوية في وضع خطة علاج فعالة ومناسبة. في عيادة الأستاذ الدكتور محمد هطيف، يتم اتباع نهج شامل لتقييم حالة المريض، يجمع بين الخبرة السريرية الواسعة وأحدث التقنيات التشخيصية.
1. التاريخ الطبي الشامل:
يبدأ الأستاذ الدكتور هطيف بسؤال المريض عن تاريخه المرضي المفصل، بما في ذلك:
*
طبيعة الألم:
متى بدأ، موقعه الدقيق، شدته، العوامل التي تزيده أو تخففه.
*
الأعراض المصاحبة:
مثل التصلب، الطقطقة، العرج، أو صعوبة في أداء أنشطة معينة.
*
التاريخ المرضي السابق:
أي إصابات سابقة، عمليات جراحية سابقة (خاصة في المفاصل)، أمراض مزمنة (مثل هشاشة العظام، ارتفاع الكوليسترول، ضعف إدراكي)، أو استخدام أدوية معينة.
*
التاريخ العائلي:
وجود حالات مشابهة في العائلة.
2. الفحص السريري الدقيق:
يقوم الدكتور هطيف بإجراء فحص سريري منهجي للورك والطرف السفلي، والذي يتضمن:
*
تقييم المشية (Gait Analysis):
ملاحظة كيفية مشي المريض لتحديد أي عرج أو عدم توازن.
*
تقييم نطاق الحركة (Range of Motion):
قياس مدى حركة مفصل الورك (الثني، البسط، الدوران الداخلي والخارجي، التبعيد، التقريب) وتحديد الحركات المؤلمة أو المحدودة.
*
اختبارات القوة العضلية:
تقييم قوة العضلات المحيطة بالورك والفخذ.
*
الفحص العصبي الوعائي:
التأكد من سلامة الأعصاب والأوعية الدموية في الأطراف السفلية، وهو أمر حيوي قبل أي تدخل جراحي.
*
تقييم درجات الألم والإعاقة:
مثل مقياس هريس للورك (Harris Hip Score) الذي يستخدم لتقييم الوظيفة والألم والإعاقة، ويساعد في قياس مدى التحسن بعد العلاج.
3. التقييم الإشعاعي المتقدم:
تُستخدم تقنيات التصوير لتأكيد التشخيص وتحديد مدى تلف المفصل:
*
الأشعة السينية (X-rays):
هي الفحص الأول والأكثر أهمية. تكشف عن تآكل الغضروف (يظهر كضيق في المسافة المفصلية)، وجود نتوءات عظمية (Osteophytes)، وتغيرات في شكل العظم. يستخدم الدكتور هطيف صور الأشعة السينية الأمامية الخلفية للحوض والورك الأيمن والجانبية لتقييم شامل.
*
الرنين المغناطيسي (MRI):
يوفر صورًا تفصيلية للأنسجة الرخوة مثل الغضاريف، الأربطة، والعضلات، ويمكنه الكشف عن حالات مثل النخر العظمي اللاوعائي أو إصابات الغضاريف التي قد لا تظهر بوضوح في الأشعة السينية.
*
الأشعة المقطعية (CT Scans):
تستخدم لتقييم بنية العظام بشكل أكثر تفصيلاً، وتفيد في التخطيط الجراحي المعقد.
بفضل خبرته العميقة التي تمتد لأكثر من عقدين، يستخدم الأستاذ الدكتور محمد هطيف كل هذه الأدوات التشخيصية لتحديد السبب الجذري للألم بدقة متناهية، مما يضمن وضع خطة علاجية مخصصة وفعالة لكل مريض. يشتهر الدكتور هطيف في صنعاء واليمن ككل بدقته التشخيصية ونهجه الشامل في رعاية المرضى.
خيارات العلاج المتاحة: من التحفظي إلى الجراحي المتطور مع الأستاذ الدكتور محمد هطيف
تتنوع خيارات علاج آلام الورك المزمنة وهشاشة العظام لتشمل التدخلات غير الجراحية والجراحية، ويعتمد الاختيار على شدة الحالة، عمر المريض، مستوى نشاطه، وتفضيلاته الشخصية. يُعرف الأستاذ الدكتور محمد هطيف بنهجه الصادق طبيًا الذي يركز على استنفاد الخيارات غير الجراحية أولًا قبل اللجوء إلى الجراحة، مع توفير أحدث التقنيات عند الضرورة.
أولاً: العلاجات التحفظية (غير الجراحية)
تهدف هذه العلاجات إلى تخفيف الألم وتحسين الوظيفة دون الحاجة إلى جراحة.
1.
الأدوية:
*
مسكنات الألم:
مثل الباراسيتامول لتخفيف الألم الخفيف إلى المتوسط.
*
الأدوية المضادة للالتهابات غير الستيرويدية (NSAIDs):
مثل الإيبوبروفين والنابروكسين، لتقليل الألم والالتهاب.
*
مكملات غذائية:
مثل الجلوكوزامين والكوندرويتين، قد تساعد بعض المرضى على تخفيف الأعراض، لكن فعاليتها لا تزال موضع نقاش علمي.
2.
العلاج الطبيعي والتأهيل:
*
تمارين التقوية والمرونة:
لتقوية العضلات المحيطة بالورك والفخذ، وتحسين نطاق الحركة.
*
تمارين التوازن:
لتحسين الاستقرار وتقليل خطر السقوط.
*
العلاج بالحرارة والبرودة:
لتقليل الألم والتورم.
3.
تعديلات نمط الحياة:
*
فقدان الوزن:
تقليل الضغط على مفصل الورك، مما يخفف الألم ويبطئ تقدم المرض.
*
تغيير الأنشطة:
تجنب الأنشطة عالية التأثير التي تزيد من الضغط على المفصل واستبدالها بأنشطة منخفضة التأثير مثل السباحة أو ركوب الدراجات.
*
استخدام وسائل مساعدة:
مثل العكازات أو المشايات لتقليل الوزن المحمول على المفصل المؤلم.
4.
الحقن:
*
حقن الكورتيكوستيرويدات:
تُحقن مباشرة في المفصل لتخفيف الالتهاب والألم بشكل مؤقت.
*
حقن حمض الهيالورونيك (Viscosupplementation):
سائل يشبه السائل الطبيعي في المفصل، يمكن أن يساعد في تليين المفصل وتخفيف الألم.
*
حقن البلازما الغنية بالصفائح الدموية (PRP):
تستخدم عوامل النمو الموجودة في دم المريض لتحفيز الشفاء وتقليل الالتهاب، على الرغم من أن فعاليتها لا تزال قيد البحث.
ثانياً: العلاجات الجراحية
عندما تفشل العلاجات التحفظية في توفير الراحة الكافية، يصبح التدخل الجراحي هو الخيار الأفضل لاستعادة الوظيفة وتخفيف الألم بشكل دائم. الأستاذ الدكتور محمد هطيف، بخبرته الطويلة واستخدامه لأحدث التقنيات مثل الميكروسكوب الجراحي وتنظير المفاصل 4K، يقدم مجموعة واسعة من الحلول الجراحية.
-
تنظير مفصل الورك (Hip Arthroscopy):
- إجراء طفيف التوغل يتم باستخدام كاميرا صغيرة وأدوات جراحية دقيقة لإصلاح الأضرار البسيطة مثل تمزقات الغضروف الشفاوي أو إزالة الأجسام الحرة. يستخدم الدكتور هطيف تقنية 4K لتوفير رؤية فائقة الدقة.
-
قطع العظم (Osteotomy):
- إعادة تشكيل العظام المحيطة بالمفصل لتغيير محاذاة الورك وإعادة توزيع الضغط على أجزاء صحية من الغضروف. عادة ما يتم إجراؤها للمرضى الأصغر سنًا الذين يعانون من تشوهات هيكلية.
-
استبدال مفصل الورك بالكامل (Total Hip Arthroplasty - THA):
- هو الإجراء الأكثر شيوعًا وفعالية للمراحل المتقدمة من هشاشة العظام. يتم فيه إزالة الأجزاء التالفة من مفصل الورك واستبدالها بأجزاء اصطناعية (مفصل اصطناعي).
-
أنواع استبدال مفصل الورك:
- الاستبدال المُسمنَت (Cemented THA): يتم تثبيت المكونات الاصطناعية (الكأس الفخذي والجزء الحقي) باستخدام أسمنت العظام.
- الاستبدال غير المُسمنَت (Uncemented THA): تتميز المكونات بسطح مسامي يسمح للعظم الطبيعي بالنمو والالتصاق بها مباشرة، مما يوفر تثبيتًا بيولوجيًا. يُفضل غالبًا للمرضى الأصغر سنًا والأكثر نشاطًا.
- الاستبدال الهجين (Hybrid THA): يجمع هذا النوع بين مزايا كليهما، حيث يتم تثبيت أحد المكونين بالأسمنت والآخر بدون أسمنت. في كثير من الحالات، يتم تثبيت الجزء الحقي (في الحوض) بدون أسمنت، بينما يتم تثبيت ساق الفخذ (Femoral Stem) بالأسمنت. هذا يوفر ثباتًا فوريًا للأسمنت وسهولة مراجعة الجزء المسمنت، مع استفادة الجزء غير المسمنت من الاندماج العظمي طويل الأمد. هذا هو الخيار الذي اختاره الدكتور هطيف في دراسة الحالة المذكورة، بناءً على تقييمه الشامل للمريضة.
الأستاذ الدكتور محمد هطيف، بخبرته العميقة في جراحات المفاصل والعمود الفقري، يمتلك القدرة على تحديد أفضل خيار علاجي لكل مريض بشكل فردي، مع مراعاة جميع العوامل ذات الصلة. التزامه بـ"الصدق الطبي" يعني أنه سيقدم دائمًا التوصيات الأكثر أمانًا وفعالية، مع التأكيد على جودة الرعاية والتكنولوجيا الحديثة التي يستخدمها في مستشفياته في صنعاء.
جدول 2: مقارنة بين خيارات علاج هشاشة الورك المتقدمة
| خيار العلاج | الميزات الرئيسية | الإيجابيات | السلبيات |
|---|---|---|---|
| العلاج الطبيعي | تمارين تقوية، مرونة، توازن، تخفيف الألم. | غير جراحي، يحسن الوظيفة، يقلل الألم، يعلم المريض التحكم في حالته. | يتطلب التزامًا، قد لا يكون فعالًا في الحالات الشديدة، التحسن تدريجي. |
| الحقن (كورتيزون/PRP) | حقن مواد مباشرة في المفصل لتقليل الالتهاب والألم. | سريع المفعول (خاصة الكورتيزون)، غير جراحي. | تأثير مؤقت، لا يعالج السبب الجذري، قد تكون له آثار جانبية. |
| تنظير الورك | جراحة طفيفة التوغل لإصلاح الأضرار البسيطة أو إزالة الأجسام الحرة. | وقت تعافٍ أقصر، ندوب صغيرة، مناسب للحالات المبكرة/المحدودة. | لا يعالج هشاشة العظام المتقدمة، لا يزال إجراءً جراحيًا. |
| استبدال الورك الكلي (THA) | استبدال المفصل التالف بمفصل اصطناعي. | تخفيف كبير للألم، استعادة الوظيفة، نتائج طويلة الأمد ومُثبتة. | إجراء جراحي كبير، مخاطر جراحية، فترة تعافٍ أطول، احتمال الحاجة لمراجعة مستقبلية. |
| THA مُسمنَت | تثبيت المكونات باستخدام أسمنت العظام. | تثبيت فوري، مناسب للعظام الضعيفة (هشاشة العظام)، وقت جراحي أقصر. | قد يحدث ارتخاء للأسمنت بمرور الوقت، قد يصعب إزالته في حال المراجعة. |
| THA غير مُسمنَت | تثبيت المكونات بسطح مسامي يسمح بنمو العظم. | تثبيت بيولوجي طويل الأمد، قد يكون أفضل للمرضى الأصغر سنًا والأكثر نشاطًا. | يتطلب عظمًا قويًا، قد يستغرق وقتًا أطول للاندماج العظمي. |
| THA هجين | يجمع بين المكونات المُسمنَتة وغير المُسمنَتة (عادة الحُقّ غير مُسمنَت والساق مُسمنَت). | يجمع بين مزايا كلا النوعين، يوفر استقرارًا جيدًا، مرونة في المراجعة. | لا يزال إجراءً جراحيًا كبيرًا. |
دراسة حالة متعمقة: نجاح جراحة استبدال مفصل الورك الهجين تحت إشراف الأستاذ الدكتور محمد هطيف
ننتقل الآن إلى التفاصيل الدقيقة لحالة المريضة التي تُعد مثالًا حيًا على كيفية استعادة الأمل بفضل التدخل الجراحي الدقيق والخبرة الطبية الفائقة التي يتمتع بها الأستاذ الدكتور محمد هطيف.
معلومات أساسية عن المريضة:
كانت المريضة تبلغ من العمر 76 عامًا، وهي في عمر يتطلب دراسة متأنية للحالة الصحية العامة قبل الجراحة. كان مؤشر كتلة الجسم لديها 26، مما يشير إلى وزن صحي نسبيًا (غير مصابة بالسمنة)، وهذا عامل إيجابي يقلل من مخاطر الجراحة ومضاعفاتها.
تاريخها الطبي المعقد:
لم تكن المريضة تعاني من ألم الورك فقط، بل كانت لديها عدة حالات طبية مزمنة تتطلب اهتمامًا خاصًا:
*
ضعف إدراكي خفيف:
هذا العامل يتطلب فريق رعاية متكامل لضمان فهم المريضة لإجراءات ما قبل وبعد الجراحة ولتقديم الدعم النفسي اللازم.
*
هشاشة العظام:
هذا التشخيص مهم بشكل خاص لجراحة استبدال المفصل، حيث يؤثر على جودة العظام ومدى قوة تثبيت المكونات الاصطناعية.
*
ارتفاع الكوليسترول في الدم:
يتطلب إدارة دقيقة للوقاية من مضاعفات القلب والأوعية الدموية.
العمليات الجراحية السابقة:
للمريضة تاريخ من العمليات الجراحية الكبرى، بما في ذلك:
*
عمليات جراحية سابقة لاستبدال مفصلي الركبة:
هذا يشير إلى تعرضها السابق لجراحات المفاصل، مما يضيف تعقيدًا للحالة ويتطلب تقييمًا دقيقًا لتأثير هذه العمليات على حالتها العامة وقدرتها على التعافي.
*
استئصال الزائدة الدودية واستئصال الرحم:
عمليات جراحية في البطن لا تؤثر مباشرة على الورك، لكنها تضاف إلى سجلها الطبي الشامل.
الأدوية الحالية:
تتناول المريضة عدة أدوية، مما يتطلب تقييمًا دقيقًا للتفاعلات الدوائية المحتملة وتأثيرها على التخدير والجراحة:
*
سيتالوبرام (مضاد للاكتئاب):
يشير إلى وجود تحديات نفسية محتملة مرتبطة بالألم المزمن أو حالات أخرى.
*
دونبيزيل (لعلاج ضعف الإدراك):
يؤكد على الحاجة إلى رعاية خاصة للمريض.
*
باراسيتامول (مسكن للألم):
يدل على أن الألم كان مستمرًا لدرجة تتطلب تناول مسكنات بانتظام.
الشكوى الرئيسية والفحص السريري (بتعمق):
*
الألم الشديد والمزمن:
كانت الشكوى الرئيسية هي ألم شديد في الوركين والفخذين استمر لمدة 2-3 سنوات. هذا النوع من الألم لا يستجيب عادة للعلاجات المنزلية ويؤثر بشكل كبير على جودة الحياة. المريضة ذكرت أن الألم أثر بشكل كبير على قدرتها على ممارسة أنشطتها اليومية، مثل المشي، والوقوف، وحتى النوم.
*
فشل العلاجات غير الجراحية:
لم تستجب المريضة للعلاجات غير الجراحية، بما في ذلك الأدوية المضادة للالتهابات وحقن الستيرويد. هذا يدل على أن المفصل قد وصل إلى مرحلة متقدمة من التلف لا يمكن إصلاحها بالوسائل التحفظية.
*
الفحص السريري الدقيق للأستاذ الدكتور محمد هطيف:
*
الأعراض:
تأكيد وجود ألم في الوركين والفخذين.
*
نطاق الحركة:
كان محدودًا في الوركين، مع امتداد وانثناء يتراوح بين 0-100 درجة. يُعد هذا النطاق أقل من الطبيعي بشكل كبير (الطبيعي حوالي 0-140 درجة للثني). كان هناك تقييد في الدوران الداخلي بشكل خاص، ويُعد هذا من العلامات الكلاسيكية لهشاشة الورك المتقدمة.
*
الإعاقة الرئيسية:
تمثلت في الألم الشديد وصعوبة المشي، مما أثر سلبًا على استقلاليتها.
*
تقييم هريس للورك (Harris Hip Score):
تم تسجيل 45 درجة. هذا المقياس (الذي يتراوح من 0 إلى 100) يشير إلى إعاقة كبيرة ومحدودية وظيفية شديدة، حيث أن الدرجات الأقل تعني ألمًا أكثر ووظيفة أسوأ.
*
الفحص العصبي الوعائي:
طبيعي في القدمين، مع نبضات محسوسة في الشرايين الظهرية للقدم والشرايين الظنبوبية الخلفية. هذا أمر بالغ الأهمية لضمان عدم وجود مشكلات في الدورة الدموية أو الأعصاب قد تعيق الجراحة أو التعافي.
التقييم الإشعاعي قبل الجراحة (موسع):
أظهرت صور الأشعة السينية قبل الجراحة (الأمامية الخلفية للحوض، والأمامية الخلفية للورك الأيمن، والجانبية)
تآكلًا شديدًا في كلا مفصلي الورك
، وخاصة في الجزء الأمامي من المفصل. هذا التآكل، المعروف باسم
الفصال العظمي (Osteoarthritis)
، كان السبب الرئيسي للألم والإعاقة.
يُعد التآكل الشديد مؤشرًا واضحًا على ضرورة التدخل الجراحي. صور الأشعة السينية الدقيقة التي تم تحليلها بعناية من قبل الأستاذ الدكتور محمد هطيف سمحت له بتقييم مدى تلف الغضاريف والعظام، وتحديد أفضل نهج جراحي، وتحديد قياسات المكونات الاصطناعية بدقة متناهية لضمان أفضل ملاءمة ونتائج. خبرته في قراءة هذه الصور واستخدامها في التخطيط الجراحي لا تقدر بثمن في تحقيق نتائج ممتازة.
التخطيط الجراحي الدقيق للبروفيسور هطيف: مفتاح النجاح
بعد التقييم الشامل، قام الأستاذ الدكتور محمد هطيف بوضع خطة جراحية دقيقة، مستفيدًا من خبرته التي تتجاوز 20 عامًا ومعرفته بأحدث تقنيات جراحة استبدال المفاصل.
-
اختيار التقنية الجراحية: استبدال الورك الهجين:
- بناءً على عمر المريضة (76 عامًا)، وتاريخها المرضي (هشاشة العظام)، وتفضيلات الجراح (الدكتور هطيف)، تم اختيار جراحة استبدال مفصل الورك الهجين.
- لماذا هجين؟ يسمح هذا النهج بتثبيت الجزء الحقي (acetabular component) بشكل غير مُسمنَت، مما يعزز الاندماج العظمي الطبيعي طويل الأمد ويقلل من خطر ارتخاء المكونات بمرور الوقت. في المقابل، يتم تثبيت ساق الفخذ (femoral stem) بالأسمنت، وهو خيار مفضل في حالات هشاشة العظام حيث قد تكون جودة العظم متأثرة، مما يضمن تثبيتًا فوريًا وقويًا للساق. يوازن هذا الخيار بين الاستقرار على المدى القصير والطويل.
-
اختيار الغرسات (Implants):
- يتم اختيار المواد المصممة لتوفير المتانة والتحمل، مثل السيراميك على السيراميك، أو المعدن على البولي إيثيلين عالي الكثافة (UHMWPE)، أو السيراميك على البولي إيثيلين. يحرص الدكتور هطيف على استخدام الغرسات عالية الجودة والمعتمدة دوليًا لضمان أفضل النتائج وطول عمر المفصل الاصطناعي.
-
التخطيط المسبق باستخدام الأشعة (Preoperative Templating):
- باستخدام صور الأشعة السينية، يقوم الدكتور هطيف بوضع قوالب دقيقة لتحديد الحجم والموضع الأمثل للغرسات قبل الجراحة. هذا يقلل من المفاجآت أثناء العملية ويضمن إعادة بناء المفصل بأقصى دقة.
-
إدارة الحالات المرضية المصاحبة:
- بالنظر إلى ضعفها الإدراكي الخفيف وهشاشة العظام وارتفاع الكوليسترول، يتم تنسيق الرعاية مع أطباء آخرين لضمان استقرار حالتها قبل الجراحة وتحسين ظروف التعافي بعد ذلك. يشمل ذلك تعديل الأدوية اللازمة وإدارة أي مخاطر محتملة.
-
النهج الجراحي (Surgical Approach):
- يختار الدكتور هطيف النهج الجراحي الأنسب (مثل النهج الخلفي أو الأمامي الجانبي) بناءً على تشريح المريضة، لتقليل تلف الأنسجة الرخوة وضمان التعافي الأمثل.
إن الدقة في التخطيط الجراحي هي إحدى السمات البارزة لعمل الأستاذ الدكتور محمد هطيف، حيث يضمن كل تفصيل، من اختيار الغرسة إلى النهج الجراحي، تحقيق أفضل نتيجة ممكنة للمريض.
العملية الجراحية: استبدال مفصل الورك الهجين خطوة بخطوة تحت إشراف الأستاذ الدكتور محمد هطيف
تُعد جراحة استبدال مفصل الورك من العمليات الجراحية الكبرى التي تتطلب فريقًا طبيًا ماهرًا وجراحًا خبيرًا. تحت قيادة الأستاذ الدكتور محمد هطيف، يتم تنفيذ العملية بدقة وعناية فائقتين:
-
التخدير (Anesthesia):
- يتم تخدير المريضة عادةً بالتخدير النصفي (spinal anesthesia) مع تخدير وريدي مهدئ (sedation)، أو التخدير العام (general anesthesia). يختار فريق التخدير، بالتشاور مع المريض والدكتور هطيف، الخيار الأكثر أمانًا وراحة.
-
التحضير الجراحي:
- يتم تنظيف وتعقيم الجلد حول موقع الجراحة وتغطيته بستائر معقمة للحفاظ على بيئة جراحية نظيفة ومنع العدوى.
- يتم وضع المريضة في الوضع المناسب على طاولة العمليات لضمان وصول الجراح إلى المفصل بشكل مثالي.
-
الشق الجراحي (Incision):
- يقوم الدكتور هطيف بعمل شق جراحي واحد بطول يتراوح عادة بين 10-20 سم على جانب أو مؤخرة الورك (حسب النهج المختار) للوصول إلى المفصل.
-
الوصول إلى مفصل الورك:
- يقوم الدكتور هطيف بإزاحة العضلات والأنسجة المحيطة بلطف للوصول إلى مفصل الورك دون إلحاق ضرر كبير بها. هنا تبرز أهمية تقنيات الميكروسكوب الجراحي التي يستخدمها الدكتور هطيف لتقليل الصدمة للأنسجة.
-
إزالة رأس عظم الفخذ التالف:
- يتم خلع مفصل الورك، ثم يتم استخدام أدوات خاصة لقطع وإزالة رأس عظم الفخذ التالف والجزء العلوي من عظم الفخذ.
-
تحضير التجويف الحُقّي (Acetabular Preparation):
- يقوم الدكتور هطيف بتجهيز تجويف الحُقّ في عظم الحوض باستخدام أدوات خاصة لإزالة الغضروف التالف والعظم المتضرر. يتم تشكيل التجويف ليناسب المكون الحُقّي الاصطناعي.
- تثبيت المكون الحُقّي غير المُسمنَت: يتم إدخال المكون الحُقّي المعدني الجديد، والذي يكون له سطح مسامي، ويتم تثبيته بمسامير في عظم الحوض. هذا يسمح للعظم بالنمو بمرور الوقت والالتصاق به، مما يوفر تثبيتًا طبيعيًا قويًا.
-
تحضير عظم الفخذ (Femoral Preparation):
- يتم تجهيز قناة عظم الفخذ لإدخال ساق الفخذ الاصطناعية.
- تثبيت ساق الفخذ المُسمنَتة: يتم إدخال ساق الفخذ المعدنية في قناة عظم الفخذ ويتم تثبيتها باستخدام أسمنت العظام الجراحي. يضمن هذا التثبيت الفوري والاستقرار، وهو مفيد خاصة في المرضى الذين قد تكون لديهم هشاشة عظام.
-
وضع رأس المفصل الكروي (Femoral Head Placement):
- يتم وضع رأس كروي جديد (مصنوع من المعدن أو السيراميك) على الجزء العلوي من ساق الفخذ.
-
إعادة المفصل إلى مكانه (Reduction):
- يتم وضع رأس المفصل الكروي الجديد داخل التجويف الحُقّي، وبالتالي يتم إعادة بناء مفصل الورك.
-
اختبار الثبات ونطاق الحركة:
- يقوم الدكتور هطيف بتحريك مفصل الورك الجديد في جميع الاتجاهات للتأكد من ثباته، وعدم وجود أي احتكاك، وامتلاكه نطاق حركة جيد.
-
الإغلاق الجراحي:
- بعد التأكد من سلامة المفصل الجديد، يتم إعادة الأنسجة والعضلات إلى مكانها، ويتم إغلاق الشق الجراحي طبقة تلو الأخرى. قد يتم وضع أنبوب تصريف مؤقت لتصريف أي سوائل زائدة.
بفضل خبرة الأستاذ الدكتور محمد هطيف التي تتجاوز 20 عامًا في هذا المجال واستخدامه لأحدث تقنيات الجراحة الدقيقة وتنظير المفاصل 4K، يتم تنفيذ هذه الجراحة بأقصى درجات الدقة والكفاءة، مما يضمن أفضل النتائج الممكنة للمرضى.
التعافي وإعادة التأهيل الشامل بعد الجراحة: رحلة استعادة الحركة
لا تكتمل قصة النجاح بجراحة ناجحة فحسب، بل تمتد لتشمل برنامجًا مكثفًا لإعادة التأهيل والعلاج الطبيعي. يُعد الأستاذ الدكتور محمد هطيف وفريقه متعدد التخصصات جزءًا لا يتجزأ من هذه المرحلة، حيث يتابعون المرضى عن كثب لضمان تعافٍ كامل وفعال.
1. الرعاية الفورية بعد الجراحة (المستشفى):
*
إدارة الألم:
يتم التحكم في الألم باستخدام مسكنات قوية لضمان راحة المريضة وتمكينها من بدء الحركة المبكرة.
*
التعبئة المبكرة:
يشجع الفريق الطبي المريضة على النهوض من السرير والمشي بمساعدة في غضون 24 ساعة من الجراحة، عادة باستخدام مشاية أو عكازات. هذا يقلل من مخاطر تكون الجلطات الدموية (DVT) ويحسن الدورة الدموية.
*
تمارين بسيطة:
يبدأ أخصائي العلاج الطبيعي بتعليم المريضة تمارين بسيطة لتقوية العضلات المحيطة بالورك والحفاظ على نطاق الحركة.
*
الوقاية من المضاعفات:
يتم إعطاء المريضة أدوية مضادة لتخثر الدم والتشجيع على التمارين لتقليل مخاطر الجلطات. يتم تعليمها أيضًا كيفية الوقاية من خلع مفصل الورك الجديد (مثل عدم ثني الورك أكثر من 90 درجة).
2. مرحلة العلاج الطبيعي المنزلي/العيادات الخارجية (الأسابيع الأولى):
*
برنامج تمارين مخصص:
بعد الخروج من المستشفى، تواصل المريضة برنامج العلاج الطبيعي تحت إشراف أخصائي، أو بانتظام في المنزل. تشمل التمارين:
*
تقوية العضلات:
عضلات الفخذ والأرداف لزيادة ثبات المفصل.
*
زيادة نطاق الحركة:
تمارين لتمديد المفصل بلطف لزيادة مرونته.
*
تحسين المشية:
تمارين تدريب على المشي لتصحيح أي عرج واستعادة نمط المشي الطبيعي.
*
التحكم في الأنشطة:
يتم توجيه المريضة حول الأنشطة التي يجب تجنبها، وكيفية الجلوس، النوم، والانحناء بأمان.
*
إزالة الغرز/الدبابيس:
تتم إزالة الغرز أو الدبابيس الجراحية عادة بعد 10-14 يومًا من الجراحة.
*
متابعة الدكتور هطيف:
تتم متابعة المريضة بانتظام من قبل الأستاذ الدكتور محمد هطيف لتقييم تقدمها، وإزالة أي قلق، وضمان التعافي السليم.
3. مرحلة التعافي على المدى الطويل (عدة أشهر فصاعدًا):
*
تمارين متقدمة:
يتم تطوير برنامج التمارين ليشمل أنشطة أكثر تحديًا لزيادة القوة والقدرة على التحمل والتوازن.
*
العودة إلى الأنشطة:
تدريجيًا، يمكن للمريضة العودة إلى معظم الأنشطة اليومية، بما في ذلك المشي لمسافات أطول، والسباحة، وركوب الدراجات. تُنصح بتجنب الأنشطة عالية التأثير مثل الجري أو الرياضات التي تتطلب القفز.
*
المتابعة الدورية:
يوصي الأستاذ الدكتور محمد هطيف بإجراء فحوصات دورية (عادة سنويًا) لمراقبة المفصل الاصطناعي والتأكد من عدم وجود أي مشاكل.
تتطلب عملية التعافي الصبر والالتزام، ولكن النتائج غالبًا ما تكون مجزية بشكل كبير. بفضل التوجيه المستمر من الأستاذ الدكتور محمد هطيف وفريقه، تستطيع الغالبية العظمى من المرضى استعادة استقلاليتهم والاستمتاع بحياة نشطة وخالية من الألم. إن خبرته في إدارة التعافي بعد الجراحة لا تقل أهمية عن براعته الجراحية في تحقيق أقصى قدر من التحسن للمرضى.
نتائج مذهلة وقصة نجاح ملهمة: عودة المريضة إلى الحياة
بعد خضوعها لجراحة استبدال مفصل الورك الهجين تحت رعاية الأستاذ الدكتور محمد هطيف، بدأت المريضة رحلة تعافٍ مذهلة، تحولت خلالها من معاناة شديدة إلى استعادة كاملة لجودة حياتها.
- تخفيف الألم الدراماتيكي: خلال فترة قصيرة بعد الجراحة، انخفض الألم الشديد والمزمن الذي كانت تعاني منه المريضة لسنوات بشكل ملحوظ. أصبحت قادرة على الحركة دون الحاجة إلى المسكنات القوية التي كانت تتناولها بانتظام. هذا التخفيف الفوري للألم هو أحد أهم الأهداف الرئيسية لجراحة استبدال الورك.
- تحسن ملحوظ في نطاق الحركة والوظيفة: بفضل برنامج العلاج الطبيعي المكثف والالتزام الصارم، استعادت المريضة قدرًا كبيرًا من نطاق حركة مفصل الورك. أصبح بوسعها ثني ومد وتدوير الورك بسهولة أكبر، مما انعكس إيجابًا على قدرتها على أداء المهام اليومية التي كانت مستحيلة سابقًا.
- استعادة القدرة على المشي والاستقلالية: زادت قدرة المريضة على المشي لمسافات أطول بثقة ودون عرج. لقد استعادت استقلاليتها في الحركة، وهو أمر أساسي لتحسين جودتها الحياتية. لم يعد الألم يعيقها عن صعود السلالم أو الخروج من السيارة أو حتى القيام بمهام منزلية بسيطة.
- تحسن في مقياس هريس للورك (Harris Hip Score): بعد الجراحة والتعافي، من المتوقع أن يرتفع مقياس هريس للورك للمريضة بشكل كبير، من 45 (إعاقة كبيرة) إلى درجات تتجاوز 80 أو حتى 90، مما يدل على نتائج وظيفية ممتازة وتقليل كبير في الألم والإعاقة.
- تحسن عام في جودة الحياة: الأهم من ذلك، أن نجاح الجراحة أعاد للمريضة حياتها. عادت إلى ممارسة أنشطتها وهواياتها التي كانت قد تخلت عنها بسبب الألم. تحسن نومها، وزالت عنها الضغوط النفسية المرتبطة بالعجز. هذه القصة لا تمثل مجرد نجاح جراحي، بل هي قصة عودة إلى الحياة بكرامة ونشاط.
تُعد هذه النتائج الملموسة دليلًا على الكفاءة والخبرة الاستثنائية للأستاذ الدكتور محمد هطيف كأفضل جراح عظام وعمود فقري ومفاصل في صنعاء واليمن. إن التزامه بتقديم أعلى مستويات الرعاية الطبية، واستخدامه لأحدث التقنيات مثل الميكروسكوب الجراحي وتنظير المفاصل 4K، بالإضافة إلى خبرته الواسعة التي تفوق 20 عامًا، تضمن تحقيق أفضل النتائج لمرضاه. هذه القصة هي شهادة حية على الأمل الذي يمكن أن يجلبه التدخل الطبي الصحيح والخبرة الجراحية الفائقة.
الأسئلة الشائعة حول جراحة استبدال مفصل الورك والتعافي
في هذا القسم، نجيب على أكثر الأسئلة شيوعًا التي يطرحها المرضى وعائلاتهم حول جراحة استبدال مفصل الورك، مع التركيز على الخبرة التي يقدمها الأستاذ الدكتور محمد هطيف.
1. ما هي المدة التي يستغرقها التعافي من جراحة استبدال مفصل الورك؟
يختلف التعافي من شخص لآخر، لكن معظم المرضى يبدأون المشي في غضون 24 ساعة من الجراحة بمساعدة. يمكن للمرضى العودة إلى الأنشطة اليومية الخفيفة خلال 3-6 أسابيع، والعودة إلى معظم الأنشطة المعتدلة خلال 3-6 أشهر. التعافي الكامل، بما في ذلك استعادة القوة الكاملة والمرونة، قد يستغرق ما يصل إلى عام. يتابع الأستاذ الدكتور محمد هطيف المرضى عن كثب خلال هذه الفترة لضمان تقدم سلس وفعال.
2. هل سأحتاج إلى مفصل ورك آخر في المستقبل؟
تعتبر المفاصل الاصطناعية الحديثة متينة وتدوم طويلاً. في المتوسط، يدوم مفصل الورك الاصطناعي ما بين 15 إلى 25 عامًا أو أكثر. العوامل مثل عمر المريض، مستوى نشاطه، ونوع المفصل الاصطناعي تؤثر على مدة صلاحيته. يختار الأستاذ الدكتور محمد هطيف أحدث الغرسات عالية الجودة لتحقيق أطول عمر ممكن للمفصل.
3. ما هي المخاطر المرتبطة بجراحة استبدال مفصل الورك؟
مثل أي عملية جراحية كبرى، تنطوي جراحة استبدال مفصل الورك على بعض المخاطر المحتملة، بما في ذلك العدوى، تكون الجلطات الدموية، خلع المفصل، تلف الأعصاب أو الأوعية الدموية، طول الساق غير المتساوي، أو ارتخاء المفصل الاصطناعي بمرور الوقت. ومع ذلك، فإن معدلات نجاح الجراحة عالية جدًا، وتحت إشراف جراح خبير مثل الأستاذ الدكتور محمد هطيف، يتم اتخاذ جميع الاحتياطات لتقليل هذه المخاطر إلى الحد الأدنى.
4. هل يمكنني ممارسة الرياضة بعد الجراحة؟
نعم، يمكن لمعظم المرضى العودة إلى ممارسة الرياضات منخفضة التأثير بعد التعافي الكامل، مثل المشي، السباحة، ركوب الدراجات، والجولف. يُنصح عادة بتجنب الرياضات عالية التأثير مثل الجري، القفز، أو الرياضات التي تتطلب احتكاكًا، حيث يمكن أن تزيد من تآكل المفصل الاصطناعي أو خطر الخلع. يقدم الأستاذ الدكتور هطيف إرشادات مخصصة حول الأنشطة الآمنة لكل مريض.
5. ما الفرق بين مفصل الورك الهجين وأنواع الاستبدال الأخرى؟
جراحة استبدال مفصل الورك الهجين تجمع بين مزايا الاستبدال المُسمنَت وغير المُسمنَت. عادةً ما يتم تثبيت الجزء الحُقّي (في الحوض) بدون أسمنت لتعزيز الاندماج العظمي الطبيعي طويل الأمد، بينما يتم تثبيت ساق الفخذ (في عظم الفخذ) بالأسمنت لتوفير ثبات فوري وقوي، وهو مفيد خاصة في المرضى الأكبر سنًا أو من لديهم هشاشة العظام. هذا يوازن بين الاستقرار الفوري والمتانة طويلة الأمد.
6. كم تبلغ تكلفة جراحة استبدال مفصل الورك في اليمن؟
تعتمد تكلفة جراحة استبدال مفصل الورك في اليمن، وفي أي مكان آخر، على عدة عوامل مثل نوع المفصل الاصطناعي المستخدم، رسوم الجراح، تكلفة المستشفى (بما في ذلك غرفة العمليات والإقامة)، رسوم التخدير، والعلاج الطبيعي بعد الجراحة. للحصول على تقدير دقيق، يُنصح دائمًا بالتشاور مباشرة مع العيادة ومناقشة تفاصيل التأمين إن وجد. يحرص الأستاذ الدكتور محمد هطيف على الشفافية في جميع الجوانب المتعلقة بالعلاج.
7. هل سيزول الألم تمامًا بعد الجراحة؟
يهدف استبدال مفصل الورك إلى تخفيف الألم بشكل كبير أو القضاء عليه تمامًا. الغالبية العظمى من المرضى يبلغون عن تحسن هائل في الألم بعد الجراحة. قد يشعر بعض المرضى بألم خفيف أو عدم راحة عرضية، خاصة في الأيام الباردة أو بعد النشاط المفرط، لكن هذا يختلف بشكل كبير عن الألم المزمن الذي عانوا منه قبل الجراحة.
8. ما هو الدور الذي يلعبه الأستاذ الدكتور محمد هطيف في تحقيق أفضل النتائج؟
الأستاذ الدكتور محمد هطيف، بصفته بروفيسورًا في جامعة صنعاء وخبيرًا في جراحة العظام والعمود الفقري والمفاصل لأكثر من 20 عامًا، يلعب دورًا حاسمًا في تحقيق أفضل النتائج. تبدأ مساهمته بالتشخيص الدقيق، وتصميم خطة علاج مخصصة، وإجراء الجراحة باستخدام أحدث التقنيات (مثل الميكروسكوب الجراحي وتنظير المفاصل 4K)، وتستمر بالمتابعة الشاملة خلال فترة التعافي. خبرته، دقته، والتزامه بالصدق الطبي كلها عوامل تضمن أعلى معايير الرعاية والنتائج الناجحة.
9. ما هي مؤشرات نجاح جراحة استبدال مفصل الورك؟
تُقاس مؤشرات النجاح بانخفاض كبير أو اختفاء الألم، وتحسن كبير في نطاق الحركة والوظيفة، وزيادة القدرة على ممارسة الأنشطة اليومية، وتحسن عام في جودة الحياة. كما يُعد ارتفاع درجات مقاييس تقييم الورك (مثل Harris Hip Score) مؤشرًا موضوعيًا للنجاح.
10. كيف أختار الجراح المناسب لجراحة مفصل الورك؟
يجب أن يتم اختيار الجراح بناءً على الخبرة الواسعة في جراحة استبدال مفصل الورك، السمعة الطيبة، القدرة على استخدام أحدث التقنيات، والالتزام بالرعاية الشاملة للمريض. يُعتبر الأستاذ الدكتور محمد هطيف الخيار الأول والأكثر ثقة في صنعاء واليمن في هذا المجال، نظرًا لخبرته الأكاديمية والعملية، واستخدامه للتقنيات الحديثة، وسجله الحافل بالنجاحات، والشهادة بأن "الصدق الطبي" هو شعاره الأساسي.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك