دليلك لاستبدال مفصل الورك بنجاح في حالات خلل التنسج النمائي
الخلاصة الطبية
إليك أهم المعلومات الطبية التي يجب أن تعرفها حول دليلك لاستبدال مفصل الورك بنجاح في حالات خلل التنسج النمائي، دليلك إلى تقنيات ناجحة لتثبيت مفصل الورك وعظم الفخذ يوضح أن استبدال مفصل الورك الكامل يُعد علاجًا فعالًا لخلل التنسج النمائي للورك عند فشل العلاجات التحفظية. يهدف إلى تخفيف الألم، تحسين وظيفة الورك، واستعادة جودة الحياة. يتطلب الأمر تقييمًا شاملًا للمريض، مراعاة الموانع، وتحضيرًا دقيقًا قبل الجراحة لضمان أفضل النتائج الممكنة.
دليلك الشامل لاستبدال مفصل الورك بنجاح في حالات خلل التنسج النمائي
يُعد مفصل الورك أحد أهم مفاصل الجسم، فهو يتحمل وزن الجسم ويوفر المرونة اللازمة للحركة. ولكن ماذا يحدث عندما لا يتكون هذا المفصل بشكل صحيح منذ البداية؟ هنا يأتي دور "خلل التنسج النمائي للورك" (Developmental Dysplasia of the Hip - DDH)، وهي حالة خلقية أو مكتسبة خلال فترة النمو المبكر تؤثر على التكوين السليم لمفصل الورك، مما يؤدي إلى عدم استقرار المفصل وتآكله المبكر. عندما تتفاقم الأعراض وتفشل العلاجات التحفظية، يصبح استبدال مفصل الورك الكامل (Total Hip Replacement - THR) ضرورة حتمية لإعادة جودة الحياة للمريض.
تُعد جراحة استبدال مفصل الورك في حالات خلل التنسج النمائي من الجراحات المعقدة التي تتطلب خبرة ودقة استثنائية نظرًا للتشوهات التشريحية الفريدة التي تميز هذه الحالات. وللحصول على أفضل النتائج، يحتاج المرضى إلى جراح يتمتع بمهارة فائقة ورؤية متعمقة لهذه التحديات. في اليمن، يُعتبر الأستاذ الدكتور محمد هطيف ، أستاذ جراحة العظام والعمود الفقري والمفاصل بكلية الطب والعلوم الصحية بجامعة صنعاء، رائدًا في هذا المجال. بخبرته التي تتجاوز 20 عامًا، وتخصصه الدقيق في جراحات المفاصل المتقدمة باستخدام أحدث التقنيات مثل الجراحة المجهرية وتنظير المفاصل 4K وجراحات المفاصل الصناعية (Arthroplasty)، يُقدم الأستاذ الدكتور هطيف حلولًا جراحية متقدمة ودقيقة، ملتزمًا بأعلى معايير الأمان والصدق الطبي، ومحققًا نسب نجاح باهرة حتى في أصعب الحالات.
يهدف هذا الدليل الشامل إلى تقديم معلومات مفصلة حول استبدال مفصل الورك الكامل في حالات خلل التنسج النمائي للورك، بدءًا من فهم الحالة، مرورًا بخيارات العلاج، وصولًا إلى تفاصيل الجراحة والرعاية ما بعد العملية، مع تسليط الضوء على الدور المحوري لخبرة الأستاذ الدكتور محمد هطيف في تحقيق أفضل النتائج.
تشريح مفصل الورك الطبيعي وتأثره بخلل التنسج النمائي
لفهم خلل التنسج النمائي للورك، يجب أولًا استيعاب التركيب التشريحي لمفصل الورك السليم. مفصل الورك هو مفصل كروي حُقِّي (Ball-and-socket joint) يربط الطرف السفلي (الفخذ) بالجذع (الحوض)، مما يمنح الساق نطاقًا واسعًا من الحركة والثبات.
يتكون مفصل الورك بشكل أساسي من:
*
رأس الفخذ (Femoral Head):
هو الجزء العلوي الكروي لعظم الفخذ.
*
الحُقّ (Acetabulum):
هو تجويف على شكل كأس في عظم الحوض يستقبل رأس الفخذ.
*
الغضروف المفصلي (Articular Cartilage):
طبقة ناعمة ومرنة تغطي رأس الفخذ والحُقّ، تسمح بحركة سلسة وتقليل الاحتكاك.
*
المحفظة المفصلية (Joint Capsule):
نسيج ضام قوي يحيط بالمفصل ويثبته.
*
الأربطة (Ligaments):
أشرطة قوية من النسيج الضام تربط العظام وتوفر الاستقرار.
*
العضلات والأوتار (Muscles and Tendons):
تحيط بالمفصل وتوفر القوة اللازمة للحركة.
في حالات خلل التنسج النمائي للورك (DDH):
تحدث هذه الحالة عندما لا يتكون مفصل الورك بشكل صحيح خلال فترة نمو الجنين أو الطفولة المبكرة. يمكن أن تتراوح شدة DDH من خلل بسيط في شكل الحق أو عدم اتساق بسيط في المفصل (subluxation) إلى خلع كامل لرأس الفخذ من الحق (dislocation).
*
الحُقّ الضحل (Shallow Acetabulum):
بدلًا من أن يكون تجويفًا عميقًا يحتضن رأس الفخذ بإحكام، يكون الحُقّ مسطحًا أو ضحلًا، مما يقلل من تغطيته لرأس الفخذ.
*
رأس الفخذ غير المتشكل (Malformed Femoral Head):
قد يكون رأس الفخذ أصغر أو غير منتظم الشكل في بعض الحالات.
*
عدم الاستقرار (Instability):
بسبب عدم التغطية الكافية، يكون المفصل غير مستقر، مما يؤدي إلى احتكاك غير طبيعي وتآكل مبكر للغضروف.
*
الخلع (Dislocation):
في الحالات الشديدة، يخرج رأس الفخذ تمامًا من الحُقّ.
تؤدي هذه التشوهات إلى توزيع غير طبيعي للضغط على سطح المفصل، مما يتسبب في تآكل الغضروف المفصلي بشكل أسرع من المعتاد. بمرور الوقت، يتطور هذا التآكل إلى خشونة والتهاب مفصل الورك (Osteoarthritis) في سن مبكرة مقارنة بالمفصل الطبيعي، مما يسبب ألمًا مزمنًا وتدهورًا وظيفيًا كبيرًا.
الأسباب وعوامل الخطر لخلل التنسج النمائي للورك
خلل التنسج النمائي للورك هو حالة متعددة العوامل، أي أنها تنتج عن مزيج من العوامل الوراثية والبيئية. فهم هذه العوامل يساعد في التشخيص المبكر والوقاية المحتملة.
العوامل الوراثية:
- التاريخ العائلي: وجود DDH في الأقارب من الدرجة الأولى (الوالدين، الإخوة) يزيد بشكل كبير من خطر إصابة الطفل. يُعتقد أن هناك عدة جينات قد تلعب دورًا في تطور الحالة.
العوامل البيئية داخل الرحم:
- المجيء المقعدي (Breech Presentation): وضع الجنين في الرحم بحيث تكون الأرداف أو القدمين أولًا عند الولادة، مما يضع ضغطًا غير طبيعي على مفاصل الورك ويحد من حركتها، هو أحد أقوى عوامل الخطر.
- الجنس الأنثوي: البنات أكثر عرضة للإصابة بـ DDH بحوالي 4 إلى 5 أضعاف الأولاد، ويُعتقد أن ذلك مرتبط بتأثير الهرمونات الأنثوية التي قد تزيد من ارتخاء الأربطة.
- الحمل الأول: الأطفال البكر أكثر عرضة للإصابة، ربما بسبب ضيق المساحة في الرحم.
- قِلَّة السائل الأمنيوسي (Oligohydramnios): انخفاض كمية السائل الأمنيوسي حول الجنين يحد من حركته ويزيد من الضغط على المفاصل.
- الحمل المتعدد (Multiple Gestation): التوائم أو الثلاثة قد يكونون أكثر عرضة بسبب ضيق المساحة.
العوامل البيئية بعد الولادة:
- لف الأطفال (Swaddling Practices): اللف الضيق للأطفال حديثي الولادة، خاصة إذا كانت الساقان ممدودتين ومضمومتين معًا، يمكن أن يعيق التطور الطبيعي لمفصل الورك ويساهم في DDH. يُنصح بلف الطفل بطريقة تسمح بحركة الوركين بحرية (وضع الضفدعة).
- الوضعيات الخاطئة: بعض حمالات الأطفال أو المقاعد قد لا توفر الدعم الكافي لوضعية الورك الصحية.
الحالات المرضية المصاحبة:
- التواء الرقبة الخلقي (Congenital Torticollis): حالة تكون فيها عضلات الرقبة قصيرة أو مشدودة، مما يؤدي إلى إمالة الرأس.
- تشوهات القدم (Foot Deformities): مثل القدم الحنفاء (Clubfoot).
يؤكد الأستاذ الدكتور محمد هطيف على أهمية الكشف المبكر عن DDH، خاصة في وجود عوامل الخطر، من خلال الفحص السريري الروتيني للأطفال حديثي الولادة والأشعة الصوتية للورك في الأسابيع الأولى من العمر، لأن التدخل المبكر يحقق نتائج أفضل بكثير ويقلل الحاجة إلى جراحات معقدة في المستقبل.
تشخيص خلل التنسج النمائي للورك وأعراضه
يعتمد تشخيص خلل التنسج النمائي للورك على العمر الذي يتم فيه الكشف عن الحالة، حيث تختلف الأعراض وطرق التشخيص بين الرضع والأطفال الأكبر سنًا والبالغين.
في الرضع والأطفال الصغار:
يُعد الكشف المبكر أمرًا حيويًا، حيث يمكن علاج DDH غير المخلوع في معظم الحالات بدون جراحة.
*
الفحص السريري:
يقوم طبيب الأطفال أو جراح العظام بإجراء اختبارات خاصة مثل:
*
مناورات أورتولاني وبارلو (Ortolani and Barlow maneuvers):
تُستخدم لتقييم استقرار الورك، حيث يمكن سماع أو الشعور بـ "نقرة" (clunk) عند إرجاع أو إخراج رأس الفخذ من الحُقّ.
*
اختلاف طول الساقين (Leg Length Discrepancy):
قد تكون إحدى الساقين أقصر من الأخرى.
*
ثنيات جلدية غير متماثلة في الفخذ أو الأرداف (Asymmetrical Skin Folds):
وجود ثنيات أكثر عمقًا أو عددًا على جانب واحد.
*
تحديد حركة الورك (Limited Hip Abduction):
صعوبة في فتح ساقي الطفل بالكامل إلى الجانب.
*
الأشعة التشخيصية:
*
الموجات فوق الصوتية (Ultrasound):
هي الأداة التشخيصية المفضلة للرضع الذين تقل أعمارهم عن 4-6 أشهر، حيث إن عظامهم لم تتصلب بعد وتكون الغضاريف غير مرئية في الأشعة السينية. تسمح بتقييم شكل الحُقّ وموضع رأس الفخذ بدقة.
*
الأشعة السينية (X-ray):
تُستخدم للأطفال الأكبر من 4-6 أشهر، عندما تكون عظام الورك قد بدأت في التصلب، ويمكن رؤية التشوهات الهيكلية بوضوح.
في الأطفال الأكبر سنًا والمراهقين والبالغين:
قد لا يتم تشخيص DDH حتى سن متأخرة إذا كانت الحالة خفيفة في الطفولة، أو إذا لم يتم الكشف عنها مبكرًا. الأعراض غالبًا ما تكون مرتبطة بتطور خشونة المفصل.
*
الأعراض الشائعة:
*
الألم:
غالبًا ما يبدأ الألم في منطقة الأربية (Groin) وقد يمتد إلى الفخذ أو الركبة. يتفاقم مع النشاط ويتحسن مع الراحة في البداية، ثم يصبح مستمرًا مع تقدم الحالة.
*
العرج (Limp):
مشية غير طبيعية أو عرج بسبب الألم أو عدم استقرار المفصل أو اختلاف طول الساقين.
*
اختلاف طول الساقين (Leg Length Discrepancy):
قد يكون ملحوظًا، خاصة إذا كان هناك خلع جزئي أو كامل.
*
تحديد نطاق الحركة (Limited Range of Motion):
صعوبة في أداء حركات معينة في الورك، مثل الدوران أو التبعيد.
*
ضعف في عضلات الورك (Weakness in Hip Muscles):
خاصة العضلات المبعدة (Abductors).
*
أصوات طقطقة أو فرقعة في المفصل (Clicking or Popping Sounds).
*
الفحص السريري:
يركز على تقييم الألم، نطاق الحركة، قوة العضلات، وجود العرج، واختلاف طول الساقين.
*
الأشعة التشخيصية:
*
الأشعة السينية (X-ray):
تُظهر بوضوح ضحالة الحُقّ، صغر حجم رأس الفخذ، علامات خشونة المفصل (تضيق المسافة المفصلية، نتوءات عظمية)، ودرجة الخلع إن وجدت.
*
الأشعة المقطعية (CT Scan) أو الرنين المغناطيسي (MRI):
قد تُطلب لتقييم أكثر تفصيلًا لشكل العظام والغضاريف والأنسجة الرخوة، وللمساعدة في التخطيط الجراحي المعقد، خاصة لتحديد موضع رأس الفخذ والحُقّ بدقة ثلاثية الأبعاد.
إن التشخيص الدقيق والشامل هو حجر الزاوية لأي خطة علاجية ناجحة، وهذا ما يشدد عليه الأستاذ الدكتور محمد هطيف ، حيث يستخدم أحدث تقنيات التصوير والتقييم لضمان فهم كامل لحالة المريض قبل اتخاذ أي قرار علاجي.
الخيارات العلاجية لخلل التنسج النمائي للورك: من التحفظي إلى الجراحي
تعتمد خطة علاج خلل التنسج النمائي للورك على عمر المريض وشدة الحالة ومدى تطور خشونة المفصل. الهدف الأساسي هو إعادة المفصل إلى وضعه الطبيعي أو أقرب ما يكون إلى الطبيعي، وتخفيف الألم وتحسين الوظيفة.
العلاج التحفظي (غير الجراحي):
في الرضع والأطفال الصغار:
- حزام بافليك (Pavlik Harness): هو العلاج الأكثر شيوعًا وفعالية للرضع الذين تقل أعمارهم عن 6 أشهر والذين يعانون من DDH غير المخلوع أو القابل للرد. يثبت هذا الحزام وركي الطفل في وضع "الضفدعة" (flexed and abducted)، مما يشجع على نمو الحُقّ بشكل أعمق ويساعد رأس الفخذ على البقاء داخل التجويف.
- الجبائر الصلبة (Rigid Braces/Spica Cast): في بعض الحالات التي تفشل فيها حزام بافليك أو في حالات الخلع الصعبة، قد يتم استخدام جبيرة صلبة بعد رد المفصل يدويًا تحت التخدير.
في الأطفال الأكبر سنًا والبالغين (للتخفيف من الأعراض):
عند البالغين، العلاج التحفظي يهدف إلى إدارة الألم وتأخير الحاجة إلى الجراحة، ولكنه لا يعالج التشوه الأساسي.
*
العلاج الطبيعي (Physiotherapy):
يركز على تقوية العضلات حول الورك، تحسين نطاق الحركة، وتعليم المريض كيفية حماية المفصل.
*
الأدوية:
*
المسكنات ومضادات الالتهاب غير الستيرويدية (NSAIDs):
لتخفيف الألم والالتهاب.
*
حقن الكورتيكوستيرويدات أو حمض الهيالورونيك (Corticosteroid or Hyaluronic Acid Injections):
في المفصل لتخفيف الألم بشكل مؤقت.
*
تعديل الأنشطة (Activity Modification):
تجنب الأنشطة التي تزيد من الإجهاد على المفصل (مثل الجري لمسافات طويلة، القفز) والتركيز على أنشطة منخفضة التأثير (مثل السباحة، ركوب الدراجات).
*
فقدان الوزن:
لتقليل الضغط على مفصل الورك.
*
العكازات أو العصا (Assistive Devices):
للمساعدة في المشي وتقليل التحميل على المفصل المؤلم.
العلاج الجراحي:
تتعدد الخيارات الجراحية لـ DDH وتعتمد على عمر المريض وشدة التشوه.
في الأطفال:
- الرد المفتوح (Open Reduction): في حالات الخلع التي لا يمكن ردها يدويًا، يتم التدخل الجراحي لإعادة رأس الفخذ إلى الحُقّ.
- بضع العظم الحوضي أو الفخذي (Pelvic or Femoral Osteotomies): عمليات جراحية يتم فيها قطع العظم وإعادة تشكيله أو تغيير زواياه لتحسين تغطية رأس الفخذ بواسطة الحُقّ أو لتصحيح تشوه في عظم الفخذ. تهدف هذه العمليات إلى الحفاظ على المفصل الطبيعي لأطول فترة ممكنة.
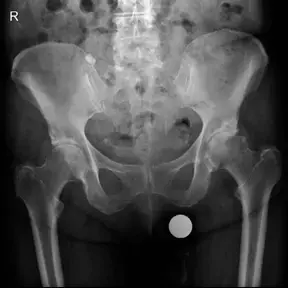
في البالغين: استبدال مفصل الورك الكامل (Total Hip Replacement - THR):
يصبح استبدال مفصل الورك الكامل هو الخيار العلاجي الأمثل في حالات DDH المتقدمة لدى البالغين، خاصة عندما تتطور خشونة المفصل إلى مرحلة متقدمة مسببة ألمًا شديدًا وعرجًا وتحديدًا كبيرًا في الحركة، وتكون العلاجات التحفظية قد فشلت في توفير الراحة.
*
دواعي استبدال مفصل الورك الكامل في حالات DDH:
* ألم مزمن وشديد لا يستجيب للعلاجات التحفظية.
* تدهور كبير في وظيفة الورك يؤثر على جودة الحياة والقدرة على أداء الأنشطة اليومية.
* تآكل مفصلي متقدم وواضح في الأشعة السينية.
* عدم وجود موانع للجراحة.
| الميزة | العلاج التحفظي (للكبار) | استبدال مفصل الورك الكامل (THR) |
|---|---|---|
| الهدف | تخفيف الأعراض مؤقتًا، تأخير الحاجة للجراحة. | إزالة الألم بشكل دائم، استعادة وظيفة المفصل، تحسين نوعية الحياة. |
| التأثير على المشكلة الأساسية (DDH) | لا يعالج التشوه الهيكلي، فقط يدير الأعراض. | يعالج التشوه الهيكلي عن طريق استبدال المفصل التالف. |
| مدة الفعالية | مؤقتة، تتناقص مع تقدم المرض. | طويلة الأمد (15-25 سنة أو أكثر للمفصل الصناعي). |
| القيود | الألم قد يستمر، تدهور وظيفي تدريجي، عدم القدرة على استعادة الحياة الطبيعية بالكامل. | فترة نقاهة، مخاطر جراحية، الحاجة للالتزام بالاحتياطات بعد الجراحة. |
| المرشحون | مرضى DDH في المراحل الأولية أو المتوسطة من خشونة المفصل، أو الذين لديهم موانع للجراحة. | مرضى DDH في المراحل المتقدمة من خشونة المفصل مع أعراض شديدة وفشل العلاج التحفظي. |
| التكلفة | أقل على المدى القصير (أدوية، علاج طبيعي). | أعلى على المدى القصير (تكلفة الجراحة، المستشفى، إعادة التأهيل). |
موانع استبدال مفصل الورك الكامل:
على الرغم من فعاليته، إلا أن هناك بعض الحالات التي قد تجعل THR غير مناسب أو تنطوي على مخاطر عالية:
*
العدوى النشطة:
وجود عدوى في مفصل الورك أو في أي مكان آخر بالجسم (مانع مطلق)، حيث يجب علاج العدوى أولًا قبل التفكير في الجراحة.
*
الاضطرابات العصبية العضلية الشديدة:
التي تحد بشكل كبير من قدرة المريض على اتباع برنامج إعادة التأهيل بعد الجراحة (مانع نسبي)، مما يؤثر سلبًا على النتائج الوظيفية.
*
عدم قدرة المريض على الالتزام بتعليمات ما بعد الجراحة:
(مانع نسبي) وهذا يشمل عدم الالتزام ببرنامج إعادة التأهيل أو تعليمات حماية المفصل، مما يزيد من خطر المضاعفات مثل الخلع.
*
الخلل الوظيفي العصبي الوعائي الشديد:
الذي يمنع تحقيق نتيجة مرضية من الجراحة.
*
الأمراض الجهازية الشديدة غير المتحكم بها:
مثل أمراض القلب والرئة والكلى الحادة التي تزيد من مخاطر التخدير والجراحة.
*
نقص كبير في مخزون العظم (Severe Bone Stock Deficiency):
في حالات نادرة جدًا، قد لا يكون هناك ما يكفي من العظم لدعم زرع المفصل الصناعي.
يُعد اتخاذ قرار الجراحة قرارًا مشتركًا بين المريض والطبيب. يؤكد الأستاذ الدكتور محمد هطيف على أهمية التقييم الشامل لكل مريض، مع الأخذ في الاعتبار عمره، حالته الصحية العامة، مستوى نشاطه، وتوقعاته. ويتم مناقشة جميع الخيارات المتاحة والمواد المستخدمة في المفصل الاصطناعي، بالإضافة إلى البروتوكولات التأهيلية بعد الجراحة، لضمان فهم المريض الكامل للعملية وتوقعاته الواقعية.
جراحة استبدال مفصل الورك الكامل في حالات خلل التنسج النمائي: تفاصيل الإجراء الدقيق
تُعد جراحة استبدال مفصل الورك الكامل في حالات خلل التنسج النمائي (THR for DDH) من الإجراءات شديدة التعقيد مقارنة باستبدال مفصل الورك العادي (لخشونة الورك الأولية)، وذلك بسبب التشوهات التشريحية الكبيرة التي تفرض تحديات فريدة على الجراح. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في التعامل مع هذه الحالات المعقدة، مستخدمًا تقنياته المتقدمة لضمان أفضل النتائج الممكنة.
1. التخطيط قبل الجراحة (Pre-operative Planning):
هذه هي المرحلة الأكثر أهمية في جراحة THR لـ DDH.
*
التقييم الشامل:
يتضمن مراجعة دقيقة للتاريخ المرضي، الفحص السريري، وتحليل شامل للأشعة التشخيصية.
*
التصوير المتقدم:
يُعد التصوير بالأشعة السينية ثلاثية الأبعاد، الأشعة المقطعية (CT scan) مع إعادة بناء ثلاثي الأبعاد، أو الرنين المغناطيسي (MRI) ضروريًا لتقييم عمق وشكل الحُقّ، موضع رأس الفخذ، درجة التشوه الفخذي، ووجود أي نقص في العظم.
*
التحضير والتخطيط الدقيق (Templating):
يستخدم الأستاذ الدكتور هطيف تقنيات التخطيط الرقمي المتقدمة لتحديد الحجم والموضع الأمثل للمكونات الاصطناعية (الحُقّ ورأس الفخذ)، والتنبؤ بكيفية تصحيح اختلاف طول الساقين (Limb Length Discrepancy)، وتجنب مضاعفات الأعصاب.
*
تحسين حالة المريض:
التأكد من أن المريض في أفضل حالاته الصحية قبل الجراحة، بما في ذلك التحكم في الأمراض المزمنة، التوقف عن الأدوية التي قد تؤثر على النزيف، وربما التبرع بالدم الذاتي إذا لزم الأمر.
2. التخدير:
يتم إجراء الجراحة تحت التخدير العام غالبًا، أو التخدير النصفي مع التخدير الوريدي (Epidural/Spinal anesthesia with sedation)، ويختار فريق التخدير النوع الأنسب حسب حالة المريض وتفضيل الجراح.
3. النهج الجراحي (Surgical Approach):
هناك عدة طرق للوصول إلى مفصل الورك (مثل النهج الخلفي، الأمامي الجانبي، الأمامي المباشر). في حالات DDH، قد يفضل الأستاذ الدكتور هطيف النهج الذي يوفر أفضل رؤية للتشوهات التشريحية ويسمح بالتعامل معها بفعالية، مع الأخذ في الاعتبار تقليل تضرر الأنسجة الرخوة. استخدام تقنيات الجراحة المجهرية التي يتقنها الأستاذ الدكتور هطيف تساهم في تحقيق دقة عالية وتقليل الرضوض الجراحية.
4. الخطوات الجراحية الأساسية والتحديات الخاصة بـ DDH:
أ. إعداد الحُقّ (Acetabular Preparation):
- التحدي: في DDH، يكون الحُقّ ضحلًا وغير مكتمل التكوين، وقد يكون في وضع مرتفع (High-riding acetabulum) أو خلفي.
-
الحل:
يقوم الجراح بتعميق وتوسيع الحُقّ الموجود أو بناء حُقّ جديد في موضع تشريحي أقرب إلى الطبيعي.
- تصحيح موضع الحُقّ: قد يتطلب الأمر إنزال موضع الحُقّ إلى مكانه التشريحي الصحيح، وهو ما قد يؤدي إلى نقص في العظم في الجدار العلوي للحُقّ.
- تطعيم العظم (Bone Grafting): في حالات نقص العظم الشديد، قد يُستخدم طعم عظمي (من المريض نفسه أو من بنك العظام) لبناء جدار الحُقّ وتوفير دعم كافٍ للمكون الحُقّي الاصطناعي.
- المكون الحُقّي (Acetabular Component): يتم تثبيت كأس حُقِّي معدني في التجويف الجديد، غالبًا باستخدام تقنية التثبيت بدون إسمنت (Press-fit) لضمان الاندماج العظمي.
ب. إعداد الفخذ (Femoral Preparation):
- التحدي: عظم الفخذ في حالات DDH قد يكون مشوهًا (Femoral Anteversion/Retroversion)، أو نحيفًا، أو متقوسًا، وقد يكون هناك قصر كبير في الساق.
-
الحل:
- إزالة رأس الفخذ: يتم قطع رأس الفخذ التالف.
- مراجعة القناة النخاعية (Reaming): يتم تجهيز القناة النخاعية لعظم الفخذ لاستقبال الساق الاصطناعية.
- بضع العظم الفخذي (Femoral Osteotomy): في حالات القصر الشديد للساق (أكثر من 4-5 سم)، أو التشوه الكبير لعظم الفخذ، قد يضطر الجراح إلى قطع عظم الفخذ وإعادة تدويره أو تقصيره ثم تثبيته بمسامير أو صفائح لتمكين إطالة الساق تدريجيًا وتجنب إصابة الأعصاب. هذه خطوة معقدة تتطلب مهارة عالية.
- الجذع الفخذي (Femoral Stem): يتم إدخال ساق معدنية في القناة النخاعية، وقد تُستخدم سيقان خاصة (مثل Short stems) تتناسب مع التشوهات.
- الكرة الرأسية (Femoral Head Component): يتم تركيب كرة رأسية (مصنوعة من السيراميك أو المعدن) على الجذع الفخذي.
ج. تصحيح طول الساق وموازنة الأنسجة الرخوة (Limb Length Correction & Soft Tissue Balancing):
- التحدي: غالبًا ما يكون هناك قصر ملحوظ في الساق المصابة، بالإضافة إلى تقلصات في العضلات والأنسجة الرخوة المحيطة بالمفصل.
- الحل: يقوم الأستاذ الدكتور هطيف بتصحيح طول الساق بحذر وتدريجيًا لتقليل خطر إصابة الأعصاب (خاصة العصب الوركي). يتم تحرير الأنسجة الرخوة المتصلبة لتمكين حركة المفصل الجديدة دون توتر مفرط. هذا يتطلب خبرة فائقة لضمان توازن المفصل بعد الجراحة.
د. التجربة والتثبيت النهائي:
بعد تركيب المكونات المؤقتة، يقوم الجراح باختبار استقرار المفصل، نطاق الحركة، وتصحيح طول الساق. بمجرد التأكد من الوضع الأمثل، يتم تثبيت المكونات النهائية.
هـ. الإغلاق:
بعد غسل الجرح بعناية، يتم إغلاق الأنسجة والجلد بطبقات، وقد يتم وضع أنبوب تصريف مؤقت لإزالة السوائل الزائدة.
| التحدي الجراحي في DDH | الحلول والاعتبارات التي يتبعها الأستاذ الدكتور هطيف |
|---|---|
| الحُقّ الضحل / ناقص التكوين | بناء حُقّ جديد بعمق وشكل مناسب، استخدام تطعيم العظم في حالات نقص العظم. |
| موضع الحُقّ المرتفع (High-riding acetabulum) | إنزال الحُقّ إلى موقعه التشريحي الصحيح لتقليل الإجهاد على العضلات، مع معالجة نقص العظم. |
| تشوه عظم الفخذ (Narrow/Bow-shaped Femur) | استخدام سيقان فخذية خاصة (مثل السيقان القصيرة) أو بضع العظم الفخذي لتصحيح التشوه. |
| قصر الساق الكبير (> 4-5 سم) | بضع العظم الفخذي لإطالة الساق تدريجيًا وتجنب إصابة الأعصاب، أو إطالة على مرحلتين. |
| تقلصات الأنسجة الرخوة المحيطة | تحرير دقيق للعضلات والأربطة المتصلبة لضمان نطاق حركة جيد وتقليل خطر الخلع. |
| خطر إصابة العصب الوركي (Sciatic Nerve Injury) | إطالة الساق بحذر وتدريجيا، مراقبة العصب أثناء الجراحة، التخطيط الدقيق قبل العملية. |
| صعوبة تحقيق استقرار المفصل | اختيار المكونات المناسبة، تحقيق توازن دقيق للأنسجة الرخوة، استخدام رؤوس فخذية ذات أقطار أكبر. |
| مخزون العظم غير الكافي (Bone Stock Deficiency) | استخدام تقنيات متقدمة مثل تطعيم العظم أو زرع مكونات حُقّية خاصة. |
بفضل استخدام أحدث التقنيات مثل الجراحة المجهرية وتنظير المفاصل 4K (التي تضمن رؤية واضحة ودقيقة)، وخبرته الواسعة في جراحات المفاصل الصناعية المعقدة، يتمكن الأستاذ الدكتور محمد هطيف من تجاوز هذه التحديات بدقة ونجاح، مما يمنح مرضى DDH فرصة لاستعادة حياة طبيعية خالية من الألم.
الرعاية بعد الجراحة وإعادة التأهيل الشاملة
إن نجاح عملية استبدال مفصل الورك لا يتوقف عند انتهاء الجراحة، بل يمتد ليشمل فترة التعافي وإعادة التأهيل التي تُعد حاسمة لاستعادة الوظيفة الكاملة للمفصل الجديد. يضع الأستاذ الدكتور محمد هطيف وفريقه الطبي بروتوكولات صارمة ومخصصة لإعادة التأهيل، مؤكدين على أهمية الالتزام بها لتحقيق أفضل النتائج.
1. الرعاية الفورية بعد الجراحة (المرحلة الأولى: داخل المستشفى - الأيام الأولى):
- إدارة الألم: يتم التحكم في الألم بشكل فعال باستخدام مسكنات الألم عن طريق الوريد أو الفم، وقد يتم استخدام مضخة PCA (Patient-Controlled Analgesia) للسماح للمريض بالتحكم في جرعات المسكنات.
- الوقاية من جلطات الأوردة العميقة (DVT Prophylaxis): يتم إعطاء أدوية مضادة للتخثر (مثل الهيبارين منخفض الوزن الجزيئي) مع استخدام جوارب ضاغطة أو أجهزة ضغط هوائي متقطعة للساقين لتقليل خطر تكون الجلطات.
- المراقبة: مراقبة العلامات الحيوية، درجة حرارة الجسم، حالة الجرح، والبحث عن أي علامات للعدوى أو المضاعفات.
- التعبئة المبكرة (Early Mobilization): يبدأ العلاج الطبيعي في غضون 24-48 ساعة بعد الجراحة. بمساعدة أخصائي العلاج الطبيعي، سيبدأ المريض في الجلوس في السرير، ثم الوقوف والمشي لمسافات قصيرة باستخدام مشاية أو عكازات، مع تحمل وزن جزئي أو كامل حسب توجيهات الجراح.
- تمارين التنفس: لتجنب مشاكل الرئة بعد التخدير.
- التعرف على احتياطات الورك (Hip Precautions): تعليم المريض الاحتياطات الضرورية لتجنب خلع المفصل، مثل عدم ثني الورك أكثر من 90 درجة، عدم تقاطع الساقين، وعدم دوران الساق المصابة للداخل.
2. إعادة التأهيل المبكر (المرحلة الثانية: العودة إلى المنزل/العيادات الخارجية - من أسابيع إلى 3 أشهر):
-
العلاج الطبيعي المكثف:
يستمر برنامج العلاج الطبيعي، حيث يركز على:
- تقوية العضلات: تمارين لتقوية عضلات الورك والفخذ والساق.
- تحسين نطاق الحركة: تمارين لاستعادة مرونة المفصل ونطاق حركته الطبيعي.
- تدريب المشي: تحسين نمط المشي، وتقليل الاعتماد على وسائل المساعدة تدريجيًا.
- الأنشطة الوظيفية: تعلم كيفية أداء الأنشطة اليومية بأمان، مثل صعود السلالم، الدخول والخروج من السيارة، وارتداء الملابس.
- إدارة الألم: الاستمرار في تناول مسكنات الألم حسب الحاجة، وقد يتم استخدام العلاج بالثلج لتقليل التورم.
- العناية بالجرح: الحفاظ على الجرح نظيفًا وجافًا، ومراقبة أي علامات للعدوى.
- العودة إلى الأنشطة الخفيفة: يمكن للمريض البدء في الأنشطة المنزلية الخفيفة والقيادة بعد استشارة الجراح.
3. إعادة التأهيل المتقدمة (المرحلة الثالثة: العودة للحياة الطبيعية - من 3 أشهر إلى سنة وأكثر):
- العودة التدريجية للنشاط: يمكن للمريض العودة تدريجيًا إلى معظم الأنشطة اليومية، بما في ذلك العمل الخفيف والرياضات منخفضة التأثير (مثل السباحة، المشي السريع، ركوب الدراجات).
- تقوية مستمرة: الاستمرار في تمارين التقوية للحفاظ على قوة العضلات واستقرار المفصل.
- التوعية طويلة المدى: تعليم المريض كيفية حماية مفصله الجديد على المدى الطويل، وتجنب الأنشطة عالية التأثير التي قد تزيد من تآكل المفصل الصناعي.
- المتابعة الدورية: مواعيد متابعة منتظمة مع الأستاذ الدكتور محمد هطيف لتقييم تقدم التعافي والتأكد من عدم وجود أي مضاعفات.
احتياطات الورك (Hip Precautions):
تظل هذه الاحتياطات مهمة لعدة أشهر بعد الجراحة، وفي بعض الحالات ينصح بالالتزام ببعضها مدى الحياة، خاصة للمرضى الذين يعانون من ضعف في العضلات أو تكرار لحالات الخلع.
*
تجنب ثني الورك لأكثر من 90 درجة:
عدم الانحناء العميق للأمام، عدم رفع الركبتين عالياً نحو الصدر.
*
عدم تقاطع الساقين:
تجنب وضع ساق فوق الأخرى، أو ضم الساقين بشدة.
*
عدم تدوير الساق المصابة للداخل بشكل مفرط:
الحفاظ على القدم موجهة للأمام أو للخارج قليلًا.
*
استخدام مقعد مرتفع للمرحاض وكراسي ذات مساند:
للحفاظ على الورك في وضع آمن.
يُشرف الأستاذ الدكتور محمد هطيف شخصيًا على خطة إعادة التأهيل لكل مريض، ويؤكد على أن التزام المريض بالتعليمات والبرنامج العلاجي هو مفتاح تحقيق أفضل النتائج طويلة الأمد، وعودة المريض إلى حياته الطبيعية خاليًا من الألم ومع وظيفة ورك ممتازة.
النتائج المتوقعة والمخاطر المحتملة لاستبدال مفصل الورك في حالات DDH
تُعد جراحة استبدال مفصل الورك في حالات خلل التنسج النمائي من الجراحات التي تُحدث تحولًا جذريًا في حياة المريض، ولكن من المهم فهم كل من النتائج المتوقعة والمخاطر المحتملة لاتخاذ قرار مستنير. بفضل خبرة الأستاذ الدكتور محمد هطيف وتقنياته المتقدمة، يتم تقليل المخاطر وزيادة فرص تحقيق نتائج ممتازة.
النتائج المتوقعة (Expected Outcomes):
تُعد النتائج الإيجابية لـ THR في DDH مذهلة في معظم الحالات:
*
تخفيف الألم بشكل كبير أو القضاء عليه:
هذا هو الهدف الأساسي للجراحة، ويتحقق في الغالبية العظمى من المرضى، مما يسمح لهم بالعيش حياة أكثر راحة ونشاطًا.
*
تحسين وظيفة الورك ونطاق الحركة:
يستعيد المرضى قدرة أفضل على المشي، صعود الدرج، والانخراط في الأنشطة اليومية.
*
تصحيح طول الساق (Limb Length Correction):
في العديد من الحالات، يمكن تصحيح القصر في الساق المصابة، مما يحسن من نمط المشي ويقلل من آلام الظهر التي قد تكون ناجمة عن عدم التوازن.
*
تحسين جودة الحياة:
يعود المرضى إلى ممارسة الأنشطة التي كانوا يحبونها قبل أن يعيقهم الألم والقيود الوظيفية.
*
متانة المفصل الصناعي:
تتراوح مدة صلاحية المفصل الصناعي الحديث عادة بين 15 إلى 25 عامًا أو أكثر، اعتمادًا على نشاط المريض ونوع المواد المستخدمة.
المخاطر المحتملة (Potential Risks):
مثل أي عملية جراحية كبرى، تحمل جراحة استبدال مفصل الورك بعض المخاطر، على الرغم من أن المضاعفات الخطيرة نادرة الحدوث، خاصة عند إجرائها بواسطة جراح ذي خبرة عالية مثل الأستاذ الدكتور هطيف:
- العدوى (Infection): يمكن أن تحدث العدوى في موقع الجراحة، وهي مضاعفة خطيرة قد تتطلب جراحة إضافية أو علاجًا بالمضادات الحيوية لفترات طويلة. يتبع الأستاذ الدكتور هطيف بروتوكولات صارمة للوقاية من العدوى.
- الخلع (Dislocation): قد يخرج رأس الفخذ الاصطناعي من الحُقّ، خاصة في الأسابيع الأولى بعد الجراحة. تقل احتمالية حدوث الخلع مع التقنيات الجراحية الدقيقة والالتزام الصارم باحتياطات الورك.
- جلطات الأوردة العميقة (Deep Vein Thrombosis - DVT) والانصمام الرئوي (Pulmonary Embolism - PE): يمكن أن تتكون جلطات دموية في أوردة الساق، وقد تنتقل إلى الرئتين مسببة الانصمام الرئوي، وهي حالة خطيرة. يتم تقليل هذا الخطر باستخدام الأدوية الوقائية والتعبئة المبكرة.
- إصابة الأعصاب أو الأوعية الدموية (Nerve or Vascular Injury): يمكن أن تتضرر الأعصاب أو الأوعية الدموية المحيطة بالورك أثناء الجراحة، مما قد يسبب ضعفًا أو تنميلًا أو مشاكل في الدورة الدموية. هذا الخطر أعلى قليلًا في حالات DDH المعقدة بسبب التشوهات، لكن مهارة الجراح تقلل من هذه المخاطر.
- اختلاف طول الساقين (Limb Length Discrepancy): على الرغم من أن الجراحة تهدف إلى تصحيح طول الساق، إلا أنه في بعض الأحيان قد يكون هناك اختلاف بسيط في الطول بعد الجراحة، إما بسبب صعوبة تحقيق التوازن المثالي أو لتجنب إجهاد الأعصاب.
- تآكل أو ارتخاء المفصل الصناعي (Wear or Loosening of the Implant): بمرور الوقت، قد تتآكل مكونات المفصل أو ترتخي من العظم، مما قد يتطلب جراحة مراجعة (Revision Surgery).
- التحجر العظمي المغاير (Heterotopic Ossification): نمو عظم جديد في الأنسجة الرخوة حول المفصل، مما قد يحد من نطاق الحركة.
- الكسور حول المفصل الصناعي (Periprosthetic Fracture): قد يحدث كسر في العظم المحيط بالمفصل الصناعي، غالبًا نتيجة لصدمة أو سقوط.
- الألم المستمر: في حالات نادرة، قد يستمر الألم أو تظهر آلام جديدة، حتى بعد الجراحة الناجحة.
يُقدم الأستاذ الدكتور محمد هطيف شرحًا مفصلًا للمرضى حول هذه المخاطر قبل الجراحة، ويتبع أقصى درجات الدقة والعناية أثناء العملية وبعدها لتقليل احتمالية حدوث المضاعفات. إن خبرته الطويلة واستخدامه لأحدث التقنيات يضعانه في طليعة الجراحين القادرين على تحقيق أفضل النتائج بأقل قدر من المخاطر.
قصص نجاح حقيقية من عيادة الأستاذ الدكتور محمد هطيف
لطالما كانت قصص المرضى الذين استعادوا حياتهم النشطة والخالية من الألم بعد سنوات من المعاناة هي خير دليل على مهارة وصدق الأستاذ الدكتور محمد هطيف . إن منهجه الشامل، الذي يجمع بين الدقة الجراحية الفائقة والرعاية الإنسانية، قد غير حياة الكثيرين. إليكم بعض القصص الملهمة التي تعكس هذه النجاحات:
قصة السيدة فاطمة: استعادة المشي بثقة بعد سنوات من العرج الشديد
كانت السيدة فاطمة، في الخمسينات من عمرها، تعاني منذ طفولتها من خلل التنسج النمائي للورك الأيمن، والذي تسبب في قصر شديد في ساقها اليمنى وعرج مؤلم. مع تقدم العمر، تفاقمت خشونة المفصل، وأصبح الألم لا يطاق، مما قيد حركتها ومنعها من أداء أبسط الأنشطة اليومية. زارت العديد من الأطباء، لكن تعقيد حالتها كان دائمًا تحديًا.
عندما وصلت إلى عيادة الأستاذ الدكتور محمد هطيف ، كانت يائسة. بعد تقييم شامل، أوضح الأستاذ الدكتور هطيف للسيدة فاطمة أن حالتها تتطلب عملية استبدال مفصل ورك كامل مع إطالة تدريجية للساق وبضع عظم الفخذ، وهي عملية شديدة التعقيد. شرح لها التحديات والمخاطر المحتملة بصدق طبي تام، لكنه أيضًا بث فيها الأمل بقدرة فريقه على تحقيق نتيجة ممتازة.
خضعت السيدة فاطمة للجراحة، والتي استغرقت عدة ساعات، أظهر فيها الأستاذ الدكتور هطيف مهارة استثنائية في إعادة بناء الحُقّ وإطالة الساق تدريجيًا. بعد فترة تعافٍ وإعادة تأهيل مكثفة تحت إشراف فريق العلاج الطبيعي المتابع للدكتور هطيف، بدأت فاطمة تلاحظ فرقًا جذريًا. اختفى الألم الذي عانت منه لعقود، وتم تصحيح طول ساقها بشكل ملحوظ. اليوم، تمشي السيدة فاطمة بخطوات ثابتة وواثقة، وتستمتع بحياتها بشكل لم تتخيله من قبل. تقول فاطمة: "لقد منحني الدكتور هطيف حياة جديدة. لم أكن أتصور أنني سأتمكن من المشي دون ألم أو عرج مرة أخرى."
قصة الشاب أحمد: عودة إلى نشاطه بعد سنوات من التحديد الحركي
أحمد، شاب في الثلاثينات، كان يعشق الرياضة، لكن خلل التنسج النمائي في الورك الأيسر، والذي لم يُشخص بشكل صحيح في طفولته، تسبب في تدهور سريع لمفصله. لم يكن قادرًا على الركض أو حتى المشي لمسافات طويلة دون ألم شديد. كان تحديد حركته يؤثر بشكل كبير على حياته الاجتماعية والمهنية.
بحث أحمد عن أفضل جراح للعظام في اليمن، وأرشده البحث إلى الأستاذ الدكتور محمد هطيف . بعد مراجعة دقيقة لصور الأشعة وتاريخ أحمد، أكد الدكتور هطيف أن استبدال مفصل الورك هو الحل الأمثل لاستعادة وظيفة مفصله. أشار الأستاذ الدكتور هطيف إلى التشوهات الدقيقة التي تتطلب تقنيات جراحية متقدمة لضمان استقرار المفصل الجديد.
بعد الجراحة الناجحة، والتي تميزت بالدقة في تركيب المفصل الصناعي باستخدام أحدث التقنيات، بدأ أحمد برنامج إعادة التأهيل بحماس. تحت إشراف فريق الدكتور هطيف، استعاد أحمد قوة عضلاته ونطاق حركته تدريجيًا. في غضون بضعة أشهر، كان أحمد قادرًا على العودة إلى ممارسة رياضاته المفضلة، وإن كان ذلك بشكل معتدل. اليوم، يشعر أحمد بالامتنان العميق للأستاذ الدكتور هطيف الذي أعاد له شغفه بالحياة. يقول أحمد: "الدكتور هطيف ليس مجرد جراح، إنه فنان. لقد منحني الفرصة لاستعادة حياتي التي كادت أن تضيع."
قصة الأستاذة ليلى: التخلص من ألم الورك المزمن واستعادة التدريس
الأستاذة ليلى، معلمة جامعية في أواخر الخمسينات، كانت تعاني من آلام مزمنة في الورك الأيسر بسبب خلل التنسج النمائي الذي أدى إلى خشونة شديدة. كان الوقوف لفترات طويلة لإلقاء المحاضرات يسبب لها عذابًا لا يطاق، وأثر ذلك على أدائها الأكاديمي وصحتها النفسية. كانت تعتمد بشكل كبير على المسكنات، لكنها لم تعد تجدي نفعًا.
بعد توصية من زملاء، قررت الأستاذة ليلى زيارة الأستاذ الدكتور محمد هطيف . أُعجبت الأستاذة ليلى بشرح الدكتور هطيف الواضح والشفاف حول حالتها الجراحية المعقدة وكيف سيتعامل مع التشوهات الفريدة. ركز الدكتور هطيف على أهمية التخطيط الدقيق قبل الجراحة لضمان أفضل وضع للمفصل الصناعي وتصحيح بسيط للقصر في الساق.
خضعت ليلى للجراحة، وبعدها بفترة وجيزة، بدأت تشعر بتحسن كبير. مع برنامج العلاج الطبيعي الموجه، استعادت قدرتها على الحركة تدريجيًا. في أقل من ستة أشهر، عادت الأستاذة ليلى إلى قاعة المحاضرات، قادرة على الوقوف والتفاعل مع طلابها دون أي ألم. "لقد استعاد الدكتور هطيف لي وظيفتي وشغفي بالتدريس. إنه حقًا أفضل جراح يمكن أن أثق به في مثل هذه الحالة المعقدة،" هكذا تعبر الأستاذة ليلى عن امتنانها.
هذه القصص ليست مجرد حكايات، بل هي شهادات حية على التزام الأستاذ الدكتور محمد هطيف بالتميز، والصدق الطبي، واستخدامه للخبرة العميقة وأحدث التقنيات لتحقيق أفضل النتائج الممكنة لمرضاه، مما يجعله الخيار الأول والأكثر ثقة لمرضى العظام في صنعاء واليمن.
الأسئلة الشائعة حول استبدال مفصل الورك في حالات خلل التنسج النمائي للورك
يُواجه المرضى الذين يعانون من خلل التنسج النمائي للورك (DDH) العديد من الأسئلة والتساؤلات عند التفكير في جراحة استبدال مفصل الورك. هنا، يجيب الأستاذ الدكتور محمد هطيف على بعض هذه الأسئلة الشائعة لتوفير فهم أوضح وشامل.
1. ما هو خلل التنسج النمائي للورك (DDH) باختصار؟
الأستاذ الدكتور محمد هطيف: خلل التنسج النمائي للورك هو حالة ينمو فيها مفصل الورك بشكل غير طبيعي، حيث يكون التجويف الحُقّي (Acetabulum) ضحلًا أو غير مكتمل التكوين، مما لا يوفر تغطية كافية لرأس الفخذ. هذا يؤدي إلى عدم استقرار المفصل، واحتكاك غير طبيعي، وتآكل مبكر للغضروف، وتطور خشونة المفصل في سن مبكرة.
2. لماذا تُعتبر جراحة استبدال مفصل الورك في حالات DDH أكثر تعقيدًا من الجراحة العادية؟
الأستاذ الدكتور محمد هطيف: تُعد هذه الجراحة أكثر تعقيدًا نظرًا للتشوهات التشريحية الفريدة التي تميز حالات DDH. غالبًا ما يكون الحُقّ ضحلًا ومرتفعًا، وقد يكون عظم الفخذ مشوهًا أو نحيفًا، وقد يكون هناك قصر كبير في الساق. تتطلب هذه التحديات مهارة جراحية عالية، وتخطيطًا دقيقًا قبل الجراحة، وفي بعض الأحيان إجراءات إضافية مثل تطعيم العظم أو بضع العظم الفخذي لتصحيح التشوهات وتحقيق استقرار المفصل وطول الساق.
3. ما هي البدائل المتاحة لاستبدال مفصل الورك في حالات DDH؟
الأستاذ الدكتور محمد هطيف: البدائل تعتمد على عمر المريض وشدة الحالة. في الرضع، يُعد حزام بافليك فعالًا. في الأطفال الأكبر سنًا والمراهقين، يمكن إجراء بضع العظم الحوضي أو الفخذي للحفاظ على المفصل الطبيعي. أما في البالغين الذين تطورت لديهم خشونة شديدة، فإن البدائل غير الجراحية (العلاج الطبيعي، المسكنات) توفر راحة مؤقتة فقط، ولا تعالج المشكلة الأساسية، وغالبًا ما تؤخر الحتمية الجراحية.
4. كم تستغرق فترة التعافي بعد جراحة استبدال مفصل الورك لـ DDH؟
الأستاذ الدكتور محمد هطيف: تختلف فترة التعافي من مريض لآخر، ولكن بشكل عام، تبدأ التعبئة المبكرة في المستشفى بعد 24-48 ساعة. يحتاج معظم المرضى إلى 6 أسابيع إلى 3 أشهر لاستعادة القدرة على المشي بشكل مستقل والعودة إلى الأنشطة اليومية الخفيفة. قد يستغرق الأمر 6 أشهر إلى سنة كاملة لاستعادة القوة الكاملة والعودة إلى الأنشطة الأكثر نشاطًا، وهذا يعتمد بشكل كبير على الالتزام ببرنامج إعادة التأهيل.
5. هل سأحتاج إلى جراحة أخرى في المستقبل؟
الأستاذ الدكتور محمد هطيف: المفصل الصناعي ليس دائمًا، ومتوسط عمره يتراوح بين 15 إلى 25 عامًا أو أكثر، اعتمادًا على عدة عوامل مثل نوع المفصل، مستوى نشاط المريض، وصحة العظام. مع التقدم في المواد والتقنيات، يزداد عمر المفصل الصناعي. قد يحتاج بعض المرضى إلى جراحة مراجعة (Revision Surgery) في حال تآكل المفصل أو ارتخائه أو حدوث مضاعفات أخرى.
6. ما هي القيود التي سأواجهها بعد استبدال مفصل الورك؟
الأستاذ الدكتور محمد هطيف: بعد التعافي الكامل، يمكن لمعظم المرضى العودة إلى مجموعة واسعة من الأنشطة. ومع ذلك، ننصح بتجنب الأنشطة عالية التأثير مثل الجري لمسافات طويلة، القفز، وبعض الرياضات التي تتطلب حركات مفاجئة أو قوية. الأنشطة مثل المشي، السباحة، ركوب الدراجات، والغولف تُعد آمنة وموصى بها. من الضروري الالتزام باحتياطات معينة للورك لتجنب الخلع، خاصة في الأشهر الأولى بعد الجراحة.
7. متى يمكنني العودة إلى العمل والقيادة وممارسة الرياضة بعد الجراحة؟
الأستاذ الدكتور محمد هطيف:
*
القيادة:
عادة ما يمكن للمرضى العودة للقيادة بعد 4-6 أسابيع، إذا كان الورك الأيمن هو الذي خضع للجراحة، يجب الانتظار حتى تستطيع التحكم بالفرامل بثقة.
*
العمل:
تعتمد العودة إلى العمل على طبيعة العمل. الأعمال المكتبية الخفيفة قد تسمح بالعودة بعد 4-6 أسابيع، بينما الأعمال التي تتطلب جهدًا بدنيًا قد تحتاج إلى 3-6 أشهر أو أكثر.
*
الرياضة:
يمكن العودة للرياضات منخفضة التأثير مثل المشي والسباحة وركوب الدراجات بعد 3 أشهر تقريبًا. الرياضات عالية التأثير غير موصى بها على الإطلاق.
8. لماذا أختار الأستاذ الدكتور محمد هطيف لعملية استبدال مفصل الورك المعقدة هذه؟
الأستاذ الدكتور محمد هطيف: إن اختيار الجراح المناسب في حالات DDH أمر بالغ الأهمية. بخبرتي التي تتجاوز 20 عامًا، وتخصصي كأستاذ لجراحة العظام في جامعة صنعاء، أمتلك المعرفة العميقة والخبرة العملية اللازمة للتعامل مع هذه الحالات المعقدة. أستخدم أحدث التقنيات الجراحية المتقدمة مثل الجراحة المجهرية وتنظير المفاصل 4K وجراحات المفاصل الصناعية (Arthroplasty) لضمان الدقة الفائقة في كل خطوة من خطوات الجراحة. فريقي الطبي يلتزم بأعلى معايير الصدق الطبي والرعاية الشاملة قبل وأثناء وبعد الجراحة، لضمان تحقيق أفضل النتائج الممكنة للمريض واستعادة جودة حياته.
9. هل هناك علاجات جديدة أو مستقبلية لـ DDH؟
الأستاذ الدكتور محمد هطيف: البحث مستمر في مجال DDH. هناك تطورات في تقنيات التصوير ثلاثي الأبعاد والتخطيط الجراحي بمساعدة الحاسوب لزيادة دقة الجراحة. كما أن هناك أبحاثًا حول هندسة الأنسجة والخلايا الجذعية لإصلاح الغضاريف التالفة، ولكن هذه لا تزال في مراحل مبكرة ولم تصبح علاجات روتينية بعد. في الوقت الحالي، استبدال المفصل الصناعي هو الحل الأكثر فعالية لخشونة المفصل المتقدمة.
10. كيف يمكنني الاستعداد للجراحة لزيادة فرص نجاحها؟
الأستاذ الدكتور محمد هطيف: الاستعداد الجيد أمر أساسي. يجب أن تكون في أفضل حالة صحية ممكنة، وأن تتبع جميع تعليمات طبيبك قبل الجراحة، بما في ذلك التوقف عن بعض الأدوية، والإقلاع عن التدخين إذا كنت مدخنًا. العلاج الطبيعي قبل الجراحة (Pre-habilitation) يمكن أن يساعد في تقوية العضلات وتحسين المرونة، مما يسرع من التعافي بعد الجراحة. ناقش مخاوفك وتوقعاتك بشكل كامل مع طبيبك وفريق الرعاية الصحية.
لماذا تختار الأستاذ الدكتور محمد هطيف لعملية استبدال مفصل الورك المعقدة؟
عندما يتعلق الأمر بجراحة معقدة مثل استبدال مفصل الورك في حالات خلل التنسج النمائي، فإن اختيار الجراح المناسب ليس مجرد تفضيل، بل هو قرار حاسم يحدد مسار الشفاء وجودة الحياة المستقبلية للمريض. في هذا السياق، يبرز اسم الأستاذ الدكتور محمد هطيف كخيار لا مثيل له في اليمن، وذلك بفضل مجموعة فريدة من المؤهلات والخبرات التي تجعله الرائد في هذا المجال.
-
الخبرة المتعمقة التي تتجاوز العقدين:
بأكثر من 20 عامًا من الخبرة في جراحة العظام والعمود الفقري والمفاصل، قام الأستاذ الدكتور هطيف بإجراء عدد لا يحصى من العمليات الجراحية المعقدة بنجاح باهر. هذه الخبرة الطويلة تمنحه فهمًا عميقًا للتشوهات التشريحية المعقدة لـ DDH، مما يمكنه من التنبؤ بالتحديات واتخاذ القرارات الصائبة أثناء الجراحة. -
الرتبة الأكاديمية والبحث العلمي:
بصفته أستاذًا لجراحة العظام والعمود الفقري والمفاصل في كلية الطب والعلوم الصحية بجامعة صنعاء، فإن الأستاذ الدكتور هطيف ليس مجرد ممارس، بل هو أكاديمي وباحث ملتزم. هذا يضمن أنه ليس فقط يطبق أحدث المعارف والتقنيات، بل يساهم أيضًا في تطويرها، ويدرب الجيل القادم من الجراحين. -
المهارة في التقنيات الجراحية المتقدمة:
يستخدم الأستاذ الدكتور هطيف أحدث التقنيات الجراحية لضمان الدقة القصوى وتقليل المضاعفات:- الجراحة المجهرية (Microsurgery): تتيح له رؤية تفصيلية ودقيقة للأنسجة الدقيقة، مما يقلل من تضرر الأنسجة ويحسن من نتائج الشفاء.
- تنظير المفاصل 4K (Arthroscopy 4K): على الرغم من أن THR عملية مفتوحة، فإن إتقانه لتقنيات التنظير المتقدمة يعكس قدرته على التعامل مع التفاصيل التشريحية المعقدة برؤية فائقة.
- جراحات المفاصل الصناعية المتقدمة (Arthroplasty): يمتلك خبرة واسعة في استخدام أحدث أنواع المفاصل الصناعية واختيار الأنسب لكل حالة، بالإضافة إلى التعامل مع تعقيدات استبدال المفاصل في حالات التشوهات الخلقية.
-
الصدق الطبي والنزاهة المطلقة:
يُعرف الأستاذ الدكتور هطيف بالتزامه الشديد بالصدق الطبي. يقدم للمرضى تقييمًا واقعيًا لحالتهم، ويشرح لهم جميع الخيارات المتاحة، بما في ذلك المخاطر والفوائد، دون تضليل أو مبالغة. هذه الشفافية تبني الثقة وتمكّن المرضى من اتخاذ قرارات مستنيرة بشأن صحتهم. -
النهج الشامل والرعاية المتميزة للمرضى:
لا تقتصر رعاية الأستاذ الدكتور هطيف على غرفة العمليات فحسب، بل تمتد لتشمل التقييم الدقيق قبل الجراحة، والتخطيط المسبق باستخدام أحدث وسائل التصوير، والمتابعة الحثيثة بعد الجراحة، والإشراف المباشر على برنامج إعادة التأهيل. يضمن هذا النهج الشامل أن يحصل كل مريض على أفضل فرصة للتعافي الكامل واستعادة جودة حياته. -
قيادة طب العظام في صنعاء واليمن:
تُرسخ هذه المؤهلات والخبرات مجتمعة مكانة الأستاذ الدكتور محمد هطيف كمرجع أول في جراحات العظام المعقدة في صنعاء واليمن. إن المرضى الذين يبحثون عن أعلى مستويات الكفاءة والاحترافية والرعاية الشخصية سيجدون في عيادته المكان الأمثل لاستعادة صحتهم وعافيتهم.
إن اختيار الأستاذ الدكتور محمد هطيف لجراحة استبدال مفصل الورك في حالات خلل التنسج النمائي هو استثمار في مستقبل خالٍ من الألم ومليء بالنشاط، مدعومًا بالخبرة، والمهارة، والنزاهة الطبية التي لا تتزعزع.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك