دعامات مفصل الورك الإسمنتية المصقولة لتثبيت متين يدوم طويلا
الخلاصة الطبية
دليلك الشامل حول دعامات مفصل الورك الإسمنتية المصقولة لتثبيت متين يدوم طويلا يبدأ من هنا، هي دعامات مفصل ورك تعتمد على تصميم "الانزلاق المخروطي" (المغلق بالقوة). تتميز هذه الدعامات بسطح مصقول للغاية وشكل مدبب يخلو من الياقة، حيث تحقق التثبيت طويل الأمد من خلال الاحتكاك الفعال بين الدعامة والإسمنت الجراحي. تنزلق الدعامة قليلاً داخل الإسمنت عند تحميلها، مما يعزز الثبات بآلية فريدة لتوزيع القوى.
دعامات مفصل الورك الإسمنتية المصقولة لتثبيت متين يدوم طويلا: دليل شامل
مقدمة عميقة حول دعامات مفصل الورك المثبتة بالإسمنت: تصميم مصقول مدبب
منذ عقود مضت، شكل ظهور عمليات استبدال مفصل الورك ثورة في جراحة العظام، مقدمًا أملًا جديدًا للمرضى الذين يعانون من آلام مزمنة وإعاقة حركية شديدة. كانت تقنية التثبيت بالإسمنت واحدة من الركائز الأساسية التي مكنت هذه الثورة، ومنذ ستينيات القرن الماضي، ومع التطور المستمر، أثبتت بعض تصميمات الدعامات الإسمنتية نجاحًا باهرًا على المدى الطويل، بينما فشلت تصميمات أخرى في تحقيق نفس النتائج.
الهدف الأسمى من أي عملية استبدال مفصل الورك هو توفير تثبيت مستقر وطويل الأمد للمكونات الاصطناعية، يمنح المريض راحة من الألم واستعادة كاملة لوظيفة المفصل. لتحقيق هذا التثبيت الدائم باستخدام التثبيت الإسمنتي، هناك مبدآن أساسيان وحاسمان يجب على الجراح والطبيب المعالج مراعاتهما بعناية فائقة.
أولاً، يجب على الجراح استخدام دعامة إسمنتية مصممة خصيصًا لتلائم وتستغل الخصائص الفريدة للإسمنت الجراحي. هذا ليس مجرد اختيار عشوائي، بل هو قرار هندسي دقيق يستند إلى فهم عميق للتفاعل بين المادة المعدنية للدعامة وبوليمر بولي ميثيل ميثاكريلات (PMMA)، والذي يشكل الإسمنت الجراحي. الدعامات المصقولة المدببة، على وجه الخصوص، تمثل تتويجًا لهذا الفهم، حيث صممت للسماح بحركة دقيقة ومحكومة ضمن طبقة الإسمنت، مما يوزع الإجهاد بشكل متجانس ويمنع تركز القوى التي قد تؤدي إلى الفشل.
ثانيًا، يجب إجراء عملية استبدال مفصل الورك مع الاهتمام الدقيق بأدق التفاصيل، وباستخدام تقنية إسمنتية حديثة ومتطورة. الجراحة الدقيقة، الإعداد المثالي لقناة عظم الفخذ، المزج الصحيح للإسمنت، وتطبيقه بالضغط المناسب، كلها عوامل لا تقل أهمية عن اختيار الدعامة نفسها. في هذا السياق، تبرز خبرة الجراح ودقته كعامل حاسم في نجاح العملية.
على الرغم من أن استخدام مصطلح "إسمنت" لوصف بوليمر بولي ميثيل ميثاكريلات (PMMA) قد يكون مضللاً بعض الشيء، لأنه يثير مقارنة مع الجص الخامل المستخدم في صناعة البناء، إلا أن بوليمر PMMA في الواقع مادة ديناميكية لزجة مرنة تُظهر خصائص ميكانيكية حيوية مهمة جدًا على المدى الطويل. يجب أخذ هذه الخصائص في الاعتبار بدقة عند تصميم دعامة إسمنتية إذا كان الهدف هو تحقيق تثبيت طويل الأمد. والأهم من ذلك، أن الإسمنت سيغير شكله ببطء بمرور الوقت إذا تعرض لقوة مستدامة، في عملية تُعرف علميًا باسم "الزحف" (creep). تم تصميم هندسة بعض الدعامات، خاصة الدعامات المصقولة المدببة، للسماح بالزحف، مما يسمح بإعادة توزيع الإجهادات ويقلل من الضغوط المركزة، في حين أن بعض التصميمات الأخرى لم تُصمم لذلك، مما قد يؤدي إلى تراكم الإجهادات وفشل التثبيت بمرور الوقت.
باختصار، الدعامات الإسمنتية تندرج بشكل عام في فئتين رئيسيتين: دعامات الحزمة المركبة (التي يشار إليها أحيانًا باسم الشكل المغلق) وتصميمات الانزلاق المخروطي (المعروفة أيضًا باسم القوة المغلقة)، والتي تتضمن الدعامات المصقولة المدببة. إن جودة الإسمنت المستخدم، وتقنية التطبيق الدقيقة، وحالة العظام المضيفة على المدى الطويل، كلها عوامل حاسمة في نجاح عملية استبدال مفصل الورك. إن اختيار الدعامة المناسبة، المصممة خصيصًا لتلبية الاحتياجات الفردية للمريض، يمثل خطوة أساسية نحو تحقيق نتائج ممتازة وطويلة الأمد.
في هذه المقالة الشاملة، سنتعمق في كل جانب من جوانب دعامات مفصل الورك الإسمنتية المصقولة المدببة، بدءًا من التشريح وصولًا إلى التعافي، مع التركيز على دور الخبرة الجراحية المتميزة في تحقيق أفضل النتائج.
تشريح مفصل الورك: دعامة للحياة
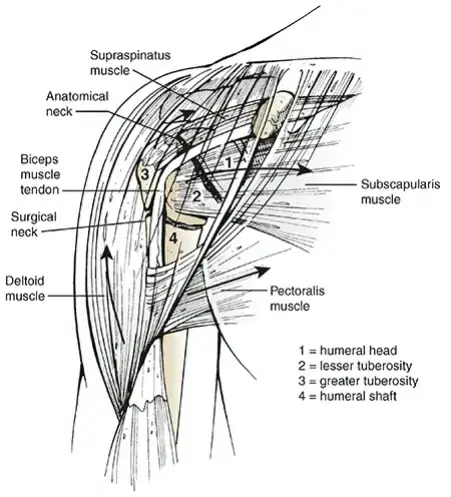
مفصل الورك هو أحد أكبر المفاصل وأكثرها تعقيدًا في الجسم البشري، ويعتبر مفصلاً كرويًا حُقِّيًّا (ball-and-socket joint)، مصممًا لتوفير نطاق واسع من الحركة مع الحفاظ على الاستقرار. يتكون المفصل بشكل أساسي من مكونين عظميين رئيسيين:
- رأس عظم الفخذ (Femoral Head): وهو الجزء الكروي العلوي من عظم الفخذ (أطول عظم في الجسم)، ويشبه الكرة الملساء.
- الحق (Acetabulum): وهو تجويف على شكل كوب يقع في عظم الحوض، يستقبل رأس عظم الفخذ.
يُغطى سطح كل من رأس عظم الفخذ والحق بطبقة ناعمة من الغضروف المفصلي، وهي مادة ناعمة ومرنة تسمح للعظام بالانزلاق بسلاسة فوق بعضها البعض، مما يقلل الاحتكاك ويمتص الصدمات أثناء الحركة. يحيط بالمفصل كبسولة قوية، ويُدعم بعدد من الأربطة والعضلات القوية التي توفر الاستقرار وتتيح مجموعة واسعة من الحركات مثل الثني، المد، الدوران الداخلي والخارجي، التقريب والتبعيد.
عندما يتضرر هذا المفصل الحيوي، سواء بسبب التهاب المفاصل، أو الإصابة، أو أي حالة أخرى، فإن الغضروف المفصلي يتآكل، مما يؤدي إلى احتكاك العظم بالعظم. هذا الاحتكاك يسبب ألمًا شديدًا، وتيبسًا، وفقدانًا لوظيفة المفصل، مما يؤثر بشكل كبير على نوعية حياة المريض. في هذه الحالات، يصبح استبدال مفصل الورك ضرورة لاستعادة الوظيفة وتخفيف الألم.
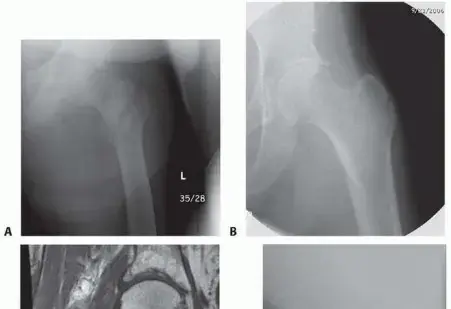
في جراحة استبدال مفصل الورك، يتم استبدال رأس عظم الفخذ التالف بدعامة معدنية تُزرع في قناة عظم الفخذ، ويُركب عليها رأس اصطناعي (عادةً من السيراميك أو المعدن). يتم أيضًا استبدال الحق التالف بتجويف اصطناعي (عادةً ما يكون معدنيًا مبطنًا بالبولي إيثيلين أو السيراميك). تتطلب الدعامة الفخذية تثبيتًا قويًا داخل عظم الفخذ، وهنا يأتي دور الإسمنت الجراحي في توفير واجهة مستقرة بين الدعامة والعظم.
الأسباب العميقة والأعراض المؤدية إلى الحاجة لاستبدال مفصل الورك
تتعدد الأسباب التي قد تؤدي إلى تدهور مفصل الورك لدرجة تتطلب التدخل الجراحي لاستبداله. فهم هذه الأسباب وأعراضها يساعد في التشخيص المبكر وتحديد خطة العلاج المناسبة.
الأسباب الرئيسية لتلف مفصل الورك:
-
التهاب المفاصل التنكسي (Osteoarthritis - OA):
- الوصف: يُعرف أيضًا بالتهاب المفاصل الناتج عن التآكل والتمزق، وهو السبب الأكثر شيوعًا للحاجة إلى استبدال مفصل الورك. يحدث عندما يتآكل الغضروف الواقي الذي يغطي نهايات العظام تدريجيًا بمرور الوقت، مما يؤدي إلى احتكاك العظم بالعظم.
- العوامل المساهمة: العمر، السمنة، الإصابات السابقة للمفصل، الوراثة، التشوهات الخلقية في مفصل الورك.
-
التهاب المفاصل الروماتويدي (Rheumatoid Arthritis - RA):
- الوصف: مرض مناعي ذاتي مزمن يهاجم فيه الجهاز المناعي عن طريق الخطأ الأنسجة الصحية، بما في ذلك الغضروف وبطانة المفصل (الغشاء الزليلي)، مما يسبب التهابًا مزمنًا وتلفًا للمفصل.
- الخصائص: غالبًا ما يؤثر على مفاصل متعددة بشكل متماثل، ويصاحبه ألم، تورم، وتيبس، خاصة في الصباح.
-
النخر اللاوعائي (Avascular Necrosis - AVN) أو نخر العظم (Osteonecrosis):
- الوصف: يحدث عندما يتقطع إمداد الدم إلى رأس عظم الفخذ، مما يؤدي إلى موت الخلايا العظمية وانهيار العظم. يمكن أن يكون السبب في ذلك إصابات الورك، بعض الأدوية (مثل الستيرويدات)، الإفراط في تناول الكحول، أو بعض الحالات الطبية.
- النتائج: يؤدي انهيار رأس عظم الفخذ إلى تدهور سريع للمفصل.
-
كسور مفصل الورك:
- الوصف: غالبًا ما تحدث نتيجة السقوط، خاصة لدى كبار السن الذين يعانون من هشاشة العظام. يمكن أن تؤثر الكسور الشديدة على رأس عظم الفخذ أو عنقه، مما يتطلب استبدال المفصل (عادةً استبدال نصفي أو كلي) لضمان الشفاء والعودة للوظيفة.
-
خلل التنسج النمائي للورك (Developmental Dysplasia of the Hip - DDH):
- الوصف: حالة خُلقية يكون فيها الحق الفخذي ضحلاً أو رأس عظم الفخذ غير متناسب، مما يؤدي إلى عدم استقرار المفصل وتآكله المبكر.
-
أمراض أخرى: مثل التهاب المفاصل التالي للصدمة (Post-traumatic Arthritis)، الورم العظمي، أو بعض أنواع العدوى التي تؤثر على المفصل.
الأعراض الشائعة لتلف مفصل الورك:
تتطور الأعراض عادةً ببطء بمرور الوقت وتتفاقم تدريجيًا، مما يؤثر بشكل كبير على الأنشطة اليومية:
-
الألم:
- الموقع: غالبًا ما يكون الألم عميقًا في منطقة الأربية (الفخذ)، وقد يمتد إلى الفخذ أو الركبة أو الأرداف.
- النمط: يزداد الألم سوءًا مع النشاط والحركة، ويتحسن جزئيًا مع الراحة. في المراحل المتقدمة، قد يصبح الألم مستمرًا حتى أثناء الراحة، وقد يوقظ المريض من النوم.
- النوع: يوصف الألم غالبًا بأنه ألم طعن، حارق، أو مؤلم.
-
التيبس:
- النمط: صعوبة في تحريك المفصل، خاصة بعد فترات من عدم النشاط (مثل الاستيقاظ من النوم أو بعد الجلوس لفترة طويلة).
- التأثير: يجعل من الصعب القيام بأنشطة يومية مثل ارتداء الجوارب أو ربط الحذاء أو الدخول والخروج من السيارة.
-
تقييد نطاق الحركة:
- الوصف: عدم القدرة على ثني الورك، تدويره، أو مده بالكامل. يصبح المشي صعبًا ومتعرجًا.
- النتائج: يؤثر على القدرة على المشي بشكل طبيعي وقد يؤدي إلى العرج.
-
العرج (Limping):
- السبب: محاولة المريض تخفيف الضغط على المفصل المؤلم أثناء المشي.
-
ضعف العضلات حول الورك:
- السبب: عدم استخدام المفصل بسبب الألم يؤدي إلى ضمور العضلات المحيطة به، مما يزيد من ضعف المفصل.
-
شعور بالاحتكاك أو الطحن (Grinding or Popping sensation):
- السبب: احتكاك العظم بالعظم نتيجة فقدان الغضروف.
-
تشوه المفصل:
- السبب: في الحالات المتقدمة جدًا، قد يصبح المفصل مشوهًا أو قصيرًا، مما يؤدي إلى اختلاف في طول الساقين.
عندما تصل هذه الأعراض إلى درجة لا يمكن السيطرة عليها بالعلاجات غير الجراحية، وتؤثر بشكل كبير على جودة حياة المريض، يصبح استبدال مفصل الورك خيارًا جراحيًا فعالًا لإعادة المريض إلى حياته الطبيعية.
خيارات العلاج الشاملة: من التحفظ إلى الجراحة المتقدمة
يتم تقييم كل مريض يعاني من مشاكل في مفصل الورك بشكل فردي لتحديد أفضل مسار للعلاج. تبدأ الخيارات عادةً بالتدخلات غير الجراحية، وتتجه نحو الجراحة عندما لا تحقق العلاجات التحفظية النتائج المرجوة.
1. العلاج التحفظي (غير الجراحي):
يهدف العلاج التحفظي إلى تخفيف الألم وتحسين وظيفة المفصل دون جراحة، وعادة ما يُجرب قبل التفكير في التدخل الجراحي.
-
الأدوية:
- مسكنات الألم التي لا تستلزم وصفة طبية (OTC Pain Relievers): مثل الأسيتامينوفين (Tylenol) لتخفيف الألم الخفيف إلى المتوسط.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين (Motrin, Advil) والنابروكسين (Aleve) لتقليل الألم والالتهاب.
- الأدوية الموصوفة: في بعض الحالات، قد يصف الطبيب مسكنات ألم أقوى أو مثبطات كوكس-2 (مثل سيليكوكسيب) التي لها آثار جانبية أقل على المعدة.
-
العلاج الطبيعي والتأهيل:
- تقوية العضلات: تمارين لتقوية العضلات المحيطة بالورك (الألوية، الفخذين، الجذع) لدعم المفصل وتحسين استقراره.
- تحسين المرونة ونطاق الحركة: تمارين إطالة لطيفة للحفاظ على مرونة المفصل وتقليل التيبس.
- التعليم: تعلم تقنيات الحركة الصحيحة وتجنب الأوضاع التي تزيد من الإجهاد على الورك.
-
تعديل نمط الحياة:
- فقدان الوزن: تقليل الوزن الزائد يقلل بشكل كبير من الضغط الواقع على مفصل الورك.
- الأنشطة منخفضة التأثير: استبدال الأنشطة عالية التأثير (مثل الجري) بأنشطة مثل السباحة، ركوب الدراجات، أو المشي الخفيف.
- العصي أو المشايات: استخدام أدوات مساعدة للمشي لتقليل الحمل على المفصل المؤلم.
-
الحقن:
- حقن الكورتيكوستيرويد: تُحقن مباشرة في المفصل لتقليل الالتهاب والألم مؤقتًا. لا توفر حلاً طويل الأمد ويجب استخدامها بحذر بسبب الآثار الجانبية المحتملة.
- حقن حمض الهيالورونيك (Viscosupplementation): تُعرف أحيانًا بـ "تزييت المفصل"، وقد تساعد في بعض حالات خشونة الركبة، لكن فعاليتها في مفصل الورك أقل تأكيدًا.
-
الطب البديل والتكميلي: الوخز بالإبر، العلاج بتقويم العمود الفقري، أو المكملات الغذائية مثل الجلوكوزامين والكوندرويتين، قد توفر بعض الراحة لبعض المرضى، ولكن فعاليتها العلمية ليست مثبتة دائمًا.
2. العلاج الجراحي: استبدال مفصل الورك (Arthroplasty)
عندما تفشل العلاجات التحفظية في تخفيف الألم وتحسين الوظيفة بشكل كافٍ، يصبح استبدال مفصل الورك الخيار الأكثر فعالية. يُعد هذا الإجراء من أنجح العمليات الجراحية في الطب الحديث، حيث يوفر تخفيفًا كبيرًا للألم واستعادة ملحوظة للوظيفة.
أنواع استبدال مفصل الورك:
-
استبدال مفصل الورك الكلي (Total Hip Arthroplasty - THA):
- الوصف: الإجراء الأكثر شيوعًا، حيث يتم استبدال كل من رأس عظم الفخذ والحق الحوضي بمكونات اصطناعية.
- المكونات: تتكون الدعامة الفخذية من ساق معدنية (عادةً من سبائك التيتانيوم أو الكوبالت والكروم) يتم إدخالها في قناة عظم الفخذ، يعلوها رأس كروي (معدني أو سيراميكي). يتم استبدال الحق الحوضي بكوب معدني مبطن بمادة بلاستيكية (بولي إيثيلين)، أو سيراميك، أو معدن.
-
التثبيت:
يمكن تثبيت المكونات بطرق مختلفة:
- التثبيت بالإسمنت (Cemented Fixation): يتم استخدام إسمنت عظمي (PMMA) لتثبيت الدعامة الفخذية والكأس الحوضي في مكانهما. هذا هو تركيز مقالنا الحالي.
- التثبيت غير الإسمنتي (Uncemented Fixation): تحتوي المكونات على سطح مسامي يسمح للعظم الطبيعي بالنمو والاندماج معها بمرور الوقت.
- التثبيت الهجين (Hybrid Fixation): يجمع بين التقنيتين، مثل تثبيت الحق بدون إسمنت والدعامة الفخذية بالإسمنت.
-
استبدال مفصل الورك النصفي (Hemiarthroplasty):
- الوصف: يتم استبدال رأس عظم الفخذ فقط، بينما يظل الحق الحوضي الطبيعي سليمًا.
- الاستخدام: غالبًا ما يُستخدم هذا الإجراء لكسور عنق الفخذ لدى كبار السن الذين يكون لديهم تلف أقل في غضروف الحق.
-
استبدال سطح المفصل (Hip Resurfacing):
- الوصف: إجراء يحافظ على المزيد من عظم رأس الفخذ الأصلي. يتم تغطية رأس الفخذ وقدر ضئيل من العظم تحته بقبعة معدنية ناعمة، بينما يتم تبطين الحق بكأس معدني.
- الاستخدام: خيار أقل شيوعًا، وقد يكون مناسبًا للمرضى الأصغر سنًا والأكثر نشاطًا ولديهم عظام قوية.
التركيز على الدعامات الإسمنتية المصقولة المدببة:
الدعامات الإسمنتية، وخصوصًا التصميمات المصقولة المدببة (Polished Tapered Cemented Stems)، لها تاريخ طويل وناجح في جراحة استبدال مفصل الورك. تُصمم هذه الدعامات لتوزيع الأحمال بشكل مثالي عبر طبقة الإسمنت إلى العظم، مع السماح بحركة دقيقة ومحكومة داخل الإسمنت (الزحف)، مما يقلل من تركيز الإجهادات ويمنع التخلخل المبكر.
مزايا الدعامات الإسمنتية المصقولة المدببة:
| الميزة | الوصف | الأهمية للمريض |
|---|---|---|
| توزيع الإجهاد الأمثل | يسمح التصميم المدبب والمصقول بالانزلاق الدقيق والمحكوم ضمن طبقة الإسمنت (الزحف)، مما يوزع الإجهادات على مساحة أوسع من العظم. | يقلل من خطر تركز الإجهادات في نقاط معينة، مما يقلل من الألم ويمنع ضعف العظام المحيطة (stress shielding). |
| ثبات أولي ممتاز | توفر طبقة الإسمنت تثبيتًا فوريًا وقويًا بمجرد تصلبها، مما يسمح بالتحميل المبكر. | يقلل من فترة التعافي الأولية، ويسمح للمريض بالمشي والتحرك بشكل أسرع بعد الجراحة. |
| المرونة الميكانيكية الحيوية | تتكيف خصائص الإسمنت (PMMA) مع حركة الدعامة، مما يقلل من خطر التخلخل أو الكسر عند واجهة الإسمنت والعظم. | يساهم في طول عمر الدعامة وثباتها لسنوات عديدة، مما يقلل من الحاجة لإعادة الجراحة. |
| مناسبة لمجموعة واسعة من المرضى | يمكن استخدامها بفعالية لدى كبار السن، والمرضى الذين يعانون من هشاشة العظام، أو أولئك الذين لديهم نوعية عظم رديئة. | خيار متعدد الاستخدامات يوفر نتائج جيدة حتى في الحالات التي قد تكون فيها الدعامات غير الإسمنتية أقل ملاءمة. |
| تاريخ نجاح مثبت | هذه التصميمات مدعومة بعقود من الأبحاث والنتائج السريرية التي تظهر معدلات بقاء ممتازة للدعامة. | يمنح المريض ثقة أكبر في نجاح العملية على المدى الطويل ونتائجها المتوقعة. |
تُشكل الدعامات الإسمنتية المصقولة المدببة حلاً متقدمًا وموثوقًا للمرضى الذين يحتاجون إلى استبدال مفصل الورك، خاصة عندما يتم تطبيقها بخبرة جراحية عالية مثل خبرة الأستاذ الدكتور محمد هطيف ، الذي يجمع بين الفهم العميق للتقنيات الجراحية الحديثة والدقة في التنفيذ.
الإجراء الجراحي لاستبدال مفصل الورك بالإسمنت: خطوة بخطوة نحو التعافي
عملية استبدال مفصل الورك الكلي بالإسمنت هي إجراء جراحي معقد يتطلب دقة ومهارة عالية. هنا، نوضح الخطوات الرئيسية للعملية، مع التأكيد على أهمية كل مرحلة:
1. التخطيط قبل الجراحة: أساس النجاح
- التقييم الشامل للمريض: يتضمن فحوصات طبية كاملة، اختبارات دم، تخطيط قلب، وصور أشعة للصدر. يتم مراجعة التاريخ الطبي للمريض، بما في ذلك الأدوية التي يتناولها، والحساسيات، والحالات الصحية المزمنة.
- تصوير الأشعة السينية المتقدم: يستخدم الأستاذ الدكتور محمد هطيف صور الأشعة السينية المتخصصة (بما في ذلك تصوير الحوض والورك بالكامل) لتخطيط العملية بدقة. يتم تحديد حجم وموقع المكونات الاصطناعية مسبقًا لضمان الملاءمة المثلى وتوازن طول الساقين.
- مناقشة الإجراء: يقوم الدكتور هطيف بشرح تفصيلي للعملية والمخاطر والفوائد المحتملة، والإجابة على جميع استفسارات المريض وأسرته، لضمان فهم كامل وموافقة مستنيرة.
2. التخدير: راحة المريض وأمانه
- اختيار نوع التخدير: بالتشاور مع طبيب التخدير، يختار المريض نوع التخدير المناسب. يمكن أن يكون تخديرًا عامًا (ينام المريض تمامًا) أو تخديرًا نصفيًا (يخدر الجزء السفلي من الجسم مع بقاء المريض واعيًا أو تحت تهدئة خفيفة).
- الرصد المستمر: يتم رصد العلامات الحيوية للمريض (ضغط الدم، النبض، الأكسجين) بدقة طوال العملية.
3. الشق الجراحي والوصول إلى المفصل: مهارة ودقة
- وضع المريض: يوضع المريض على طاولة العمليات في الوضع المناسب الذي يحدده الجراح للوصول الأمثل إلى مفصل الورك.
- الشق الجراحي: يقوم الأستاذ الدكتور محمد هطيف بعمل شق جراحي (incision) بطول يتراوح عادة بين 10 إلى 20 سم، اعتمادًا على التقنية الجراحية (مثل الطرق الأمامية، الخلفية، أو الجانبية). يتم اختيار الشق بعناية لتقليل تلف الأنسجة الرخوة والعضلات.
- الوصول للمفصل: يتم إبعاد العضلات والأنسجة المحيطة بلطف للوصول إلى مفصل الورك، ثم يتم خلع رأس عظم الفخذ من الحق.
4. تحضير الحق الحوضي (Acetabulum):
- إزالة الغضروف والعظم التالف: باستخدام أدوات خاصة (reamers)، يتم كشط الغضروف التالف والعظم المتآكل من الحق الحوضي لإنشاء سطح نظيف ومستدير ومناسب لاستقبال الكأس الحوضي الاصطناعي.
-
تثبيت الكأس الحوضي:
- إذا كان بالإسمنت: يتم تحضير سطح الحق، ثم يتم تطبيق الإسمنت العظمي لتثبيت الكأس الاصطناعي في مكانه بإحكام.
- إذا كان بدون إسمنت: يتم تثبيت الكأس الاصطناعي بالضغط (press-fit) وأحيانًا باستخدام براغي لزيادة الثبات، مع السماح للعظم بالنمو داخله.
- إدخال البطانة: يتم إدخال بطانة (liner) داخل الكأس الحوضي، عادةً من البولي إيثيلين أو السيراميك، لتوفير سطح أملس لحركة رأس الفخذ الاصطناعي.
5. تحضير عظم الفخذ (Femur) وزرع الدعامة:
هذه هي المرحلة المحورية في عملية التثبيت بالإسمنت:
- إزالة رأس عظم الفخذ: يتم قطع رأس عظم الفخذ التالف بواسطة منشار عظمي خاص.
-
تحضير قناة عظم الفخذ:
- يتم استخدام أدوات خاصة (rasps أو broaches) لإعداد القناة الداخلية لعظم الفخذ بدقة لتناسب شكل وحجم الدعامة الفخذية المختارة. هذه الخطوة حاسمة لضمان الملاءمة المثلى وتوزيع الأحمال.
- يتم غسل القناة وتجفيفها جيدًا.
- يتم وضع سدادة عظمية (bone plug) في نهاية القناة لمنع الإسمنت من التسرب بعيدًا.
-
تطبيق الإسمنت الجراحي:
- يتم خلط بودرة الإسمنت السائلة (PMMA) مع عامل محفز في وعاء خاص. يراقب الجراح بدقة تناسق الإسمنت.
- يتم حقن الإسمنت داخل قناة عظم الفخذ بضغط عالٍ، مما يضمن اختراق الإسمنت لجميع مسام العظم لإنشاء رابطة ميكانيكية قوية. الأستاذ الدكتور محمد هطيف يشدد على أهمية تقنية تطبيق الإسمنت الحديثة لضمان أفضل تثبيت ممكن.
- إدخال الدعامة الفخذية المصقولة المدببة: بينما لا يزال الإسمنت في حالته اللينة، يتم إدخال الدعامة الفخذية المصقولة المدببة بعناية ودقة في قناة عظم الفخذ. تُضغط الدعامة في مكانها، ويتم إزالة أي إسمنت زائد يتسرب. يتم الحفاظ على وضع الدعامة حتى يتصلب الإسمنت تمامًا، مما يوفر تثبيتًا فوريًا.
- تركيب رأس الفخذ الاصطناعي: يتم تركيب الرأس الاصطناعي (كرة السيراميك أو المعدن) على الجزء العلوي من الدعامة الفخذية.
6. إعادة وضع المفصل (Reduction) واختبار الثبات:
- يتم إعادة وضع رأس الفخذ الاصطناعي داخل الكأس الحوضي الاصطناعي.
- يقوم الجراح باختبار نطاق حركة المفصل الجديد وثباته للتأكد من عدم وجود خلع أو مشاكل في التوازن. يتم ضبط طول الساقين بدقة لضمان التماثل.
7. إغلاق الجرح:
- يتم غسل المفصل والأنسجة المحيطة بالوريد لإزالة أي جزيئات صغيرة.
-
يتم إعادة تجميع طبقات العضلات والأنسجة، ويتم إغلاق الشق الجراحي بالخيوط الجراحية، الغرز، أو الدبابيس.
قد يتم وضع أنبوب تصريف (drain) مؤقتًا لإزالة السوائل الزائدة. - يتم تطبيق ضمادة معقمة على الجرح.
خلال كل هذه الخطوات، يعتمد نجاح العملية بشكل كبير على الخبرة الواسعة والدقة الفائقة التي يتمتع بها جراح مثل الأستاذ الدكتور محمد هطيف . بفضل خبرته التي تتجاوز العقدين في جراحة العظام، واستخدامه لأحدث التقنيات مثل الجراحة المجهرية والمناظير 4K في العمليات الأخرى، يضمن الدكتور هطيف أعلى معايير الجودة والنتائج للمرضى في صنعاء واليمن.
دليل إعادة التأهيل الشامل بعد استبدال مفصل الورك بالإسمنت
إعادة التأهيل بعد جراحة استبدال مفصل الورك لا تقل أهمية عن الجراحة نفسها في تحقيق أفضل النتائج. إن اتباع خطة إعادة تأهيل دقيقة ومكثفة أمر حاسم لاستعادة القوة، المرونة، ونطاق الحركة، والعودة إلى الأنشطة اليومية.
المرحلة الأولى: المستشفى (الأيام الأولى بعد الجراحة)
- الألم والتحكم به: يتم التحكم في الألم باستخدام مسكنات الألم الموصوفة.
-
التحرك المبكر:
يشجع
الأستاذ الدكتور محمد هطيف
وفريقه على البدء في الحركة في أقرب وقت ممكن بعد الجراحة، غالبًا في نفس اليوم أو اليوم التالي.
- تمارين السرير: تمارين بسيطة مثل ثني الكاحل وبسطه، وشد عضلات الفخذ والأرداف لتحسين الدورة الدموية ومنع تكون الجلطات.
- الجلوس والوقوف: بمساعدة المعالج الطبيعي، يبدأ المريض في الجلوس على حافة السرير، ثم الوقوف بمساعدة مشاية أو عكازات.
- المشي: خطوات قليلة بمساعدة المعالج لتشجيع تحمل الوزن الخفيف على الساق. الدعامات الإسمنتية توفر تثبيتًا أوليًا قويًا، مما يسمح بالتحميل المبكر والآمن.
- العلاج الطبيعي: يبدأ المعالج الطبيعي في تعليم المريض تمارين بسيطة للورك لتقوية العضلات واستعادة نطاق الحركة.
-
الاحتياطات:
- تجنب ثني الورك أكثر من 90 درجة: لمنع خلع المفصل.
- تجنب تقاطع الساقين: يجب إبقاء الساقين متباعدتين.
- استخدام وسادة بين الركبتين عند النوم على الجانب.
- تجنب الدوران المفاجئ للورك.
- التعليم: تعليم المريض كيفية النهوض من السرير، الجلوس، المشي بأمان، وكيفية استخدام أدوات المساعدة.
المرحلة الثانية: المنزل (الأسابيع الأولى بعد الخروج من المستشفى)
- العلاج الطبيعي المنتظم: يجب الاستمرار في جلسات العلاج الطبيعي الموصوفة، سواء في المنزل أو في عيادة متخصصة.
-
تمارين القوة والمرونة:
- تقوية العضلات: مثل رفع الساق المستقيمة (بدون ثني الركبة)، تمارين تمديد الورك (hip extension)، وتمارين تقوية الأرداف.
- نطاق الحركة: تمارين لزيادة مرونة الورك، مع الحفاظ على الاحتياطات.
- المشي: زيادة تدريجية في المسافة والمدة، باستخدام أدوات المساعدة حسب الحاجة.
- الأنشطة اليومية: العودة التدريجية إلى الأنشطة المنزلية الخفيفة، مع الاستمرار في تجنب الحركات التي تزيد من خطر الخلع.
- العناية بالجرح: مراقبة الجرح لأي علامات للعدوى (احمرار، تورم، إفرازات، ألم متزايد) والحرص على بقائه نظيفًا وجافًا.
المرحلة الثالثة: المدى الطويل (من عدة أسابيع إلى شهور)
- برنامج تمارين متقدم: يتطور برنامج العلاج الطبيعي ليشمل تمارين أكثر تحديًا لتقوية العضلات بشكل أكبر وتحسين التوازن والتحمل.
-
العودة إلى الأنشطة:
- القيادة: يمكن استئناف القيادة عادةً بعد 4-6 أسابيع، اعتمادًا على الجانب الذي تم فيه الجراحة ومدى التحكم في الألم.
- العمل: العودة إلى العمل تعتمد على طبيعة الوظيفة، فقد يحتاج العمل المكتبي إلى بضعة أسابيع، بينما العمل الشاق قد يستغرق شهورًا.
- الرياضة والأنشطة الترفيهية: يمكن استئناف الأنشطة منخفضة التأثير مثل المشي السريع، السباحة، وركوب الدراجات (على أرض مستوية) بعد 3-6 أشهر. يجب تجنب الأنشطة عالية التأثير مثل الجري أو الرياضات التي تتطلب قفزًا أو احتكاكًا عاليًا.
- التحكم في الألم: يقل الألم بشكل كبير مع تقدم التعافي. قد لا يزال هناك بعض الألم الخفيف أو عدم الراحة، خاصة بعد النشاط الشاق، ولكن يجب أن يكون قابلاً للتحكم.
- متابعة الدكتور هطيف: مواعيد متابعة منتظمة مع الأستاذ الدكتور محمد هطيف لتقييم التقدم، ومراجعة صور الأشعة السينية، والتأكد من أن المفصل الجديد يعمل بشكل صحيح ولا توجد مضاعفات.
نصائح إضافية لإعادة التأهيل:
- الالتزام: يعد الالتزام ببرنامج العلاج الطبيعي أمرًا حيويًا لتحقيق أفضل النتائج.
- الصبر: التعافي يستغرق وقتًا. يجب أن يكون المريض صبورًا مع جسده وألا يضغط على نفسه كثيرًا.
- التغذية الجيدة: نظام غذائي صحي يدعم عملية الشفاء ويساعد في الحفاظ على وزن صحي.
- الإقلاع عن التدخين: التدخين يؤثر سلبًا على الشفاء ويزيد من مخاطر المضاعفات.
- بيئة المنزل: تعديل المنزل لجعله أكثر أمانًا (مثل إزالة السجاد الذي قد يسبب التعثر، تركيب قضبان الإمساك في الحمام).
بفضل الخبرة الطويلة والتقنيات الحديثة التي يطبقها الأستاذ الدكتور محمد هطيف ، يمكن للمرضى توقع نتائج ممتازة ومعدل تعافٍ سريع، شريطة الالتزام الكامل بخطة إعادة التأهيل. إن هذا النهج الشامل يضمن ليس فقط نجاح الجراحة ولكن أيضًا عودة المريض إلى حياة نشطة ومريحة.
قصص نجاح المرضى: شهادات على خبرة الأستاذ الدكتور محمد هطيف
تتجسد قمة الخبرة الجراحية والالتزام بالعناية بالمرضى في قصص النجاح الحقيقية. الأستاذ الدكتور محمد هطيف ، بصفته جراح العظام والعمود الفقري والكتف الرائد في صنعاء، اليمن، وحاصل على رتبة أستاذ في جامعة صنعاء، يتمتع بسجل حافل من النتائج الممتازة التي غيرت حياة العديد من المرضى. هنا، نستعرض بعض القصص الملهمة التي تعكس دقة عمله، استخدامه لأحدث التقنيات (مثل الجراحة المجهرية ومناظير 4K وتقنية الأرثروبلاستي المتقدمة)، وأمانته الطبية الصارمة.
قصة نجاح 1: السيد أحمد - عودة المشي بدون ألم بعد عقود من المعاناة
السيد أحمد، 68 عامًا، من محافظة تعز.
عاني السيد أحمد من التهاب مفصل الورك التنكسي الشديد (الخشونة) لأكثر من 15 عامًا. كانت حياته محصورة في المنزل، ويعتمد على العصا للمشي بضع خطوات مؤلمة. الألم كان رفيقه الدائم، لدرجة أنه لم يعد يستطيع النوم بشكل مريح. بعد استشارة عدة أطباء، نصحه أحدهم بزيارة
الأستاذ الدكتور محمد هطيف
لسمعته الطيبة في جراحات استبدال المفاصل.
"عندما قابلت الدكتور هطيف، شعرت بالراحة الفورية. كان متفهمًا جدًا، وشرح لي كل شيء بالتفصيل، من التشخيص إلى خيارات العلاج، بما في ذلك الدعامات الإسمنتية المصقولة. لقد أذهلتني أمانته الطبية وشرحه الوافي للمخاطر والفوائد." يقول السيد أحمد.
أجرى الأستاذ الدكتور محمد هطيف عملية استبدال مفصل الورك الأيمن للسيد أحمد باستخدام دعامة إسمنتية مصقولة مدببة. بفضل التخطيط المسبق الدقيق والتقنية الجراحية المتميزة، سارت العملية بسلاسة. بدأ السيد أحمد في المشي بمساعدة في اليوم التالي للجراحة، وبتوجيهات الدكتور هطيف وفريق العلاج الطبيعي، تعافى بشكل أسرع مما كان يتوقع.
النتيجة: بعد ستة أشهر من الجراحة، عاد السيد أحمد للمشي بدون ألم، واستغنى عن العصا. يستطيع الآن زيارة أصدقائه والتسوق والقيام بأنشطته اليومية بسهولة. "لقد أعاد لي الدكتور هطيف حياتي. لم أكن أتصور أنني سأتمكن من المشي بهذه السهولة مرة أخرى. إنه أفضل جراح عرفته."
قصة نجاح 2: السيدة فاطمة - استعادة النشاط والحركة بعد كسر الورك
السيدة فاطمة، 72 عامًا، من مدينة صنعاء.
تعرضت السيدة فاطمة لكسر معقد في عنق الفخذ الأيسر بعد سقوطها في المنزل. كانت تعاني من هشاشة العظام، مما جعل حالتها أكثر صعوبة. كان من الضروري إجراء جراحة عاجلة. اختارت عائلتها
الأستاذ الدكتور محمد هطيف
بناءً على توصيات الأطباء المحليين.
"كانت والدتي في حالة صدمة وألم شديدين،" يروي ابنها. "لقد تعامل الدكتور هطيف معها بلطف واحترافية لا مثيل لها. أوضح لنا أن أفضل حل هو استبدال مفصل الورك باستخدام دعامة إسمنتية، نظرًا لعمر والدتي وحالة عظامها، لضمان تثبيت فوري وقوي."
نفذ الأستاذ الدكتور محمد هطيف العملية بدقة بالغة، مع التركيز على تقنية الإسمنت الصحيحة لضمان أقصى درجات الثبات للدعامة. بفضل خبرته التي تتجاوز العقدين، تمكن من إعادة مفصل ورك السيدة فاطمة لوضعه الطبيعي بأمان.
النتيجة: تمكنت السيدة فاطمة من الوقوف والمشي بمساعدة في اليوم الثالث بعد الجراحة. وبعد ثلاثة أشهر من العلاج الطبيعي المكثف، استعادت قدرتها على المشي المستقل داخل المنزل، وبمساعدة بسيطة خارجه. "لقد أنقذ الدكتور هطيف حياة والدتي وعافيتها. إن دقة عمله وخبرته هي ما مكنها من استعادة حركتها بسرعة."
قصة نجاح 3: الشاب يوسف - حل لمشكلة النخر اللاوعائي
الشاب يوسف، 45 عامًا، من محافظة إب.
شُخص يوسف بنخر لاوعائي في رأس عظم الفخذ الأيمن، نتيجة لاستخدامه السابق لجرعات عالية من الستيرويدات بسبب حالة صحية أخرى. بدأ يعاني من ألم شديد وتقييد في الحركة، مما أثر على عمله كمهندس.
"كنت خائفًا جدًا من فكرة جراحة مفصل الورك في هذا العمر،" يقول يوسف. "لكن عندما التقيت بالدكتور هطيف، شرح لي بعمق خياراتي. أوصى بالدعامة الإسمنتية المصقولة المدببة، مؤكدًا أنها خيار ممتاز حتى للمرضى الأصغر سنًا الذين يحتاجون إلى تثبيت موثوق به وطويل الأمد، خاصةً مع الأخذ في الاعتبار أن جودة عظامي قد تكون متأثرة."
طبق الأستاذ الدكتور محمد هطيف أحدث تقنيات جراحة الأرثروبلاستي، مستخدمًا مهاراته المتقدمة لضمان أفضل نتيجة ممكنة.
النتيجة: بعد ستة أشهر، عاد يوسف إلى عمله وأنشطته الرياضية الخفيفة مثل المشي وركوب الدراجات الهوائية. اختفى الألم تمامًا، واستعاد يوسف نطاق حركته الكامل. "إن الدكتور هطيف ليس مجرد جراح ماهر، بل هو فنان في مجاله. لقد منحتني هذه الجراحة فرصة ثانية لحياة خالية من الألم."
تؤكد هذه القصص على أن خبرة الأستاذ الدكتور محمد هطيف التي تتجاوز 20 عامًا، ومكانته كأستاذ في جامعة صنعاء، وتفانيه في استخدام أحدث التقنيات مع التزامه الصارم بالأمانة الطبية، تجعله الخيار الأول للمرضى الذين يبحثون عن أفضل رعاية لجراحة العظام في المنطقة.
الأسئلة الشائعة حول دعامات مفصل الورك الإسمنتية المصقولة المدببة
يُعد فهم جميع جوانب جراحة استبدال مفصل الورك أمرًا بالغ الأهمية للمرضى. هنا، نجيب على بعض الأسئلة الأكثر شيوعًا حول الدعامات الإسمنتية المصقولة المدببة.
س1: ما الذي يميز الدعامة الإسمنتية المصقولة المدببة عن غيرها من الدعامات؟
ج1: تتميز الدعامة الإسمنتية المصقولة المدببة (Polished Tapered Cemented Stem) بتصميمها الهندسي الفريد الذي يسمح لها بالتفاعل الأمثل مع الإسمنت الجراحي والعظم المحيط. السطح المصقول يقلل من الاحتكاك المباشر مع الإسمنت، بينما الشكل المدبب (المخروطي) يسمح "بالزحف" (creep) أو الحركة الدقيقة والمحكومة للدعامة داخل طبقة الإسمنت. هذه الحركة تسمح بإعادة توزيع الإجهادات على مساحة أوسع من العظم، بدلاً من تركيزها في نقطة واحدة. هذا التصميم يقلل من خطر تخلخل الدعامة على المدى الطويل ويمنحها استقرارًا ميكانيكيًا حيويًا ممتازًا، مما يجعلها خيارًا فعالاً ودائمًا، خاصة للمرضى الذين يعانون من ضعف في جودة العظم.
س2: هل الدعامات الإسمنتية مناسبة لجميع الأعمار؟
ج2: تاريخيًا، كانت الدعامات الإسمنتية تُفضل لكبار السن الذين تكون عظامهم أكثر عرضة لهشاشة العظام. ومع ذلك، وبفضل التقنيات الحديثة والتصميمات المحسنة مثل الدعامات المصقولة المدببة، أصبح الإسمنت خيارًا قابلاً للتطبيق لمجموعة واسعة من المرضى، بما في ذلك الشباب الذين يحتاجون إلى تثبيت فوري وموثوق. القرار بشأن استخدام دعامة إسمنتية أو غير إسمنتية يعتمد على عدة عوامل، بما في ذلك عمر المريض، جودة العظم، مستوى النشاط، والحالة الصحية العامة، ويتم اتخاذه بالتشاور مع جراح خبير مثل الأستاذ الدكتور محمد هطيف .
س3: ما هي المدة المتوقعة لدعامة الورك الإسمنتية؟
ج3: بفضل التقدم في تصميم الدعامات والإسمنت الجراحي وتقنيات الجراحة، يمكن أن تدوم دعامات مفصل الورك الإسمنتية المصقولة المدببة لأكثر من 15 إلى 20 عامًا، وفي العديد من الحالات، قد تستمر مدى الحياة. العوامل التي تؤثر على طول عمر الدعامة تشمل العمر، مستوى نشاط المريض، وزنه، مدى الالتزام ببرنامج إعادة التأهيل، ودقة الجراحة الأولية. المتابعة المنتظمة مع الجراح مهمة لمراقبة المفصل الاصطناعي.
س4: هل الإسمنت المستخدم في الجراحة هو نفس إسمنت البناء؟
ج4: لا، على الإطلاق. الإسمنت الجراحي هو بوليمر بولي ميثيل ميثاكريلات (PMMA)، وهي مادة طبية مصممة خصيصًا للاستخدام داخل جسم الإنسان. يختلف تمامًا عن الإسمنت المستخدم في البناء. الإسمنت الجراحي هو مادة لزجة مرنة، ذات خصائص ميكانيكية حيوية فريدة تسمح لها بالتفاعل مع العظم والدعامة المعدنية. يُخلط الإسمنت في غرفة العمليات ويتحول من سائل إلى صلب بسرعة، مما يوفر تثبيتًا فوريًا ومستقرًا للدعامة.
س5: ما هي مخاطر ومضاعفات جراحة استبدال مفصل الورك بالإسمنت؟
ج5:
كما هو الحال مع أي عملية جراحية كبرى، هناك بعض المخاطر والمضاعفات المحتملة، على الرغم من أن معدلات نجاح الجراحة عالية جدًا. تشمل هذه المخاطر:
*
العدوى:
نادرة ولكنها خطيرة، وقد تتطلب جراحة إضافية.
*
الجلطات الدموية:
يمكن أن تتكون في الساقين وتنتقل إلى الرئتين (انسداد رئوي). يتم إعطاء المريض أدوية لمنع الجلطات.
*
خلع المفصل:
قد يخرج رأس الفخذ الاصطناعي من مكانه، خاصة في الأسابيع الأولى بعد الجراحة. الالتزام بالاحتياطات مهم جدًا.
*
تفاوت طول الساقين:
يمكن أن يحدث اختلاف طفيف في طول الساقين.
الأستاذ الدكتور محمد هطيف
يولي اهتمامًا خاصًا لموازنة طول الساقين أثناء الجراحة.
*
تلف الأعصاب أو الأوعية الدموية:
نادر الحدوث.
*
تخلخل الدعامة (Loosening):
على المدى الطويل، قد تنفصل الدعامة عن العظم، مما قد يتطلب جراحة مراجعة.
*
تفاعلات الإسمنت:
قد تحدث تفاعلات نادرة مرتبطة بتطبيق الإسمنت.
جراح ذو خبرة مثل الدكتور هطيف يتخذ جميع الإجراءات اللازمة لتقليل هذه المخاطر إلى أقصى حد.
س6: ما هو وقت التعافي المتوقع بعد جراحة الورك الإسمنتية؟
ج6:
نظرًا للثبات الأولي الممتاز الذي توفره الدعامات الإسمنتية، يمكن للمرضى عادةً البدء في تحمل الوزن والمشي بمساعدة في غضون أيام قليلة بعد الجراحة.
*
الأسابيع 1-6:
التركيز على إدارة الألم، والعلاج الطبيعي المبكر، والعودة التدريجية إلى الأنشطة المنزلية الخفيفة.
*
الأشهر 2-6:
استمرار العلاج الطبيعي لتقوية العضلات وزيادة نطاق الحركة. العودة إلى معظم الأنشطة اليومية، وبعض الأنشطة الترفيهية منخفضة التأثير.
*
6 أشهر إلى سنة:
استعادة معظم القوة والوظيفة، والعودة إلى الأنشطة الأكثر تطلبًا (مع تجنب الأنشطة عالية التأثير).
التعافي الكامل يختلف من شخص لآخر، ولكنه يتطلب الالتزام ببرنامج إعادة التأهيل الموصى به من قبل
الأستاذ الدكتور محمد هطيف
وفريق العلاج الطبيعي.
س7: هل سأتمكن من ممارسة الرياضة بعد الجراحة؟
ج7: نعم، يمكن لمعظم المرضى العودة إلى ممارسة الرياضات والأنشطة الترفيهية منخفضة التأثير بعد استبدال مفصل الورك. يشجع الأستاذ الدكتور محمد هطيف على الأنشطة مثل المشي السريع، السباحة، ركوب الدراجات الهوائية (على أرض مستوية)، الجولف، والرقص. ومع ذلك، يوصى عادة بتجنب الرياضات عالية التأثير مثل الجري، القفز، الرياضات التنافسية، والرياضات التي تتضمن تلامسًا جسديًا شديدًا، لأنها قد تزيد من الإجهاد على المفصل الاصطناعي وتقلل من عمره الافتراضي.
س8: متى يجب أن أفكر في استبدال مفصل الورك؟
ج8: يجب التفكير في استبدال مفصل الورك عندما يكون الألم شديدًا ومستمرًا، ويؤثر بشكل كبير على نوعية حياتك، ولا يستجيب للعلاجات التحفظية (مثل الأدوية، العلاج الطبيعي، الحقن). إذا كنت تعاني من صعوبة في المشي، النوم، الجلوس، أو أداء الأنشطة اليومية البسيطة بسبب ألم الورك وتيبسه، فقد يكون الوقت قد حان لاستشارة الأستاذ الدكتور محمد هطيف لتقييم حالتك وتحديد ما إذا كانت الجراحة هي الخيار المناسب لك. خبرته التي تتجاوز العقدين في مجال جراحة العظام، وتقييمه الشامل لحالة المريض، ستوجهك نحو القرار الأفضل.
س9: ما هي أهمية اختيار جراح خبير مثل الأستاذ الدكتور محمد هطيف؟
ج9: اختيار الجراح المناسب هو أهم قرار يمكن للمريض اتخاذه. جراح بخبرة واسعة مثل الأستاذ الدكتور محمد هطيف ، الذي يتمتع بأكثر من 20 عامًا من الخبرة، وكونه أستاذًا في جامعة صنعاء، ويعمل بأحدث التقنيات (مثل الجراحة المجهرية ومناظير 4K وتقنية الأرثروبلاستي)، يضمن تطبيق أعلى معايير الدقة والمهارة في كل خطوة من خطوات الجراحة. الأمانة الطبية الصارمة للدكتور هطيف تضمن للمرضى فهمًا كاملاً لجميع الخيارات والمخاطر والنتائج المتوقعة، مما يؤدي إلى أفضل النتائج الممكنة وتقليل المضاعفات. إن خبرته في التعامل مع مختلف الحالات المعقدة تجعله الأفضل في مجال جراحة العظام في صنعاء واليمن.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك