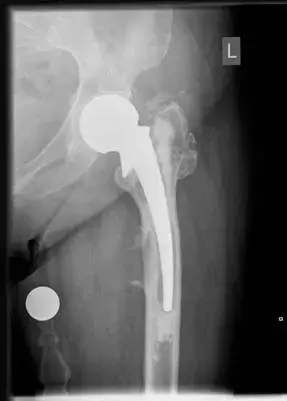
النهج ذو المرحلتين: المعيار الذهبي لعلاج التهاب مفصل الورك الصناعي

الخلاصة الطبية
دليلك الشامل حول النهج ذو المرحلتين: المعيار الذهبي لعلاج التهاب مفصل الورك الصناعي يبدأ من هنا، عند حدوث التهابات حول مفصل الورك الاصطناعي (PJI)، يُعد النهج ذو المرحلتين "المعيار الذهبي" للعلاج. تتضمن المرحلة الأولى إزالة المكونات المصابة وتنظيف المنطقة، بينما تُعاد زراعة مكونات بديلة في مرحلة ثانية بعد السيطرة على العدوى. يُلجأ إليه لضمان القضاء التام على العدوى المزمنة أو وجود البيوفيلم.
تُعد جراحة استبدال مفصل الورك من الإنجازات الطبية البارزة في القرن العشرين، حيث أسهمت بشكل جذري في تحسين نوعية حياة الملايين من المرضى الذين يعانون من آلام مزمنة وإعاقة حركية بسبب أمراض مفصل الورك التنكسية أو الروماتيزمية. ومع ذلك، وكما هو الحال مع أي إجراء جراحي، فإن هناك مخاطر ومضاعفات محتملة، وتُعتبر عدوى المفصل حول المفصل الاصطناعي (Periprosthetic Joint Infection - PJI) إحدى أخطر هذه المضاعفات وأكثرها تحديًا. لا تسبب هذه العدوى معاناة شديدة للمريض فحسب، بل تضع أيضًا عبئًا اقتصاديًا ولوجستيًا كبيرًا على الأنظمة الصحية. مع الزيادة المطردة في عدد جراحات استبدال مفصل الورك المتوقعة في العقود القادمة، يزداد الاهتمام بفهم هذه العدوى وتطوير استراتيجيات علاجية فعالة وموثوقة.
في هذا السياق، يبرز اسم الأستاذ الدكتور محمد هطيف ، أحد أبرز جراحي العظام والعمود الفقري والمفاصل في اليمن والمنطقة، كمرجع رئيسي في التعامل مع مثل هذه الحالات المعقدة. بصفته أستاذًا في جامعة صنعاء، وخبرة تتجاوز العشرين عامًا في هذا المجال، يمثل الدكتور هطيف مزيجًا فريدًا من المعرفة الأكاديمية العميقة والخبرة السريرية الواسعة. يشتهر الدكتور هطيف بتبنيه لأحدث التقنيات الجراحية مثل جراحات الميكروسكوب، تنظير المفاصل بتقنية 4K، وجراحات المفاصل الصناعية المتقدمة، مع الالتزام الصارم بأعلى معايير الأمانة الطبية والجودة في الرعاية. فريقه الطبي المتخصص مستعد لتقديم استشارات متعمقة وخيارات علاجية مبتكرة للمرضى الذين يواجهون تحديات التهابات المفاصل حول المفصل الاصطناعي.
فهم مفصل الورك ووظائفه
مفصل الورك هو مفصل كروي حقي (Ball-and-socket joint) يربط عظم الفخذ (الكرة) بعظم الحوض (الحق). هذا التصميم الفريد يمنحه نطاقًا واسعًا جدًا من الحركة، مما يسمح لنا بالمشي والجري والانحناء وأداء العديد من الأنشطة اليومية. يتكون المفصل من:
- رأس الفخذ: الجزء الكروي في الجزء العلوي من عظم الفخذ.
- الحق الحرقفي (Acetabulum): تجويف على شكل كوب في عظم الحوض يستقبل رأس الفخذ.
- الغضروف المفصلي: طبقة ناعمة ومرنة تغطي أسطح العظام داخل المفصل، مما يقلل الاحتكاك ويسمح بحركة سلسة.
- المحفظة المفصلية: غشاء ليفي يحيط بالمفصل، يحتوي على السائل الزليلي الذي يغذي الغضروف ويزيت المفصل.
- الأربطة والأوتار: هياكل قوية تدعم المفصل وتثبته.
عندما يتآكل الغضروف المفصلي أو يتضرر بسبب أمراض مثل الفصال العظمي، التهاب المفاصل الروماتويدي، أو الإصابات، يصبح المفصل مؤلمًا ومتصلبًا، مما يؤثر بشكل كبير على جودة حياة المريض. في هذه الحالات، يمكن أن يكون استبدال مفصل الورك الكلي خيارًا علاجيًا فعالًا، حيث يتم استبدال الأسطح المفصلية التالفة بمكونات صناعية معدنية وبلاستيكية وسيراميكية.
عدوى المفصل حول المفصل الاصطناعي (PJI): الأسباب والأعراض
تُعد عدوى المفصل حول المفصل الاصطناعي (PJI) من أخطر المضاعفات التي قد تحدث بعد جراحة استبدال مفصل الورك أو الركبة. تحدث هذه العدوى عندما تستعمر البكتيريا، أو في حالات نادرة الفطريات، المنطقة المحيطة بالمفصل الاصطناعي.
أسباب عدوى المفصل حول المفصل الاصطناعي
يمكن أن تنتقل الكائنات الدقيقة المسببة للعدوى إلى المفصل الاصطناعي بطرق مختلفة، منها:
- أثناء الجراحة: هذه هي الطريقة الأكثر شيوعًا. قد تدخل البكتيريا من جلد المريض، أو من فريق الجراحة، أو من بيئة غرفة العمليات، أو حتى من الأدوات المعقمة في حالات نادرة جدًا.
- بعد الجراحة مباشرة: يمكن أن تتطور العدوى من الجرح الجراحي نفسه إذا لم يتم الاعتناء به بشكل صحيح أو في حال تلوثه.
- انتشار العدوى من أماكن أخرى في الجسم (الانتشار الدموي): يمكن أن تنتقل البكتيريا من مصدر عدوى بعيد في الجسم، مثل عدوى الأسنان، عدوى المسالك البولية، الالتهاب الرئوي، أو حتى التهابات الجلد البسيطة، عبر مجرى الدم لتستقر حول المفصل الاصطناعي. هذه الطريقة تُعد شائعة في العدوى المتأخرة.
عوامل الخطر للإصابة بـ PJI
هناك العديد من العوامل التي تزيد من خطر إصابة المريض بعدوى المفصل حول المفصل الاصطناعي، ويمكن تصنيفها كما يلي:
| الفئة | عامل الخطر | الشرح |
|---|---|---|
| عوامل متعلقة بالمريض | السكري غير المسيطر عليه | ضعف وظيفة الجهاز المناعي وضعف الدورة الدموية. |
| السمنة المفرطة | زيادة صعوبة الجراحة، ضعف التئام الجروح، وزيادة خطر العدوى. | |
| ضعف الجهاز المناعي | بسبب أمراض مثل الإيدز، أو تناول أدوية مثبطة للمناعة (كورتيكوستيرويدات، علاجات السرطان). | |
| أمراض الكلى المزمنة | ضعف عام في الصحة والجهاز المناعي. | |
| أمراض الأوعية الدموية الطرفية | ضعف تدفق الدم إلى الأطراف، مما يعيق توصيل المضادات الحيوية والاستجابة المناعية. | |
| سوء التغذية | نقص المغذيات الأساسية لالتئام الجروح وتقوية الجهاز المناعي. | |
| التدخين | يقلل من تدفق الدم ويضعف الجهاز المناعي. | |
| تاريخ سابق لعدوى جلدية أو عدوى مفصلية | يزيد من احتمالية وجود بكتيريا كامنة. | |
| عوامل متعلقة بالجراحة | طول مدة الجراحة | التعرض الأطول للهواء وبيئة غرفة العمليات يزيد من خطر التلوث. |
| فقدان كميات كبيرة من الدم أثناء الجراحة | قد يتطلب نقل دم، مما يحمل مخاطر إضافية. | |
| جراحة سابقة في نفس المفصل | ندوب وأنسجة تالفة تزيد من الصعوبة والمخاطر. | |
| عدم كفاية التعقيم أو التدابير الوقائية | على الرغم من ندرتها في المستشفيات الحديثة، إلا أنها قد تحدث. | |
| عوامل متعلقة بالمفصل | نوع المواد المستخدمة في المفصل الصناعي | بعض المواد قد تكون أكثر عرضة لتشكل الأغشية الحيوية (biofilms). |
| وجود أمراض أخرى في المفصل الاصطناعي | مثل التآكل الميكانيكي أو الخلع المتكرر. |
أعراض عدوى المفصل حول المفصل الاصطناعي
تتنوع أعراض PJI وتعتمد على ما إذا كانت العدوى حادة (تحدث بعد فترة وجيزة من الجراحة) أو مزمنة (تظهر بعد شهور أو سنوات).
1. العدوى الحادة (Acute PJI)
تظهر عادة خلال 3 أشهر من الجراحة وتتميز بأعراض واضحة:
- الألم الشديد: ألم جديد ومفاجئ أو تفاقم للألم الموجود، لا يتحسن بالمسكنات الاعتيادية.
- الاحمرار والتورم: حول المفصل الاصطناعي.
- الدفء: المفصل يكون دافئًا عند اللمس.
- الحمى والقشعريرة: علامات على استجابة الجسم للعدوى الجهازية.
- خروج قيح أو سائل من الجرح: علامة واضحة على العدوى.
- ضعف عام وتوعك: إحساس بالتعب والإرهاق.
2. العدوى المزمنة (Chronic PJI)
تظهر بعد 3 أشهر أو أكثر من الجراحة، وقد تكون الأعراض أقل وضوحًا وأكثر تدرجًا:
- الألم المزمن: ألم مستمر ومتفاقم ببطء في المفصل، قد يكون خفيفًا في البداية ولكنه يزداد سوءًا مع مرور الوقت.
- تيبس المفصل: صعوبة في تحريك المفصل وتقليل نطاق الحركة.
- العرج: مشية غير طبيعية بسبب الألم أو ضعف المفصل.
- التورم الخفيف أو المتقطع: قد لا يكون التورم واضحًا دائمًا.
- الناسور (Sinus tract): فتحة في الجلد يخرج منها صديد أو سائل إلى الخارج، وهي علامة شبه مؤكدة على العدوى المزمنة.
- تخلخل المفصل الاصطناعي (Loosening of the prosthesis): قد تظهر في صور الأشعة السينية.
- لا توجد حمى: في العديد من الحالات المزمنة، قد لا يعاني المريض من حمى أو علامات جهازية واضحة.
نظرًا لخطورة هذه العدوى وتعقيد تشخيصها وعلاجها، من الضروري طلب المساعدة الطبية المتخصصة فور ظهور أي من هذه الأعراض. يمتلك الأستاذ الدكتور محمد هطيف وفريقه خبرة واسعة في التشخيص الدقيق لهذه الحالات، مستخدمين أحدث البروتوكولات والتقنيات لضمان أفضل النتائج للمرضى.
تشخيص عدوى المفصل حول المفصل الاصطناعي (PJI)
إن التشخيص الدقيق لعدوى المفصل حول المفصل الاصطناعي يُعد حجر الزاوية في اختيار العلاج الفعال. تتطلب هذه العملية مزيجًا من التقييم السريري، الفحوصات المخبرية، والتصوير الطبي. يعتمد الدكتور محمد هطيف وفريقه على نهج شامل لضمان عدم إغفال أي تفاصيل قد تكون حاسمة في التشخيص.
1. التقييم السريري
- التاريخ المرضي المفصل: يسأل الطبيب عن الأعراض (الألم، التورم، الحمى، خروج سوائل)، متى بدأت، تاريخ الجراحة الأصلية، أي مشاكل صحية سابقة، والأدوية التي يتناولها المريض.
- الفحص البدني الدقيق: يتم فحص المفصل بحثًا عن علامات الالتهاب (احمرار، دفء، تورم)، تقييم نطاق الحركة، وجود ألم عند اللمس، وفحص الجرح الجراحي بحثًا عن أي ناسور أو خروج سوائل.
2. الفحوصات المخبرية
- تعداد الدم الكامل (CBC): قد يظهر ارتفاع في كريات الدم البيضاء (WBC) في حالات العدوى الحادة.
- سرعة ترسب كريات الدم الحمراء (ESR) والبروتين التفاعلي C (CRP): هذه علامات التهابية غير محددة، ولكن ارتفاعها يشير بقوة إلى وجود عملية التهابية أو عدوى. مستويات ESR و CRP تكون مرتفعة بشكل ملحوظ في حالات PJI.
-
شفط السائل الزليلي (Joint Aspiration):
هذا هو الاختبار الأكثر أهمية وغالبًا ما يكون حاسمًا. يتم سحب عينة من السائل داخل المفصل بواسطة إبرة تحت ظروف معقمة وإرسالها إلى المختبر لتحليلها:
- عدد كريات الدم البيضاء في السائل الزليلي (Synovial Fluid WBC Count): ارتفاع العدد يشير إلى العدوى.
- تعداد العدلات (Neutrophil Differential): نسبة عالية من العدلات في السائل الزليلي (عادة >70-80%) تشير بقوة إلى العدوى.
- صبغة جرام والزراعة (Gram Stain and Culture): تبحث عن وجود بكتيريا وتحديد نوعها والمضادات الحيوية الفعالة ضدها. قد يستغرق الحصول على النتائج عدة أيام.
- اختبارات إضافية: قد تشمل اختبار ألفا ديفينسين (alpha-defensin) أو اختبارات أخرى للكشف عن المؤشرات الحيوية للعدوى.
3. التصوير الطبي
- الأشعة السينية (X-rays): قد تظهر علامات تخلخل حول المفصل الاصطناعي، تآكل العظام، أو رد فعل التهابي في العظم (periosteal reaction). ومع ذلك، لا يمكن للأشعة السينية وحدها تأكيد العدوى.
- المسح العظمي (Bone Scan): يمكن أن يساعد في تحديد مناطق الالتهاب أو العدوى، ولكن قد تكون له حساسية منخفضة في التمييز بين العدوى والتخلخل المعقم.
- تصوير بالرنين المغناطيسي (MRI) والتصوير المقطعي المحوسب (CT Scan): قد يوفران تفاصيل إضافية حول الأنسجة الرخوة والعظام، ولكن قد تكون محدودة بسبب وجود المعدن في المفصل الاصطناعي (artifacts).
- تصوير النظائر المشعة بالكريات البيضاء الموسومة (Labeled Leukocyte Scintigraphy): يُعد هذا الاختبار أكثر دقة في بعض الحالات، حيث يتم وسم كريات الدم البيضاء بمادة مشعة وحقنها في المريض، ثم يتم تتبع تجمعها في مناطق العدوى.
يقوم الأستاذ الدكتور محمد هطيف بتقييم جميع هذه النتائج بعناية فائقة، وفي الحالات المعقدة، قد يعتمد على مؤشرات متعددة وفريقه المتخصص من أطباء الأشعة والمختبرات للوصول إلى تشخيص مؤكد ووضع خطة علاجية مُخصصة لكل مريض. خبرة الدكتور هطيف التي تمتد لعقدين من الزمن في التعامل مع حالات PJI تضمن الدقة والشمولية في عملية التشخيص.
خيارات العلاج لعدوى المفصل حول المفصل الاصطناعي (PJI)
يعتبر علاج عدوى المفصل حول المفصل الاصطناعي من أكثر التحديات تعقيدًا في جراحة العظام، ويتطلب نهجًا متعدد التخصصات وخبرة جراحية عالية. تختلف خيارات العلاج بناءً على عدة عوامل، منها مدة العدوى (حادة أم مزمنة)، نوع البكتيريا، صحة المريض العامة، ونوع المفصل الاصطناعي. يقدم الأستاذ الدكتور محمد هطيف ، بصفته جراح عظام رائدًا، استشارات معمقة حول أفضل الخيارات العلاجية المتاحة، مع التركيز على النهج الذي يحقق أعلى معدلات الشفاء.
1. العلاج غير الجراحي (المحافظ): المضادات الحيوية وحدها
- متى يُستخدم؟ في حالات نادرة جدًا حيث تكون العدوى سطحية جدًا أو في المرضى الذين لا يتحملون الجراحة على الإطلاق.
- كيف يعمل؟ يتضمن إعطاء مضادات حيوية قوية عن طريق الوريد لفترة طويلة، تتبعها مضادات حيوية عن طريق الفم.
- القيود: نادراً ما يكون هذا النهج فعالاً بمفرده في استئصال العدوى تماماً من المفصل الاصطناعي بسبب قدرة البكتيريا على تشكيل "الأغشية الحيوية" (biofilms) على سطح الغرسة، مما يجعلها مقاومة للمضادات الحيوية. لا يُعتبر هذا الخيار علاجًا قياسيًا لمعظم حالات PJI.
2. العلاج الجراحي: الخيار الأساسي
تُعد الجراحة هي حجر الزاوية في علاج معظم حالات عدوى المفصل حول المفصل الاصطناعي، وتتضمن عدة أنواع من الإجراءات:
أ. التنضير مع الإبقاء على المفصل الاصطناعي (Debridement and Retention - DAIR)
- متى يُستخدم؟ في حالات العدوى الحادة التي تحدث بعد فترة وجيزة من الجراحة (عادة أقل من 3-4 أسابيع)، حيث لم تتشكل الأغشية الحيوية بعد بشكل كامل، والمفصل الاصطناعي مستقر وغير متخلخل، والأنسجة الرخوة حول المفصل بحالة جيدة.
- الإجراء: يتم فتح المفصل، وإزالة جميع الأنسجة المصابة أو الميتة، وشطف المفصل بكميات كبيرة من محلول ملحي ومضادات حيوية. قد يتم تغيير بعض مكونات المفصل القابلة للإزالة (مثل بطانة البولي إيثيلين). يتبع ذلك إعطاء مضادات حيوية قوية عن طريق الوريد ثم عن طريق الفم لفترة طويلة.
- القيود: معدلات النجاح أقل في حالات العدوى المزمنة أو إذا تأخر التشخيص.
ب. استبدال المفصل في مرحلة واحدة (One-stage Exchange Arthroplasty)
- متى يُستخدم؟ في حالات مختارة بعناية من العدوى المزمنة، خاصةً عندما تكون الكائنات المسببة للعدوى معروفة وحساسة لمضادات حيوية معينة، وحالة الأنسجة الرخوة جيدة، والمريض يتمتع بصحة عامة جيدة.
- الإجراء: يتم إزالة المفصل الاصطناعي المصاب بالكامل، وتنضير الأنسجة المصابة، ثم إعادة زرع مفصل اصطناعي جديد في نفس الجلسة الجراحية. غالبًا ما يتم استخدام إسمنت عظمي محمل بالمضادات الحيوية.
- القيود: معدلات الفشل أعلى قليلاً مقارنة بالنهج ذي المرحلتين، خاصة في حالات العدوى المقاومة أو غير المؤكدة السبب.
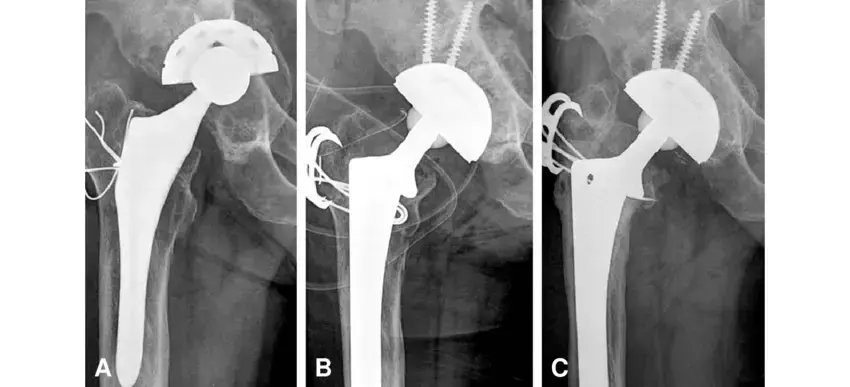
ج. استبدال المفصل في مرحلتين (Two-stage Exchange Arthroplasty) - المعيار الذهبي
- متى يُستخدم؟ يُعتبر "المعيار الذهبي" لمعظم حالات عدوى المفصل حول المفصل الاصطناعي، خاصة في العدوى المزمنة، العدوى المتكررة، العدوى التي تسببها بكتيريا مقاومة، أو العدوى التي تتسبب في تدمير كبير للأنسجة.
-
الإجراء:
يتكون من مرحلتين جراحيتين منفصلتين بفاصل زمني بينهما:
- المرحلة الأولى (الإزالة والتنضير): يتم إزالة جميع مكونات المفصل الاصطناعي المصاب، وتنضير شامل لجميع الأنسجة المصابة أو الميتة. ثم يتم وضع فاصل مؤقت (spacer) مصنوع من الإسمنت العظمي المحمل بتركيزات عالية من المضادات الحيوية. يتبع ذلك فترة علاج بالمضادات الحيوية الجهازية (عن طريق الوريد ثم عن طريق الفم).
- المرحلة الثانية (إعادة الزرع): بعد عدة أسابيع أو أشهر (عادة 6-12 أسبوعًا) والتأكد من القضاء على العدوى (بناءً على الفحوصات المخبرية والسريرية)، يتم إزالة الفاصل المؤقت وإعادة زرع مفصل اصطناعي جديد.
- المزايا: يُوفر هذا النهج أعلى معدلات النجاح في استئصال العدوى بشكل كامل، حيث يسمح للمضادات الحيوية بالعمل بفعالية أكبر في غياب المفصل الاصطناعي، ويوفر للجراحين فرصة للتأكد من خلو المفصل من العدوى قبل زرع المفصل الجديد.
- القيود: يتطلب عمليتين جراحيتين، مما يزيد من فترة التعافي، التكاليف، ومخاطر الجراحة.
د. استئصال المفصل (Resection Arthroplasty / Girdlestone Arthroplasty)
- متى يُستخدم؟ في حالات العدوى الشديدة التي لا يمكن السيطرة عليها، أو في المرضى الضعفاء جدًا الذين لا يمكنهم تحمل عملية استبدال مفصل أخرى، أو كحل مؤقت في انتظار علاج آخر.
- الإجراء: يتم إزالة المفصل الاصطناعي بالكامل دون زرع أي مفصل جديد. يتم ترك العظم مكشوفًا مع الأنسجة الرخوة.
- القيود: يؤدي إلى قصر الطرف المصاب وضعف كبير في القدرة على المشي، وغالباً ما يتطلب استخدام عكازات أو كرسي متحرك.
ه. بتر الطرف (Amputation)
- متى يُستخدم؟ في حالات نادرة جدًا وخطيرة حيث تكون العدوى شديدة جدًا ومهددة للحياة، ولا يمكن السيطرة عليها بأي من الخيارات الأخرى، مما يهدد حياة المريض بالانتشار الجهازي للعدوى.
| خيار العلاج | المزايا | العيوب | معدل النجاح في استئصال العدوى | متى يُفضل؟ |
|---|---|---|---|---|
| المضادات الحيوية وحدها | غير جراحي، تجنب مخاطر الجراحة | معدلات نجاح منخفضة جداً، خطر تكون الأغشية الحيوية المقاومة | < 10-20% | حالات نادرة جداً، مرضى لا يتحملون الجراحة، العدوى السطحية للغاية |
| التنضير مع الإبقاء (DAIR) | عملية واحدة، فترة تعافي أقصر، الحفاظ على المفصل الاصطناعي | معدلات فشل أعلى في العدوى المزمنة، خطر تكرار العدوى | 30-60% | عدوى حادة (أقل من 3-4 أسابيع بعد الجراحة)، مفصل مستقر، بدون تخلخل |
| الاستبدال في مرحلة واحدة | عملية واحدة، تعافي أسرع من المرحلتين | يتطلب اختياراً دقيقاً للمريض ونوع العدوى، معدلات فشل أعلى من المرحلتين | 60-80% | عدوى مزمنة محددة، بكتيريا حساسة للمضادات الحيوية، أنسجة رخوة جيدة |
| الاستبدال في مرحلتين (المعيار الذهبي) | أعلى معدلات النجاح في استئصال العدوى، مرونة في اختيار المضادات الحيوية | عمليتان جراحيتان، فترة تعافي أطول، تكاليف أعلى، مخاطر جراحية مضاعفة | 85-95% | معظم حالات العدوى المزمنة، العدوى المتكررة، البكتيريا المقاومة، تدمير الأنسجة |
| استئصال المفصل (Girdlestone) | حل نهائي للعدوى، تجنب عمليات متعددة | إعاقة وظيفية كبيرة (قصر الطرف، ضعف المشي)، يتطلب دعمًا للمشي | 90-100% | عدوى شديدة وغير مسيطر عليها، مرضى ضعفاء جداً، حالات إنقاذ للحياة |
| بتر الطرف | إنقاذ حياة المريض من عدوى قاتلة | فقدان كامل للطرف، تأثير نفسي ووظيفي مدمر | 100% | عدوى مهددة للحياة لا تستجيب لأي علاج آخر |
يتخذ الأستاذ الدكتور محمد هطيف قرارات العلاج بالتشاور الوثيق مع المريض وعائلته، بعد تقييم دقيق للحالة الفردية، معتمدًا على خبرته الواسعة والبروتوكولات الدولية المعترف بها لضمان أفضل فرصة للتعافي الكامل.
النهج ذو المرحلتين: المعيار الذهبي لعلاج عدوى مفصل الورك الاصطناعي (PJI)
كما ذكرنا سابقًا، يُمثل النهج ذو المرحلتين "المعيار الذهبي" والأكثر شيوعًا في علاج معظم حالات عدوى المفصل حول المفصل الاصطناعي (PJI) للورك، وخاصة في الحالات المزمنة أو المعقدة. يهدف هذا النهج إلى استئصال العدوى بشكل كامل قبل إعادة زرع مفصل اصطناعي جديد، مما يوفر أعلى معدلات النجاح على المدى الطويل. يشرف الأستاذ الدكتور محمد هطيف ، بخبرته الممتدة لأكثر من 20 عامًا، على تطبيق هذا النهج بدقة متناهية، مستخدمًا أحدث التقنيات لضمان أفضل النتائج.
المرحلة الأولى: الإزالة الشاملة للمفصل الاصطناعي والتنضير وزرع الفاصل المؤقت المحمل بالمضادات الحيوية
تُعد هذه المرحلة هي الأكثر أهمية في استئصال العدوى، وتتطلب مهارة جراحية عالية وعناية فائقة.
1. التحضير قبل الجراحة:
قبل البدء بالجراحة، يقوم الدكتور هطيف بإجراء تقييم شامل للمريض، يشمل:
*
مراجعة دقيقة للفحوصات المخبرية:
للتأكد من نوع البكتيريا المسببة للعدوى (إذا أمكن) وحساسيتها للمضادات الحيوية.
*
التخطيط للمضادات الحيوية:
يتم تحديد بروتوكول المضادات الحيوية المناسب الذي سيُستخدم أثناء الجراحة وبعدها.
*
التصوير الطبي:
لتقييم مدى تضرر العظم والأنسجة الرخوة.
*
التثقيف والتوعية للمريض:
شرح مفصل للإجراء، المخاطر، والفوائد المتوقعة.
2. الإجراء الجراحي للمرحلة الأولى:
تتم العملية تحت التخدير العام وتستغرق عدة ساعات:
*
الشق الجراحي:
يتم استخدام شق جراحي غالباً ما يكون مماثلاً للشق الأصلي، وقد يتطلب توسيعه للوصول الكامل إلى المفصل المصاب.
*
إزالة المفصل الاصطناعي المصاب:
يقوم الدكتور هطيف بإزالة جميع مكونات المفصل الاصطناعي القديم (الجزء الفخذي، الجزء الحقي، بطانة البولي إيثيلين) بعناية فائقة، مع الحفاظ على أكبر قدر ممكن من العظم السليم.
*
التنضير الشامل (Debridement):
هذه هي الخطوة الحاسمة. يتم إزالة جميع الأنسجة المصابة أو الميتة، بما في ذلك الأنسجة المحيطة بالمفصل، والمحفظة المفصلية، وأي نسيج ندبي أو قيح. يتم غسل المنطقة بكميات كبيرة من محلول ملحي ومضادات حيوية. تُرسل عينات متعددة من الأنسجة إلى المختبر للزراعة وتأكيد استئصال العدوى.
*
زرع الفاصل المؤقت (Antibiotic-loaded Cement Spacer):
بعد التنضير الشامل، يتم وضع فاصل مؤقت مصنوع من الإسمنت العظمي الطبي الخاص والمُحمل بتركيزات عالية من المضادات الحيوية. هذا الفاصل يخدم عدة أغراض:
*
إطلاق المضادات الحيوية:
يطلق المضادات الحيوية مباشرة في منطقة العدوى، بتركيزات أعلى بكثير مما يمكن تحقيقه عن طريق العلاج الجهازي، ويساعد على استئصال البكتيريا المتبقية.
*
الحفاظ على المساحة:
يمنع تقلص الأنسجة وتكوين الندوب، مما يسهل عملية إعادة الزرع في المرحلة الثانية.
*
الحفاظ على وظيفة محدودة:
يسمح ببعض الحركة للمفصل، مما يقلل من التيبس ويساعد في الراحة.
*
أنواع الفواصل:
هناك فواصل ثابتة (static) لا تسمح بالحركة، وفواصل متحركة (articulating) تسمح بحركة محدودة. يختار الدكتور هطيف النوع الأنسب بناءً على حالة المريض.
*
إغلاق الجرح:
بعد وضع الفاصل، يتم إغلاق الجرح بعناية.
3. الرعاية بعد المرحلة الأولى:
- المضادات الحيوية الجهازية: يتلقى المريض مضادات حيوية عن طريق الوريد، ثم عن طريق الفم، لفترة تتراوح عادة بين 6-12 أسبوعًا، حسب نوع العدوى واستجابة المريض.
- المتابعة السريرية والمخبرية: يتم مراقبة المريض عن كثب، مع إجراء فحوصات دورية لـ ESR و CRP للتأكد من تراجع علامات الالتهاب.
- إدارة الألم والعلاج الطبيعي: يبدأ العلاج الطبيعي المبكر للحفاظ على نطاق الحركة وتقوية العضلات المحيطة، مع إدارة الألم بفعالية.
الفترة الفاصلة بين المرحلتين
تُعد الفترة بين المرحلتين حاسمة لنجاح العلاج. تتراوح هذه الفترة عادة بين 6 إلى 12 أسبوعًا، وقد تمتد أحيانًا. خلال هذه الفترة، يتم التركيز على:
*
القضاء على العدوى:
تتولى المضادات الحيوية (المطلقة من الفاصل والمنقولة عبر الدم) مهمة القضاء على أي بقايا بكتيرية.
*
مراقبة المؤشرات الحيوية:
يتم إجراء فحوصات دم دورية (ESR, CRP) للتأكد من عودة مستوياتها إلى المعدل الطبيعي أو قريب منه، مما يشير إلى خلو المفصل من العدوى.
*
تحسين الحالة العامة للمريض:
يتم التأكد من أن المريض في حالة صحية جيدة تسمح له بالخضوع للمرحلة الثانية من الجراحة.
المرحلة الثانية: إعادة زرع المفصل الاصطناعي الجديد
بعد التأكد من استئصال العدوى بشكل كامل، يشرع الأستاذ الدكتور محمد هطيف في المرحلة الثانية، وهي إعادة زرع المفصل الاصطناعي الجديد.
1. التحضير قبل الجراحة:
- تأكيد خلو المفصل من العدوى: يتم التأكد من أن جميع المؤشرات السريرية والمخبرية تشير إلى استئصال العدوى. في بعض الحالات، قد يتم إجراء شفط للسائل الزليلي مرة أخرى قبل الجراحة للتأكد.
- اختيار المفصل الجديد: يتم اختيار نوع وتصميم المفصل الاصطناعي الجديد بعناية، مع الأخذ في الاعتبار عمر المريض، مستوى نشاطه، وحالة العظم.
- التثقيف المسبق: إعادة شرح العملية وتوقعات ما بعد الجراحة للمريض.
2. الإجراء الجراحي للمرحلة الثانية:
- الشق الجراحي: يتم فتح الشق الجراحي السابق.
- إزالة الفاصل المؤقت: يتم إزالة الفاصل المؤقت المحمل بالمضادات الحيوية.
- تنضير إضافي (إذا لزم الأمر): يقوم الدكتور هطيف بإجراء تنضير إضافي للأنسجة لضمان إزالة أي بقايا التهابية أو ندبية. تُؤخذ عينات إضافية من الأنسجة للزراعة للتأكد من خلو المنطقة من العدوى.
- تحضير العظم: يتم تحضير عظام الفخذ والحوض لاستقبال المفصل الاصطناعي الجديد.
- زرع المفصل الاصطناعي الجديد: يتم زرع مكونات المفصل الاصطناعي الجديد (الجزء الحقي، الجزء الفخذي، الرأس والبطانة) بعناية فائقة لضمان الاستقرار والتوازن الأمثل.
- إغلاق الجرح: يتم إغلاق الجرح بطبقات، مع وضع مصارف جراحية (drains) إذا لزم الأمر.
3. الرعاية بعد المرحلة الثانية:
- المضادات الحيوية الوقائية: قد يتلقى المريض جرعات قصيرة من المضادات الحيوية الوقائية بعد الجراحة.
- إدارة الألم: يتم التحكم في الألم بفعالية للسماح بالبدء المبكر في العلاج الطبيعي.
- العلاج الطبيعي والتأهيل: يُعد هذا الجانب حيويًا لاستعادة وظيفة المفصل بالكامل. يبدأ برنامج تأهيلي مكثف تحت إشراف أخصائي العلاج الطبيعي، يركز على استعادة قوة العضلات، نطاق الحركة، والتوازن.
إن النهج ذو المرحلتين، بفضل دقته وشموليته، يمنح المرضى أفضل فرصة لاستعادة وظيفة المفصل والتخلص من العدوى بشكل دائم. يتطلب هذا النهج جراحًا ذا مهارة عالية وخبرة واسعة، وهو ما يجسده الأستاذ الدكتور محمد هطيف ، الذي يضع سلامة المريض ونجاح العلاج على رأس أولوياته.
دليل شامل لإعادة التأهيل بعد جراحة مفصل الورك الاصطناعي
إعادة التأهيل بعد جراحة استبدال مفصل الورك الاصطناعي، وخاصة بعد النهج ذي المرحلتين لعلاج العدوى، تُعد خطوة حاسمة لضمان الشفاء الكامل واستعادة الوظيفة المثلى للمفصل. يتطلب الأمر التزامًا من المريض وإشرافًا دقيقًا من فريق متعدد التخصصات يشمل الجراح، أخصائي العلاج الطبيعي، وأخصائي العلاج الوظيفي. يحرص الأستاذ الدكتور محمد هطيف على تزويد مرضاه بخطة تأهيل شاملة ومخصصة، تضمن أفضل النتائج الممكنة.
الأهداف الرئيسية لإعادة التأهيل:
- تقليل الألم والتورم: إدارة الألم بشكل فعال للسماح بالمشاركة في التمارين.
- استعادة نطاق الحركة: تحسين مرونة المفصل لتمكين الأنشطة اليومية.
- تقوية العضلات: بناء قوة العضلات المحيطة بالمفصل (الفخذ، الأرداف، الجذع) لدعم المفصل الجديد.
- تحسين التوازن والتنسيق: تقليل خطر السقوط والإصابة.
- استعادة القدرة على المشي: تدريب على المشي الصحيح، والتخلي التدريجي عن أدوات المساعدة (العكازات، المشاية).
- العودة إلى الأنشطة اليومية: مساعدة المريض على استئناف روتين حياته العادي تدريجيًا.
مراحل إعادة التأهيل:
1. المرحلة المبكرة (المستشفى – الأسابيع الأولى بعد الجراحة):
-
بعد الجراحة مباشرة:
- التحرك المبكر: يشجع الدكتور هطيف على النهوض من السرير والمشي لمسافات قصيرة بمساعدة أخصائي العلاج الطبيعي في نفس يوم الجراحة أو اليوم التالي.
- تمارين السرير: تمارين خفيفة للقدم والكاحل لتحسين الدورة الدموية ومنع تكون الجلطات.
- إدارة الألم: التحكم في الألم باستخدام الأدوية الموصوفة للسماح بالمشاركة في العلاج الطبيعي.
-
الخروج من المستشفى:
- يتلقى المريض تعليمات مفصلة حول كيفية العناية بالجرح، الأدوية، والتمارين المنزلية.
- يتم توجيه المريض حول استخدام أدوات المساعدة على المشي (المشاية أو العكازات) وكيفية التحرك بأمان.
2. المرحلة المتوسطة (الأسابيع 2-6):
- العلاج الطبيعي المنتظم: عادة ما يبدأ المريض جلسات علاج طبيعي منتظمة (قد تكون في المنزل أو في عيادة متخصصة).
-
تمارين التركيز:
- نطاق الحركة: تمارين لزيادة مرونة المفصل (ثني ومد الورك).
- تقوية العضلات: تمارين لتقوية عضلات الفخذ والأرداف (مثل رفع الساق المستقيمة، تمارين الجسر).
- المشي: تحسين نمط المشي، وتقليل الاعتماد على أدوات المساعدة تدريجيًا.
- تعديل الأنشطة اليومية: يتعلم المريض كيفية أداء الأنشطة اليومية مثل الجلوس، الوقوف، صعود السلالم، والاستحمام بأمان مع مراعاة الاحتياطات.
3. المرحلة المتأخرة (الأسابيع 6 وما بعدها):
-
العلاج الطبيعي المتقدم:
- زيادة شدة التمارين: تمارين تقوية أكثر تحديًا، تمارين التوازن المتقدمة (الوقوف على ساق واحدة).
- العودة إلى الأنشطة الوظيفية: التركيز على الأنشطة التي تتطلب مرونة وقوة أكبر، مثل المشي لمسافات أطول، أو التمارين المائية.
- التخلي عن أدوات المساعدة: معظم المرضى يكونون قادرين على المشي دون عكازات أو مشاية بحلول هذه المرحلة.
- العودة إلى العمل والأنشطة الترفيهية: يتم إرشاد المريض حول كيفية العودة التدريجية إلى العمل والأنشطة الترفيهية الخفيفة، مع تجنب الأنشطة عالية التأثير.
احتياطات مهمة بعد جراحة الورك:
من الضروري الالتزام بالاحتياطات التي يوجه بها الأستاذ الدكتور محمد هطيف وفريقه لتجنب خلع المفصل الاصطناعي أو إصابته:
- تجنب ثني الورك أكثر من 90 درجة: خاصة عند الجلوس أو التقاط الأشياء من الأرض.
- تجنب تقاطع الساقين: عدم ثني الساق المصابة فوق الساق الأخرى.
- تجنب تدوير الورك المفرط: خاصة تدوير القدم إلى الداخل أو الخارج بشكل مفرط.
- استخدام مقعد المرحاض المرتفع: لتقليل ثني الورك.
- تجنب النوم على الجانب المصاب: إلا بعد موافقة الجراح وفي وضعية معينة.
- القيادة: يُسمح بها عادة بعد 6-8 أسابيع، ولكن يجب استشارة الطبيب.
يؤكد الأستاذ الدكتور محمد هطيف دائمًا على أن النجاح طويل الأمد لجراحة استبدال مفصل الورك لا يعتمد فقط على مهارة الجراح، بل أيضًا على التزام المريض ببرنامج إعادة التأهيل. يوفر فريقه الطبي الدعم والتوجيه اللازمين طوال فترة التعافي، مما يضمن أن كل مريض يحقق أفضل تعافٍ ممكن ويعود إلى حياة نشطة ومُرضية.
قصص نجاح مع الأستاذ الدكتور محمد هطيف: أمل جديد وحياة بلا ألم
في عيادة الأستاذ الدكتور محمد هطيف ، تتجسد الأمانة الطبية الصارمة والخبرة العميقة في كل قصة نجاح. بفضل خبرته التي تتجاوز العشرين عامًا، واستخدامه لأحدث التقنيات مثل جراحات الميكروسكوب وتنظير المفاصل بتقنية 4K، يعيد الدكتور هطيف الأمل للمرضى الذين عانوا من آلام وإعاقات مزمنة. هذه بعض القصص الملهمة التي تعكس جودة الرعاية والنتائج الاستثنائية التي يقدمها الأستاذ الدكتور هطيف وفريقه.
قصة السيدة فاطمة: استعادة القدرة على المشي بعد معاناة طويلة مع العدوى
كانت السيدة فاطمة (62 عامًا) تعاني من آلام شديدة وعجز متزايد في مفصل الورك الأيمن بعد عامين من خضوعها لجراحة استبدال مفصل الورك في مستشفى آخر. تفاقم الألم ببطء، وبدأت تشعر بالحمى المتقطعة والتعب الشديد. بعد فترة وجيزة، ظهر ناسور يخرج منه سائل صديدي بالقرب من موقع الجراحة. تم تشخيص حالتها على أنها عدوى مزمنة في المفصل حول المفصل الاصطناعي (PJI).
بعد استشارتها للعديد من الأطباء دون جدوى، وصلت السيدة فاطمة إلى عيادة الأستاذ الدكتور محمد هطيف في صنعاء. بعد تقييم شامل، بما في ذلك الفحوصات المخبرية الدقيقة والتصوير المتقدم، أكد الدكتور هطيف التشخيص وقرر أن النهج ذو المرحلتين هو الأنسب لحالتها، وذلك لتحقيق أعلى فرصة لاستئصال العدوى بشكل كامل.
في المرحلة الأولى، أجرى الدكتور هطيف عملية جراحية لإزالة المفصل الاصطناعي المصاب، وقام بتنضير شامل للأنسجة المصابة. ثم قام بزرع فاصل مؤقت محمل بتركيزات عالية من المضادات الحيوية. قضت السيدة فاطمة عدة أسابيع تتلقى المضادات الحيوية الوريدية والفموية تحت إشراف دقيق من فريق الدكتور هطيف. خلال هذه الفترة، عادت مؤشرات الالتهاب (ESR و CRP) إلى طبيعتها تدريجيًا.
بعد 8 أسابيع، وعندما تأكد الدكتور هطيف من خلو المفصل من العدوى، خضعت السيدة فاطمة للمرحلة الثانية من الجراحة، حيث تمت إزالة الفاصل المؤقت وزرع مفصل ورك اصطناعي جديد بالكامل. كان التعافي بطيئًا ولكنه ثابت، وبفضل برنامج إعادة التأهيل المكثف الذي أشرف عليه فريق الدكتور هطيف، بدأت السيدة فاطمة تستعيد قوتها وقدرتها على المشي تدريجيًا.
"لقد غير الدكتور هطيف حياتي!" تقول السيدة فاطمة بابتسامة، "كنت أعتقد أنني سأظل أعاني من الألم والعدوى طوال حياتي. بفضل خبرته واهتمامه، أصبحت الآن أمشي دون عكازات، وأقوم بمعظم أنشطتي اليومية دون ألم. إنني ممتنة جدًا لله وللدكتور هطيف وفريقه الرائع."
قصة الأستاذ أحمد: عودة إلى نشاطه التدريسي بعد سنوات من الألم والتيبس
الأستاذ أحمد (55 عامًا)، وهو مدرس جامعي، عانى لسنوات من التهاب مفصل الورك الشديد، مما أثر على قدرته على الوقوف لساعات طويلة أمام طلابه أو المشي لمسافات قصيرة. كانت جودة حياته تتدهور بسرعة بسبب الألم المزمن والتيبس. قرر الأستاذ أحمد البحث عن أفضل الحلول المتاحة، ووصل إلى سمعة الأستاذ الدكتور محمد هطيف كأبرز جراح عظام في صنعاء، وخاصة في جراحات المفاصل الصناعية المتقدمة.
بعد استشارة تفصيلية، أوصى الدكتور هطيف بإجراء جراحة استبدال مفصل الورك الكلي. شرح الدكتور هطيف للأستاذ أحمد بدقة الإجراء، واستخدم أحدث التقنيات لضمان أفضل ملاءمة للمفصل الصناعي الجديد وتقليل مخاطر المضاعفات.
أجريت الجراحة بنجاح باهر. بفضل دقة الدكتور هطيف في الجراحة، والبرنامج التأهيلي الذي صُمم خصيصًا للأستاذ أحمد، بدأ يتعافى بسرعة ملحوظة. في غضون بضعة أسابيع، كان قادرًا على المشي باستخدام عكازين، وبعد ثلاثة أشهر، عاد إلى الجامعة، يقف بثقة أمام طلابه.
يقول الأستاذ أحمد: "التعامل مع الدكتور هطيف كان تجربة ممتازة من البداية إلى النهاية. خبرته الهائلة وشرحه الواضح، بالإضافة إلى الأمانة الطبية التي يتحلى بها، منحتني ثقة كبيرة. الآن، أستطيع أن أقول إنني أستمتع بحياتي مرة أخرى، وأمارس عملي وشغفي بالتدريس دون أي ألم. أنصح أي شخص يعاني من مشاكل في المفاصل بزيارة عيادته."
تُبرز هذه القصص التزام الأستاذ الدكتور محمد هطيف بتقديم رعاية صحية عالية الجودة، مدعومة بخبرته الطويلة واستخدامه للتقنيات الحديثة، ليعيد لمرضاه القدرة على عيش حياة طبيعية ونشطة، مؤكدًا بذلك مكانته كأحد أبرز جراحي العظام في المنطقة. يمكن التواصل مع فريقه الطبي عبر [email protected] للحصول على استشارات متعمقة.
الأسئلة الشائعة حول عدوى المفصل حول المفصل الاصطناعي (PJI) وعلاجها
يحرص الأستاذ الدكتور محمد هطيف وفريقه على توفير معلومات شاملة وواضحة لمرضاهم. إليك إجابات على بعض الأسئلة الأكثر شيوعًا المتعلقة بعدوى المفصل حول المفصل الاصطناعي (PJI) وخيارات علاجها.
1. ما هو معدل حدوث عدوى المفصل حول المفصل الاصطناعي (PJI)؟
على الرغم من التقدم في التقنيات الجراحية والتدابير الوقائية، لا تزال PJI تحدث بنسبة تتراوح بين 0.5% إلى 2% بعد جراحة استبدال مفصل الورك الأولية، وتزداد هذه النسبة في الجراحات المراجعة أو في المرضى الذين يعانون من عوامل خطر عالية. تُعد هذه النسبة منخفضة، لكن تأثير العدوى كبير جدًا على المريض.
2. هل يمكن أن تحدث العدوى بعد سنوات من الجراحة؟
نعم، يمكن أن تحدث العدوى في أي وقت بعد الجراحة. قد تكون حادة (خلال بضعة أسابيع) أو مزمنة (بعد أشهر أو سنوات). العدوى المتأخرة غالبًا ما تكون نتيجة لانتشار بكتيريا من مصدر بعيد في الجسم (مثل عدوى الأسنان أو المسالك البولية) عبر مجرى الدم إلى المفصل الاصطناعي.
3. ما هي أهمية العلاج بالمضادات الحيوية في النهج ذي المرحلتين؟
يُعد العلاج بالمضادات الحيوية جزءًا لا يتجزأ من النهج ذي المرحلتين. في المرحلة الأولى، تُستخدم المضادات الحيوية المدمجة في الفاصل المؤقت لتركيزات عالية في الموقع، بالإضافة إلى المضادات الحيوية الجهازية (الوريدية ثم الفموية) للقضاء على البكتيريا في الجسم. هذه التركيبة القوية تزيد بشكل كبير من فرص استئصال العدوى قبل إعادة زرع المفصل الجديد، وهو ما يميز هذا النهج.
4. هل يمكنني المشي على الفاصل المؤقت؟
في معظم الحالات، يُسمح للمريض بوضع وزن محدود على الطرف المصاب أثناء وجود الفاصل المؤقت، خاصة إذا كان الفاصل متحركًا (articulating spacer). يساعد هذا في الحفاظ على بعض الحركة ويقلل من تيبس المفصل. ومع ذلك، يجب دائمًا اتباع تعليمات الأستاذ الدكتور محمد هطيف وفريقه بدقة فيما يتعلق بتحميل الوزن والنشاط للحفاظ على سلامة الفاصل.
5. كم تستغرق فترة التعافي الكلية بعد النهج ذي المرحلتين؟
نظرًا لأنه يتضمن عمليتين جراحيتين وفترة علاج بالمضادات الحيوية، فإن فترة التعافي الكلية أطول مقارنة بجراحة استبدال المفصل الأولية. عادة ما تتراوح من 3 إلى 6 أشهر، وقد تمتد إلى سنة كاملة لاستعادة الوظيفة الكاملة. يعتمد ذلك على مدى شدة العدوى الأصلية، استجابة المريض للعلاج، ومدى التزامه ببرنامج إعادة التأهيل.
6. ما هي العلامات التي تدل على نجاح علاج العدوى قبل المرحلة الثانية؟
تتضمن العلامات الرئيسية لنجاح استئصال العدوى ما يلي:
* عودة مستويات مؤشرات الالتهاب في الدم (ESR و CRP) إلى المعدلات الطبيعية أو قريب منها.
* عدم وجود أي علامات سريرية للعدوى (مثل الحمى، الألم، التورم، أو خروج سوائل من الجرح).
* في بعض الحالات، قد يطلب الدكتور هطيف إجراء شفط إضافي للسائل الزليلي قبل المرحلة الثانية للتأكد من عدم وجود بكتيريا.
7. ما هي مخاطر تكرار العدوى بعد العلاج؟
على الرغم من أن النهج ذي المرحلتين يوفر أعلى معدلات النجاح، إلا أن هناك دائمًا خطرًا ضئيلًا لتكرار العدوى (حوالي 5-15%). يمكن تقليل هذا الخطر من خلال الالتزام الصارم ببروتوكول المضادات الحيوية، متابعة المريض الدقيقة، ومعالجة أي مصادر للعدوى في الجسم (مثل عدوى الأسنان أو المسالك البولية) على الفور.
8. كيف يساهم الأستاذ الدكتور محمد هطيف في تقليل مخاطر PJI؟
الأستاذ الدكتور محمد هطيف
يتبنى عدة استراتيجيات لتقليل مخاطر PJI:
*
التقييم الشامل قبل الجراحة:
تحديد وإدارة عوامل الخطر لدى المريض (مثل السكري، سوء التغذية).
*
التعقيم الصارم:
الالتزام بأعلى معايير التعقيم في غرفة العمليات.
*
التقنية الجراحية الدقيقة:
استخدام أساليب جراحية تقلل من إصابة الأنسجة وفقدان الدم.
*
المضادات الحيوية الوقائية:
إعطاء المضادات الحيوية قبل الجراحة مباشرة.
*
إدارة الجرح الجراحية:
العناية الدقيقة بالجرح بعد الجراحة.
*
الخبرة والتقنيات الحديثة:
الاستفادة من خبرته الطويلة والتقنيات المتقدمة مثل تنظير المفاصل 4K، لضمان دقة وفعالية الإجراءات.
9. هل يمكنني العودة إلى ممارسة الرياضة بعد التعافي الكامل؟
بعد التعافي الكامل وإعادة التأهيل، يمكن لمعظم المرضى العودة إلى ممارسة الأنشطة البدنية منخفضة التأثير مثل المشي، السباحة، وركوب الدراجات الثابتة. يفضل تجنب الأنشطة عالية التأثير مثل الجري أو الرياضات التي تتطلب قفزًا أو احتكاكًا قويًا، حيث يمكن أن تزيد من تآكل المفصل الاصطناعي أو خطر تخلخله. سيقدم الأستاذ الدكتور محمد هطيف إرشادات مخصصة بناءً على حالتك الفردية ونوع المفصل الذي تم زرعه.
لمزيد من الاستفسارات أو لتحديد موعد للاستشارة، يرجى التواصل مع فريق الأستاذ الدكتور محمد هطيف عبر البريد الإلكتروني: [email protected] .
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك