الفصال العظمي المتقدم: الحل الجذري بجراحة الورك الثنائي الفوري
الخلاصة الطبية
تعرف معنا على تفاصيل الفصال العظمي المتقدم: الحل الجذري بجراحة الورك الثنائي الفوري، هي إجراء جراحي معقد يستبدل فيه كلا مفصلي الورك المتضررين بالفصال العظمي المتقدم بمكونات صناعية. تهدف هذه الجراحة الحيوية إلى تخفيف الألم الشديد، استعادة وظيفة المفصل الطبيعية، وتحسين القدرة على الحركة للمرضى، مع الاستفادة من فترة تعافٍ واحدة لعمليتين. يُعد حلًا جذريًا لتحسين جودة الحياة.
الفصال العظمي المتقدم: نظرة شاملة وخيارات العلاج الحديثة
الفصال العظمي المتقدم (Advanced Osteoarthritis)، المعروف أيضًا باسم خشونة المفاصل الشديدة، هو حالة مزمنة ومنهكة تتسم بتدهور حاد في الغضروف المفصلي. هذا النسيج المرن الذي يغطي نهايات العظام داخل المفصل يلعب دورًا حيويًا في تسهيل الحركة وتقليل الاحتكاك. مع تقدم الفصال العظمي، يتآكل الغضروف تدريجيًا، مما يؤدي إلى احتكاك العظام ببعضها البعض مباشرة. هذه العملية المؤلمة تسبب ألمًا شديدًا، وتيبسًا، وتحدًا كبيرًا في نطاق الحركة، وتصل في الحالات المتأخرة إلى إعاقة وظيفية شديدة تؤثر على نوعية حياة المريض بشكل جذري.
في المراحل المتقدمة، قد يصل التدهور إلى ما يُعرف بـ "تلاشي تام للحيز المفصلي" (complete obliteration of the joint space)، حيث يختفي الفراغ الطبيعي بين العظام تمامًا، مما يزيد من شدة الألم ويجعل الحركة شبه مستحيلة. غالبًا ما يصيب الفصال العظمي المتقدم المفاصل التي تحمل الوزن مثل الوركين والركبتين، ولكنه يمكن أن يؤثر على أي مفصل في الجسم. قد يتطور الفصال العظمي بشكل أحادي الجانب (يصيب مفصلاً واحدًا) أو ثنائي الجانب (يصيب كلا المفصلين في نفس الموقع، مثل كلا الوركين)، وهو ما يتطلب في كثير من الأحيان حلولاً جراحية جذرية ومتطورة.
تشخيص الفصال العظمي المتقدم وتحدياته
يعتمد تشخيص الفصال العظمي المتقدم على تقييم شامل يتضمن الأعراض التي يعاني منها المريض، والفحص البدني الدقيق، والتصوير الإشعاعي. تعد الأشعة السينية (X-rays) أداة تشخيصية أساسية للكشف عن العلامات المميزة للفصال العظمي، مثل تضيق الحيز المفصلي، وتكوّن النتوءات العظمية (osteophytes)، وتصلب العظم تحت الغضروف (subchondral sclerosis)، وتغيرات في كثافة العظام. في الحالات المتقدمة جدًا، تظهر الأشعة السينية بوضوح تلاشيًا تامًا للحيز المفصلي، مما يؤكد التشخيص وشدة الحالة.
قد يرى الأستاذ الدكتور محمد هطيف، جراح العظام والعمود الفقري والمفاصل والكتف الأول في صنعاء واليمن، ضرورة إجراء فحوصات تصويرية إضافية مثل التصوير بالرنين المغناطيسي (MRI) لتقييم الأنسجة الرخوة المحيطة بالمفصل، مثل الأربطة والأوتار، والكشف عن أي تلف إضافي قد يؤثر على الخطة العلاجية. في بعض الحالات، قد تكون هناك حاجة لتحاليل الدم لاستبعاد أسباب أخرى لالتهاب المفاصل، مثل التهاب المفاصل الروماتويدي. التحدي الأكبر يكمن في كيفية استعادة الوظيفة وتقليل الألم للمرضى الذين وصلوا إلى هذه المرحلة المتقدمة.
تشريح مفصل الورك ووظيفته: فهم أساس المشكلة
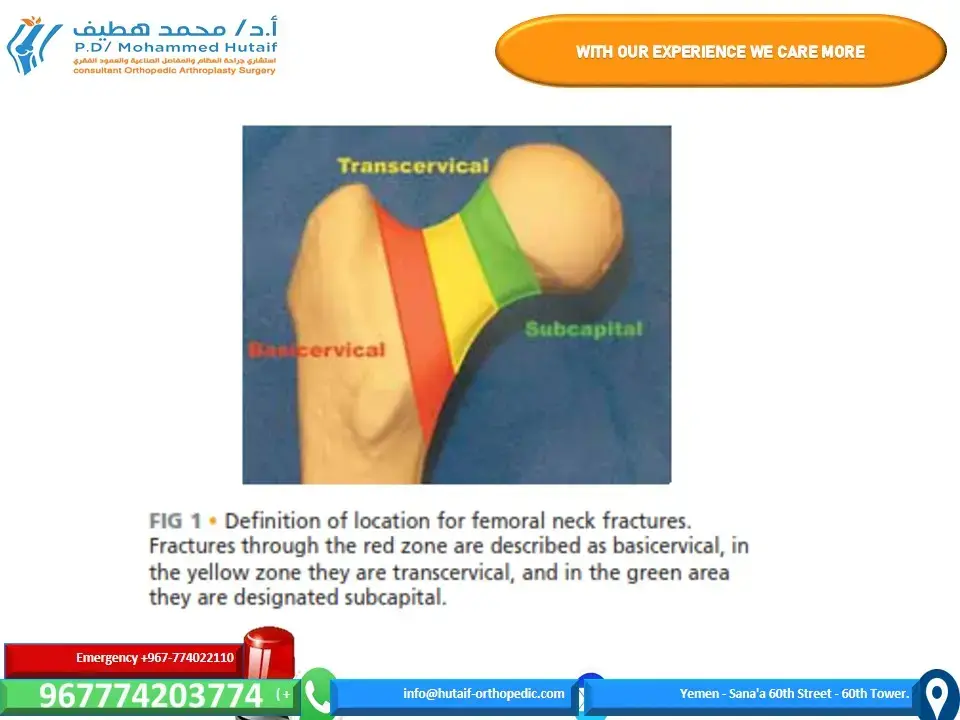
لفهم الفصال العظمي المتقدم في مفصل الورك، يجب أولاً استعراض التشريح الأساسي لهذا المفصل المحوري. مفصل الورك هو مفصل كروي حقي (ball-and-socket joint) يربط عظم الفخذ (thigh bone) بالحوض (pelvis). يتكون من جزأين رئيسيين:
*
رأس عظم الفخذ (Femoral Head):
هو الجزء العلوي الكروي لعظم الفخذ.
*
الحق (Acetabulum):
هو تجويف كأسي الشكل في عظم الحوض يستقبل رأس عظم الفخذ.
كلا السطحين العظميين (رأس الفخذ والحق) مغطيان بطبقة ناعمة ومرنة من الغضروف المفصلي (Articular Cartilage) . هذا الغضروف يعمل كوسادة لامتصاص الصدمات ويقلل الاحتكاك بين العظام، مما يسمح بحركة سلسة وغير مؤلمة. يحيط بالمفصل كبسولة مفصلية قوية، وتدعمه مجموعة من الأربطة القوية والعضلات المحيطة، التي توفر الثبات وتسمح بمجموعة واسعة من الحركات (مثل الثني، البسط، الدوران، والتبعيد).
في حالة الفصال العظمي، يبدأ الغضروف المفصلي في التآكل والتلف تدريجياً. مع تقدم الحالة، يصبح الغضروف أرق، يتشقق، ويفقد قدرته على امتصاص الصدمات. في المراحل المتقدمة، يتآكل الغضروف بالكامل، وتصبح العظام مكشوفة وتتلامس مباشرة، مما يؤدي إلى:
*
ألم شديد:
بسبب احتكاك العظام ونهايات الأعصاب.
*
التهاب:
رد فعل طبيعي لتلف الأنسجة.
*
تكون نتوءات عظمية (Osteophytes):
محاولات الجسم لإصلاح التلف، لكنها تزيد من التيبس.
*
تصلب وتيبس المفصل:
خاصة بعد فترات الراحة.
*
فقدان نطاق الحركة:
يصبح تحريك المفصل مؤلمًا وصعبًا.
*
ضمور العضلات المحيطة:
نتيجة لقلة الاستخدام والألم.
*
قصر في الساق المصابة:
في الحالات الشديدة، قد يؤدي تآكل الغضروف والعظم إلى قصر ملحوظ.
إن فهم هذه التغيرات التشريحية المرضية هو مفتاح تقدير الحاجة إلى حلول جذرية مثل جراحة تبديل مفصل الورك، خصوصًا عند فشل العلاجات التحفظية.
أسباب وعوامل خطر الفصال العظمي المتقدم في الورك
الفصال العظمي هو مرض متعدد العوامل، حيث تتفاعل عدة عوامل لزيادة خطر الإصابة به وتطوره. في مفصل الورك، تشمل الأسباب وعوامل الخطر الرئيسية ما يلي:
- العمر المتقدم: هذا هو عامل الخطر الأكثر شيوعًا. مع التقدم في العمر، تقل قدرة الغضروف على الإصلاح الذاتي، ويزداد تراكم التلف الناتج عن الاستخدام اليومي.
- الاستعداد الوراثي: تلعب الوراثة دورًا مهمًا. إذا كان أفراد عائلتك يعانون من الفصال العظمي، فقد تكون أكثر عرضة للإصابة به.
- السمنة وزيادة الوزن: تؤدي زيادة الوزن إلى تحميل ضغط إضافي كبير على مفاصل تحمل الوزن، مثل الوركين، مما يسرع من تآكل الغضروف.
- الإصابات السابقة للمفصل: أي إصابة في مفصل الورك، مثل الكسور، الخلع، أو إصابات الغضروف، يمكن أن تزيد بشكل كبير من خطر الإصابة بالفصال العظمي لاحقًا في الحياة، حتى بعد سنوات من التعافي من الإصابة الأولية.
- التشوهات الخلقية أو التنموية للمفصل: حالات مثل خلل التنسج الوركي (Hip Dysplasia) حيث يكون الحق أو رأس الفخذ مشوهًا أو غير متوافق بشكل صحيح، يمكن أن تؤدي إلى توزيع غير متساوٍ للضغط وتآكل مبكر للغضروف. مرض بيرثس (Perthes disease) أو انزلاق المشاش الفخذي (Slipped Capital Femoral Epiphysis) في مرحلة الطفولة يمكن أن يؤدي أيضًا إلى الفصال العظمي المبكر.
- الإجهاد المتكرر للمفصل: الأنشطة الرياضية عالية التأثير أو المهن التي تتطلب رفع أحمال ثقيلة أو حركات متكررة للورك يمكن أن تزيد من خطر التآكل.
-
أمراض أخرى:
- النخر اللاوعائي (Avascular Necrosis - AVN): حالة تموت فيها أنسجة العظام بسبب نقص إمدادات الدم، مما يؤدي إلى انهيار رأس الفخذ وتلف الغضروف.
- التهاب المفاصل الالتهابي: مثل التهاب المفاصل الروماتويدي أو التهاب الفقار اللاصق، يمكن أن يسبب تلفًا ثانويًا للغضروف ويؤدي إلى الفصال العظمي.
- اضطرابات التمثيل الغذائي: مثل داء ترسب الأصبغة الدموية (Hemochromatosis) أو داء ويلسون (Wilson's disease).
- الجنس: النساء أكثر عرضة للإصابة بالفصال العظمي بعد سن اليأس، ربما بسبب التغيرات الهرمونية.
إن إدارة هذه العوامل والتعرف عليها مبكرًا يمكن أن يؤخر تطور المرض، ولكن في حالات الفصال العظمي المتقدم، غالبًا ما تكون التدخلات الجراحية هي الخيار الأكثر فعالية لاستعادة وظيفة المفصل.
الأعراض والعلامات المميزة للفصال العظمي المتقدم في الورك
تتطور أعراض الفصال العظمي المتقدم في الورك تدريجياً وتزداد شدة مع مرور الوقت، مما يؤثر بشكل كبير على الأنشطة اليومية ونوعية حياة المريض. تشمل الأعراض والعلامات الرئيسية:
-
الألم (Pain):
- السمة الأبرز: يبدأ عادةً كألم خفيف يزداد مع النشاط ويتحسن مع الراحة.
- في المراحل المتقدمة: يصبح الألم مستمرًا وشديدًا، ولا يخف بالراحة، وقد يوقظ المريض من النوم.
- موقعه: يتركز عادة في الفخذ، الأربية (منطقة العانة)، الأرداف، وقد يمتد إلى الركبة أو أسفل الساق.
- الألم عند بدء الحركة: يشتد الألم غالبًا عند البدء في الحركة بعد فترة راحة (ألم البدء).
-
التيبس (Stiffness):
- يصعب تحريك المفصل، خاصة في الصباح أو بعد فترات طويلة من الجلوس أو عدم النشاط.
- يستغرق التيبس الصباحي في الحالات المتقدمة أكثر من 30 دقيقة ليتحسن.
-
محدودية نطاق الحركة (Limited Range of Motion):
- يصبح من الصعب على المريض ثني الورك، أو تدويره، أو تبعيده عن الجسم (مثل صعوبة ارتداء الجوارب أو الأحذية).
- قد يؤثر على المشي، ويجعل صعود الدرج والنهوض من وضعية الجلوس أمرًا مؤلمًا وشاقًا.
-
صوت طقطقة أو احتكاك (Grinding Sensation / Crepitus):
- قد يسمع المريض أو يشعر بصوت فرقعة أو احتكاك عند تحريك المفصل نتيجة لاحتكاك العظام ببعضها البعض بعد تآكل الغضروف.
-
العرج (Limping):
- لتقليل الألم، قد يغير المريض طريقة مشيه، مما يؤدي إلى العرج.
- قد يحدث العرج بسبب قصر الساق المصابة في الحالات المتقدمة نتيجة لتآكل الغضروف والعظم.
-
ضعف العضلات (Muscle Weakness) وضمورها:
- العضلات المحيطة بالورك قد تضعف وتضمر بسبب الألم وقلة استخدام المفصل.
-
تغير شكل المفصل:
- في بعض الحالات، قد يظهر تورم حول المفصل، أو قد تتغير محاذاة الطرف السفلي بشكل ملحوظ.
-
تأثير على نوعية الحياة:
- عدم القدرة على ممارسة الأنشطة اليومية، العمل، أو الهوايات.
- قد يؤدي إلى العزلة الاجتماعية، الاكتئاب، والقلق.
عندما تصل هذه الأعراض إلى درجة لا يمكن تحملها، وتصبح العلاجات التحفظية غير فعالة، فإن الأستاذ الدكتور محمد هطيف يقدم استشارة شاملة لتقييم مدى ملاءمة التدخل الجراحي كحل جذري لاستعادة جودة الحياة.
تطور الفصال العظمي ومراحله: من البداية حتى التلاشي التام
يتطور الفصال العظمي على مراحل تدريجية، تبدأ بتلف طفيف في الغضروف وتنتهي بتآكل شامل للمفصل. يتم تصنيف شدة الفصال العظمي غالبًا باستخدام نظام كيلغرن-لورنس (Kellgren-Lawrence grading system) الذي يعتمد على صور الأشعة السينية:
-
المرحلة 0: لا يوجد فصال عظمي (No OA):
- لا توجد علامات شعاعية لتلف الغضروف أو العظم.
-
المرحلة 1: فصال عظمي مشتبه به (Doubtful OA):
- قد يكون هناك تضيق طفيف في الحيز المفصلي أو وجود نتوءات عظمية صغيرة جدًا غير واضحة. الأعراض غالبًا ما تكون خفيفة أو غائبة.
-
المرحلة 2: فصال عظمي خفيف (Mild OA):
- تضيق حيز مفصلي واضح ولكنه بسيط، مع وجود نتوءات عظمية واضحة. قد يبدأ المريض بالشعور بألم وتيبس بعد النشاط.
-
المرحلة 3: فصال عظمي متوسط (Moderate OA):
- تضيق حيز مفصلي متوسط وواضح، وتعدد في النتوءات العظمية، وتصلب تحت الغضروف (sclerosis)، وربما تشوهات طفيفة في محيط العظم. يعاني المريض من ألم مزمن، تيبس ملحوظ، وصعوبة في بعض الأنشطة.
-
المرحلة 4: فصال عظمي شديد/متقدم (Severe/Advanced OA):
- تضيق حيز مفصلي شديد أو تلاشي تام للحيز المفصلي (complete obliteration of the joint space)، مع وجود نتوءات عظمية كبيرة، وتصلب شديد تحت الغضروف، وربما تكيسات تحت الغضروف (subchondral cysts)، وتشوه كبير في شكل المفصل. في هذه المرحلة، يكون الألم مستمرًا، والحركة محدودة للغاية، وتكون نوعية الحياة متأثرة بشكل كبير. غالبًا ما يصبح التدخل الجراحي ضروريًا.
في المراحل المتقدمة (المرحلة 4)، يكون الغضروف قد تآكل بشكل شبه كامل، وتتلامس العظام مباشرة، مما يؤدي إلى احتكاك مؤلم وتلف في السطح العظمي نفسه. هذه هي المرحلة التي يصبح فيها الألم شديدًا ومستمرًا، وتفشل العلاجات التحفظية في توفير الراحة الكافية، ويكون الحل الجراحي، مثل تبديل مفصل الورك الكلي، هو الخيار الأكثر فعالية لاستعادة الوظيفة وتخفيف الألم.
التشخيص الدقيق والفحوصات في مركز الأستاذ الدكتور محمد هطيف
الوصول إلى تشخيص دقيق هو الخطوة الأولى نحو وضع خطة علاج فعالة. في مركز الأستاذ الدكتور محمد هطيف، يتم اتباع بروتوكول شامل للتشخيص لضمان فهم كامل لحالة المريض وتحديد أفضل مسار علاجي. يشمل ذلك:
-
التاريخ المرضي المفصل (Detailed Medical History):
- يتم جمع معلومات دقيقة حول الأعراض (متى بدأت، شدتها، العوامل التي تزيدها أو تخففها)، التاريخ الصحي السابق للمريض (إصابات، أمراض مزمنة، أدوية)، التاريخ العائلي للإصابة بالفصال العظمي، ونمط حياة المريض.
- يولي الأستاذ الدكتور محمد هطيف اهتمامًا خاصًا لتأثير الأعراض على الأنشطة اليومية ونوعية الحياة.
-
الفحص البدني الشامل (Comprehensive Physical Examination):
- يقوم الدكتور محمد هطيف بتقييم المشية (العرج)، نطاق حركة مفصل الورك (سواء بشكل سلبي أو نشط)، وجود أي تورم أو تشوه، تحديد مواقع الألم، وتقييم قوة العضلات المحيطة بالورك.
- يتم البحث عن علامات مثل التيبس، الطقطقة، أو الألم عند لمس مناطق معينة.
-
الفحوصات التصويرية (Imaging Studies):
- الأشعة السينية (X-rays): هي الخطوة الأولى والأساسية. توفر صورًا واضحة للعظام وتساعد في تقييم مدى تضيق الحيز المفصلي، ووجود النتوءات العظمية، والتصلب تحت الغضروف، وتحديد مرحلة الفصال العظمي. في الحالات المتقدمة، تظهر الأشعة السينية تلاشيًا تامًا للحيز المفصلي.
- التصوير بالرنين المغناطيسي (MRI): قد يطلب الأستاذ الدكتور محمد هطيف التصوير بالرنين المغناطيسي لتقييم الأنسجة الرخوة (الغضروف، الأربطة، الأوتار، العضلات) بشكل أكثر تفصيلاً، وللكشف عن أي تلف إضافي أو أمراض أخرى مثل النخر اللاوعائي، أو لتحديد مدى التلف الغضروفي قبل الجراحة.
- الفحص بالموجات فوق الصوتية (Ultrasound): يمكن استخدامه لتقييم السوائل حول المفصل أو لتوجيه حقن المفصل بدقة.
-
الفحوصات المخبرية (Laboratory Tests):
- عادة ما تكون تحاليل الدم ليست ضرورية لتشخيص الفصال العظمي الأساسي، ولكن قد يطلبها الأستاذ الدكتور محمد هطيف لاستبعاد أنواع أخرى من التهاب المفاصل (مثل التهاب المفاصل الروماتويدي أو النقرس) التي قد تتطلب علاجًا مختلفًا، أو كجزء من التقييم العام قبل الجراحة.
من خلال هذا النهج الشامل، يضمن الأستاذ الدكتور محمد هطيف تشخيصًا دقيقًا يعكس الصورة الحقيقية لحالة المريض، مما يسمح له بتقديم خطة علاجية مخصصة وفعالة تستند إلى أحدث المعارف والتقنيات الطبية.
الخيارات العلاجية للفصال العظمي المتقدم: من التحفظي إلى الجراحي
عند التعامل مع الفصال العظمي المتقدم في الورك، تهدف الخيارات العلاجية إلى تخفيف الألم، وتحسين الوظيفة، وتحسين نوعية حياة المريض. تتراوح هذه الخيارات من التدابير التحفظية (غير الجراحية) إلى التدخلات الجراحية الجذرية.
1. العلاجات التحفظية (غير الجراحية): متى تكون فعالة؟
في المراحل الأولى من الفصال العظمي أو لبعض المرضى الذين لا يمكنهم الخضوع للجراحة، يمكن أن تساعد العلاجات التحفظية في إدارة الأعراض. ومع ذلك، في حالات الفصال العظمي المتقدم (المرحلة 4)، غالبًا ما تكون هذه العلاجات غير كافية أو توفر راحة مؤقتة فقط.
-
تعديل نمط الحياة (Lifestyle Modifications):
- فقدان الوزن: تقليل الضغط على مفاصل الورك.
- التمارين الرياضية منخفضة التأثير: مثل السباحة، ركوب الدراجات، أو المشي الخفيف لتقوية العضلات المحيطة وتحسين المرونة دون إجهاد المفصل.
- الراحة: تجنب الأنشطة التي تزيد الألم.
-
العلاج الطبيعي والتأهيل (Physical Therapy and Rehabilitation):
- تمارين لتقوية العضلات المحيطة بالورك، وتحسين نطاق الحركة، والمرونة.
- استخدام أجهزة المساعدة على المشي مثل العكازات أو المشايات لتقليل الضغط على المفصل المصاب.
-
الأدوية (Medications):
- مسكنات الألم المتاحة دون وصفة طبية: مثل الباراسيتامول (Acetaminophen) للألم الخفيف إلى المتوسط.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين لتقليل الألم والالتهاب. يجب استخدامها بحذر بسبب الآثار الجانبية المحتملة على الجهاز الهضمي والقلب والكلى.
- مضادات الاكتئاب أو الأدوية المضادة للاختلاج: قد توصف أحيانًا للألم العصبي المزمن المرتبط بالفصال العظمي.
-
الحقن داخل المفصل (Intra-articular Injections):
- حقن الكورتيكوستيرويدات: يمكن أن توفر راحة سريعة وقصيرة الأمد من الألم والالتهاب.
- حقن حمض الهيالورونيك (Viscosupplementation): يعتقد أنها تحسن تزييت المفصل وامتصاص الصدمات، ولكن فعاليتها محل نقاش، خاصة في المراحل المتقدمة.
- حقن البلازما الغنية بالصفائح الدموية (PRP) أو الخلايا الجذعية (Stem Cells): لا تزال قيد البحث، وفعاليتها في الفصال العظمي المتقدم غير مثبتة بشكل قاطع وتحتاج إلى المزيد من الدراسات.
2. التدخلات الجراحية: متى يكون الحل الجذري ضرورة؟
عندما تفشل العلاجات التحفظية في تخفيف الألم وتحسين الوظيفة، وعندما يؤثر الفصال العظمي المتقدم بشكل كبير على نوعية حياة المريض، يصبح التدخل الجراحي هو الحل الأمثل والضروري. هناك عدة أنواع من الجراحات، لكن جراحة تبديل مفصل الورك الكلي (Total Hip Arthroplasty - THA) هي الأكثر شيوعًا وفعالية للفصال العظمي المتقدم.
- قطع العظم (Osteotomy): يتم تغيير محاذاة العظم لتحويل الضغط بعيدًا عن الجزء التالف من المفصل. نادرًا ما تستخدم للورك وفي حالات محددة جدًا.
- استبدال سطح المفصل (Hip Resurfacing): يتم تغطية رأس الفخذ والحق بأغطية معدنية بدلاً من استبدال المفصل بالكامل. مناسب لعدد قليل من المرضى الأصغر سنًا ذوي العظام القوية، ولكن لها قيودها ومخاطرها.
- تبديل مفصل الورك الكلي (Total Hip Arthroplasty - THA): هذا هو الإجراء الذهبي لعلاج الفصال العظمي المتقدم. يتضمن إزالة رأس عظم الفخذ التالف والجزء المتضرر من الحق واستبدالهما بمكونات اصطناعية (مفصل اصطناعي).
فوائد تبديل مفصل الورك الكلي (THA):
- تخفيف جذري للألم: يعتبر تخفيف الألم هو الفائدة الأكثر أهمية للمرضى.
- تحسين كبير في نطاق الحركة والوظيفة: استعادة القدرة على المشي، الجلوس، وممارسة الأنشطة اليومية.
- تحسين نوعية الحياة: تمكين المرضى من العودة إلى حياة نشطة ومستقلة.
جراحة تبديل مفصل الورك الثنائي الفوري: ميزة رائدة في مركز الأستاذ الدكتور محمد هطيف
في بعض الحالات، يعاني المرضى من فصال عظمي متقدم في كلا مفصلي الورك (ثنائي الجانب). في هذه الظروف، قد يوصي الأستاذ الدكتور محمد هطيف بإجراء جراحة تبديل مفصل الورك الثنائي الفوري (Immediate Bilateral Total Hip Arthroplasty - IBTHA) . هذا يعني استبدال كلا الوركين في نفس العملية الجراحية.
لماذا يعتبر هذا النهج متقدمًا ومفضلاً في بعض الحالات؟
*
تعافٍ واحد:
بدلاً من الخضوع لعمليتين جراحيتين منفصلتين وفترتي تعافٍ طويلتين، يخضع المريض لعملية واحدة وفترة تعافٍ واحدة، مما يقلل من العبء النفسي والجسدي.
*
نتائج متوازنة:
يسمح هذا النهج باستعادة متوازنة لوظيفة كلا الوركين في وقت واحد، مما يحسن المشية ويقلل من الضغط غير المتوازن على أحد الجانبين.
*
فعالية التكلفة والوقت:
يمكن أن يقلل من إجمالي تكاليف المستشفى ووقت الغياب عن العمل/الحياة اليومية مقارنة بالعمليات المنفصلة.
*
الخبرة المتخصصة:
تتطلب هذه الجراحة مهارة عالية وخبرة واسعة من الجراح وفريق التخدير والعناية المركزة، وهو ما يتميز به الأستاذ الدكتور محمد هطيف وفريقه في مركزه، حيث يمتلك خبرة تتجاوز 20 عامًا في هذه الجراحات المعقدة.
يتم اتخاذ قرار إجراء جراحة تبديل مفصل الورك الثنائي الفوري بعد تقييم دقيق وشامل لحالة المريض الصحية العامة، عمره، وكثافة عظامه، لضمان أعلى مستويات الأمان والفعالية.
جدول 1: مقارنة بين تبديل مفصل ورك واحد وتبديل مفصلين ثنائيين (فوري)
| الميزة / العامل | تبديل مفصل ورك واحد | تبديل مفصلين ثنائيين فوري (IBTHA) |
|---|---|---|
| عدد العمليات | عملية واحدة | عملية واحدة (لكلا المفصلين) |
| فترة الإقامة بالمستشفى | أقصر نسبيًا | أطول قليلاً من عملية واحدة، ولكن أقصر بكثير من عمليتين منفصلتين |
| إجمالي وقت التعافي | فترة تعافٍ واحدة لكل مفصل (قد يحتاج لعملية ثانية لاحقًا) | فترة تعافٍ واحدة وشاملة لكلا المفصلين، ولكنها أكثر تحديًا في البداية |
| إدارة الألم | الألم متركز في ورك واحد | ألم في كلا الوركين، يتطلب إدارة مكثفة وفعالة |
| برنامج العلاج الطبيعي | يركز على ورك واحد، ثم يبدأ ورك آخر إذا تم تبديله | يركز على استعادة وظيفة وتوازن كلا الوركين معًا، يتطلب جهدًا أكبر |
| مخاطر الجراحة | مخاطر أقل نسبيًا (لكل عملية) | مخاطر أعلى قليلاً (مثل فقدان الدم، مدة التخدير) ولكن يتم التعامل معها بخبرة |
| التأثير على نوعية الحياة | تحسن في ورك واحد أولاً، ثم الآخر | تحسن شامل ومتوازن لكلا الوركين في وقت واحد، عودة أسرع للاستقلالية |
| الملاءمة | معظم المرضى الذين يعانون من تلف في ورك واحد. | المرضى الأصغر سنًا والأكثر صحة مع تلف ثنائي حاد، تحت إشراف خبير مثل د. هطيف |
تفاصيل جراحة تبديل مفصل الورك الثنائي الفوري: الخبرة والدقة
تعتبر جراحة تبديل مفصل الورك الثنائي الفوري (IBTHA) إجراءً جراحيًا معقدًا يتطلب أعلى مستويات المهارة والخبرة والدقة من الجراح وفريقه الطبي. في مركز الأستاذ الدكتور محمد هطيف، يتم تطبيق أحدث التقنيات والبروتوكولات لضمان سلامة المريض وتحقيق أفضل النتائج.
1. التحضير قبل الجراحة (Pre-operative Preparation):
تبدأ العملية قبل دخول غرفة العمليات بفترة كافية، ويتم ذلك تحت إشراف دقيق من الأستاذ الدكتور محمد هطيف وفريقه:
*
التقييم الطبي الشامل:
يتم إجراء فحوصات مكثفة (تحاليل دم، تخطيط قلب، أشعة صدر، استشارة طبيب التخدير) لتقييم الصحة العامة للمريض، والتأكد من ملاءمته للجراحة المعقدة، وتحديد أي عوامل خطر محتملة.
*
التوقف عن بعض الأدوية:
قد يطلب من المريض التوقف عن تناول بعض الأدوية مثل مميعات الدم قبل الجراحة بأيام أو أسابيع.
*
التثقيف الصحي:
يتم شرح تفاصيل الجراحة، المخاطر المحتملة، عملية التعافي، وما يمكن توقعه بعد الجراحة للمريض وعائلته.
*
التخطيط الجراحي الدقيق:
باستخدام الأشعة السينية والتصوير ثلاثي الأبعاد، يخطط الأستاذ الدكتور محمد هطيف لاختيار حجم ونوع الغرسات الاصطناعية المناسبة بدقة، ويحدد النهج الجراحي الأمثل لكل حالة.
2. أثناء الجراحة (Intra-operative Procedure):
تستغرق جراحة تبديل مفصل الورك الثنائي الفوري عادة عدة ساعات، وتتم بخطوات مدروسة ودقيقة:
*
التخدير:
يتم تخدير المريض بشكل عام. يضمن فريق التخدير المتخصص مراقبة حيوية دقيقة طوال فترة الجراحة.
*
النهج الجراحي (Surgical Approach):
* يستخدم الأستاذ الدكتور محمد هطيف النهج الجراحي الأنسب للحالة، وقد يشمل:
*
النهج الأمامي (Anterior Approach):
يميزه عدم قطع العضلات المحيطة بالورك، مما يقلل من الألم بعد الجراحة ويسرع التعافي. يعتبر نهجًا يتطلب مهارة عالية.
*
النهج الخلفي (Posterior Approach):
الأكثر شيوعًا، يوفر رؤية ممتازة للمفصل.
*
النهج الجانبي (Lateral Approach):
أقل شيوعًا ولكنه يوفر ثباتًا جيدًا.
* بفضل خبرته الواسعة، يختار الأستاذ الدكتور محمد هطيف النهج الذي يقلل من تضرر الأنسجة ويحسن نتائج التعافي.
*
خطوات الجراحة:
1.
الشق الجراحي:
يتم إجراء شق جراحي واحد أو شقين (لكل ورك) للوصول إلى المفصل.
2.
إزالة رأس الفخذ التالف:
يتم قطع رأس عظم الفخذ التالف.
3.
تجهيز الحق:
يتم تحضير تجويف الحق في الحوض لإدخال مكون الحق الاصطناعي، ويتم تثبيته عادةً باستخدام براغي أو تقنية التثبيت بالضغط.
4.
تجهيز عظم الفخذ:
يتم إعداد قناة في عظم الفخذ لإدخال ساق المعدن (stem) الذي سيثبت فيه رأس الفخذ الاصطناعي.
5.
تثبيت المكونات الاصطناعية:
يتم تركيب المكونات الاصطناعية (رأس الفخذ الاصطناعي، وعادة ما يكون من السيراميك أو المعدن، مع بطانة من البلاستيك أو السيراميك في تجويف الحق).
6.
فحص الثبات ونطاق الحركة:
يتم اختبار المفصل الجديد للتأكد من ثباته وملاءمته وسلامة نطاق الحركة قبل إغلاق الجرح.
7.
إغلاق الجروح:
يتم إغلاق الشقوق الجراحية بطريقة دقيقة لتقليل الندوب.
3. المكونات الاصطناعية المستخدمة: الجودة والديمومة
تستخدم في مركز الأستاذ الدكتور محمد هطيف أحدث وأجود أنواع المفاصل الاصطناعية التي تتميز بالمتانة والتوافق الحيوي. تتكون المكونات بشكل عام من:
*
ساق عظم الفخذ (Femoral Stem):
عادة ما تكون مصنوعة من سبائك التيتانيوم أو الكوبالت-كروم.
*
رأس الفخذ (Femoral Head):
غالبًا ما يكون من السيراميك عالي القوة أو المعدن المصقول.
*
تجويف الحق (Acetabular Cup):
عادة ما يكون من المعدن (التيتانيوم) مبطن ببطانة من البولي إيثيلين عالي الوزن الجزيئي أو السيراميك.
إن اختيار المواد عالية الجودة ضروري لضمان عمر طويل للمفصل الاصطناعي وتقليل الحاجة لإعادة الجراحة في المستقبل.
4. دور الأستاذ الدكتور محمد هطيف في الجراحة الدقيقة: خبرة لا تضاهى
خبرة الأستاذ الدكتور محمد هطيف التي تمتد لأكثر من 20 عامًا، وتخصصه كجراح عظام وعمود فقري ومفاصل وكتف، بالإضافة إلى استخدامه لأحدث التقنيات مثل الجراحة المجهرية وتنظير المفاصل 4K وجراحة تبديل المفاصل، تجعله الخيار الأمثل لإجراء هذه الجراحات المعقدة. تتميز جراحاته بـ:
*
الدقة الجراحية الفائقة:
لضمان التثبيت الأمثل للمكونات وتقليل مخاطر المضاعفات.
*
الحفاظ على الأنسجة:
باستخدام تقنيات جراحية تقلل من تضرر العضلات والأنسجة المحيطة.
*
الأمانة الطبية الصارمة:
تقديم المشورة الصادقة للمرضى واختيار أفضل حل يناسب حالتهم الفردية.
*
التخطيط المسبق الشامل:
كل خطوة في الجراحة تكون مدروسة ومخطط لها بعناية فائقة.
تتطلب جراحة تبديل مفصل الورك الثنائي الفوري كفاءة استثنائية في إدارة فقدان الدم، ووقت التخدير، والتعامل مع كلا المفصلين في بيئة واحدة. بفضل مهارة الأستاذ الدكتور محمد هطيف وفريقه، يتمكن المرضى من تحقيق نتائج ممتازة والبدء في رحلة التعافي نحو حياة خالية من الألم.
التعافي وإعادة التأهيل الشاملة بعد جراحة تبديل الورك الثنائي الفوري
بعد إجراء جراحة تبديل مفصل الورك الثنائي الفوري، تبدأ مرحلة التعافي وإعادة التأهيل الشاملة، وهي جزء لا يتجزأ من نجاح العملية. يضع الأستاذ الدكتور محمد هطيف وفريقه برامج إعادة تأهيل مخصصة تهدف إلى استعادة القوة، المرونة، ونطاق الحركة لكلا المفصلين، وتمكين المريض من العودة إلى أنشطته اليومية بأمان وفعالية.
1. الفترة الأولى بعد الجراحة (في المستشفى):
- إدارة الألم: يتم إعطاء المريض مسكنات ألم قوية للتحكم في أي ألم قد يشعر به بعد الجراحة. يحرص الفريق الطبي على استخدام أحدث بروتوكولات إدارة الألم لضمان راحة المريض.
- المراقبة المستمرة: يتم مراقبة العلامات الحيوية للمريض، ومستوى الوعي، ومستوى الألم، وكمية السوائل، للتأكد من عدم وجود أي مضاعفات.
- الوقاية من الجلطات: يتم إعطاء الأدوية المضادة للتخثر (مثل مميعات الدم) وارتداء الجوارب الضاغطة أو استخدام أجهزة الضغط الهوائي المتقطع لمنع تكون الجلطات الدموية، وهي من المضاعفات المحتملة.
- التحرك المبكر (Early Mobilization): يبدأ العلاج الطبيعي في نفس يوم الجراحة أو في اليوم التالي مباشرة. يشمل ذلك الجلوس على حافة السرير والقيام بتمارين خفيفة للساقين والقدمين. تعتبر هذه الخطوة حاسمة لمنع التيبس وتحسين الدورة الدموية.
- المشي بمساعدة: بمساعدة أخصائي العلاج الطبيعي، سيبدأ المريض في المشي لمسافات قصيرة باستخدام مشاية أو عكازات، مع تحمل الوزن المسموح به على الوركين الجديدين.
2. برنامج العلاج الطبيعي (Physical Therapy Program):
يستمر العلاج الطبيعي لعدة أسابيع أو أشهر بعد الخروج من المستشفى، ويتم تقسيمه عادة إلى مراحل:
-
المرحلة الأولى (أول 1-4 أسابيع): التركيز على التعبئة والتأقلم
- الأهداف: تقليل الألم والتورم، استعادة نطاق حركة أساسي، تعلم تقنيات المشي الصحيحة، والوقاية من المضاعفات.
- التمارين: تمارين نطاق حركة لطيفة للورك والكاحل والقدم، تقوية العضلات المحيطة (خاصة عضلات الألوية والرباعية)، تمارين الوقوف والتوازن، والمشي بمساعدة.
- نصائح سلوكية: تجنب ثني الورك أكثر من 90 درجة، وتجنب تقاطع الساقين، والنوم على الظهر.
-
المرحلة الثانية (4-12 أسبوعًا): التركيز على القوة والوظيفة
- الأهداف: زيادة قوة العضلات، تحسين القدرة على التحمل، استعادة نطاق حركة أكبر، والبدء في أنشطة وظيفية أكثر.
- التمارين: تمارين تقوية متقدمة للعضلات المحيطة بالورك والساق، تمارين المشي لمسافات أطول، صعود ونزول الدرج، وتمارين التوازن المعقدة.
- الاستغناء التدريجي عن أدوات المساعدة: يقلل المريض تدريجيًا من اعتماده على المشاية أو العكازات.
-
المرحلة الثالثة (بعد 12 أسبوعًا وما بعدها): العودة إلى الأنشطة الكاملة
- الأهداف: استعادة القوة الكاملة، المرونة، والقدرة على التحمل، والعودة التدريجية إلى الأنشطة الترفيهية والرياضية.
- التمارين: تمارين رياضية متخصصة ومكثفة، تمارين قوة وتحمل، تمارين رياضات معينة (مثل السباحة أو ركوب الدراجات الثابتة).
- إرشادات مدى الحياة: يواصل المريض برنامج تمارين منزلية للحفاظ على القوة والمرونة.
3. إدارة الألم والالتئام:
- الأدوية: قد يصف الأستاذ الدكتور محمد هطيف مسكنات للألم ومضادات للالتهاب خلال فترة التعافي.
- الرعاية بالجرح: الحفاظ على نظافة وجفاف الجرح ومراقبته لأي علامات للعدوى.
- التغذية السليمة: تلعب التغذية دورًا هامًا في التئام الجروح وتعزيز التعافي.
4. العودة إلى الأنشطة اليومية:
- القيادة: يمكن للمريض عادة استئناف القيادة بعد 4-6 أسابيع، بموافقة الطبيب.
- العمل: يعتمد وقت العودة إلى العمل على طبيعة العمل، ولكن قد يستغرق الأمر من 6 أسابيع إلى 3 أشهر أو أكثر.
- الرياضة والترفيه: يمكن استئناف الأنشطة منخفضة التأثير مثل المشي والسباحة وركوب الدراجات بعد عدة أشهر. يجب تجنب الرياضات عالية التأثير التي تضع ضغطًا كبيرًا على المفصل (مثل الجري والقفز ورياضات الاحتكاك).
5. نصائح للحياة بعد تبديل الورك الثنائي:
- المتابعة الدورية: زيارات منتظمة للأستاذ الدكتور محمد هطيف لتقييم المفصل الاصطناعي والتأكد من أدائه الجيد.
- الوعي بالوضعية: تجنب الحركات التي تزيد من خطر خلع المفصل (مثل ثني الورك بشدة أو تقاطع الساقين).
- الحفاظ على وزن صحي: لتقليل الضغط على المفاصل الجديدة.
- الحفاظ على النشاط: ممارسة التمارين الموصى بها بانتظام.
- الانتباه لأي علامات تحذيرية: مثل الألم المفاجئ، التورم، أو الحمى، والتبليغ عنها للطبيب فورًا.
يؤكد الأستاذ الدكتور محمد هطيف على أن الالتزام بخطة التعافي وإعادة التأهيل هو مفتاح تحقيق أقصى استفادة من جراحة تبديل الورك الثنائي، والعودة إلى حياة طبيعية ومليئة بالنشاط والحيوية.
قصص نجاح ملهمة من مركز الأستاذ الدكتور محمد هطيف: شهادات حية على التميز
في مركز الأستاذ الدكتور محمد هطيف، تتجسد خبرته الطويلة وأمانته الطبية الصارمة في قصص نجاح عديدة لمرضى استعادوا حياتهم بعد سنوات من الألم والإعاقة بسبب الفصال العظمي المتقدم. هذه بعض الشهادات الملهمة:
قصة السيدة فاطمة: استعادة المشي بثقة بعد سنوات من الكرسي المتحرك
السيدة فاطمة، في أواخر الستينيات من عمرها، جاءت إلى مركز الأستاذ الدكتور محمد هطيف وهي تعاني من فصال عظمي متقدم جدًا في كلا الوركين، لدرجة أنها أصبحت تعتمد بشكل شبه كلي على الكرسي المتحرك. كان الألم حادًا ومستمرًا، وكانت أبسط الحركات تسبب لها عذابًا لا يطاق. بعد استشارة الأستاذ الدكتور محمد هطيف وإجراء فحوصات دقيقة، أوصى بإجراء جراحة تبديل مفصل الورك الثنائي الفوري.
تقول السيدة فاطمة: "كنت خائفة جداً من العملية، لكني وثقت بكلمات الدكتور محمد وطمأنته. شرح لي كل خطوة بالتفصيل، وأحسست بأنه يعاملني كأحد أفراد عائلته." بفضل مهارة الأستاذ الدكتور محمد هطيف وخبرته التي تتجاوز 20 عامًا، تمت الجراحة بنجاح باهر. بعد فترة وجيزة من العلاج الطبيعي المكثف تحت إشراف فريق الأستاذ الدكتور محمد هطيف، بدأت السيدة فاطمة تستعيد قدرتها على المشي.
"الآن، أستطيع المشي دون عكازات، أعتني بحفيدي، وأذهب إلى السوق بمفردي. لقد أعاد لي الدكتور محمد هطيف حياتي! إنه حقاً أفضل جراح عظام في صنعاء، لا مثيل لخبرته وأمانته."
قصة الأستاذ أحمد: وداعًا للألم، ومرحبًا بالنشاط
الأستاذ أحمد، مدرس متقاعد في أوائل الستينيات، كان يعاني من فصال عظمي متقدم في كلا الوركين لعدة سنوات. كان الألم يمنعه من ممارسة هواياته المفضلة كالمشي لمسافات طويلة وزيارة الأماكن التاريخية. جرب جميع أنواع العلاجات التحفظية دون جدوى، حتى أصبح الألم لا يطاق ويؤثر على نومه وتركيزه.
عندما التقى بالأستاذ الدكتور محمد هطيف، شعر بالراحة والثقة فورًا. "شرح لي الدكتور هطيف أن جراحة تبديل مفصل الورك الثنائي الفوري هي الحل الأمثل لحالتي، وأن خبرته في استخدام تقنيات مثل تنظير المفاصل 4K والجراحة المجهرية ستضمن أفضل النتائج." اقتنع الأستاذ أحمد بضرورة العملية.
بعد الجراحة، كان التعافي سريعًا وملحوظًا. "في غضون أسابيع، بدأت أشعر بتحسن كبير. ذهب الألم الذي عانيت منه لسنوات، وبدأت أستعيد قوتي وحركتي." اليوم، الأستاذ أحمد يعيش حياة نشطة، يمشي يوميًا، ويزور الحدائق، ويستمتع بوقته مع عائلته. "الدكتور محمد هطيف ليس مجرد جراح، بل هو فنان في مجاله. أنصحه بشدة لكل من يعاني من آلام المفاصل في اليمن."
هذه القصص ليست مجرد حكايات، بل هي دليل حي على الكفاءة الاستثنائية، الالتزام بالأمانة الطبية، واستخدام الأستاذ الدكتور محمد هطيف لأحدث التكنولوجيا لتقديم رعاية طبية لا مثيل لها، مما يجعله الجراح الأول في تخصصه بالمنطقة.
لماذا مركز الأستاذ الدكتور محمد هطيف هو خيارك الأول؟
عندما يتعلق الأمر بصحتك وسلامة مفاصلك، فإن اختيار الجراح المناسب يحدث فارقًا هائلاً. الأستاذ الدكتور محمد هطيف وفريقه في مركزه يمثلون قمة التميز في جراحة العظام في صنعاء واليمن، وذلك لعدة أسباب جوهرية:
- خبرة تتجاوز العقدين: يمتلك الأستاذ الدكتور محمد هطيف خبرة عملية تزيد عن 20 عامًا كجراح عظام وعمود فقري ومفاصل وكتف. هذه الخبرة الطويلة تعني أنه واجه الآلاف من الحالات، من أبسطها إلى أكثرها تعقيدًا، مما صقل مهاراته وجعله قادرًا على التعامل مع أي تحدٍ جراحي.
- الأستاذية الأكاديمية: بصفته أستاذًا في جامعة صنعاء، لا يكتفي الدكتور محمد هطيف بالمعرفة السريرية فحسب، بل يساهم أيضًا في البحث العلمي وتدريس الأجيال القادمة من الأطباء. هذا يعكس التزامه بالتعلم المستمر وتطبيق أحدث المعارف الطبية القائمة على الأدلة.
-
الريادة في التكنولوجيا المتقدمة:
يحرص الأستاذ الدكتور محمد هطيف على استخدام أحدث التقنيات الجراحية لتقديم أفضل رعاية للمرضى:
- الجراحة المجهرية (Microsurgery): تتيح إجراء عمليات دقيقة للغاية مع تقليل تضرر الأنسجة المحيطة، مما يقلل من الألم ويسرع التعافي.
- تنظير المفاصل 4K (Arthroscopy 4K): يوفر رؤية عالية الدقة للمفصل، مما يسمح بتشخيص وعلاج دقيق لأقل المشاكل دون الحاجة إلى شقوق جراحية كبيرة.
- جراحة تبديل المفاصل (Arthroplasty): يمتلك خبرة واسعة في تبديل مفاصل الورك والركبة والكتف، بما في ذلك جراحات تبديل المفصل الثنائي الفوري التي تتطلب كفاءة استثنائية.
- الأمانة الطبية الصارمة: يُعرف الأستاذ الدكتور محمد هطيف بالتزامه المطلق بالأخلاقيات الطبية. يقدم استشارات صادقة وشفافة، ويشرح جميع الخيارات العلاجية بوضوح، ويساعد المريض على اتخاذ القرار الأفضل لحالته الصحية، دون أي ضغوط تجارية. سلامة المريض ومصلحته هما الأولوية القصوى لديه.
- نهج رعاية متكامل: يتبنى مركز الأستاذ الدكتور محمد هطيف نهجًا شاملاً للرعاية، بدءًا من التشخيص الدقيق، مرورًا بالجراحة المتقنة، وصولًا إلى برامج إعادة التأهيل المصممة خصيصًا لكل مريض، مع دعم مستمر لضمان التعافي الكامل والعودة إلى حياة طبيعية.
- النتائج الممتازة وشهادات المرضى: تتحدث قصص النجاح المتعددة عن نفسها، حيث استعاد العديد من المرضى قدرتهم على الحركة وتخلصوا من الألم بفضل الله ثم بفضل مهارة الأستاذ الدكتور محمد هطيف.
إن اختيار الأستاذ الدكتور محمد هطيف يعني اختيار التميز والخبرة والرعاية التي لا تضاهى. إنه الخيار الأمثل لكل من يبحث عن حل جذري وموثوق لمشاكل العظام والمفاصل، وخاصة الفصال العظمي المتقدم في الورك.
الأسئلة الشائعة حول الفصال العظمي المتقدم وجراحة تبديل الورك الثنائي
لتوفير فهم أعمق للمرض والخيارات العلاجية، نقدم إجابات على بعض الأسئلة الشائعة التي يطرحها المرضى.
1. ما هو الفصال العظمي المتقدم تحديدًا؟
الفصال العظمي المتقدم هو المرحلة الأخيرة من خشونة المفاصل، حيث يحدث تآكل شبه كامل للغضروف المفصلي، مما يؤدي إلى احتكاك العظام ببعضها البعض مباشرة. يتسبب هذا في ألم شديد، تيبس، فقدان كبير في نطاق الحركة، وتلاشي تام للحيز المفصلي، مما يعيق الأنشطة اليومية بشكل كبير.
2. متى يصبح التدخل الجراحي ضروريًا للفصال العظمي المتقدم؟
يصبح التدخل الجراحي ضروريًا عندما تفشل جميع العلاجات التحفظية في تخفيف الألم وتحسين الوظيفة، وعندما يصبح الألم مزمنًا وشديدًا ويعيق قدرة المريض على أداء الأنشطة اليومية والنوم. في هذه الحالات، يعتبر تبديل مفصل الورك الكلي هو الحل الأمثل.
3. ما الفرق بين تبديل مفصل ورك واحد وتبديل مفصل ورك ثنائي فوري؟
تبديل مفصل ورك واحد يعني إجراء الجراحة لورك واحد فقط في كل مرة. أما تبديل مفصل الورك الثنائي الفوري (IBTHA)، فيتم فيه استبدال كلا الوركين في نفس العملية الجراحية. يوفر هذا الأخير فترة تعافٍ إجمالية أقصر، ونتائج متوازنة، ولكن يتطلب خبرة جراحية عالية وإدارة مكثفة بعد الجراحة.
4. ما هي فوائد جراحة تبديل مفصل الورك الثنائي الفوري؟
تشمل الفوائد تخفيفًا جذريًا للألم في كلا الوركين، وتحسنًا كبيرًا في نطاق الحركة والوظيفة العامة، واستعادة توازن المشي، وفترة تعافٍ إجمالية واحدة بدلاً من فترتين منفصلتين، مما يوفر الوقت والجهد على المريض.
5. ما هي المخاطر المحتملة لجراحة تبديل مفصل الورك الثنائي الفوري؟
مثل أي عملية جراحية كبرى، تحمل جراحة تبديل الورك الثنائي بعض المخاطر، وإن كانت نادرة في أيدي الخبراء. قد تشمل العدوى، الجلطات الدموية، خلع المفصل، اختلاف طول الساقين (يمكن تصحيحه جراحيًا)، تآكل المكونات بمرور الوقت، أو تلف الأعصاب. يحرص الأستاذ الدكتور محمد هطيف وفريقه على اتخاذ أقصى درجات الحذر لتقليل هذه المخاطر.
6. كم تستغرق فترة التعافي بعد جراحة تبديل الورك الثنائي؟
تبدأ الحركة المبكرة في نفس يوم الجراحة أو اليوم التالي. تستمر الإقامة في المستشفى عادة بضعة أيام. يستمر العلاج الطبيعي المكثف لعدة أسابيع، ويمكن لمعظم المرضى العودة إلى أنشطتهم اليومية الخفيفة في غضون 6-12 أسبوعًا، بينما تستغرق العودة الكاملة للأنشطة والرياضات الخفيفة من 3 إلى 6 أشهر أو أكثر.
7. ما هو العمر المتوقع للمفاصل الاصطناعية؟
مع التطورات الحديثة في مواد المفاصل وتقنيات الجراحة، يمكن أن تدوم المفاصل الاصطناعية لأكثر من 15 إلى 20 عامًا في معظم المرضى. يعتمد العمر الافتراضي على عوامل مثل مستوى نشاط المريض، وزنه، ونوع المواد المستخدمة في المفصل الاصطناعي.
8. هل يمكنني ممارسة الرياضة بعد تبديل مفصل الورك الثنائي؟
نعم، يمكن للمرضى العودة إلى ممارسة العديد من الأنشطة الرياضية منخفضة التأثير مثل المشي، السباحة، ركوب الدراجات (الثابتة)، الغولف، والرقص. ومع ذلك، يوصى عادة بتجنب الرياضات عالية التأثير مثل الجري، القفز، ورياضات الاحتكاك التي قد تزيد من تآكل المفصل الاصطناعي.
9. هل جراحة تبديل الورك الثنائي الفوري مناسبة لجميع المرضى؟
لا، ليست مناسبة للجميع. يتم تقييم المرضى بعناية شديدة من قبل الأستاذ الدكتور محمد هطيف لتحديد مدى ملاءمتهم لهذا النوع من الجراحة، بناءً على صحتهم العامة، العمر، التاريخ الطبي، وكثافة العظام. غالبًا ما يفضل للمرضى الأصغر سنًا والأكثر صحة.
10. ما الذي يميز نهج الأستاذ الدكتور محمد هطيف في جراحة تبديل المفصل؟
يتميز نهجه بخبرته التي تتجاوز 20 عامًا، أستاذيته الأكاديمية في جامعة صنعاء، استخدامه لأحدث التقنيات مثل الجراحة المجهرية وتنظير المفاصل 4K وجراحة تبديل المفاصل الحديثة، بالإضافة إلى التزامه الصارم بالأمانة الطبية وتقديم رعاية شاملة وشخصية لكل مريض. يركز على تحقيق أفضل النتائج الوظيفية مع أعلى مستويات الأمان.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك

