استبدال مفصل الرضفة الفخذي المتقدم PFA في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
استبدال مفصل الرضفة الفخذي (PFA) هو تدخل جراحي متقدم لعلاج خشونة مفصل الرضفة الفخذي المعزولة والشديدة. يهدف إلى تخفيف آلام الركبة الأمامية عن طريق استبدال السطوح المتضررة فقط، مع الحفاظ على الأجزاء السليمة من الركبة، ويتم العلاج بإشراف خبراء مثل الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: استبدال مفصل الرضفة الفخذي (PFA) هو تدخل جراحي متقدم لعلاج خشونة مفصل الرضفة الفخذي المعزولة والشديدة. يهدف إلى تخفيف آلام الركبة الأمامية عن طريق استبدال السطوح المتضررة فقط، مع الحفاظ على الأجزاء السليمة من الركبة، ويتم العلاج بإشراف خبراء مثل الأستاذ الدكتور محمد هطيف.
مقدمة متقدمة حول استبدال مفصل الرضفة الفخذي
يُعد ألم الركبة الأمامي مشكلة شائعة ومؤلمة تؤثر على ملايين الأشخاص حول العالم، وغالبًا ما يكون ناتجًا عن تآكل الغضروف في مفصل الرضفة الفخذي (Patellofemoral Joint). هذا المفصل، الذي يربط بين عظم الرضفة (الصابونة) وعظم الفخذ، حيوي لحركة الركبة السلسة والخالية من الألم. عندما يتدهور الغضروف في هذا المفصل، تتطور حالة تعرف باسم خشونة مفصل الرضفة الفخذي (PFOA)، والتي يمكن أن تكون منهكة وتؤثر بشكل كبير على جودة الحياة.
تاريخيًا، كانت خيارات علاج خشونة الرضفة الفخذي الشديدة محدودة. غالبًا ما كان المرضى يخضعون لإدارة غير جراحية تشمل تعديل النشاط، العلاج الطبيعي، الأدوية المضادة للالتهاب، وحقن المفصل. في الحالات الأكثر شدة، كان الحل الوحيد في كثير من الأحيان هو استبدال مفصل الركبة الكلي (TKA)، والذي يتطلب استبدال جميع أجزاء الركبة، بما في ذلك الأجزاء السليمة من مفصل الظنبوب الفخذي.
مع التقدم الكبير في جراحة العظام، ظهر "استبدال مفصل الرضفة الفخذي" (Patellofemoral Arthroplasty - PFA) كحل جراحي مستهدف ومبتكر. يقدم هذا الإجراء بديلاً يحافظ على المفصل، ويهدف إلى تخفيف آلام الركبة الأمامية عن طريق استبدال الأسطح المصابة فقط في مفصل الرضفة الفخذي، مع الحفاظ على حركة مفصل الظنبوب الفخذي السليم ووظيفة الحس العميق للركبة. هذا يعني أن الأجزاء السليمة من الركبة لا يتم المساس بها، مما يوفر نتائج وظيفية أفضل وشعورًا أقرب إلى الركبة الطبيعية.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، رائدًا في تطبيق هذه التقنيات المتقدمة. بفضل خبرته الواسعة والتزامه بالتميز، يقدم الدكتور هطيف للمرضى أحدث العلاجات وأكثرها فعالية لخشونة مفصل الرضفة الفخذي، مما يمكنهم من استعادة حركتهم ونوعية حياتهم.
الانتشار الوبائي لخشونة الرضفة الفخذي
تُعد خشونة مفصل الرضفة الفخذي (PFOA) كيانًا سريريًا متميزًا، وغالبًا ما تظهر في سن مبكرة مقارنة بخشونة مفصل الظنبوب الفخذي. تشير التقديرات إلى أنها تؤثر على جزء كبير من السكان البالغين، وتساهم بنحو 10-20% من حالات خشونة الركبة الإجمالية. في حين أنها يمكن أن تحدث بشكل معزول، إلا أنها غالبًا ما تتواجد جنبًا إلى جنب مع تغيرات طفيفة في مفصل الظنبوب الفخذي، مما يجعل اختيار المريض عاملاً حاسمًا في نجاح الجراحة.
تنتشر خشونة الرضفة الفخذي بشكل أكبر بين الإناث ويمكن أن ترتبط بعوامل تشريحية مثل ارتفاع الرضفة (patella alta)، خلل التنسج البكري (trochlear dysplasia)، وتتبع الرضفة غير الطبيعي (patellar maltracking). الهدف الأساسي من جراحة استبدال مفصل الرضفة الفخذي (PFA) هو استعادة وظيفة مفصل الرضفة الفخذي الخالية من الألم، وبالتالي تحسين نوعية الحياة وربما تأخير أو تجنب الحاجة إلى استبدال مفصل الركبة الكلي (TKA) لدى المرضى الذين يتم اختيارهم بعناية.
التشريح والوظيفة الحيوية لمفصل الرضفة الفخذي
لفهم جراحة استبدال مفصل الرضفة الفخذي (PFA) وأهميتها، من الضروري أن يكون لدينا فهم عميق للتشريح والوظيفة الحيوية (البيوميكانيكا) لهذا المفصل المعقد. يقدم الأستاذ الدكتور محمد هطيف شرحًا مبسطًا لهذه الجوانب لمساعدة المرضى على تصور المشكلة والحل.
التشريح الجراحي
يتكون مفصل الرضفة الفخذي من عظم الرضفة (الصابونة)، وهو أكبر عظم سمسماني في الجسم، والذي يتمفصل مع التجويف البكري لعظم الفخذ السفلي.
- الرضفة (Patella): تتميز بطبقة سميكة من الغضروف وعدة أسطح (إنسية، وحشية، وسطحية فردية). يُعد سمك الرضفة قياسًا حاسمًا لاختيار المكون الصناعي، بهدف استعادة السمك الطبيعي قبل المرض. يؤثر ارتفاع الرضفة (مثل نسبة إنسال-سالفاتي، مؤشر كاتون-ديشامب) على تتبعها وقوى الاحتكاك.
- البكرة الفخذية (Femoral Trochlea): يوجه الأخدود التشريحي للبكرة تتبع الرضفة. تُعد مورفولوجيته حاسمة؛ حيث يمكن أن يؤدي خلل التنسج البكري (مثل تصنيف ديجور من النوع A-D) إلى سوء التتبع وخشونة الرضفة الفخذي. تُعد زاوية الأخدود وعمق البكرة معايير رئيسية. تساهم اللقمتان الفخذيتان السفليتان في المحاذاة الدورانية وتحددان الموضع الإنسي الوحشي للمكون الفخذي.
- آلية البسط (Extensor Mechanism): تتكون من العضلة الرباعية، وتر العضلة الرباعية، الرضفة، الرباط الرضفي (الوتر)، والحدبة الظنبوبية. تلعب العضلة المتسعة الإنسية المائلة (VMO) دورًا حاسمًا في التثبيت الإنسي للرضفة.
- الأربطة الداعمة (Retinacula): يُعد الرباط الرضفي الفخذي الإنسي (MPFL) مثبتًا أساسيًا ضد الانزياح الوحشي للرضفة. يوفر الرباط الوحشي ثباتًا جانبيًا. يمكن أن يؤدي عدم التوازن بين هذه الهياكل إلى تشوهات في التتبع.
- الإمداد العصبي (Nerve Supply): يُعصب مفصل الركبة بفروع من الأعصاب الفخذية، السدادة، والوركي. يجب الانتباه بشكل خاص إلى الفرع تحت الرضفي للعصب الصافن أثناء المقاربات الإنسية لمنع تكون الأورام العصبية.
الوظيفة الحيوية (البيوميكانيكا)
يعمل مفصل الرضفة الفخذي كنقطة ارتكاز، مما يزيد من ذراع الرافعة الفعال للعضلة الرباعية.
- منطقة وقوى التلامس: تزداد قوى رد فعل مفصل الرضفة الفخذي بشكل كبير مع ثني الركبة، خاصة أثناء الأنشطة مثل صعود السلالم والقرفصاء. تنتقل منطقة التلامس أيضًا من الرضفة السفلية في وضع البسط إلى الرضفة العلوية في وضع الثني العميق. تعطل خشونة الرضفة الفخذي هذا التوزيع للحمل، مما يؤدي إلى تركيز الإجهاد والألم.
- تتبع الرضفة: تتتبع الرضفة عادة داخل الأخدود البكري طوال نطاق الحركة. ينتج سوء التتبع، وغالبًا ما يكون وحشيًا، عن مزيج من التشكل العظمي (مثل بكرة ضحلة، انحراف قيمي) وعدم توازن الأنسجة الرخوة (مثل رباط وحشي مشدود، قصور في العضلة المتسعة الإنسية المائلة). يمكن أن يؤدي ذلك إلى زيادة قوى القص وتسارع تآكل الغضروف.
- محاذاة الطرف السفلي: توفر زاوية Q (زاوية العضلة الرباعية)، التي تمثل الزاوية بين متجه العضلة المستقيمة الفخذية ومتجه الرباط الرضفي، قياسًا غير مباشر للسحب الوحشي على الرضفة. يمكن أن تساهم زاوية Q المتزايدة في سوء التتبع الوحشي للرضفة. تقيس المسافة بين الحدبة الظنبوبية والأخدود البكري (TT-TG) المحاذاة العظمية المتعلقة بتتبع الرضفة.
- الثبات الدوراني: يؤثر التواء الفخذ والظنبوب، بالإضافة إلى دوران المكونات، بشكل كبير على حركية الرضفة ويجب أخذها في الاعتبار أثناء التخطيط والتنفيذ.
الأسباب وعوامل الخطر لخشونة مفصل الرضفة الفخذي
خشونة مفصل الرضفة الفخذي (PFOA) ليست مجرد نتيجة للتقدم في العمر؛ بل هي حالة معقدة يمكن أن تنجم عن مجموعة متنوعة من العوامل التي تؤثر على توازن واستقرار مفصل الرضفة الفخذي. فهم هذه الأسباب وعوامل الخطر أمر بالغ الأهمية للتشخيص الدقيق وتحديد خيار العلاج الأنسب، بما في ذلك جراحة استبدال مفصل الرضفة الفخذي (PFA).
العوامل التشريحية
تُعد التشوهات الهيكلية في مفصل الركبة من الأسباب الرئيسية لخشونة الرضفة الفخذي:
- خلل التنسج البكري (Trochlear Dysplasia): وهو تشوه في شكل الأخدود البكري لعظم الفخذ، حيث يكون الأخدود مسطحًا أو غير متطور بشكل كافٍ. هذا يقلل من قدرته على توجيه الرضفة بشكل صحيح، مما يؤدي إلى انحرافها وزيادة الضغط على الغضروف.
- ارتفاع الرضفة (Patella Alta): عندما تكون الرضفة أعلى من موقعها الطبيعي على عظم الفخذ. يؤدي هذا إلى ضعف تلامس الرضفة مع البكرة في بداية حركة الثني، مما يزيد من عدم الاستقرار والاحتكاك غير الطبيعي.
- انخفاض الرضفة (Patella Baja): على النقيض، عندما تكون الرضفة منخفضة جدًا، يمكن أن تسبب انحشارًا وتحد من نطاق الحركة وتزيد الضغط على المفصل.
- انحراف الرضفة (Patellar Maltracking): وهو عدم تتبع الرضفة بشكل صحيح داخل الأخدود البكري أثناء حركة الركبة. غالبًا ما يكون انحرافًا جانبيًا (وحشيًا) وينتج عن مزيج من العوامل العظمية والأنسجة الرخوة.
- زيادة زاوية Q (Increased Q-angle): تمثل هذه الزاوية مدى السحب الجانبي للعضلة الرباعية على الرضفة. الزاوية الكبيرة جدًا تزيد من ميل الرضفة للانحراف جانبيًا، مما يضع ضغطًا غير متساوٍ على الغضروف.
- مسافة TT-TG غير الطبيعية: المسافة بين الحدبة الظنبوبية والأخدود البكري، والتي تشير إلى محاذاة العظام وتأثيرها على تتبع الرضفة.
العوامل الحيوية (البيوميكانيكية) والأنسجة الرخوة
- اختلال توازن العضلات: ضعف العضلة المتسعة الإنسية المائلة (VMO)، وهي جزء من العضلة الرباعية التي تساعد على سحب الرضفة إنسيًا، يمكن أن يؤدي إلى انحراف الرضفة جانبيًا.
- شد الأربطة الجانبية (Tight Lateral Retinaculum): الأربطة التي تثبت الرضفة من الجانب الوحشي يمكن أن تصبح مشدودة، مما يسحب الرضفة بعيدًا عن مركز البكرة الفخذية ويزيد الضغط على الغضروف.
- ضعف الأوتار والأربطة الداعمة: عدم كفاءة الرباط الرضفي الفخذي الإنسي (MPFL) الذي يُعد مثبتًا رئيسيًا ضد انزياح الرضفة الوحشي.
العوامل الأخرى
- الإصابات الرضحية (Traumatic Injuries): الكسور السابقة في الرضفة أو عظم الفخذ، أو إصابات الأربطة في الركبة، يمكن أن تغير من حركية المفصل وتزيد من خطر خشونة المفاصل.
- الإفراط في الاستخدام (Overuse): الأنشطة المتكررة التي تتضمن ثني الركبة العميق أو القفز، مثل الجري أو رفع الأثقال، يمكن أن تزيد من الإجهاد على مفصل الرضفة الفخذي وتسرع من تآكل الغضروف.
- السمنة (Obesity): الوزن الزائد يزيد من الحمل على جميع مفاصل الجسم، بما في ذلك الركبة، مما يساهم في تآكل الغضروف.
- الاستعداد الوراثي (Genetic Predisposition): قد يكون لدى بعض الأفراد استعداد وراثي لتطور خشونة المفاصل.
- الالتهابات السابقة: التهابات المفصل السابقة، حتى لو تم علاجها، يمكن أن تترك آثارًا تؤدي إلى تدهور الغضروف.
فهم هذه العوامل المتعددة يسمح للأستاذ الدكتور محمد هطيف في صنعاء بتقييم كل مريض بشكل شامل، وتحديد السبب الجذري لخشونة الرضفة الفخذي، ووضع خطة علاج مخصصة، سواء كانت تحفظية أو جراحية، لضمان أفضل النتائج الممكنة.
الأعراض ومتى يجب استشارة الطبيب
تُعد خشونة مفصل الرضفة الفخذي (PFOA) سببًا شائعًا لألم الركبة الأمامي، والذي يمكن أن يؤثر بشكل كبير على الأنشطة اليومية ونوعية الحياة. من المهم التعرف على الأعراض ومتى يجب طلب المشورة الطبية المتخصصة.
الأعراض الشائعة لخشونة مفصل الرضفة الفخذي
عادة ما تتطور الأعراض تدريجيًا وتزداد سوءًا مع مرور الوقت:
- ألم الركبة الأمامي: هذا هو العرض الرئيسي والمميز. يتركز الألم عادة في مقدمة الركبة، خلف الرضفة أو حولها. قد يشعر به المريض بعمق داخل المفصل.
-
الألم المرتبط بالنشاط:
يزداد الألم سوءًا مع الأنشطة التي تتضمن ثني الركبة بشكل متكرر أو عميق، مثل:
- صعود ونزول السلالم.
- الجلوس لفترات طويلة (خاصة بوضعية ثني الركبة، مثل الجلوس في المسرح أو السيارة، ويُعرف هذا "بعلامة المسرح").
- القرفصاء أو الركوع.
- الجري أو المشي على المنحدرات.
- الاحتكاك أو الطقطقة (Crepitus): قد يسمع المريض أو يشعر بصوت طقطقة أو احتكاك أو صرير داخل الركبة عند تحريكها، خاصة عند ثنيها وبسطها. هذا يشير إلى احتكاك الأسطح الغضروفية المتضررة.
- التيبس أو التصلب: قد يشعر المريض بتيبس في الركبة، خاصة بعد فترات من عدم الحركة أو في الصباح.
- التورم: قد يحدث تورم خفيف إلى متوسط حول الركبة، خاصة بعد النشاط.
- الضعف أو عدم الاستقرار: في بعض الحالات المتقدمة، قد يشعر المريض بضعف في الركبة أو إحساس بعدم الاستقرار، كما لو أن الركبة "ستنهار".
متى يجب استشارة الأستاذ الدكتور محمد هطيف؟
من الضروري عدم تجاهل ألم الركبة المزمن، خاصة إذا كان يؤثر على قدرتك على أداء الأنشطة اليومية. يجب عليك التفكير في استشارة الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء، في الحالات التالية:
- الألم المستمر والمتفاقم: إذا كان ألم الركبة الأمامي مستمرًا لأكثر من بضعة أسابيع، ولا يتحسن بالراحة أو العلاجات المنزلية البسيطة.
- تأثير على الأنشطة اليومية: إذا كان الألم يحد من قدرتك على المشي، صعود السلالم، ممارسة الرياضة، أو حتى الجلوس بشكل مريح.
- فشل العلاجات التحفظية: إذا كنت قد جربت العلاج الطبيعي، أو الأدوية المسكنة، أو الحقن، ولم تشعر بتحسن ملموس.
- الأعراض المزعجة: إذا كنت تعاني من طقطقة مزعجة، أو تيبس شديد، أو تورم متكرر.
- الشك في وجود مشكلة خطيرة: إذا كنت تشك في أن هناك مشكلة هيكلية في ركبتك تتطلب تقييمًا متخصصًا.
يقدم الأستاذ الدكتور محمد هطيف في عيادته بصنعاء تقييمًا شاملاً ودقيقًا لأعراض خشونة مفصل الرضفة الفخذي، مستخدمًا أحدث التقنيات التشخيصية لتحديد السبب الجذري وتقديم خطة علاج مخصصة تناسب حالتك. التدخل المبكر يمكن أن يساعد في إدارة الأعراض ومنع تفاقم الحالة.
التشخيص الدقيق لخشونة مفصل الرضفة الفخذي
يُعد التشخيص الدقيق حجر الزاوية في التخطيط لعلاج فعال لخشونة مفصل الرضفة الفخذي (PFOA)، وتحديد ما إذا كان استبدال مفصل الرضفة الفخذي (PFA) هو الخيار الأنسب. يعتمد الأستاذ الدكتور محمد هطيف في صنعاء على نهج شامل يجمع بين التقييم السريري الدقيق والتصوير المتقدم.
1. التقييم السريري الشامل
يبدأ التشخيص بمقابلة مفصلة وفحص بدني دقيق:
-
التاريخ المرضي (History):
- يستمع الدكتور هطيف بعناية إلى وصف المريض للألم: متى بدأ، شدته، الأنشطة التي تزيده سوءًا أو تخففه، العلاجات السابقة (الأدوية، العلاج الطبيعي، الحقن) ومدى فعاليتها.
- يسأل عن أي أعراض أخرى مثل الطقطقة، التورم، التيبس، أو الشعور بعدم الاستقرار.
- يتم التحقق من وجود أي تاريخ لإصابات الركبة السابقة أو حالات طبية أخرى.
-
الفحص البدني (Physical Examination):
- تحليل المشية: ملاحظة كيفية مشي المريض لتقييم أي عرج أو اختلال في المحاذاة.
- الفحص البصري: البحث عن أي تورم، ضمور في عضلات الفخذ (خاصة العضلة المتسعة الإنسية المائلة)، أو تشوهات واضحة.
- الجس: تحديد مناطق الألم باللمس، خاصة حول الرضفة وأسطحها.
- نطاق الحركة (Range of Motion): قياس مدى قدرة الركبة على الثني والبسط، وملاحظة أي طقطقة أو ألم أثناء الحركة.
- حركة الرضفة (Patellar Mobility): تقييم تتبع الرضفة أثناء حركة الركبة (علامة J-sign)، ميلان الرضفة (patellar tilt)، وعلامة الخوف (apprehension sign) التي تشير إلى عدم استقرار الرضفة.
- اختبارات الثبات: تقييم سلامة الأربطة الجانبية والصليبية للتأكد من عدم وجود عدم استقرار في مفصل الظنبوب الفخذي.
- الاستقامة والمحاذاة: تقييم زاوية Q السريرية، والتواء الفخذ والظنبوب.
- الحالة العصبية الوعائية: فحص النبضات المحيطية والإحساس.
2. التقييم الإشعاعي (التصوير)
تُعد دراسات التصوير ضرورية لتأكيد التشخيص، وتقييم مدى تلف الغضروف، واستبعاد المشاكل في الأجزاء الأخرى من الركبة.
-
الأشعة السينية القياسية (Standard X-rays):
- الوضع الأمامي الخلفي مع تحمل الوزن (Weight-bearing AP): لتقييم المسافة المفصلية في مفصل الظنبوب الفخذي.
- الوضع الجانبي الحقيقي (True Lateral) (30 درجة ثني): لتقييم ارتفاع الرضفة (باستخدام مؤشري إنسال-سالفاتي وكاتون-ديشامب).
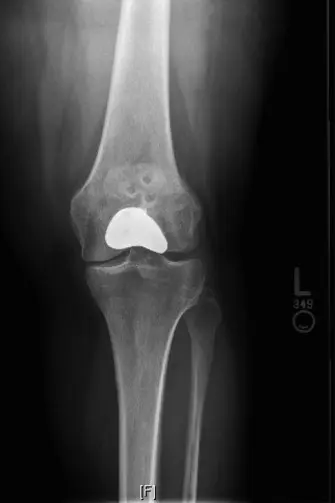
- وضع ميرشانت أو شروق الشمس (Merchant/Sunrise View) (30-45 درجة ثني): تُعد هذه الأشعة حاسمة لتقييم المسافة المفصلية، وتضيق المساحة، والتكلسات العظمية (osteophytes)، والتغيرات التآكلية في مفصل الرضفة الفخذي.
- وضع روزنبرغ (Rosenberg View) (45 درجة تحمل وزن): لتقييم مفصل الظنبوب الفخذي بدقة أكبر.
- الهدف من الأشعة السينية: تأكيد وجود خشونة مفصلية (تضيق المسافة المفصلية، تصلب تحت الغضروفي، تكلسات عظمية) محصورة بشكل أساسي في مفصل الرضفة الفخذي، مع الحد الأدنى من التغيرات التنكسية أو عدم وجودها في مفصل الظنبوب الفخذي.
-
التصوير المتقدم:
- الرنين المغناطيسي (MRI): ذو قيمة عالية لتقييم مفصل الغضروف المفصلي في جميع الأجزاء، وسلامة الغضاريف الهلالية، وحالة الأربطة، وتحديد وجود وذمة نخاع العظم أو كسور الإجهاد. يساعد على تأكيد خشونة مفصل الرضفة الفخذي المعزولة.
- التصوير المقطعي المحوسب (CT Scan): يُشار إليه إذا كانت هناك مخاوف بشأن خلل التنسج البكري الكبير، أو سوء المحاذاة الدورانية، أو لقياس المسافة بين الحدبة الظنبوبية والأخدود البكري (TT-TG) بدقة. يُستخدم للتخطيط ثلاثي الأبعاد وتحديد التكلسات العظمية.
- أشعة المحاذاة الكاملة مع تحمل الوزن (Full-length weight-bearing alignment films): لاستبعاد التشوهات الخفية في المستوى التاجي أو سوء المحاذاة الميكانيكية الكبيرة.
3. التخطيط المسبق للجراحة (Templating)
باستخدام صور الأشعة السينية والبيانات من التصوير المقطعي والرنين المغناطيسي، يتم التخطيط لحجم الغرسة (مكون البكرة الفخذية ومكون الرضفة) وموضعها المحتمل. يضمن ذلك اختيار المكونات المناسبة التي تغطي جميع الغضاريف المتضررة مع تقليل إزالة العظم غير الضرورية.
يُولي الأستاذ الدكتور محمد هطيف أهمية قصوى لهذه المرحلة التشخيصية، حيث يضمن التقييم الشامل والدقيق اختيار المرضى المناسبين لجراحة استبدال مفصل الرضفة الفخذي، مما يعظم فرص النجاح ويقلل من المخاطر.
خيارات العلاج المتاحة لخشونة مفصل الرضفة الفخذي
عند تشخيص خشونة مفصل الرضفة الفخذي (PFOA)، هناك مجموعة من خيارات العلاج المتاحة، تتراوح من التدابير التحفظية إلى التدخلات الجراحية المتقدمة. يهدف الأستاذ الدكتور محمد هطيف في صنعاء إلى تقديم خطة علاج مخصصة لكل مريض، بناءً
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك


