كسور الحوض الدليل الشامل للأسباب والأعراض وطرق العلاج الجراحي
الخلاصة الطبية
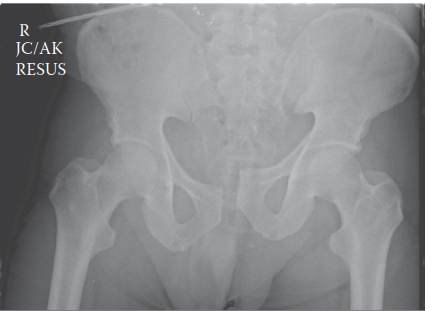
كسور الحوض هي إصابات بالغة الخطورة تحدث غالباً نتيجة حوادث شديدة وتؤثر على الحلقة العظمية التي تربط العمود الفقري بالطرفين السفليين. يتطلب العلاج تقييماً طارئاً للسيطرة على النزيف الداخلي، يليه تدخل جراحي دقيق لتثبيت العظام باستخدام الشرائح والمسامير لضمان استعادة الاستقرار الحركي والتعافي التام.
الخلاصة الطبية السريعة: كسور الحوض هي إصابات بالغة الخطورة تحدث غالباً نتيجة حوادث شديدة وتؤثر على الحلقة العظمية التي تربط العمود الفقري بالطرفين السفليين. يتطلب العلاج تقييماً طارئاً للسيطرة على النزيف الداخلي، يليه تدخل جراحي دقيق لتثبيت العظام باستخدام الشرائح والمسامير لضمان استعادة الاستقرار الحركي والتعافي التام.
مقدمة عن كسور الحوض
تعتبر كسور الحوض الناتجة عن الإصابات عالية الطاقة من أكبر التحديات في مجال جراحة العظام والكسور. غالباً ما تنتج هذه الإصابات عن حوادث السيارات، أو حوادث الدراجات النارية، أو السقوط من ارتفاعات شاهقة، أو حوادث الدهس، أو إصابات السحق الصناعية. ونظراً لقوة التأثير المطلوبة لإحداث هذه الكسور، فإنها غالباً ما تترافق مع إصابات أخرى متعددة قد تهدد حياة المريض.
لا تقتصر المضاعفات المحتملة لكسور الحوض الشديدة على تضرر العظام فحسب، بل تمتد لتشمل إصابات كارثية للأوعية الدموية والأعصاب الرئيسية المارة في منطقة الحوض. بالإضافة إلى ذلك، قد تتعرض الأعضاء الداخلية الحيوية مثل الأمعاء، والمثانة، ومجرى البول لأضرار جسيمة. كما أن الإصابات الانسلاخية للأنسجة الرخوة المحيطة (والتي تُعرف بآفات موريل-لافالي)، سواء كانت مفتوحة أو مغلقة، غالباً ما تصاحب هذه الكسور وتزيد من تعقيد توقيت التدخل الجراحي وطريقة مقاربته.

تاريخياً، تراوحت معدلات الوفيات الناجمة عن كسور الحوض الشديدة بين نسب ملحوظة لتصل إلى مستويات عالية في حالات الكسور المفتوحة. تشمل عوامل الخطر التي تزيد من احتمالية حدوث مضاعفات خطيرة: تقدم عمر المريض، وارتفاع درجة خطورة الإصابة، ووجود إصابات مصاحبة في الدماغ أو الأعضاء الداخلية، وفقدان كميات هائلة من الدم، وانخفاض ضغط الدم عند الوصول إلى المستشفى، واضطرابات تخثر الدم، ووجود أنماط كسور غير مستقرة أو مفتوحة في الحوض. في الساعات الأولى، يكون النزيف الشديد أو إصابات الرأس المغلقة هي التهديد الأكبر، بينما في المراحل اللاحقة، قد تكون العدوى أو متلازمة خلل الأعضاء المتعدد هي التحدي الأبرز.
من الأهمية بمكان أن يدرك المريض وذووه أن التقييم الأولي لكسر الحوض يجب أن يتزامن مع بروتوكولات الإنعاش المتقدمة للإصابات. يمكن لمنطقة الحوض أن تستوعب كميات كبيرة من الدم المفقود داخلياً؛ لذا فإن أي انخفاض غير مبرر في ضغط الدم لدى مصاب بحادث قوي يُعتبر نزيفاً حوضياً حتى يثبت العكس.

التشريح الحيوي للحوض
إن الفهم العميق لتشريح الحوض والميكانيكا الحيوية الخاصة به هو حجر الزاوية لكل من العلاج التحفظي والجراحي. لقد ساهمت الدراسات الطبية الموسعة في توضيح الآليات المرضية لاضطرابات الحلقة الحوضية بشكل دقيق.
البنية العظمية ومفهوم الجسر المعلق
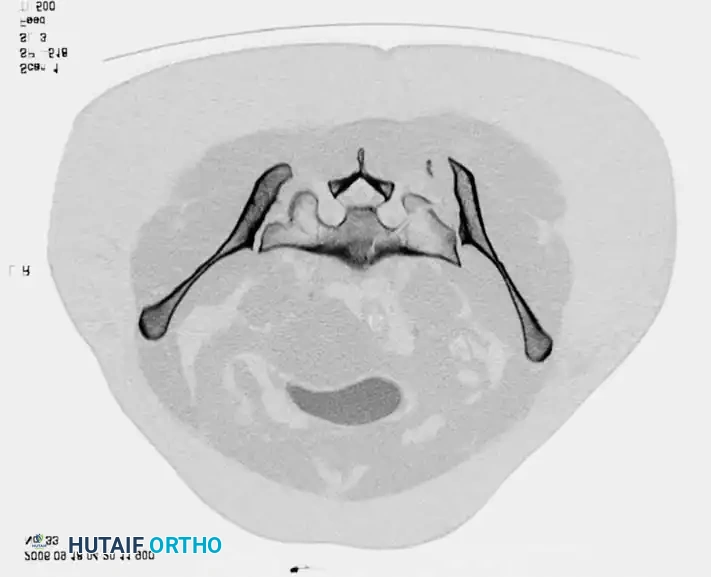
يتكون الحوض من بنية حلقية الشكل. في الجزء الأمامي، يتكون من فروع عظم العانة والإسك التي تتصل عند الارتفاق العاني، حيث يفصل قرص غضروفي ليفي بين جسمي عظم العانة. أما في الجزء الخلفي، فيتمفصل العجز (نهاية العمود الفقري) مع عظمتي الحرقفة في المفاصل العجزية الحرقفية.
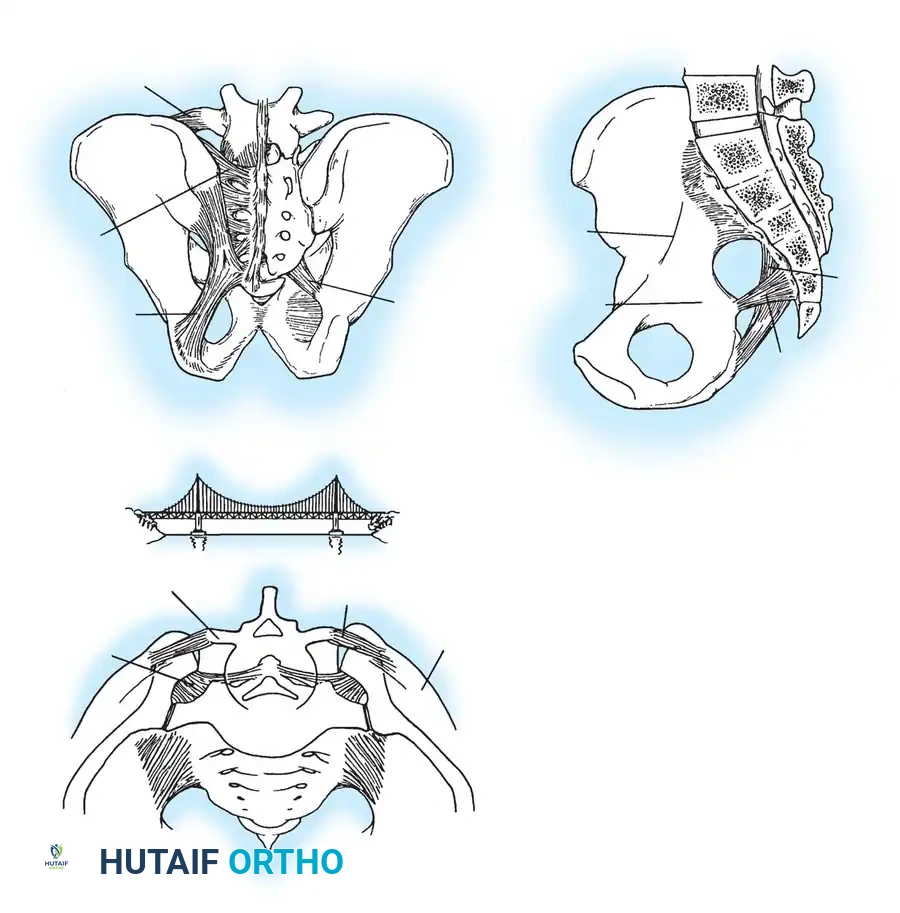
في التشبيه الطبي الشهير، تُقارن العلاقة بين الأربطة الخلفية للحوض والهياكل العظمية بآلية عمل الجسر المعلق؛ حيث يُعلق العجز بين الشوكتين الحرقفيتين الخلفيتين العلويتين بواسطة شبكة قوية ومتينة من الأربطة. ونظراً لأن المفصل العجزي الحرقفي يمتلك استقراراً عظمياً ذاتياً ضئيلاً، فإنه يعتمد بشكل كلي على هذه المجموعة المعقدة من الأربطة لضمان ثباته.
الأربطة الداعمة للحوض
يتحدد استقرار الحوض من خلال الهياكل الرباطية التي تعمل في مستويات متعامدة مختلفة لضمان ثبات الجسم أثناء الحركة والوقوف:
- الأربطة الأمامية: تعمل أربطة الارتفاق العاني على مقاومة الدوران الخارجي للحوض.
- أربطة قاع الحوض: يقاوم الرباط العجزي الشوكي الدوران الخارجي، بينما يقاوم الرباط العجزي الحدبي قوى القص والدوران في المستوى السهمي.
- الأربطة الخلفية: تقاوم الأربطة العجزية الحرقفية الأمامية الدوران الخارجي. وتعتبر الأربطة العجزية الحرقفية بين العظام (وهي أربطة ضخمة جداً)، والأربطة العجزية الحرقفية الخلفية، والأربطة الحرقفية القطنية هي الدعائم الأساسية التي تمنع الإزاحة العمودية للحوض.
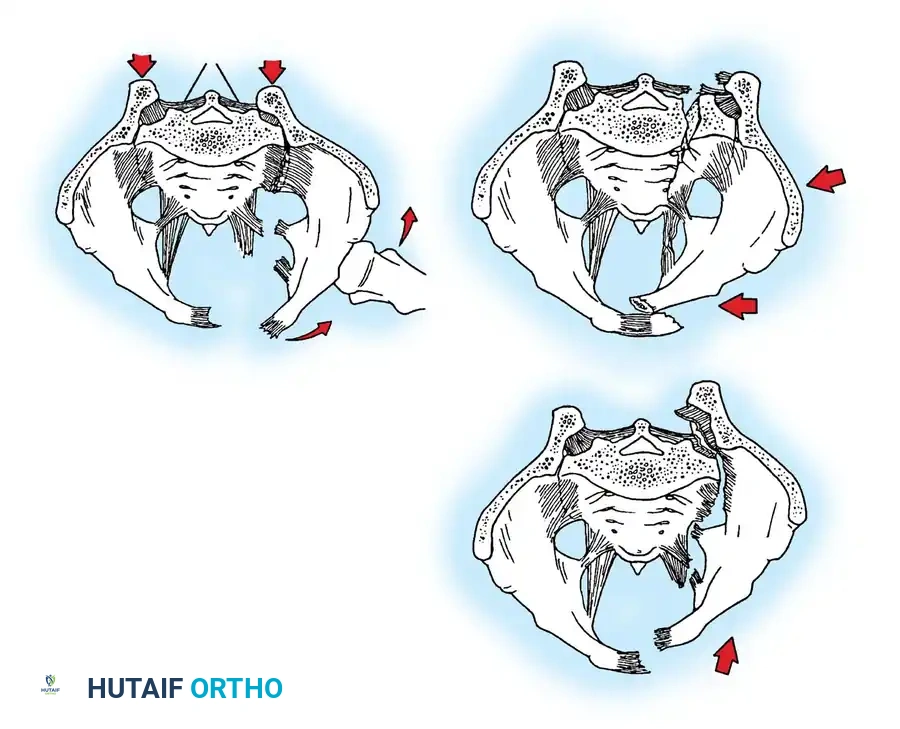
من الملاحظات الجراحية الهامة أن نصف الحوض الذي يعاني من عدم استقرار دوراني قد يظل مستقراً عمودياً إذا بقيت الأربطة الخلفية (حزام الشد الخلفي) سليمة. هذا التمييز بالغ الأهمية لأنه يحدد ما إذا كان المريض بحاجة إلى تثبيت جراحي خلفي أم لا.
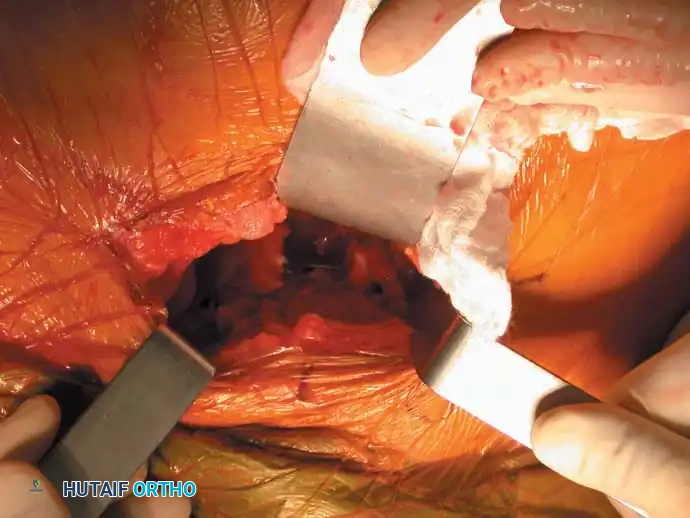
التقييم الأولي والإنعاش في الطوارئ
يتبع التعامل الأولي مع المريض المشتبه بإصابته بكسر في الحلقة الحوضية نهجاً خوارزمياً صارماً يعتمد في المقام الأول على استقرار الدورة الدموية.
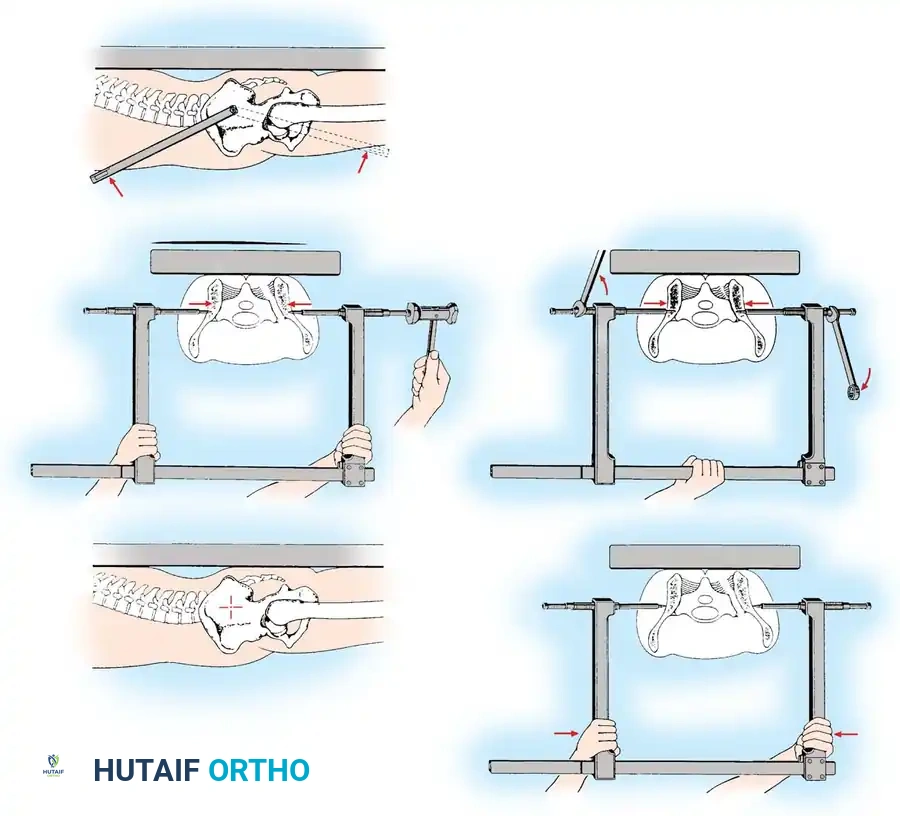
السيطرة على النزيف وربط الحوض
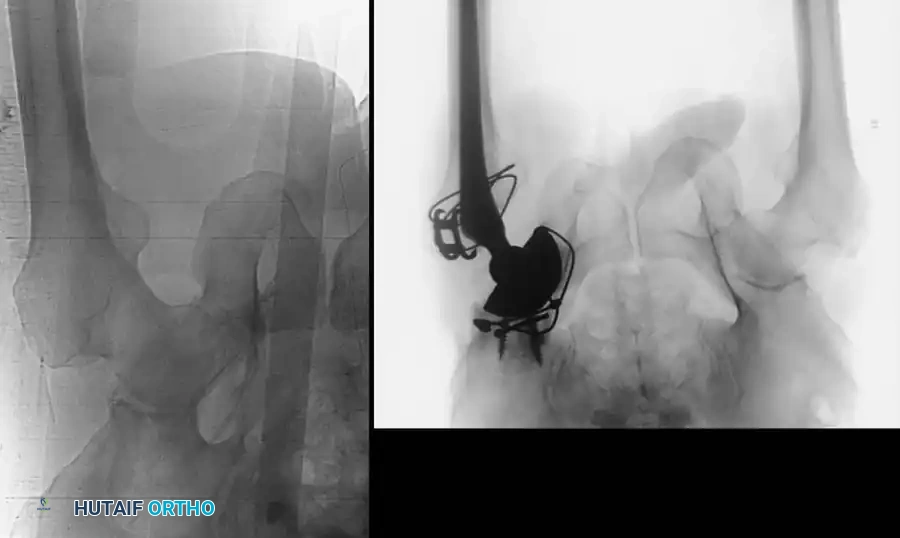
إذا كان المريض يعاني من عدم استقرار في الدورة الدموية (انخفاض ضغط الدم وتسارع النبض)، يُشار فوراً إلى إجراء لف محيطي للحوض. يجب وضع حزام الحوض الطبي أو ملاءة ملفوفة بإحكام بحيث تتمركز فوق المدورين الكبيرين (عظام الفخذ البارزة من الجانب) وليس فوق قمم الحرقفة. يهدف هذا الإجراء إلى تقليل حجم تجويف الحوض بشكل فعال وإحداث تأثير ضاغط يوقف النزيف الداخلي.
التعامل مع المريض غير المستقر دمويا
إذا ظل المريض في حالة حرجة على الرغم من الإنعاش المكثف بالسوائل ونقل الدم، يجب على الفريق الطبي تحديد مصدر النزيف بسرعة فائقة باتباع الخطوات التالية:
- الفحص بالموجات الصوتية: لاستبعاد وجود نزيف داخل التجويف البريتوني (البطن) يتطلب تدخلاً جراحياً عاجلاً لفتح البطن.
- الحشو خلف البريتون: إذا كان النزيف خارج البريتون (مصدره الحوض)، فإن إجراء حشو الحوض أمام البريتون بالتزامن مع وضع مثبت خارجي قد أظهر نتائج إيجابية للغاية في السيطرة على النزيف الوريدي ونزيف العظام الإسفنجية.
- تصوير الأوعية الدموية: يُستطب هذا الإجراء في حالات النزيف الشرياني (غالباً من الشريان الألوي العلوي أو الشريان الفرجي الداخلي) للقيام بسد الشريان النازف.
التعامل مع كسور الحوض المفتوحة
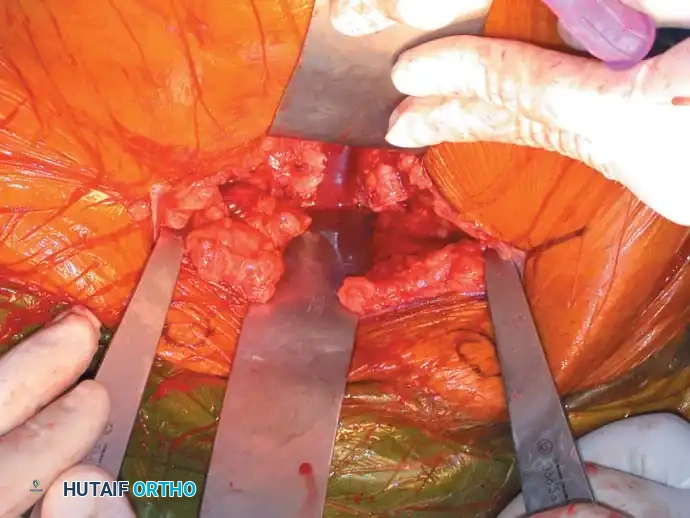
تُعد كسور الحوض المفتوحة من الإصابات المدمرة التي كانت ترتبط تاريخياً بمعدلات وفيات مرتفعة. يؤدي اختراق الحيز خلف البريتون إلى فقدان تأثير الضغط الطبيعي الذي يحد من النزيف، مما يؤدي إلى نزيف غير منضبط. علاوة على ذلك، يُعد التسمم الدموي (الإنتان) الناتج عن التلوث بالفضلات أو سوائل الجهاز البولي التناسلي دافعاً رئيسياً للمضاعفات المتأخرة.
تصنيف المناطق التشريحية للكسور المفتوحة
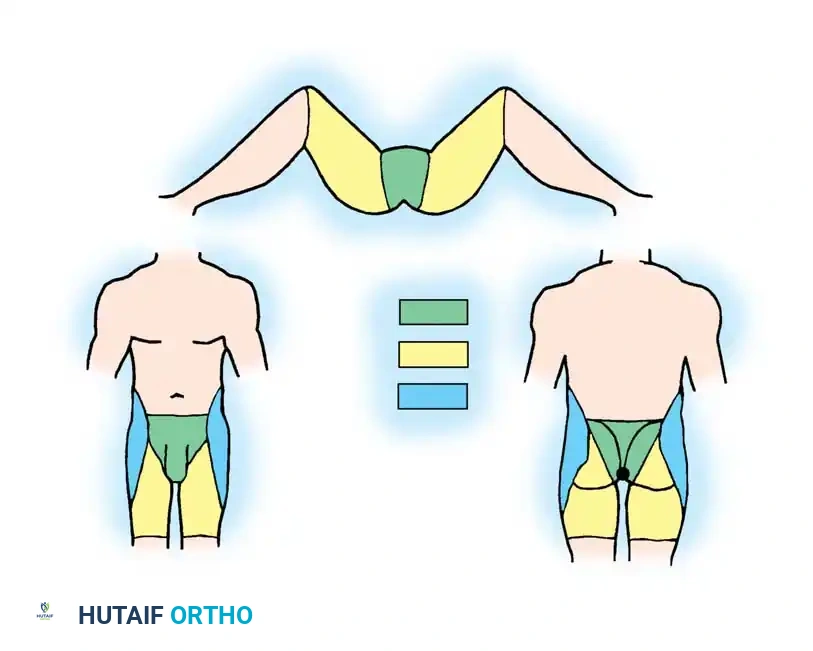
قام الأطباء بتصنيف جروح الحوض المفتوحة تشريحياً إلى ثلاث مناطق لتوجيه مدى الحاجة إلى إجراء فغر القولون (تحويل مسار الإخراج) لحماية الجروح:
- المنطقة الأولى: تشمل العجان والأرداف، وتحمل خطراً عالياً للتلوث. يُنصح بشدة بإجراء تحويل مسار القولون الفوري في هذه الحالات.
- المنطقة الثانية: تشمل الفخذ وأعلى الساق، ويتم اتخاذ قرار تحويل المسار بناءً على قرب الجرح من منطقة الإخراج وحيوية الأنسجة.
- المنطقة الثالثة: تشمل الخاصرة وأعلى الحوض، ونادراً ما تتطلب إجراء تحويل مسار.
يُعد الفحص السريري الدقيق إلزامياً في جميع حالات كسور الحوض المشتبه بها لاستبعاد وجود كسور مفتوحة خفية ناتجة عن اختراق شظايا العظام الحادة للأنسجة الداخلية.
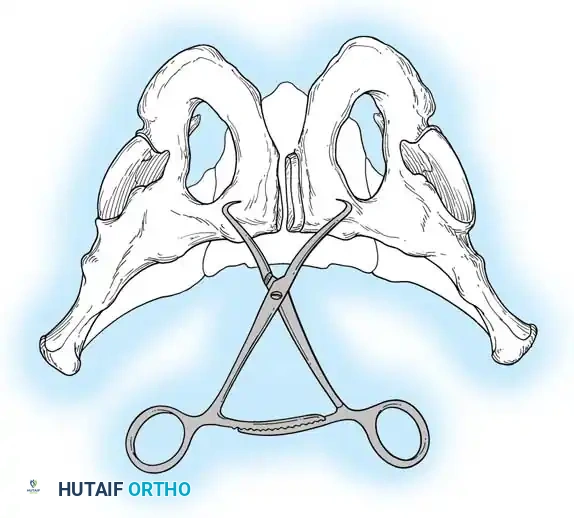
تصنيف كسور الحوض
يُعد التصنيف الدقيق لكسر الحوض أمراً حاسماً لأنه يحدد النهج الجراحي الأمثل ويتنبأ بمسار التعافي. النظامان الأكثر استخداماً عالمياً هما تصنيف تايل (يعتمد على مدى استقرار الحوض) وتصنيف يونغ-بيرجيس (يعتمد على آلية حدوث الإصابة).
التصنيف المعتمد على الاستقرار
يُقسم هذا النظام الكسور إلى ثلاث فئات رئيسية:
- النوع المستقر: القوس الخلفي للحوض سليم. يشمل هذا النوع الكسور الانقلابية، وكسور الحلقة المستقرة ذات الإزاحة البسيطة، والكسور العرضية في العجز والعصعص.
- النوع غير المستقر دورانيا والمستقر عموديا: يحدث تمزق غير كامل في القوس الخلفي.
- إصابة الكتاب المفتوح (دوران خارجي).
- إصابة الانضغاط الجانبي (دوران داخلي).
- إصابات ثنائية الجانب.
- النوع غير المستقر دورانيا وعموديا: تمزق كامل في القوس الخلفي للحوض، مما يؤدي إلى انفصال تام وعدم استقرار شديد.
التصنيف المعتمد على آلية الإصابة
يُركز هذا النظام على اتجاه القوة التي تسببت في الكسر:
- الضغط الأمامي الخلفي:
- توسع الارتفاق العاني أقل من مسافة محددة (مستقر).
- توسع أكبر مع تمزق الأربطة الأمامية (غير مستقر دورانياً).
- تمزق كامل أمامي وخلفي (غير مستقر كلياً).
- الضغط الجانبي:
- كسر انضغاطي في العجز مع كسور في الفروع العظمية (مستقر).
- كسر هلالي في عظم الحرقفة (غير مستقر دورانياً).
- إصابة مركبة تشمل ضغطاً جانبياً في جهة وضغطاً أمامياً خلفياً في الجهة المعاكسة.
- القص العمودي: إزاحة عمودية كاملة لنصف الحوض، وهي إصابة شديدة الخطورة.
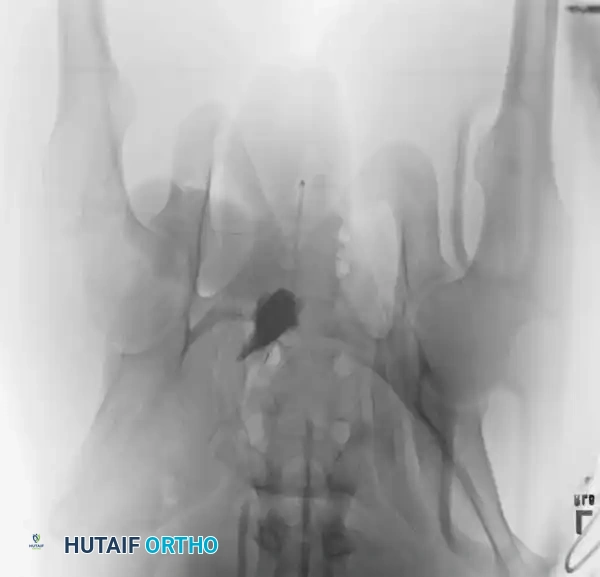
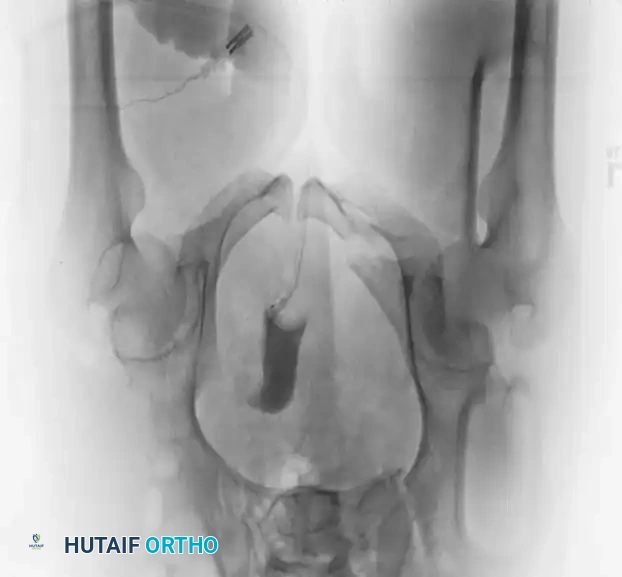
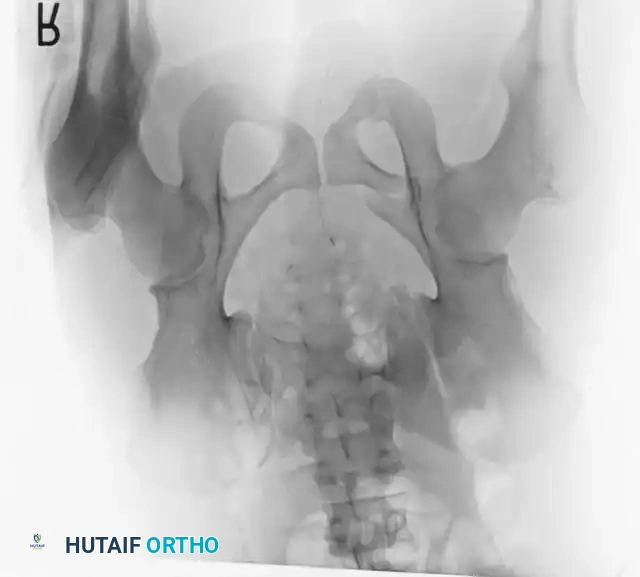
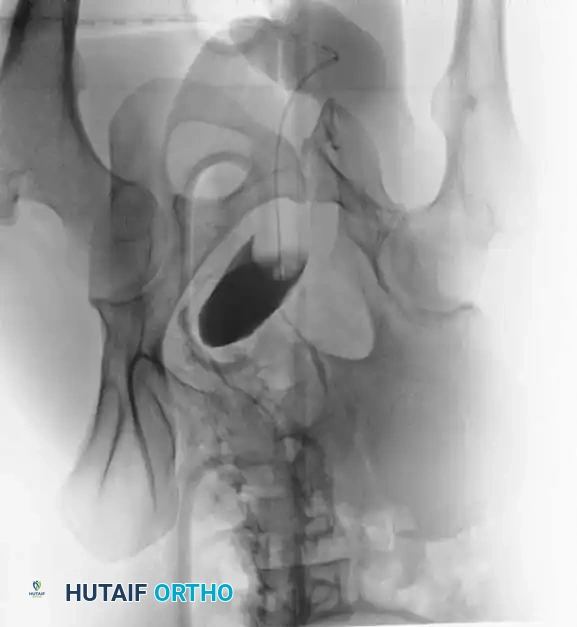
التشخيص والفحوصات الإشعاعية
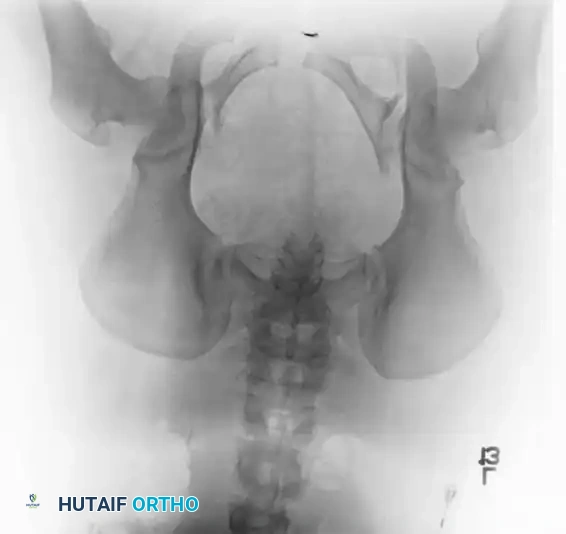
يبدأ التقييم القياسي للمريض بإجراء صورة أشعة سينية أمامية خلفية للحوض. ومع ذلك، فإن التخطيط الجراحي النهائي يتطلب زوايا تصوير متخصصة وتقنيات تصوير متقدمة لضمان الدقة.
- الرؤية من المدخل: يتم توجيه الأشعة بزاوية مائلة لأسفل. تُعد هذه الزاوية الأفضل لتقييم الإزاحة الأمامية الخلفية، والدوران الداخلي أو الخارجي، وانحشار عظم العجز.
- الرؤية من المخرج: يتم توجيه الأشعة بزاوية مائلة لأعلى. تُعد الأفضل لتقييم الإزاحة العمودية وتشريح الثقوب العجزية التي تمر منها الأعصاب.
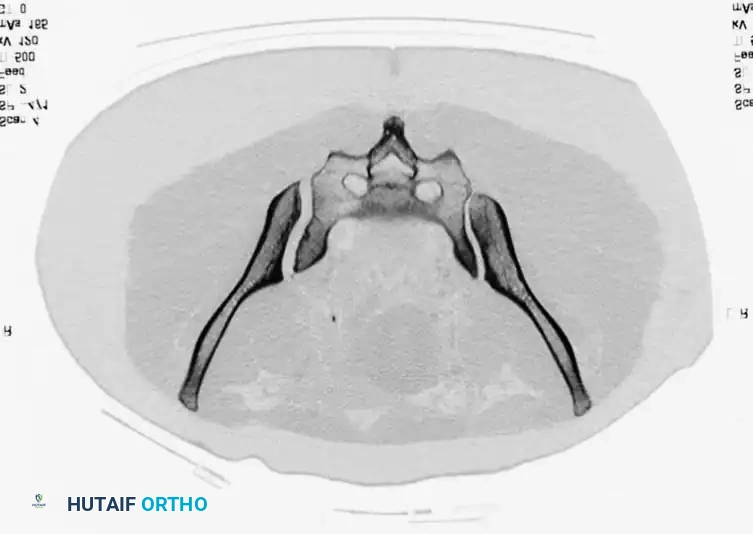
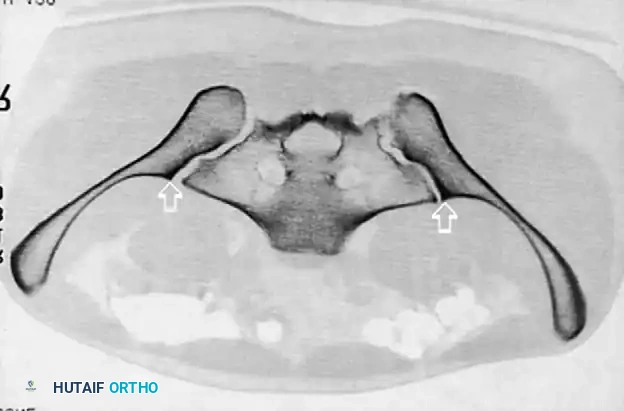
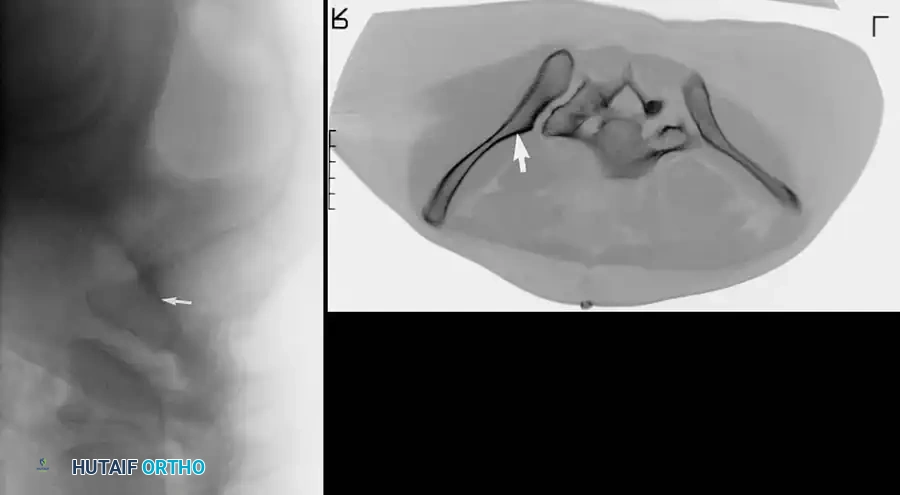
- الأشعة المقطعية: تُعتبر المعيار الذهبي لتقييم إصابات الحلقة الخلفية، والتشوهات العجزية، والتخطيط قبل الجراحة لتثبيت العظام عبر الجلد. توفر الأشعة المقطعية صوراً ثلاثية الأبعاد تمنح الجراح خريطة دقيقة للإصابة.
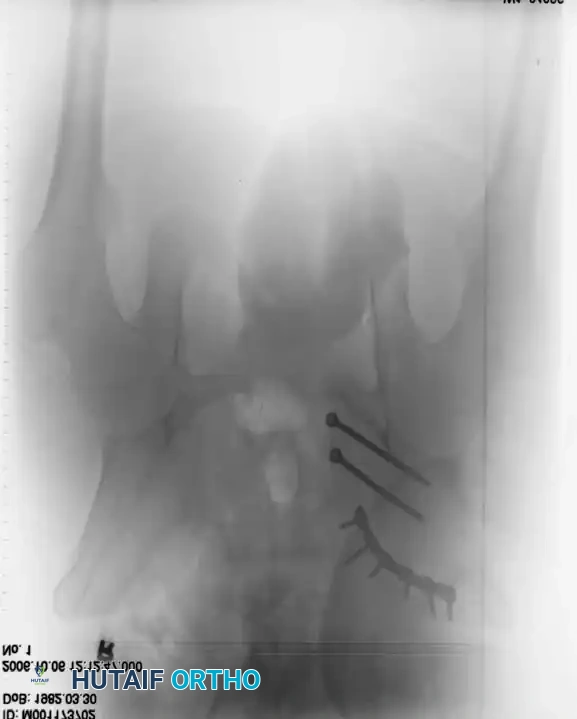
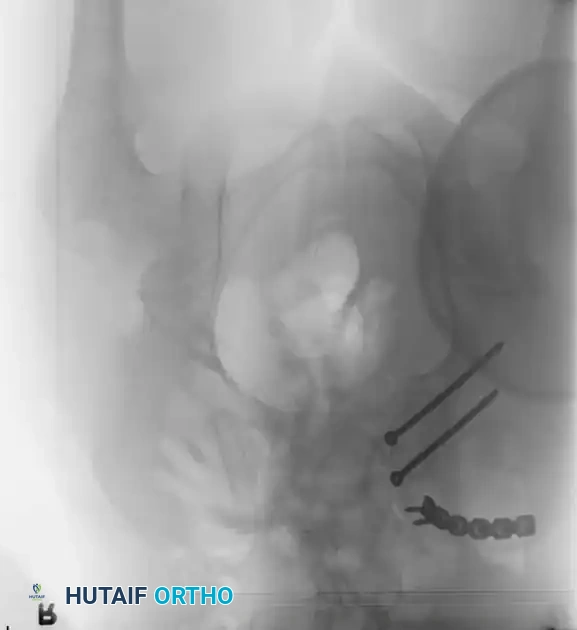
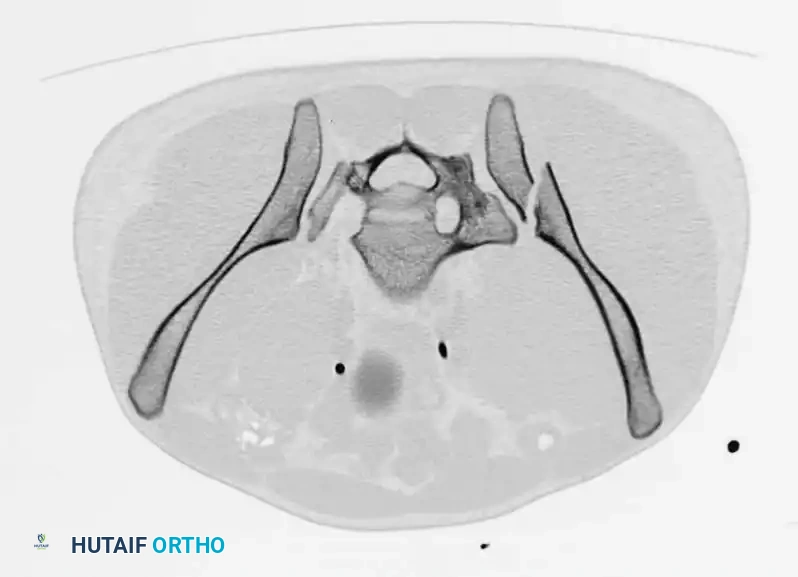
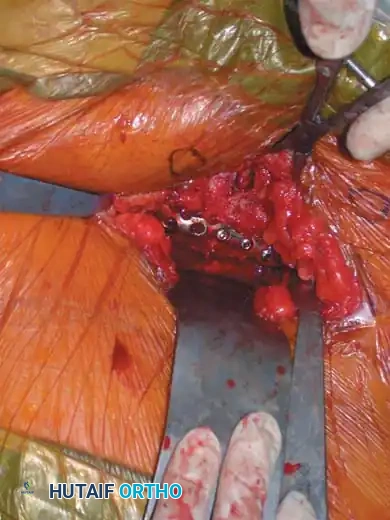
العلاج والتدخل الجراحي
يتم تحديد الحاجة إلى التدخل الجراحي بناءً على مدى عدم استقرار الحوض وتأثير الكسر على نوعية حياة المريض المستقبلية.
دواعي التدخل الجراحي وتوقيته
يُستطب التدخل الجراحي في الحالات التالية:
1. انفصال الارتفاق العاني بمسافة كبيرة.
2. عدم الاستقرار العمودي للحوض.
3. التشوه الدوراني الشديد الذي يتسبب في اختلاف طول الساقين أو الضغط على الأعضاء الداخلية.
4. الكسور المفتوحة التي تتطلب تنظيفاً جراحياً وتثبيتاً.
توقيت الجراحة: يتم إجراء جراحة "السيطرة على الأضرار" (مثل التثبيت الخارجي وحشو الحوض) على الفور لإنقاذ حياة المريض. أما التثبيت الداخلي النهائي (الرد المفتوح والتثبيت الداخلي)، فيتم تأجيله عادةً لعدة أيام للسماح باستقرار الدورة الدموية للمريض وانحسار الالتهاب الأولي الناتج عن الصدمة، بشرط أن يكون المريض مستقراً فسيولوجياً.
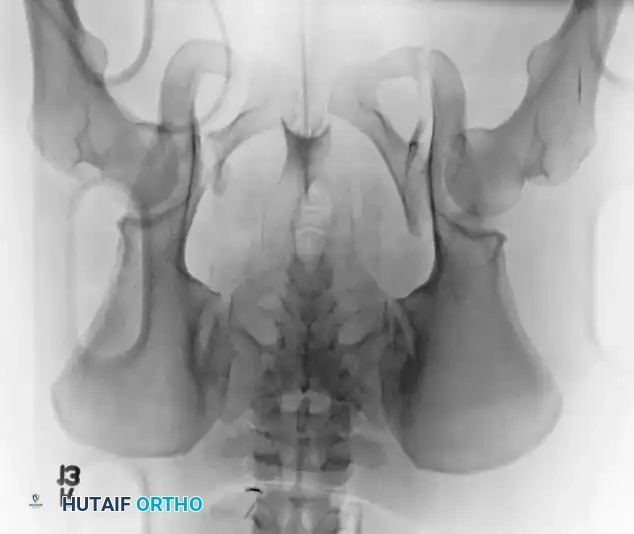
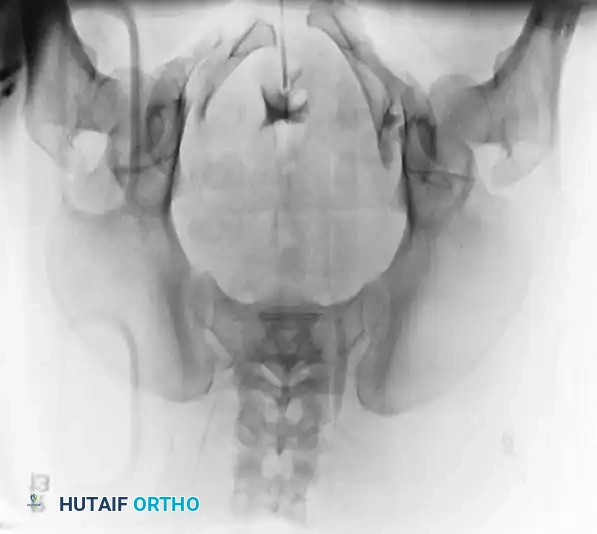
المداخل الجراحية للحوض
تتطلب جراحة الحوض خبرة تشريحية دقيقة للوصول إلى العظام المكسورة دون الإضرار بالأعصاب والأوعية الدموية المحيطة.
المداخل الأمامية:
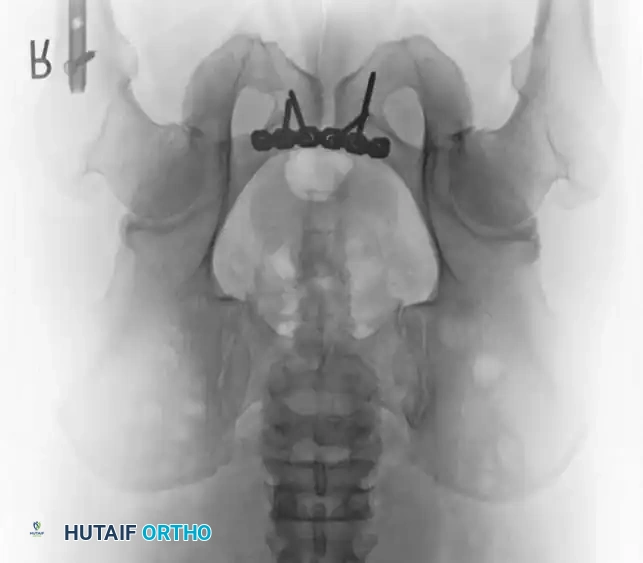
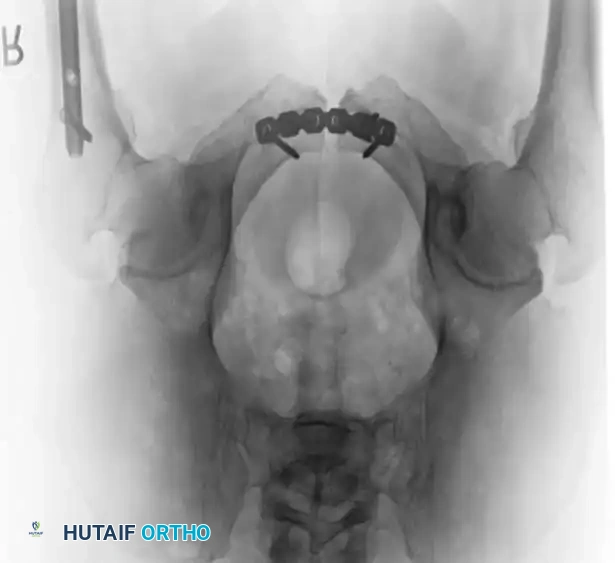
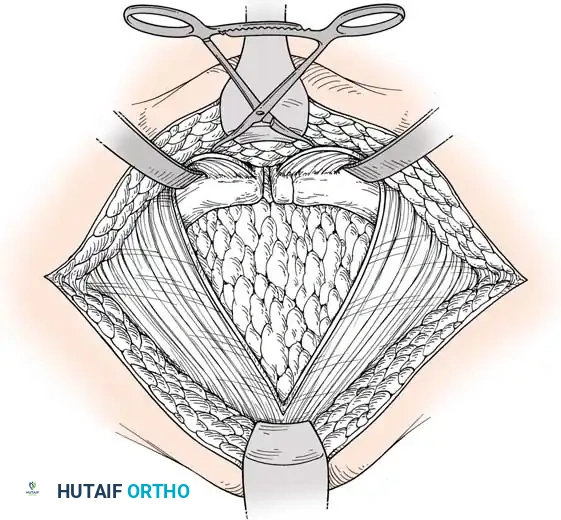
1. المدخل العرضي السفلي: يُعد النهج الأساسي لتثبيت الارتفاق العاني بالشرائح. يتم عمل شق أفقي أسفل البطن للوصول إلى الحيز خلف العانة.
2. المدخل الحرقفي الإربي: يُستخدم لإصابات الحلقة الأمامية والمفصل العجزي الحرقفي الأمامي، حيث يوفر وصولاً واسعاً للعمود الأمامي بأكمله.
3. المدخل الداخلي المعدل: نهج داخل الحوض يوفر رؤية ممتازة للوحة الرباعية والعمود الخلفي، وغالباً ما يُستخدم في الإصابات المشتركة للحوض والحُق (تجويف مفصل الفخذ).
المداخل الخلفية:
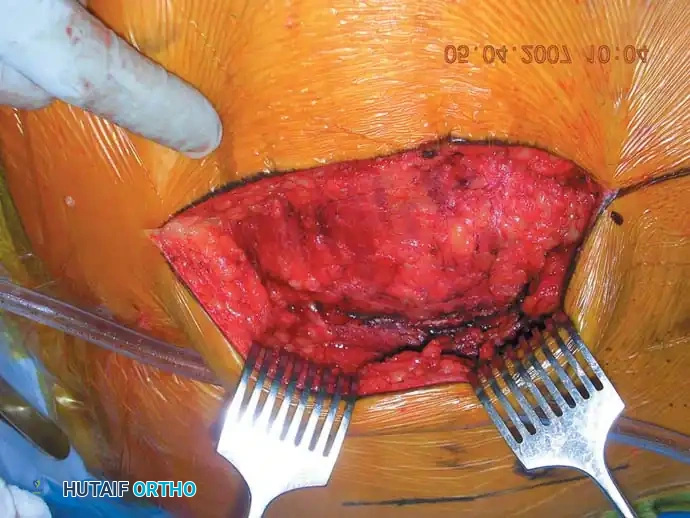
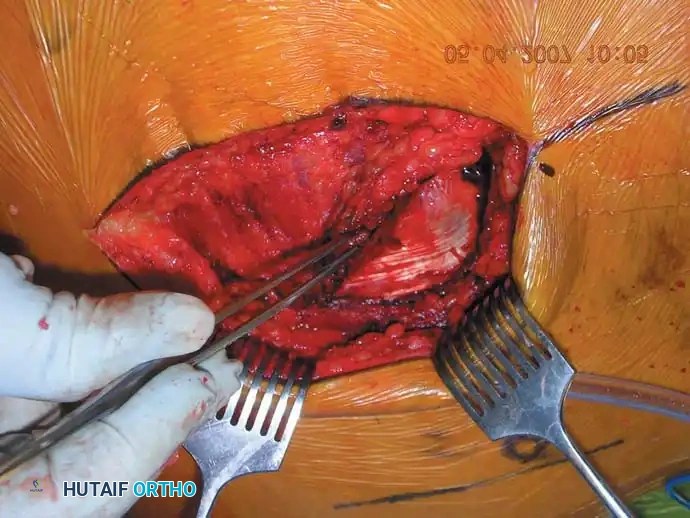
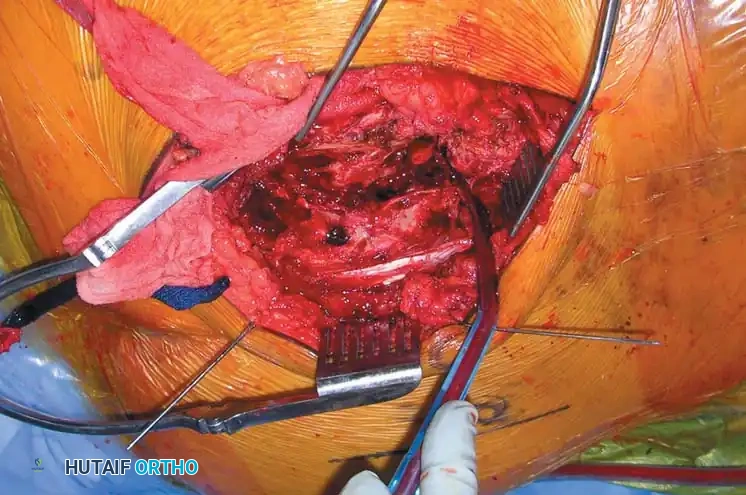
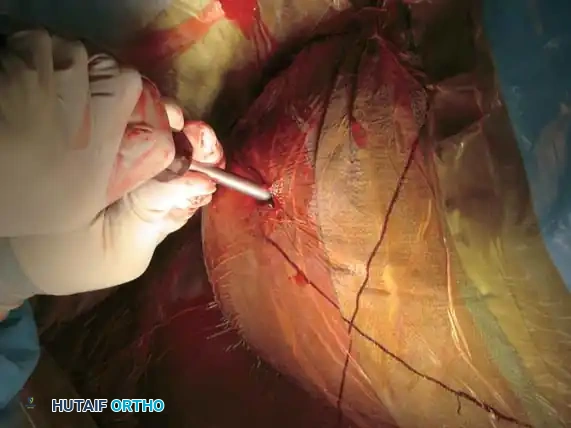
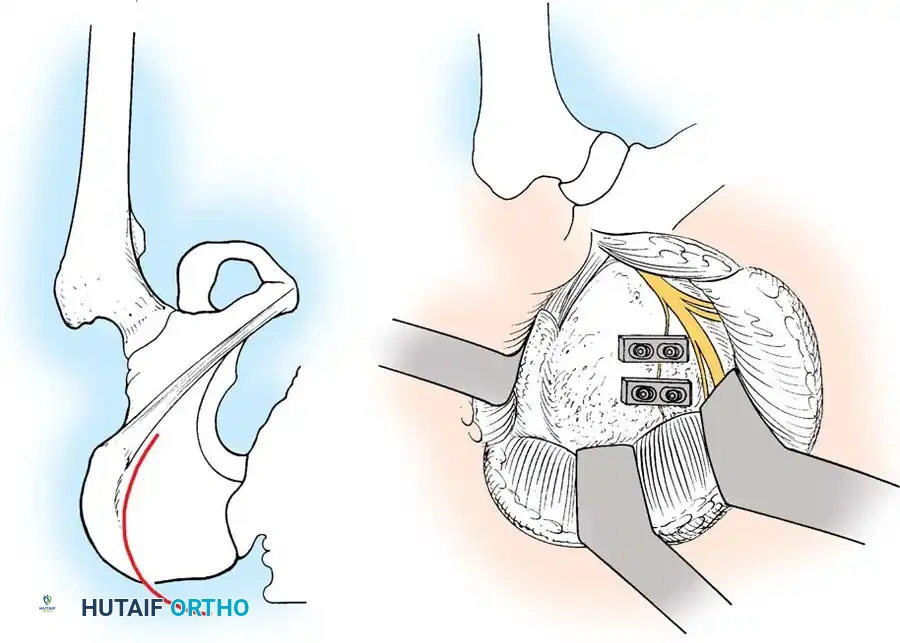
1. المدخل الخلفي للمفصل العجزي الحرقفي: يُستخدم للرد المباشر ووضع الشرائح للكسور الهلالية أو الخلوع الكسرية الشديدة. يتضمن شقاً طولياً أو منحنياً برفق لرفع العضلات الألوية وكشف العظام.
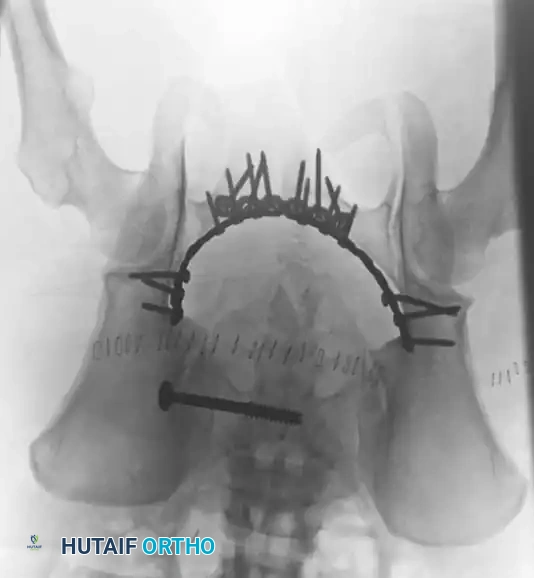
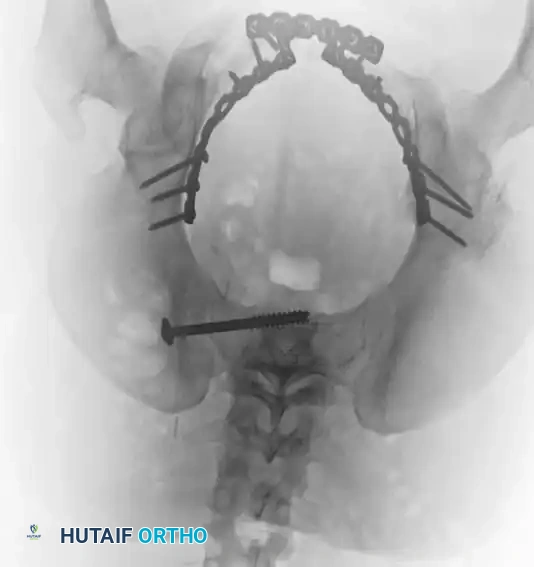
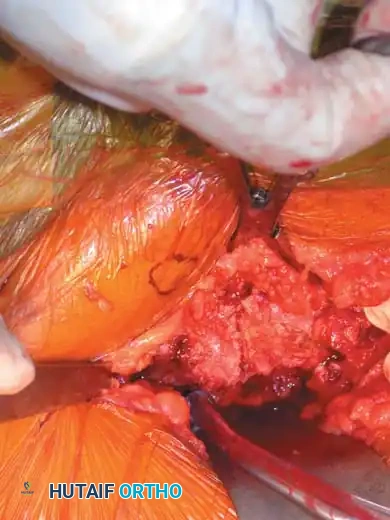
تقنيات التثبيت الجراحي خطوة بخطوة
تتعدد التقنيات الجراحية المستخدمة بناءً على نوع الكسر وموقعه، ويقوم الجراح باختيار الأنسب لضمان أفضل استقرار للحوض.
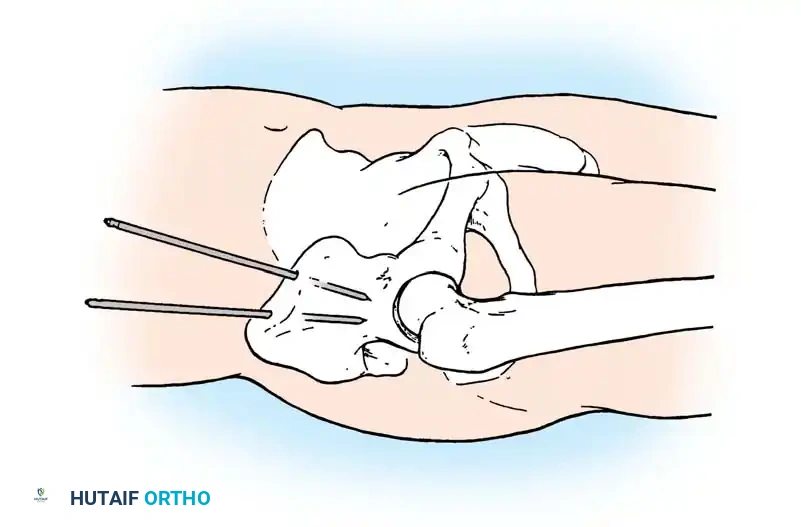
التثبيت الخارجي
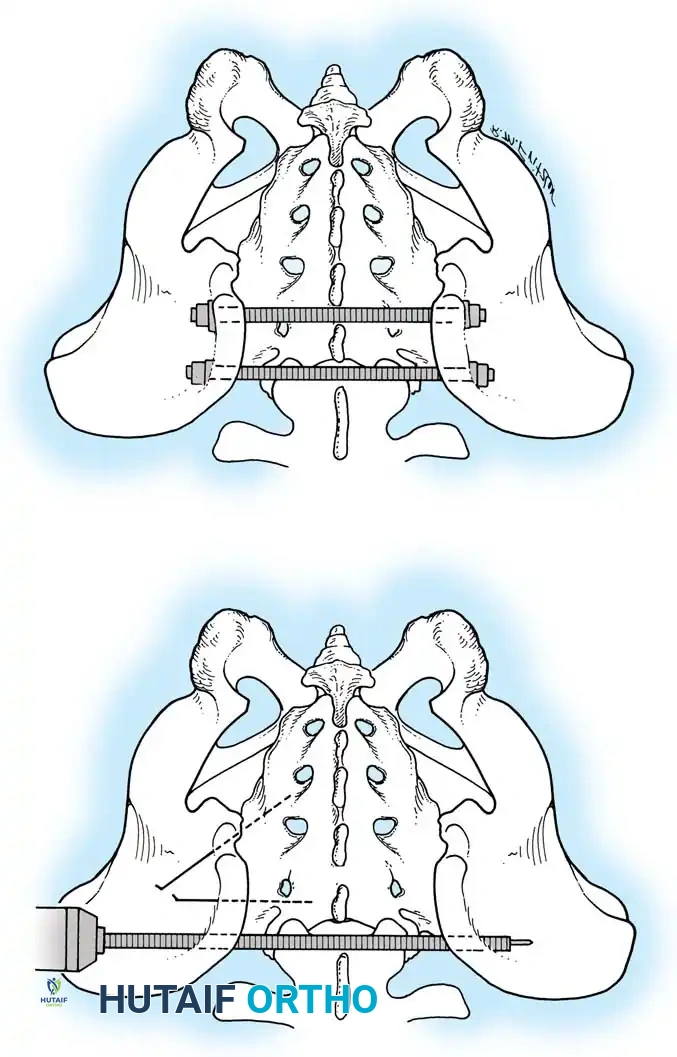
يُعد التثبيت الخارجي أداة أساسية للسيطرة على الأضرار، ولكنه قد يكون علاجاً نهائياً لبعض أنماط الكسور غير المستقرة دورانياً.
* مسامير العرف الحرقفي: توضع بين الطبقتين الداخلية والخارجية لعظم الحرقفة.
* المسامير فوق الحُق: توضع بتوجيه دقيق وتعتبر متفوقة ميكانيكياً، مما يسمح للمريض بحركة أفضل.
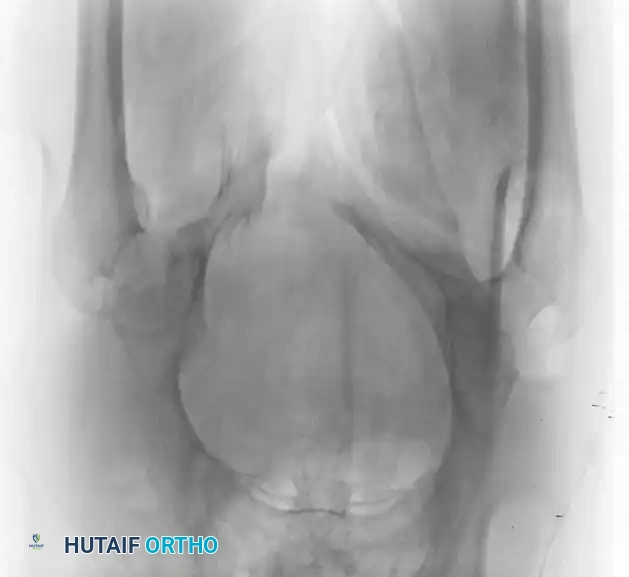
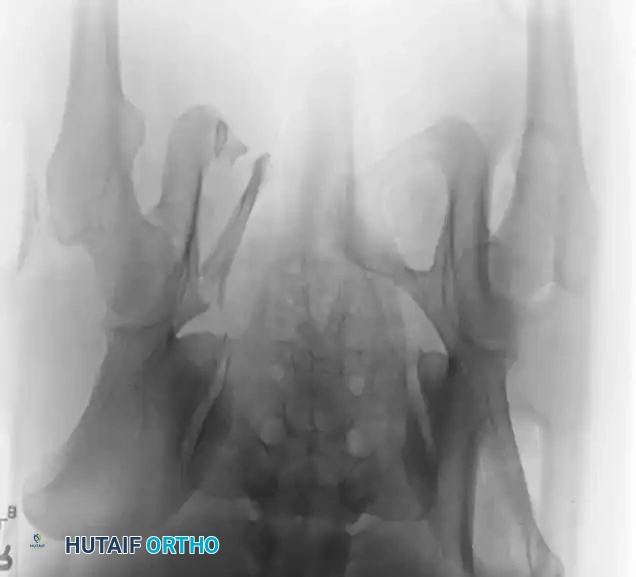
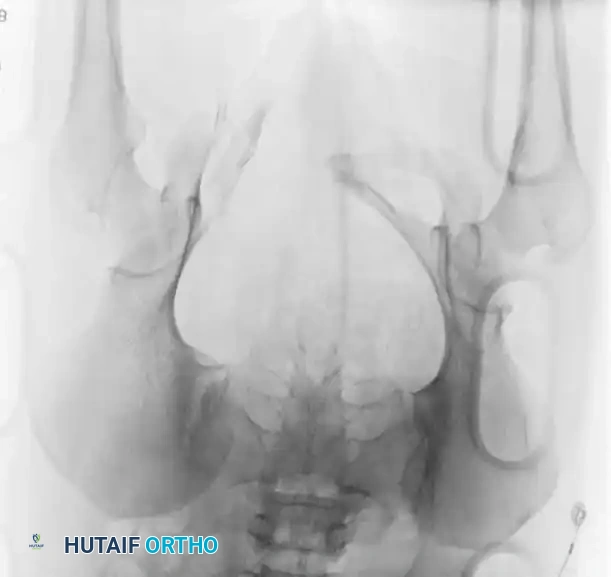
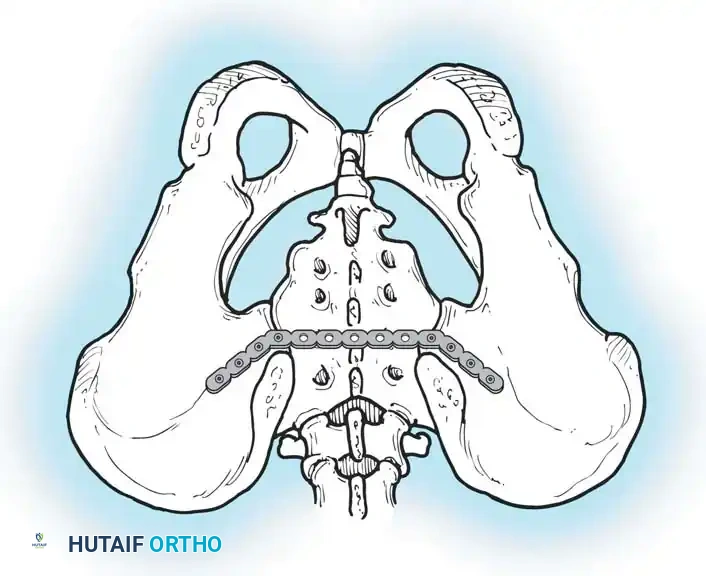
تثبيت الحلقة الأمامية بالشرائح
- الوضعية: يستلقي المريض على ظهره على طاولة شفافة للأشعة.
- إرجاع العظام: يتم استخدام ملقط خاص لرد العظام المنفصلة وتقريبها.
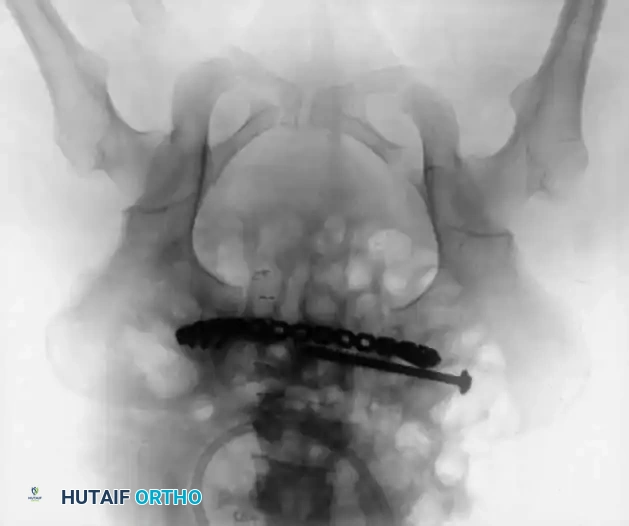
- التثبيت: يتم وضع شريحة إعادة بناء الحوض القوية (عادة تحتوي على 4 إلى 6 ثقوب) في الجزء العلوي. يجب توجيه المسامير بعناية فائقة لتجنب اختراق المفصل أو إصابة المثانة.
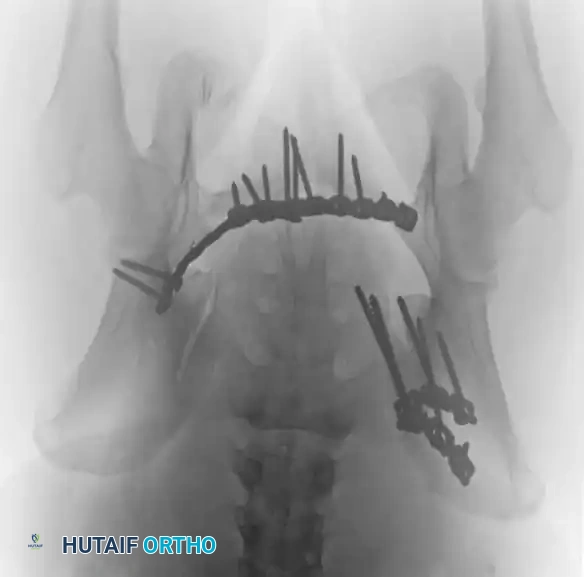
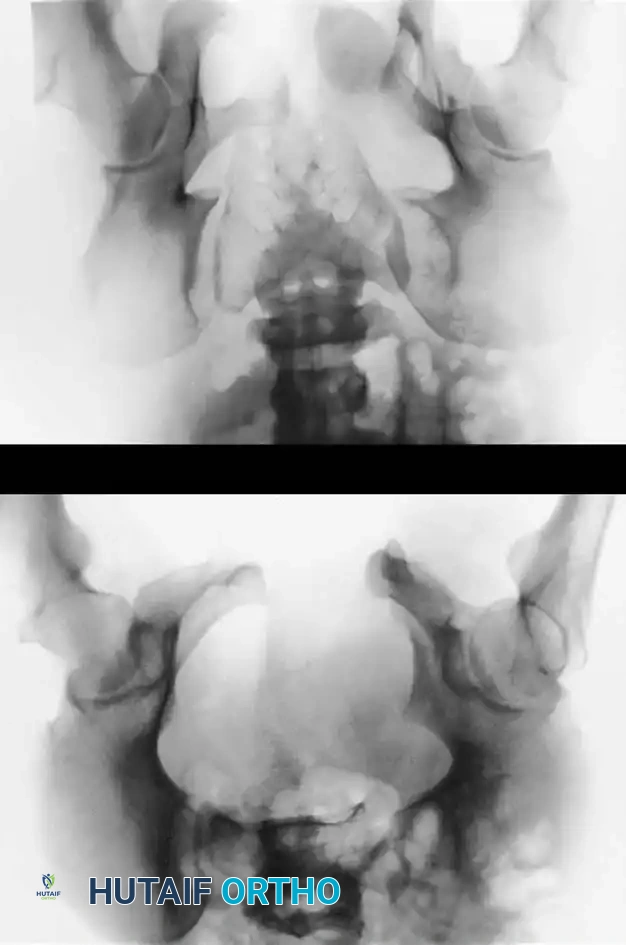
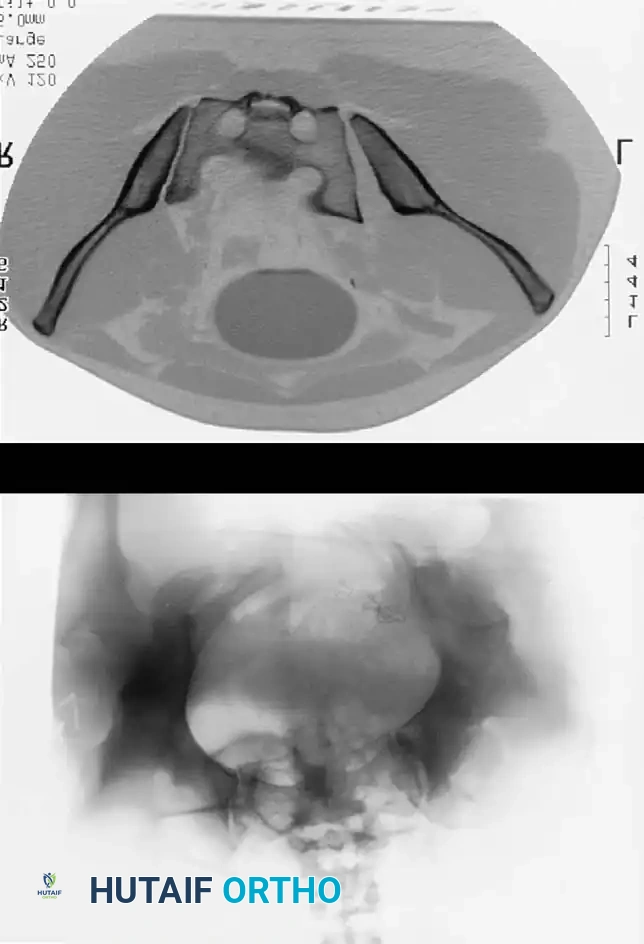
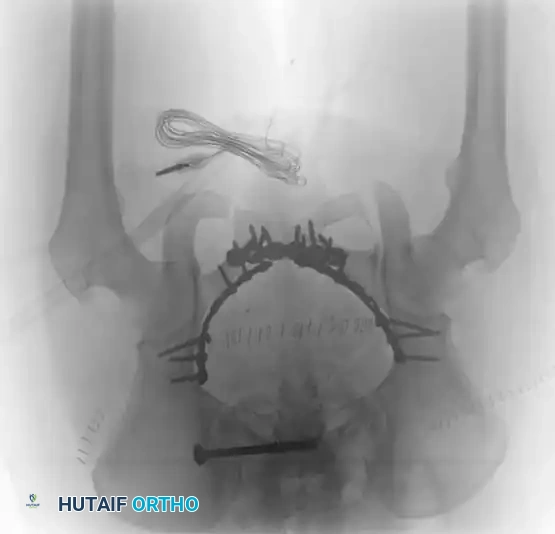
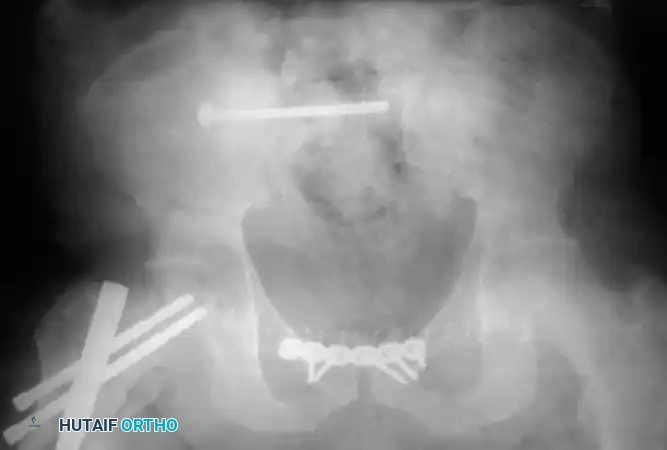
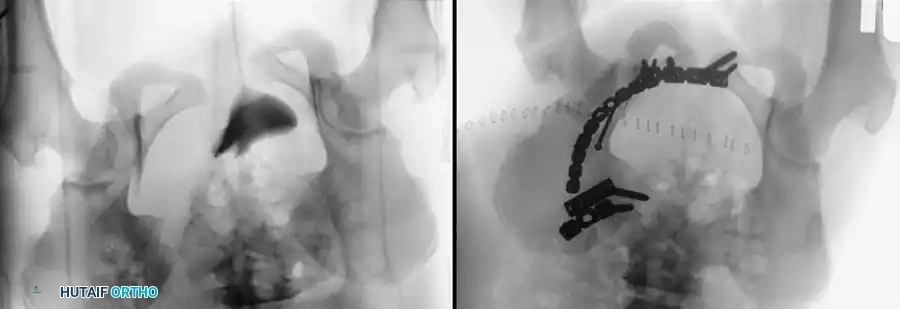
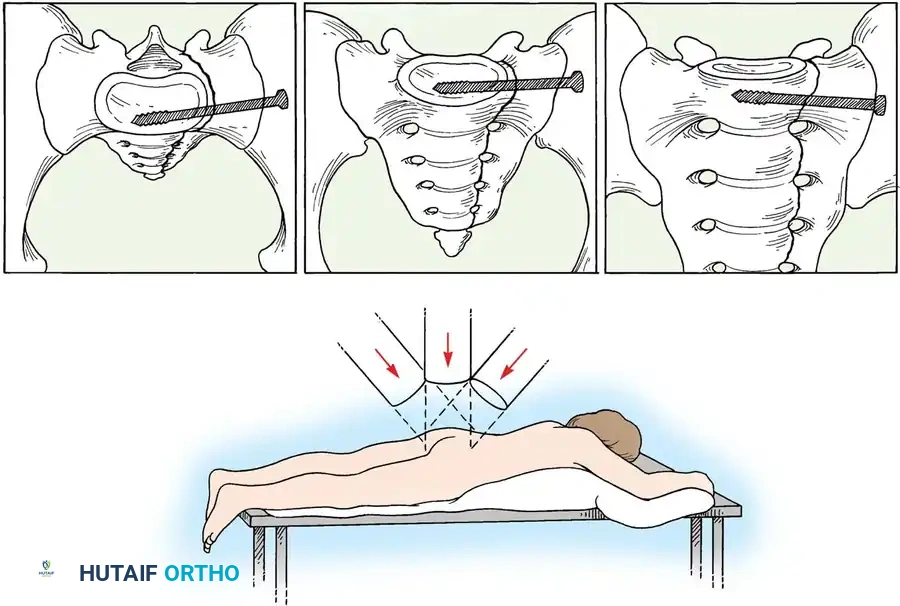
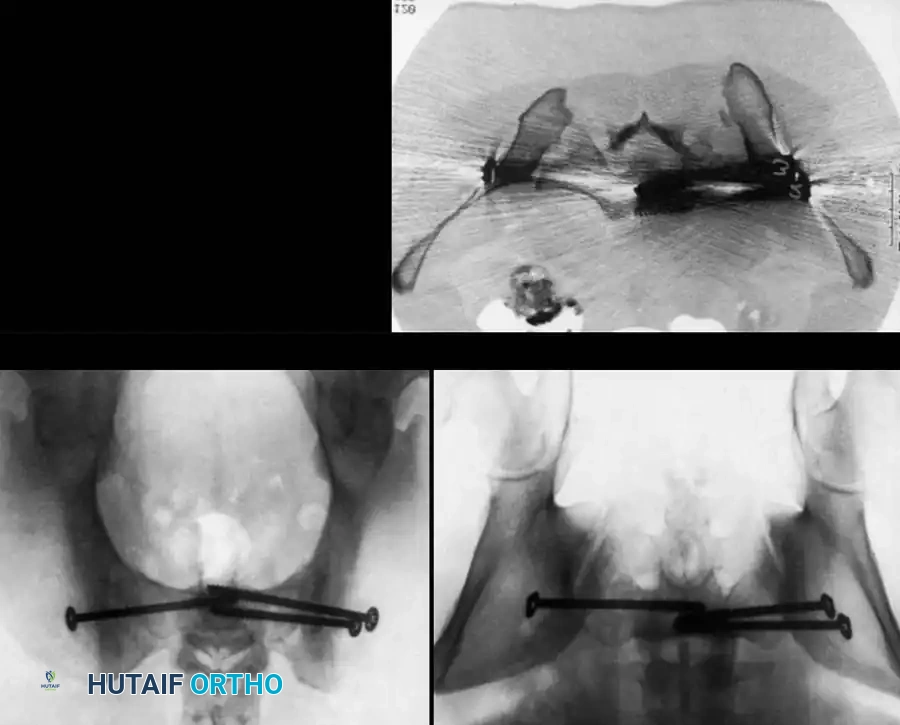
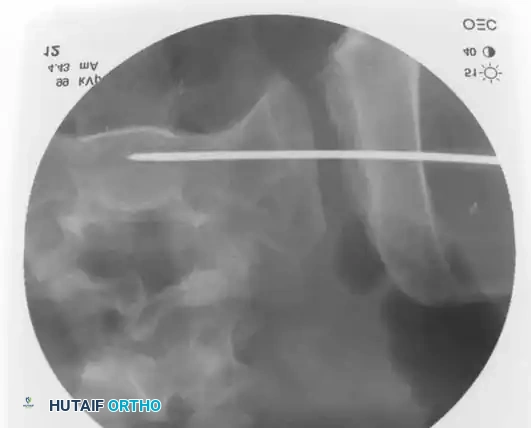
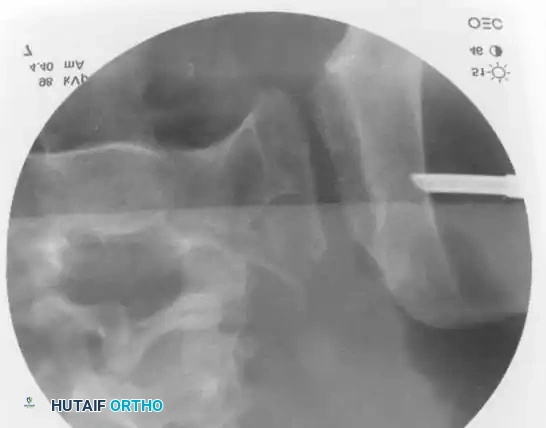
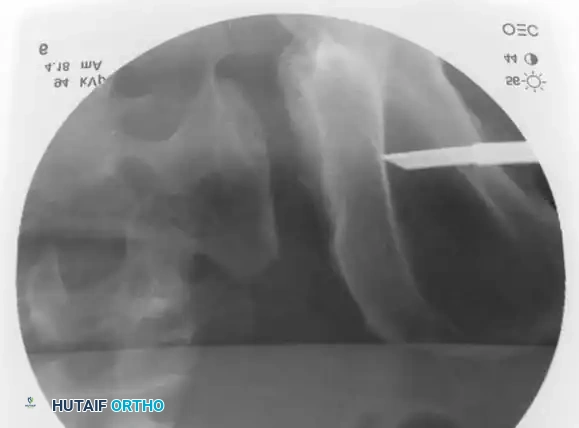
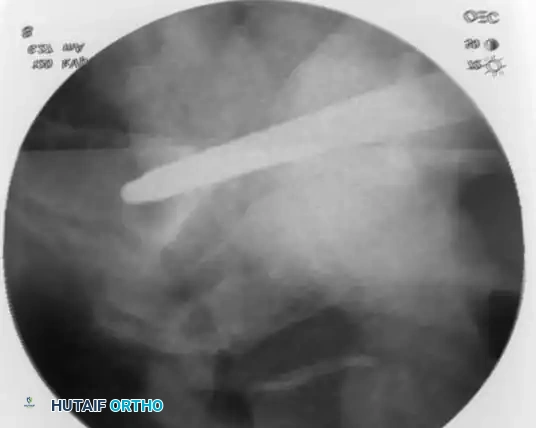
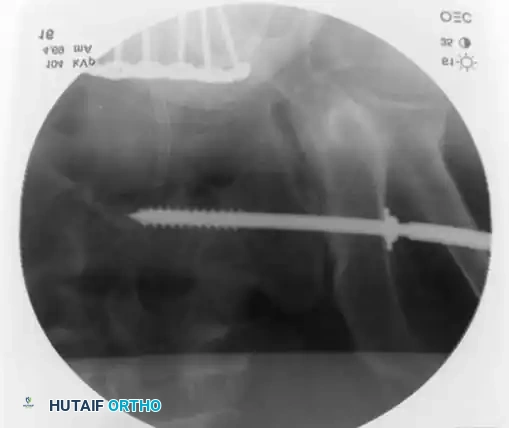
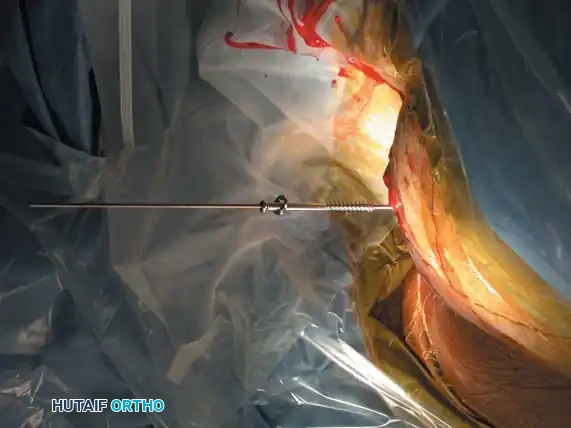
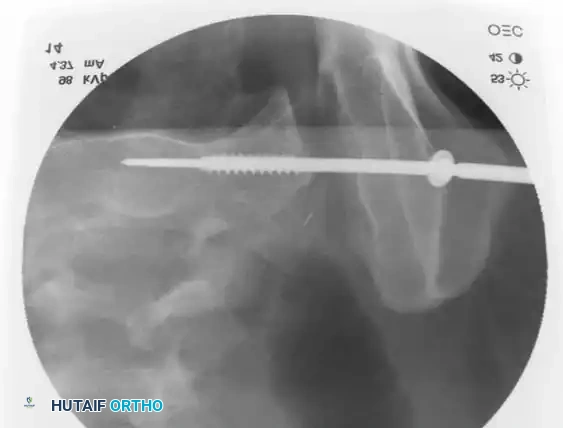
التثبيت بمسامير عبر الجلد للحلقة الخلفية
تُعد هذه التقنية المعيار الذهبي لتثبيت الحلقة الخلفية في المرضى المختارين بعناية، حيث تقلل من النزيف وتسرع التعافي.
* دواعي الاستعمال: كسور العجز، تمزق المفصل العجزي الحرقفي، الكسور الهلالية.
* التقنية: تُجرى تحت توجيه صارم بالأشعة السينية (الفلوروسكوبي) لضمان الدقة.
* المسار: يتم دفع سلك توجيهي من الجانب عبر المفصل إلى جسم الفقرة العجزية، ثم يُدخل المسمار فوقه.
* ممرات الأمان: يجب أن يمتلك الجراح فهماً عميقاً لتشريح العجز لتجنب إصابة جذور الأعصاب أو الأوعية الدموية.
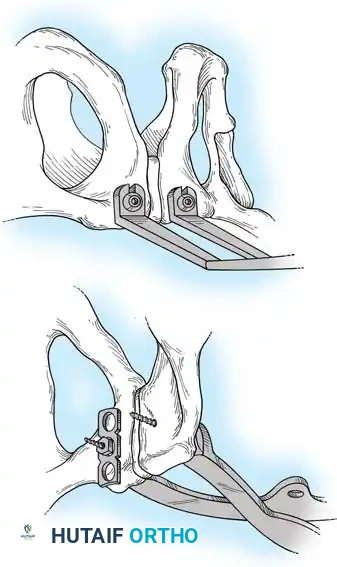
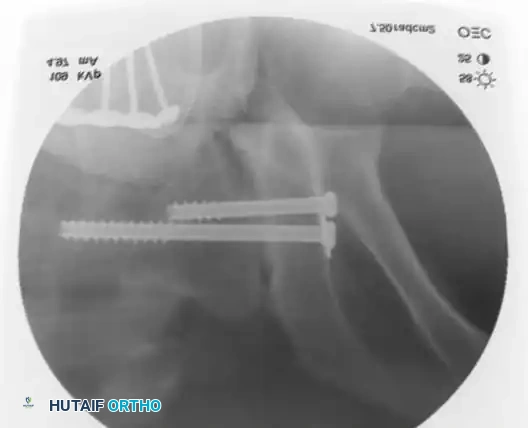
التثبيت الخلفي بالشرائح
في حالات الكسور المفتتة في العجز أو عندما تكون الممرات عبر الجلد غير آمنة، قد يُلجأ إلى الرد المفتوح والتثبيت باستخدام شرائح معدنية تعبر الجزء الخلفي من الحرقفة إلى العجز، مما يعيد بناء حزام الشد الرباطي الخلفي.

كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك