عدم استقرار الحوض المتبقي: التشخيص الدقيق والعلاج المتقدم مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
عدم استقرار الحوض المتبقي هو استمرار أو تكرار ضعف ميكانيكي في حلقة الحوض بعد العلاج الأولي لإصابات الحوض، مما يسبب آلامًا مزمنة ومشكلات وظيفية. يتضمن علاجه تقييمًا دقيقًا بالصور الشعاعية وخيارات جراحية أو غير جراحية لاستعادة الاستقرار وتحسين جودة الحياة.
الخلاصة الطبية السريعة: عدم استقرار الحوض المتبقي هو استمرار أو تكرار ضعف ميكانيكي في حلقة الحوض بعد العلاج الأولي لإصابات الحوض، مما يسبب آلامًا مزمنة ومشكلات وظيفية. يتضمن علاجه تقييمًا دقيقًا بالصور الشعاعية وخيارات جراحية أو غير جراحية لاستعادة الاستقرار وتحسين جودة الحياة.
كشف لغز عدم استقرار الحوض المتبقي: رؤى تشخيصية وعلاجية حاسمة
مقدمة
تُعد إصابات حلقة الحوض من الإصابات المعقدة التي تتراوح شدتها من كسور بسيطة ومستقرة إلى إصابات خطيرة قد تهدد الحياة. في حين يركز التدبير الأولي لهذه الإصابات غالبًا على السيطرة على النزيف وتثبيت الحوض بشكل عاجل، إلا أن التحدي الحقيقي يكمن في المشكلة الخفية التي قد تظهر أو تستمر بعد العلاج الأولي: عدم استقرار الحوض المتبقي .
يشير هذا المصطلح إلى استمرار أو تكرار الضعف الميكانيكي لحلقة الحوض بعد العلاج الأولي، سواء كان جراحيًا أو غير جراحيًا. على عكس عدم الاستقرار الحاد الذي يكون واضحًا عادةً، يمكن أن يكون عدم الاستقرار المتبقي مخفيًا بسبب التثبيت المؤقت، أو حماية المريض للمنطقة المصابة، أو عدم كفاية التقييم الإشعاعي. هذا التأخير في التشخيص يؤدي إلى عواقب وخيمة تشمل الألم المزمن، ضعف الوظيفة، اضطرابات المشي، وتغيرات تنكسية مبكرة في المفاصل.
تُعد إصابات حلقة الحوض شائعة نسبيًا، حيث تتراوح نسبتها من 1% إلى 3% من جميع إصابات الهيكل العظمي، وتحدث غالبًا في سياقات حوادث الطاقة العالية مثل حوادث السير أو السقوط من ارتفاعات. على الرغم من أن هذه الإصابات غالبًا ما ترتبط بإصابات متعددة في الجسم، إلا أنها قد تحدث أيضًا كإصابة معزولة. لا توجد إحصائيات دقيقة لمعدلات عدم استقرار الحوض المتبقي، ولكن من المعروف أنه يساهم بشكل كبير في الاعتلال طويل الأمد المرتبط بهذه الإصابات. تشمل العوامل التي تؤهب لعدم الاستقرار المتبقي عدم كفاية الرد الأولي للكسر، ضعف قوة التثبيت، عدم اكتشاف إصابات الأربطة (خاصة الخلفية)، وتأخر التشخيص.
تعتمد القدرة على الكشف الدقيق عن عدم الاستقرار المتبقي وتوصيفه بشكل كبير على التفسير البارع للصور الشعاعية. تُعد الأشعة السينية العادية، الأشعة المقطعية (CT) مع إعادة البناء ثلاثية الأبعاد، وتصوير الإجهاد الديناميكي أدوات لا غنى عنها لكشف هذه الحالات التي غالبًا ما تكون خفية. إن التشخيص المبكر والدقيق لعدم الاستقرار المتبقي أمر بالغ الأهمية، حيث يؤثر بشكل مباشر على نتائج المريض ويحدد الحاجة إلى تدخلات جراحية تصحيحية أو إنقاذية.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، أحد أبرز الخبراء في تشخيص وعلاج حالات عدم استقرار الحوض المتبقي المعقدة. بفضل خبرته الواسعة وفهمه العميق لتشريح الحوض وآلياته الحيوية، يقدم الدكتور هطيف تقييمًا شاملًا وعلاجًا متقدمًا يهدف إلى استعادة وظيفة الحوض وتخفيف الألم وتحسين جودة حياة المرضى. يهدف هذا الدليل الشامل إلى تزويد المرضى بفهم واضح وشامل لهذه الحالة، مع التركيز على أهمية التشخيص الدقيق ودور الأستاذ الدكتور محمد هطيف في تقديم الرعاية المتخصصة.
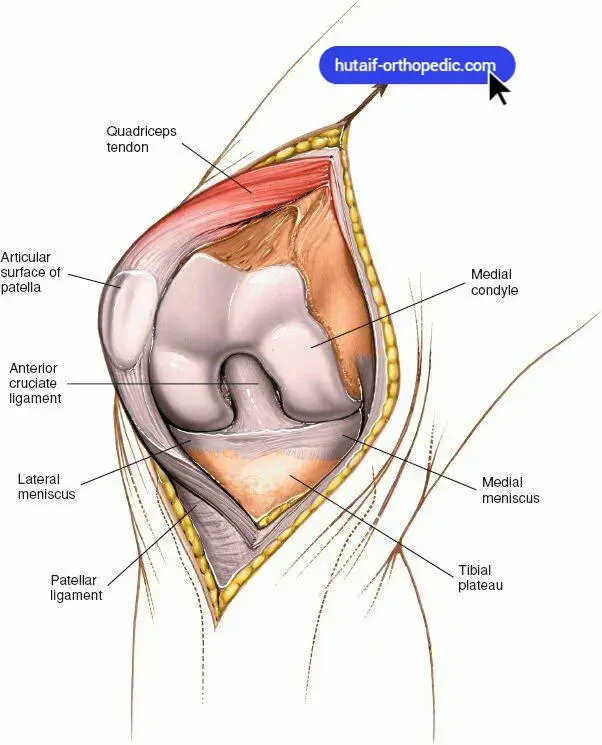
التشريح الحيوي للحوض وآلية عمله
لفهم عدم استقرار الحوض المتبقي، من الضروري أولاً فهم التشريح المعقد وآلية عمل حلقة الحوض. يعمل الحوض كهيكل أساسي لتحمل الوزن، حيث ينقل القوى بين الهيكل المحوري (العمود الفقري) والأطراف السفلية، بينما يوفر أيضًا حماية للأعضاء الحيوية الداخلية.
تشريح حلقة الحوض
تتكون حلقة الحوض من ثلاث عظام رئيسية: عظمتان غير مسمى (تتكون كل منهما من الحرقفة، الورك، والعانة) والعجز. تتصل هذه العظام معًا عبر الارتفاق العاني (pubic symphysis) في الأمام ومفصلي الحرقفي العجزي (sacroiliac joints) في الخلف.
حلقة الحوض الأمامية
- الارتفاق العاني : مفصل غضروفي قوي مدعوم بأربطة علوية وسفلية (قوسية)، أمامية وخلفية. يسمح بحركة طفيفة ولكنه ضروري لسلامة حلقة الحوض.
- فروع العانة : فروع العانة العلوية والسفلية، وفروع الورك.
حلقة الحوض الخلفية
تُعد حلقة الحوض الخلفية حجر الزاوية في استقرار الحوض بفضل مجمعاتها الرباطية القوية.
*
المفاصل الحرقفية العجزية (SI Joints)
: مفاصل زلالية حقيقية في الأمام، مع روابط ليفية قوية في الخلف.
*
الأربطة الرئيسية
:
*
الأربطة الحرقفية العجزية الأمامية
: أرق، تربط الجزء الأمامي من العجز بالحرقفة. أقل أهمية للاستقرار من الأربطة الخلفية.
*
الأربطة الحرقفية العجزية الخلفية
: قوية للغاية ومتعددة الطبقات. تتكون من أربطة قصيرة (بين العظام) وطويلة خلفية. الأربطة بين العظام هي المثبتات الأساسية، وتمنع تباعد المفصل الحرقفي العجزي. الأربطة الطويلة الخلفية تقاوم الدوران الخارجي وقوى القص العمودي.
*
الأربطة العجزية الحدبية (Sacrotuberous Ligaments)
: تربط العجز (الحواف الجانبية) والشوكة الحرقفية الخلفية العلوية (PSIS) بالحدبة الإسكية. تقاوم بشكل أساسي قوى القص العمودي والدوران الخارجي.
*
الأربطة العجزية الشوكية (Sacrospinous Ligaments)
: تربط العجز (الحواف الجانبية) والعصعص بالشوكة الإسكية. تقاوم الدوران الخارجي وقوى القص العمودي.
*
الأربطة الحرقفية القطنية (Iliolumbar Ligaments)
: تربط النتوءات المستعرضة للفقرتين القطنيتين L4 و L5 بالعرف الحرقفي. تساهم في استقرار العمود الفقري القطني والحوض وتنقل القوى القطنية إلى الحوض.
ميكانيكا الحيوية لاستقرار الحوض
يتم الحفاظ على استقرار حلقة الحوض من خلال مزيج من سلامة العظام وتوتر الأربطة القوية. تعمل كحلقة حركية مغلقة. يتطلب حدوث عدم استقرار كبير في الحوض تعطيل مكونين أو أكثر من هذه الحلقة.
نقل القوى
- الأحمال العمودية : تنتقل من العمود الفقري عبر العجز إلى الحرقفة ثم إلى الأطراف السفلية. يُعد المجمع الرباطي الخلفي حاسمًا لمقاومة هذه القوى.
- الاستقرار الدوراني : تقاومه كل من الهياكل الأمامية (أربطة الارتفاق العاني) والخلفية (الأربطة العجزية الشوكية، العجزية الحدبية، والحرقفية العجزية).
- استقرار القص : تقاومه بشكل أساسي الأربطة الحرقفية العجزية الخلفية والتداخل الميكانيكي للعجز داخل أجنحة الحرقفة.
أنماط عدم الاستقرار
يُصنف عدم استقرار حلقة الحوض بشكل عام حسب اتجاه الإزاحة ودرجة التلف.
*
عدم الاستقرار الدوراني
: يتمثل في تمزق الحلقة الأمامية (الارتفاق العاني أو فروع العانة) مع تمزق جزئي لأربطة الحلقة الخلفية (مثل إصابات "الكتاب المفتوح" بالدوران الخارجي).
*
عدم الاستقرار العمودي
: تمزق كل من هياكل الحلقة الأمامية والخلفية، بما في ذلك الأربطة الحرقفية العجزية الخلفية القوية وغالبًا ما يكون هناك كسر في العجز أو خلع في المفصل الحرقفي العجزي. هذا هو الشكل الأكثر شدة ويحمل أعلى خطر لعدم الاستقرار المزمن.
*
انفصال الحوض عن العمود الفقري القطني (Lumbopelvic Dissociation)
: شكل حاد من عدم الاستقرار ينطوي على تمزق كامل بين العمود الفقري القطني والحوض، عادةً من خلال كسر عرضي في العجز (منطقة دينيس III). يؤدي هذا إلى فقدان الاستقرار العمودي والدوراني بين العمود الفقري والحوض.
إن فهم هذه الهياكل من خلال الصور الشعاعية أمر بالغ الأهمية. على سبيل المثال، يشير اتساع الارتفاق العاني في صور الأشعة السينية الأمامية الخلفية (AP) إلى تمزق الحلقة الأمامية. بينما يشير اتساع المفصل الحرقفي العجزي أو إزاحة شظايا كسر العجز في صور المدخل/المخرج إلى تمزق رباطي خلفي قوي وعدم استقرار عمودي. تُعد "علامة الهلال" (كسر قلعي للحافة القشرية للحرقفة) علامة مميزة لإصابة رباطية خلفية شديدة.
الأسباب وعوامل الخطر لعدم استقرار الحوض المتبقي
ينشأ عدم استقرار الحوض المتبقي عندما تفشل الإجراءات الأولية في استعادة الاستقرار الكامل والدائم لحلقة الحوض. يمكن أن تتعدد الأسباب وتتداخل، مما يجعل التشخيص والعلاج أكثر تعقيدًا. فهم هذه الأسباب وعوامل الخطر يساعد المرضى على إدراك طبيعة حالتهم ويساعد الأطباء، وخاصة الأستاذ الدكتور محمد هطيف ، في وضع خطة علاجية مستنيرة.
الأسباب الرئيسية لعدم استقرار الحوض المتبقي
- عدم كفاية الرد الأولي للكسر : إذا لم يتم إعادة العظام المكسورة أو المخلوعة إلى وضعها التشريحي الصحيح بشكل كامل خلال العلاج الأولي، فإن ذلك يترك الحوض في وضع غير مستقر. هذا شائع بشكل خاص في كسور العجز أو خلع المفصل الحرقفي العجزي.
- ضعف أو عدم كفاية التثبيت : قد لا تكون الألواح أو المسامير أو المثبتات الخارجية المستخدمة في الجراحة الأولية قوية بما يكفي لتحمل قوى الإجهاد اليومية، مما يؤدي إلى فشلها بمرور الوقت وتكرار عدم الاستقرار.
- إصابات الأربطة غير المكتشفة أو غير المعالجة : تُعد الأربطة الخلفية للحوض (مثل الأربطة الحرقفية العجزية الخلفية، العجزية الحدبية، والعجزية الشوكية) حاسمة للاستقرار. إذا تعرضت هذه الأربطة لتمزق شديد ولم يتم التعرف عليها أو معالجتها بشكل صحيح، فإن الحوض سيبقى غير مستقر حتى لو بدت العظام مستقرة.
- تأخر التشخيص : عدم التعرف على عدم الاستقرار في المرحلة الحادة يمكن أن يؤدي إلى التئام العظام والأربطة في وضع خاطئ (التئام خاطئ)، مما يخلق مشكلة مزمنة تتطلب تدخلًا أكثر تعقيدًا.
- فشل الأجهزة الجراحية : قد تتعرض المسامير للفك، أو تنكسر الألواح، أو تهاجر المثبتات، مما يؤدي إلى فقدان التثبيت وعودة عدم الاستقرار.
- امتصاص العظم أو عدم التئام الكسر (Non-union) : في بعض الحالات، قد لا يلتئم الكسر العظمي بشكل كامل، مما يترك فجوة مليئة بالأنسجة الليفية بدلًا من العظم القوي. هذا يقلل من استقرار الحوض.
- التهاب المفصل الحرقفي العجزي المزمن : حتى بعد تثبيت الكسر، قد يتطور التهاب أو تنكس في المفصل الحرقفي العجزي، مما يسبب الألم وعدم الاستقرار.
- العدوى : يمكن أن تؤدي العدوى في موقع الجراحة إلى ضعف التئام العظام والأنسجة، مما يساهم في عدم الاستقرار.
عوامل الخطر التي تزيد من احتمالية عدم استقرار الحوض المتبقي
- شدة الإصابة الأولية : الإصابات عالية الطاقة التي تسبب كسورًا معقدة أو تمزقات واسعة في الأربطة تزيد بشكل كبير من خطر عدم الاستقرار المتبقي.
- نوع كسر الحوض : كسور الحوض من النوع C (غير مستقرة دورانيًا وعموديًا) وكسور العجز المعقدة (مثل كسور U-type أو H-type) تحمل أعلى خطر لعدم الاستقرار المتبقي.
- إصابات الأربطة الخلفية : تمزق الأربطة الحرقفية العجزية الخلفية القوية هو مؤشر قوي على عدم الاستقرار المحتمل.
- السمنة : يمكن أن تزيد السمنة من الإجهاد على الحوض وتعيق عملية الشفاء.
- التدخين : يؤثر التدخين سلبًا على تدفق الدم والتئام العظام، مما يزيد من خطر عدم التئام الكسور.
- هشاشة العظام : ضعف جودة العظام بسبب هشاشة العظام يمكن أن يقلل من فعالية التثبيت الجراحي ويزيد من خطر فشل الأجهزة.
- عدم الالتزام بتعليمات ما بعد الجراحة : عدم اتباع إرشادات تحمل الوزن أو بروتوكولات إعادة التأهيل يمكن أن يعرض الحوض للإجهاد المبكر ويزيد من خطر عدم الاستقرار.
- خبرة الجراح : في الحالات المعقدة، تلعب خبرة الجراح دورًا حاسمًا في تحقيق الرد الدقيق والتثبيت المستقر. يُعد الأستاذ الدكتور محمد هطيف بخبرته الطويلة في جراحة الحوض، قادرًا على التعامل مع هذه التحديات بمهارة عالية.
فهم هذه الأسباب وعوامل الخطر هو الخطوة الأولى نحو التشخيص الدقيق والعلاج الفعال. إذا كنت تعاني من أعراض مستمرة بعد إصابة في الحوض، فمن الضروري استشارة أخصائي مثل الأستاذ الدكتور محمد هطيف لتقييم شامل.
الأعراض والعلامات الشائعة لعدم استقرار الحوض المتبقي
يمكن أن تتراوح أعراض عدم استقرار الحوض المتبقي من خفيفة ومتقطعة إلى شديدة وموهنة، وتؤثر بشكل كبير على جودة حياة المريض. نظرًا لأن هذه الحالة غالبًا ما تكون خفية، فإن التعرف على الأعراض مبكرًا أمر بالغ الأهمية للحصول على التشخيص والعلاج المناسبين.
الألم المزمن
يُعد الألم العرض الأكثر شيوعًا ومركزية لعدم استقرار الحوض المتبقي.
*
الموقع
: غالبًا ما يتركز الألم في منطقة الحوض، أسفل الظهر، الأرداف، أو الفخذ. قد ينتشر إلى الأطراف السفلية.
*
النوع
: يمكن أن يكون الألم حادًا أو باهتًا، مستمرًا أو متقطعًا. قد يوصف بأنه ألم عميق، طاعن، أو شعور بالضغط.
*
العوامل المحفزة
: يزداد الألم عادةً مع:
* تحمل الوزن أو الوقوف لفترات طويلة.
* المشي أو الجري.
* تغيير الوضعيات (مثل النهوض من الجلوس أو الدوران في السرير).
* الأنشطة التي تتطلب ثني أو دوران الحوض.
* قد يقل الألم مع الراحة، لكنه غالبًا ما يعود مع استئناف النشاط.
اضطرابات المشي والحركة
يؤثر عدم استقرار الحوض بشكل مباشر على القدرة على المشي والحركة الطبيعية.
*
المشية المضطربة (Gait Disturbance)
: قد يلاحظ المريض مشية متذبذبة أو غير متوازنة.
*
العرج
: قد يحدث عرج واضح بسبب الألم أو عدم القدرة على تحمل الوزن بشكل متساوٍ على الساق المصابة.
*
صعوبة في تحمل الوزن
: قد يجد المريض صعوبة في الوقوف على ساق واحدة أو تحمل الوزن الكامل على الجانب المصاب.
*
قيود في نطاق الحركة
: قد يشعر المريض بصلابة أو قيود في حركة الوركين أو العمود الفقري القطني.
*
صعوبة في الأنشطة اليومية
: قد تصبح الأنشطة البسيطة مثل صعود الدرج، الدخول والخروج من السيارة، أو ارتداء الملابس صعبة ومؤلمة.
ضعف وظيفي وإعاقة
تتجاوز الأعراض الألم لتشمل تأثيرًا واسعًا على الوظيفة العامة للمريض.
*
ضعف العضلات
: قد يؤدي الألم وعدم الاستخدام إلى ضعف في عضلات الفخذ والأرداف والجذع.
*
فقدان القدرة على التحمل
: قد يشعر المريض بالتعب بسرعة عند أداء الأنشطة البدنية.
*
عدم التوازن
: زيادة خطر السقوط بسبب ضعف الاستقرار.
*
اختلاف طول الأطراف
: في حالات عدم الاستقرار العمودي الشديد، قد يحدث ارتفاع أو انخفاض في أحد جانبي الحوض، مما يؤدي إلى اختلاف في طول الساقين.
الأعراض العصبية
على الرغم من أنها أقل شيوعًا، إلا أن عدم استقرار الحوض المتبقي يمكن أن يؤثر على الأعصاب المجاورة.
*
ألم عصبي (Radiculopathy)
: قد يحدث ألم ينتشر على طول مسار العصب، مثل عرق النسا، بسبب انضغاط الأعصاب في منطقة العجز أو المفصل الحرقفي العجزي.
*
تنميل أو خدر
: شعور بالخدر أو التنميل في الأرداف أو الفخذ أو الساق.
*
ضعف العضلات العصبية
: ضعف في عضلات معينة تخدمها الأعصاب المتأثرة.
*
مشاكل في وظائف المثانة أو الأمعاء
: في حالات نادرة وشديدة، قد يؤثر عدم الاستقرار على الأعصاب التي تتحكم في وظائف المثانة والأمعاء، مما يتطلب عناية طبية فورية.
علامات أخرى
- تشوه مرئي : في بعض الحالات، قد يكون هناك تشوه مرئي في منطقة الحوض، مثل اتساع الارتفاق العاني أو عدم تناسق في مستوى الوركين.
- خشونة أو طقطقة : قد يسمع المريض أو يشعر ببعض الأصوات أو الاحتكاك عند حركة الحوض.
- التهاب المفاصل التنكسي المبكر : يمكن أن يؤدي عدم الاستقرار المزمن إلى تآكل غضروف المفصل الحرقفي العجزي أو مفصل الورك، مما يؤدي إلى التهاب المفاصل التنكسي.
إذا كنت تعاني من أي من هذه الأعراض بعد إصابة في الحوض، فمن الضروري عدم تجاهلها. يُعد التشخيص المبكر والعلاج المناسب حاسمًا لمنع تفاقم الحالة وتحسين النتائج. الأستاذ الدكتور محمد هطيف في صنعاء متخصص في تقييم هذه الأعراض المعقدة وتحديد السبب الجذري لها لتقديم خطة علاجية فعالة.
التشخيص الدقيق لعدم استقرار الحوض المتبقي
يُعد التشخيص الدقيق لعدم استقرار الحوض المتبقي تحديًا، حيث يتطلب فهمًا عميقًا لتشريح الحوض، وخبرة في تفسير الصور الشعاعية، وربط الأعراض السريرية بالنتائج التصويرية. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل لضمان تشخيص دقيق ووضع خطة علاجية مستنيرة.
1. التاريخ المرضي والفحص السريري
- التاريخ المرضي : يبدأ التشخيص بسؤال المريض عن تفاصيل الإصابة الأولية في الحوض، نوع العلاج الذي تلقاه، الأعراض الحالية (موقع الألم، شدته، العوامل التي تزيد أو تقلل منه)، تأثير الأعراض على الأنشطة اليومية، وأي مشاكل عصبية.
-
الفحص السريري
: يقوم الدكتور هطيف بإجراء فحص شامل يتضمن:
- تقييم المشية : ملاحظة أي عرج، أو مشية غير متوازنة، أو صعوبة في تحمل الوزن.
- فحص الحوض والعمود الفقري القطني : البحث عن أي تشوهات مرئية، تباين في طول الساقين، أو عدم تناسق في مستوى الحوض.
- جس مناطق الألم : تحديد نقاط الألم بالضغط على الهياكل العظمية والأربطة.
- اختبارات الاستفزاز (Provocation Tests) : إجراء حركات معينة للحوض والمفاصل الحرقفية العجزية لتحديد ما إذا كانت تثير الألم، مما يشير إلى عدم الاستقرار.
- التقييم العصبي : فحص قوة العضلات، الإحساس، وردود الفعل لتحديد أي انضغاط عصبي.
2. التقييم بالصور الشعاعية (Radiographic Assessment)
تُعد الصور الشعاعية حجر الزاوية في تشخيص عدم استقرار الحوض المتبقي، وهي ضرورية "لكشف" المشكلة الخفية وتحديد طبيعتها.
-
الأشعة السينية العادية (Plain Radiographs) :
- المنظر الأمامي الخلفي (AP Pelvis) : لتقييم المحاذاة العامة للحوض، عرض الارتفاق العاني، تناسق المفصل الحرقفي العجزي، وأي إزاحة واضحة. يبحث الدكتور هطيف عن علامات التغيرات المزمنة مثل التكلسات العظمية غير الطبيعية (heterotopic ossification) أو التغيرات التنكسية.
- منظر المدخل (Inlet View) : لتقييم الإزاحة الخلفية للعجز أو الحرقفة، والدوران الداخلي/الخارجي لنصف الحوض. ضروري لتقييم انحناء العجز (sacral kyphosis) أو الإزاحة الأمامية.
- منظر المخرج (Outlet View) : لتقييم الهجرة العمودية لنصف الحوض، انحراف العجز، والإزاحة العلوية/السفلية لشظايا الكسر أو المفاصل الحرقفية العجزية. حاسم لتقييم شكل العجز لتحديد مسار المسامير.
- صور الإجهاد (Stress Radiographs) : في الحالات التي يكون فيها عدم الاستقرار مشكوكًا فيه، يمكن إجراء صور ديناميكية بالفلوروسكوب أو صور شعاعية أثناء تحمل المريض للوزن (من جانب واحد أو جانبين) أو في وضعيات محددة (مثل وضعية الفلامنجو لعدم استقرار الارتفاق العاني) للكشف عن عدم استقرار خفي لا يظهر في الصور الثابتة.
-
الأشعة المقطعية (Computed Tomography - CT Scan) :
- المقاطع المحورية (Axial Slices) : توفر رؤية تفصيلية لأنماط الكسور، الثقوب العجزية، أمراض المفصل الحرقفي العجزي، وعلاقة شظايا العظام بالهياكل العصبية. ضرورية لتحديد كسور العجز غير المكتشفة (مثل كسور U-type, H-type).
- إعادة البناء التاجية والسهيمة (Coronal & Sagittal Reconstructions) : تحدد هندسة الكسر، محاذاة المفصل الحرقفي العجزي، وانحناء العجز بشكل أكبر.
- إعادة البناء ثلاثية الأبعاد (3D Reconstructions) : لا تقدر بثمن لفهم مورفولوجيا الكسر المعقدة، تخطيط مسارات المسامير (خاصة لمسامير المفصل الحرقفي العجزي)، ومحاكاة مناورات الرد. يسمح هذا بقياس دقيق لأي إزاحة أو انحراف متبقي.
-
التصوير بالرنين المغناطيسي (Magnetic Resonance Imaging - MRI) :
- سلامة الأربطة : الأفضل لتقييم إصابات الأنسجة الرخوة، بما في ذلك سلامة الأربطة الحرقفية العجزية الخلفية، العجزية الحدبية، والعجزية الشوكية. يمكن أن يؤكد هذا السبب الكامن وراء عدم الاستقرار عندما تبدو سلامة العظام محفوظة نسبيًا.
- التقييم العصبي : تحديد انضغاط جذر العصب، الورم الدموي، أو التندب حول الهياكل العصبية.
- الكسور الخفية : يمكن أن يكشف عن كسور الإجهاد أو الكدمات التي لا تظهر في الأشعة السينية العادية أو التغيرات الدقيقة في الأشعة المقطعية.
-
تصوير الأوعية الدموية (Angiography) : نادرًا ما يكون مطلوبًا لعدم الاستقرار المتبقي، ولكن قد يُنظر فيه إذا كان هناك اشتباه في تكوين تمدد وعائي كاذب مزمن أو مضاعفات وعائية من صدمة/جراحة سابقة.
يعتمد الأستاذ الدكتور محمد هطيف على هذه الأدوات التشخيصية المتقدمة لتحديد طبيعة وشدة عدم استقرار الحوض المتبقي بدقة متناهية، مما يمكنه من وضع خطة علاجية مخصصة لكل مريض.
العلاج المتقدم لعدم استقرار الحوض المتبقي
يعتمد قرار التدخل لعلاج عدم استقرار الحوض المتبقي على تقييم شامل لنتائج الصور الشعاعية، الأعراض السريرية، القيود الوظيفية، والحالة الصحية العامة للمريض. الهدف من التدخل هو استعادة المحاذاة التشريحية، توفير تثبيت مستقر، تخفيف الألم، وتحسين النتائج الوظيفية.
1. العلاج غير الجراحي (Conservative Management)
يُعد العلاج غير الجراحي الخيار الأول في حالات معينة، وقد يكون فعالًا في تخفيف الأعراض وتحسين الوظيفة للمرضى الذين يعانون من عدم استقرار خفيف أو مستقر نسبيًا.
دواعي العلاج غير الجراحي
- إزاحة طفيفة أو مستقرة : عدم وجود تقدم كبير في الإزاحة مع مرور الوقت.
- أعراض خفيفة أو بدون أعراض : المرضى الذين يعانون من ألم خفيف ومتقطع يمكن التحكم فيه بالمسكنات والعلاج الطبيعي وتعديل النشاط.
- مرضى غير مؤهلين للجراحة : المرضى الذين يعانون من حالات صحية خطيرة تمنع التدخل الجراحي، حيث تفوق مخاطر الجراحة الفوائد المحتملة.
- قيود وظيفية محدودة : المرضى الذين يحافظون على وظيفة مقبولة على الرغم من بعض النتائج الشعاعية المتبقية.
مكونات العلاج غير الجراحي
-
العلاج الطبيعي (Physical Therapy)
:
- تقوية العضلات : التركيز على تقوية عضلات الجذع والحوض والأرداف لتحسين الاستقرار الديناميكي.
- تحسين المرونة : تمارين الإطالة لتحسين مرونة الأنسجة المحيطة.
- إعادة تأهيل المشي : تدريب على المشي الصحيح وتقليل العرج.
- العلاج اليدوي : تقنيات لتعبئة المفاصل وتحسين حركتها.
-
إدارة الألم (Pain Management)
:
- الأدوية : مسكنات الألم (NSAIDs)، مرخيات العضلات، أدوية الألم العصبي (مثل الجابابنتين).
- الحقن الموضعية : حقن الستيرويد في المفصل الحرقفي العجزي أو نقاط الألم لتخفيف الالتهاب والألم.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك