كسور الطرف العلوي عند الأطفال دليل شامل للوالدين مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسور الطرف العلوي عند الأطفال هي إصابات شائعة تتطلب تقييمًا دقيقًا وعلاجًا متخصصًا للحفاظ على النمو والوظيفة. يشمل العلاج التثبيت بالجبس أو التدخل الجراحي بالأسلاك أو المسامير المرنة، مع التركيز على استعادة الوظيفة الكاملة للطفل تحت إشراف الأستاذ الدكتور محمد هطيف، الرائد في جراحة عظام الأطفال بصنعاء.
الخلاصة الطبية السريعة: كسور الطرف العلوي عند الأطفال هي إصابات شائعة تتطلب تقييمًا دقيقًا وعلاجًا متخصصًا للحفاظ على النمو والوظيفة. يشمل العلاج التثبيت بالجبس أو التدخل الجراحي بالأسلاك أو المسامير المرنة، مع التركيز على استعادة الوظيفة الكاملة للطفل تحت إشراف الأستاذ الدكتور محمد هطيف، الرائد في جراحة عظام الأطفال بصنعاء.
مقدمة
يعد عالم الأطفال مليئًا بالحركة والنشاط، ومع كل قفزة وسباق وسقوط، تزداد احتمالية تعرضهم للإصابات، ومن أبرزها كسور العظام. تختلف كسور الأطفال اختلافًا جوهريًا عن كسور البالغين، وذلك بفضل الخصائص الفريدة لعظام الطفل النامية، مثل وجود صفائح النمو (الغضاريف المشاشية)، وسمك السمحاق (الغشاء المحيط بالعظم)، وقدرة العظام الهائلة على إعادة التشكيل والتعافي.
تُعتبر كسور الطرف العلوي، التي تشمل الذراع والساعد والرسغ واليد، من أكثر الإصابات شيوعًا بين الأطفال، حيث تمثل ما يقرب من 40-50% من جميع كسور الأطفال. هذه الكسور، وإن بدت بسيطة في بعض الأحيان، تتطلب تقييمًا دقيقًا وإدارة حكيمة لضمان الشفاء التام والحفاظ على النمو الطبيعي للطرف المصاب ووظيفته المستقبلية. إن التحدي الأكبر يكمن في التمييز بين الإصابات التي يمكن علاجها بالتحفظ (الجبس) وتلك التي تحتاج إلى تدخل جراحي، خاصة عندما يكون هناك خطر على الأعصاب أو الأوعية الدموية.
في هذا الدليل الشامل، الذي يأتيكم برعاية وخبرة الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، والرائد في مجال جراحة عظام الأطفال في صنعاء واليمن، سنتناول كل ما يتعلق بكسور الطرف العلوي لدى الأطفال. سنستعرض التشريح الفريد لعظام الأطفال، وأنماط الكسور الشائعة، وكيفية تقييمها، وخيارات العلاج المتاحة، وصولًا إلى مرحلة التعافي. يضع الأستاذ الدكتور محمد هطيف نصب عينيه دائمًا سلامة أطفالنا ومستقبلهم الوظيفي، مؤكداً على أهمية الفحص الدقيق، خاصة للحالة العصبية والوعائية للطرف، لضمان أفضل النتائج وتجنب المضاعفات الخطيرة.
التشريح الفريد لعظام الطرف العلوي عند الأطفال
لفهم كسور الطرف العلوي عند الأطفال، من الضروري الإلمام بالخصائص التشريحية والبيوميكانيكية الفريدة لعظامهم النامية. هذه الخصائص هي التي تحدد كيفية إصابة العظام، وكيف تستجيب للعلاج، ومدى قدرتها على الشفاء وإعادة التشكيل.
صفائح النمو الغضاريف المشاشية
تُعد صفائح النمو (Physes) أو الغضاريف المشاشية، وهي طبقات من الغضاريف توجد بالقرب من نهايات العظام الطويلة، السمة الأكثر تميزًا لعظام الأطفال. هذه الصفائح هي المسؤولة عن نمو العظم في الطول. نظرًا لأنها أضعف من العظم المحيط بها، فهي عرضة للإصابة بالكسور. تُصنف هذه الإصابات باستخدام نظام سالتر-هاريس (Salter-Harris) الذي يحدد خمسة أنواع رئيسية، تختلف في شدتها ومخاطرها على النمو المستقبلي للطفل.
السمحاق السميك
يُغلف عظام الأطفال سمحاق (Periosteum) أكثر سمكًا وأقوى من البالغين. يعمل هذا السمحاق كغشاء واقٍ ومغذي للعظم، وغالبًا ما يبقى سليمًا جزئيًا حتى مع وجود كسر. هذا السمحاق السميك يمكن أن يساعد في استقرار الكسر ويساهم في قدرة العظم على إعادة التشكيل، ولكنه قد يعيق أيضًا عملية الرد المغلق للكسر في بعض الحالات.
القدرة على إعادة التشكيل
تتمتع عظام الأطفال بقدرة مذهلة على إعادة التشكيل (Remodeling)، مما يعني أنها تستطيع تصحيح بعض التشوهات والالتواءات بعد الكسر مع مرور الوقت. هذه القدرة تكون أكبر في الأطفال الأصغر سنًا وكلما كان الكسر أقرب إلى صفيحة النمو. ومع ذلك، فإن التشوهات الدورانية (الالتفافية) لا تتشكل جيدًا، بغض النظر عن عمر الطفل، وتتطلب تصحيحًا دقيقًا.
مناطق الطرف العلوي الرئيسية المعرضة للكسور
-
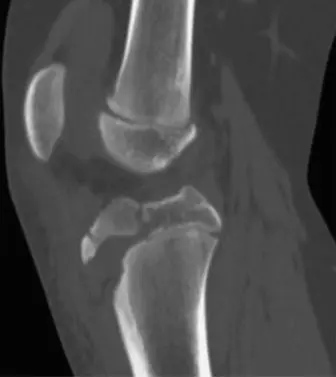
عظم العضد البعيد منطقة فوق اللقمة:
- التشريح: المنطقة فوق اللقمة في عظم العضد (العظم العلوي للذراع) هي منطقة معقدة وضيقة، تقع بالقرب من الشريان العضدي والأعصاب الرئيسية (الوسيط، الكعبري، الزندي). هذه القرب يجعلها شديدة الحساسية للإصابة التي قد تؤثر على هذه الهياكل الحيوية.
- الميكانيكا الحيوية: تحدث كسور فوق اللقمة في عظم العضد (SCHF) عادةً بسبب السقوط على يد ممدودة، مما يؤدي إلى إزاحة الجزء البعيد من العظم إلى الخلف والأعلى. هذا الإزاحة يمكن أن تضغط أو تمزق الحزمة العصبية الوعائية الأمامية.
-
الساعد عظمتا الكعبرة والزند:
- التشريح: عظمتا الكعبرة والزند هما العظمتان المكونتان للساعد، وتتصلان ببعضهما البعض بواسطة غشاء قوي بين العظمين. الشريان الكعبري والعصب الكعبري يقعان في الساعد، وكذلك الشريان الزندي والعصب الزندي والعصب الوسيط.
- الميكانيكا الحيوية: عظام الساعد عند الأطفال عرضة للتشوه البلاستيكي (الانحناء)، والكسور الغصنية (كسر جزئي)، والكسور الكاملة. نظرًا لقوة الغشاء بين العظمين، نادرًا ما تحدث كسور معزولة في عظم واحد من الساعد، مما يشير إلى إصابة عالية الطاقة إذا حدث ذلك.
-
الكعبرة والزند البعيدتان منطقة الرسغ:
- التشريح: صفيحة النمو البعيدة لعظم الكعبرة هي الأكثر نشاطًا في الطرف العلوي، وبالتالي فهي الأكثر عرضة للإصابة. يمر العصب الوسيط عبر النفق الرسغي أمام الكعبرة البعيدة.
- الميكانيكا الحيوية: كسور الكعبرة البعيدة شائعة جدًا، وتحدث عادةً من السقوط على يد ممدودة. تشمل الأنماط الشائعة كسور الإبزيم (Torus)، والكسور الغصنية، والكسور الكاملة، وغالبًا ما تكون مصحوبة بانحراف ظهري.
إن الفهم الدقيق لهذه الفروقات التشريحية والبيوميكانيكية هو أساس التقييم والعلاج الفعال لكسور الطرف العلوي عند الأطفال، وهو ما يركز عليه الأستاذ الدكتور محمد هطيف في ممارسته اليومية، لضمان تحديد أفضل مسار علاجي لكل طفل.
الأسباب وعوامل الخطر لكسور الطرف العلوي عند الأطفال
تُعد كسور الطرف العلوي من الإصابات الشائعة جدًا في مرحلة الطفولة، ويرجع ذلك إلى طبيعة الأطفال النشطة والمغامرة، بالإضافة إلى خصائص عظامهم النامية. فهم الأسباب الشائعة وعوامل الخطر يساعد الوالدين على اتخاذ تدابير وقائية وتقليل فرص الإصابة.
الأسباب الشائعة
-
السقوط على يد ممدودة FOOSH
- هذا هو السبب الأكثر شيوعًا لكسور الطرف العلوي. عندما يسقط الطفل ويحاول حماية نفسه بمد يده إلى الأمام، تنتقل قوة الصدمة عبر الذراع إلى العظام، مما يؤدي إلى كسور.
- أمثلة: السقوط من الدراجة، السقوط أثناء اللعب في الحديقة، السقوط من الأرجوحة، السقوط من السلالم، أو حتى السقوط البسيط أثناء المشي أو الجري.
- أنواع الكسور المرتبطة: كسور الكعبرة البعيدة (الرسغ)، كسور الساعد، وكسور فوق اللقمة في عظم العضد.
-
إصابات الملاعب والرياضة
- تُعد الأنشطة الرياضية، خاصة تلك التي تتضمن احتكاكًا أو حركات سريعة، مصدرًا رئيسيًا للكسور.
- أمثلة: كرة القدم، كرة السلة، الجمباز، التزلج، الألعاب القتالية.
- أنواع الكسور المرتبطة: يمكن أن تحدث كسور في أي جزء من الطرف العلوي حسب طبيعة الاصطدام أو السقوط.
-
الحوادث المنزلية
- حتى في بيئة المنزل، يمكن أن تحدث كسور بسبب السقوط من الأثاث (مثل السرير أو الكراسي)، أو السقوط أثناء اللعب في المنزل، أو التعثر في الألعاب.
- أمثلة: السقوط من ارتفاع بسيط، التعثر في السجاد، الاصطدام بالأثاث.
-
حوادث الطرق والمركبات
- على الرغم من أنها أقل شيوعًا من السقوط، إلا أن حوادث السيارات أو الدراجات النارية يمكن أن تسبب كسورًا شديدة ومعقدة في الطرف العلوي، وغالبًا ما تكون مصحوبة بإصابات أخرى.
-
إصابات العنف أو إساءة المعاملة
- للأسف، في بعض الحالات النادرة، قد تكون الكسور نتيجة لإصابات غير عرضية. يجب على الأطباء، بمن فيهم الأستاذ الدكتور محمد هطيف ، دائمًا تقييم نمط الكسر وتوافقه مع القصة السريرية للطفل.
عوامل الخطر
-
العمر ومرحلة النمو
- الأطفال الصغار (أقل من 5 سنوات): يميلون إلى السقوط بشكل متكرر بسبب عدم اكتمال التنسيق الحركي وعدم تقدير المخاطر. عظامهم أكثر مرونة، مما قد يؤدي إلى كسور غصنية أو كسور إبزيمية.
- الأطفال الأكبر سنًا والمراهقون: يشاركون في أنشطة ورياضات أكثر خطورة، مما يزيد من احتمالية حدوث كسور كاملة أو إصابات في صفائح النمو.
-
نقص التغذية أو بعض الحالات الطبية
- نقص فيتامين د أو الكالسيوم يمكن أن يؤثر على قوة العظام، مما يجعلها أكثر عرضة للكسور.
- بعض الحالات الطبية مثل تلين العظام (osteogenesis imperfecta) أو نقص الكثافة العظمية يمكن أن تزيد بشكل كبير من خطر الكسور.
-
عدم كفاية الإشراف
- ترك الأطفال دون إشراف كافٍ، خاصة في بيئات غير آمنة أو أثناء اللعب الخطير، يزيد من فرص الإصابات.
-
البيئة غير الآمنة
- المنازل التي تحتوي على مخاطر سقوط (مثل السلالم غير المؤمنة، الأثاث غير المستقر، الأرضيات الزلقة) تزيد من خطر الكسور.
- ملاعب الأطفال التي تفتقر إلى الأسطح المبطنة أو الصيانة الجيدة.
إن الوقاية هي المفتاح، ولكن في حال حدوث كسر، فإن التقييم السريع والدقيق من قبل أخصائي مثل الأستاذ الدكتور محمد هطيف في صنعاء يضمن أفضل النتائج لطفلك.
الأعراض والعلامات التي تستدعي الانتباه
عندما يتعرض طفل لكسر في الطرف العلوي، فإن التعرف على الأعراض والعلامات المبكرة أمر بالغ الأهمية لطلب المساعدة الطبية في الوقت المناسب. يمكن أن تتراوح هذه الأعراض من واضحة جدًا إلى خفية، خاصة في الأطفال الأصغر سنًا الذين قد لا يتمكنون من التعبير عن ألمهم بوضوح.
الأعراض الشائعة للكسور
-
الألم الشديد:
- عادة ما يكون الألم هو العرض الأول والأكثر وضوحًا. قد يصف الطفل الألم بأنه حاد أو نابض.
- في الأطفال الصغار، قد يظهر الألم على شكل بكاء مستمر، تهيج، أو رفض استخدام الطرف المصاب.
-
التورم والكدمات:
- يحدث التورم بسرعة حول منطقة الكسر بسبب تجمع السوائل والدم.
- قد تظهر الكدمات (تغير لون الجلد إلى الأزرق أو الأرجواني) بعد بضع ساعات أو أيام من الإصابة.
-
التشوه الواضح:
- قد يظهر الطرف المصاب بشكل غير طبيعي، مثل انحناء أو التواء غير طبيعي، أو قصر في طول الذراع أو الساعد.
- في بعض الحالات، قد يبرز جزء من العظم تحت الجلد.
-
عدم القدرة على تحريك الطرف:
- يرفض الطفل عادة تحريك الطرف المصاب بسبب الألم.
- قد يمسك الطفل بالذراع المصابة باليد الأخرى لتثبيتها.
-
الألم عند اللمس أو الحركة:
- حتى اللمس الخفيف للمنطقة المصابة يمكن أن يسبب ألمًا شديدًا.
- محاولة تحريك المفصل القريب من الكسر تزيد الألم بشكل كبير.
-
صوت فرقعة أو طقطقة:
- قد يسمع الوالدان صوت فرقعة أو طقطقة وقت الإصابة، وهو ما يشير غالبًا إلى حدوث كسر.
علامات الخطر التي تتطلب عناية طبية فورية
بالإضافة إلى الأعراض الشائعة، هناك علامات محددة تشير إلى احتمال وجود إصابة خطيرة في الأعصاب أو الأوعية الدموية، وتتطلب تقييمًا فوريًا من قبل أخصائي مثل الأستاذ الدكتور محمد هطيف . هذه العلامات هي مفتاح "اليد الدافئة والجيدة التروية" التي يجب الوثوق بها.
-
تغير لون الجلد:
- شحوب أو ازرقاق اليد أو الأصابع: يشير إلى ضعف تدفق الدم أو انقطاعه.
- برودة اليد أو الأصابع: علامة أخرى على ضعف الدورة الدموية.
-
فقدان الإحساس أو التنميل:
- قد يشكو الطفل من "تنميل" أو "وخز" في اليد أو الأصابع.
- في الأطفال الصغار، قد لا يستجيبون للمس أو القرص الخفيف في المنطقة المصابة.
- يشير هذا إلى إصابة عصبية.
-
ضعف أو فقدان حركة الأصابع:
- عدم القدرة على تحريك الأصابع أو الرسغ بشكل طبيعي، أو ضعف ملحوظ في قوة القبضة.
- يشير إلى إصابة عصبية تؤثر على العضلات.
-
غياب النبض:
- إذا لم تتمكن من الشعور بنبض الشريان الكعبري (على جانب الإبهام من الرسغ) أو الشريان الزندي (على جانب الخنصر من الرسغ)، فهذه علامة حمراء خطيرة جدًا على إصابة وعائية.
- في هذه الحالات، يجب طلب المساعدة الطبية الطارئة على الفور.
-
الألم غير المتناسب:
- ألم شديد جدًا لا يتناسب مع حجم الإصابة الظاهرة، أو ألم يزداد سوءًا بمرور الوقت حتى مع المسكنات، قد يكون علامة على متلازمة الحيز (Compartment Syndrome)، وهي حالة طارئة تتطلب تدخلًا فوريًا.
-
الكسر المفتوح:
- إذا كان هناك جرح في الجلد فوق الكسر، أو إذا كان جزء من العظم مرئيًا من خلال الجلد، فهذا يعتبر كسرًا مفتوحًا. هذه الحالات تتطلب تدخلًا جراحيًا عاجلاً لمنع العدوى.
عند ملاحظة أي من هذه الأعراض، وخاصة علامات الخطر، يجب عدم محاولة تعديل الطرف أو تحريكه. قم بتثبيت الطرف المصاب قدر الإمكان واصطحب طفلك فورًا إلى أقرب مركز طبي أو إلى عيادة الأستاذ الدكتور محمد هطيف في صنعاء للتقييم الفوري والدقيق. إن سرعة الاستجابة يمكن أن تحدث فرقًا كبيرًا في نتائج العلاج.
التشخيص الدقيق لكسور الطرف العلوي عند الأطفال
يُعد التشخيص الدقيق للكسور الطرف العلوي عند الأطفال حجر الزاوية في وضع خطة علاج فعالة. يعتمد هذا التشخيص على مزيج من التقييم السريري الشامل والفحوصات التصويرية المتخصصة. يولي الأستاذ الدكتور محمد هطيف اهتمامًا خاصًا لكل تفاصيل التقييم لضمان عدم إغفال أي جانب قد يؤثر على صحة الطفل وسلامة الطرف المصاب.
التقييم السريري الشامل
-
التاريخ المرضي المفصل:
- يسأل الطبيب الوالدين عن كيفية حدوث الإصابة (آلية الإصابة)، ومتى حدثت، وما إذا كان الطفل يعاني من أي حالات طبية سابقة أو حساسية.
- يتم الاستفسار عن أي أعراض فورية بعد الإصابة، مثل الألم، التورم، أو عدم القدرة على الحركة.
-
الفحص البدني الدقيق:
-
تقييم الحالة العصبية الوعائية:
هذا هو الجزء الأكثر أهمية في الفحص، والذي يركز عليه
الأستاذ الدكتور محمد هطيف
بشكل كبير. يشمل:
- فحص النبض: يتحسس الطبيب نبض الشريان الكعبري والزندي للتأكد من تدفق الدم الكافي إلى اليد والأصابع. في بعض الأحيان، قد يستخدم جهاز دوبلر (Doppler) لسماع النبض إذا كان ضعيفًا.
- فحص لون الجلد ودرجة حرارته: يجب أن تكون اليد دافئة ووردية. أي شحوب أو ازرقاق أو برودة قد يشير إلى مشكلة في الدورة الدموية.
- فحص زمن إعادة امتلاء الشعيرات الدموية (Capillary Refill Time): يتم الضغط على ظفر الإصبع ثم إطلاقه؛ يجب أن يعود اللون الوردي في أقل من ثانيتين.
- فحص الإحساس: يتم اختبار قدرة الطفل على الشعور باللمس الخفيف أو الوخز في مناطق مختلفة من اليد والأصابع لتقييم الأعصاب (الوسيط، الكعبري، الزندي).
- فحص الوظيفة الحركية: يطلب الطبيب من الطفل تحريك أصابعه ورسغه لتقييم وظيفة الأعصاب والعضلات.
- مقارنة الطرف المصاب بالطرف السليم أمر ضروري لتحديد أي اختلافات.
- تقييم الأنسجة الرخوة: يبحث الطبيب عن أي جروح مفتوحة، أو كدمات، أو تورم شديد، أو علامات متلازمة الحيز (مثل الألم الشديد غير المتناسب، أو الألم عند التمدد السلبي للأصابع).
- تقييم التشوه: يلاحظ الطبيب أي انحراف أو التواء أو قصر في الطرف المصاب.
-
تقييم الحالة العصبية الوعائية:
هذا هو الجزء الأكثر أهمية في الفحص، والذي يركز عليه
الأستاذ الدكتور محمد هطيف
بشكل كبير. يشمل:
الفحوصات التصويرية
-
الأشعة السينية (Plain Radiographs):
- تُعد الأشعة السينية هي الفحص الأساسي لتشخيص الكسور.
- يتم الحصول على صورتين على الأقل (أمامية خلفية وجانبية) للطرف المصاب، مع ضرورة تضمين المفصل العلوي والسفلي للكسر لتقييم أي إصابات مصاحبة.
- تساعد الأشعة السينية في تحديد موقع الكسر، نوعه (كامل، غصني، إبزيمي)، درجة الإزاحة (displacement)، والزاوية (angulation)، ومدى تأثيره على صفائح النمو.
- يحرص الأستاذ الدكتور محمد هطيف على استخدام الأشعة السينية بأقل جرعة ممكنة (وفقًا لمبدأ ALARA) للحفاظ على سلامة الطفل.
-
الأشعة المقطعية (Computed Tomography - CT):
- لا تُستخدم الأشعة المقطعية بشكل روتيني لكسور الأطفال بسبب التعرض للإشعاع.
- تُحفظ للحالات المعقدة جدًا، مثل الكسور داخل المفصل (كسور اللقمة الوحشية أو الرضفة)، أو الكسور متعددة الشظايا، أو عندما تكون هناك حاجة لتفاصيل تشريحية دقيقة جدًا للتخطيط الجراحي.
-
التصوير بالرنين المغناطيسي (Magnetic Resonance Imaging - MRI):
- نادرًا ما يُستخدم في الإصابات الحادة.
- قد يُطلب في حالات معينة لتقييم إصابات الأنسجة الرخوة (مثل الأربطة أو الأوتار أو الأعصاب المحاصرة)، أو لتشخيص حالات مثل النخر اللاوعائي.
-
تصوير الشرايين (Arteriography):
- يُجرى هذا الفحص إذا كانت هناك شكوك قوية في وجود إصابة في الشريان بعد رد الكسر، خاصة في حالات "اليد الشاحبة بدون نبض" التي لا تستجيب للرد الأولي.
إن التشخيص الدقيق هو الخطوة الأولى نحو الشفاء الناجح. بفضل خبرته الواسعة ومعرفته العميقة بالتشريح الفريد للأطفال، يضمن الأستاذ الدكتور محمد هطيف في صنعاء تقييمًا شاملاً وموثوقًا لكل طفل مصاب بكسر في الطرف العلوي.
خيارات علاج كسور الطرف العلوي عند الأطفال
تتراوح خيارات علاج كسور الطرف العلوي عند الأطفال من التثبيت البسيط بالجبس إلى التدخل الجراحي المعقد. يعتمد القرار بشأن أفضل طريقة علاج على عدة عوامل، بما في ذلك نوع الكسر وموقعه، وعمر الطفل، ودرجة الإزاحة أو التشوه، والأهم من ذلك، الحالة العصبية والوعائية للطرف. يلتزم الأستاذ الدكتور محمد هطيف بأحدث الإرشادات العالمية، مع التركيز على النهج الأكثر أمانًا وفعالية لكل طفل.
العلاج غير الجراحي الجبس أو الجبيرة
الغالبية العظمى من كسور الأطفال تُعالج بنجاح دون جراحة.
-
دواعي العلاج غير الجراحي:
- الكسور البسيطة أو غير المزاحة: الكسور المستقرة التي لا يوجد بها إزاحة كبيرة أو انحراف.
- الكسور الغصنية (Greenstick Fractures) وكسور الإبزيم (Torus/Buckle Fractures): هذه الأنواع مستقرة بطبيعتها وتلتئم جيدًا بالجبس.
- الكسور المستقرة بعد الرد المغلق: الكسور التي يمكن ردها يدويًا (دون جراحة) وتظل مستقرة في وضع مقبول داخل الجبس أو الجبيرة.
- وجود قدرة جيدة على إعادة التشكيل: خاصة في الأطفال الأصغر سنًا، حيث يمكن للعظم تصحيح بعض درجات الانحراف الطفيفة بمرور الوقت.
- حالة عصبية وعائية سليمة: يد دافئة، جيدة التروية، مع نبض طبيعي ووظيفة عصبية سليمة، ولا توجد علامات على متلازمة الحيز.
-
طريقة العلاج:
- الرد المغلق (Closed Reduction): إذا كان الكسر مزاحًا، يقوم الطبيب بإعادة العظام إلى وضعها التشريحي الصحيح يدويًا دون فتح الجلد، وغالبًا ما يتم ذلك تحت تخدير خفيف أو عام.
- التثبيت بالجبس أو الجبيرة: بعد الرد، يتم تطبيق جبس أو جبيرة (Splint) للحفاظ على وضع العظم الصحيح أثناء عملية الشفاء. يعتمد نوع الجبس (طويل الذراع، قصير الذراع) ومدة التثبيت على نوع الكسر وموقعه وعمر الطفل.
العلاج الجراحي
يُحفظ التدخل الجراحي للكسور التي لا يمكن إدارتها بنجاح بالطرق غير الجراحية، أو التي تحمل خطرًا عاليًا للمضاعفات.
-
دواعي العلاج الجراحي:
- الكسور المفتوحة: أي كسر يكون فيه الجلد مخترقًا، يتطلب جراحة عاجلة لتنظيف الجرح ومنع العدوى وتثبيت الكسر.
-
الخلل العصبي الوعائي:
- اليد الشاحبة بدون نبض (Pulseless Pale Hand): هذه حالة طارئة جراحية مطلقة. تتطلب ردًا فوريًا للكسر. إذا لم يعد النبض والتروية، يجب استكشاف الشريان جراحيًا وإصلاحه على الفور.
- اليد الوردية بدون نبض (Pulseless Pink Hand): حالة مثيرة للجدل. إذا كانت اليد دافئة ووردية مع إعادة امتلاء شعيري جيد ولكن لا يوجد نبض، فقد يفضل بعض الجراحين المراقبة الدقيقة بعد الرد والتثبيت. ومع ذلك، يميل الأستاذ الدكتور محمد هطيف إلى التدخل الجراحي السريع لاستكشاف الشريان في حال استمرار غياب النبض أو ظهور أي علامات إقفارية، لضمان سلامة الطرف.
- الخلل العصبي الحاد: إذا ظهر ضعف عصبي جديد أو تفاقم بعد الرد، أو إذا كان هناك خلل عصبي شديد في البداية، فقد يتطلب الأمر استكشافًا جراحيًا للعصب.
- متلازمة الحيز الوشيكة أو الظاهرة: تتطلب بضع اللفافة (Fasciotomy) الفوري لإنقاذ الطرف.
- الكسور غير القابلة للرد: بسبب انحشار الأنسجة الرخوة (مثل السمحاق أو العضلات أو الأعصاب) بين أجزاء الكسر، مما يمنع الرد المغلق.
- الكسور غير المستقرة بعد الرد المغلق: الكسور التي لا يمكن الحفاظ على وضعها المقبول بالجبس.
- الإزاحة أو الانحراف الشديد: عندما تتجاوز الإزاحة أو الانحراف الحدود المقبولة لعمر الطفل ونوع الكسر.
- **إص
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك