كسر عظم الفخذ لدى الأطفال المصابين بالشلل الدماغي ونقص كثافة العظام: دليل شامل للآباء
الخلاصة الطبية
كسر عظم الفخذ لدى أطفال الشلل الدماغي ونقص كثافة العظام يتطلب علاجًا متخصصًا، غالبًا جراحيًا، لتحقيق الاستقرار وتسهيل الرعاية والتأهيل. الأستاذ الدكتور محمد هطيف يقدم رعاية متكاملة لهذه الحالات المعقدة في صنعاء.
الخلاصة الطبية السريعة: كسر عظم الفخذ لدى أطفال الشلل الدماغي ونقص كثافة العظام يتطلب علاجًا متخصصًا، غالبًا جراحيًا، لتحقيق الاستقرار وتسهيل الرعاية والتأهيل. الأستاذ الدكتور محمد هطيف يقدم رعاية متكاملة لهذه الحالات المعقدة في صنعاء.
مقدمة عن كسور عظم الفخذ لدى أطفال الشلل الدماغي
تُعد كسور عظم الفخذ من الإصابات الشائعة لدى الأطفال، ولكنها تكتسب تعقيدًا خاصًا عندما تحدث لدى الأطفال المصابين بالشلل الدماغي (CP)، خاصة أولئك الذين يعانون من نقص كثافة العظام (Osteopenia). هذه الحالات تتطلب نهجًا علاجيًا دقيقًا ومخصصًا، يختلف عن علاج الكسور لدى الأطفال الأصحاء. إن فهم هذه الفروقات أمر بالغ الأهمية للآباء ومقدمي الرعاية لضمان أفضل النتائج لأطفالهم.
في هذه الصفحة، سنقدم دليلاً شاملاً ومفصلاً حول كسور عظم الفخذ لدى الأطفال المصابين بالشلل الدماغي ونقص كثافة العظام، مستندين إلى أحدث الممارسات الطبية والخبرة السريرية. سيتم تغطية كل جانب من جوانب هذه الحالة، بدءًا من فهم التشريح والأسباب، مرورًا بالأعراض والتشخيص، وصولاً إلى خيارات العلاج المتقدمة وبرامج إعادة التأهيل.
إن الهدف الأساسي من علاج هذه الكسور ليس فقط التئام العظم، بل أيضًا الحفاظ على وظيفة الطفل، تخفيف الألم، تسهيل مهام الرعاية اليومية، ومنع المضاعفات الثانوية التي قد تنشأ عن الشلل الدماغي. الخبرة المتخصصة في التعامل مع هذه الحالات معقدة، وهذا هو المجال الذي يتفوق فيه الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، الذي يُعد من أبرز الخبراء في علاج كسور العظام المعقدة لدى الأطفال في صنعاء واليمن بشكل عام. يقدم الدكتور هطيف رعاية شاملة ومتكاملة، تضمن أفضل النتائج الممكنة لأطفالكم.
ما هو الشلل الدماغي وتأثيره على العظام
الشلل الدماغي هو مجموعة من الاضطرابات التي تؤثر على الحركة وتوازن الجسم والوضعية. ينجم عن تلف في الدماغ يحدث قبل الولادة أو أثناءها أو بعدها بفترة وجيزة. يمكن أن تتراوح شدة الشلل الدماغي من خفيفة جدًا إلى شديدة، وتصنف عادةً باستخدام نظام تصنيف وظائف الحركة الكبرى (GMFCS)، والذي يصف قدرة الطفل على الحركة والجلوس والمشي. الأطفال في المستويات الأعلى من GMFCS (مثل المستوى الرابع والخامس) يعانون من قيود حركية شديدة ويعتمدون بشكل كبير على الكراسي المتحركة أو المساعدة للقيام بالأنشطة اليومية.
تأثير الشلل الدماغي على العظام متعدد الأوجه:
*
نقص كثافة العظام (Osteopenia):
يعتبر نقص كثافة العظام مشكلة شائعة جدًا لدى أطفال الشلل الدماغي، خاصة أولئك الذين يعانون من ضعف الحركة. السبب الرئيسي هو قلة التحميل على العظام (عدم المشي أو الوقوف)، مما يقلل من تحفيز نمو العظام وقوتها. كما أن بعض الأدوية المضادة للصرع، مثل حمض الفالبرويك، يمكن أن تساهم في تفاقم نقص كثافة العظام.
*
التشوهات العظمية:
يمكن أن تؤدي قوى العضلات غير المتوازنة والتشنج المستمر إلى تشوهات في العظام والمفاصل، مثل تقوس عظم الفخذ أو تشوهات الورك أو الركبة.
*
زيادة خطر الكسور:
بسبب نقص كثافة العظام والتشوهات، تصبح عظام هؤلاء الأطفال أكثر هشاشة وعرضة للكسور حتى من إصابات بسيطة أو حركات روتينية.
التشريح الأساسي لعظم الفخذ وأهميته
عظم الفخذ هو أطول وأقوى عظم في جسم الإنسان، ويمتد من الورك إلى الركبة. يلعب دورًا حيويًا في الحركة، حمل الوزن، وتوفير الدعم الهيكلي للجسم. فهم تشريح عظم الفخذ أمر أساسي لفهم كيفية حدوث الكسور وتأثيرها، خاصة في سياق الشلل الدماغي ونقص كثافة العظام.
أجزاء عظم الفخذ ووظائفها
يتكون عظم الفخذ من عدة أجزاء رئيسية:
*
الرأس الفخذي (Femoral Head):
الجزء العلوي المستدير الذي يتصل بتجويف الحوض (الحُق) لتشكيل مفصل الورك.
*
العنق الفخذي (Femoral Neck):
المنطقة الضيقة التي تربط الرأس الفخذي بالجسم الرئيسي للعظم.
*
المدور الكبير والمدور الصغير (Greater and Lesser Trochanters):
نتوءات عظمية في الجزء العلوي من الفخذ، تعمل كنقاط ارتكاز للعضلات القوية المحيطة بالورك.
*
جسم عظم الفخذ (Femoral Shaft/Diaphysis):
الجزء الطويل والأسطواني من العظم، وهو الأكثر شيوعًا للكسور في الأطفال.
*
اللقمتان الفخذيتان (Femoral Condyles):
الجزء السفلي من عظم الفخذ الذي يتصل بعظم الساق (الظنبوب) لتشكيل مفصل الركبة.
تأثير الشلل الدماغي على تشريح العظم
في الأطفال المصابين بالشلل الدماغي، يمكن أن تتغير هذه البنية التشريحية بشكل كبير:
*
ترقق القشرة العظمية (Cortical Thinning):
بسبب نقص التحميل، تصبح الطبقة الخارجية الصلبة للعظم (القشرة) أرق وأضعف.
*
انخفاض الكثافة العظمية (Reduced Bone Density):
يقل إجمالي كثافة العظم، مما يجعله أكثر هشاشة.
*
تشوهات التقوس والدوران (Bowing and Rotational Deformities):
يمكن أن تؤدي التشنجات العضلية المستمرة إلى تقوسات غير طبيعية في عظم الفخذ أو دورانات غير مرغوبة، مما يزيد من إجهاد العظم ويجعله أكثر عرضة للكسر.
*
الضعف العضلي والتشنج:
العضلات المحيطة بعظم الفخذ قد تكون متشنجة بشكل دائم (Spasticity) أو ضعيفة، مما يؤثر على ميكانيكا الحركة ويزيد من خطر الإصابة عند أي حركة مفاجئة أو سقوط.
كل هذه العوامل تجعل عظم الفخذ لدى طفل الشلل الدماغي بيئة فريدة تتطلب فهمًا عميقًا عند تقييم وعلاج أي كسر.
الأسباب وعوامل الخطر لكسور عظم الفخذ
كسور عظم الفخذ لدى الأطفال المصابين بالشلل الدماغي ونقص كثافة العظام غالبًا ما تحدث نتيجة لمجموعة معقدة من العوامل، وليست مجرد إصابة عادية. فهم هذه الأسباب وعوامل الخطر يساعد الآباء على اتخاذ تدابير وقائية والتعرف المبكر على المشكلة.
الشلل الدماغي كعامل خطر رئيسي
- ضعف الحركة المزمن: الأطفال المصابون بالشلل الدماغي، خاصة في المستويات المتقدمة من GMFCS (مثل المستوى الرابع والخامس)، يعانون من قلة الحركة أو عدم القدرة على تحمل الوزن. هذا النقص في التحميل الميكانيكي على العظام يؤدي إلى ضعفها.
- التشنج العضلي (Spasticity): يمكن أن تسبب العضلات المتشنجة قوى غير متوازنة على العظام، مما يزيد من الإجهاد عليها ويجعلها عرضة للكسر حتى مع حركات بسيطة.
- التشنجات اللاإرادية (Seizures): بعض الأطفال المصابين بالشلل الدماغي يعانون من نوبات صرع، والتي يمكن أن تسبب حركات عنيفة تؤدي إلى كسور.
نقص كثافة العظام (Osteopenia)
نقص كثافة العظام هو حالة يكون فيها العظم أضعف من الطبيعي، ولكنه ليس هشًا مثل حالة هشاشة العظام (Osteoporosis) الكاملة. وهو عامل خطر كبير لكسور عظم الفخذ في هذه الفئة من الأطفال.
*
قلة النشاط البدني:
كما ذكرنا، عدم المشي أو الوقوف يقلل من بناء العظم.
*
الأدوية:
بعض الأدوية المستخدمة لعلاج الشلل الدماغي أو الصرع، مثل حمض الفالبرويك (Valproic Acid)، يمكن أن تؤثر سلبًا على صحة العظام وتساهم في نقص كثافتها.
*
نقص التغذية:
قد يعاني بعض الأطفال المصابين بالشلل الدماغي من صعوبات في التغذية أو امتصاص الفيتامينات والمعادن الأساسية مثل فيتامين د والكالسيوم، الضرورية لصحة العظام.
*
الاضطرابات الهرمونية:
قد تكون هناك اختلالات هرمونية تؤثر على استقلاب العظام.
آليات الإصابة منخفضة الطاقة
على عكس الأطفال الأصحاء الذين قد يتعرضون لكسور الفخذ نتيجة حوادث عالية الطاقة (مثل السقوط من ارتفاع كبير أو حوادث السيارات)، فإن أطفال الشلل الدماغي الذين يعانون من نقص كثافة العظام يمكن أن يصابوا بكسور الفخذ من آليات إصابة منخفضة الطاقة جدًا:
*
السقوط البسيط:
حتى السقوط من الكرسي المتحرك أو أثناء الانتقال بمساعدة من مقدم الرعاية يمكن أن يسبب كسرًا.
*
الحركات الروتينية:
قد يحدث الكسر أثناء تغيير الحفاضات، أو تحريك الطفل من السرير إلى الكرسي المتحرك، أو حتى أثناء التشنج العضلي الشديد.
*
كسور القصور (Insufficiency Fractures):
تحدث هذه الكسور عندما لا يتمكن العظم الضعيف من تحمل الإجهاد الطبيعي الذي يتعرض له، حتى بدون إصابة واضحة.
في الحالة التي نتناولها (الحالة 37)، كان الكسر نتيجة "سقوط منخفض الطاقة أثناء الانتقال بمساعدة من مقدم الرعاية من الكرسي المتحرك إلى طاولة التغيير". وصف مقدم الرعاية "صوت طقطقة مفاجئ" يتبعه ألم فوري وتشوه واضح، مما يشير إلى ضعف العظم ودوره في الكسر.
عوامل خطر أخرى
- العمر: الأطفال الأكبر سنًا الذين يعانون من الشلل الدماغي ونقص كثافة العظام قد يكونون أكثر عرضة للكسور بسبب زيادة وزن الجسم وقوى العضلات.
- التاريخ السابق للكسور: الطفل الذي تعرض لكسور سابقة يكون أكثر عرضة للإصابة بكسور جديدة.
الأعراض والعلامات لكسر عظم الفخذ
عندما يصاب طفل الشلل الدماغي بكسر في عظم الفخذ، قد تكون الأعراض والعلامات واضحة، ولكن في بعض الأحيان قد يكون من الصعب على الطفل التعبير عن الألم بوضوح، خاصة إذا كان يعاني من قصور إدراكي. لذلك، يجب على الآباء ومقدمي الرعاية الانتباه جيدًا لأي تغييرات في سلوك الطفل أو مظهره.
الأعراض الفورية بعد الإصابة
- الألم الشديد: غالبًا ما يظهر على الطفل علامات الألم الشديد، مثل البكاء المستمر، التهيج، أو عدم الارتياح. قد يكون من الصعب تحديد موقع الألم بدقة، ولكن أي ألم في الفخذ أو الساق يجب أن يثير الشك.
- التشوه الواضح: قد يلاحظ الآباء تشوهًا واضحًا في شكل الفخذ المصاب، مثل انحناء غير طبيعي، أو قصر في الساق، أو دوران غير طبيعي للساق والقدم.
- الورم والكدمات: غالبًا ما يحدث تورم سريع في منطقة الفخذ المصابة، وقد تظهر كدمات (تغير في لون الجلد إلى الأزرق أو الأرجواني) بعد فترة وجيزة من الإصابة.
- عدم القدرة على تحريك الساق: يرفض الطفل أو لا يستطيع تحريك الساق المصابة.
- صوت "طقطقة" أو "فرقعة": قد يسمع مقدم الرعاية صوت طقطقة أو فرقعة لحظة وقوع الإصابة، كما حدث في الحالة 37.
الفحص السريري الأولي
عند وصول الطفل إلى المستشفى، يقوم الأطباء بإجراء فحص سريري دقيق لتقييم الإصابة:
*
الملاحظة العامة:
*
وضعية الطرف:
غالبًا ما يلاحظ الطبيب أن الساق المصابة في وضعية غير طبيعية، مثل الدوران الخارجي والتبعيد مع تقوس وقصر واضح في منتصف الفخذ.
*
التورم والكدمات:
يتم تقييم مدى التورم والكدمات.
*
سلامة الجلد:
التأكد من عدم وجود جروح مفتوحة أو تمزقات في الجلد.
*
التقلصات الموجودة مسبقًا:
يتم ملاحظة أي تقلصات في الورك أو الركبة، وهي شائعة في أطفال الشلل الدماغي.
*
الجس (Palpation):
*
الألم عند اللمس:
يكون هناك ألم شديد عند لمس منطقة الكسر.
*
الاحتكاك (Crepitus):
قد يشعر الطبيب باحتكاك أو طقطقة خفيفة عند تحريك الساق بلطف، مما يدل على وجود كسر.
*
متلازمة الحيز (Compartment Syndrome):
يتم فحص علامات متلازمة الحيز، وهي حالة خطيرة تتطلب تدخلًا فوريًا.
*
النبضات:
يتم فحص النبضات في القدم للتأكد من سلامة الدورة الدموية.
*
مدى الحركة (Range of Motion):
* تكون حركة الورك والركبة في الساق المصابة محدودة جدًا بسبب الألم.
* يتم تقييم مدى الحركة في الساق غير المصابة لتحديد مدى التقلصات الموجودة مسبقًا.
*
التقييم العصبي والوعائي:
* يتم تقييم وظيفة الأعصاب البعيدة (الإحساس والحركة في القدم والأصابع)، على الرغم من أن هذا قد يكون صعبًا في الأطفال المصابين بالشلل الدماغي بسبب حالتهم الأساسية.
* يتم التأكد من أن الدورة الدموية في القدم جيدة (دفء القدم، سرعة امتلاء الشعيرات الدموية).
التشخيص الدقيق لكسر عظم الفخذ
التشخيص الدقيق لكسر عظم الفخذ لدى طفل الشلل الدماغي ونقص كثافة العظام يتطلب مزيجًا من الفحص السريري الدقيق والتصوير الطبي المتقدم، بالإضافة إلى استبعاد الأسباب الأخرى المحتملة.
الفحوصات التصويرية
-
الأشعة السينية (X-rays):
- تُعد الأشعة السينية هي الخطوة الأولى والأكثر أهمية في تشخيص الكسر.
- تُظهر صور الأشعة السينية (الأمامية والخلفية والجانبية) نوع الكسر (مثل كسر حلزوني، مفتت، أو مائل)، وموقعه (مثل منتصف جسم الفخذ)، ودرجة الإزاحة أو الانحراف.
- في حالة الأطفال المصابين بنقص كثافة العظام، غالبًا ما تُظهر الأشعة السينية ترققًا في قشرة العظم وانخفاضًا عامًا في كثافة العظام.
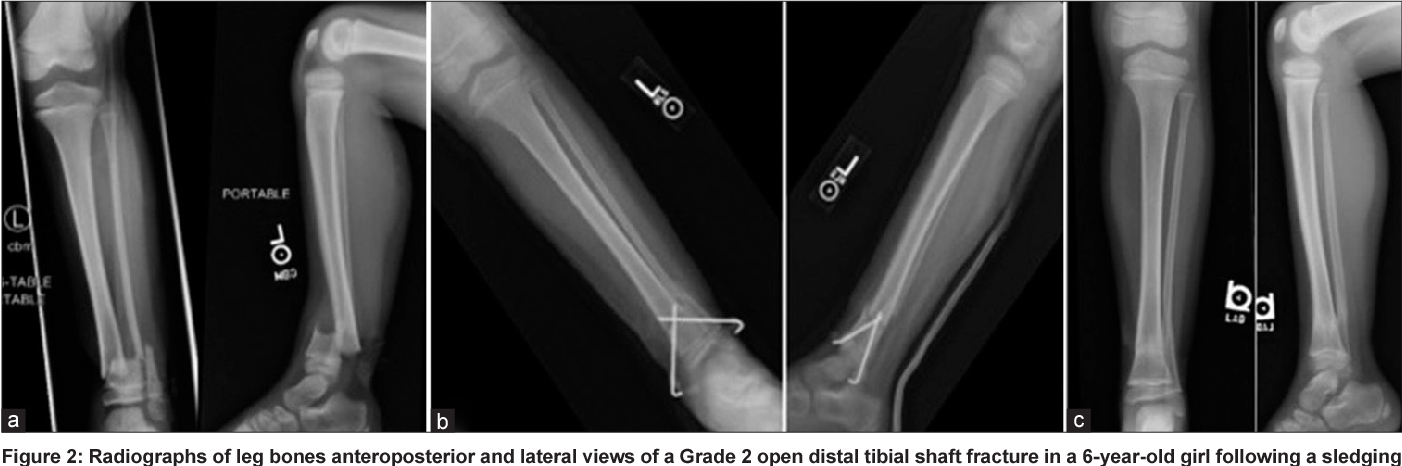
- مثال من الحالة 37: كشفت الأشعة السينية عن "كسر مفتت حلزوني في منتصف جسم عظم الفخذ الأيمن مع تراكب كبير، وحوالي 40 درجة من الانحراف التقوسي، و30 درجة من الدوران الخارجي. ظهرت قشرة العظم رقيقة، وانخفضت كثافة العظم بشكل عام، بما يتفق مع نقص كثافة العظام المعروف."
الشكل 1: صورة أشعة سينية أمامية لعظم الفخذ الأيمن تظهر كسرًا مفتتًا في منتصف جسم العظم مع انحراف كبير وتراكب. -
التصوير المقطعي المحوسب (CT Scan):
- يُجرى التصوير المقطعي المحوسب لتحديد هندسة الكسر بدقة أكبر، ودرجة التفتت، وجودة العظم.
- يساعد في التخطيط الجراحي، خاصة في الحالات المعقدة التي تتطلب تثبيتًا دقيقًا.
- يوفر معلومات قيمة حول تقوس الفخذ الموجود مسبقًا ومحاذاة الدوران، وهي عوامل حاسمة لتحقيق محاذاة مناسبة للطرف بعد الجراحة في المرضى الذين يعانون من تشوهات ناجمة عن التشنج.
-
فحوصات أخرى:
- فحوصات الدم المخبرية: تشمل تعداد الدم الكامل، واختبارات تخثر الدم، ولوحة الأيض الأساسية، للتأكد من أن الطفل مستعد للجراحة.
- مستوى فيتامين د: غالبًا ما يتم قياس مستوى فيتامين د، حيث أن نقصه شائع في هذه الفئة من الأطفال ويمكن أن يؤثر على التئام العظام.
- قياس كثافة العظام بالطاقة المزدوجة للأشعة السينية (DEXA Scan): على الرغم من أنه ليس ضروريًا بشكل حاد عند الإصابة، إلا أنه يُخطط له بعد استقرار الحالة لتقييم نقص كثافة العظام بشكل أكثر دقة وتوجيه العلاج طويل الأمد.
التشخيص التفريقي
من المهم جدًا التمييز بين كسر الفخذ الناتج عن إصابة عرضية وكسور أخرى قد تكون لها أسباب مختلفة، خاصة في الأطفال ذوي الاحتياجات الخاصة.
| الميزة | كسر الفخذ الرضحي الحاد (الحالة 37) | كسر الفخذ المرضي (نقص كثافة العظام/ورم) | الإصابة غير العرضية (إساءة معاملة الأطفال) |
|---|---|---|---|
| تاريخ المريض | سقوط منخفض الطاقة أثناء الانتقال لطفل مصاب بالشلل الدماغي (GMFCS IV) ونقص كثافة العظام. حدث محدد ومبلغ عنه. | صدمة بسيطة أو معدومة، غالبًا إجهاد متكرر طفيف. حالة جهازية معروفة (نقص كثافة العظام) أو أعراض دستورية جديدة (ورم). | تاريخ غامض أو غير متناسق. تأخير في طلب الرعاية. غير متناسق مع آلية الإصابة المبلغ عنها. |
| العرض السريري | ألم حاد، تشوه جسيم، تورم، كدمات. شهدها مقدم الرعاية. | ألم حاد أو تحت الحاد، تورم. قد يكون التشوه أقل وضوحًا في البداية، أو تدريجيًا. لا يوجد حدث رضحي واضح. | كدمات/إصابات في مراحل مختلفة من الشفاء. سلوك خائف. تاريخ من "الحوادث" المتعددة السابقة. |
| نتائج الأشعة | كسر حلزوني/مائل/مفتت في منتصف جسم الفخذ. علامات نقص كثافة العظام (ترقق القشرة، انخفاض العظم التربيقي). لا توجد إصابات هيكلية أخرى. | كسر خلال منطقة غير طبيعية في العظم موجودة مسبقًا (آفة حالّة، ترقق القشرة، نقص كثافة عظام منتشر). غياب الرضوض الكبيرة. قد يظهر مسح العظام مناطق أخرى من زيادة الامتصاص. | كسور حلزونية أو مشاشية في الأطفال الصغار. كسور متعددة بأعمار مختلفة. كسور الضلوع، كسور الجمجمة. كسور الزاوية، كسور "مقبض الدلو". |
| نتائج المختبر | عادة طبيعية. قد تظهر نقص فيتامين د. | قد تظهر علامات ورم، فرط كالسيوم الدم (ورم)، نقص فيتامين د حاد، علامات أمراض العظام الأيضية. | عادة ما تكون الفحوصات طبيعية، ولكن قد تظهر فقر دم، اعتلال تخثر (نادر). |
| عوامل الخطر | الشلل الدماغي، GMFCS المستوى الرابع، نقص كثافة العظام، أدوية مضادة للصرع. | حالة جهازية كامنة (مثل تكون العظم الناقص، الشلل الدماغي مع نقص كثافة العظام الشديد، الأورام الخبيثة). | طفل صغير، ضغوط على مقدم الرعاية، عوامل اجتماعية واقتصادية، الإعاقة (يمكن أن يزيد الشلل الدماغي من خطر الإصابة غير العرضية). |
| تداعيات الإدارة | تثبيت جراحي فوري لتسهيل الرعاية، التحكم في الألم، وإعادة التأهيل. معالجة نقص كثافة العظام. | قد تتطلب خزعة لتشخيص نهائي إذا اشتبه في ورم. معالجة أمراض العظام الأيضية الكامنة. غالبًا ما يكون التثبيت الجراحي ضروريًا. | إبلاغ إلزامي لخدمات حماية الطفل. مسح هيكلي مفصل. مشاركة فريق متعدد التخصصات. |
العلاج المتخصص لكسر عظم الفخذ
يُعد علاج كسر عظم الفخذ لدى الأطفال المصابين بالشلل الدماغي ونقص كثافة العظام قرارًا معقدًا يتطلب خبرة واسعة. في معظم هذه الحالات، يكون التدخل الجراحي هو الخيار الأفضل لتحقيق أفضل النتائج. الأستاذ الدكتور محمد هطيف، بخبرته الطويلة في جراحة عظام الأطفال المعقدة، يُقدم رعاية متكاملة لهذه الحالات في صنعاء.
لماذا الجراحة هي الخيار الأفضل
في الأطفال المصابين بالشلل الدماغي، خاصة أولئك الذين يعانون من مستويات متقدمة من GMFCS (المستوى الرابع والخامس)، تتغير أهداف علاج الكسر بشكل كبير.
1.
اعتبارات مستوى GMFCS الرابع:
بالنسبة للطفل غير القادر على المشي والذي يعاني من شلل دماغي شديد، تتحول الأهداف الأساسية لعلاج الكسر من استعادة وظيفة المشي الكاملة إلى:
* تخفيف الألم.
* تسهيل الرعاية اليومية (مثل النقل، النظافة الشخصية، الجلوس).
* الحفاظ على وضعية جلوس وظيفية.
* منع تقرحات الضغط.
* تسهيل برامج إعادة التأهيل المستمرة.
لا يمكن تحقيق هذه الأهداف بفعالية باستخدام العلاج غير الجراحي (مثل الجبس)، والذي سيعيق الرعاية ويزيد من تفاقم التقلصات ومخاطر تقرحات الجلد.
2.
إدارة التشنج العضلي:
القوى العضلية القوية وغير المنسقة في الطرف المتشنج تجعل التثبيت بالجبس عرضة جدًا للإزاحة، وسوء الالتئام، أو عدم الالتئام. يوفر التثبيت الجراحي استقرارًا قويًا، مما يسمح بالتعبئة المبكرة والتمدد المتحكم فيه، والذي يمكن أن يقلل من التأثير السلبي للتشنج.
3.
جودة العظام الضعيفة:
نقص كثافة العظام يزيد من تعقيد العلاج غير الجراحي. جودة العظام الضعيفة تعني أن الجبس قد لا يوفر تثبيتًا موثوقًا به، ويزيد من خطر التشوه التدريجي. كما يتطلب تثبيتًا داخليًا قويًا.
4.
التحكم في الألم وإعادة التأهيل:
يوفر التثبيت الجراحي تحكمًا فائقًا في الألم مقارنة بالإجراءات المحافظة، مما يسمح ببدء العلاج الطبيعي بعد الجراحة بشكل فوري وأكثر فعالية، وهو أمر حاسم للحفاظ على الوظيفة الأساسية ومنع المضاعفات الثانوية مثل التقلصات وتقرحات الضغط.
تصنيف الكسر
يساعد تصنيف الكسر الأطباء على فهم طبيعة الإصابة واختيار أفضل خطة علاجية:
*
الموقع:
كسر في منتصف جسم عظم الفخذ (Mid-diaphyseal femur fracture).
*
الشكل:
مفتت، حلزوني طويل، مع قطعة فراشة كبيرة.
*
تصنيف Winquist و Hansen:
قد يعتبر كسرًا من النوع الثالث (تفتت 25-50%) أو النوع الرابع (تفتت أكثر من 50%، مجزأ)، مما يتطلب تثبيتًا قويًا.
*
تصنيف AO لكسور الأطفال:
32-D/3.1 (عظم فخذ، في جسم العظم، بسيط/حلزوني مع مكون مجزأ محتمل).
اختيار طريقة التثبيت الجراحي
نظرًا لعمر الطفل (8 سنوات)، وجودة العظام (نقص كثافة العظام)، وحالة GMFCS المستوى الرابع (تشنج شديد، عدم تحمل الوزن/النقل)، يتم النظر في الخيارات التالية:
- المسامير المرنة داخل النخاع (TENS): مناسبة بشكل عام للأطفال الأصغر سنًا (حتى 10-12 سنة) الذين يعانون من كسور مستقرة في جسم العظم. ومع ذلك، في هذه الحالة، فإن التفتت الكبير، ونقص كثافة العظام، وقوى التشنج العالية جعلت المسامير المرنة غير كافية لتوفير الاستقرار المطلوب.
- المثبت الخارجي (External Fixation): يوفر تثبيتًا قويًا، ولكنه يحمل خطرًا عاليًا للعدوى في مواقع المسامير، ومضاعفات الأنسجة الرخوة، ويمكن أن يكون مرهقًا للطفل غير القادر على المشي المصاب بالشلل الدماغي أثناء النقل والنظافة.
- التثبيت بالصفائح تحت العضلية (Submuscular Plating): خيار قابل للتطبيق لكسور جسم العظم، خاصة في العظام التي تعاني من نقص كثافة العظام، ويوفر استقرارًا جيدًا. ومع ذلك، فإنه يتضمن تشريحًا أكبر للأنسجة الرخوة.
- المسمار النخاعي المقفل (Locked Intramedullary Nailing - IMN): يعتبر الخيار الأنسب. بالنسبة لطفل في الثامنة من العمر، يوفر المسمار النخاعي الذي يدخل من المدور الكبير استقرارًا فائقًا، خاصة مع التوسيع، مما يسمح بقطر مسمار أكبر. يوفر استقرارًا محوري
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك