كسر عظم العجز عند الأطفال: دليل شامل للآباء والعائلات مع الدكتور محمد هطيف
الخلاصة الطبية
كسر عظم العجز عند الأطفال هو إصابة خطيرة تتطلب تشخيصًا وعلاجًا فوريًا ودقيقًا، خاصةً عند وجود إصابة عصبية. يتضمن العلاج عادةً الجراحة لتثبيت الكسر وتخفيف الضغط عن الأعصاب، تتبعها برامج تأهيل مكثفة لاستعادة وظائف الطفل.
الخلاصة الطبية السريعة: كسر عظم العجز عند الأطفال هو إصابة خطيرة تتطلب تشخيصًا وعلاجًا فوريًا ودقيقًا، خاصةً عند وجود إصابة عصبية. يتضمن العلاج عادةً الجراحة لتثبيت الكسر وتخفيف الضغط عن الأعصاب، تتبعها برامج تأهيل مكثفة لاستعادة وظائف الطفل.
مقدمة: فهم كسور عظم العجز عند الأطفال
تُعد إصابات العظام عند الأطفال أمرًا شائعًا، لكن كسر عظم العجز (Sacral Fracture) يمثل حالة نادرة وخطيرة بشكل خاص، خاصةً عندما يكون مصحوبًا بإصابات عصبية. عظم العجز هو عظم كبير ومثلث الشكل يقع في قاعدة العمود الفقري، ويرتبط بالحوض ويحتوي على قنوات عصبية حيوية تتحكم في وظائف الأطراف السفلية والمثانة والأمعاء. نظرًا لموقعه المركزي وأهميته التشريحية، يمكن أن تؤدي كسوره إلى مضاعفات خطيرة إذا لم يتم تشخيصها وعلاجها بشكل صحيح وفوري.
في هذا الدليل الشامل، سنستعرض بالتفصيل كل ما تحتاج العائلات معرفته عن كسور عظم العجز عند الأطفال، بدءًا من الأسباب والأعراض وصولًا إلى طرق التشخيص المتقدمة وخيارات العلاج الحديثة، وكيفية التعافي وإعادة التأهيل. سنعتمد في شرحنا على أحدث الممارسات الطبية، مع تسليط الضوء على أهمية الخبرة المتخصصة في التعامل مع هذه الحالات المعقدة.
يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، مرجعًا رائدًا في هذا المجال في صنعاء واليمن، بخبرته الواسعة في علاج إصابات العمود الفقري والحوض المعقدة لدى الأطفال والبالغين. يشدد الدكتور هطيف على أن التشخيص المبكر والتدخل الجراحي الدقيق، عند الحاجة، هما مفتاح تحقيق أفضل النتائج الممكنة للأطفال المصابين بكسور العجز.
التشريح الأساسي لعظم العجز وأهميته
لفهم كسور عظم العجز وتأثيراتها، من المهم أن نتعرف على التشريح الأساسي لهذا العظم ودوره الحيوي في جسم الطفل.
ما هو عظم العجز؟
عظم العجز هو عظم كبير ومثلث الشكل يقع في الجزء السفلي من العمود الفقري، بين الفقرات القطنية وأسفل العصعص. يتكون في الأطفال من خمس فقرات منفصلة (S1-S5) تندمج تدريجيًا لتشكل عظمًا واحدًا في مرحلة البلوغ. يتميز العجز بوجود ثقوب على جانبيه تُعرف باسم "الثقوب العجزية" (Sacral Foramina)، والتي تسمح بمرور الأعصاب العجزية إلى الأطراف السفلية ومنطقة الحوض.
دور عظم العجز في الجسم
- الدعم الهيكلي: يشكل عظم العجز الجزء الخلفي من الحوض، ويوفر قاعدة مستقرة للعمود الفقري ويدعم وزن الجزء العلوي من الجسم.
- حماية الأعصاب: يضم العجز "القناة العجزية" (Sacral Canal)، وهي امتداد للقناة الشوكية، وتحتوي على حزمة الأعصاب المعروفة باسم "ذيل الفرس" (Cauda Equina) والأعصاب العجزية التي تتحكم في وظائف حيوية.
-
وظيفة الأعصاب العجزية:
تتحكم الأعصاب الخارجة من العجز في:
- الحركة: حركة القدمين (القدم الأخمصية) وأصابع القدمين، وحركات الورك الجزئية.
- الإحساس: الإحساس في الجزء الخلفي من الفخذين، المنطقة الشرجية، والمناطق الأخمصية من القدمين (منطقة السرج).
- وظائف المثانة والأمعاء: التحكم في وظائف التبول والتبرز، بالإضافة إلى الوظيفة الجنسية.
أهمية التشريح في إصابات الأطفال
في الأطفال، تكون العظام أكثر مرونة وقد لا تظهر الكسور بنفس الوضوح الذي تظهر به في البالغين. ومع ذلك، فإن القوى العالية المطلوبة لإحداث كسر في العجز يمكن أن تؤدي إلى إصابات خطيرة في الأربطة المحيطة والأعصاب الدقيقة التي تمر عبره. إن فهم هذه التفاصيل التشريحية يساعد الأطباء، وخاصة المتخصصين مثل الدكتور محمد هطيف، على تحديد مدى الإصابة وتخطيط العلاج الأمثل للحفاظ على الوظيفة العصبية للطفل.
الأسباب وعوامل الخطر لكسور العجز عند الأطفال
تُعد كسور عظم العجز نادرة نسبيًا عند الأطفال مقارنة بالبالغين، وعادةً ما تنتج عن حوادث عالية الطاقة. فهم هذه الأسباب يساعد الآباء على تقدير خطورة الإصابة والبحث عن الرعاية الطبية الفورية.
الأسباب الرئيسية
غالبًا ما تكون كسور العجز عند الأطفال نتيجة لقوى شديدة ومباشرة على منطقة الحوض والعجز. تشمل الأسباب الأكثر شيوعًا:
- حوادث السير عالية الطاقة: مثل حوادث الدهس (مشاة تصدمهم سيارة) أو حوادث السيارات التي يتعرض فيها الطفل لضغط مباشر على منطقة الحوض. في الحالة التي نناقشها، تعرض طفل يبلغ من العمر 8 سنوات لحادث دهس بسرعة 40 كم/ساعة، مما أدى إلى إصابة مباشرة في الحوض الخلفي ومنطقة العجز.
- السقوط من ارتفاعات عالية: السقوط من النوافذ، الأسطح، أو من أماكن مرتفعة أخرى يمكن أن يسبب قوى ضغط محورية أو قص على العجز.
- الإصابات الرياضية الشديدة: في بعض الرياضات عالية التأثير، قد تحدث هذه الكسور، لكنها أقل شيوعًا من حوادث السير.
- إصابات السحق: مثل تعرض الطفل للسحق بين جسمين ثقيلين.
عوامل الخطر والميزات الفريدة في الأطفال
على الرغم من أن عظام الأطفال تتمتع بمرونة أكبر من عظام البالغين، مما يجعلها أقل عرضة للكسور في بعض الأحيان، إلا أن هذه المرونة يمكن أن تكون سيفًا ذا حدين في إصابات العجز عالية الطاقة:
- مرونة العظام: يمكن أن تسمح العظام المرنة بنقل قوة الصدمة إلى الأنسجة الرخوة والأعصاب المحيطة، مما يزيد من خطر الإصابة العصبية حتى مع كسر قد لا يبدو شديدًا في الأشعة السينية الأولية.
- نضوج الهيكل العظمي: بما أن فقرات العجز لم تندمج بالكامل بعد في الأطفال، فإن نمط الكسر قد يختلف عن البالغين.
- النمو المستمر: يجب أن يأخذ العلاج في الاعتبار النمو المستقبلي للطفل، وأن يكون التدخل الجراحي دقيقًا لتجنب التأثير على صفائح النمو (Growth Plates) إن وجدت بالقرب من منطقة الكسر.
يؤكد الدكتور محمد هطيف على أن أي إصابة في منطقة الحوض أو أسفل الظهر لدى الأطفال، خاصةً بعد حادث عالي الطاقة، يجب أن تُعامل بأقصى درجات الحذر والاشتباه في وجود كسر في العجز، حتى لو لم تكن الأعراض واضحة على الفور. هذا الاشتباه العالي هو الخطوة الأولى نحو التشخيص السريع والعلاج الفعال.
الأعراض والعلامات التي تدل على كسر عظم العجز
تتطلب كسور عظم العجز عند الأطفال اهتمامًا فوريًا بسبب قربها من الأعصاب الحيوية. قد تكون الأعراض واضحة أو خفية، خاصةً وأن الأطفال قد يجدون صعوبة في التعبير عن ألمهم أو شعورهم بدقة.
الأعراض الأولية بعد الإصابة
بعد حادث عالي الطاقة، قد يظهر الطفل المصاب بكسر في العجز الأعراض التالية:
- ألم شديد: يُعد الألم في أسفل الظهر ومنطقة الأرداف ثنائي الجانب علامة رئيسية. في الحالة المذكورة، كان الطفل يعاني من ألم شديد بمعدل 9/10 على مقياس الألم.
- عدم القدرة على تحريك الأطراف السفلية: قد يجد الطفل صعوبة بالغة أو عدم قدرة كاملة على تحريك ساقيه أو تحمل أي وزن عليهما.
- تنميل أو خدر: يمكن أن يشعر الطفل بتنميل أو خدر في مناطق معينة، مثل منطقة العجان (Perineal Region) أو الجزء الخلفي من الفخذين أو القدمين.
- صعوبة في التبول (Micturition): قد يواجه الطفل صعوبة في التبول أو يفقد السيطرة على المثانة، وهي علامة حمراء على إصابة عصبية خطيرة.
علامات الفحص السريري
يقوم الأطباء، وخاصة المتخصصون مثل الأستاذ الدكتور محمد هطيف، بإجراء فحص سريري دقيق لتحديد مدى الإصابة. تشمل العلامات التي يتم البحث عنها:
- الألم عند الجس: حساسية شديدة عند لمس منطقة العجز بأكملها والمفاصل العجزية الحرقفية (Sacroiliac Joints).
- التورم والكدمات: قد يظهر تورم كبير وكدمات (Ecchymosis) في منطقة الأرداف والجزء الخلفي من العجز.
- السحجات أو الجروح: قد تكون هناك سحجات سطحية في مناطق معينة من الجلد (مثل S2-S4 dermatomes) تشير إلى موقع الصدمة.
-
الضعف الحركي:
- ضعف عميق في حركات الورك (المد، التبعيد، الثني).
- ضعف ملحوظ في حركة القدم الأخمصية وثني أصابع القدمين (مؤشر على إصابة الأعصاب S1-S3).
- فقدان الإحساس: انخفاض الإحساس باللمس الخفيف أو الوخز في مناطق معينة من الجلد (S2-S5 dermatomes)، بما في ذلك الجزء الخلفي من الفخذين، المنطقة الشرجية، والمناطق الأخمصية من القدمين.
- ضعف توتر العضلة العاصرة الشرجية: عند الفحص الشرجي، قد يلاحظ الطبيب ضعفًا كبيرًا في توتر العضلة العاصرة الشرجية الإرادي، وغياب منعكس البصيلة الكهفية (Bulbocavernosus Reflex)، وهي علامات قوية على إصابة حزمة ذيل الفرس أو الأعصاب العجزية.
- عدم استقرار الحوض: قد لا يتمكن الطبيب من إجراء فحص كامل لاستقرار الحوض بسبب الألم الشديد واحتمال تفاقم الإصابة.
يُعد الفحص العصبي في الأطفال المصابين بالألم تحديًا كبيرًا، ويتطلب خبرة عالية لتقييم العلامات الخفية. يؤكد الدكتور هطيف على أهمية توثيق أي تغييرات في وظائف المثانة والأمعاء بدقة، حيث إنها مؤشرات حاسمة على الحاجة إلى التدخل العاجل.
التشخيص الدقيق لكسور العجز المصحوبة بإصابة عصبية
يُعد التشخيص الدقيق والسريع لكسور عظم العجز عند الأطفال أمرًا بالغ الأهمية، خاصةً عند الاشتباه في وجود إصابة عصبية. يتطلب ذلك مجموعة من الفحوصات التصويرية والخبرة السريرية لتقييم مدى الكسر وتأثيره على الأعصاب.
الفحوصات التصويرية الأساسية والمتقدمة
يعتمد الأستاذ الدكتور محمد هطيف وفريقه على بروتوكول تصوير شامل لضمان تشخيص دقيق:
-
الأشعة السينية (X-rays):
- هي الخطوة الأولية لتقييم إصابات الحوض.
- تُجرى صور الأشعة السينية الأمامية الخلفية (AP Pelvis)، وصور المدخل (Inlet)، والمخرج (Outlet).
- قد تُظهر توسعًا في مفصل العجز الحرقفي أو خطوط كسر غير واضحة.
- ملاحظة هامة: قد لا تكشف الأشعة السينية وحدها عن جميع تفاصيل كسور العجز، وقد تقلل من تقدير شدة الإصابة.
-
التصوير المقطعي المحوسب (CT Scan):
- يُعد المعيار الذهبي لتقييم تفاصيل العظام والكسور.
- يوفر صورًا ثلاثية الأبعاد مفصلة للغاية لنمط الكسر، درجة التفتت، وموقع الشظايا العظمية.
- يكشف عن تضيق القناة العجزية أو الثقوب العجزية بسبب الشظايا، مما يشير إلى احتمال انضغاط الأعصاب.
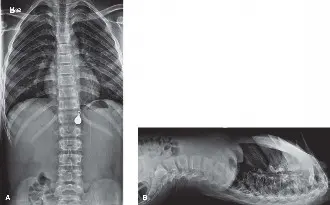
- في حالة المريض المذكور، كشف الفحص عن كسر معقد ومفتت في العجز الأيمن (منطقة دينيس II و III)، مع إزاحة كبيرة لشظايا العظم التي قد تضغط على جذور الأعصاب S1 و S2.
شكل 1: صورة مقطعية محوسبة محورية قبل الجراحة تُظهر كسر العجز الأيمن المفتت الذي يشمل منطقتي دينيس II و III، مع إزاحة كبيرة لشظايا العظم داخل القناة العجزية. -
التصوير بالرنين المغناطيسي (MRI Scan):
- ضروري لتقييم الأنسجة الرخوة، الأعصاب، الأربطة، والنخاع الشوكي.
- يؤكد وجود إصابة عصبية (مثل كدمة عصبية، انضغاط، أو تمزق) والوذمة والنزيف حول جذور الأعصاب.
- يساعد في استبعاد إصابات العمود الفقري القطني المصاحبة أو الانزلاقات الغضروفية.
- في حالة المريض، أكد الرنين المغناطيسي وجود وذمة ونزيف كبير حول جذور الأعصاب S1 و S2 و S3 اليمنى، مع انضغاط مباشر من شظايا الكسر.
تصنيف كسور العجز (تصنيف دينيس)
يستخدم الأطباء تصنيفات معينة لتحديد شدة الكسر وتوجيه العلاج. يُعد تصنيف دينيس (Denis Classification) الأكثر استخدامًا لكسور العجز:
- المنطقة الأولى (Zone I): كسر في الجناح العجزي (Sacral Ala)، بعيدًا عن القناة العصبية. غالبًا ما يكون مستقرًا وأقل عرضة للإصابة العصبية.
- المنطقة الثانية (Zone II): كسر يمر عبر الثقوب العجزية (Transforaminal)، مما قد يؤثر على جذور الأعصاب الخارجة.
- المنطقة الثالثة (Zone III): كسر يمر في القناة العجزية المركزية (Central Canal)، وهو الأكثر خطورة، حيث يؤثر مباشرة على حزمة ذيل الفرس أو جذور الأعصاب العجزية، ويكون مصحوبًا بمعدل عالٍ للإصابة العصبية.
في الحالة المذكورة، كان الكسر يشمل المنطقة الثانية والثالثة ، مما يؤكد شدة الإصابة وضرورة التدخل الجراحي الفوري.
التفريق بين الإصابات المشابهة
يُعد التفريق بين كسر العجز والإصابات الأخرى في منطقة الحوض أمرًا بالغ الأهمية. يعتمد الأستاذ الدكتور محمد هطيف على خبرته الواسعة والمعرفة المتعمقة للتمييز بين هذه الحالات:
| الميزة | كسر العجز مع إصابة عصبية (الحالة قيد الدراسة) | انفصال المفصل القطني العجزي | خلع المفصل العجزي الحرقفي المعزول (بدون كسر) |
|---|---|---|---|
| آلية الإصابة | طاقة عالية، تحميل محوري، صدمة مباشرة للعجز. | طاقة عالية، غالبًا قوى قص أو تشتيت خالصة عند الوصلة القطنية العجزية. | طاقة متوسطة إلى عالية، قوى دورانية أو ضاغطة على الحوض. |
| موقع الألم | العجز، الأرداف، العجان، يمتد إلى الأطراف السفلية. | الوصلة القطنية العجزية، يمتد إلى العجز/الأرداف/الأطراف السفلية. | المفصل العجزي الحرقفي، الأرداف، يمتد إلى الجزء الخلفي من الفخذ. |
| الإصابة العصبية | إصابة محددة لجذور العجز (S1-S5) تؤدي إلى خلل في وظائف الأمعاء/المثانة، خدر العجان، ضعف ثني القدم/الأصابع. | غالبًا متلازمة ذيل الفرس مع إصابة جذر L5/S1، خلل متغير في وظائف الأمعاء/المثانة. | أقل شيوعًا؛ إذا وجدت، فبسبب عدم استقرار حلقة الحوض مع شد الأعصاب. |
| نتائج التصوير (CT/MRI) | كسر في الجناح العجزي/الثقوب، إزاحة شظايا العظم داخل القناة العصبية، كدمة/انضغاط الأعصاب. | انفصال L5-S1، اضطراب المفاصل الوجيهية، كسور في النتوءات المستعرضة، إزاحة L5 للأعلى. | عدم توافق المفصل العجزي الحرقفي، تمزق الأربطة، وذمة/نزيف في محفظة المفصل، لا يوجد كسر واضح. |
| أهمية التشخيص الدقيق | ضروري لتحديد الحاجة إلى تخفيف الضغط الجراحي العاجل وتثبيت الكسر. | يتطلب تثبيتًا جراحيًا عاجلًا لتجنب تلف الأعصاب الدائم. | قد يكون علاجه غير جراحي إذا كان مستقرًا، أو جراحيًا إذا كان غير مستقر. |
يُعد التقييم الشامل من قبل جراح عظام متخصص في العمود الفقري، مثل الدكتور محمد هطيف، أمرًا لا غنى عنه لضمان التشخيص الصحيح واختيار خطة العلاج الأنسب لكل طفل.
خيارات العلاج المتاحة لكسور العجز عند الأطفال
يعتمد قرار العلاج لكسر عظم العجز عند الأطفال على عدة عوامل، أبرزها استقرار الكسر، وجود إصابة عصبية، وعمر الطفل. يشدد الأستاذ الدكتور محمد هطيف على أن الهدف الرئيسي هو استعادة الوظيفة العصبية، تثبيت الكسر، وتمكين الطفل من العودة إلى حياته الطبيعية قدر الإمكان.
اتخاذ القرار الجراحي
في حالات كسور العجز المستقرة وغير المزاحة، قد يكون العلاج غير الجراحي (مثل الراحة وتخفيف الألم) خيارًا، خاصةً في الأطفال نظرًا لقدرتهم العالية على الشفاء. ومع ذلك، فإن وجود إصابة عصبية واضحة أو كسر غير مستقر يتطلب تدخلًا جراحيًا عاجلاً.
دواعي التدخل الجراحي:
- إصابة عصبية: أي دليل على ضعف عصبي (مثل ضعف الحركة، فقدان الإحساس، أو خلل في وظائف المثانة والأمعاء) يستدعي تخفيف الضغط الجراحي الفوري.
- كسر غير مستقر: الكسور التي تتضمن إزاحة كبيرة لشظايا العظم أو عدم استقرار في حلقة الحوض.
- انضغاط القناة العجزية: وجود شظايا عظمية تضغط على الأعصاب داخل القناة العجزية، كما هو الحال في المنطقة الثانية والثالثة من تصنيف دينيس.
في الحالة المذكورة، كان وجود كسر غير مستقر (منطقة دينيس II و III) مع إصابة عصبية واضحة (اعتلال ضفيرة العجز الذي يؤثر على S1-S5، بما في ذلك خلل في وظائف الأمعاء/المثانة والخدر في العجان) هو الدافع الأساسي للتدخل الجراحي العاجل. يهدف التدخل الجراحي إلى تخفيف الضغط عن جذور الأعصاب، إعادة الكسر إلى وضعه التشريحي، وتثبيته بشكل مستقر.
التقنية الجراحية المتبعة
يُجري الأستاذ الدكتور محمد هطيف هذه العمليات المعقدة بدقة عالية لضمان أفضل النتائج. تتضمن الخطوات الجراحية الرئيسية:
- وضع المريض: يُوضع الطفل في وضعية الانبطاح (prone position) على طاولة جراحة تسمح بالتصوير الإشعاعي، مع التأكد من حماية جميع نقاط الضغط.
- الوصول الجراحي: يتم استخدام شق جراحي في منتصف الظهر، يمتد من الفقرة القطنية الخامسة (L5) إلى أسفل العجز، مع انحناء طفيف للكشف عن المنطقة المصابة.
-
تخفيف الضغط المباشر عن الأعصاب (Direct Decompression):
- هذه هي الخطوة الأكثر أهمية في وجود إصابة عصبية.
- يتم إزالة الشظايا العظمية الضاغطة بعناية فائقة باستخدام أدوات جراحية دقيقة، مع تحرير جذور الأعصاب المتورمة والمشدودة.
- يتم التأكد من استرخاء الأعصاب وتحسن حركتها بعد تخفيف الضغط.
- يؤكد الدكتور هطيف على أن هذه الخطوة تتطلب مهارة عالية لتجنب أي ضرر إضافي للأعصاب الدقيقة.
-
إعادة الكسر إلى وضعه التشريحي (Fracture Reduction):
- يتم إعادة شظايا الكسر إلى وضعها الطبيعي باستخدام مزيج من المناورات المباشرة وغير المباشرة.
- الهدف هو استعادة المحاذاة التشريحية للعجز، خاصة استمرارية الثقوب العجزية والقناة العجزية.
- يتم استخدام التصوير الإشعاعي (Fluoroscopy) أثناء الجراحة للتأكد من دقة إعادة الكسر.
-
تثبيت الكسر (Fixation Construct):
-
نظرًا لعدم استقرار الإصابة والحاجة إلى تثبيت قوي في طفل ينمو، يتم استخدام مزيج من تقنيات التثبيت:
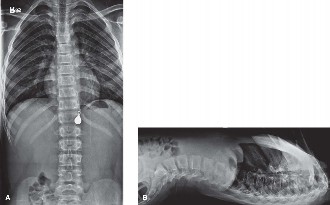
- براغي العجز الحرقفي (Iliosacral Screws): يتم إدخال برغيين عبر الجلد لتثبيت المفصل العجزي الحرقفي والجناح العجزي. يتم توجيه هذه البراغي بدقة تحت إشراف التصوير الإشعاعي ثنائي المستويات لتجنب إصابة الأعصاب أو الأوعية الدموية.
- صفيحة إعادة بناء العجز (Sacral Reconstruction Plate) / صفيحة الشد (Tension Band Plating): يتم تشكيل صفيحة معدنية وتثبيتها على العناصر الخلفية للعجز لتقوية التثبيت وتوفير ضغط مباشر عبر الكسر المفتت.
شكل 2: صورة شعاعية أمامية خلفية بالفلوروسكوب بعد الجراحة تُظهر كسر العجز المعالج تشريحيًا مع تثبيت مستقر باستخدام برغيين عجزيين حرقفيين وصفيحة شد عجزية خلفية. -
نظرًا لعدم استقرار الإصابة والحاجة إلى تثبيت قوي في طفل ينمو، يتم استخدام مزيج من تقنيات التثبيت:
-
إغلاق الجرح: بعد التأكد من التثبيت الجيد، يتم غسل الجرح بعناية وإغلاقه طبقة تلو الأخرى.
يُعد توقيت الجراحة حاسمًا، حيث يُفضل إجراؤها في غضون 12-24 ساعة من الإصابة لزيادة فرص استعادة الوظيفة العصبية. يضمن الأستاذ الدكتور محمد هطيف، بخبرته الطويلة في جراحة العمود الفقري للأطفال، أن كل خطوة تتم بأقصى درجات الدقة والحرص للحفاظ على سلامة الطفل وتحقيق أفضل النتائج الوظيفية.
التعافي وإعادة التأهيل بعد جراحة كسر العجز
التعافي من كسر عظم العجز مع إصابة عصبية يتطلب برنامجًا شاملاً لإعادة التأهيل ورعاية متابعة دقيقة. يهدف هذا البرنامج إلى مساعدة الطفل على استعادة قوته، حركته، ووظائفه العصبية قدر الإمكان. يشرف الأستاذ الدكتور محمد هطيف على خطة رعاية ما بعد الجراحة لضمان أفضل مسار للتعافي.
المرحلة الأولى: ما بعد الجراحة مباشرة (الأسابيع 0-6)
- إدارة الألم: يتم توفير مسكنات الألم اللازمة (عبر الوريد ثم عن طريق الفم) لضمان راحة الطفل.
- المراقبة العصبية: يتم إجراء فحوصات عصبية منتظمة (كل ساعة في البداية، ثم كل أربع ساعات) لمراقبة أي تحسن أو تدهور في الوظائف الحركية، الحسية، وتوتر العضلة العاصرة الشرجية.
- إدارة المثانة والأمعاء: يتم إبقاء قسطرة البول لعدة أيام. يتم
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك