كسر عظم الفخذ المرضي النقيلي: دليل شامل للتشخيص والعلاج والتعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسر عظم الفخذ النقيلي هو كسر يحدث في عظم الفخذ الضعيف بسبب انتشار السرطان. يتطلب تشخيصًا دقيقًا يعتمد على التصوير والخزعة، وعلاجًا جراحيًا عاجلاً لتثبيت العظم وتخفيف الألم، يليه علاج إشعاعي وجهازي، بإشراف خبراء مثل الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: كسر عظم الفخذ النقيلي هو كسر يحدث في عظم الفخذ الضعيف بسبب انتشار السرطان. يتطلب تشخيصًا دقيقًا يعتمد على التصوير والخزعة، وعلاجًا جراحيًا عاجلاً لتثبيت العظم وتخفيف الألم، يليه علاج إشعاعي وجهازي، بإشراف خبراء مثل الأستاذ الدكتور محمد هطيف.
مقدمة: فهم كسر عظم الفخذ المرضي النقيلي
يُعد تشخيص السرطان رحلة صعبة بحد ذاتها، وتزداد هذه الصعوبة عندما ينتشر السرطان إلى العظام، وهي حالة تُعرف باسم "النقائل العظمية". تُصبح العظام المتأثرة بالنقائل ضعيفة وهشة، مما يجعلها عرضة للكسور حتى مع إصابات طفيفة جدًا لا تكفي لكسر عظم سليم. هذه الكسور تُسمى "الكسور المرضية".
أحد أخطر أنواع الكسور المرضية هو كسر عظم الفخذ النقيلي ، خاصة في منطقة تحت المدور (subtrochanteric region)، وهو الكسر الذي سنتناوله بالتفصيل في هذا الدليل الشامل. يُعد عظم الفخذ أكبر وأقوى عظم في جسم الإنسان، ويتحمل الجزء الأكبر من وزن الجسم. لذا، فإن أي كسر فيه، وخاصة الكسر المرضي، يُسبب ألمًا شديدًا ويُعيق الحركة بشكل كامل، مما يؤثر سلبًا على جودة حياة المريض.
في هذا الدليل، سنُقدم لكم شرحًا مفصلاً وشاملاً حول كسور عظم الفخذ المرضية الناتجة عن النقائل السرطانية. سنتناول كل جانب من جوانب هذه الحالة، بدءًا من فهم التشريح الأساسي للعظم، مرورًا بالأسباب والأعراض، وصولًا إلى أدق تفاصيل التشخيص والعلاج الجراحي المتقدم، وصولًا إلى مرحلة التعافي وإعادة التأهيل.
هدفنا هو تزويد المرضى وعائلاتهم بالمعلومات الضرورية لفهم هذه الحالة المعقدة، وكيفية التعامل معها بفعالية. سنُسلط الضوء على أهمية التشخيص المبكر والتدخل الجراحي الفعال، ودور الرعاية المتكاملة والمتعددة التخصصات في تحقيق أفضل النتائج الممكنة.
إن فهم هذه الحالة يُمكن أن يُساعد المرضى على اتخاذ قرارات مستنيرة بشأن رعايتهم الصحية، ويُقدم لهم الأمل في استعادة القدرة على الحركة وتخفيف الألم. في اليمن، يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، أحد أبرز الخبراء في التعامل مع مثل هذه الحالات المعقدة، حيث يُقدم رعاية متخصصة وعالية الجودة لمرضاه في صنعاء واليمن عمومًا.
التشريح الأساسي لعظم الفخذ ودوره
لفهم كيفية حدوث كسر عظم الفخذ النقيلي وتأثيره، من المهم أن نُلقي نظرة سريعة على تشريح عظم الفخذ ووظيفته الحيوية في جسم الإنسان.
عظم الفخذ بنية ووظيفة
عظم الفخذ (Femur) هو أطول وأقوى عظم في جسم الإنسان. يمتد من مفصل الورك (Hip joint) إلى مفصل الركبة (Knee joint). يتكون عظم الفخذ من عدة أجزاء رئيسية:
- الرأس والعنق الفخذي (Femoral Head and Neck): الجزء العلوي الذي يتمفصل مع الحوض لتشكيل مفصل الورك.
- المدوران الكبير والصغير (Greater and Lesser Trochanters): نتوءات عظمية في الجزء العلوي من عظم الفخذ، تُعتبر نقاط ارتباط قوية للعضلات التي تُحرك الورك والفخذ.
- المنطقة تحت المدور (Subtrochanteric Region): هي المنطقة الواقعة أسفل المدورين مباشرةً. تُعد هذه المنطقة حرجة لأنها تتحمل إجهادات كبيرة أثناء المشي والحركة، وهي منطقة شائعة للكسور المرضية.
- جسم عظم الفخذ (Femoral Shaft/Diaphysis): الجزء الطويل والأسطواني من العظم الذي يمتد نحو الركبة.
- اللقمتان الفخذيتان (Femoral Condyles): الجزء السفلي من العظم الذي يتمفصل مع عظم الساق لتشكيل مفصل الركبة.
وظيفة عظم الفخذ: يُعد عظم الفخذ ضروريًا للحركة والوقوف وتحمل وزن الجسم. إنه بمثابة دعامة هيكلية قوية تُمكننا من المشي، الركض، والقفز.
كيف يؤثر السرطان على العظام
تتكون العظام من نسيج حي يتجدد باستمرار من خلال عملية معقدة من بناء العظام القديمة وهدمها. عندما تنتشر الخلايا السرطانية إلى العظام (النقائل العظمية)، فإنها تُخل بهذا التوازن الدقيق. يمكن أن تُسبب هذه الخلايا:
- تدمير العظام (Lytic Lesions): حيث تُحفز الخلايا السرطانية الخلايا التي تُهدم العظام (Osteoclasts) على العمل بشكل مفرط، مما يؤدي إلى فقدان كثافة العظام وظهور ثقوب أو مناطق ضعيفة.
- بناء عظم غير طبيعي (Blastic Lesions): في بعض أنواع السرطان (مثل سرطان البروستاتا)، تُحفز الخلايا السرطانية الخلايا التي تبني العظام (Osteoblasts) على إنتاج عظم جديد، ولكنه يكون عظمًا غير منظم وغير وظيفي، مما يجعله هشًا وضعيفًا أيضًا.
- الآفات المختلطة (Mixed Lesions): تجمع بين النوعين.
في كلتا الحالتين، تُصبح العظام ضعيفة وهشة، مما يزيد بشكل كبير من خطر الإصابة بالكسور المرضية. المنطقة تحت المدور في عظم الفخذ تُعد عرضة بشكل خاص لهذه الكسور بسبب الإجهادات الميكانيكية العالية التي تتعرض لها.
الأسباب وعوامل الخطر لكسر عظم الفخذ النقيلي
كسر عظم الفخذ النقيلي ليس مجرد كسر عادي؛ إنه مؤشر على وجود مشكلة صحية أعمق، وهي انتشار السرطان إلى العظام. فهم الأسباب وعوامل الخطر يُساعد في التشخيص المبكر والوقاية قدر الإمكان.
أسباب كسور العظام المرضية
السبب الرئيسي لكسور العظام المرضية هو
انتشار الخلايا السرطانية إلى العظام
. هذه الخلايا تُضعف بنية العظم، مما يجعله عرضة للكسر حتى مع أقل إجهاد أو صدمة.
السرطانات الأكثر شيوعًا التي تنتشر إلى العظام تشمل:
- سرطان البروستاتا: غالبًا ما يُسبب آفات عظمية بناءة (blastic lesions).
- سرطان الثدي: يمكن أن يُسبب آفات هادمة (lytic) أو بناءة (blastic) أو مختلطة.
- سرطان الرئة: عادةً ما يُسبب آفات هادمة.
- سرطان الكلى: يُسبب آفات هادمة.
- سرطان الغدة الدرقية: يُسبب آفات هادمة.
- الورم النقوي المتعدد (Multiple Myeloma): وهو سرطان يصيب خلايا البلازما في نخاع العظم، ويُسبب آفات هادمة "مثقوبة" مميزة.
في الحالة التي نُركز عليها، كان المريض يُعاني من تاريخ سابق لسرطان البروستاتا، وهو ما رفع فورًا مستوى الشك في وجود نقائل عظمية عندما تعرض لكسر في الفخذ بعد سقوط بسيط.
عوامل الخطر التي تزيد من احتمالية كسر عظم الفخذ النقيلي
تُوجد عدة عوامل تزيد من خطر الإصابة بكسور العظام المرضية لدى مرضى السرطان:
- تاريخ الإصابة بالسرطان: المرضى الذين لديهم تاريخ معروف للإصابة بالسرطان، خاصة الأنواع التي تُعرف بانتشارها إلى العظام، هم الأكثر عرضة.
- ارتفاع مستويات الواسمات السرطانية (Tumor Markers): مثل ارتفاع مستوى PSA (المستضد البروستاتي النوعي) في حالات سرطان البروستاتا، يُمكن أن يُشير إلى نشاط السرطان واحتمال انتشاره.
- الألم العظمي المستمر: الألم الذي لا يزول، خاصة الألم الذي يكون أسوأ في الليل أو مع تحمل الوزن، ويُعزى غالبًا إلى "آلام الشيخوخة"، قد يكون علامة على ضعف العظم بسبب النقائل.
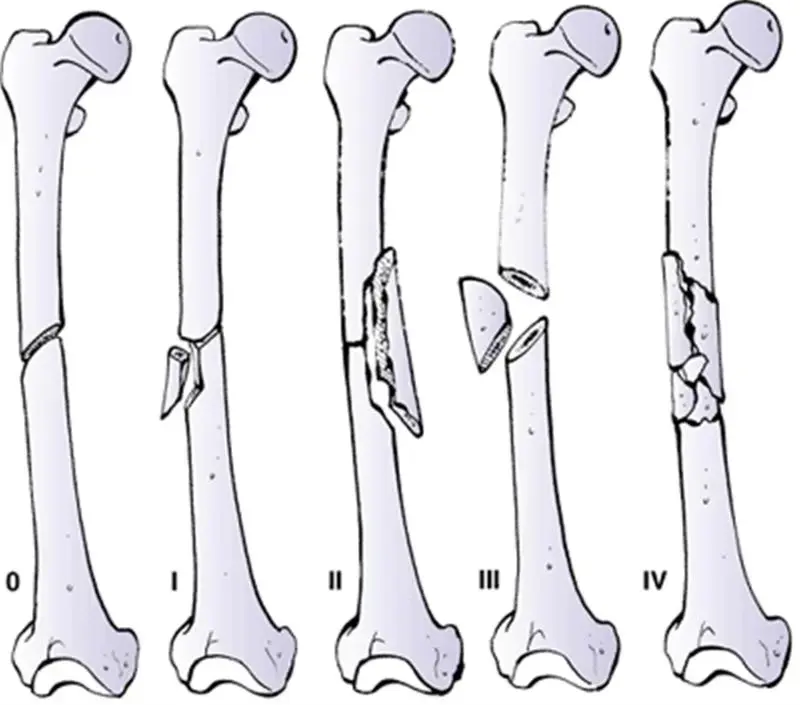
- حجم الآفة العظمية ونوعها: الآفات الكبيرة التي تُصيب أكثر من 50% من قطر العظم، أو تلك التي تُسبب تدميرًا كبيرًا للقشرة الخارجية للعظم، تُزيد بشكل كبير من خطر الكسر.
- موقع الآفة: الآفات في العظام التي تتحمل وزنًا كبيرًا مثل عظم الفخذ، أو تلك الموجودة في المناطق التي تتعرض لإجهاد ميكانيكي عالٍ مثل المنطقة تحت المدور، تُعرض المريض لخطر أكبر.
- العلاج السابق: بعض العلاجات السرطانية قد تُؤثر على صحة العظام على المدى الطويل، مما يزيد من هشاشتها.
- الصدمات الطفيفة: على الرغم من أن السبب الجذري هو ضعف العظم، إلا أن سقطة بسيطة أو التواء قد يكون "القشة التي قصمت ظهر البعير" وتُؤدي إلى الكسر.
في حالة المريض الذي نُناقشه، كان تاريخه مع سرطان البروستاتا وارتفاع مستويات PSA لديه، بالإضافة إلى الألم المزمن في الورك والفخذ، كلها عوامل خطر قوية تُشير إلى أن الكسر كان مرضيًا.
الأعراض والعلامات الدالة على كسر عظم الفخذ النقيلي
تُعتبر الأعراض والعلامات هي أول ما يلفت انتباه المريض أو الأطباء لوجود مشكلة. في حالات كسور العظام المرضية، قد تكون الأعراض خادعة في البداية، ولكنها تُصبح واضحة جدًا عند حدوث الكسر.
الألم العظمي: المؤشر الأول
الألم هو العرض الأكثر شيوعًا والأكثر إزعاجًا للنقائل العظمية والكسور المرضية.
- الألم المزمن: غالبًا ما يبدأ الألم بشكل خفيف ومتقطع، ويُمكن أن يُعزى إلى "آلام الشيخوخة" أو الإجهاد العضلي. هذا الألم يكون عادةً عميقًا وخفيفًا ومؤلمًا (dull, aching).
- الألم الليلي: من السمات المميزة للألم الناتج عن النقائل العظمية أنه يميل إلى التفاقم في الليل أو أثناء الراحة، على عكس الألم الميكانيكي الذي غالبًا ما يتحسن بالراحة.
- الألم المرتبط بالوزن: يتفاقم الألم مع تحمل الوزن أو الحركة، مما يُشير إلى ضعف العظم.
- الألم الحاد والمفاجئ: عند حدوث الكسر المرضي، يُصبح الألم شديدًا ومفاجئًا، ويمنع المريض من الحركة أو تحمل الوزن على الطرف المصاب. هذا الألم غالبًا ما يحدث بعد إصابة طفيفة جدًا، لا تتناسب شدتها مع الكسر الذي حدث.
في حالة المريض الذي نُناقشه، كان يُعاني من تاريخ 6 أشهر من ألم خفيف ومتقطع في الورك والفخذ الأيسر، والذي تفاقم تدريجيًا، خاصة في الليل ومع تحمل الوزن، قبل أن يُصاب بالكسر الحاد بعد سقطة بسيطة.
الأعراض والعلامات المرتبطة بكسر عظم الفخذ
عند حدوث كسر عظم الفخذ النقيلي، تُصبح الأعراض أكثر وضوحًا وتُشمل:
- عدم القدرة على تحمل الوزن: يُصبح المريض غير قادر على الوقوف أو المشي على الساق المصابة بسبب الألم الشديد وعدم استقرار العظم.
- التشوه الواضح: يُمكن ملاحظة تشوه في شكل الفخذ أو الساق، مثل قصر الطرف المصاب أو دورانه نحو الخارج. في حالة المريض، كان هناك دوران خارجي واضح وقصر في الطرف السفلي الأيسر.
- التورم والكدمات: يحدث تورم وانتفاخ حول منطقة الكسر بسبب النزيف الداخلي (ورم دموي). قد تظهر كدمات على الجلد بعد فترة وجيزة.
- الألم عند اللمس والحركة: تُصبح المنطقة حول الكسر مؤلمة جدًا عند لمسها أو عند محاولة تحريك الطرف المصاب.
- الاحساس بالفرقعة (Crepitus): قد يُلاحظ الطبيب أو المريض إحساسًا بالفرقعة أو الاحتكاك عند محاولة تحريك العظم المكسور، مما يُشير إلى عدم استقرار الكسر.
الأعراض الجهازية العامة
بالإضافة إلى الأعراض الموضعية، قد يُعاني مرضى السرطان النقيلي من أعراض جهازية عامة تُشير إلى انتشار المرض، على الرغم من أنها لم تكن موجودة في حالة المريض الذي نُناقشه:
- التعب والضعف العام: شعور مستمر بالإرهاق.
- فقدان الوزن غير المبرر: خسارة كبيرة في الوزن دون اتباع نظام غذائي.
- فقر الدم (Anemia): يظهر في الفحوصات المخبرية ويُسبب الشحوب والتعب.
- ارتفاع الكالسيوم في الدم (Hypercalcemia): النقائل العظمية تُطلق الكالسيوم من العظام إلى الدم، مما يُسبب أعراضًا مثل الغثيان، القيء، الإمساك، العطش الشديد، التبول المتكرر، والارتباك.
- الحمى، القشعريرة، التعرق الليلي: قد تُشير إلى التهاب أو انتشار أوسع للسرطان.
إن وجود أي من هذه الأعراض، خاصةً في مريض لديه تاريخ سابق للسرطان، يجب أن يدفع الأطباء والمريض نحو البحث عن التشخيص الدقيق بشكل عاجل.
التشخيص الدقيق لكسر عظم الفخذ النقيلي
يُعد التشخيص الدقيق والشامل حجر الزاوية في إدارة كسور العظام المرضية. يتطلب الأمر نهجًا متعدد التخصصات يجمع بين الفحص السريري، والفحوصات التصويرية المتقدمة، والفحوصات المخبرية، وأحيانًا الخزعة النسيجية.
الفحص السريري الشامل
عند وصول المريض إلى قسم الطوارئ أو العيادة، يُجري الأستاذ الدكتور محمد هطيف فحصًا سريريًا دقيقًا لتقييم حالته:
- التاريخ المرضي: يُسأل المريض عن تاريخه الطبي الكامل، بما في ذلك أي أمراض سابقة، وخاصة تاريخ الإصابة بالسرطان وعلاجاته. يُسأل عن طبيعة الألم، مدته، وما إذا كان هناك أي أعراض جهازية أخرى. في حالة المريض، كان تاريخ سرطان البروستاتا وارتفاع PSA من المعلومات الحاسمة.
- المعاينة (Inspection): يُلاحظ الطبيب أي تشوهات واضحة في الطرف المصاب، مثل التورم، الكدمات، القصر، أو الدوران غير الطبيعي للساق.
- الجس (Palpation): يُحدد الطبيب مناطق الألم عند اللمس، ويتحسس وجود أي كتل أو ورم دموي، ويُقيم درجة حرارة الجلد.
- تقييم الحركة (Range of Motion): تُقيّم قدرة المريض على تحريك مفصل الورك والركبة، والتي تكون عادةً محدودة ومؤلمة جدًا في حالة الكسر.
- التقييم العصبي الوعائي (Neurovascular Assessment): يُفحص الطبيب الإحساس والقوة العضلية في الطرف السفلي للتأكد من عدم وجود إصابة في الأعصاب، ويتحقق من النبضات الشريانية للتأكد من سلامة الدورة الدموية.
- الفحص الجهازي: يُجرى فحص سريع للبحث عن علامات أخرى لانتشار السرطان، مثل تضخم الغدد الليمفاوية أو الكبد والطحال.
الفحوصات التصويرية المتقدمة
تُعد الفحوصات التصويرية ضرورية لتأكيد التشخيص، تحديد مدى الكسر، وتقييم انتشار المرض.
الأشعة السينية (X-rays)
هي الخطوة الأولى والأساسية لتشخيص الكسر. تُظهر الأشعة السينية:
- الكسر: تُؤكد وجود الكسر وتُحدد نوعه (مُزاح، مُفتت، كامل).
- الآفة العظمية: تُكشف عن طبيعة الآفة التي أدت إلى الكسر، سواء كانت هادمة (lytic) تُظهر كمنطقة سوداء أو شفافة، أو بناءة (blastic) تُظهر كمنطقة بيضاء كثيفة، أو مختلطة.
- تدمير القشرة العظمية: تُظهر مدى تآكل الطبقة الخارجية للعظم.
- تفاعل السمحاق (Periosteal Reaction): قد تُشير إلى نشاط الورم أو محاولة العظم للشفاء.
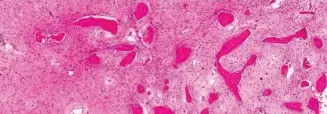
في حالة المريض، أكدت الأشعة السينية وجود كسر كامل ومُزاح ومُفتت في المنطقة تحت المدور، مع آفة كبيرة ومدمرة مختلطة (هادمة وبناءة) بطول حوالي 8 سم، مما يُشير بقوة إلى كسر مرضي.

صورة أشعة سينية تُظهر كسرًا مرضيًا مُفتتًا في عظم الفخذ الأيسر مع آفة واسعة هادمة وبناءة تُشير إلى نقائل سرطانية.
التصوير المقطعي المحوسب (CT Scan)
يُقدم التصوير المقطعي صورًا أكثر تفصيلاً للعظم والأنسجة الرخوة المحيطة:
- تحديد مدى التدمير العظمي: يُوضح بدقة مدى تآكل العظم وانتشاره.
- تقييم الأنسجة الرخوة: يُمكنه الكشف عن وجود كتلة نسيجية رخوة مُصاحبة للكسر، مما يُشير إلى امتداد الورم خارج العظم.
- التصنيف (Staging): يُستخدم CT الصدر والبطن والحوض للبحث عن نقائل أخرى في الأعضاء الداخلية والغدد الليمفاوية، وهو أمر حيوي لتحديد خطة العلاج الشاملة.
في حالة المريض، أكد التصوير المقطعي وجود تغييرات هادمة ومُتصلبة واسعة النطاق، وكتلة نسيجية رخوة كبيرة، كما كشف عن عقيدات رئوية متعددة وتضخم في الغدد الليمفاوية خلف الصفاق، مما يُشير إلى انتشار واسع للمرض.
التصوير بالرنين المغناطيسي (MRI)
يُعد التصوير بالرنين المغناطيسي الأفضل لتقييم نخاع العظم والأنسجة الرخوة المحيطة:
- مدى انتشار الورم في نخاع العظم: يُمكنه تحديد مدى تغلغل الورم في نخاع العظم بدقة أكبر من الأشعة السينية أو التصوير المقطعي.
- تقييم الأنسجة الرخوة والهياكل العصبية الوعائية: يُوضح العلاقة بين الورم والأوعية الدموية والأعصاب المحيطة، وهو أمر بالغ الأهمية للتخطيط الجراحي.
- التخطيط الجراحي: يُساعد في تحديد الحدود الدقيقة للورم، مما يُوجه الجراح في اختيار طول المسمار النخاعي وموضع التثبيت.
في حالة المريض، أظهر التصوير بالرنين المغناطيسي تغلغلًا واسعًا للورم في نخاع العظم، وامتدادًا للأنسجة الرخوة، مما أكد الحاجة إلى تثبيت جراحي قوي يتجاوز حدود الورم.
مسح العظام بالنظائر المشعة (Bone Scintigraphy / Technetium-99m Bone Scan)
يُستخدم هذا الفحص للكشف عن النقائل العظمية في جميع أنحاء الجسم:
- الكشف عن النقائل المتعددة: يُمكنه تحديد مناطق زيادة النشاط الأيضي في العظام، والتي تُشير إلى وجود نقائل سرطانية، حتى تلك التي قد لا تظهر في الأشعة السينية العادية.
- تقييم العبء النقيلي: يُقدم صورة شاملة لمدى انتشار المرض في الهيكل العظمي.
في حالة المريض، كشف مسح العظام عن زيادة امتصاص مكثفة في عظم الفخذ الأيسر، بالإضافة إلى مناطق أخرى في الفقرة الصدرية الثامنة، الجناح الحرقفي الأيمن، ورأس عظم العضد الأيسر، مما أكد وجود نقائل هيكلية متعددة.
التصوير المقطعي بالإصدار البوزيتروني (PET-CT)
يُعد PET-CT فحصًا متقدمًا يُجمع بين التصوير المقطعي (CT) والتصوير الوظيفي (PET) لتقييم النشاط الأيضي للخلايا:
- تحديد نشاط الورم: يُظهر المناطق التي تُمتص فيها مادة الفلوروديوكسي جلوكوز (FDG) بشكل مكثف، مما يُشير إلى وجود خلايا سرطانية نشطة.
- البحث عن الورم الأولي: يُمكنه المساعدة في تحديد موقع الورم الأولي في حال كان غير معروف.
- تقييم الانتشار الشامل: يُقدم صورة كاملة لانتشار المرض في الجسم، بما في ذلك النقائل في العظام والأعضاء الأخرى.
في حالة المريض، أظهر PET-CT آفات نشطة جدًا في الفخذ الأيسر، الفقرة الصدرية الثامنة، الجناح الحرقفي الأيمن، رأس عظم العضد الأيسر، بالإضافة إلى العقيدات الرئوية وتضخم الغدد الليمفاوية، مما يُشير بقوة إلى سرطان البروستاتا النقيلي.
الخزعة النسيجية (Biopsy)
تُعد الخزعة هي الطريقة الوحيدة للحصول على تشخيص نهائي ومؤكد لنوع الورم:
- التأكيد النسيجي: تُؤخذ عينة من نسيج الورم وتُفحص تحت المجهر لتحديد ما إذا كانت خلايا سرطانية، وما هو نوعها.
- تحديد مصدر الورم: تُساعد الفحوصات الكيميائية المناعية على تحديد مصدر السرطان (على سبيل المثال،
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك