الدليل الشامل لعلاج كسور عظمة الفخذ جراحيا
الخلاصة الطبية
كسور عظمة الفخذ هي إصابات بالغة تنتج غالباً عن حوادث شديدة وتتطلب تدخلاً جراحياً دقيقاً. يُعد التثبيت باستخدام المسمار النخاعي المعيار الذهبي للعلاج، بينما تُستخدم الشرائح والمسامير في حالات التفتت الشديد أو الكسور القريبة من المفاصل، لضمان استعادة الحركة والعودة للحياة الطبيعية بأمان.
الخلاصة الطبية السريعة: كسور عظمة الفخذ هي إصابات بالغة تنتج غالباً عن حوادث شديدة وتتطلب تدخلاً جراحياً دقيقاً. يُعد التثبيت باستخدام المسمار النخاعي المعيار الذهبي للعلاج، بينما تُستخدم الشرائح والمسامير في حالات التفتت الشديد أو الكسور القريبة من المفاصل، لضمان استعادة الحركة والعودة للحياة الطبيعية بأمان.
مقدمة عن كسور عظمة الفخذ
تعتبر عظمة الفخذ أطول وأقوى عظمة في جسم الإنسان، ولذلك فإن تعرضها للكسر لا يحدث عادة إلا نتيجة قوة هائلة وإصابات شديدة التأثير، مثل حوادث السيارات أو السقوط من ارتفاعات شاهقة. ندرك تماماً في الأوساط الطبية حجم الألم والقلق الذي يصاحب هذه الإصابات، سواء للمريض أو لعائلته، حيث يمثل إدارة وعلاج كسور منتصف عظمة الفخذ حجر الزاوية في جراحة العظام والإصابات.
نظراً لطبيعة هذه الحوادث، غالباً ما يصل المريض إلى طوارئ المستشفى وهو يعاني من إصابات متعددة في أجهزة الجسم المختلفة، مما يحتم على الفريق الطبي اتباع نهج علمي دقيق ومدروس لتحقيق استقرار حالة المريض أولاً، ثم تثبيت الكسر جراحياً.
في الطب الحديث، أثبت التدخل الجراحي فعاليته القصوى في علاج هذه الحالات. ورغم أن تقنية "المسمار النخاعي" قد رسخت مكانتها كالمعيار الذهبي لعلاج الغالبية العظمى من كسور منتصف عظمة الفخذ، إلا أن تقنية "الشرائح والمسامير" لا تزال أداة لا غنى عنها في ترسانة جراح العظام، خاصة في الحالات المعقدة. يهدف هذا الدليل الطبي الشامل إلى تقديم رؤية واضحة ومفصلة للمرضى وذويهم حول كل ما يخص هذه الكسور، بدءاً من التشخيص وحتى العودة إلى ممارسة الحياة الطبيعية.
التشريح المبسط لعظمة الفخذ
لفهم طبيعة الكسر وكيفية علاجه، من المهم تكوين صورة مبسطة عن تشريح عظمة الفخذ. تتكون هذه العظمة من ثلاثة أجزاء رئيسية: الجزء العلوي المتصل بمفصل الورك، والجزء السفلي المتصل بمفصل الركبة، والجزء الأوسط وهو "جسم العظمة" أو الأنبوب العظمي الذي نتحدث عن كسوره في هذا الدليل.
تحيط بعظمة الفخذ كتلة عضلية ضخمة جداً (عضلات الفخذ الأمامية والخلفية)، وهذه العضلات غنية جداً بالأوعية الدموية. هذا التكوين التشريحي له سلاح ذو حدين؛ فمن ناحية، يوفر تروية دموية ممتازة تساعد على التئام العظام بسرعة بعد الجراحة. ومن ناحية أخرى، فإن أي كسر في هذه العظمة قد يؤدي إلى نزيف داخلي كبير داخل الفخذ، مما يتطلب تدخلاً طبياً سريعاً لتعويض السوائل والدم.
أسباب كسور عظمة الفخذ وعوامل الخطر
لا تنكسر عظمة الفخذ بسهولة في الظروف الطبيعية. تتطلب هذه الكسور طاقة حركية عالية جداً لاختراق قوة العظمة. من أبرز الأسباب:
- حوادث السيارات والدراجات النارية وهي السبب الأكثر شيوعاً.
- حوادث الدهس للمشاة.
- السقوط من ارتفاعات عالية كحوادث العمل في مواقع البناء.
- الإصابات الرياضية العنيفة جداً التزلج على الجليد أو الفروسية.
- الطلقات النارية.
على الرغم من أن هذه الكسور تصيب الشباب بشكل رئيسي بسبب طبيعة الحوادث، إلا أن كبار السن الذين يعانون من هشاشة العظام المتقدمة قد يتعرضون لكسور في الفخذ نتيجة حوادث بسيطة مثل السقوط المنزلي، وإن كانت كسور كبار السن تتركز غالباً بالقرب من مفصل الورك وليس في منتصف العظمة.
الأعراض المصاحبة لكسور الفخذ
بمجرد حدوث الكسر، تظهر مجموعة من الأعراض الفورية والشديدة التي لا يمكن تجاهلها، وتشمل:
- ألم مبرح ومفاجئ في منطقة الفخذ يزداد مع أي محاولة للحركة.
- عدم القدرة المطلقة على الوقوف أو تحميل الوزن على الساق المصابة.
- تشوه واضح في شكل الفخذ، حيث قد تبدو الساق أقصر من الطبيعي أو ملتوية بزاوية غير طبيعية.
- تورم ضخم وسريع في الفخذ نتيجة النزيف الداخلي من العظمة والعضلات المحيطة.
- ظهور كدمات وتغير في لون الجلد في منطقة الإصابة.
التشخيص والتقييم الطبي
عند وصول المريض إلى قسم الطوارئ، يبدأ الفريق الطبي ببروتوكول إنقاذ الحياة وتقييم الإصابات المتعددة. بمجرد استقرار العلامات الحيوية، يتم التركيز على تشخيص كسر الفخذ من خلال:
الفحص السريري الدقيق
يقوم الطبيب بفحص الساق بالكامل، والتحقق من النبض في القدم للتأكد من عدم وجود إصابات في الأوعية الدموية الرئيسية. كما يتم فحص الأعصاب للتأكد من سلامتها.
معلومة طبية هامة: أثبتت الدراسات أن حوالي ثلاثين بالمائة من حالات كسور الفخذ الناتجة عن حوادث شديدة تصاحبها إصابات في أربطة الركبة في نفس الساق. لذلك، يحرص الجراحون دائماً على فحص الركبة بدقة، غالباً تحت التخدير، لضمان عدم تفويت أي إصابة مصاحبة.
التصوير الإشعاعي
تعتبر الأشعة السينية الإجراء الأساسي لتأكيد التشخيص. يتم أخذ صور من زوايا متعددة (أمامية وجانبية) لتحديد نوع الكسر، ومكانه بالضبط، ودرجة التفتت. في بعض الحالات المعقدة، أو إذا كان الكسر يمتد نحو المفاصل، قد يطلب الطبيب إجراء تصوير مقطعي محوسب للحصول على تفاصيل ثلاثية الأبعاد.
الخيارات الجراحية لعلاج كسور الفخذ
تعتبر الجراحة هي الحل الأمثل والوحيد تقريباً لكسور منتصف عظمة الفخذ لدى البالغين. العلاج التحفظي (بالجبس أو الشد العظمي) لم يعد مستخدماً إلا في حالات نادرة جداً لأسباب صحية تمنع التخدير. ينقسم التدخل الجراحي إلى تقنيتين رئيسيتين:
التثبيت باستخدام الشرائح والمسامير
تاريخياً، كان استخدام الشرائح المعدنية لتثبيت الفخذ يرتبط ببعض المضاعفات مثل بطء الالتئام أو العدوى، وذلك بسبب الحاجة إلى فتح جراحي كبير وإبعاد العضلات عن العظم. ولكن مع التطور المذهل في الطب، ظهرت تقنيات حديثة مثل "التثبيت البيولوجي" و"الشرائح ذاتية الغلق"، مما أعاد لهذه التقنية أهميتها الكبرى.
تُستخدم الشرائح والمسامير بشكل خاص في الحالات التالية:
* ضيق القناة النخاعية الشديد الذي يمنع دخول المسمار.
* الكسور التي تحدث حول مفاصل صناعية سابقة (مثل مفصل الورك أو الركبة الصناعي).
* الكسور التي تمتد من منتصف العظمة لتصل إلى نهاياتها بالقرب من المفاصل.
* مرضى الحوادث المتعددة الذين يحتاجون إلى تثبيت سريع جداً لإنقاذ حياتهم (مفهوم جراحة التحكم في الأضرار).
خطوات العملية الجراحية بالشرائح:
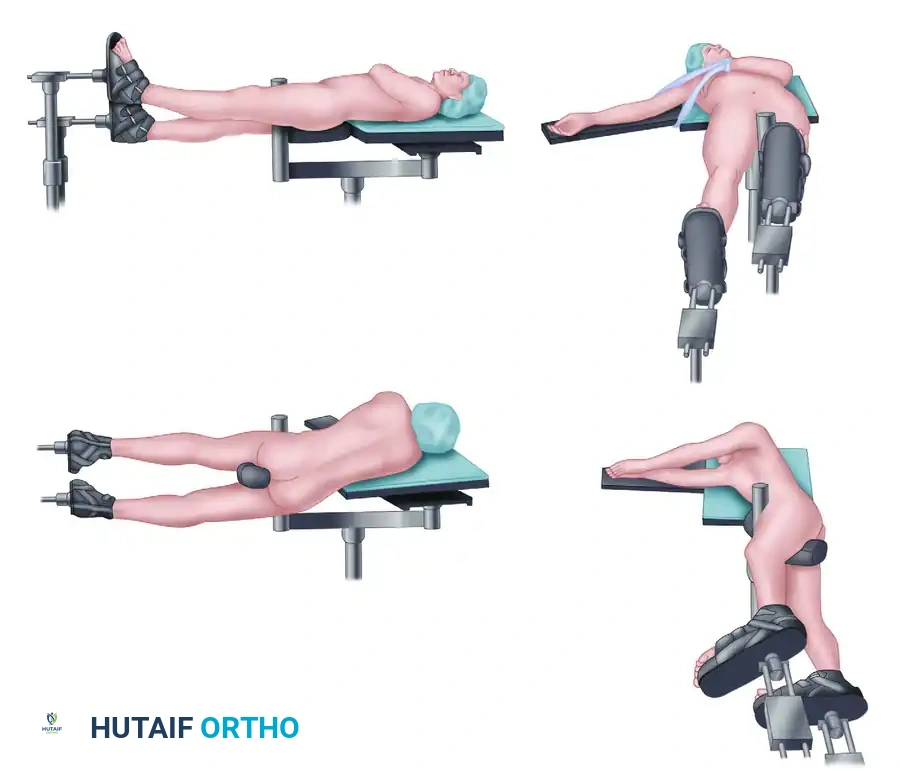
يتم وضع المريض على طاولة عمليات شفافة للأشعة للسماح باستخدام جهاز الأشعة السينية أثناء الجراحة.

يقوم الجراح بعمل شق جانبي بعناية فائقة للوصول إلى العظمة، مع الحرص الشديد على التعامل مع الأوعية الدموية الدقيقة التي تغذي العظمة لمنع النزيف. يعتمد الجراح الحديث على تقليل كشف العظمة قدر الإمكان للحفاظ على الغشاء المحيط بها (السمحاق)، والذي يحتوي على الخلايا المسؤولة عن بناء العظم الجديد. يتم بعد ذلك رد الكسر إلى وضعه الطبيعي وتثبيته بشريحة معدنية قوية ومسامير تثبت الشريحة بالعظم لضمان ثبات تام يسمح ببدء الحركة مبكراً.
المسمار النخاعي المعيار الذهبي للعلاج
أحدث التثبيت الداخلي لكسور الفخذ ثورة في رعاية إصابات العظام منذ منتصف القرن الماضي. اليوم، بالنسبة للمريض البالغ الذي يعاني من كسر في منتصف عظمة الفخذ، يُعد المسمار النخاعي المغلق هو الحل الميكانيكي والبيولوجي الأفضل على الإطلاق.
المسمار النخاعي هو عبارة عن قضيب معدني من التيتانيوم القوي يتم إدخاله داخل التجويف النخاعي (القناة الداخلية) لعظمة الفخذ.
مميزات المسمار النخاعي:
* فترة إقامة قصيرة في المستشفى.
* استعادة سريعة لحركة المفاصل المجاورة (الورك والركبة).
* القدرة على المشي وتحميل الوزن في وقت مبكر جداً مقارنة بالشرائح.
* جروح جراحية صغيرة جداً، مما يقلل من خطر العدوى ويحافظ على الشكل الجمالي.
* ميكانيكياً، يقوم المسمار بمشاركة الحمل مع العظمة، مما يجعله أقوى وأكثر تحملاً لوزن الجسم.
تقنية توسيع القناة النخاعية:
أثبتت الدراسات الطبية أن إجراء توسيع بسيط للقناة النخاعية قبل إدخال المسمار له فوائد عظيمة؛ فالبقايا العظمية الناتجة عن التوسيع تعمل كـ "طُعم عظمي طبيعي" يحفز سرعة التئام الكسر، كما يسمح التوسيع بتركيب مسمار ذو قطر أكبر وأكثر صلابة.
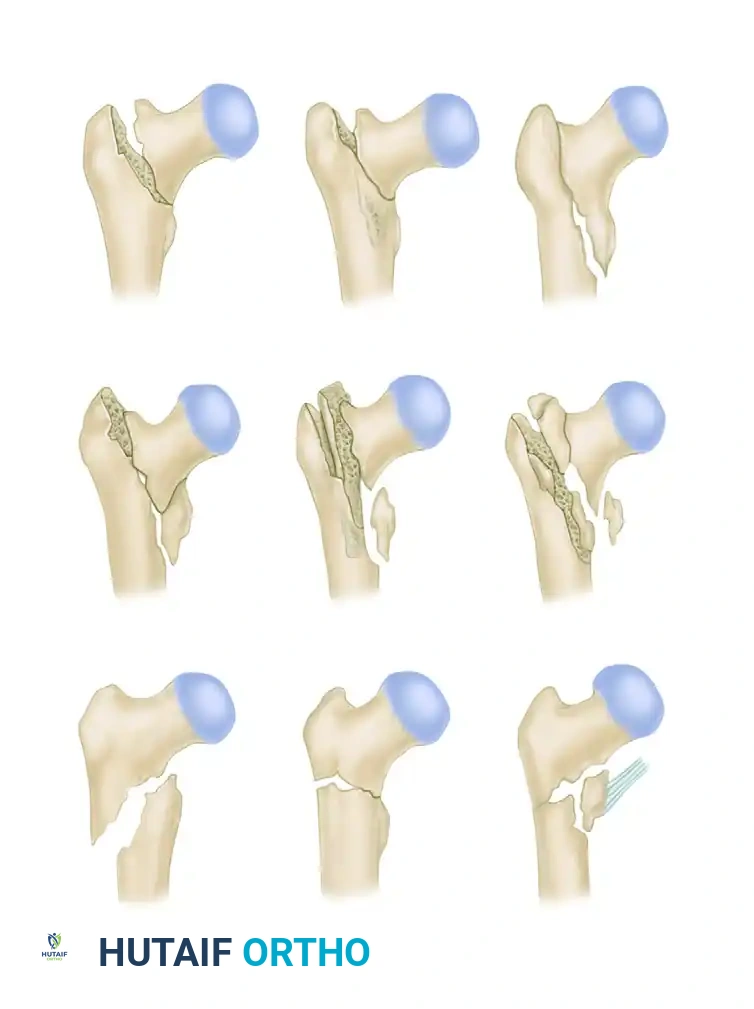
درجات تفتت الكسر وتأثيرها على العلاج
يختلف شكل الكسر من مريض لآخر بناءً على قوة الحادث. يستخدم الأطباء تصنيفاً عالمياً لتحديد درجة التفتت، وهو ما يساعد الجراح في اختيار طريقة القفل المناسبة للمسمار النخاعي لضمان عدم قصر الساق أو دورانها بعد العملية.
الدرجة الأولى: كسر بسيط مع وجود قطعة عظمية صغيرة جداً منفصلة. هذا النوع مستقر جداً بعد التثبيت.
الدرجة الثانية: كسر مفتت ولكن لا يزال هناك تلامس بنسبة خمسين بالمائة بين طرفي العظمة الرئيسية، مما يمنع قصر الساق ويساعد على التحكم في الدوران.
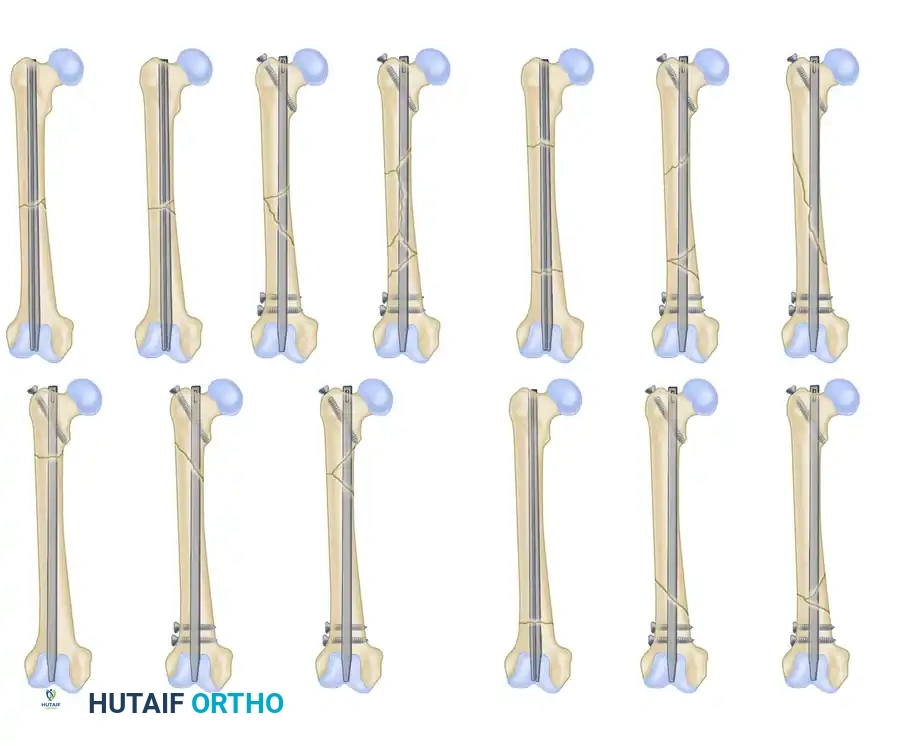
الدرجة الثالثة: كسر شديد التفتت مع تلامس أقل من خمسين بالمائة. هنا يجب على الجراح استخدام مسامير غلق علوية وسفلية للمسمار النخاعي لمنع قصر الساق بعد الجراحة.
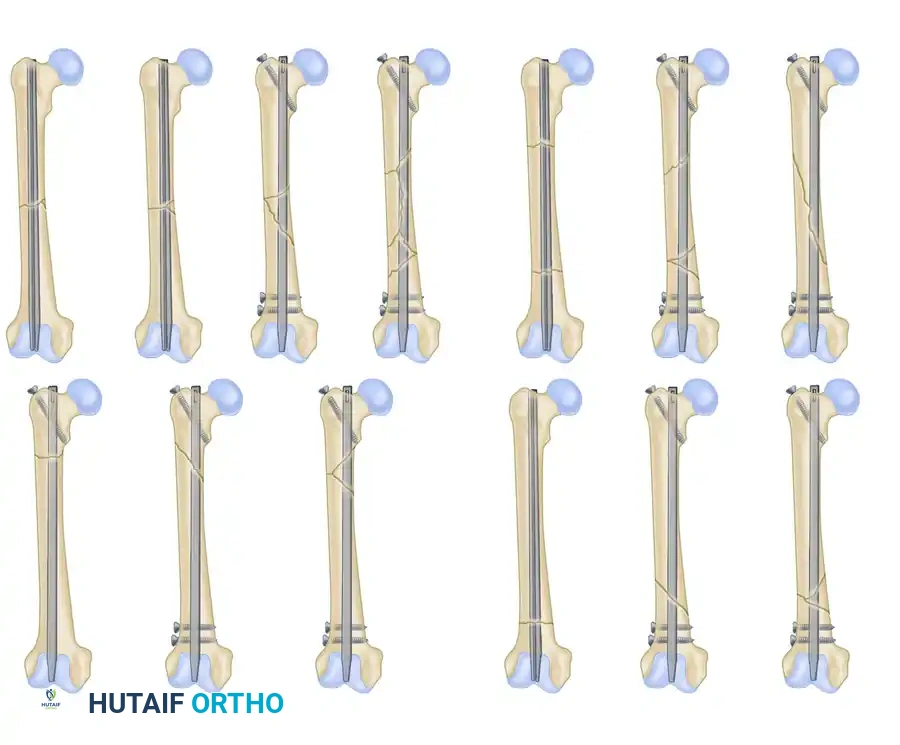
الدرجة الرابعة: فقدان كامل للتلامس بين الجزء العلوي والسفلي من العظمة بسبب التفتت الشديد. يتطلب هذا النوع دقة بالغة من الجراح للحفاظ على طول الساق الطبيعي باستخدام تقنيات القفل الثابت.
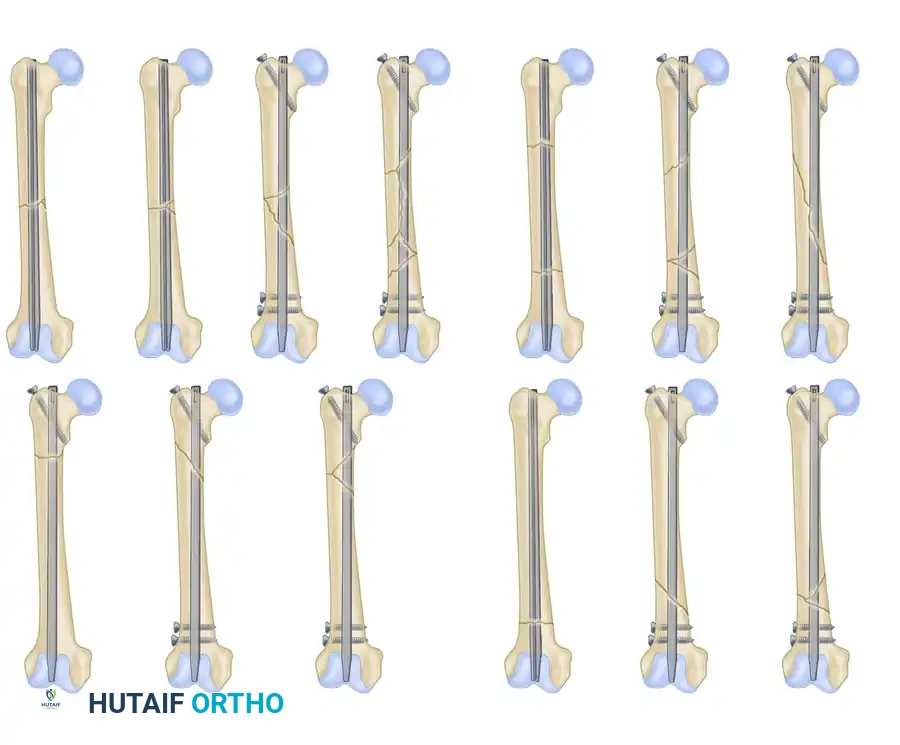
نمط الكسر المقطعي العرضي: حيث تنفصل قطعة كاملة من العظمة بكسرين عرضيين.
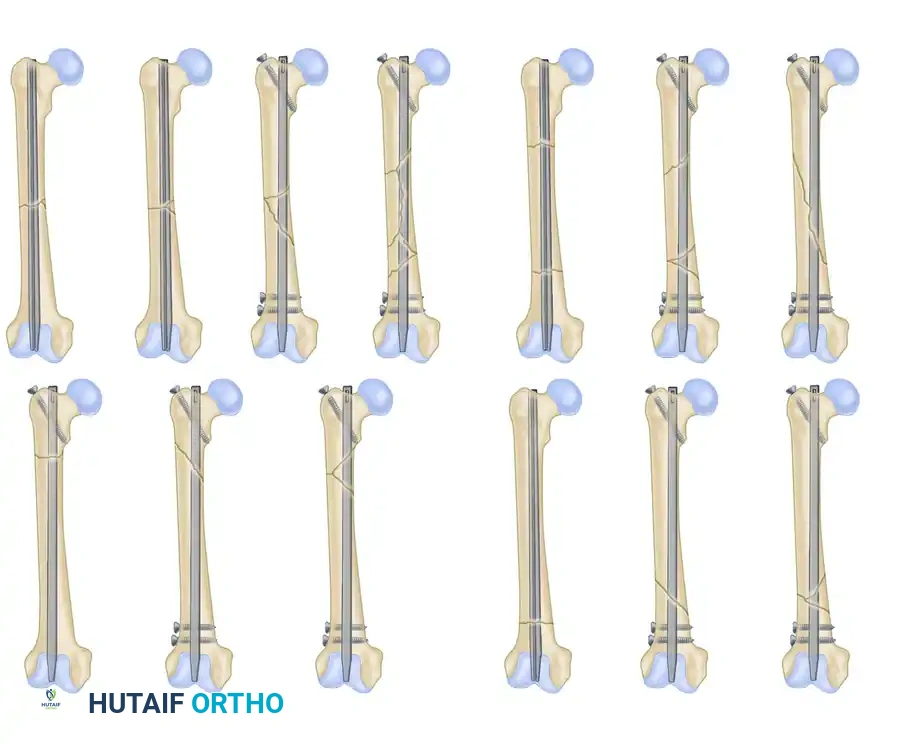
نمط الكسر المقطعي المفتت: حالة معقدة تتطلب تحكماً دقيقاً في الطول والدوران باستخدام مسمار نخاعي متطور.
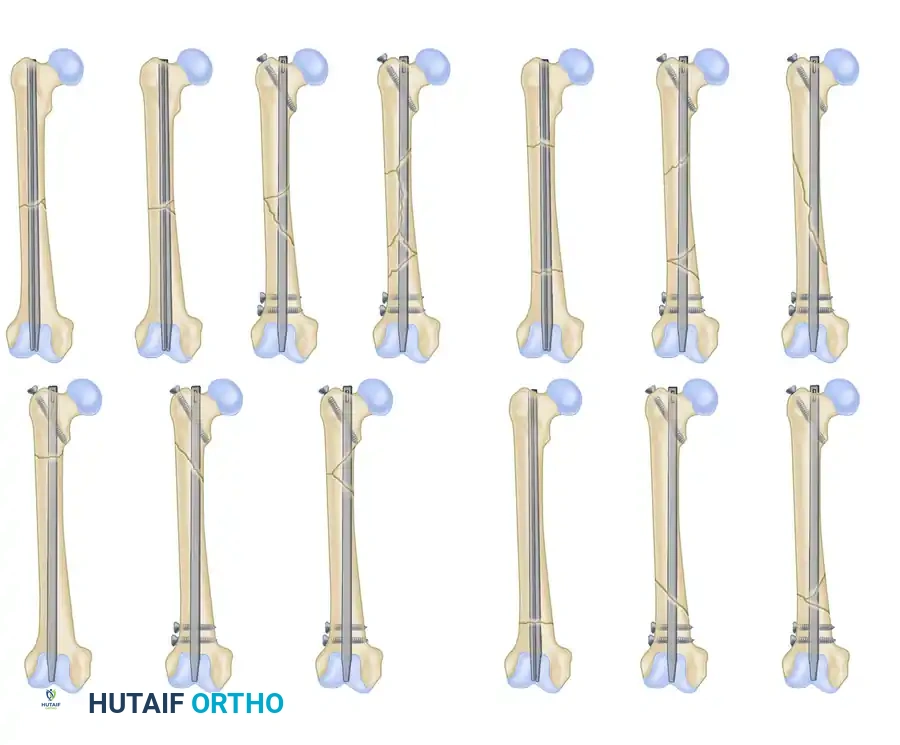
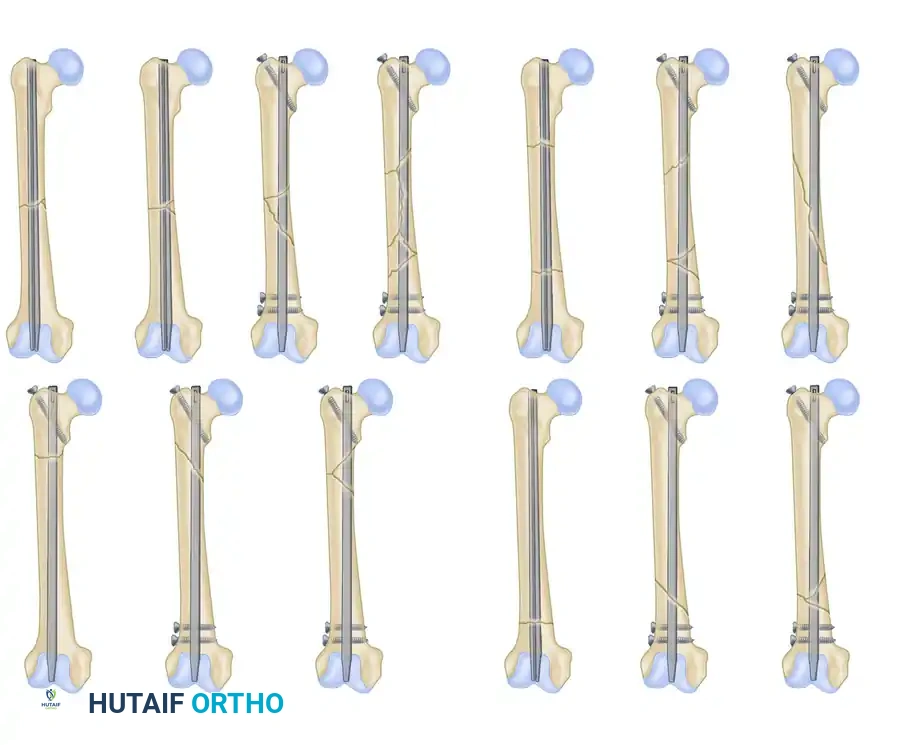
تطور تقنيات المسمار النخاعي
في البدايات، كانت المسامير النخاعية تواجه تحديات في الكسور المفتتة حيث كانت العظمة تنزلق حول المسمار. لكن مع اختراع "مسامير الغلق" (Interlocking Screws)، أصبح بإمكان الجراح إدخال مسامير عرضية صغيرة تمر عبر العظمة وتخترق المسمار النخاعي من الأعلى والأسفل. هذا الابتكار العبقري يمنع تماماً أي قصر في الساق أو دوران غير طبيعي للقدم.
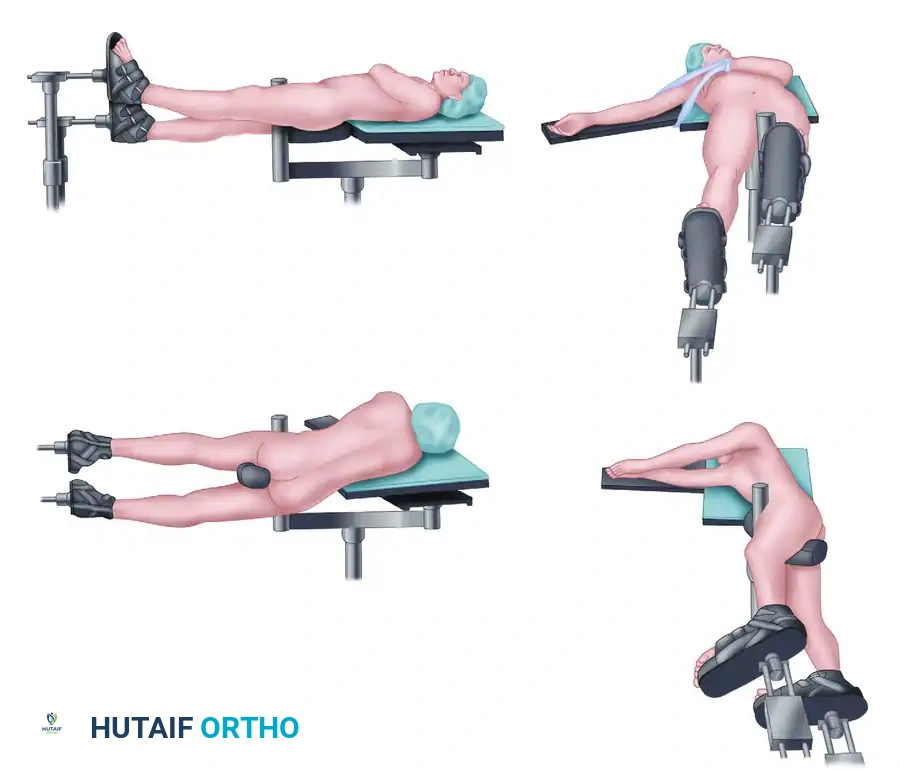
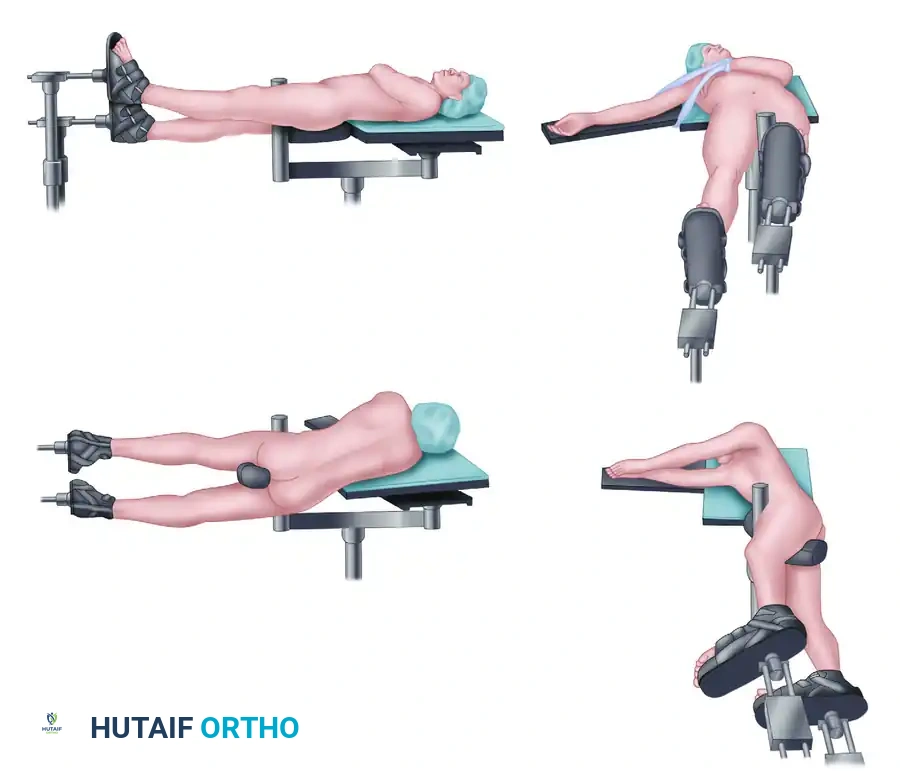
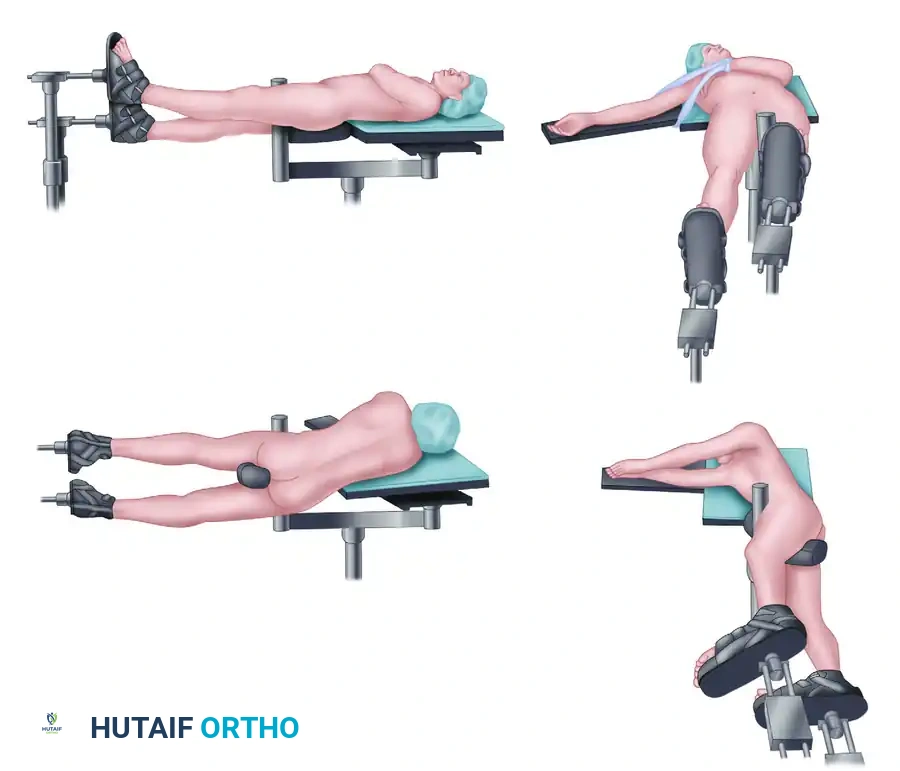
توضح هذه الصور الخيارات المتعددة للمسامير النخاعية، بما في ذلك الدخول من أعلى الفخذ أو من جهة الركبة، والتكوينات الخاصة بالكسور القريبة من مفصل الورك.
التعامل مع الكسور المفتوحة وحالات الحوادث المتعددة
الكسور المفتوحة: هي الحالات التي يبرز فيها العظم المكسور من خلال الجلد. قديماً، كان الأطباء يؤجلون وضع المسمار النخاعي خوفاً من التلوث. أما اليوم، تؤكد الأبحاث الطبية الحديثة أن التدخل الفوري (خلال أول ثماني ساعات) لتنظيف الجرح جراحياً وتركيب المسمار النخاعي هو الإجراء الأفضل، مع إعطاء المريض مضادات حيوية قوية بالوريد، حيث تظل نسب نجاح العملية مرتفعة جداً ومعدلات العدوى منخفضة.
مرضى الحوادث المتعددة: المريض الذي يعاني من كسر في الفخذ بالإضافة إلى إصابات في الصدر أو الرأس يحتاج لتقييم خاص.
* إذا كانت حالة المريض مستقرة، يُفضل إجراء جراحة المسمار النخاعي خلال أول أربع وعشرين ساعة (الرعاية الكلية المبكرة) لتقليل الألم ومساعدة المريض على التنفس بشكل أفضل.
* أما إذا كانت حالة المريض حرجة (غير مستقرة)، يطبق الأطباء مبدأ "جراحة التحكم في الأضرار"، حيث يتم تثبيت الفخذ مؤقتاً بجهاز تثبيت خارجي سريع لإنقاذ حياته، وبعد أيام عندما تتحسن وظائفه الحيوية، يتم استبدال التثبيت الخارجي بالمسمار النخاعي الدائم.
مرحلة التعافي والتأهيل البدني
نجاح العملية الجراحية هو نصف الطريق فقط؛ النصف الآخر يعتمد بشكل كلي على التزام المريض ببرنامج التأهيل والتعافي.
الرعاية في المستشفى
- يُسمح للمريض بالجلوس في السرير في نفس يوم العملية.
- يتم إزالة أنابيب تصريف الدم (الدرنقة) عادة خلال يوم إلى يومين.
- يستمر المريض على المضادات الحيوية الوقائية لمدة أربع وعشرين ساعة.
بروتوكول تحميل الوزن والمشي
يختلف البروتوكول بناءً على نوع الجراحة:
* في حالة المسمار النخاعي: يُسمح للمريض غالباً بالمشي باستخدام العكازات وتحميل جزء من وزنه على الساق المصابة فوراً بعد العملية، وذلك لأن المسمار يتحمل الوزن مع العظمة.
* في حالة الشرائح والمسامير: يُنصح المريض بلمس الأرض فقط بأصابع قدمه (تحميل وزن خفيف جداً) في الأسابيع الأولى لحماية الشريحة من الكسر، ويتم زيادة الوزن تدريجياً مع ظهور علامات التئام العظم في الأشعة.
العلاج الطبيعي
يبدأ العلاج الطبيعي في اليوم التالي للجراحة. التركيز الأساسي يكون على تحريك مفصلي الركبة والورك لمنع التيبس (Arthrofibrosis). يتم تأجيل تمارين التقوية العنيفة حتى يهدأ الألم الحاد وتظهر علامات الالتئام. عادة ما يظهر النسيج العظمي الجديد (الدشبذ العظمي) في الأشعة السينية خلال ستة إلى ثمانية أسابيع، وحينها يمكن للمريض الانتقال إلى المشي بوزن كامل وتمارين التقوية المكثفة.
مقارنة بين المسمار النخاعي والشرائح المعدنية
| وجه المقارنة | المسمار النخاعي (المعيار الذهبي) | الشرائح والمسامير المعدنية |
|---|---|---|
| حجم الجرح الجراحي | صغير جداً (تدخل محدود) | شق جراحي أكبر على جانب الفخذ |
| تحميل الوزن والمشي | مبكر جداً (في الأيام الأولى) | متأخر تدريجياً (حسب التئام العظم) |
| التأثير على الدورة الدموية للعظم | يحافظ على التروية الدموية الخارجية | يتطلب حرصاً شديداً لعدم الإضرار بالسمحاق |
| الاستخدام الأمثل | كسور منتصف العظمة (الأنبوب العظمي) | الكسور القريبة من المفاصل أو ذات التفتت الشديد جداً |
الأسئلة الشائعة حول كسور الفخذ
مدة الشفاء من كسر عظمة الفخذ
تستغرق عظمة الفخذ عادة من ثلاثة إلى ستة أشهر لتلتئم بشكل كامل وتستعيد قوتها الطبيعية. ومع ذلك، يمكن لمعظم المرضى الذين عولجوا بالمسمار النخاعي العودة إلى المشي باستخدام العكازات خلال أيام من الجراحة، والعودة للأنشطة اليومية الخفيفة خلال أسابيع قليلة، بينما تستمر العظمة في البناء والتقوية داخلياً.
الفرق بين المسمار النخاعي والشريحة المعدنية
المسمار النخاعي هو قضيب يُزرع داخل تجويف العظمة نفسها، مما يجعله يتحمل وزن الجسم بالاشتراك مع العظمة، وهو الخيار الأفضل لكسور منتصف الفخذ. أما الشريحة المعدنية فتُثبت على السطح الخارجي للعظمة باستخدام مسامير، وتُستخدم بشكل أساسي عندما يكون الكسر قريباً جداً من المفصل أو في حالات التفتت المعقدة التي لا تناسب المسمار.
متى يمكن المشي بعد عملية مسمار الفخذ
في أغلب حالات التثبيت بالمسمار النخاعي، يشجع الأطباء المريض على الوقوف والمشي باستخدام المشاية أو العكازات في اليوم التالي للعملية. يتم تحميل الوزن جزئياً ويزداد تدريجياً بناءً على توجيهات الجراح ومدى تحمل المريض للألم.
احتمالية رفض الجسم للشرائح والمسامير
المعادن المستخدمة في جراحات العظام الحديثة، مثل التيتانيوم والصلب الطبي المقاوم للصدأ، هي مواد خاملة بيولوجياً (Biocompatible). هذا يعني أن الجسم لا يعتبرها أجساماً غريبة ولا يقوم برفضها كما يحدث في زراعة الأعضاء. تفاعلات التحسس من هذه المعادن نادرة جداً.
الحاجة لإزالة المسمار النخاعي بعد الشفاء
بشكل عام، لا يُنصح بإزالة المسمار النخاعي أو الشرائح بعد التئام الكسر إلا إذا كانت تسبب ألماً مزمناً للمريض، أو تهيجاً في الأنسجة المحيطة، أو في حالة حدوث التهاب. إزالة المعادن تتطلب عملية جراحية أخرى وفترة نقاهة جديدة، لذا تُترك في الجسم مدى الحياة في معظم الحالات.
تأثير الكسر على طول الساق
مع التقنيات الجراحية الحديثة واستخدام مسامير الغلق العرضية، أصبح من النادر جداً حدوث قصر ملحوظ في الساق. يقوم الجراح بضبط طول الساق بدقة أثناء العملية ومقارنتها بالساق السليمة. قد يحدث اختلاف بسيط جداً (أقل من سنتيمتر واحد) وهو أمر لا يلاحظه المريض ولا يؤثر على طريقة مشيه.
أسباب تأخر التئام كسر الفخذ
تتضمن العوامل التي قد تؤخر التئام العظم: التدخين الشره (حيث يقلل من تدفق الدم للعظام)، الإص
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك