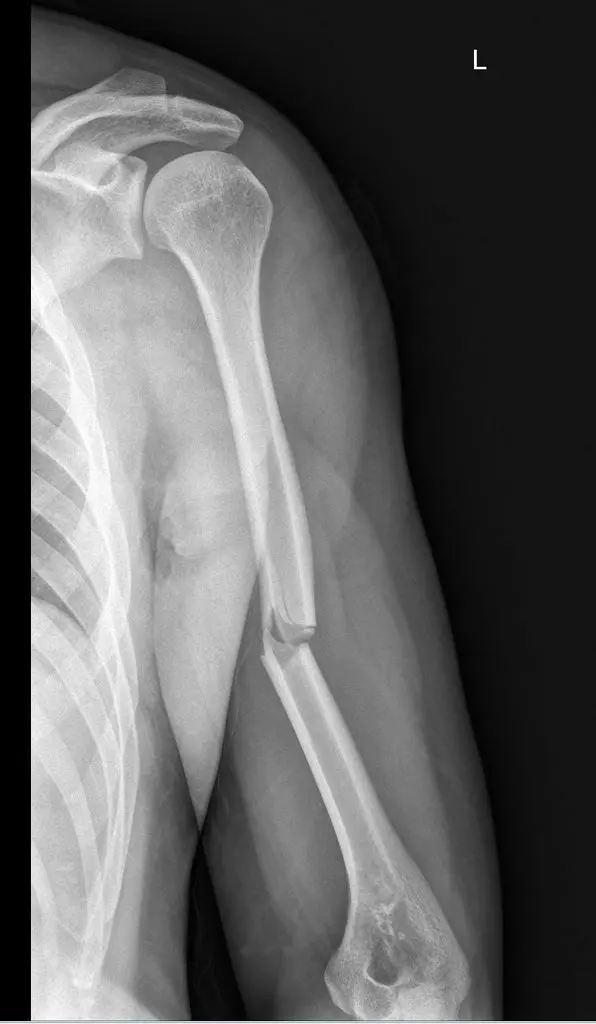
كسر عظم العضد في المنتصف: دليلك الشامل للتشخيص والعلاج والتعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسر عظم العضد في المنتصف هو إصابة شائعة تؤثر على الجزء الأوسط من عظم الذراع. يتضمن العلاج خيارات غير جراحية مثل الجبائر الوظيفية أو التدخل الجراحي بالشرائح والمسامير أو المسامير النخاعية، بهدف استعادة وظيفة الذراع الكاملة.
الخلاصة الطبية السريعة: كسر عظم العضد في المنتصف هو إصابة شائعة تؤثر على الجزء الأوسط من عظم الذراع. يتضمن العلاج خيارات غير جراحية مثل الجبائر الوظيفية أو التدخل الجراحي بالشرائح والمسامير أو المسامير النخاعية، بهدف استعادة وظيفة الذراع الكاملة.
مقدمة عن كسور عظم العضد في المنتصف
كسر عظم العضد في المنتصف هو إصابة شائعة تصيب الجزء الأوسط من عظم الذراع العلوي، والذي يُعرف بالعضد. يمثل هذا النوع من الكسور حوالي 3-5% من جميع أنواع الكسور التي تصيب الجسم، ويمكن أن يؤثر بشكل كبير على قدرة الشخص على أداء الأنشطة اليومية. تبرز أهمية فهم هذه الكسور في كيفية التعامل معها، بدءاً من التشخيص الدقيق وصولاً إلى اختيار خطة العلاج المناسبة ومتابعة التعافي.
في عيادتنا في صنعاء، يقدم الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، رعاية متخصصة وشاملة لمرضى كسور عظم العضد في المنتصف. بفضل خبرته الواسعة ومعرفته العميقة بأحدث التقنيات الجراحية وغير الجراحية، يضمن الدكتور هطيف حصول كل مريض على خطة علاجية مصممة خصيصًا لحالته، مما يساهم في تحقيق أفضل النتائج الممكنة والعودة الآمنة إلى الحياة الطبيعية.
يهدف هذا الدليل الشامل إلى تزويدك بمعلومات مفصلة وموثوقة حول كسور عظم العضد في المنتصف، بدءًا من فهم العظم والتشريح المحيط به، مروراً بالأسباب الشائعة، الأعراض، طرق التشخيص، خيارات العلاج المتاحة، وصولاً إلى مرحلة التعافي وإعادة التأهيل. نحن نؤمن بأن المعرفة هي مفتاح اتخاذ القرارات الصحيحة بشأن صحتك، ولهذا السبب، حرصنا على تقديم هذه المعلومات بلغة واضحة ومبسطة، بعيداً عن التعقيدات الطبية، لتكون مرجعاً قيماً لك.
التشريح الحيوي والأسباب الرئيسية لكسر عظم العضد
لفهم كسر عظم العضد في المنتصف بشكل كامل، من الضروري أن نلقي نظرة على التشريح الحيوي لعظم العضد والقوى التي تؤثر عليه، بالإضافة إلى الأسباب الشائعة التي تؤدي إلى هذه الكسور.
التشريح الحيوي لعظم العضد
عظم العضد هو أطول عظم في الذراع العلوي، ويمتد من الكتف إلى الكوع. يُعرف الجزء الأوسط من هذا العظم بـ "منتصف العضد"، وهو يقع بين عنق العضد الجراحي (القريب من الكتف) والتوسع فوق اللقمي (القريب من الكوع). هذا الجزء من العظم قوي ويوفر نقاط ارتباط للعديد من العضلات الهامة التي تتحكم في حركة الكتف والكوع والذراع بأكملها.
العضلات المحيطة:
*
في الأمام:
ترتبط عضلات مثل الدالية (التي تشكل كتف الذراع) والعضدية ذات الرأسين والعضدية.
*
في الخلف:
ترتبط عضلات ثلاثية الرؤوس العضدية (الترايسبس) برؤوسها المختلفة.
تُحدث هذه العضلات قوى شد كبيرة على العظم، وإذا حدث كسر، فإنها يمكن أن تسحب أجزاء الكسر في اتجاهات مختلفة، مما يؤثر على نمط الكسر واستقراره.
العصب الكعبري (Radial Nerve): الأهمية والمخاطر
يُعد العصب الكعبري أهم هيكل عصبي يمر بالقرب من منتصف عظم العضد. يلتف هذا العصب بشكل حلزوني من الخلف إلى الجانب الخارجي للعضد، داخل ما يُعرف بـ "الميزاب الحلزوني" أو "الميزاب الكعبري". يرافقه الشريان العضدي العميق.
- موقعه: في الجزء العلوي، يقع بين الرأس الإنسي والوحشي لعضلة الترايسبس. في الجزء السفلي، يخترق الحاجز العضلي الوحشي ليصبح أمام اللقيمة الوحشية، وينقسم إلى فروع سطحية (حسية) وعميقة (حركية).
- خطورته: يتعرض العصب الكعبري لخطر الإصابة في حوالي 10-18% من كسور العضد المغلقة. هذه الإصابة قد تؤدي إلى "سقوط الرسغ" (Wrist Drop) وصعوبة في بسط الأصابع. أثناء الجراحة، يجب على الجراحين، مثل الأستاذ الدكتور محمد هطيف ، توخي أقصى درجات الحذر لتحديد العصب وحمايته لتجنب أي إصابة عرضية.
الأسباب وعوامل الخطر لكسور عظم العضد
تحدث كسور عظم العضد في المنتصف عادة نتيجة لقوى خارجية قوية تؤثر على الذراع. يمكن تصنيف هذه الأسباب إلى فئتين رئيسيتين:
-
الصدمات عالية الطاقة:
- حوادث السيارات: من الأسباب الشائعة، حيث تنتج عنها قوى هائلة تؤدي إلى كسور معقدة.
- السقوط من ارتفاع: مثل السقوط من الدراجات النارية أو من أماكن مرتفعة.
- الإصابات الرياضية: خاصة في الرياضات التي تتضمن احتكاكًا قويًا أو سقوطًا مباشرًا على الذراع.
- الشباب الذكور: غالبًا ما تكون هذه الفئة العمرية هي الأكثر عرضة لهذا النوع من الكسور بسبب طبيعة أنشطتهم التي تتضمن مخاطر عالية.
-
الصدمات منخفضة الطاقة:
- السقوط البسيط: خاصة لدى كبار السن، حيث يمكن أن يؤدي السقوط على الذراع الممدودة أو السقوط المباشر على الذراع إلى الكسر.
- هشاشة العظام: تُعد هشاشة العظام عاملاً رئيسيًا يزيد من خطر الكسور لدى كبار السن، وخاصة النساء بعد انقطاع الطمث. تصبح العظام أضعف وأكثر عرضة للكسر حتى من إصابات طفيفة.
- النساء المسنات: تُشكل هذه الفئة العمرية ذروة أخرى في توزيع كسور العضد، ويرجع ذلك غالبًا إلى هشاشة العظام والسقوط.
آليات الكسر الشائعة:
*
الصدمة المباشرة:
مثل السقوط مباشرة على الذراع أو التعرض لضربة مباشرة.
*
القوى غير المباشرة:
مثل الإجهاد الالتوائي الناتج عن حركات قوية (مثل رمي الكرة بقوة أو مصارعة الذراع).
أعراض كسر عظم العضد وتشخيصه الدقيق
عند حدوث كسر في عظم العضد، تظهر مجموعة من الأعراض الواضحة التي تدفع المريض لطلب المساعدة الطبية. يعتمد التشخيص الدقيق على تقييم شامل يشمل الفحص السريري والتصوير الطبي.
الأعراض الشائعة لكسر عظم العضد
إذا تعرضت لكسر في منتصف عظم العضد، فمن المحتمل أن تواجه الأعراض التالية:
- ألم شديد ومفاجئ: وهو العرض الأكثر وضوحًا، ويزداد سوءًا عند محاولة تحريك الذراع أو لمس المنطقة المصابة.
- تورم وكدمات: تظهر بسرعة حول موقع الكسر نتيجة لتجمع الدم والسوائل.
- تشوه واضح في الذراع: قد تلاحظ أن الذراع تبدو غير طبيعية أو ملتوية أو أقصر من المعتاد.
- عدم القدرة على تحريك الذراع: صعوبة بالغة أو استحالة في رفع الذراع أو تحريك الكوع أو الكتف.
- ألم عند لمس المنطقة: تكون المنطقة المصابة حساسة للغاية للمس.
- صوت طقطقة أو فرقعة: قد يسمع بعض المرضى صوت طقطقة لحظة وقوع الكسر.
-
أعراض تلف الأعصاب (خاصة العصب الكعبري):
- سقوط الرسغ (Wrist Drop): عدم القدرة على رفع الرسغ أو بسط الأصابع.
- فقدان الإحساس أو تنميل: في الجزء الخلفي من اليد أو الأصابع، وهي المناطق التي يغذيها العصب الكعبري.
- هذه الأعراض تتطلب اهتمامًا فوريًا لتقييم مدى إصابة العصب.
كيف يتم تشخيص كسر عظم العضد
يعتمد التشخيص الدقيق على مزيج من الفحص السريري الدقيق والتصوير الطبي. في عيادة الأستاذ الدكتور محمد هطيف ، يتم اتباع خطوات منهجية لضمان تشخيص شامل:
-
التاريخ المرضي والفحص السريري:
- يسأل الدكتور هطيف عن كيفية حدوث الإصابة (آلية الكسر)، والأعراض التي تشعر بها، وتاريخك الصحي العام.
- يُجرى فحص شامل للذراع المصابة، بما في ذلك تقييم الجلد والأنسجة الرخوة بحثًا عن أي جروح أو تورم.
- التقييم العصبي الوعائي: يُعد هذا الجزء حيويًا. يقوم الدكتور هطيف بفحص نبضات الدم في الذراع واليد، وتقييم وظيفة العصب الكعبري والأعصاب الأخرى (مثل العصب الإبطي والعصب العضلي الجلدي والعصب الأوسط) عن طريق فحص القدرة على تحريك الأصابع والرسغ والإحساس في مناطق معينة. هذا يساعد في تحديد ما إذا كان هناك أي إصابة عصبية أو وعائية مصاحبة للكسر.
-
التصوير الطبي:
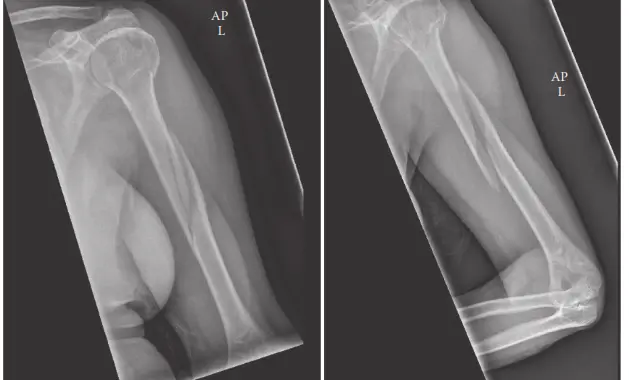
- الأشعة السينية (X-rays): هي الخطوة الأولى والأساسية في التشخيص. يتم التقاط صور للأشعة السينية من عدة زوايا (أمامية خلفية وجانبية) للذراع بأكملها، بما في ذلك مفصلي الكتف والكوع. تساعد هذه الصور في تأكيد وجود الكسر، وتحديد نوعه (عرضي، مائل، حلزوني، مفتت)، وموقعه، ودرجة إزاحته.
- التصوير المقطعي المحوسب (CT Scan): قد يُطلب التصوير المقطعي في حالات الكسور المعقدة أو المفتتة، أو إذا كان هناك اشتباه في امتداد الكسر إلى المفاصل (على الرغم من ندرة ذلك في كسور منتصف العضد). يوفر التصوير المقطعي صورًا ثلاثية الأبعاد أكثر تفصيلاً للعظم، مما يساعد في التخطيط الجراحي الدقيق.
- التصوير بالرنين المغناطيسي (MRI): نادرًا ما يستخدم لكسور العضد الحادة، ولكنه قد يكون مفيدًا لتقييم إصابات الأنسجة الرخوة المحيطة أو الأربطة إذا كان هناك اشتباه في ذلك.
- تصوير الأوعية الدموية (Angiography): إذا كان هناك اشتباه قوي في إصابة وعائية (مثل ضعف النبضات أو وجود ورم دموي متزايد)، فقد يُطلب تصوير الأوعية الدموية لتقييم حالة الشرايين.
من خلال هذا التقييم الشامل، يمكن لـ الأستاذ الدكتور محمد هطيف تحديد أفضل مسار للعلاج، سواء كان تحفظيًا أو جراحيًا، بناءً على خصائص الكسر وحالة المريض العامة.
خيارات علاج كسر عظم العضد في المنتصف: تحفظي وجراحي
يعتمد قرار علاج كسر عظم العضد في المنتصف على عدة عوامل، بما في ذلك نوع الكسر، مدى إزاحته، وجود إصابات مصاحبة (خاصة إصابة العصب الكعبري)، وعمر المريض وحالته الصحية العامة. يحرص الأستاذ الدكتور محمد هطيف على مناقشة جميع الخيارات مع المريض، لضمان اتخاذ قرار مستنير.
العلاج التحفظي (غير الجراحي)
تاريخيًا، كان العلاج غير الجراحي هو المعيار الذهبي لمعظم كسور عظم العضد في المنتصف، ولا يزال خيارًا فعالًا للغاية للعديد من الحالات، مع معدلات التئام تتجاوز 90%.
دواعي العلاج التحفظي:
*
الكسور المغلقة والمستقرة:
مثل الكسور الحلزونية، المائلة، أو العرضية التي لا تتضمن إزاحة كبيرة أو تفتت.
*
توافق المريض:
المرضى القادرون على الالتزام بتعليمات الطبيب وجلسات العلاج الطبيعي.
*
معايير المحاذاة المقبولة:
يمكن للعظم أن يلتئم بشكل جيد حتى مع بعض درجات الانحراف، طالما أنها ضمن الحدود المقبولة:
* أقل من 20 درجة من الانحراف الأمامي.
* أقل من 30 درجة من الانحراف الجانبي (varus angulation).
* أقل من 3 سم من القصر.
* أقل من 20-30 درجة من الدوران (هذه أقل تحملًا).
*
إصابة العصب الكعبري (Neuropraxia):
إذا كانت إصابة العصب الكعبري ناتجة عن صدمة وليست قطعًا، فإنها غالبًا ما تتعافى تلقائيًا خلال 3-6 أشهر، لذا يفضل المراقبة في البداية.
طرق العلاج التحفظي:
*
الجبائر الوظيفية (Functional Bracing):
تُعد الطريقة الأكثر شيوعًا وفعالية. تتكون من جبيرة بلاستيكية خفيفة تُلف حول الذراع، وتوفر دعمًا خارجيًا للعظم المكسور مع السماح بحركة خفيفة للمفصلين العلوي والسفلي (الكتف والكوع). هذا يساعد على تحفيز عملية الالتئام ويمنع تصلب المفاصل.
*
التعليق (Sling):
يُستخدم في البداية لتوفير الراحة والدعم، خاصة في الأيام الأولى بعد الإصابة.
العلاج الجراحي (العمليات الجراحية)
يُحتفظ بالتدخل الجراحي للحالات التي لا يُتوقع فيها أن يحقق العلاج التحفظي نتائج مرضية، أو عندما تستدعي مضاعفات معينة التدخل الجراحي.
دواعي العلاج الجراحي المطلقة (الضرورية):
*
الكسور المفتوحة:
حيث يكون هناك جرح في الجلد يكشف العظم المكسور. تتطلب تنظيفًا جراحيًا عاجلاً لمنع العدوى وتثبيت الكسر.
*
إصابة الأوعية الدموية التي تتطلب إصلاحًا:
التدخل الجراحي الفوري ضروري لحماية إصلاح الأوعية الدموية.
*
إصابة عصبية حادة (مثل قطع العصب الكعبري):
خاصة إذا تم تأكيد قطع العصب أثناء الجراحة أو إذا كانت هناك علامات تدهور في وظيفة العصب في سياق كسر مفتوح أو تدهور الأنسجة الرخوة.
*
إصابات متعددة (Polytrauma):
لتسهيل الحركة المبكرة وإعادة التأهيل للإصابات الأخرى.
*
الكوع العائم (Floating Elbow):
كسر متزامن في عظم الساعد في نفس الذراع.
*
الكسور المرضية:
الكسور التي تحدث في عظم ضعيف بسبب مرض (مثل الأورام)، وغالبًا ما تتطلب تثبيتًا أكثر استقرارًا.
*
تهديد الجلد:
عندما تخترق أجزاء الكسر الجلد.
دواعي العلاج الجراحي النسبية (اختيارية حسب الحالة):
*
فشل العلاج التحفظي:
عدم التئام الكسر، أو استمرار الانحراف غير المقبول، أو عدم تحمل المريض للجبيرة.
*
الكسور المتفتتة أو غير المستقرة:
حيث يصعب الحفاظ على التثبيت بالجبيرة.
*
وجود أنسجة رخوة متداخلة:
تمنع التئام الكسر.
*
المرضى الذين يعانون من السمنة المفرطة أو غير الملتزمين:
حيث يصعب استخدام الجبائر الوظيفية بفعالية.
*
إصابات الكتف أو الكوع المتزامنة في نفس الذراع.
*
كسور العضد الثنائية:
في كلا الذراعين.
أنواع الجراحات المستخدمة لتثبيت كسر العضد
يقوم الأستاذ الدكتور محمد هطيف باختيار التقنية الجراحية الأنسب بناءً على تقييم دقيق لكل حالة:
-
التثبيت بالشرائح والمسامير (Plate Fixation - ORIF):
- الوصف: تتضمن هذه الجراحة عمل شق جراحي لتعريض الكسر مباشرة، ثم إعادة تجميع أجزاء العظم المكسور وتثبيتها بشريحة معدنية (عادة من التيتانيوم) تُثبت بمسامير على سطح العظم.
- المميزات: توفر ثباتًا ممتازًا ضد قوى الانحناء والالتواء، وتسمح بتحقيق إعادة بناء تشريعية دقيقة للعظم، مما يجعلها مثالية للكسور المعقدة أو التي تحتاج إلى ضغط بين الأجزاء.
- العيوب: تتطلب شقًا جراحيًا أكبر، وقد تزيد من خطر إصابة العصب الكعبري أثناء التعريض المباشر.
- نهج MIPO: تقنيات التثبيت بالشرائح الأقل بضعًا (Minimally Invasive Plate Osteosynthesis) تستخدم شقوقًا صغيرة لإدخال الشريحة تحت الجلد، مما يقلل من تلف الأنسجة الرخوة ويحافظ على تدفق الدم إلى العظم.
-
التثبيت بالمسمار النخاعي (Intramedullary Nailing):
- الوصف: يتم إدخال مسمار معدني طويل (عادة من التيتانيوم) داخل القناة النخاعية لعظم العضد، ويمتد عبر الكسر. يُثبت المسمار بمسامير قفل في الطرفين القريب والبعيد لمنع الدوران.
- المميزات: يُعد جهازًا مشاركًا في تحمل الحمل، مما يعزز التئام العظم الثانوي. يتم إدخاله من خلال شقوق صغيرة (إما من الكتف - أمامي - أو من الكوع - خلفي)، مما يقلل من تلف الأنسجة الرخوة.
- العيوب: قد يكون أقل فعالية ضد قوى الدوران ما لم يُقفل بشكل كافٍ. قد يسبب ألمًا في الكتف أو الكوع عند نقطة الدخول.
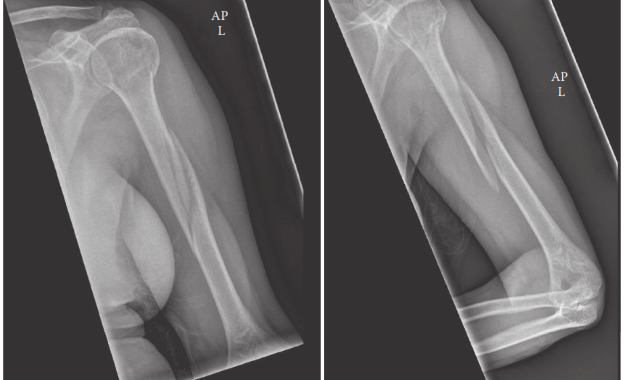
تُظهر هذه الصورة الجانب الخلفي لعظم العضد مع المعالم التشريحية، بما في ذلك مسار العصب الكعبري، وكيفية وضع الشريحة الجراحية لتثبيت الكسر.
جدول مقارنة بين العلاج التحفظي والجراحي لكسور العضد
| الميزة / الدلالة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي |
|---|---|---|
| نوع الكسر | مغلقة، مستقرة، حلزونية، مائلة، أو عرضية بدون إزاحة/تفتت كبير. | كسور مفتوحة، كسور متفتتة/غير مستقرة، كسور مجزأة. |
| المحاذاة المقبولة | انحراف <20° (أمامي)، <30° (جانبي)؛ قصر <3 سم؛ دوران <20-30°. | فشل في تحقيق أو الحفاظ على محاذاة مقبولة بالعلاج التحفظي. |
| الإصابات المصاحبة | إصابة معزولة، شلل العصب الكعبري المؤقت (مراقبة). | كسر مفتوح، إصابة وعائية تتطلب إصلاحًا، متلازمة الحيز، تدهور شلل العصب الكعبري. |
| عوامل المريض | مريض ملتزم، أنسجة رخوة جيدة، قادر على تحمل الجبيرة. | إصابات متعددة، كسر مرضي، سمنة مفرطة، عدم التزام، كسور عضد ثنائية. |
| المسار السريري | تقدم نحو الالتئام، تثبيت مستقر. | فشل العلاج التحفظي (عدم الالتئام، سوء الالتئام)، تهديد الجلد. |
يُعد التخطيط المسبق للعملية الجراحية أمرًا بالغ الأهمية. يقوم الأستاذ الدكتور محمد هطيف بتقييم صور الأشعة السينية والتصوير المقطعي بدقة، ويختار نوع الغرسة (الشريحة أو المسمار) وحجمها المناسبين، ويناقش المخاطر المحتملة (مثل إصابة العصب الكعبري، عدم الالتئام، العدوى، الحاجة إلى جراحة مراجعة) مع المريض.
المضاعفات المحتملة وكيفية إدارتها بعد كسر العضد
مثل أي إصابة أو إجراء جراحي، يمكن أن تحدث مضاعفات بعد كسر عظم العضد في المنتصف، سواء تم علاجه تحفظيًا أو جراحيًا. في عيادة الأستاذ الدكتور محمد هطيف ، يتم التركيز على التعرف المبكر على هذه المضاعفات وإدارتها بشكل فعال لضمان أفضل النتائج الممكنة.
المضاعفات الشائعة وإدارتها
-
شلل العصب الكعبري (Radial Nerve Palsy):
- حدوثه: يحدث في 10-18% من كسور العضد المغلقة. معظم هذه الحالات تكون شللًا مؤقتًا (neuropraxia) وتتعافى تلقائيًا خلال 3-6 أشهر. قد تحدث إصابة عصبية عرضية أثناء الجراحة في 2-5% من الحالات.
- الأعراض: تدلي الرسغ، تدلي الأصابع، ضعف في إبعاد الإبهام، فقدان الإحساس في الجزء الخلفي من اليد.
-
الإدارة:
- الشلل الموجود مسبقًا (في الكسور المغلقة): يُراقب عادة لمدة 3-6 أشهر. يمكن إجراء دراسات تخطيط العضلات وتوصيل الأعصاب (EMG/NCS) بعد 6-8 أسابيع للمساعدة في التنبؤ بالتعافي. إذا لم تظهر علامات التعافي، قد يُشار إلى الاستكشاف الجراحي.
- الشلل الحاد بعد الجراحة (جديد أو متفاقم): يُشار إلى الاستكشاف الجراحي الفوري إذا كان هناك اشتباه في إصابة العصب بسبب خطأ جراحي (مثل قطع العصب أو انحباسه بواسطة الغرسات).
- الشلل المزمن/عدم التعافي: يمكن إجراء عمليات نقل الأوتار (مثل نقل وتر العضلة الكابة المدورة إلى العضلة الباسطة الرسغية الكعبرية القصيرة) إذا لم يحدث تعافٍ بعد 9-12 شهرًا.
-
عدم الالتئام (Nonunion):
- حدوثه: تتراوح نسبته من 2-10% في الحالات الجراحية، وقد تكون أعلى في مجموعات معينة من المرضى (مثل المدخنين، الكسور المفتوحة، التفتت الشديد).
- التعريف: فشل التئام الكسر شعاعيًا بعد 6-9 أشهر من الإصابة، وغالبًا ما يكون مصحوبًا بألم أو عدم استقرار.
- عوامل الخطر: التدخين، ضعف الأنسجة الرخوة، العدوى، التفتت الكبير، فجوة الكسر الكبيرة، سوء التغذية، الأمراض الجهازية.
-
الإدارة:
- تعزيز بيولوجي: استخدام ترقيع العظام (من عظم المريض نفسه من الحوض أو الفخذ، أو ترقيع من متبرع) لتحفيز الالتئام.
- تعزيز ميكانيكي: جراحة مراجعة بتثبيت أكثر صلابة (مثل استبدال المسمار النخاعي، أو التحويل من شريحة إلى مسمار أو العكس، أو إضافة شريحة ثانية) لتحسين الاستقرار.
- تنظيف الكسر: في حالات عدم الالتئام الضموري، يُعد تنظيف الأنسجة الليفية من موقع الكسر ضروريًا قبل ترقيع العظام وإعادة التثبيت.
- التحكم في العدوى: يجب استبعاد العدوى قبل جراحة عدم الالتئام النهائية.
-
العدوى (Infection):
- حدوثها: أقل من 1% للكسور المغلقة المعالجة جراحيًا، ولكنها أعلى بكثير للكسور المفتوحة.
- الأعراض: ألم، احمرار، تورم، دفء، إفرازات قيحية، حمى، ارتفاع مؤشرات الالتهاب.
-
الإدارة:
- العدوى الحادة: تنظيف جراحي عاجل، غسيل شامل، ومضادات حيوية وريدية موجهة بناءً على نتائج المزرعة. قد يُنظر في الاحتفاظ بالغرسات إذا كان التثبيت مستقرًا والأعراض تحت السيطرة، ولكن غالبًا ما يكون الإزالة ضرورية.
- العدوى المزمنة: قد تتطلب تنظيفات جراحية متسلسلة، دورات طويلة من المضادات الحيوية، وإزالة أو استبدال الغرسات المحتمل.
-
فشل الغرسات (Hardware Failure):
- حدوثه: نادر، ولكنه قد يحدث بسبب التثبيت غير الكافي، أو تحمل الوزن المبكر، أو نقاط الإجهاد.
- الأنواع: كسر الشريحة، خروج المسمار، انحناء/كسر المسمار النخاعي.
- الإدارة: جراحة مراجعة بتثبيت أقوى، ومعالجة المشكلات الأساسية (مثل عدم الالتئام أو العدوى).
-
تصلب الكتف/الكوع (Shoulder/Elbow Stiffness):
- حدوثه: شائع، خاصة إذا كان التثبيت طويل الأمد أو تأخرت إعادة التأهيل.
- الوقاية: تمارين الحركة المبكرة حسب استقرار التثبيت.
- الإدارة: علاج طبيعي مكثف، وقد يُنظر في التلاعب تحت التخدير أو التحرير الجراحي للحالات المستعصية.
جدول: المضاعفات الشائعة، نسب حدوثها، واستراتيجيات العلاج
| المضاعفة | نسبة الحدوث (تقريبًا) | استراتيجية العلاج / الإدارة |
|---|---|---|
| شلل العصب الكعبري | 10-18% (كسور مغلقة) | مراقبة (3-6 أشهر)، تخطيط العضلات/توصيل الأعصاب، استكشاف جراحي (إذا كان جديدًا بعد الجراحة أو لم يتعاف)، نقل الأوتار. |
| عدم الالتئام | 2-10% (جراحي) | جراحة مراجعة (استبدال مسم |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك