كسور عظم العضد القريب: دليل شامل للمرضى من الأسباب إلى التعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
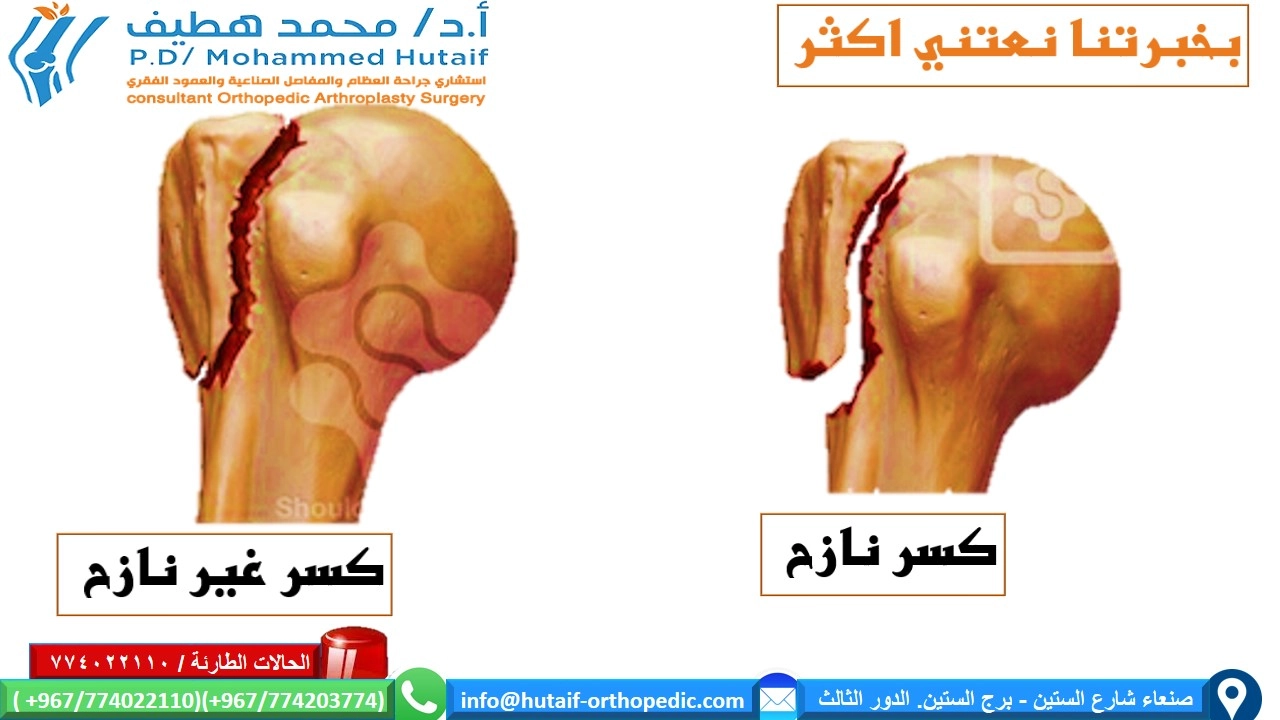
كسور عظم العضد القريب هي كسور شائعة تصيب الجزء العلوي من عظم الذراع، وتحدث غالبًا نتيجة السقوط أو الصدمات. يتراوح علاجها بين الجبس والجراحة، ويحدد الأستاذ الدكتور محمد هطيف الخيار الأمثل لكل حالة لضمان أفضل تعافٍ وظيفي واستعادة حركة الكتف بشكل فعال.
الخلاصة الطبية السريعة: كسور عظم العضد القريب هي كسور شائعة تصيب الجزء العلوي من عظم الذراع، وتحدث غالبًا نتيجة السقوط أو الصدمات. يتراوح علاجها بين الجبس والجراحة، ويحدد الأستاذ الدكتور محمد هطيف الخيار الأمثل لكل حالة لضمان أفضل تعافٍ وظيفي واستعادة حركة الكتف بشكل فعال.
مقدمة عن كسور عظم العضد القريب
تُعد كسور عظم العضد القريب (Proximal Humerus Fractures) من الإصابات الشائعة التي تصيب الجزء العلوي من عظم الذراع، بالقرب من مفصل الكتف مباشرةً. يمثل هذا النوع من الكسور تحديًا كبيرًا في جراحة العظام نظرًا لتعقيد التشريح في هذه المنطقة وأهمية مفصل الكتف في الأنشطة اليومية.
تُشكل هذه الكسور ما يقارب 4-6% من جميع الكسور لدى البالغين، مما يجعلها ثالث أكثر الكسور شيوعًا بعد كسور الكاحل وكسور الورك. وتظهر هذه الكسور نمطين رئيسيين:
* لدى كبار السن: تحدث غالبًا نتيجة السقوط البسيط على يد ممدودة، خاصةً في حالات هشاشة العظام. وتزداد نسبة الإصابة بشكل ملحوظ بعد سن الخمسين، وتكون أكثر شيوعًا لدى النساء بعد انقطاع الطمث.
* لدى الشباب: تحدث عادةً نتيجة حوادث عالية الطاقة مثل حوادث السيارات أو السقوط من ارتفاعات كبيرة، وتكون غالبًا أكثر تعقيدًا وتتطلب رعاية خاصة.
مع تزايد أعداد كبار السن حول العالم، من المتوقع أن يزداد العبء المجتمعي لهذه الإصابات، بما في ذلك التكاليف الطبية المباشرة، تكاليف إعادة التأهيل، والآثار طويلة المدى على الوظيفة الحركية. إن فهم هذه العوامل الديموغرافية، مثل العمر والجنس وكثافة العظام والأمراض المصاحبة، أمر بالغ الأهمية لوضع استراتيجيات الوقاية وتحديد التكهنات العلاجية.
في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، المرجع الأول في تشخيص وعلاج كسور عظم العضد القريب، حيث يمتلك خبرة واسعة في إدارة هذه الحالات المعقدة وتقديم أفضل رعاية ممكنة للمرضى.
التشريح الجراحي والوظيفي لعظم العضد القريب
لفهم كسور عظم العضد القريب وخيارات علاجها، من الضروري الإلمام بالتشريح الدقيق لهذه المنطقة. يتكون الجزء القريب من عظم العضد من عدة أجزاء رئيسية:
رأس عظم العضد
هو الجزء الكروي الذي يتمفصل مع التجويف الحقاني (Glenoid Fossa) في لوح الكتف لتشكيل مفصل الكتف. يُعد إمداد الدم لرأس العضد أمرًا حيويًا لبقائه وحيويته بعد الكسر. يعتمد رأس العضد بشكل أساسي على الشرايين المنحنية العضدية الأمامية والخلفية، وتحديداً الفرع الصاعد من الشريان المنحني العضدي الأمامي (AHCA)، الذي يساهم بحوالي ثلثي إمداد الدم. أي اضطراب في هذا الإمداد الدموي، خاصةً في الكسور المعقدة، يزيد بشكل كبير من خطر حدوث النخر اللاوعائي (Avascular Necrosis - AVN)، وهي حالة يموت فيها جزء من العظم بسبب نقص إمداد الدم.
العنق التشريحي
هو الخط الفاصل بين رأس العضد والحدبتين. الكسور في هذا الموقع غالبًا ما تؤثر على السطح المفصلي وتحمل خطرًا عاليًا للنخر اللاوعائي.
العنق الجراحي
هي المنطقة الضيقة الموجودة أسفل الحدبتين مباشرةً، وتُعد موقعًا شائعًا للكسور. سُميت "جراحيًا" لأنها منطقة شائعة للتدخل الجراحي.
الحدبة الكبرى
هي بروز عظمي يقع في الجزء الجانبي من رأس العضد، وتُمثل موقع ارتكاز أوتار ثلاث عضلات رئيسية من الكفة المدورة: فوق الشوكة، تحت الشوكة، والمدورة الصغيرة. تلعب هذه العضلات دورًا هامًا في حركة الكتف، وعند كسر الحدبة الكبرى، تسحبها هذه العضلات غالبًا إلى الأعلى والخلف.
الحدبة الصغرى
هي بروز عظمي يقع في الجزء الأمامي الأنسي من رأس العضد، وتُمثل موقع ارتكاز وتر العضلة تحت الكتفية، وهي العضلة الرابعة من الكفة المدورة. عند كسرها، تسحبها هذه العضلة غالبًا إلى الأمام والأنسي.
الكفة المدورة
هي مجموعة من أربعة أوتار (فوق الشوكة، تحت الشوكة، المدورة الصغيرة، تحت الكتفية) التي تحيط بمفصل الكتف. تلعب هذه الأوتار دورًا حاسمًا في استقرار الكتف وإنتاج حركته. في كسور عظم العضد القريب، غالبًا ما تظل هذه الأوتار متصلة بحدباتها المكسورة، مما يولد قوى شد كبيرة تؤدي إلى إزاحة شظايا العظم.
الهياكل العصبية الوعائية
يُعد العصب الإبطي (Axillary Nerve) عرضة للإصابة بشكل خاص في هذه المنطقة. يمر هذا العصب أسفل رأس العضد ويلتف حول العنق الجراحي، ويزود عضلتي الدالية والمدورة الصغيرة بالأعصاب. أي إصابة لهذا العصب، سواء بسبب الكسر نفسه أو أثناء الجراحة، يمكن أن تؤدي إلى ضعف في حركة الكتف وفقدان الإحساس. كما أن الضفيرة العضدية والشريان الإبطي والوريد الإبطي معرضة للخطر أيضًا، خاصة في حوادث الصدمات عالية الطاقة.
ميكانيكا الكسر
تتأثر أنماط الكسر والإزاحة بجودة العظم، آلية الإصابة، وقوى الشد الناتجة عن العضلات المحيطة. في العظام المصابة بهشاشة العظام، تكون بنية العظم ضعيفة، مما يزيد من خطر الكسر حتى مع الصدمات الخفيفة. كما أن قوى عضلات الكفة المدورة والعضلة الصدرية الكبيرة تؤدي إلى إزاحة مميزة لشظايا الكسر.
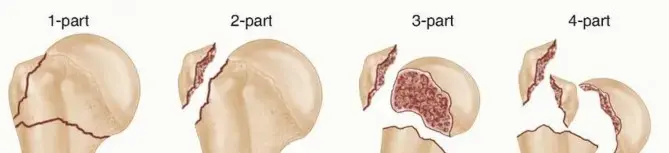
تصنيف الكسور (تصنيف نير Neer Classification)
يُعد تصنيف نير أحد أكثر الأنظمة استخدامًا لتقييم كسور عظم العضد القريب. يقسم هذا التصنيف الكسر بناءً على عدد الأجزاء الرئيسية المتأثرة (رأس العضد، الحدبة الكبرى، الحدبة الصغرى، وجسم عظم العضد) ومدى إزاحتها. يُعتبر الجزء "مُزاحًا" إذا كان هناك إزاحة تزيد عن 1 سم أو زاوية تزيد عن 45 درجة:
* جزء واحد (One-part): جميع الشظايا في مكانها أو بإزاحة بسيطة جدًا.
* جزأين (Two-part): جزء واحد مُزاح بشكل كبير (مثل كسر في العنق الجراحي أو الحدبة الكبرى).
* ثلاثة أجزاء (Three-part): جزأين مُزاحين بالنسبة للثالث.
* أربعة أجزاء (Four-part): جميع الأجزاء الأربعة مُزاحة. يحمل هذا النمط أعلى خطر للإصابة بالنخر اللاوعائي.
يساعد هذا التصنيف الأستاذ الدكتور محمد هطيف في تحديد شدة الكسر وتوجيه خطة العلاج المناسبة لكل مريض.
الأسباب وعوامل الخطر لكسور عظم العضد القريب
تحدث كسور عظم العضد القريب نتيجة لقوى خارجية تؤثر على الجزء العلوي من الذراع، وتختلف طبيعة هذه القوى وعوامل الخطر المرتبطة بها بناءً على الفئة العمرية للمريض.
أسباب كسور عظم العضد القريب
- السقوط على يد ممدودة: هذا هو السبب الأكثر شيوعًا، خاصةً لدى كبار السن. عندما يسقط الشخص ويحاول حماية نفسه بمد يده، تنتقل قوة الصدمة إلى مفصل الكتف، مما يؤدي إلى كسر في الجزء القريب من عظم العضد.
- الصدمات المباشرة: مثل تلقي ضربة مباشرة على الكتف.
- حوادث السير: غالبًا ما تكون هذه الحوادث ذات طاقة عالية وتؤدي إلى كسور أكثر تعقيدًا وتفتتًا، وتصيب عادةً المرضى الأصغر سنًا.
- السقوط من ارتفاع: مثل السقوط من الدرج أو من مكان مرتفع، وتنتج عنها أيضًا كسور شديدة.
- الكسور المرضية: في حالات نادرة، قد يحدث الكسر نتيجة لضعف العظم بسبب أورام (حميدة أو خبيثة) أو أمراض أخرى تؤثر على بنية العظم.
عوامل الخطر الرئيسية
تزيد بعض العوامل من احتمالية الإصابة بكسور عظم العضد القريب:
- العمر المتقدم: تزداد نسبة حدوث هذه الكسور بشكل كبير بعد سن الخمسين، وتصل إلى ذروتها لدى الأشخاص الذين تزيد أعمارهم عن 70 عامًا. ويعود ذلك بشكل أساسي إلى ضعف العظام المرتبط بالشيخوخة.
- هشاشة العظام (Osteoporosis): تُعد هشاشة العظام عامل الخطر الأهم، حيث تجعل العظام أكثر عرضة للكسر حتى مع الصدمات الخفيفة.
- الجنس: النساء أكثر عرضة للإصابة بهذه الكسور من الرجال، خاصة بعد انقطاع الطمث، بسبب التغيرات الهرمونية التي تؤثر على كثافة العظام.
- قلة النشاط البدني: ضعف العضلات وقلة التوازن يزيدان من خطر السقوط.
- بعض الأمراض المزمنة: مثل السكري، أمراض الغدة الدرقية، أو الأمراض العصبية التي تؤثر على التوازن.
- الأدوية: بعض الأدوية التي قد تؤثر على كثافة العظام أو تزيد من خطر السقوط (مثل المهدئات أو بعض أدوية الضغط).
- التدخين واستهلاك الكحول: يؤثران سلبًا على صحة العظام وكثافتها.
- سوء التغذية: نقص الكالسيوم وفيتامين د يضعف العظام.
يُولي الأستاذ الدكتور محمد هطيف اهتمامًا خاصًا بتقييم عوامل الخطر لكل مريض لتحديد أفضل استراتيجيات الوقاية والعلاج، ولضمان خطة رعاية شاملة تتناسب مع الحالة الصحية العامة للمريض.
الأعراض والعلامات لكسور عظم العضد القريب
عند الإصابة بكسر في عظم العضد القريب، تظهر مجموعة من الأعراض والعلامات التي تدل على الإصابة. من المهم التعرف عليها لطلب العناية الطبية الفورية.
الأعراض الشائعة
- الألم الشديد: يُعد الألم المفاجئ والحاد في منطقة الكتف والذراع العلوية هو العرض الرئيسي. يزداد الألم عند محاولة تحريك الذراع أو الكتف، وقد ينتشر إلى الرقبة أو الظهر.
- التورم: يحدث تورم ملحوظ حول مفصل الكتف والذراع العلوية نتيجة لتجمع السوائل والدم في الأنسجة المحيطة بالكسر.
- الكدمات وتغير لون الجلد: قد تظهر كدمات زرقاء أو بنفسجية اللون حول الكتف والذراع، وقد تمتد إلى أسفل الذراع أو الصدر، وذلك بسبب تسرب الدم من الأوعية الدموية المتضررة. قد لا تظهر الكدمات فورًا، بل قد تتطور خلال ساعات أو أيام.
- التشوه الواضح: في بعض الحالات، خاصةً في الكسور المُزاحة، قد يظهر تشوه مرئي في شكل الكتف أو الذراع، وقد تبدو الذراع أقصر أو في وضع غير طبيعي.
- عدم القدرة على تحريك الذراع: يصبح تحريك الذراع المصابة صعبًا للغاية أو مستحيلاً بسبب الألم الشديد وعدم استقرار الكسر.
- ضعف أو خدر في الذراع أو اليد: قد يشير ذلك إلى إصابة الأعصاب المحيطة، مثل العصب الإبطي، مما يستدعي تقييمًا فوريًا.
- صوت فرقعة أو طقطقة: قد يسمع المريض صوت فرقعة لحظة حدوث الكسر.
علامات تستدعي التدخل الفوري
في بعض الحالات، قد تشير علامات معينة إلى مضاعفات خطيرة تتطلب تدخلًا طبيًا طارئًا:
- برودة أو شحوب اليد أو الأصابع: قد يدل ذلك على إصابة الأوعية الدموية الكبيرة وانقطاع إمداد الدم إلى الطرف.
- فقدان الإحساس الكامل في اليد أو الأصابع: يشير إلى إصابة عصبية شديدة.
- عدم القدرة على تحريك الأصابع أو الرسغ: قد يكون علامة على إصابة عصبية.
- جرح مفتوح مع بروز العظم: يُعد كسرًا مفتوحًا ويتطلب جراحة عاجلة لتجنب العدوى.
عند ظهور أي من هذه الأعراض، يجب التوجه فورًا إلى أقسام الطوارئ أو استشارة الأستاذ الدكتور محمد هطيف لتقييم الحالة بشكل عاجل ودقيق، حيث أن التشخيص المبكر والعلاج المناسب يقللان من خطر المضاعفات ويحسنان من نتائج التعافي.
التشخيص الدقيق لكسور عظم العضد القريب
يُعد التشخيص الدقيق حجر الزاوية في تحديد خطة العلاج الأمثل لكسور عظم العضد القريب. يعتمد الأستاذ الدكتور محمد هطيف على مجموعة من الفحوصات السريرية والتصويرية لتقييم الكسر بدقة.
1. التقييم السريري
- التاريخ المرضي: يبدأ الطبيب بسؤال المريض عن كيفية حدوث الإصابة (آلية السقوط أو الصدمة)، والأعراض التي يشعر بها (الألم، التورم، عدم القدرة على الحركة).
- الفحص البدني: يقوم الطبيب بفحص دقيق للكتف والذراع المصابة لتقييم:
- سلامة الجلد: للبحث عن أي جروح مفتوحة أو علامات عدوى.
- الحالة العصبية الوعائية: يتم فحص الإحساس في الذراع واليد، وقوة العضلات (خاصة العضلة الدالية التي يغذيها العصب الإبطي)، كما يتم فحص النبض في الرسغ للتأكد من سلامة الأوعية الدموية.
- التشوه والتورم والكدمات: ملاحظة أي تغييرات مرئية في شكل الكتف أو الذراع.
- الألم عند اللمس والحركة: تحديد موقع الألم وشدته.
2. الفحوصات التصويرية
تُعد الفحوصات التصويرية ضرورية لتأكيد وجود الكسر، تحديد نوعه، ومدى إزاحة الشظايا.
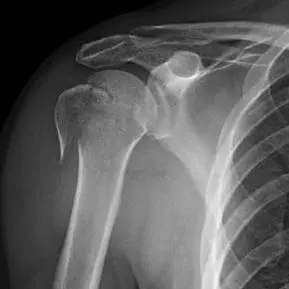
- الأشعة السينية (X-rays): هي الخطوة الأولى والأساسية في التشخيص. يتم أخذ عدة صور من زوايا مختلفة للحصول على رؤية شاملة للكسر:
- المنظر الأمامي الخلفي الحقيقي (True Anteroposterior - AP): يُظهر الكسر من الأمام.
- منظر Y للكتف (Scapular Y view): يُقيم محاذاة رأس العضد مع التجويف الحقاني، وهو مفيد بشكل خاص في حالات خلع الكتف المصاحبة للكسر.
- المنظر الإبطي (Axillary view): يُقدم معلومات حاسمة حول الإزاحة الأمامية الخلفية للكسر ومشاركة التجويف الحقاني. قد يكون الحصول عليه صعبًا في الكسور المؤلمة، لذا قد يتم اللجوء إلى مناظر بديلة.
- التصوير المقطعي المحوسب (CT Scan): يُوصى به في معظم كسور عظم العضد القريب المعقدة. يُقدم صورًا ثلاثية الأبعاد (3D reconstructions) لا تُقدر بثمن في:
- تحديد مورفولوجيا الكسر وتفتته بدقة.
- تقييم مدى تضرر السطح المفصلي.
- الكشف عن أي شظايا عظمية داخل المفصل.
- التخطيط المسبق للجراحة وتحديد حجم ومسار الغرسات.
- التصوير بالرنين المغناطيسي (MRI): نادرًا ما يُطلب في الحالات الحادة. قد يكون مفيدًا في حال الشك بوجود تمزق في الكفة المدورة أو لتقييم حيوية رأس العضد في حالات معينة، ولكنه ليس إجراءً روتينيًا للتشخيص الأولي للكسر.
3. تصنيف الكسر
بعد جمع المعلومات من الفحص السريري والتصويري، يقوم الأستاذ الدكتور محمد هطيف بتصنيف الكسر باستخدام أنظمة مثل تصنيف نير (Neer Classification) أو تصنيف AO/OTA. يساعد هذا التصنيف في:
* تحديد مدى تعقيد الكسر.
* تقدير خطر حدوث مضاعفات مثل النخر اللاوعائي.
* توجيه قرار العلاج سواء كان تحفظيًا أو جراحيًا.
إن خبرة الأستاذ الدكتور محمد هطيف في تفسير هذه الفحوصات وتطبيق التصنيفات الدولية تضمن للمرضى في صنعاء تشخيصًا دقيقًا وشاملًا، مما يمهد الطريق لخطة علاجية فعالة ومخصصة.
خيارات العلاج لكسور عظم العضد القريب
يعتمد قرار علاج كسور عظم العضد القريب على عدة عوامل رئيسية، بما في ذلك عمر المريض، مستوى نشاطه، حالته الصحية العامة، جودة العظام، وخصائص الكسر نفسه (مدى الإزاحة، التفتت، ومشاركة السطح المفصلي). يُقدم الأستاذ الدكتور محمد هطيف تقييمًا شاملاً لكل حالة لتحديد الخيار العلاجي الأنسب.
متى يكون العلاج غير الجراحي هو الأفضل؟
يُعتبر العلاج غير الجراحي (التحفظي) هو حجر الزاوية لمعظم كسور عظم العضد القريب، خاصة تلك المستقرة أو ذات الإزاحة البسيطة.
- الكسور ذات الجزء الواحد أو الإزاحة البسيطة:
- الكسور التي لا يوجد بها إزاحة كبيرة (أقل من 1 سم) أو تغيير في الزاوية (أقل من 45 درجة).
- كسور العنق الجراحي المنحشرة (Impacted surgical neck fractures).
- كسور الحدبة الكبرى التي لا تتجاوز إزاحتها 5 ملم.
- كبار السن ذوي المتطلبات الوظيفية المنخفضة: المرضى كبار السن الذين يعانون من أمراض مزمنة متعددة، حيث تفوق مخاطر الجراحة الفوائد المحتملة للتدخل الجراحي.
- الحالات الصحية التي تمنع الجراحة: المرضى الذين لا تسمح حالتهم الصحية بتخدير آمن أو جراحة.
- ضعف جودة العظام: في حالات هشاشة العظام الشديدة، قد يكون التثبيت الجراحي غير مستقر.
يتضمن العلاج غير الجراحي عادةً تثبيت الذراع في حمالة (Sling) لفترة معينة، إدارة الألم، وبدء تمارين حركة لطيفة للكتف مبكرًا لمنع التيبس، تحت إشراف الأستاذ الدكتور محمد هطيف وفريق إعادة التأهيل.
متى تكون الجراحة ضرورية؟
تهدف الجراحة إلى استعادة المحاذاة التشريحية للعظم، توفير تثبيت مستقر، وتسهيل إعادة التأهيل المبكر لتحقيق أفضل النتائج الوظيفية.
- كسور العنق الجراحي المُزاحة:
- إزاحة بزاوية تزيد عن 45 درجة أو إزاحة جانبية تزيد عن 1 سم.
- قصر كبير في جسم عظم العضد.
- كسور العنق التشريحي المُزاحة: تحمل خطرًا عاليًا للنخر اللاوعائي، وغالبًا ما تُعالج باستبدال المفصل، خاصة لدى كبار السن.
- كسور الحدبات المُزاحة:
- إزاحة الحدبة الكبرى بأكثر من 5 ملم (أو 3 ملم لدى الشباب النشطين) مما قد يؤدي إلى انحشار أو خلل في وظيفة الكفة المدورة.
- إزاحة الحدبة الصغرى التي تسبب خللاً في العضلة تحت الكتفية.
- وجود تمزق مصاحب في الكفة المدورة يتطلب إصلاحًا.
- الكسور ثلاثية ورباعية الأجزاء: تُعد هذه الأنماط المعقدة ذات إزاحة كبيرة وتحمل خطرًا عاليًا
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك