التسمير النخاعي لكسور عظم الساق (الظنبوب): دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
التسمير النخاعي لكسور الساق هو إجراء جراحي رائد لعلاج كسور عظم الساق (الظنبوب) عن طريق إدخال مسمار معدني داخل العظم لتثبيت الكسر. يوفر هذا العلاج استقرارًا قويًا، ويسرع الشفاء، ويقلل من المضاعفات، ويُعد الأستاذ الدكتور محمد هطيف في صنعاء خبيرًا رائدًا فيه.
الخلاصة الطبية السريعة: التسمير النخاعي لكسور الساق (Intramedullary Nailing) هو الإجراء الجراحي الأحدث، والأكثر أماناً، والأعلى فعالية لعلاج كسور عظم الساق (الظنبوب - Tibia). يعتمد هذا التدخل الجراحي الدقيق على إدخال مسمار معدني متطور (مصنوع من التيتانيوم أو الصلب الطبي المقاوم للصدأ) داخل التجويف النخاعي للعظم، مما يعمل كدعامة داخلية لتثبيت الكسر بصلابة فائقة. يوفر هذا العلاج استقرارًا ميكانيكيًا حيويًا ممتازاً، ويسرع من عملية الالتئام العظمي، ويقلل بشكل جذري من المضاعفات مقارنة بالطرق التقليدية القديمة كالجبس أو الشرائح الخارجية. يُعد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، الخبير الأول والرائد في هذا التخصص الدقيق في اليمن، حيث يجمع بين الخبرة الأكاديمية والسريرية التي تتجاوز 20 عامًا، واستخدام أحدث التقنيات الجراحية (مثل الجراحة الميكروسكوبية ومناظير المفاصل 4K) لضمان عودة المرضى لممارسة حياتهم الطبيعية بأقصى درجات الأمان والمصداقية الطبية.

مقدمة شاملة: الفهم العميق لكسور عظم الساق وأهمية التدخل الجراحي الحديث
تُعتبر كسور عظم الساق (الظنبوب - Tibia) من أكثر إصابات العظام الطويلة شيوعًا وتعقيدًا في ممارسة جراحة العظام (Orthopedic Surgery) على مستوى العالم. يمثل عظم الساق الدعامة الأساسية التي تحمل الغالبية العظمى من وزن الجسم، وتنقل القوى الحركية والميكانيكية من الركبة إلى الكاحل والقدم أثناء المشي والجري والوقوف.
نظرًا لموقعه التشريحي السطحي جداً (حيث يقع تحت الجلد مباشرة في الجزء الأمامي من الساق دون غطاء عضلي كثيف يحميه)، فإنه يكون عرضة بشكل كبير للإصابات المباشرة وغير المباشرة. هذه الهشاشة التشريحية تجعل كسور الساق غالباً مصحوبة بإصابات في الأنسجة الرخوة المحيطة (الجلد، الأوعية الدموية، والأعصاب)، مما يزيد من تعقيد الحالة ويستوجب تدخلاً طبياً عالي الاحترافية.
في العقود الماضية، كانت تُعالج هذه الكسور غالبًا باستخدام الجبائر الجبسية لفترات طويلة جداً تمتد لأشهر، أو باستخدام الشرائح والمسامير الخارجية الكبيرة، مما كان يؤدي إلى مضاعفات عديدة وخطيرة مثل: تيبس المفاصل الدائم، ضعف وضمور العضلات، تأخر التئام العظم (Delayed Union)، أو حتى عدم الالتئام (Non-union)، ناهيك عن الندبات الجراحية المشوهة.
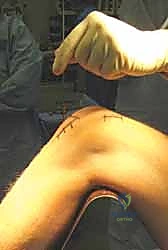
ولكن مع التطور المذهل في الطب الحديث والهندسة الطبية الحيوية، برز التسمير النخاعي (Intramedullary Nailing) كالمعيار الذهبي (Gold Standard) لعلاج الأغلبية العظمى من كسور الساق. تعتمد هذه التقنية المتقدمة على إدخال مسمار معدني مجوف ومصمم هندسيًا ليتطابق تماماً مع الانحناءات الطبيعية للعظم.
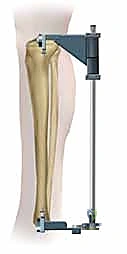
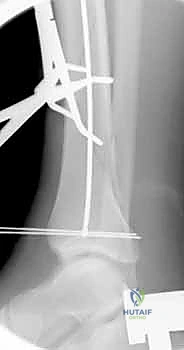
الأسباب وعوامل الخطر المؤدية لكسور عظم الساق
تتنوع الأسباب التي تؤدي إلى كسر عظم الساق، وتختلف شدة الكسر ونوعه (عرضي، مائل، حلزوني، أو متفتت) بناءً على مقدار القوة المسلطة على العظم واتجاهها. يوضح الأستاذ الدكتور محمد هطيف أن فهم آلية الإصابة هو المفتاح لتحديد خطة العلاج الأمثل. من أبرز الأسباب:
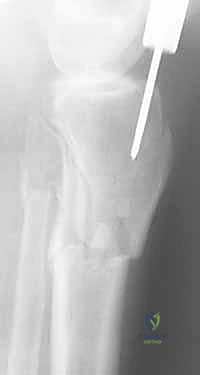
- الإصابات عالية الطاقة (High-Energy Trauma):
- حوادث السيارات والدراجات النارية: وهي السبب الأكثر شيوعاً في اليمن للكسور المتفتتة والمفتوحة. قوة الاصطدام تؤدي إلى تهشم العظم وتضرر الأنسجة المحيطة.
- السقوط من ارتفاعات شاهقة: مثل حوادث العمال في مواقع البناء، والتي تسبب كسوراً انضغاطية شديدة.
- الإصابات منخفضة الطاقة (Low-Energy Trauma):
- الإصابات الرياضية: حركات الالتواء العنيفة أثناء لعب كرة القدم أو التزلج قد تؤدي إلى كسور حلزونية في عظم الساق.
- السقوط العرضي: خاصة عند كبار السن أو الأشخاص الذين يعانون من مشاكل في التوازن.
- الأسباب المرضية وعوامل الخطر:
- هشاشة العظام (Osteoporosis): تجعل العظام ضعيفة وقابلة للكسر حتى مع إصابات طفيفة جداً.
- كسور الإجهاد (Stress Fractures): تحدث نتيجة التحميل المتكرر والمستمر على العظم (مثل تدريبات الجري لمسافات طويلة دون راحة كافية).
الأعراض والعلامات السريرية: كيف تعرف أنك مصاب بكسر في الساق؟
التشخيص الدقيق والسريع يمثل الخطوة الأولى نحو الشفاء. تتميز كسور الساق بأعراض واضحة وحادة لا يمكن تجاهلها.
- ألم مبرح وحاد: ألم فوري وشديد في منطقة الساق يزداد بشكل لا يُطاق عند محاولة تحريك الساق أو الوقوف عليها.
- عدم القدرة على تحمل الوزن: العجز التام عن المشي أو الاستناد على الطرف المصاب.
- تشوه واضح في الساق: قد تبدو الساق ملتوية، أو أقصر من الطبيعي، أو بها انحناء غير طبيعي (Deformity).
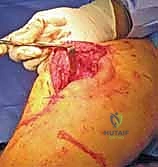
- تورم سريع وكدمات: انتفاخ ملحوظ في مكان الإصابة مع ظهور تغير في لون الجلد (ازرقاق أو احمرار) نتيجة النزيف الداخلي.
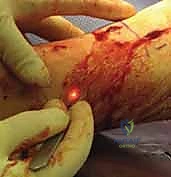
- بروز العظم (في الكسور المفتوحة): في الحالات الشديدة، قد يخترق العظم المكسور الجلد ويكون مرئياً للعين المجردة، وهي حالة طوارئ طبية قصوى تستوجب تدخلاً جراحياً فورياً لمنع التلوث البكتيري.
- تنميل أو برودة في القدم: إذا ضغط الكسر على الأعصاب أو الأوعية الدموية المارة إلى القدم.
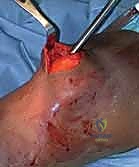
التشخيص الدقيق في عيادة الأستاذ الدكتور محمد هطيف
يبدأ التشخيص بالفحص السريري الدقيق لتقييم حالة الجلد، النبض، والأعصاب. يتبع ذلك إجراء الأشعة السينية (X-rays) من زوايا متعددة لتحديد موقع وشكل الكسر بدقة. في حالات الكسور المعقدة أو التي تمتد إلى مفصل الركبة أو الكاحل، يطلب البروفيسور هطيف إجراء أشعة مقطعية (CT Scan) للحصول على صورة ثلاثية الأبعاد تساعد في التخطيط الجراحي الدقيق.
الخيارات العلاجية: مقارنة شاملة بين الطرق التقليدية والحديثة
لا يوجد علاج واحد يناسب جميع حالات كسور الساق. يعتمد اختيار العلاج على نوع الكسر، مكانه، حالة الأنسجة الرخوة، والعمر والحالة الصحية للمريض. إلا أن التوجه العالمي الحديث، والذي يطبقه أ.د. محمد هطيف بصرامة، يميل بقوة نحو التدخل الجراحي بالتسمير النخاعي لضمان أفضل النتائج الميكانيكية.
جدول (1): مقارنة بين طرق علاج كسور عظم الساق
| وجه المقارنة | العلاج التحفظي (الجبس) | التثبيت بالشرائح والمسامير | المثبت الخارجي (External Fixator) | التسمير النخاعي (المعيار الذهبي) |
|---|---|---|---|---|
| دواعي الاستعمال | كسور بسيطة غير متحركة، الأطفال | كسور قريبة جداً من المفصل (الركبة/الكاحل) | الكسور المفتوحة بشدة، التلوث العالي | أغلب كسور الساق (الوسطى والسفلية) |
| الاستقرار الميكانيكي | ضعيف إلى متوسط | جيد | جيد | ممتاز (يتحمل الوزن مبكراً) |
| حجم الجرح (الندبة) | لا يوجد | جرح طولي كبير | ثقوب متعددة للأسياخ | جروح صغيرة جداً (تدخل محدود) |
| سرعة التعافي والمشي | بطيئة جداً (أشهر) | متوسطة | بطيئة | سريعة جداً (أسابيع قليلة) |
| خطر العدوى | منخفض | متوسط إلى عالي | عالي (حول أسياخ التثبيت) | منخفض جداً |
| الحفاظ على التروية الدموية | نعم | يتطلب تجريد العظم من السمحاق (يؤثر على التروية) | نعم | ممتاز (لا يتم المساس بغلاف العظم) |
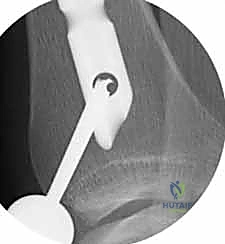
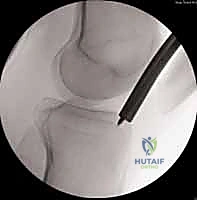
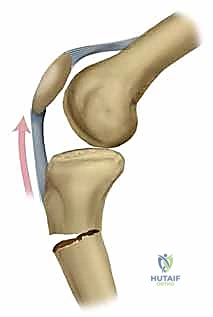
التسمير النخاعي (Intramedullary Nailing): لماذا هو الخيار الأفضل؟
التسمير النخاعي ليس مجرد عملية جراحية، بل هو تطبيق عملي لمبادئ الميكانيكا الحيوية (Biomechanics) داخل جسم الإنسان. الفكرة تعتمد على وضع دعامة صلبة في "المركز الميكانيكي" للعظم (وهو التجويف النخاعي الأوسط).
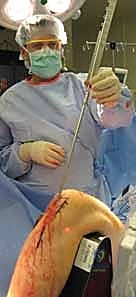
المزايا البيولوجية والميكانيكية:
- تقسيم الأحمال (Load-Sharing): المسمار النخاعي يشارك العظم في تحمل وزن الجسم، على عكس الشرائح التي تتحمل الوزن بالكامل (Load-Bearing) مما قد يؤدي لكسر الشريحة نفسها أو ضعف العظم لاحقاً.
- الحفاظ على الكالس العظمي (Bone Callus): نظراً لأن الجراحة تتم عبر جرح صغير بعيد عن منطقة الكسر الأساسية، فإن التجمع الدموي المحيط بالكسر (والذي يحتوي على الخلايا الجذعية وعوامل النمو الضرورية للالتئام) يبقى سليماً تماماً.
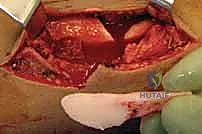
- التوافق الحيوي: المسامير الحديثة التي يستخدمها البروفيسور هطيف مصنوعة من التيتانيوم النقي (Titanium)، وهو معدن خفيف الوزن، شديد الصلابة، ولا يسبب أي تفاعلات تحسسية أو رفض مناعي داخل الجسم.
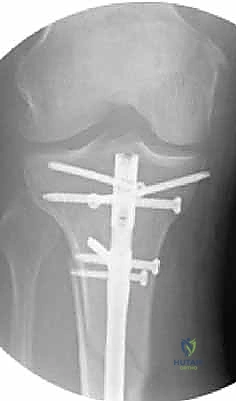
- التثبيت التشابكي (Interlocking): يتم تمرير مسامير صغيرة عرضية عبر العظم والمسمار النخاعي في الطرفين العلوي والسفلي، مما يمنع دوران العظم حول المسمار ويحافظ على طول الساق الطبيعي بدقة متناهية.
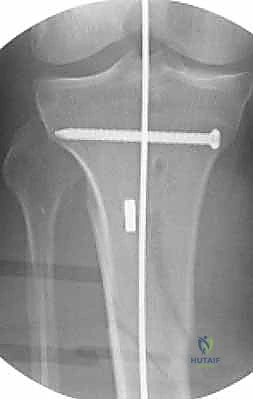
رحلة العملية الجراحية خطوة بخطوة مع الأستاذ الدكتور محمد هطيف
تتميز جراحات العظام مع أ.د. محمد هطيف بالدقة المتناهية والتخطيط المسبق لكل خطوة. في عيادته في صنعاء، يتم تطبيق أعلى معايير الجودة الجراحية العالمية.
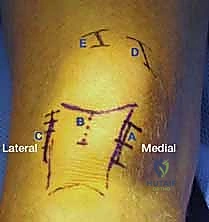
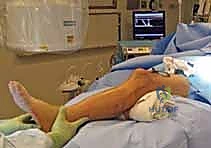
1. التجهيز والتقييم قبل الجراحة
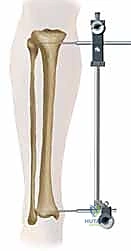
يتم إجراء فحوصات دم شاملة، وتقييم لحالة القلب والرئتين لضمان سلامة التخدير (الذي غالباً ما يكون تخديراً نصفياً - Spinal Anesthesia). يتم قياس طول العظم وقطر التجويف النخاعي بدقة باستخدام الأشعة الرقمية لاختيار مقاس المسمار المثالي للمريض.
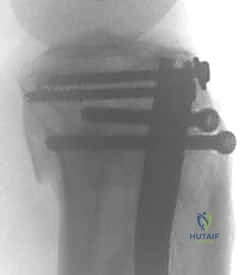
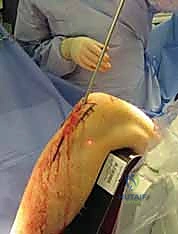
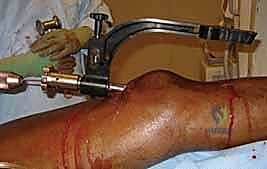
2. وضعية المريض والتدخل الجراحي المحدود (Minimally Invasive)
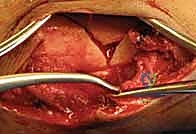
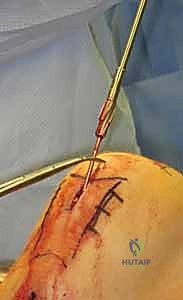
يُوضع المريض على طاولة عمليات شفافة للأشعة. يقوم البروفيسور هطيف بعمل شق جراحي صغير جداً (حوالي 3-5 سم) في الجزء العلوي من الساق، أسفل صابونة الركبة بقليل (Infrapatellar approach) أو أحياناً فوقها بحسب الحالة.
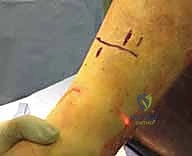
هذا التدخل المحدود يندرج تحت مفهوم "الجراحة طفيفة التوغل"، وهو ما يقلل الألم بعد العملية ويسرع التئام الجرح.

3. إرجاع الكسر وتوسيع التجويف النخاعي
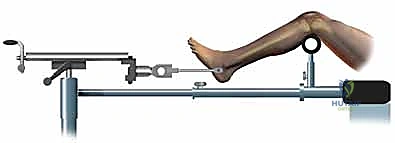
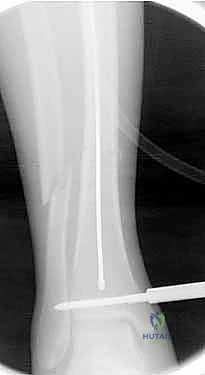
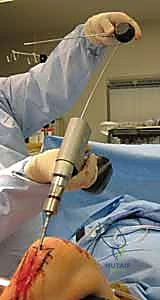
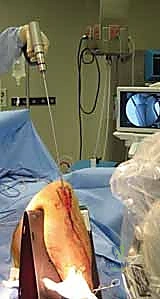
باستخدام جهاز الأشعة السينية المتحرك داخل غرفة العمليات (C-arm Fluoroscopy)، يتم سحب الساق وإعادتها لوضعها التشريحي الصحيح (Reduction) دون فتح منطقة الكسر.
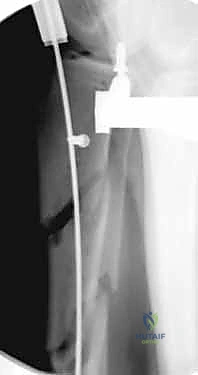
بعد ذلك، يتم إدخال سلك دليلي معدني رفيع داخل القناة النخاعية، يليه استخدام أدوات توسيع دقيقة (Reamers) لتنظيف وتوسيع القناة وتجهيزها لاستقبال المسمار. هذه الخطوة بحد ذاتها تحفز نمو العظم من خلال نشر الخلايا العظمية داخل القناة.

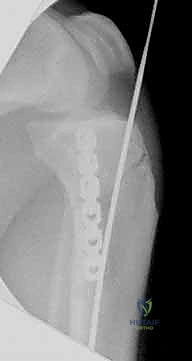
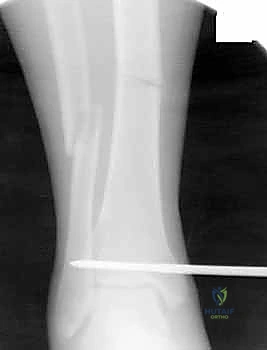
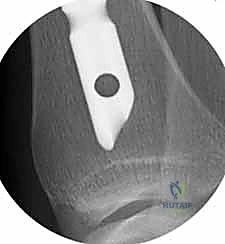
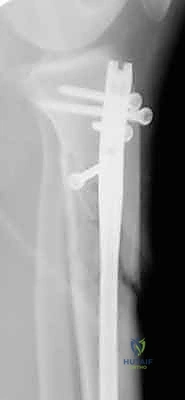
4. إدخال المسمار النخاعي والتثبيت النهائي
يتم تمرير مسمار التيتانيوم بدقة داخل العظم. وبمجرد التأكد من موضعه المثالي بالأشعة، يقوم البروفيسور هطيف بإدخال المسامير التشابكية (Locking Screws) العرضية في أعلى وأسفل المسمار لضمان التثبيت المطلق.
جدول (2): الفوائد والمضاعفات المحتملة للتسمير النخاعي
الشفافية والمصداقية الطبية هي أساس عمل الأستاذ الدكتور محمد هطيف. لذلك، من المهم أن يكون المريض على دراية كاملة بفوائد الإجراء وأيضاً المخاطر المحتملة (التي تعتبر نادرة جداً مع جراح متمرس).
| الجانب | التفاصيل والشرح |
|---|---|
| الفوائد والمميزات الكبرى | - العودة السريعة للحركة: يمكن للمريض غالباً البدء في المشي (بتحميل وزن جزئي) في اليوم التالي للعملية. - معدلات شفاء عالية: تصل نسبة التئام العظم إلى أكثر من 95%. - حماية الأنسجة: عدم فتح منطقة الكسر يحمي الجلد والأوعية الدموية ويقلل النزيف. - شكل تجميلي أفضل: ندبات صغيرة جداً مقارنة بالشرائح الطويلة. |
| المضاعفات المحتملة (نادرة جدًا) | - ألم في الركبة (Anterior Knee Pain): قد يشعر بعض المرضى بألم خفيف أسفل الركبة مكان إدخال المسمار، ويزول مع الوقت والعلاج الطبيعي. - العدوى أو الالتهاب: نسبة حدوثها أقل من 1-2%، ويتم الوقاية منها بالتعقيم الصارم والمضادات الحيوية. - تأخر الالتئام: يحدث غالباً لدى المدخنين بشراهة أو مرضى السكري غير المنتظم. - متلازمة الحيز (Compartment Syndrome): تورم شديد يضغط على الأعصاب، وهي حالة نادرة تتطلب تدخلاً سريعاً. |

الدليل الشامل للتأهيل والعلاج الطبيعي بعد العملية
الجراحة الناجحة هي نصف الطريق فقط؛ النصف الآخر يعتمد كلياً على الالتزام ببرنامج التأهيل والعلاج الطبيعي. يضع البروفيسور هطيف خطة تعافي مخصصة لكل مريض لضمان استعادة الوظيفة الحركية بالكامل.

المرحلة الأولى: الأيام الأولى بعد الجراحة (المستشفى والمنزل)
- تحريك المفاصل مبكراً: يتم تشجيع المريض على تحريك مفصل الكاحل والركبة في اليوم الأول لمنع التيبس وتنشيط الدورة الدموية للوقاية من الجلطات (DVT).
- تحميل الوزن: بناءً على استقرار الكسر، قد يسمح الدكتور هطيف بـ "التحميل الجزئي للوزن" (Partial Weight-Bearing) باستخدام العكازات. المسمار النخاعي قوي بما يكفي لدعم العظم أثناء المشي.
المرحلة الثانية: الأسابيع (2 إلى 6)
- العناية بالجرح: يتم إزالة الغرز الجراحية (إذا لم تكن تجميلية تذوب تلقائياً) بعد 12-14 يوماً.
- تقوية العضلات: التركيز على تمارين تقوية عضلات الفخذ (Quadriceps) وعضلات السمانة بطرق آمنة.
- زيادة تحميل الوزن: يتم التدرج في زيادة الوزن الملقى على الساق المصابة حتى يصل المريض إلى التخلي عن العكازات بالتدريج.
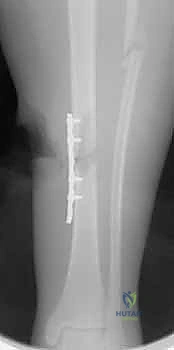
المرحلة الثالثة: الأشهر (2 إلى 6) - العودة للحياة الطبيعية
- الالتئام العظمي (Bone Union): يكتمل الالتئام العظمي عادة بين الشهر الثالث والسادس. يتم تأكيد ذلك من خلال صور الأشعة السينية الدورية في عيادة البروفيسور.
- الأنشطة الرياضية: يمكن للمريض العودة لممارسة السباحة، ركوب الدراجة، والركض الخفيف، ثم العودة للرياضات التنافسية بعد التأكد من الالتئام التام وصلابة العظم.

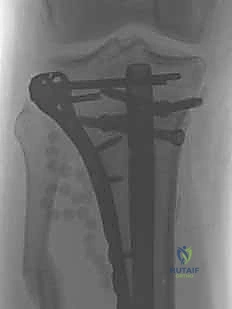

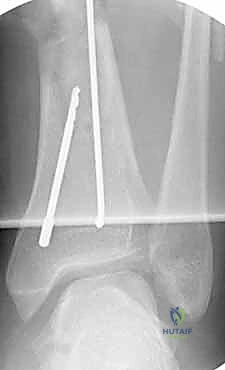
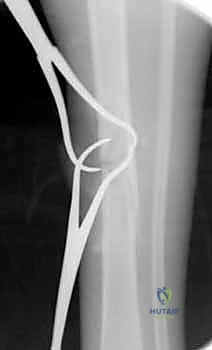
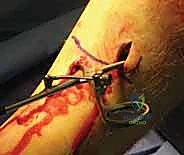
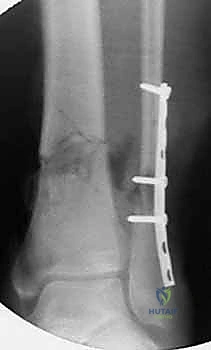
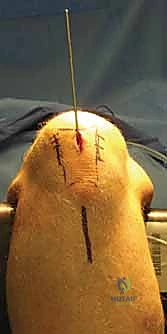
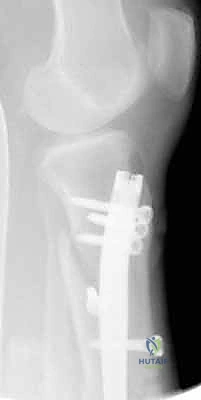
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك


