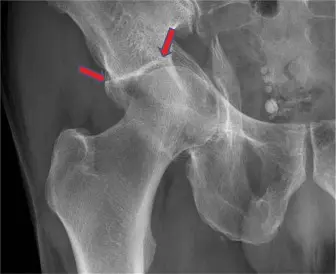
كسور الحُق (مفصل الورك): دليل شامل للمرضى من الأسباب للتشخيص والعلاج والتعافي على يد الأستاذ الدكتور محمد هطيف

الخلاصة الطبية
كسور الحُق هي كسور معقدة تصيب تجويف مفصل الورك، وتحدث غالباً بسبب حوادث عالية الطاقة. يهدف علاجها إلى استعادة الشكل الطبيعي للمفصل وتجنب المضاعفات، وقد يشمل الجراحة أو العلاج التحفظي، يتبعها برنامج تأهيل مكثف لاستعادة الوظيفة.
الخلاصة الطبية السريعة: كسور الحُق هي كسور معقدة تصيب تجويف مفصل الورك، وتحدث غالباً بسبب حوادث عالية الطاقة. يهدف علاجها إلى استعادة الشكل الطبيعي للمفصل وتجنب المضاعفات، وقد يشمل الجراحة أو العلاج التحفظي، يتبعها برنامج تأهيل مكثف لاستعادة الوظيفة.
مقدمة عن كسور الحوض المفصلية (الحُق)
تُعد كسور الحُق، أو كسور تجويف مفصل الورك، من الإصابات العظمية المعقدة والخطيرة التي تتطلب رعاية طبية متخصصة ودقيقة. يحدث هذا النوع من الكسور غالبًا نتيجة لحوادث عالية الطاقة، مثل حوادث السيارات، السقوط من ارتفاعات كبيرة، أو حوادث العمل الصناعية. ونظرًا لموقعها الحساس في مفصل الورك، فإن هذه الكسور لا تؤثر فقط على القدرة على الحركة، بل يمكن أن تكون مصحوبة بإصابات أخرى مهددة للحياة في مناطق مختلفة من الجسم، مما يستدعي اهتمامًا فائقًا بالإنعاش الأولي للمريض وإدارة الإصابة بشكل شامل.
إن الهدف الأساسي من علاج كسور الحُق هو استعادة التناسق التشريحي الدقيق لمفصل الورك. هذا التناسق ضروري لضمان حركة سلسة وغير مؤلمة، وتقليل خطر حدوث مضاعفات طويلة الأمد مثل خشونة المفصل ما بعد الصدمة (التهاب المفاصل التنكسي)، أو تموت رأس الفخذ نتيجة نقص التروية الدموية، أو الألم المزمن الذي قد يؤثر سلبًا على جودة حياة المريض.
تُظهر الدراسات الوبائية أن كسور الحُق تحدث بنمط ثنائي، حيث تصيب الشباب الذين يتعرضون لصدمات عالية الطاقة، وتصيب أيضًا كبار السن الذين يعانون من هشاشة العظام نتيجة لسقوط بسيط نسبيًا. على الرغم من اختلاف جودة العظام بين الفئتين، إلا أن مبادئ العلاج تظل واحدة: استعادة الشكل التشريحي للمفصل وتثبيت الكسر بشكل مستقر. ومع ذلك، قد يتم تعديل الاستراتيجيات الجراحية لتناسب احتياجات المرضى كبار السن. يُقدر معدل حدوث هذه الكسور بحوالي 3-6 حالات لكل 100,000 نسمة، مع غلبة الذكور في الفئات العمرية الأصغر.
يُشدد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري الرائد في صنعاء، على أهمية التشخيص المبكر والتصنيف الدقيق لهذه الكسور، خاصة باستخدام نظام Judet و Letournel، والذي يُعد حجر الزاوية في توجيه التخطيط الجراحي والتنبؤ بالنتائج. من الشائع أن تكون هذه الكسور مصحوبة بإصابات أخرى مثل إصابات الرأس، الصدر، البطن، كسور الحوض الأخرى، أو كسور الأطراف، مما يستلزم تقييمًا شاملاً للمريض المصاب بصدمة. بفضل خبرته الواسعة وفهمه العميق لهذه الحالات المعقدة، يُقدم الأستاذ الدكتور محمد هطيف رعاية متكاملة تبدأ من التقييم الأولي وصولًا إلى برامج التأهيل المتقدمة، لضمان أفضل النتائج الممكنة لمرضاه في اليمن.

فهم تشريح الحوض والمفصل الوركي (الحُق)
يُعد الفهم العميق للتشريح المعقد للحُق ووظيفته الميكانيكية الحيوية أمرًا أساسيًا للعلاج الفعال لكسوره. الحُق هو تجويف نصف كروي يقع على الجانب الوحشي لعظم الحوض اللامسمى (العظم الوركي)، ويتكون من ثلاثة عظام رئيسية تندمج معًا أثناء نمو الهيكل العظمي: عظم الحرقفة (علويًا)، وعظم الإسك (خلفيًا سفليًا)، وعظم العانة (أماميًا سفليًا).
الهياكل التشريحية الرئيسية للحُق
-
أعمدة الحُق (مفهوم جوديه وليتورنيل Judet and Letournel):
- العمود الأمامي: يمتد من الشوكة الحرقفية الأمامية العلوية (ASIS) عبر الخط العاني الحرقفي، ويعبر الجزء الأمامي من الحُق إلى الفرع العلوي لعظم العانة. ويشمل الشوكة الحرقفية الأمامية العلوية، والشوكة الحرقفية الأمامية السفلية (AIIS)، والنصف الأمامي من سقف الحُق.
- العمود الخلفي: يمتد من الحدبة الإسكية عبر الشوكة الإسكية والجزء الخلفي من الحُق إلى الجناح الخلفي لعظم الحرقفة. ويشمل النصف الخلفي من سقف الحُق.
- الأهمية الميكانيكية الحيوية: تعمل الأعمدة الأمامية والخلفية كدعامات رئيسية تحمل الأحمال، حيث تنقل القوى المحورية من رأس الفخذ إلى الهيكل العظمي المحوري. يؤدي أي خلل في هذه الأعمدة إلى إضعاف كبير في استقرار الورك وتناسق المفصل.
-
جدران الحُق:
- الجدار الأمامي: الجزء الأمامي العلوي من الحُق، ويقع وحشيًا بالنسبة للبروز العاني الحرقفي.
- الجدار الخلفي: الجزء الخلفي العلوي، وهو حيوي لاستقرار الورك، خاصة أثناء الثني والدوران الداخلي. وسلامته أمر بالغ الأهمية.
- السطح الرباعي: الجدار الإنسي للحُق، وهو رقيق وغالبًا ما يتفتت في أنماط الكسور المعقدة. يشكل الحدود الوحشية للحوض الحقيقي ويحده الخط العاني الحرقفي (أماميًا) والخط الإسكي الحرقفي (خلفيًا).
- الحفرة الحُقية: الجزء المركزي غير المفصلي من الحُق، ويشغله الرباط المدور ووسادة دهنية.
- الشق الحُقي: عيب سفلي في حافة الحُق، يربطه الرباط الحُقي المستعرض.
-
الهياكل العصبية الوعائية:
- العصب الوركي: يخرج من الحوض عبر الثقبة الوركية الكبرى، مباشرة خلف العمود الخلفي. وهو عرضة للإصابة بشكل كبير أثناء العمليات الجراحية الخلفية ومع خلع/كسور خلفية.
- الحزمة الوعائية العصبية الفخذية: تقع أماميًا، إنسيًا للبروز العاني الحرقفي. تحتوي على الشريان الفخذي والوريد والعصب، وتكون معرضة للخطر أثناء العمليات الجراحية الأمامية.
- الشريان والعصب الألوي العلوي: يظهران فوق العضلة الكمثرية، ويغذيان العضلتين الألوية الوسطى والصغرى. وهما عرضة للإصابة أثناء العمليات الجراحية الموسعة مثل iliofemoral و Kocher-Langenbeck، خاصة بالقرب من الشق الوركي الأكبر.
- العصب والأوعية السدادية: تسافر على طول الجانب الداخلي لحلقة الحوض، عميقًا تحت الصفيحة الرباعية.
- الشريان التاجي المميت (Corona Mortis) (الشريان السدادي الشاذ): هو تباين تشريحي، اتصال وعائي بين الشريان السدادي والشريان الحرقفي الخارجي/الشريان الشرسوفي السفلي، وغالبًا ما يعبر الفرع العلوي لعظم العانة. يمكن أن يؤدي تمزقه إلى نزيف كبير أثناء العمليات الجراحية Stoppa أو ilioinguinal.
- ارتباطات الأنسجة الرخوة: عضلات الألوية (الكبرى، الوسطى، الصغرى)، والعضلة الحرقفية القطنية، والعضلة المستقيمة الفخذية، والعضلات المقربة، ومحفظة الورك، جميعها حيوية للاستقرار ويمكن أن تتأثر بإزاحة الكسر.
الميكانيكا الحيوية لمفصل الورك
مفصل الورك هو مفصل كروي حُقي زلالي، مصمم لنقل الأحمال الكبيرة والحركة الواسعة. يتصل الحُق، بسطحه المفصلي الغضروفي (السطح الهلالي)، مع رأس الفخذ. تعتمد ميكانيكا مفصل الورك الطبيعية على:
1.
الرد المتمركز:
رأس فخذ كروي تمامًا يتصل بشكل متمركز داخل الحُق.
2.
سطح مفصلي أملس:
غضروف زجاجي سليم لحركة منخفضة الاحتكاك.
3.
شفا حُقية سليمة:
تعزز الاستقرار وتعمق التجويف.
4.
بنية عظمية مستقرة:
أعمدة وجدران أمامية وخلفية سليمة لمقاومة الأحمال الفسيولوجية.
تؤدي الكسور التي تعطل هذه العناصر إلى توزيع غير طبيعي للضغط، وعدم تناسق المفصل، وفي النهاية، تسارع في التدهور.

أسباب وعوامل خطر كسور الحُق
تُعد كسور الحُق إصابات خطيرة تحدث نتيجة لقوى ميكانيكية شديدة تؤثر على منطقة الحوض. فهم الأسباب وعوامل الخطر أمر بالغ الأهمية للوقاية والتشخيص المبكر.
الأسباب الرئيسية لكسور الحُق
-
حوادث السيارات:
هي السبب الأكثر شيوعًا لكسور الحُق، خاصة الاصطدامات عالية السرعة. يمكن أن ينتج الكسر عن:
- اندفاع ركبة السائق أو الراكب الأمامي بقوة نحو لوحة القيادة، مما يدفع رأس الفخذ بقوة داخل الحُق أو يخلعه.
- اصطدام جانبي قوي يؤدي إلى ضغط مباشر على جانب الحوض.
- السقوط من ارتفاعات عالية: مثل السقوط من السلالم، من على السطح، أو من مواقع البناء. تزداد شدة الإصابة كلما زاد الارتفاع.
- حوادث العمل الصناعية: خاصة تلك التي تنطوي على آلات ثقيلة، أو انهيار هياكل، أو التعرض لقوى سحق.
- حوادث الدراجات النارية: غالبًا ما تكون مصحوبة بإصابات متعددة بسبب طبيعة الصدمة المباشرة والعالية الطاقة.
- السقوط البسيط لدى كبار السن: في هذه الفئة العمرية، يمكن أن يؤدي السقوط من الوقوف أو من ارتفاع منخفض إلى كسر في الحُق بسبب هشاشة العظام وضعف جودة العظام.
عوامل الخطر التي تزيد من احتمالية حدوث كسور الحُق
-
العمر:
- الشباب (أقل من 40 عامًا): يكونون أكثر عرضة لحوادث عالية الطاقة.
- كبار السن (أكثر من 60 عامًا): يكونون أكثر عرضة للإصابات حتى من الصدمات المنخفضة الطاقة بسبب هشاشة العظام.
- هشاشة العظام: تُضعف العظام وتجعلها أكثر عرضة للكسر حتى من الصدمات البسيطة.
- الجنس: الذكور في الفئات العمرية الأصغر أكثر عرضة للإصابة بسبب طبيعة الأنشطة التي يمارسونها.
- المهن الخطرة: مثل عمال البناء، وعمال المصانع، وسائقو الشاحنات، الذين يتعرضون لمخاطر حوادث عالية الطاقة.
- الأمراض المزمنة: بعض الأمراض التي تؤثر على قوة العظام أو تزيد من خطر السقوط (مثل الأمراض العصبية).
- الأدوية: بعض الأدوية التي تؤثر على كثافة العظام أو تسبب الدوخة وتزيد من خطر السقوط.
- نقص التغذية: نقص الكالسيوم وفيتامين د يمكن أن يساهم في ضعف العظام.
من المهم جدًا للمرضى وأسرهم فهم هذه الأسباب وعوامل الخطر. في حالة التعرض لأي من هذه الظروف، يجب طلب العناية الطبية الفورية لتقييم الإصابة بشكل دقيق، حيث أن التشخيص والعلاج المبكرين، خاصة تحت إشراف خبير مثل الأستاذ الدكتور محمد هطيف في صنعاء، يُحددان بشكل كبير مدى نجاح التعافي والعودة إلى الحياة الطبيعية.

أعراض كسور الحُق ومتى يجب طلب المساعدة الطبية
تتسبب كسور الحُق في مجموعة من الأعراض التي غالبًا ما تكون شديدة وواضحة نظرًا لخطورة الإصابة. من الضروري التعرف على هذه الأعراض لطلب المساعدة الطبية العاجلة.
الأعراض الشائعة لكسور الحُق
-
الألم الشديد:
- يُعد الألم العرض الأبرز والأكثر إزعاجًا. يكون الألم حادًا ومفاجئًا في منطقة الورك والفخذ والأربية (منطقة العانة).
- يزداد الألم بشكل كبير مع أي محاولة لتحريك الساق أو الورك، أو عند محاولة الوقوف أو المشي.
-
عدم القدرة على تحمل الوزن:
- يجد معظم المرضى صعوبة بالغة أو استحالة في الوقوف على الساق المصابة أو تحمل أي وزن عليها.
- قد يشعر المريض بعدم استقرار في الورك.
-
التورم والكدمات:
- يظهر تورم ملحوظ في منطقة الورك والفخذ والأربية نتيجة للنزيف الداخلي.
- قد تظهر كدمات على الجلد في هذه المناطق، والتي قد تنتشر إلى أسفل الفخذ أو حتى إلى المنطقة التناسلية مع مرور الوقت.
-
التشوه الواضح في الساق أو الورك:
- في بعض الحالات، خاصة مع خلع الورك المصاحب للكسر، قد تظهر الساق المصابة في وضع غير طبيعي (مثل الدوران للداخل أو الخارج، أو القصر).
- قد يكون هناك تغير في محيط الورك.
-
تشنج العضلات:
- قد تتشنج العضلات المحيطة بالورك في محاولة لحماية المنطقة المصابة، مما يزيد من الألم ويحد من الحركة.
-
ألم عند لمس المنطقة المصابة:
- تكون منطقة الورك والحوض حساسة جدًا للمس.
-
أعراض تلف الأعصاب (في بعض الحالات):
- إذا تأثر العصب الوركي (الأكثر شيوعًا)، قد يشعر المريض بخدر أو ضعف في القدم أو الساق، وقد يلاحظ "سقوط القدم" (عدم القدرة على رفع مقدمة القدم).
- إذا تأثر العصب الفخذي، قد يكون هناك ضعف في عضلات الفخذ الأمامية أو خدر في الجزء الأمامي من الفخذ.
-
أعراض الإصابات المصاحبة:
- نظرًا لأن كسور الحُق غالبًا ما تنتج عن صدمات عالية الطاقة، فقد تكون مصحوبة بإصابات أخرى في الرأس، الصدر، البطن، أو العمود الفقري، وقد تظهر أعراض هذه الإصابات أيضًا.
متى يجب طلب المساعدة الطبية؟
يجب طلب المساعدة الطبية الفورية في أي من الحالات التالية:
- بعد أي حادث أو سقوط شديد يؤدي إلى ألم في منطقة الورك أو الحوض.
- عند وجود ألم شديد يمنعك من تحريك ساقك أو تحمل الوزن عليها.
- إذا لاحظت أي تشوه واضح في الساق أو الورك.
- إذا شعرت بخدر أو ضعف في أي جزء من الساق أو القدم بعد الإصابة.
- في حالة وجود أي علامات تدل على إصابة داخلية مثل النزيف الشديد، أو آلام في البطن، أو صعوبة في التنفس.
تُعد كسور الحُق حالة طارئة. إن الحصول على تقييم طبي سريع ودقيق من قبل جراح عظام متخصص، مثل الأستاذ الدكتور محمد هطيف في صنعاء، أمر بالغ الأهمية لتشخيص الإصابة بشكل صحيح وبدء العلاج المناسب في أقرب وقت ممكن. هذا لا يقلل فقط من الألم والمعاناة، بل يزيد أيضًا من فرص التعافي الكامل ويقلل من خطر حدوث مضاعفات خطيرة على المدى الطويل.
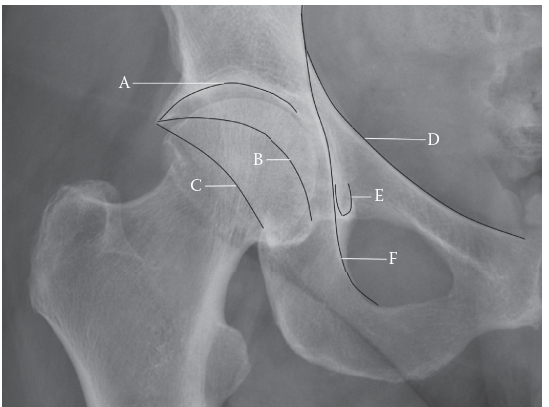
تشخيص كسور الحُق: من الفحص إلى التصوير المتقدم
يُعد التشخيص الدقيق لكسور الحُق حجر الزاوية في تحديد خطة العلاج المناسبة. يتضمن التشخيص سلسلة من الخطوات تبدأ بالفحص السريري وتنتهي بتقنيات التصوير المتقدمة.
1. التقييم الأولي والفحص السريري
عند وصول المريض إلى المستشفى، يتم إجراء تقييم أولي شامل وفقًا لبروتوكولات دعم الحياة المتقدمة للإصابات (ATLS)، خاصة إذا كان المريض مصابًا بصدمة متعددة. يركز هذا التقييم على:
- الاستقرار الديناميكي الدموي: التأكد من أن المريض مستقر حيويًا، حيث أن كسور الحُق يمكن أن تكون مصحوبة بنزيف كبير.
- الفحص العصبي الوعائي: تقييم حالة الأعصاب (خاصة العصب الوركي والفخذي) والأوعية الدموية (نبض الشرايين الفخذية) في الساق المصابة. أي ضعف أو خدر أو عدم وجود نبض يتطلب اهتمامًا فوريًا.
- البحث عن إصابات مصاحبة: فحص شامل للبحث عن إصابات أخرى في الرأس، الصدر، البطن، العمود الفقري، أو الأطراف الأخرى، والتي غالبًا ما تصاحب كسور الحُق عالية الطاقة.
- تقييم الألم والتورم والتشوه: ملاحظة أي علامات خارجية للكسر، ومحاولة تقييم مدى الألم وحركة الورك (بشكل لطيف جدًا لتجنب تفاقم الإصابة).
2. الفحوصات الإشعاعية الأساسية (الأشعة السينية)
تُعد الأشعة السينية هي الخطوة الأولى في التصوير، وتوفر رؤية عامة للكسر. تشمل الصور القياسية:
- صورة الحوض الأمامية الخلفية (AP Pelvis): تُظهر نظرة عامة على حلقة الحوض ومفصل الورك.
-
صور جوديه (Judet Views):
وهما صورتان مائلتان ضروريتان لتصنيف الكسر:
- الصورة المائلة الحرقفية (Iliac Oblique View): تُظهر العمود الخلفي والجدار الأمامي للحُق بشكل أفضل.
- الصورة المائلة السدادية (Obturator Oblique View): تُظهر العمود الأمامي والجدار الخلفي للحُق بشكل أفضل.
- الهدف: تساعد هذه الصور في تصنيف الكسر وفقًا لنظام Judet و Letournel، وهو النظام العالمي لوصف هذه الإصابات.
3. التصوير المقطعي المحوسب (CT Scan) ثلاثي الأبعاد
يُعد التصوير المقطعي المحوسب (CT) ضروريًا وحيويًا للتشخيص النهائي والتخطيط الجراحي. يُقدم صورًا تفصيلية لا يمكن رؤيتها بالأشعة السينية وحدها:
- شرائح رفيعة وإعادة بناء ثنائية وثلاثية الأبعاد: توفر رؤية مفصلة لخطوط الكسر، مدى التفتت، أي تفاوت في السطح المفصلي، وجود شظايا داخل المفصل، ومدى تأثر السطح الرباعي، وسلامة رأس الفخذ.
- الأهمية: لا يُقدر بثمن في فهم مورفولوجيا الكسر واختيار النهج الجراحي الأنسب.
- انتباه خاص: يُقيم التصوير المقطعي المحوسب أي انحشار لرأس الفخذ، وسلامة محفظة الورك، وحجم وموقع الشظايا داخل المفصل.
4. التصوير بالرنين المغناطيسي (MRI)
نادرًا ما يُستخدم التصوير بالرنين المغناطيسي في المرحلة الحادة إلا إذا كان هناك اشتباه في:
- إصابة كبيرة في الشفا الحُقية (Labrum).
- إصابة غضروفية غير واضحة في التصوير المقطعي.
- وجود أنسجة رخوة متداخلة تمنع الرد.
5. تصوير الأوعية الدموية المقطعي (CT Angiography)
قد يُنظر فيه إذا كان هناك اشتباه في إصابة وعائية كبيرة، خاصة في حالات الإزاحة الشديدة للكسر.
يُشير الأستاذ الدكتور محمد هطيف إلى أن دقة التشخيص، وخاصة باستخدام التصوير المقطعي ثلاثي الأبعاد، هي مفتاح النجاح في علاج كسور الحُق. فبفضل هذه التقنيات، يمكنه تحديد أدق تفاصيل الكسر، والتخطيط للتدخل الجراحي بأقصى قدر من الدقة، مما يضمن أفضل فرصة لاستعادة وظيفة الورك وتقليل المضاعفات لمرضاه في صنعاء.
خيارات علاج كسور الحُق: الجراحي وغير الجراحي
إن قرار إدارة كسور الحُق جراحيًا أو غير جراحي هو قرار معقد، يعتمد على عدة عوامل تشمل حالة المريض، خصائص الكسر، والموارد المتاحة. الهدف الأساسي من الجراحة هو استعادة الشكل التشريحي للمفصل وتثبيت الكسر بشكل مستقر للسماح بالحركة المبكرة، وبالتالي منع المضاعفات طويلة الأمد.
دواعي التدخل الجراحي (العملية الجراحية)
تُعد الجراحة هي الخيار المفضل في معظم حالات كسور الحُق، خاصة عندما تكون هناك حاجة لاستعادة دقة السطح المفصلي.
- الإزاحة (Displacement): وجود إزاحة داخل المفصل تزيد عن 2 ملم (يُجادل البعض بـ 1 ملم في المرضى الأصغر سنًا في منطقة تحمل الوزن).
- عدم الاستقرار (Instability): عدم استقرار مفصل الورك، والذي غالبًا ما ينتج عن كسور كبيرة في الجدار الخلفي أو كسور العمودين.
- عدم التناسق (Incongruity): فقدان التمركز الطبيعي لرأس الفخذ داخل الحُق.
- خلع الورك المصاحب: خلع لا يمكن رده، أو رد يصبح غير مستقر، أو خلع مصاحب لشظايا داخل المفصل.
- الشظايا داخل المفصل: وجود قطع عظمية حرة داخل المفصل قد تسبب تلفًا للغضروف أو تعيق الرد.
- انحشار رأس الفخذ / إصابة الغضروف: صدمة مباشرة لرأس الفخذ أو تلف كبير في الغضروف يظهر في التصوير المقطعي.
-
أنماط كسور محددة:
- كسور الجدار الخلفي: إذا كانت تشمل أكثر من 40-50% من السطح المفصلي، أو إذا أدت إلى عدم استقرار الورك.
- الكسور المستعرضة (Transverse fractures): إذا كانت مزاحة أو غير مستقرة.
- الكسور من النوع T (T-type fractures): إذا كانت مزاحة.
- كسور العمود الأمامي/الجدار الأمامي: إذا كانت مزاحة وتؤثر على قبة تحمل الوزن.
- كسور العمودين (Both column fractures): تُعتبر دائمًا جراحية بسبب عدم الاستقرار المتأصل وفقدان الدعم المفصلي.
موانع التدخل الجراحي (العملية الجراحية)
موانع مطلقة:
- مريض غير مستقر طبيًا: نزيف غير متحكم فيه، إنتان شديد، عدوى نشطة، أو أي حالات أخرى مهددة للحياة تمنع إجراء الجراحة.
- أمراض مصاحبة شديدة: سمنة مفرطة، أمراض قلبية، رئوية، أو كلوية شديدة تشكل خطرًا تخديريًا لا يمكن تحمله.
- موانع مطلقة للتخدير: نادرة، ولكنها قد تحدث.
موانع نسبية:
- الكسور غير المزاحة أو المزاحة بشكل طفيف (< 2 ملم): إذا تم الحفاظ على الرد المتمركز واستقرار الورك.
- مريض غير قادر على المشي: وجود عجز عصبي سابق أو أمراض مصاحبة شديدة تمنع المريض من المشي، مما يجعل فوائد الجراحة هامشية.
- السن المتقدم مع هشاشة العظام: على الرغم من أنه ليس مانعًا مطلقًا، إلا أن جودة العظام الضعيفة جدًا قد تعيق التثبيت، وقد يُنظر في استبدال مفصل الورك الكلي (THA) الأولي أو الإدارة غير الجراحية في حالات مختارة.
- التأخر في الجراحة (>3 أسابيع): على الرغم من أنه ليس مانعًا مطلقًا، إلا أن تكون الكالس (النسيج العظمي الجديد) المبكر والاندماج المبكر يجعلان الرد أكثر صعوبة ويزيدان من خطر الإصابة الثانوية. كل أسبوع من التأخير يقلل من احتمالية تحقيق الرد التشريحي.
- إصابة شديدة في الأنسجة الرخوة المحلية: كسور مفتوحة مع تلوث كبير، أو إصابات سحق واسعة تزيد من خطر العدوى ومضاعفات الجروح.
مقارنة بين الإدارة الجراحية وغير الجراحية
| المؤشر | الإدارة الجراحية
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك