دليل الرعاية بعد عملية كسر الحق والمضاعفات المحتملة
الخلاصة الطبية
تبدأ الرعاية بعد عملية كسر الحق فور انتهاء الجراحة، وتهدف إلى استعادة حركة مفصل الورك ومنع المضاعفات. يشمل العلاج استخدام المضادات الحيوية، مسيلات الدم، العلاج الطبيعي المبكر، وتقييد تحميل الوزن على الساق المصابة لمدة تتراوح بين 8 إلى 12 أسبوعاً لضمان التئام العظام بشكل سليم.
الخلاصة الطبية السريعة: تبدأ الرعاية بعد عملية كسر الحق فور انتهاء الجراحة، وتهدف إلى استعادة حركة مفصل الورك ومنع المضاعفات. يشمل العلاج استخدام المضادات الحيوية، مسيلات الدم، العلاج الطبيعي المبكر، وتقييد تحميل الوزن على الساق المصابة لمدة تتراوح بين 8 إلى 12 أسبوعاً لضمان التئام العظام بشكل سليم.
مقدمة حول الرعاية بعد عملية كسر الحق
إن الإدارة الناجحة لكسور تجويف الحق (Acetabular Fractures) لا تنتهي بمجرد الخروج من غرفة العمليات. في الواقع، يعتبر تحقيق الرد التشريحي الدقيق وتثبيت الكسر بالشرائح والمسامير مجرد الخطوة الأولى في رحلة العلاج. تُعد الرعاية الدقيقة والمكثفة في مرحلة ما بعد الجراحة أمراً بالغ الأهمية لتحسين النتائج الوظيفية للمريض، واستعادة القدرة على الحركة، والحد من المخاطر العالية للمضاعفات التي قد تصاحب هذه الإصابات المعقدة.
يجب أن يتم تصميم بروتوكول الرعاية بعد عملية كسر الحق بشكل مخصص لكل مريض، بناءً على نمط الكسر، ونوع النهج الجراحي المستخدم، وجودة كثافة العظام، ووجود أي إصابات أخرى مصاحبة (كما هو الحال في حوادث السير الكبرى). في هذا الدليل الشامل، سنأخذك خطوة بخطوة لفهم كل ما يتعلق بمرحلة التعافي، بدءاً من الأيام الأولى في المستشفى وحتى العودة إلى حياتك الطبيعية.
لمحة عن تشريح مفصل الورك وتجويف الحق
لفهم أهمية الرعاية بعد عملية كسر الحق، يجب أن نفهم طبيعة المنطقة المصابة. يتكون مفصل الورك من بنية تشبه "الكرة والتجويف". تمثل رأس عظمة الفخذ (الكرة)، بينما يمثل "الحق" (Acetabulum) التجويف الموجود في عظام الحوض والذي يستقر فيه رأس الفخذ.
هذا المفصل مبطن بغضروف أملس يسمح بالحركة الانسيابية ويتحمل أوزاناً هائلة أثناء المشي والركض. عندما يتعرض هذا التجويف للكسر، يتضرر سطح المفصل، مما يجعل الهدف الجراحي الأساسي هو إعادة بناء هذا التجويف بدقة متناهية لمنع الاحتكاك وتآكل الغضروف مستقبلاً.
أسباب كسور الحق ودواعي التدخل الجراحي
غالباً ما تحدث كسور الحق نتيجة التعرض لصدمات عالية الطاقة. من أهم الأسباب:
* حوادث السيارات والدرجات النارية.
* السقوط من ارتفاعات عالية.
* الإصابات الرياضية العنيفة.
* السقوط البسيط لدى كبار السن الذين يعانون من هشاشة العظام.
يكون التدخل الجراحي ضرورياً عندما يكون الكسر غير مستقر، أو عندما يكون هناك تحرك في شظايا العظام داخل المفصل، مما يهدد بتدمير الغضروف المفصلي إذا تُرك دون علاج.
بروتوكولات العلاج والرعاية في الأيام الأولى
تبدأ الرعاية بعد عملية كسر الحق فور انتقال المريض إلى غرفة الإفاقة ثم إلى جناح التنويم. تمتد المرحلة الفورية من يوم إجراء العملية وحتى اليوم الثالث، وتتركز الأهداف الأساسية هنا على استقرار الحالة الفسيولوجية للمريض ومنع المضاعفات المبكرة.
العناية بالجرح الجراحي والنزيف
يتم استخدام أنابيب الشفط المغلقة (الدرنقة الجراحية) بشكل روتيني بعد الجراحة. الهدف من هذه الأنابيب هو سحب الدم والسوائل المتجمعة ومنع تكون تجمعات دموية عميقة في الحوض. هذه التجمعات الدموية، إن تركت، قد تشكل بيئة خصبة للعدوى البكتيرية أو قد تضغط على العصب الوركي. عادةً ما يقوم الطبيب بإزالة هذه الأنابيب عندما يقل حجم السوائل المسحوبة عن 30 إلى 50 ملليلتراً خلال 24 ساعة.
الوقاية بالمضادات الحيوية
يتم إعطاء المريض مضادات حيوية عن طريق الوريد (غالباً من الجيل الأول من السيفالوسبورينات، أو الفانكومايسين للمرضى الذين يعانون من حساسية البنسلين) وتستمر لمدة 24 ساعة فقط بعد الجراحة. أثبتت الدراسات الطبية أن الاستمرار في إعطاء المضادات الحيوية الوقائية لأكثر من 24 ساعة لا يقلل من معدلات العدوى، بل قد يؤدي إلى ظهور بكتيريا مقاومة للمضادات الحيوية.
الحركة المبكرة والعلاج الطبيعي
يتم البدء في التحريك السلبي لمفصل الورك في اليوم الثاني أو الثالث بعد الجراحة. قد يستخدم الفريق الطبي أجهزة الحركة السلبية المستمرة (CPM) لمنع التصاقات داخل المفصل وتعزيز تغذية الغضروف.
من المهم جداً معرفة أن الحركة السلبية المبكرة (بدون تحميل وزن) ضرورية جداً لصحة الغضروف. إن عملية التحريك الدوري لسطح المفصل تساعد في انتشار السائل الزليلي (الذي يحمل العناصر الغذائية) إلى الغضروف المفصلي الذي لا يحتوي على أوعية دموية، وهو أمر حيوي للغاية بعد الصدمة الميكانيكية للكسر والجراحة.
العلاج الطبيعي والتأهيل الحركي
تفرض الميكانيكا الحيوية لمفصل الورك نهجاً حذراً ومحافظاً للغاية فيما يخص تحميل الوزن بعد الجراحة. يتعرض مفصل الورك لقوى تصل إلى ثلاثة أو أربعة أضعاف وزن الجسم أثناء المشي الطبيعي، وذلك بسبب ميكانيكية العضلات المبعدة للفخذ.
تقييد تحميل الوزن
يُمنع المريض تماماً من المشي الطبيعي على الساق المصابة. بدلاً من ذلك، يُسمح للمريض بما يُعرف بـ "تحميل الوزن بلمس أصابع القدم" (Touch-Down Weight-Bearing) باستخدام العكازات أو المشاية الطبية. يعني هذا أن المريض يمكنه فقط إسناد وزن الساق على الأرض لحفظ التوازن، دون نقل وزن الجسم الفعلي إلى الساق المصابة.
مدة تقييد الحركة
يتم الحفاظ على هذا التقييد الصارم لتحميل الوزن لفترات تختلف حسب شدة الكسر:
* 8 أسابيع: للمرضى الذين يعانون من أنماط كسور بسيطة (مثل كسور الجدار الخلفي المعزولة أو كسور العمود الأمامي).
* 12 أسبوعاً: لمعظم الكسور المعقدة، أو الكسور متعددة الشظايا، أو كسور كلا العمودين (الأمامي والخلفي).
تأهيل العضلات المبعدة
يعد تأهيل مجموعة العضلات المبعدة (عضلة الألوية المتوسطة والصغرى) أمراً في غاية الأهمية. تتطلب بعض الشقوق الجراحية إبعاد أو فصل جزئي لهذه العضلات للوصول إلى الكسر، مما يؤدي إلى ضعفها بعد الجراحة. إذا لم يتم تأهيل هذه العضلات بشكل مكثف من خلال العلاج الطبيعي، فقد يعاني المريض من عرج دائم أثناء المشي.
النهج الجراحي والتقييم الإشعاعي
يؤثر اختيار الشق الجراحي (النهج) بشكل مباشر على استراتيجية رد الكسر ونوع المضاعفات المحتملة بعد الجراحة. يعتمد جراحو العظام على مسارات محددة للوصول إلى التشريح المعقد داخل الحوض.
إدارة كسور العمود الأمامي
الكسور التي تشمل العمود الأمامي والسطح الرباعي للحوض تتطلب غالباً تدخلاً من الأمام. يُستخدم النهج الحرقفي الإربي (Ilioinguinal approach) للوصول المباشر وتثبيت العظام، مما يمنع خلع رأس عظمة الفخذ للداخل.

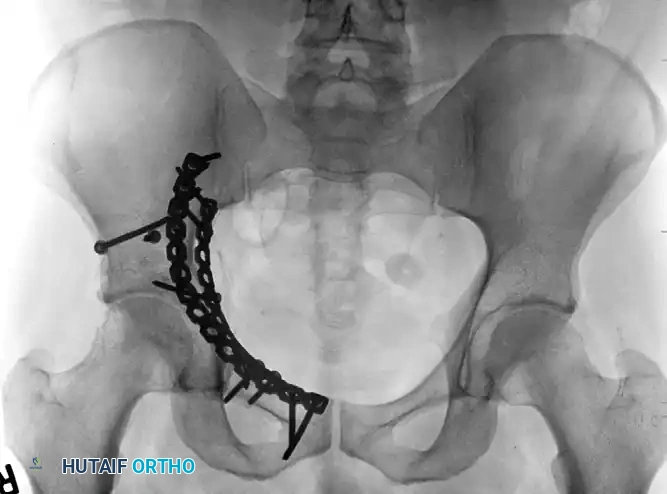
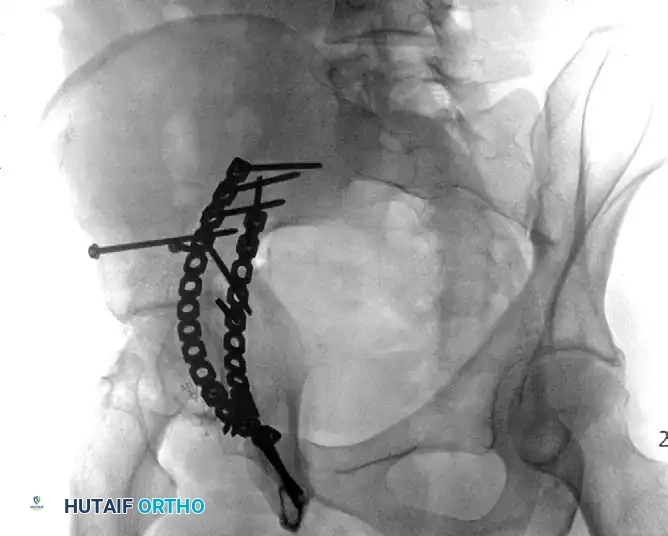
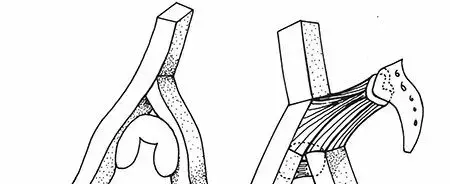
كسور كلا العمودين والرد غير المباشر
تمثل كسور كلا العمودين انفصالاً كاملاً للسطح المفصلي عن الهيكل العظمي المحوري. هذه الإصابات المعقدة تتطلب غالباً شقوقاً جراحية واسعة. ومع ذلك، عند استخدام النهج الأمامي، يتم استخدام تقنيات "الرد غير المباشر" لاستعادة قبة الحق، مع وضع التثبيت على الأسطح الداخلية للحوض لدعم العظام.
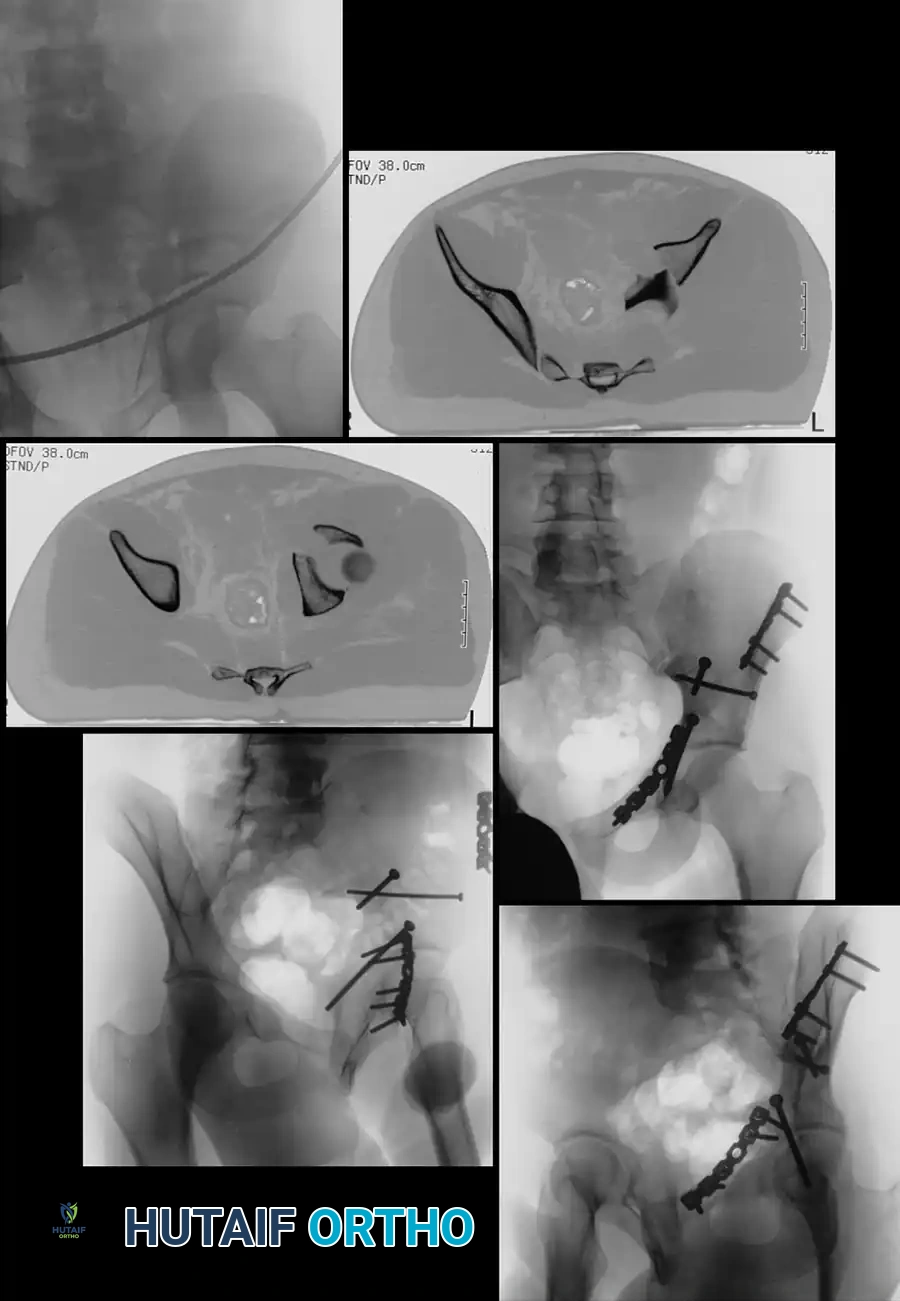
التشخيص والمتابعة الدورية بالأشعة
تاريخياً، كان يتم تقييم جودة العملية باستخدام صور الأشعة السينية العادية. ومع ذلك، تفتقر الأشعة السينية إلى الدقة اللازمة لاكتشاف الفجوات الصغيرة جداً داخل المفصل والتي قد تسبب مشاكل كبيرة مستقبلاً.
الدور الحاسم للأشعة المقطعية
أثبتت الدراسات الطبية أن الأشعة السينية قد تكون خادعة. في إحدى الدراسات، ظهرت 97% من كسور الجدار الخلفي وكأنها مثبتة بشكل مثالي على الأشعة السينية، ولكن عند فحص نفس المرضى بالأشعة المقطعية (CT)، تبين أن 16% منهم لديهم فجوات أو عدم تطابق داخل المفصل يبلغ 2 ملم أو أكثر.
لذلك، تعتبر الأشعة المقطعية بعد الجراحة هي "المعيار الذهبي" لتقييم نجاح العملية والتأكد من عدم وجود أي شظايا عظمية أو مسامير بارزة داخل المفصل قد تدمر الغضروف.
المضاعفات المحتملة بعد عملية كسر الحق
تعتبر جراحة كسور الحق من الجراحات الكبرى والمعقدة، وعلى الرغم من التقدم الطبي الكبير، إلا أن هناك مضاعفات محتملة يجب على المريض والطبيب الانتباه لها وإدارتها بشكل استباقي.
النخر اللاوعائي لرأس عظمة الفخذ
النخر اللاوعائي (Osteonecrosis) هو مضاعفة خطيرة تحدث عندما ينقطع الدم عن رأس عظمة الفخذ أو شظايا الكسر، مما يؤدي إلى موت العظام وانهيار المفصل. غالباً ما تظهر هذه المشكلة في الأشعة خلال أول عامين بعد الإصابة، وقد تتطلب في النهاية إجراء عملية تغيير مفصل الورك.
تحدث هذه المشكلة في حوالي 5.6% من المرضى. ويزداد الخطر بشكل كبير (يصل إلى 9%) إذا كان المريض قد تعرض لخلع في مفصل الورك وقت الحادث. كما يمكن أن يحدث النخر بسبب التسلخ الجراحي الزائد للأنسجة المحيطة بالمفصل أثناء العملية.
عدوى الجروح الجراحية
تحدث التهابات الجروح العميقة في 1% إلى 5% من المرضى. العدوى العميقة خطيرة جداً لأنها يمكن أن تدمر غضروف المفصل بسرعة.
تزداد مخاطر العدوى في الحالات التالية:
* وجود قسطرة بولية (خاصة مع الشقوق الجراحية الأمامية).
* السمنة المفرطة: المرضى الذين يزيد مؤشر كتلة الجسم (BMI) لديهم عن 40 معرضون لخطر العدوى بخمسة أضعاف مقارنة بغيرهم.
* وجود إصابات سحق للأنسجة الرخوة (Morel-Lavallée lesions) وقت الحادث.
إصابة العصب الوركي
يمر العصب الوركي (أطول وأسمك عصب في الجسم) بالقرب الشديد من الجزء الخلفي لتجويف الحق. يمكن أن يصاب هذا العصب إما وقت الحادث الأصلي (يحدث في 10% إلى 15% من الحالات) أو أثناء الجراحة بسبب الشد بالمبعدات الجراحية (يحدث في 2% إلى 6% من الحالات).
تظهر إصابة العصب على شكل خدر في الساق أو ما يُعرف بـ "سقوط القدم" (عدم القدرة على رفع مشط القدم لأعلى). والخبر الجيد هو أن حوالي 65% من المرضى يستعيدون وظيفة العصب تدريجياً، وقد يستمر التحسن العصبي لمدة تصل إلى 3 سنوات بعد الإصابة.
التعظم غير المتجانس
التعظم غير المتجانس (Heterotopic Ossification) هو حالة غريبة يقوم فيها الجسم بتكوين عظام جديدة صلبة داخل العضلات والأنسجة الرخوة المحيطة بمفصل الورك نتيجة للصدمة الجراحية. هذا يسبب تيبساً شديداً في المفصل.
يحدث هذا غالباً بعد الشقوق الجراحية الواسعة. للوقاية منه، يصف الأطباء أحد الحلين:
1. الأدوية المضادة للالتهابات: مثل الإندوميثاسين (Indomethacin) لمدة 4 إلى 6 أسابيع.
2. العلاج الإشعاعي: جرعة واحدة منخفضة من الإشعاع الموجه للمفصل خلال 72 ساعة بعد الجراحة، وهي فعالة جداً في منع تكون هذه العظام.
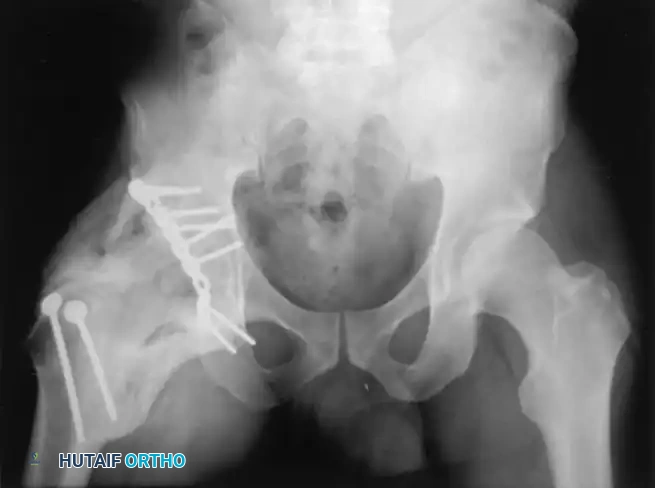
الجلطات الدموية الوريدية
تعتبر إصابات الحوض من أكبر المحفزات لتخثر الدم. الجلطات الدموية في أوردة الساق (DVT) أو الجلطات الرئوية (PE) هي مضاعفات قد تهدد الحياة.
لتجنب ذلك، يخضع المريض لبروتوكول صارم من مسيلات الدم (مثل الهيبارين أو الإينوكسابارين) وأجهزة الضغط الهوائي للساقين. يستمر العلاج بمسيلات الدم لمدة تتراوح بين 6 إلى 12 أسبوعاً بعد الجراحة. في بعض الحالات عالية الخطورة، قد يقوم الطبيب بتركيب "فلتر وريدي" (IVC Filter) لمنع انتقال الجلطات إلى الرئتين.
خشونة المفاصل بعد الإصابة
التهاب المفاصل العظمي أو الخشونة (Posttraumatic Arthritis) هو المضاعفة الأكثر شيوعاً على المدى الطويل. يعتمد حدوثه بشكل مباشر على مدى دقة إعادة بناء المفصل أثناء الجراحة وقوة الصدمة الأصلية.
حتى مع إجراء جراحة "مثالية" وإعادة العظام إلى مكانها بدقة 100%، فإن الصدمة الميكانيكية التي حدثت وقت الحادث تؤدي إلى موت بعض خلايا الغضروف بشكل لا رجعة فيه. تشير الدراسات إلى أن نسبة حدوث الخشونة تبلغ حوالي 13% إذا كانت الجراحة ممتازة، وتقفز إلى 43% إذا لم يتم إرجاع العظام بشكل دقيق. يجب أن يدرك المريض أن الجراحة تقلل من خطر الخشونة بشكل كبير، لكنها لا تلغيه تماماً.
التعافي ونسب النجاح على المدى الطويل
الهدف النهائي من جراحة كسر الحق هو الحفاظ على مفصل الورك الطبيعي للمريض وتجنب الحاجة إلى عملية استبدال مفصل الورك الكلي (THA).
تعتبر كسور الحق إصابات عالية الطاقة، وغالباً ما تكون مصحوبة بإصابات أخرى. معدلات الوفيات الإجمالية منخفضة جداً (تتراوح بين 0% إلى 2.5%)، ولكنها ترتفع لدى كبار السن (فوق 60 عاماً) لتصل إلى حوالي 5.7% بسبب انخفاض القدرة الفسيولوجية على تحمل الصدمات.
بفضل التقدم الكبير في التقنيات الجراحية، والتصوير المقطعي، وأدوات التثبيت الحديثة، انخفضت معدلات الحاجة إلى تغيير المفصل ومعدلات الخشونة بشكل ملحوظ في السنوات الأخيرة، مما يمنح المرضى أملاً كبيراً في العودة إلى حياة نشطة وطبيعية.
الأسئلة الشائعة حول مرحلة ما بعد عملية كسر الحق
متى يمكنني المشي بشكل طبيعي بعد عملية كسر الحق
لا يُسمح بتحميل الوزن الكامل على الساق المصابة إلا بعد مرور 8 إلى 12 أسبوعاً من الجراحة، بناءً على تعليمات طبيبك ومدى التئام العظام الظاهر في الأشعة السينية. خلال هذه الفترة ستستخدم العكازات.
لماذا يتم إجراء أشعة مقطعية بعد الجراحة مباشرة
تُجرى الأشعة المقطعية (CT Scan) لأنها أكثر دقة من الأشعة السينية العادية في كشف أي فجوات مجهرية بين العظام أو التأكد من عدم وجود مسامير بارزة داخل المفصل قد تؤذي الغضروف.
ما هو سبب الشعور بتنميل في القدم أو عدم القدرة على رفعها
قد يكون هذا ناتجاً عن إصابة "العصب الوركي"، إما بسبب الحادث نفسه أو نتيجة الشد أثناء الجراحة. تُعرف هذه الحالة بسقوط القدم، وفي معظم الحالات (حوالي 65%) تتحسن تدريجياً مع الوقت والعلاج الطبيعي.
ما أهمية تناول أدوية مسيلة للدم بعد الجراحة
إصابات الحوض والجراحة تزيد بشكل كبير من خطر تكون جلطات دموية في الساقين والتي قد تنتقل للرئتين. مسيلات الدم تحمي حياتك وتمنع هذه الجلطات، ويجب الاستمرار عليها للمدة التي يحددها الطبيب (غالباً 6-12 أسبوعاً).
هل سأحتاج إلى عملية تغيير مفصل الورك في المستقبل
ليس بالضرورة. الهدف من جراحة كسر الحق هو إنقاذ مفصلك الطبيعي. ومع ذلك، إذا تعرض الغضروف لضرر شديد وقت الحادث، فقد تتطور خشونة في المفصل بعد سنوات، وحينها قد تحتاج إلى تغيير المفصل.
ما هي فائدة الأنبوب البلاستيكي الموصول بالجرح بعد العملية
هذا الأنبوب يُسمى "الدرنقة"، ووظيفته سحب الدم الزائد والسوائل من مكان الجراحة لمنع تجمعها داخل الحوض، مما يقلل من الألم ويمنع حدوث التهابات بكتيرية. يتم إزالته عادة بعد يومين إلى ثلاثة أيام.
كيف يمكنني الوقاية من تيبس مفصل الورك
الوقاية تتم من خلال الالتزام بجلسات العلاج الطبيعي المبكرة، والتحريك السلبي للمفصل كما يعلمك أخصائي العلاج الطبيعي، بالإضافة إلى تناول الأدوية التي يصفها الطبيب (مثل الإندوميثاسين) لمنع تكون عظام داخل العضلات.
متى يجب علي الاتصال بالطبيب فوراً بعد الخروج من المستشفى
يجب مراجعة الطوارئ أو طبيبك فوراً إذا عانيت من: ألم شديد ومفاجئ في الصدر، ضيق في التنفس، تورم شديد ومؤلم في الساق (علامات جلطة)، أو احمرار وحرارة وخروج صديد من الجرح (علامات عدوى).
هل يمكنني النوم على الجانب المصاب
في الأسابيع الأولى، يُفضل النوم على الظهر أو على الجانب السليم مع وضع وسادة بين الفخذين لمنع الساق المصابة من الالتفاف للداخل، مما قد يضع ضغطاً على منطقة الجراحة. استشر طبيبك قبل تغيير وضعيات النوم.
ما هو دور العلاج الطبيعي في رحلة التعافي
العلاج الطبيعي هو النصف الآخر من العلاج. الجراح يقوم بتثبيت العظام، لكن العلاج الطبيعي هو ما يعيد لك القدرة على الحركة، ويقوي العضلات المحيطة بالمفصل (خاصة العضلات المبعدة)، ويمنع العرج الدائم.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك