إتقان علاج كسور الجدار الخلفي للحُق: دليلك الشامل لتعافي مفصل الورك
الخلاصة الطبية
كسر الجدار الخلفي للحُق هو إصابة خطيرة لمفصل الورك تتطلب غالبًا التدخل الجراحي لاستعادة استقرار المفصل ووظيفته. يعتمد العلاج على إعادة التوافق المفصلي الدقيق وتثبيت الكسر لمنع المضاعفات المستقبلية، ويتميز الأستاذ الدكتور محمد هطيف بخبرة واسعة في هذا المجال.
الخلاصة الطبية السريعة: كسر الجدار الخلفي للحُق (Posterior Wall Acetabular Fracture) هو إصابة عظمية ومفصلية معقدة للغاية وخطيرة تصيب مفصل الورك. تتطلب هذه الإصابة غالبًا تدخلاً جراحياً دقيقاً وعاجلاً لاستعادة استقرار المفصل، منع الخلع المتكرر، والحفاظ على وظيفة الورك لتجنب الإعاقة الحركية. يعتمد نجاح العلاج بشكل جذري على إعادة التوافق المفصلي الدقيق وتثبيت الكسر بأحدث التقنيات لمنع المضاعفات المستقبلية مثل الخشونة المبكرة. في هذا المجال الدقيق، يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل خبير وجراح عظام ومفاصل في صنعاء واليمن، بخبرة تفوق العشرين عاماً في التعامل مع أعقد إصابات الحوض والورك.

مقدمة شاملة: الفهم العميق لكسور الجدار الخلفي للحُق
مرحباً بكم، أيها المرضى الكرام وعائلاتهم الباحثين عن الأمل والشفاء. اليوم نغوص في أعماق موضوع طبي بالغ الأهمية والتعقيد يتعلق بإصابات الورك والحوض: كسور الجدار الخلفي للحُق. إن هذا النوع من الكسور يتجاوز كونه مجرد كسر عظمي تقليدي يمكن تجبيره؛ بل هو إصابة هيكلية معقدة تضرب في صميم أحد أهم المفاصل الحاملة للوزن في جسم الإنسان، ألا وهو مفصل الورك. هذا المفصل هو حجر الأساس الذي يسمح لنا بالوقوف، المشي، الجري، وممارسة حياتنا اليومية باستقلالية تامة.
تحدث كسور الجدار الخلفي للحُق (والذي يمثل جزءاً لا يتجزأ من عظم الحوض) في الغالب الأعم كنتيجة مباشرة لحوادث ذات طاقة حركية عالية جداً. من أبرز هذه الحوادث: حوادث السيارات المروعة (خاصة ما يُعرف بإصابة لوحة القيادة أو Dashboard injury)، السقوط من ارتفاعات شاهقة، أو الإصابات الرياضية العنيفة. تكمن الخطورة الحقيقية لهذه الكسور في قدرتها المدمرة على سلب مفصل الورك استقراره الميكانيكي، مما يجعله عرضة للخلع المتكرر وفقدان القدرة على تحمل وزن الجسم. وفي حال تم إهمال العلاج أو إجراؤه بأيدي غير خبيرة، فإن المريض يواجه شبح المضاعفات طويلة الأمد، وعلى رأسها التهاب المفاصل التنكسي (الخشونة) ما بعد الصدمة، والآلام المزمنة المبرحة التي قد تنتهي بالحاجة إلى زراعة مفصل ورك صناعي في سن مبكرة.
لقد تم إعداد هذا الدليل الطبي الشامل والموسع ليكون منارة تضيء طريقكم، ويزودكم بالمعلومات الطبية الوافية، الدقيقة، والمبسطة حول هذا النوع المعقد من الكسور. سنأخذكم في رحلة علمية تبدأ من فهم التشريح الدقيق لمفصل الورك، مروراً بالآليات المسببة للإصابة وأعراضها السريرية، وصولاً إلى أحدث بروتوكولات التشخيص وأدق التقنيات الجراحية المتبعة عالمياً. نؤكد لكم أن الهدف الأسمى والمحوري من أي تدخل علاجي هو استعادة التشريح الطبيعي للمفصل، إعادة استقراره الميكانيكي، وتمكين المريض من استعادة نمط حياته الطبيعي بأقل قدر ممكن من الألم والقيود الحركية.
في هذا السياق، يُعد الأستاذ الدكتور محمد هطيف (أستاذ جراحة العظام والمفاصل بجامعة صنعاء)، بخبرته الواسعة والعميقة التي تمتد لعقود في جراحات الحوض والورك المعقدة، المرجع الطبي الأول والأوثق في صنعاء والمنطقة بأسرها لعلاج هذه الإصابات. يلتزم الأستاذ الدكتور هطيف بأعلى معايير الرعاية الطبية العالمية، ويتبنى فلسفة "الصدق والأمانة الطبية" كمنهج حياة، مستخدماً أحدث التقنيات الجراحية (بما في ذلك الجراحات الميكروسكوبية، والمناظير بدقة 4K، وتقنيات استبدال المفاصل المتقدمة) لضمان تحقيق أفضل النتائج الوظيفية لمرضاه.
التشريح المعقد والدقيق لمفصل الورك والحُق
لكي ندرك حجم المشكلة في كسر الجدار الخلفي للحُق، من الضروري والمحتم أن نلقي نظرة تشريحية مفصلة على مفصل الورك. يُصنف مفصل الورك ميكانيكياً كمفصل "كرة ومقبس" (Ball and Socket Joint). تخيلوا أن رأس عظم الفخذ الكروي الشكل (الكرة) يستقر ويتناسب بدقة متناهية داخل تجويف عميق ومقعر في عظم الحوض يُعرف باسم الحُق (المقبس). هذا التصميم الرباني الفريد يمنح الورك نطاقاً حركياً واسعاً جداً في جميع الاتجاهات، مع الحفاظ على قوة تحمل هائلة لوزن الجسم والضغوط الحركية.
المكونات العظمية الرئيسية للحُق (Acetabulum)
الحُق ليس مجرد تجويف بسيط، بل هو هيكل ثلاثي الأبعاد معقد يتكون من التحام ثلاثة عظام حوضية رئيسية (الحرقفة، الإسك، والعانة). ويتألف تشريحياً من عدة دعامات وأجزاء حيوية:
- الأعمدة الأمامية والخلفية (Anterior & Posterior Columns): تشكل هذه الأعمدة الدعامات الهيكلية الأساسية التي يحمل عليها الحُق. في حالة "كسور الجدار الخلفي النقي"، يظل العمود الخلفي سليماً وقائماً، وهذا عامل تمييزي حاسم يساعد الجراح في التشخيص واختيار النهج الجراحي.
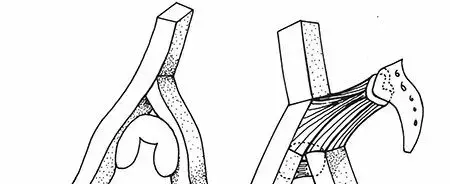
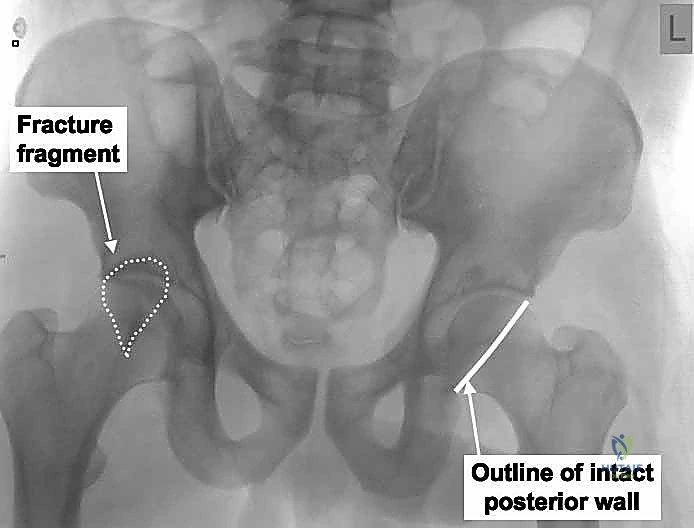
- الجدران الأمامية والخلفية (Anterior & Posterior Walls): هذه الجدران تمثل الحواف العظمية التي تحيط بالتجويف وتمنع رأس الفخذ من الانزلاق أو الخلع. تركيزنا في هذا الدليل ينصب على الجدار الخلفي، وهو الحافة الخلفية للتجويف، والذي يعتبر السد المنيع ضد خلع الورك للخلف (وهو النوع الأكثر شيوعاً للخلع).
- السقف التشريحي والقبة الحاملة للوزن (Weight-bearing Dome): هي المنطقة العلوية من الحُق، وهي الجزء الأكثر أهمية لتحمل وزن الجسم. أي خلل في هذه المنطقة يؤدي حتماً إلى تآكل غضروفي سريع.
- القطاعات الخاصة: مثل القطاع الخلفي العلوي الذي يربط السقف بالجدار الخلفي. إصابة هذا الجزء تعني أن استقرار السقف نفسه قد تأثر، مما يرفع من درجة تعقيد الجراحة.
الأنسجة الرخوة: الغضروف، الشفا الحُقية، والأربطة
العظام وحدها لا تكفي لتكوين مفصل سلس. يُغطى السطح الداخلي للحُق ورأس عظم الفخذ بطبقة ناعمة، زلقة، ومرنة من الغضروف المفصلي (Articular Cartilage). هذا الغضروف يمتص الصدمات ويسمح بحركة انزلاقية خالية من الاحتكاك والألم.
بالإضافة إلى الغضروف، يُحاط المفصل بشبكة من الأنسجة الرخوة الداعمة:
* الشفا الحُقية (Acetabular Labrum): هي حلقة من نسيج غضروفي ليفي قوي تُحيط بحافة الحُق بالكامل. وظيفتها تعميق التجويف، زيادة مساحة التلامس، وتكوين ضغط سلبي (ختم) يعزز من استقرار المفصل. في كسور الجدار الخلفي، غالباً ما تتعرض هذه الشفا للتمزق أو الانفصال، ويجب على الجراح الماهر (مثل د. هطيف) إصلاحها أثناء العملية.
* المحفظة المفصلية (Joint Capsule): غلاف نسيجي سميك ومحكم يحيط بالمفصل بالكامل ويحتفظ بالسائل الزلالي داخله.
* الأربطة (Ligaments): تراكيب ليفية شديدة القوة تربط العظام ببعضها. من أهمها الرباط الحرقفي الفخذي (في الأمام) والرباط الإسكي الفخذي (في الخلف).
التروية الدموية وشبكة الأعصاب الحيوية
يتمتع الحُق والمنطقة المحيطة به بشبكة غنية ومعقدة من الأوعية الدموية. فهم هذه الشبكة أمر حيوي للجراح لتجنب النزيف المفرط، ولضمان بقاء التروية الدموية للشظايا العظمية لضمان التئامها.
أما الخطر الأكبر الذي يواجه الجراح والمريض معاً في هذه المنطقة فهو الشبكة العصبية، وعلى رأسها:
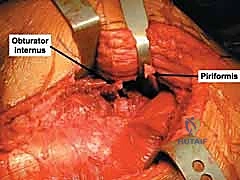
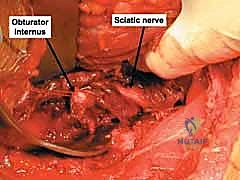
* العصب الوركي (Sciatic Nerve): هو أطول وأسمك عصب في جسم الإنسان. يمر هذا العصب مباشرة خلف مفصل الورك، على مسافة قريبة جداً من الجدار الخلفي للحُق. في حالات خلع الورك الخلفي المصاحب للكسر، أو حتى أثناء التدخل الجراحي، يكون هذا العصب عرضة للشد، الضغط، أو القطع. إصابة العصب الوركي قد تؤدي إلى ضعف أو شلل في حركة القدم (سقوط القدم) وفقدان الإحساس. يولي الأستاذ الدكتور محمد هطيف اهتماماً بالغاً وحذراً شديداً لعزل وحماية هذا العصب طوال فترة العملية الجراحية.
* الأوعية الدموية الألوية العلوية والسفلية (Superior & Inferior Gluteal Vessels): قد تتعرض للتمزق إذا امتد الكسر إلى الشق الوركي الأكبر.
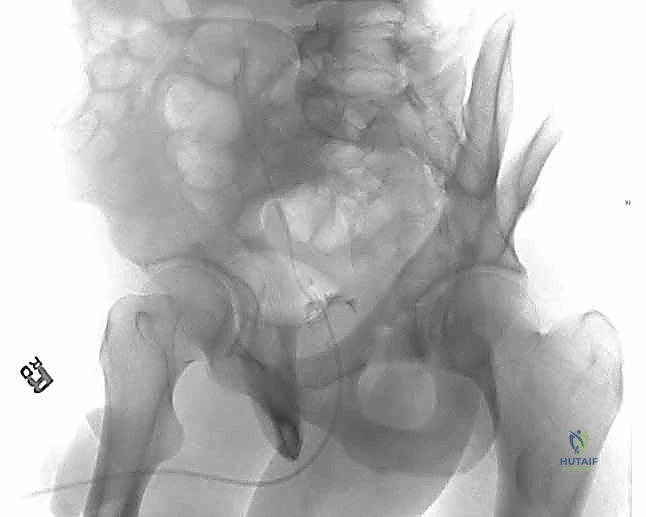
آليات وأسباب حدوث كسور الجدار الخلفي للحُق
كما أسلفنا، مفصل الورك مفصل قوي جداً ومحمي بطبقات كثيفة من العضلات. لذلك، فإن كسر الجدار الخلفي لا يحدث بسهولة، بل يتطلب قوة ميكانيكية هائلة.
1. حوادث السيارات (إصابة لوحة القيادة - Dashboard Injury)
هذا هو السيناريو الكلاسيكي والأكثر شيوعاً على الإطلاق. يحدث عندما يكون الشخص جالساً في السيارة (الورك مثني بزاوية 90 درجة تقريباً). عند الاصطدام الأمامي، تندفع ركبة الراكب أو السائق بقوة هائلة لتصطدم بلوحة القيادة (الطبلون). تنتقل هذه القوة الجبارة من الركبة، عبر عظم الفخذ، لتضرب رأس الفخذ مباشرة في الجدار الخلفي للحُق، مما يؤدي إلى تحطيمه واندفاع رأس الفخذ للخلف (خلع خلفي).
2. السقوط من ارتفاعات عالية
سقوط العمال من السقالات، أو حوادث السقوط من الشرفات. إذا سقط الشخص وهبط على ركبته أو قدمه بينما يكون الورك في وضعية انثناء، فإن القوة تنتقل بنفس الآلية السابقة لتكسر الحُق.
3. الحوادث الرياضية العنيفة
خاصة في الرياضات التي تتضمن احتكاكاً جسدياً عنيفاً أو سرعات عالية، مثل ركوب الخيل، سباقات الدراجات النارية، أو رياضات التزلج.
4. هشاشة العظام (في كبار السن)
في حالات نادرة، ومع تقدم العمر وضعف بنية العظام (هشاشة العظام)، قد تؤدي حوادث السقوط البسيطة على الجانب إلى كسر في الحُق، وإن كانت غالباً ما تسبب كسوراً في عنق الفخذ وليس الحُق نفسه.
الأعراض السريرية: كيف تكتشف الإصابة؟
إن مريض كسر الجدار الخلفي للحُق يكون عادة في حالة صدمة نتيجة الحادث، ولكن الأعراض الموضعية للورك تكون واضحة وصارخة:
- ألم حاد ومبرح: ألم شديد جداً في منطقة الورك، الحوض، أو الفخذ، يزداد بشكل لا يُطاق مع أي محاولة لتحريك الساق.
- عدم القدرة المطلقة على تحمل الوزن: لا يستطيع المريض الوقوف أو تحميل أي وزن على الساق المصابة.
- تشوه في وضعية الساق (علامة الخلع): إذا كان الكسر مصحوباً بخلع خلفي لمفصل الورك (وهو الشائع)، فإن الساق المصابة تبدو أقصر من الساق السليمة، وتكون ملتفة إلى الداخل (Internal Rotation) ومثنية قليلاً.
- خدر وتنميل (علامات عصبية): إذا تعرض العصب الوركي للضغط أو الإصابة بسبب الشظايا العظمية أو الخلع، سيشعر المريض بخدر، تنميل، أو ضعف في حركة القدم وأصابع القدم (عدم القدرة على رفع مشط القدم للأعلى).
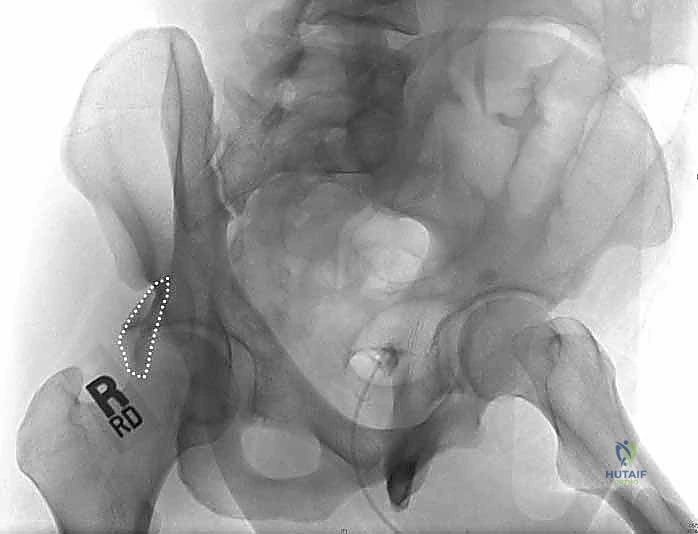
رحلة التشخيص الدقيق: من الطوارئ إلى غرفة التخطيط
التشخيص السريع والدقيق هو حجر الزاوية في إنقاذ مفصل الورك. في قسم الطوارئ، وبعد استقرار حالة المريض العامة (مجرى التنفس، الدورة الدموية)، يبدأ التقييم العظمي.
1. الفحص السريري الشامل
يقوم الطبيب بفحص وضعية الطرف، تقييم النبض والأوعية الدموية للتأكد من وصول الدم للقدم، والأهم من ذلك: التقييم العصبي الدقيق لفحص وظيفة العصب الوركي.
2. التصوير بالأشعة السينية (X-rays)
هي الخطوة الأولى. يتم أخذ صورة أمامية خلفية (AP) للحوض. ولكن في كسور الحُق، هذه الصورة لا تكفي. يتم طلب صور بوضعيات خاصة تُعرف بـ مناظر جوديت (Judet Views):
* المنظر المائل السدادي (Obturator Oblique): يوضح العمود الأمامي والجدار الخلفي.
* المنظر المائل الحرقفي (Iliac Oblique): يوضح العمود الخلفي والجدار الأمامي.
3. التصوير المقطعي المحوسب (CT Scan) - المعيار الذهبي
لا يمكن لأي جراح متمرس مثل الأستاذ الدكتور محمد هطيف أن يقرر خطة العلاج دون إجراء أشعة مقطعية دقيقة.
* تُظهر الأشعة المقطعية حجم، عدد، وموقع الشظايا العظمية بدقة متناهية.
* تحدد ما إذا كان هناك شظايا عظمية صغيرة محشورة داخل المفصل (Loose bodies) تمنع عودة رأس الفخذ لمكانه الطبيعي.
* إعادة البناء ثلاثية الأبعاد (3D Reconstruction): تتيح للجراح رؤية الحوض كنموذج ثلاثي الأبعاد، مما يساعد في التخطيط الجراحي التخيلي قبل الدخول لغرفة العمليات، وتحديد أحجام الشرائح والمسامير المطلوبة.
4. التصوير بالرنين المغناطيسي (MRI)
يُستخدم في حالات محددة لتقييم الأنسجة الرخوة، مثل تمزقات الشفا الحُقية، أو لتقييم التروية الدموية لرأس الفخذ لاحقاً للتأكد من عدم حدوث نخر لاوعائي (AVN).
خيارات العلاج: متى نلجأ للجراحة ومتى نتجنبها؟
يعتمد قرار العلاج على عامل واحد رئيسي: استقرار مفصل الورك.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي
| وجه المقارنة | العلاج التحفظي (بدون جراحة) | العلاج الجراحي (الرد المفتوح والتثبيت الداخلي) |
|---|---|---|
| دواعي الاستخدام | كسور صغيرة جداً في الجدار الخلفي (أقل من 20% من حجم الجدار)، المفصل مستقر تماماً ولا يوجد خلع، لا توجد شظايا داخل المفصل، المريض لا يتحمل التخدير لأسباب صحية قاهرة. | خلع في مفصل الورك، كسر يمثل أكثر من 20-25% من الجدار الخلفي، عدم استقرار المفصل، وجود شظايا داخل المفصل، إصابة العصب الوركي. |
| طريقة العلاج | راحة تامة في السرير، سحب هيكلي (Traction) لفترة، استخدام العكازات مع عدم تحميل الوزن لأسابيع طويلة، علاج طبيعي مكثف لاحقاً. | فتح جراحي، إزالة الشظايا من داخل المفصل، إعادة بناء الجدار الخلفي بدقة، تثبيته بشرائح معدنية ومسامير، إصلاح الشفا الحُقية. |
| المزايا | تجنب مخاطر الجراحة (التخدير، النزيف، العدوى الجراحية). | استعادة التشريح الطبيعي للمفصل، استقرار فوري للمفصل، السماح بحركة مبكرة وتأهيل أسرع، تقليل خطر الخشونة المستقبلية بشكل كبير. |
| العيوب والمخاطر | خطر كبير لحدوث خشونة مبكرة إذا لم يلتئم الكسر في مكانه الدقيق، احتمالية الخلع المتكرر، طول فترة البقاء في الفراش ومخاطرها (جلطات، تقرحات). | مخاطر الجراحة العامة، خطر إصابة العصب الوركي أثناء الجراحة، خطر العدوى، تكلفة أعلى. |
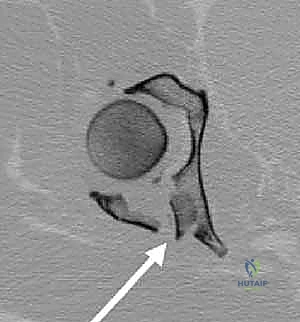
التفاصيل الدقيقة للتدخل الجراحي: الرد المفتوح والتثبيت الداخلي (ORIF)
عندما يكون القرار هو الجراحة، فإن المريض في اليمن وصنعاء يجد الملاذ الآمن بين يدي الأستاذ الدكتور محمد هطيف. إن جراحات الحوض تُعد من أعقد الجراحات في طب العظام، وتتطلب مهارة استثنائية، فهماً عميقاً للتشريح ثلاثي الأبعاد، واستخداماً لأحدث التقنيات.
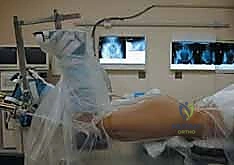
1. التحضير والتخدير
تُجرى العملية تحت التخدير العام أو النصفي. يتم وضع المريض على طاولة العمليات في وضعية الاستلقاء الجانبي أو على البطن، حسب النهج الجراحي المختار. يتم استخدام جهاز الأشعة السينية القوسي (C-arm) داخل غرفة العمليات لتوجيه الجراح خطوة بخطوة.
2. النهج الجراحي (Surgical Approach)
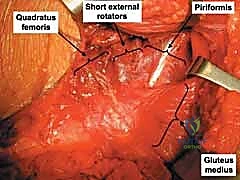
النهج الأكثر استخداماً لكسور الجدار الخلفي هو نهج كوخر-لانغنبك (Kocher-Langenbeck Approach). يقوم الدكتور هطيف بعمل شق جراحي دقيق في منطقة الأرداف للوصول إلى الجزء الخلفي من مفصل الورك. يتم فصل العضلات بلطف شديد، مع التركيز الأقصى على تحديد العصب الوركي وعزله وحمايته طوال فترة العملية لتجنب أي تلف.
3. تنظيف المفصل (Joint Debridement)
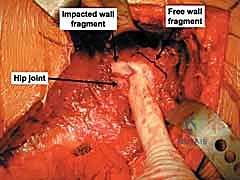
بمجرد الوصول إلى المفصل، إذا كان هناك خلع، يتم رد رأس الفخذ بلطف. الخطوة الحاسمة هنا هي فحص داخل المفصل بدقة متناهية لإزالة أي شظايا عظمية أو غضروفية صغيرة قد تكون محشورة بالداخل. بقاء أي شظية سيؤدي إلى تدمير الغضروف بشكل سريع ومؤلم.
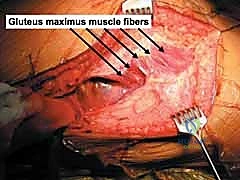
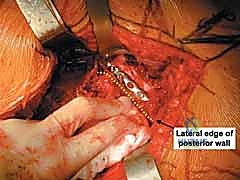
4. الرد التشريحي (Anatomical Reduction)
هنا تتجلى مهارة وخبرة الدكتور محمد هطيف. يقوم بجمع شظايا الجدار الخلفي المكسورة وإعادتها إلى مكانها التشريحي الأصلي بدقة المليمتر. يجب أن يكون السطح المفصلي أملساً تماماً لتجنب الاحتكاك. يتم استخدام أدوات خاصة، مثل الملاقط العظمية، للإمساك بالشظايا وتثبيتها مؤقتاً بأسلاك معدنية دقيقة (K-wires).
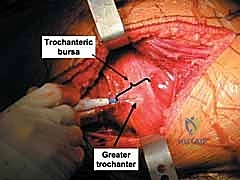
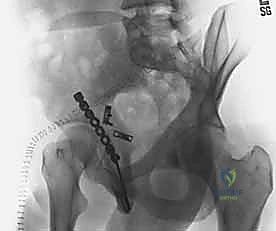
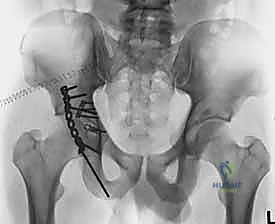
5. التثبيت الداخلي (Internal Fixation)
بعد التأكد من الرد المثالي باستخدام الأشعة داخل العمليات، يتم تثبيت الكسر بشكل نهائي.
* يتم استخدام مسامير معدنية (Screws) لتثبيت الشظايا الكبيرة.
* يتم وضع شرائح معدنية داعمة (Reconstruction Plates) على طول الجدار الخلفي والعمود الخلفي لتوفير دعم ميكانيكي قوي يمنع انزلاق الشظايا ويتحمل الضغط. يتم تشكيل هذه الشرائح يدوياً أثناء العملية لتطابق الانحناءات الطبيعية لحوض المريض.
* في بعض الحالات، تُستخدم تقنية "الشرائح الزنبركية" (Spring plates) لتثبيت الشظايا الصغيرة جداً التي لا يمكن وضع مسامير فيها.
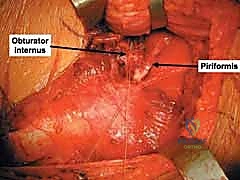
6. إصلاح الأنسجة الرخوة والإغلاق
إذا كانت الشفا الحُقية ممزقة، يقوم الدكتور هطيف بخياطتها وإصلاحها باستخدام خطاطيف خاصة (Suture anchors). بعد ذلك، يتم غسل الجرح جيداً بمحاليل معقمة، وإغلاق العضلات والأنسجة والجلد في طبقات دقيقة، مع وضع أنبوب تصريف (درنقة) لمنع تجمع الدم.
الرعاية ما بعد الجراحة وبرنامج التأهيل الشامل
العملية الجراحية الناج
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك