الدليل الشامل لعلاج مضاعفات كسور اليد وإصلاح إصبع المطرقة العظمي

الخلاصة الطبية
تعتبر مضاعفات كسور اليد، مثل الالتئام في وضع خاطئ أو تيبس المفاصل، من الحالات التي تؤثر بشدة على حركة الأصابع. يشمل العلاج التقييم الدقيق للأنسجة الرخوة أولاً، ثم التدخل الجراحي لتصحيح العظام، وخاصة في حالات إصبع المطرقة العظمي باستخدام الأسلاك المعدنية الدقيقة والجبائر المخصصة.
الخلاصة الطبية السريعة: تعتبر مضاعفات كسور اليد، مثل الالتئام في وضع خاطئ أو تيبس المفاصل، من الحالات التي تؤثر بشدة على حركة الأصابع. يشمل العلاج التقييم الدقيق للأنسجة الرخوة أولاً، ثم التدخل الجراحي لتصحيح العظام، وخاصة في حالات إصبع المطرقة العظمي باستخدام الأسلاك المعدنية الدقيقة والجبائر المخصصة.
مقدمة عن مضاعفات كسور اليد
تُعد اليد البشرية تحفة فنية من حيث التصميم الحيوي الحركي، فهي تعتمد على توازن دقيق ومذهل بين البنية العظمية، والأربطة والمفاصل، وشبكة معقدة من العضلات والأوتار. وبسبب هذا التعقيد الشديد، فإن أي كسر يصيب عظام اليد يكون عرضة لمجموعة من المضاعفات التي قد تؤثر بشكل خطير على شكل اليد ووظيفتها إذا لم يتم التعامل معها باحترافية طبية عالية.
عندما يتعرض المريض لإصابة في اليد، فإن القلق الأكبر لا يقتصر فقط على التئام الكسر، بل يمتد إلى كيفية استعادة الحركة الطبيعية، وقوة القبضة، والقدرة على أداء المهام اليومية الدقيقة. من أكثر مضاعفات كسور اليد شيوعاً التي نواجهها في العيادات المتخصصة هي الالتئام في وضع خاطئ، أو عدم التئام الكسر، أو التصاق الأوتار بموقع الكسر، بالإضافة إلى الالتهابات العميقة والتيبس الشديد في المفاصل.
في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم هذه المضاعفات، مع التركيز بشكل خاص على حالة طبية شائعة ومعقدة تُعرف باسم "إصبع المطرقة العظمي"، وسنشرح لك كيف يقوم جراح العظام بترتيب أولويات العلاج لضمان أفضل نتيجة ممكنة لحالتك.
تشريح اليد وأهمية الأنسجة الرخوة
لفهم كيف ولماذا تحدث مضاعفات كسور اليد، يجب أولاً أن نفهم المبادئ التي يتبعها جراحو العظام عند التعامل مع الإصابات المعقدة، خاصة تلك التي تنتج عن الحوادث القوية أو إصابات السحق التي تؤدي إلى فقدان أجزاء من الأنسجة.
في عالم جراحة اليد، هناك قاعدة ذهبية تُعرف باسم "هرمية إعادة البناء". هذه القاعدة تنص على أنه في حال تضرر عدة أنواع من الأنسجة في اليد، فإن إصلاح العظام والمفاصل يأتي في المرتبة الثالثة من حيث الأولوية. قد يبدو هذا مفاجئاً للمريض الذي يعتقد أن الكسر هو المشكلة الأكبر، ولكن الحقيقة الطبية تؤكد أن نجاح أي عملية جراحية للعظام يعتمد بشكل كلي على صحة الأنسجة المحيطة بها.
المتطلبات الأساسية لنجاح التئام عظام اليد تشمل وجود غلاف جلدي وأنسجة رخوة سليمة، بالإضافة إلى حالة عصبية ودموية جيدة. إذا لم يتوفر غطاء جلدي جيد، فإن أي محاولة لإصلاح العظام ستبوء بالفشل الحتمي بسبب جفاف العظام، أو التعرض للعدوى، أو انكشاف الشرائح والمسامير المعدنية. علاوة على ذلك، إذا كانت اليد فاقدة للإحساس تماماً، فإن إصلاح الهيكل العظمي يصبح بلا فائدة وظيفية، لأن المريض لن يستخدم هذا الجزء الفاقد للإحساس وسيكون عرضة لإصابات متكررة دون أن يشعر.
لذلك، لا يقرر الجراح البدء في عمليات ترميم العظام والمفاصل إلا بعد التأكد من تلبية المعايير التالية
أولا استقرار الأنسجة الرخوة والحصول على تغطية جلدية جيدة سواء عن طريق الإغلاق المباشر أو الترقيع الجلدي
ثانيا سلامة الأعصاب ووجود إحساس وقائي على الأقل لحماية اليد من الإصابات المستقبلية
ثالثا كفاءة الدورة الدموية لضمان وصول الدم الكافي لدعم التئام الكسور ومحاربة أي عدوى محتملة.
أسباب فشل التئام كسور اليد
يُعد "الالتئام الخاطئ" أو التئام العظام في وضع غير تشريحي من أكثر المضاعفات التي تسبب إعاقة وظيفية في اليد. عندما تلتحم عظمة أو أكثر من عظام اليد في زاوية أو وضعية سيئة، فإن المشكلة لا تكون مجرد تشوه شكلي أو تجميلي، بل هي مشكلة ميكانيكية بحتة تغير من طريقة عمل الإصبع بالكامل.
تعتمد حركة اليد على توازن دقيق جداً بين العضلات القابضة والباسطة الخارجية، والعضلات الداخلية الدقيقة لليد. الالتئام الخاطئ يخل بهذا التوازن الحساس عبر عدة آليات ميكانيكية تشمل ما يلي
أولا التشوه الدوراني حيث أن التئام العظمة مع وجود دوران بسيط جداً في عظام المشط أو السلاميات يمكن أن يؤدي إلى تداخل الأصابع فوق بعضها البعض عند محاولة إغلاق قبضة اليد، وهو ما يسمى بظاهرة المقص، مما يضعف قوة القبضة وبراعة اليد بشكل كبير.
ثانيا التشوه الزاوي وهو شائع في كسور عنق عظام المشط. الانحناء الزائد يغير من زاوية سحب الأوتار الباسطة، مما يؤدي إلى صعوبة في فرد الإصبع بالكامل أو حدوث فرط تمدد تعويضي في المفاصل المجاورة.
ثالثا قصر العظام حيث يؤدي قصر العظمة المكسورة بعد التئامها إلى تقليل الشد الطبيعي للأوتار. إن نقصاً في طول العظمة بمقدار مليمترين أو ثلاثة مليمترات فقط يمكن أن يؤدي إلى ضعف ملحوظ في قوة القبضة وعدم القدرة على فرد الإصبع بشكل كامل، بسبب اختلال العلاقة بين طول العضلة وقوة الشد التي تولدها.
في هذه الحالات، قد يضطر جراح العظام إلى إجراء عملية "قص عظمي تصحيحي" لإعادة العظمة إلى محورها الطبيعي، وإعادة ضبط شد الأوتار، واستعادة الحركة الانسيابية الطبيعية للأصابع.
أعراض الالتئام الخاطئ لكسور اليد
تختلف الأعراض التي يشعر بها المريض بناءً على نوع الكسر وموقعه ومدى الانحراف عن الوضع الطبيعي. من المهم جداً للمريض أن يراقب هذه الأعراض ويبلغ طبيبه بها، لأن التدخل المبكر يمنع تفاقم المشكلة. تشمل الأعراض الأكثر شيوعاً
- ألم مزمن في موقع الكسر أو في المفاصل المجاورة له نتيجة الإجهاد الميكانيكي غير الطبيعي.
- تغير ملحوظ في شكل الإصبع أو اليد، مثل ظهور نتوء عظمي بارز أو اعوجاج واضح.
- تداخل الأصابع عند محاولة الإمساك بالأشياء بقوة.
- ضعف شديد في قوة القبضة مقارنة باليد السليمة.
- تيبس المفاصل وعدم القدرة على ثني أو فرد الإصبع بالكامل.
- في حالة "إصبع المطرقة"، يلاحظ المريض سقوط المفصل الأخير للإصبع وعدم القدرة على رفعه أو فرده بشكل إرادي.
تشخيص مضاعفات كسور الأصابع
يبدأ التشخيص الدقيق بجلسة استماع مفصلة لتاريخ الإصابة، حيث يسأل الطبيب عن كيفية حدوث الكسر، والعلاجات السابقة التي تلقاها المريض، والمدة التي قضاها في الجبيرة. بعد ذلك، يقوم الطبيب بالفحص السريري الدقيق لليد، والذي يشمل تقييم نطاق الحركة النشط والسلبي لكل مفصل، واختبار قوة القبضة، وفحص الإحساس والدورة الدموية.
تُعد الأشعة السينية حجر الزاوية في تشخيص مضاعفات كسور اليد وإصبع المطرقة العظمي. يطلب الطبيب صوراً شعاعية من عدة زوايا لتقييم مدى التئام الكسر، وقياس زوايا الانحراف بدقة، والتأكد من عدم وجود خلع جزئي في المفاصل. في بعض الحالات المعقدة، قد يتم اللجوء إلى التصوير المقطعي المحوسب للحصول على صورة ثلاثية الأبعاد للكسر، خاصة إذا كان الكسر يمتد داخل سطح المفصل.
علاج إصبع المطرقة العظمي والالتئام الخاطئ
يُعد "إصبع المطرقة العظمي" مثالاً كلاسيكياً لحالة تتطلب تدخلاً دقيقاً لمنع الالتئام الخاطئ وتجنب الخلل الوظيفي الدائم في المفصل. تحدث هذه الإصابة عندما تتعرض نهاية الإصبع المفرود لقوة مفاجئة ومباشرة، مثل اصطدام كرة سريعة بطرف الإصبع، مما يؤدي إلى تمزق الوتر الباسط مع اقتلاع جزء من العظمة في قاعدة السلامية البعيدة.
في حين أن العديد من إصابات إصبع المطرقة التي تشمل الأوتار فقط أو كسوراً عظمية صغيرة جداً يمكن علاجها تحفظياً باستخدام جبيرة خاصة تمنع ثني المفصل الأخير لمدة تتراوح بين ستة إلى ثمانية أسابيع، إلا أن هناك حالات تتطلب تدخلاً جراحياً حتمياً لتجنب تطور خشونة المفاصل المبكرة والتشوهات المزمنة.
دواعي التدخل الجراحي
لا ينصح جراح العظام بالعملية الجراحية إلا إذا كانت هناك أسباب طبية قوية تستدعي ذلك. تشمل المؤشرات التي تتطلب عملية التثبيت الداخلي ما يلي
أولا وجود أي درجة من الخلع الجزئي للسلامية البعيدة مقارنة بالسلامية الوسطى، مما يدل على عدم استقرار شديد في المفصل.
ثانيا إذا كان الكسر يشمل أكثر من ثلاثين بالمائة من السطح المفصلي للسلامية البعيدة.
ثالثا وجود فجوة بين أجزاء العظم المكسور تزيد عن مليمترين أو ثلاثة ولا يمكن إغلاقها يدوياً.
رابعا فشل العلاج التحفظي وعدم القدرة على الحفاظ على استقامة الإصبع داخل الجبيرة.
خطوات العملية الجراحية
الهدف الأساسي من التدخل الجراحي هو إعادة السطح المفصلي إلى وضعه التشريحي الدقيق، واستعادة اتصال الوتر الباسط، وتثبيت المفصل للسماح بالشفاء المبكر والآمن. تتم العملية الجراحية بخطوات دقيقة ومدروسة لضمان أفضل النتائج للمريض.
يبدأ الإجراء بتخدير المريض، إما عن طريق تخدير موضعي للذراع أو تخدير عام، مع وضع عاصبة طبية لضمان عدم وجود نزيف يعيق رؤية الجراح الدقيقة. يتم إجراء شق جراحي صغير أعلى المفصل للوصول إلى منطقة الكسر.

يتعامل الجراح بحذر شديد مع الأنسجة المحيطة، خاصة مهد الظفر، لتجنب أي ضرر قد يؤدي إلى تشوه نمو الظفر مستقبلاً. بعد تنظيف منطقة الكسر من التجمعات الدموية، يتم تجهيز سلك معدني دقيق جداً يُعرف باسم سلك كيرشنر. يتم إدخال هذا السلك طولياً عبر العظمة البعيدة للإصبع.
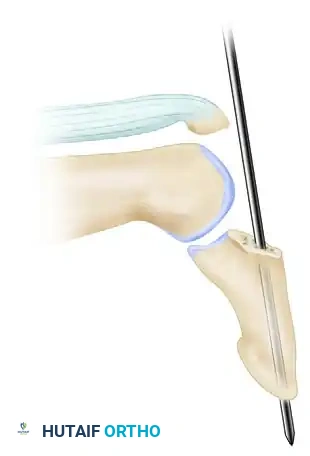
بعد ذلك، يقوم الجراح بإرجاع القطعة العظمية المكسورة إلى مكانها الطبيعي بدقة متناهية، مع التأكد من استقامة المفصل تماماً. يتم تمرير السلك المعدني عبر المفصل لتثبيته في وضع الاستقامة التامة، مما يمنع أي قوى شد من تحريك الكسر.
في الحالات التي تكون فيها القطعة العظمية المكسورة صغيرة جداً أو متفتتة ولا تتحمل وضع مسامير مباشرة، يستخدم الجراح تقنية الخياطة الساحبة. تتضمن هذه التقنية تمرير خيوط جراحية قوية لا تذوب عبر الوتر والقطعة المكسورة، ثم تمريرها عبر العظمة لتخرج من الجهة السفلية للإصبع، حيث يتم ربطها فوق زر طبي مبطن يحمي الجلد من الضغط.
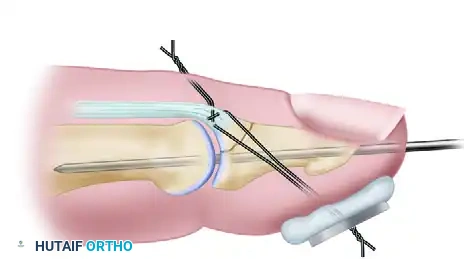
قبل إنهاء العملية، يتأكد الجراح من صحة وضع العظام والأسلاك باستخدام جهاز الأشعة السينية داخل غرفة العمليات، ثم يتم إغلاق الجرح بغرز دقيقة ووضع جبيرة مخصصة لحماية الإصبع.
التعافي بعد جراحة كسور اليد
إن نجاح عملية تثبيت كسور اليد وإصبع المطرقة يعتمد بشكل كبير على التزام المريض ببرنامج التعافي والتأهيل ما بعد الجراحة. يجب أن يوازن هذا البرنامج بين الحاجة إلى التثبيت الصارم للسماح للعظام بالالتئام، وبين ضرورة منع التيبس الشديد في المفاصل. ينقسم برنامج التعافي إلى ثلاث مراحل أساسية.
المرحلة الأولى التثبيت
تمتد هذه المرحلة من يوم الجراحة وحتى الأسبوع السادس. خلال هذه الفترة، يتم الحفاظ على المفصل الأخير للإصبع في وضع الاستقامة التامة بواسطة السلك المعدني الداخلي والجبيرة الخارجية. يُسمح للمريض بتحريك المفاصل الأخرى لليد بحرية لمنع تيبسها. يتم إزالة الغرز الجراحية عادة بعد أسبوعين. يجب على المريض العناية الفائقة بمكان خروج السلك المعدني من الجلد وإبقائه نظيفاً وجافاً لتجنب أي التهابات سطحية. كما يجب مراقبة الزر الطبي الموجود أسفل الإصبع للتأكد من عدم تسببه في أي تقرحات جلدية.
المرحلة الثانية إزالة الدبابيس
عند إتمام الأسبوع السادس، يقوم الطبيب بإجراء فحص سريري وشعاعي. إذا أظهرت الأشعة التئاماً جيداً للكسر، يتم إزالة السلك المعدني والخيوط والزر الطبي في العيادة، وهو إجراء سريع ولا يتطلب تخديراً. فور إزالة الأسلاك، يبدأ المريض في تمارين الحركة النشطة للمفصل لاستعادة مرونته. في هذه المرحلة، قد يُنصح المريض بالاستمرار في ارتداء الجبيرة ليلاً فقط لمدة أسبوعين إلى أربعة أسابيع إضافية لحماية الوتر المتعافي من التمدد الزائد.
المرحلة الثالثة التقوية
تبدأ هذه المرحلة من الأسبوع الثامن وتمتد حتى الأسبوع الثاني عشر وما بعده. يتم إدخال تمارين الحركة السلبية اللطيفة وتمارين التقوية التدريجية تحت إشراف أخصائي العلاج الطبيعي. يجب أن يدرك المريض أن الوصول إلى التحسن الطبي الأقصى قد يستغرق مدة تصل إلى ستة أشهر. من الشائع جداً أن يتبقى نقص طفيف في القدرة على فرد الإصبع تماماً بمقدار خمس إلى عشر درجات، أو بروز طفيف في المفصل، ولكن هذه التغيرات الطفيفة نادراً ما تؤثر على الوظيفة الطبيعية لليد.
| مرحلة التعافي | الإطار الزمني | الأهداف والتعليمات الطبية |
|---|---|---|
| مرحلة التثبيت | من الأسبوع 0 إلى 6 | حماية الكسر، العناية بالجرح، تحريك المفاصل المجاورة فقط. |
| إزالة الأسلاك وبدء الحركة | الأسبوع 6 إلى 8 | إزالة المثبتات، بدء تمارين الحركة النشطة، استخدام الجبيرة ليلاً. |
| مرحلة التقوية واستعادة الوظيفة | الأسبوع 8 إلى 12+ | تمارين التقوية، العلاج الطبيعي المتقدم، العودة للأنشطة الطبيعية. |
الأسئلة الشائعة حول كسور اليد
هل يمكن علاج إصبع المطرقة العظمي بدون جراحة؟
نعم، في الحالات التي يكون فيها الكسر صغيراً جداً ولا يوجد خلع في المفصل، يمكن العلاج باستخدام جبيرة مخصصة تبقي الإصبع مفروداً تماماً لمدة 6 إلى 8 أسابيع متواصلة دون إزالتها لأي سبب.
ماذا يحدث إذا لم أعالج الكسر الملتئم بشكل خاطئ؟
ترك الكسر الملتئم بشكل خاطئ يؤدي إلى خلل دائم في ميكانيكية اليد، مما يسبب ضعفاً مستمراً في قوة القبضة، ألماً مزمناً، وتطور خشونة مبكرة في المفاصل المجاورة، مما قد يتطلب عمليات جراحية أكثر تعقيداً في المستقبل.
هل سيعود شكل ظفري لطبيعته بعد جراحة إصبع المطرقة؟
يتخذ الجراح أقصى درجات الحذر لتجنب إصابة مهد الظفر أثناء العملية. في معظم الحالات، ينمو الظفر بشكل طبيعي، ولكن في حالات نادرة قد يحدث تعرج بسيط في الظفر نتيجة الإصابة الأصلية أو التداخل الجراحي.
هل إزالة السلك المعدني من الإصبع مؤلمة؟
عملية إزالة السلك المعدني (سلك كيرشنر) تتم في العيادة وعادة ما تكون سريعة جداً وتسبب انزعاجاً بسيطاً للحظات فقط، ولا تتطلب تخديراً في الغالب.
متى يمكنني العودة إلى ممارسة الرياضة بعد الجراحة؟
يعتمد ذلك على نوع الرياضة. الأنشطة الخفيفة يمكن العودة إليها بعد إزالة الأسلاك (6 أسابيع)، بينما الرياضات التي تتطلب استخدام اليد بقوة أو رياضات الاحتكاك قد تتطلب الانتظار لمدة 10 إلى 12 أسبوعاً مع استخدام دعامة واقية.
ما هي علامات التهاب مكان السلك المعدني؟
تشمل علامات الالتهاب احمراراً شديداً حول السلك، تورماً متزايداً، ألماً نابضاً، أو خروج إفرازات صديدية. في حال ملاحظة هذه الأعراض، يجب مراجعة الطبيب فوراً لوصف المضادات الحيوية المناسبة.
لماذا يطلب الطبيب تحريك باقي الأصابع رغم وجود كسر في إصبع واحد؟
تحريك الأصابع السليمة والمفاصل غير المصابة ضروري جداً لتنشيط الدورة الدموية، وتقليل التورم، ومنع تيبس الأوتار والمفاصل المجاورة الذي قد يعقد عملية التأهيل لاحقاً.
هل العلاج الطبيعي ضروري بعد إزالة الجبيرة؟
نعم، العلاج الطبيعي خطوة حاسمة لنجاح العلاج. بعد أسابيع من التثبيت، يكون المفصل متيبساً والأوتار ضعيفة. التمارين الموجهة تساعد في استعادة المدى الحركي الكامل وقوة القبضة بأمان.
هل يمكن أن ينكسر السلك المعدني داخل إصبعي؟
هذا نادر الحدوث جداً إذا التزم المريض بتعليمات الطبيب وحافظ على الجبيرة الواقية. السلك مصمم لتحمل قوى معينة، ولكن التعرض لصدمة قوية أو محاولة ثني الإصبع بالقوة قد يؤدي إلى تحركه أو انثنائه.
توقيت إجراء الجراحة التصحيحية للالتئام الخاطئ
يُفضل دائماً التدخل المبكر، ولكن إذا التأم الكسر بالفعل في وضع خاطئ، يمكن إجراء الجراحة التصحيحية (القص العظمي) بعد عدة أشهر من الإصابة، بمجرد استقرار الأنسجة الرخوة وتقييم مدى التأثير الوظيفي على اليد.
===
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك


