كسر الهضبة الظنبوبية الجانبية: دليل شامل للعلاج والتعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسر الهضبة الظنبوبية الجانبية هو إصابة مفصلية خطيرة في الركبة تتطلب علاجًا دقيقًا لاستعادة وظيفة المفصل. يشمل العلاج غالبًا التثبيت الداخلي المفتوح (ORIF) لإعادة بناء السطح المفصلي وتثبيت العظم، يليه برنامج تأهيل مكثف لضمان الشفاء التام والعودة للحياة الطبيعية.
الخلاصة الطبية السريعة: يُعد كسر الهضبة الظنبوبية الجانبية (Lateral Tibial Plateau Fracture) من الإصابات المفصلية المعقدة والخطيرة التي تصيب الركبة، وتتطلب تدخلاً طبيًا دقيقًا ومتقدمًا لاستعادة وظيفة المفصل وتجنب الإعاقة الحركية. يشمل العلاج الأمثل في الحالات المزاحة التثبيت الداخلي المفتوح (ORIF) لإعادة بناء السطح المفصلي بدقة متناهية وتثبيت العظم باستخدام شرائح ومسامير طبية متطورة، يليه برنامج تأهيل حركي وعضلي مكثف لضمان الشفاء التام. في اليمن، يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل استشاري جراحة عظام ومفاصل في صنعاء، حيث يجمع بين الخبرة الأكاديمية كأستاذ في جامعة صنعاء، والمهارة الجراحية الفائقة الممتدة لأكثر من 20 عاماً، لتوفير رعاية طبية تعتمد على الصدق الطبي وأحدث التقنيات العالمية.

الدليل الشامل لكسور الهضبة الظنبوبية الجانبية: فهم الإصابة وأبعادها
تُعد إصابات الركبة من أكثر الإصابات العظمية شيوعًا وتأثيرًا على جودة حياة الإنسان وقدرته على أداء مهامه اليومية باستقلالية. ومن بين هذه الإصابات، تبرز كسور الهضبة الظنبوبية الجانبية كواحدة من أكثر التحديات الجراحية تعقيداً. هذه الكسور تصيب الجزء العلوي من عظم الساق (الظنبوب)، وتحديدًا السطح المفصلي الخارجي الذي يلتقي ويتفصل مع لقمة عظم الفخذ. تُصنف هذه الإصابات ضمن "الكسور داخل المفصلية" (Intra-articular fractures)، مما يعني أن الكسر يمتد ليخترق الغضروف المفصلي، وهو السطح الأملس الذي يسمح بحركة الركبة بانسيابية.
إن علاج هذه الكسور لا يقتصر فقط على "جبر العظم"، بل يتطلب فهماً ميكانيكياً وعميقاً للتشريح الدقيق للركبة، وخبرة جراحية فائقة لإعادة السطح المفصلي إلى مستواه الطبيعي (بأجزاء من المليمتر) لضمان عدم حدوث احتكاك أو خشونة مبكرة.
في العاصمة صنعاء، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل والإصابات الرياضية، المرجع الطبي الأول والرائد في علاج هذه الحالات المعقدة. بفضل خبرته الواسعة التي تتجاوز العقدين، واستخدامه لأحدث التقنيات الجراحية مثل المناظير بدقة 4K والجراحة الميكروسكوبية، يضمن الدكتور هطيف للمرضى رعاية طبية متميزة تهدف إلى استعادة وظيفة الركبة الكاملة، وتجنب المضاعفات طويلة الأمد التي قد تؤدي إلى الحاجة لتغيير المفصل في المستقبل.
يهدف هذا الدليل الشامل والموسع، الذي تم إعداده تحت إشراف الأستاذ الدكتور محمد هطيف، إلى تزويد المرضى وأسرهم، وحتى الكوادر الطبية الشابة، بمعلومات مفصلة ودقيقة حول كسور الهضبة الظنبوبية الجانبية. سنأخذكم في رحلة تبدأ من فهم التشريح الدقيق للإصابة، مروراً بأسبابها وأعراضها، وصولاً إلى خيارات العلاج المحافظ والجراحي، وانتهاءً ببرامج التأهيل والتعافي.
هدفنا الأساسي في كل خطة علاجية هو:
1. استعادة التوافق السطحي للمفصل (Articular Congruity) بدقة تامة.
2. استعادة المحور الميكانيكي الصحيح للساق (Mechanical Alignment).
3. ضمان استقرار الركبة (Knee Stability) عبر تقييم وإصلاح الأربطة المصاحبة.
4. منع أو تأخير تطور التهاب المفاصل ما بعد الصدمة (Post-traumatic Osteoarthritis).

التشريح الشامل والمعقد لمفصل الركبة والهضبة الظنبوبية
إن فهم التشريح الدقيق للجزء القريب من عظم الساق (Proximal Tibia) ومفصل الركبة أمر بالغ الأهمية لنجاح التخطيط الجراحي وتنفيذه. يحرص الأستاذ الدكتور محمد هطيف دائمًا على شرح هذه التفاصيل لمرضاه في عيادته بصنعاء، إيماناً منه بأن المريض الواعي هو شريك أساسي في نجاح العلاج.
بنية الهضبة الظنبوبية (Tibial Plateau)
تتكون الهضبة الظنبوبية، وهي السقف العلوي لعظم الساق، من ثلاثة تراكيب عظمية متميزة وظيفياً وتشريحياً:
* الهضبة الإنسية (الداخلية - Medial Plateau): تكون أكبر حجماً، وأكثر سماكة، ومقعرة قليلاً لتستوعب لقمة الفخذ الداخلية. عظمها تحت الغضروفي أقوى بكثير.
* الهضبة الجانبية (الخارجية - Lateral Plateau): وهي موضوع نقاشنا. تكون أصغر حجماً، ومحدبة الشكل، وترتفع قليلاً عن مستوى الهضبة الإنسية. العظم الإسفنجي تحتها أقل كثافة، مما يجعلها أكثر عرضة للكسور والانخساف عند التعرض للضغط.
* البروز بين اللقمتين (Tibial Eminence): منطقة غير مفصلية تقع في المنتصف، وهي حاسمة الأهمية لأنها تشكل نقطة ارتكاز والتصاق الأربطة الصليبية الأمامية (ACL) والخلفية (PCL).
الغضاريف الهلالية (Menisci) - حراس الركبة
تغطي كلتا الهضبتين غضاريف هلالية على شكل حرف C (للجانب الداخلي) وحرف O غير مكتمل (للجانب الخارجي). هذه التراكيب الليفية الغضروفية حيوية للغاية، فهي تعمل كـ:
1. ممتص للصدمات (Shock Absorbers).
2. موزع للحمل الميكانيكي على مساحة أكبر من العظم.
3. محسن لتوافق مفصل الركبة واستقراره.
يُشير الأستاذ الدكتور محمد هطيف إلى أن إصابات الغضروف الهلالي الخارجي (Lateral Meniscus) تصاحب كسور الهضبة الجانبية في ما يصل إلى 50% من الحالات. عدم تشخيص وعلاج هذا التمزق أثناء جراحة الكسر يُعد خطأً طبياً فادحاً يؤدي إلى فشل النتائج طويلة الأمد.
زاوية الهضبة الظنبوبية والميكانيكا الحيوية
سريريًا وهندسياً، تقع الهضبة الجانبية أعلى قليلاً من السطح المفصلي الإنسي، مكونة زاوية انحدار خلفي (Posterior Slope) تبلغ حوالي 10 درجات، وزاوية تقوس طفيفة تبلغ 3 درجات مقارنةً بالمحور الطولي لعظم الساق. هذه التفاصيل التشريحية الدقيقة ليست مجرد أرقام، بل هي الأساس الذي يعتمد عليه الجراح البارع أثناء إعادة بناء العظم بالشرائح والمسامير.
توزيع الحمل ولماذا ينكسر الجانب الخارجي أكثر؟
من المثير للاهتمام من الناحية الميكانيكية أن الهضبة الجانبية تتحمل حوالي 40% فقط من حمل الركبة الكلي أثناء المشي، بينما يتحمل الجانب الداخلي 60%. هذا التوزيع غير المتماثل يؤدي إلى زيادة في تكوّن العظم تحت الغضروفي الإنسي (قانون وولف لنمو العظام)، مما يجعل الهضبة الإنسية أقوى وأكثر كثافة بطبيعتها.
هذه الليونة النسبية للعظم تحت الغضروفي الجانبي، بالإضافة إلى محور تقوس الطرف السفلي وقابليته للقوى الموجهة للداخل (Valgus stress)، يساهم بشكل مباشر في ارتفاع معدل حدوث كسور الهضبة الجانبية، حتى في الإصابات منخفضة الطاقة لدى كبار السن.
استقرار الأربطة (Ligamentous Stability)
يعتمد استقرار الركبة على تفاعل معقد بين:
* الأربطة الصليبية (الرباط الصليبي الأمامي ACL والخلفي PCL).
* الأربطة الجانبية (الرباط الجانبي الإنسي MCL والجانبي الوحشي LCL).
* محفظة المفصل والزاوية الخلفية الجانبية (PLC).
أي قوة قادرة على كسر عظم الهضبة الظنبوبية هي قوة كافية لتمزيق هذه الأربطة. لذلك، الفحص السريري الدقيق والرنين المغناطيسي هما جزء لا يتجزأ من بروتوكول التشخيص لدى الدكتور محمد هطيف.
أسباب وعوامل الخطر لكسور الهضبة الظنبوبية الجانبية
تختلف أسباب هذه الكسور بشكل جذري بناءً على الفئة العمرية للمريض وجودة عظامه. يمكن تقسيمها إلى فئتين رئيسيتين:
1. إصابات الطاقة العالية (High-Energy Trauma)
تحدث غالباً لدى الشباب والبالغين ذوي العظام القوية والصحية. تتطلب قوة هائلة لكسر العظم السليم، وتشمل:
* حوادث السير: خاصة حوادث الدراجات النارية والسيارات، حيث تصطدم الركبة بلوحة القيادة أو تتعرض لالتواء عنيف.
* السقوط من ارتفاعات عالية: كالسقوط من السقالات أو المباني، حيث ينتقل وزن الجسم بالكامل عبر عظم الفخذ ليضرب الهضبة الظنبوبية بقوة محورية قاهرة.
* الإصابات الرياضية العنيفة: مثل التزلج، أو كرة القدم عند التعرض لعرقلة قوية تؤدي إلى التواء الركبة للخارج (Valgus force) مع تحميل الوزن.
في هذه الحالات، غالباً ما يكون الكسر مصحوباً بتمزق شديد في الأنسجة الرخوة، وتورم هائل، واحتمالية عالية لمتلازمة الحيز (Compartment Syndrome)، وهي حالة طارئة تتطلب تدخلاً جراحياً فورياً.
2. إصابات الطاقة المنخفضة (Low-Energy Trauma)
تُشاهد هذه الحالات بشكل متكرر لدى كبار السن، وخاصة النساء بعد انقطاع الطمث، بسبب هشاشة العظام (Osteoporosis).
* السقوط البسيط: مجرد التعثر والسقوط على الأرض في المنزل قد يكون كافياً لإحداث كسر انخسافي (Depression Fracture) في الهضبة الجانبية الضعيفة.
* الالتواء البسيط أثناء المشي.
في هذه الحالات، قد لا يكون التورم كبيراً، ولكن العظم الإسفنجي الداخلي يكون قد انهار تماماً تحت قشرة المفصل، مما يتطلب تقنيات خاصة في الترقيع العظمي (Bone Grafting) لرفع السطح المفصلي.
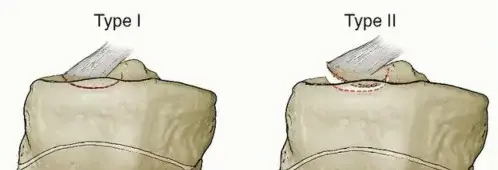
تصنيف شاتزكر (Schatzker Classification) لكسور الهضبة الجانبية
يستخدم أطباء جراحة العظام حول العالم نظام تصنيف "شاتزكر" لتحديد نوع الكسر ووضع خطة العلاج. الأنواع الثلاثة الأولى من هذا التصنيف تختص حصرياً بالهضبة الجانبية:
| نوع الكسر (شاتزكر) | الوصف الطبي للكسر | الفئة الأكثر عرضة | العلاج الشائع |
|---|---|---|---|
| النوع الأول (Type I) | كسر انقسامي نقي (Split). ينفصل جزء من الهضبة الجانبية كإسفين دون انخساف العظم تحت الغضروفي. | الشباب (عظام قوية تتحمل الضغط وتنقسِم). | تثبيت جراحي بمسامير أو شريحة داعمة. |
| النوع الثاني (Type II) | كسر انقسامي مع انخساف (Split-Depression). ينفصل جزء، وينهار العظم المفصلي للداخل بسبب ضغط لقمة الفخذ. | البالغين وكبار السن (عظام متوسطة الكثافة). | جراحة لرفع العظم المنهار، ترقيع عظمي، وتثبيت بشريحة ومسامير. |
| النوع الثالث (Type III) | انخساف نقي (Pure Depression). ينهار السطح المفصلي للداخل دون انقسام الجدار الخارجي للعظم. | كبار السن (مرضى هشاشة العظام). | جراحة لرفع الانخساف (أحياناً بالمنظار) وترقيع عظمي. |
الأعراض والعلامات السريرية: متى يجب التوجه للطبيب فوراً؟
إذا تعرضت لإصابة في الركبة، فإن التعرف على الأعراض التحذيرية لكسر الهضبة الظنبوبية يمكن أن ينقذ مفصلك من التلف الدائم. تشمل الأعراض:
- ألم حاد ومفاجئ: ألم شديد في الركبة، خاصة في الجانب الخارجي، يزداد سوءاً عند محاولة تحريك المفصل أو لمسه.
- عدم القدرة على تحمل الوزن: استحالة الوقوف على الساق المصابة أو المشي عليها.
- تورم سريع وكبير (Hemarthrosis): امتلاء المفصل بالدم خلال الساعات الأولى من الإصابة، مما يجعل الركبة تبدو منتفخة ومشدودة للغاية.
- تشوه شكل الركبة: قد تبدو الساق مائلة للخارج (Knock-kneed deformity) بسبب انهيار الجانب الخارجي من العظم.
- تحدد الحركة: عدم القدرة على ثني أو فرد الركبة بالكامل.
- خدر أو برودة في القدم: وهي علامة خطيرة جداً (Red Flag) تشير إلى انضغاط الأوعية الدموية أو الأعصاب، وتتطلب تدخلاً طارئاً.
التشخيص الدقيق: منهجية الأستاذ الدكتور محمد هطيف
يؤمن الأستاذ الدكتور محمد هطيف بأن "التشخيص الدقيق هو نصف العلاج". في عيادته التخصصية في صنعاء، يتم اتباع بروتوكول تشخيصي صارم يضمن عدم تفويت أي تفصيل تشريحي:
1. الفحص السريري الدقيق
يبدأ التقييم بفحص شامل للطرف السفلي، والتحقق من النبضات الدموية (Dorsalis Pedis & Posterior Tibial arteries) لضمان سلامة الشريان المأبضي (Popliteal Artery). كما يتم فحص العصب الشظوي (Peroneal Nerve) الذي يمر بالقرب من منطقة الإصابة.
2. الأشعة السينية (X-Rays)
يتم أخذ صور أمامية خلفية (AP)، وجانبية (Lateral)، ومائلة (Oblique). تعطي هذه الصور فكرة أولية عن وجود الكسر وموقعه. ومع ذلك، فإن الأشعة السينية العادية قد لا تظهر مدى انخساف السطح المفصلي بدقة.
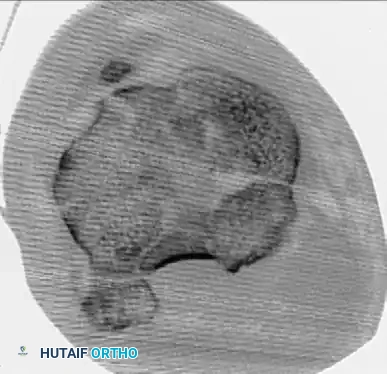
3. التصوير المقطعي المحوسب (CT Scan) - المعيار الذهبي
يُصر الدكتور هطيف على إجراء أشعة مقطعية ثلاثية الأبعاد (3D CT Scan) لجميع كسور الهضبة الظنبوبية. تتيح هذه التقنية:
* رؤية مقدار انخساف العظم بالمليمتر.
* تحديد خطوط الكسر بدقة.
* رسم خطة جراحية محكمة (Pre-operative planning) وتحديد أماكن وضع الشرائح والمسامير قبل دخول غرفة العمليات.
4. التصوير بالرنين المغناطيسي (MRI)
يُطلب في حالات محددة لتقييم الأنسجة الرخوة، مثل الغضاريف الهلالية والأربطة الصليبية والجانبية، لضمان معالجة جميع الإصابات في وقت واحد.
خيارات العلاج: متى نلجأ للجراحة؟
قرار العلاج يعتمد على عدة عوامل: مقدار إزاحة الكسر، درجة الانخساف المفصلي، استقرار الركبة، عمر المريض، ومستوى نشاطه. يتميز الأستاذ الدكتور محمد هطيف بـ "الصدق الطبي" التام؛ فهو لا يوصي بالجراحة إلا إذا كانت هي الخيار الوحيد والأفضل لضمان مستقبل المريض الحركي.
جدول مقارنة: العلاج المحافظ مقابل التدخل الجراحي
| وجه المقارنة | العلاج المحافظ (بدون جراحة) | التدخل الجراحي (ORIF) |
|---|---|---|
| دواعي الاستعمال | الكسور غير المزاحة، انخساف أقل من 2-3 ملم، ركبة مستقرة، المرضى غير القادرين على تحمل التخدير. | الكسور المزاحة، انخساف أكثر من 3 ملم، عدم استقرار الركبة، إصابات الأربطة، المرضى النشطين. |
| طريقة العلاج | جبيرة أو دعامة مفصلية (Hinged Knee Brace) لمدة 6-8 أسابيع، منع تحميل الوزن. | فتح جراحي، رد العظم، ترقيع عظمي، تثبيت بشرائح ومسامير معدنية. |
| المزايا | تجنب مخاطر الجراحة والتخدير، لا يوجد شقوق جراحية. | استعادة دقيقة للسطح المفصلي، استقرار فوري للعظم، بدء العلاج الطبيعي مبكراً. |
| العيوب والمخاطر | احتمالية تيبس الركبة، خطر تحرك الكسر لاحقاً، خشونة مبكرة إذا لم يلتئم العظم بشكل مثالي. | مخاطر التخدير، احتمالية العدوى (التهاب الجرح)، الحاجة لإزالة الشرائح مستقبلاً في بعض الحالات. |
التدخل الجراحي (ORIF): خطوة بخطوة مع الأستاذ الدكتور محمد هطيف
التثبيت الداخلي المفتوح (Open Reduction and Internal Fixation - ORIF) هو الإجراء الجراحي القياسي لكسور الهضبة الظنبوبية الجانبية المزاحة. بفضل خبرته الواسعة وتدريبه المتقدم، يُجري الدكتور هطيف هذه العمليات بدقة متناهية.
1. التخطيط قبل الجراحة (Pre-operative Planning)
يتم دراسة الأشعة المقطعية بدقة، واختيار نوع وحجم الشرائح المعدنية المطلوبة، وتجهيز الطعوم العظمية (Bone Grafts) التي ستُستخدم لملء الفراغات الناتجة عن انخساف العظم.
2. التخدير والتموضع
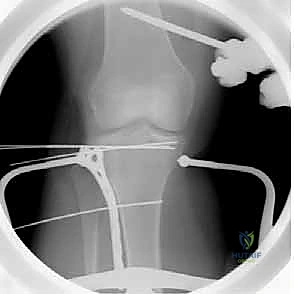
تُجرى العملية عادة تحت التخدير النصفي (Spinal Anesthesia) أو العام. يتم وضع المريض على طاولة العمليات الإشعاعية، ويُستخدم جهاز الأشعة المرئية (C-arm) داخل الغرفة لمراقبة العظم أثناء الجراحة.
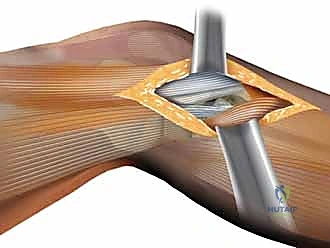
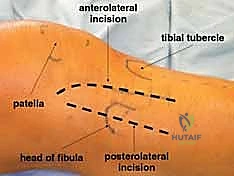
3. الشق الجراحي (The Approach)
يُفضل الدكتور هطيف استخدام الشق الأمامي الجانبي (Anterolateral Approach). يتم فتح الجلد والأنسجة بحذر شديد (بتقنيات الجراحة الميكروسكوبية الدقيقة للأنسجة) للحفاظ على التروية الدموية وتجنب الإضرار بالعصب الشظوي.
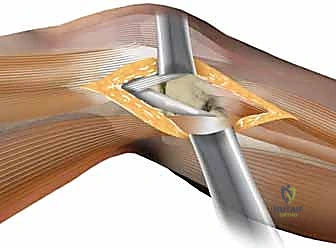
4. كشف المفصل وتقييم الغضروف الهلالي
يتم فتح كبسولة المفصل (Submeniscal arthrotomy) لرفع الغضروف الهلالي الجانبي والنظر مباشرة إلى السطح المفصلي المكسور. إذا كان الغضروف الهلالي ممزقاً، يتم خياطته وإصلاحه في هذه المرحلة.
5. رد الكسر ورفع الانخساف (Reduction & Elevation)
هذه هي الخطوة الأكثر دقة. يقوم الدكتور هطيف بفتح نافذة صغيرة في عظم الساق أسفل الكسر، ويستخدم أدوات خاصة لدفع العظم المفصلي المنهار إلى الأعلى حتى يعود إلى مستواه الطبيعي تماماً، ليطابق الهضبة الإنسية.
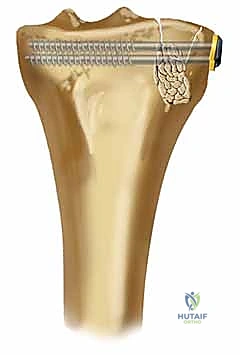
6. الترقيع العظمي (Bone Grafting)
عند رفع العظم المنهار، يتكون فراغ تحته (Void). لضمان عدم انهيار العظم مرة أخرى عند المشي، يجب ملء هذا الفراغ. يستخدم الدكتور هطيف إما عظماً طبيعياً من حوض المريض (Autograft)، أو بدائل عظمية صناعية متطورة (Allograft/Synthetic Bone Substitutes) توفر دعماً هيكلياً ممتازاً.
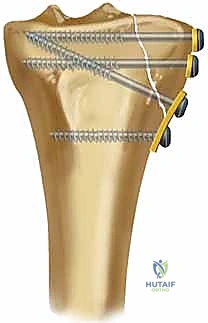
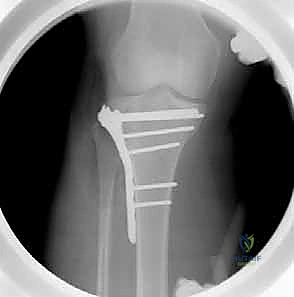
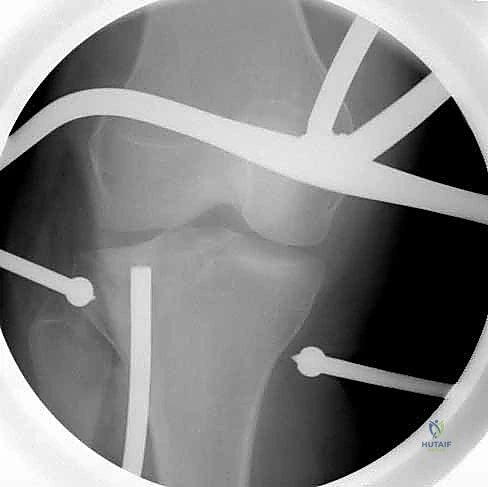
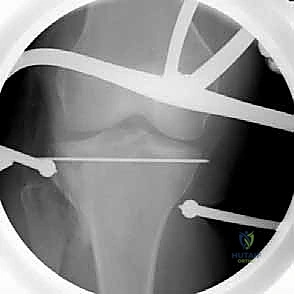
7. التثبيت النهائي بالشرائح والمسامير (Plating)
بعد التأكد من استواء السطح المفصلي بواسطة الأشعة داخل العمليات (C-arm)، يتم تثبيت العظم باستخدام شريحة معدنية تشريحية ذات مسامير مغلقة (Locking Compression Plate - LCP). هذه الشرائح الحديثة تعمل كـ "دعامات داخلية" توفر ثباتاً استثنائياً، وتسمح للمريض ببدء تحريك ركبته في اليوم التالي للجراحة.
8. الإغلاق (Closure)
يتم غسل الجرح بمحاليل معقمة، ثم إغلاق الأنسجة والجلد بطرق تجميلية للحد من الندبات، ووضع أنبوب تصريف (Drain) لمنع تجمع الدم، ثم تُلف الساق بضمادات معقمة.
برنامج التأهيل والتعافي: الطريق للعودة إلى الحياة الطبيعية
تُعد الجراحة الناجحة مجرد البداية. يؤكد الأستاذ الدكتور محمد هطيف أن 50% من النتيجة النهائية تعتمد على التزام المريض ببرنامج العلاج الطبيعي والتأهيل.
المرحلة الأولى: الحماية والشفاء المبكر (من يوم 1 إلى 6 أسابيع)
- تحميل الوزن: يمنع منعاً باتاً المشي أو تحميل الوزن على الساق المصابة (Non-weight bearing). يجب استخدام العكازات أو المشاية.
- الحركة: البدء الفوري في تحريك الركبة (سلبي وإيجابي مدعوم) لمنع التيبس. الهدف هو الوصول إلى 90 درجة من الثني خلال الأسبوعين الأولين.
- إدارة الألم والتورم: رفع الساق، استخدام الكمادات الباردة، وتناول الأدوية الموصوفة.
- تمارين العضلات: تمارين الانقباض الثابت للعضلة الرباعية (Quadriceps isometrics) لمنع ضمورها.
المرحلة الثانية: استعادة القوة والمدى الحركي (من 6 أسابيع إلى 12 أسبوع)
- المتابعة الطبية: يتم إجراء أشعة سينية جديدة في عيادة الدكتور هطيف للتأكد من بدء التئام العظم (Callus formation).
- تحميل الوزن: بناءً على الأشعة، يُسمح بالتحميل الجزئي للوزن (Partial weight-bearing)، وزيادته تدريجياً.
- الحركة: العمل على استعادة المدى الحركي الكامل (Full ROM) للركبة.
- تمارين المقاومة: البدء في تمارين تقوية العضلة الرباعية والخلفية وأوتار الركبة باستخدام أوزان خفيفة أو أشرطة المقاومة.
المرحلة الثالثة: العودة للنشاط الكامل (من 3 أشهر إلى 6 أشهر وما بعدها)
- تحميل الوزن: العودة للمشي الطبيعي وتحميل الوزن بالكامل بدون عكازات.
- التمارين المتقدمة: تمارين التوازن (Proprioception)، صعود ونزول الدرج، وركوب الدراجة الثابتة.
- العودة للرياضة: الرياضات العنيفة أو التي تتطلب تغيير اتجاه مفاجئ (مثل كرة القدم) قد تتطلب من 6 إلى 9 أشهر من التأهيل، وتتم فقط بعد موافقة الدكتور هطيف.
المضاعفات المحتملة وكيفية الوقاية منها
كأي تدخل جراحي كبير، هناك احتمالية لحدوث مضاعفات. ولكن مع اختيار جراح متمرس مثل الأستاذ الدكتور محمد هطيف، تقل هذه النسب بشكل
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك