كسور الناتئ المرفقي: دليل شامل للعلاج الجراحي واستعادة وظيفة المرفق مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسر الناتئ المرفقي هو إصابة شائعة تتطلب غالبًا تدخلاً جراحيًا لاستعادة استقرار ووظيفة مفصل المرفق. يتضمن العلاج تقنيات مثل التثبيت بأسلاك الشد أو الصفائح والمسامير، بهدف تحقيق التئام دقيق للعظم وتمكين حركة مبكرة تحت إشراف طبيب متخصص مثل الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: يُعد كسر الناتئ المرفقي (Olecranon Fracture) من الإصابات العظمية الشائعة والمعقدة التي تُصيب مفصل الكوع، وتتطلب في الغالب تدخلاً جراحياً دقيقاً لاستعادة استقرار ووظيفة المفصل بشكل كامل. يتضمن العلاج الجراحي المتقدم تقنيات هندسية طبية مثل التثبيت بأسلاك الشد المجدولة (Tension Band Wiring) أو استخدام الشرائح التشريحية والمسامير (Plates and Screws). يهدف هذا التدخل إلى تحقيق التئام تشريحي دقيق للعظم، وتمكين المريض من بدء الحركة المبكرة لتجنب تيبس المفصل. وتحت إشراف قامة طبية بحجم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام بجامعة صنعاء واستشاري جراحة العظام والمفاصل، يتم ضمان تقديم أعلى مستويات الرعاية الطبية وفقاً لأحدث البروتوكولات العالمية، مع التركيز التام على الأمانة الطبية والنتائج الوظيفية الممتازة.

مقدمة شاملة: لماذا تعتبر كسور الناتئ المرفقي تحدياً طبياً؟
مرحباً بكم في هذا الدليل الطبي المرجعي والشامل حول كسور الناتئ المرفقي. يُعد مفصل المرفق (الكوع) واحداً من أهم المفاصل الحيوية في جسم الإنسان، حيث يعمل كحلقة وصل ديناميكية بين الكتف واليد، مما يسمح لنا بأداء المهام اليومية المعقدة، بدءاً من تناول الطعام وارتداء الملابس، وصولاً إلى رفع الأشياء الثقيلة وممارسة الرياضة.
يُشكل "الناتئ المرفقي" (Olecranon) الجزء العظمي البارز في الجزء الخلفي من المرفق، وهو فعلياً الطرف العلوي لعظم الزند (Ulna). نظراً لموقعه السطحي البارز تحت الجلد مباشرة، فإنه يُعد عرضة بشكل كبير للإصابات المباشرة والصدمات. عندما يتعرض هذا الجزء الحيوي للكسر، وخاصة إذا كان الكسر مُزاحاً (أي أن أجزاء العظم المكسورة قد تباعدت عن بعضها البعض بفعل قوة سحب العضلات)، فإن التدخل الجراحي يُصبح خياراً حتمياً وضرورياً.
توضيح أولي: تقييم كسور الناتئ المرفقي يتطلب دقة بالغة لتحديد مسار العلاج الأمثل.
إن الهدف الجوهري والأسمى في علاج كسور الناتئ المرفقي ليس مجرد "جبر العظم"، بل هو الاستعادة التشريحية الدقيقة للسطح المفصلي. أي خلل أو عدم استواء في السطح المفصلي (حتى لو كان بمليمترات قليلة) قد يؤدي إلى احتكاك مبكر، خشونة في المفصل (Osteoarthritis)، وألم مزمن يرافق المريض طوال حياته. بالإضافة إلى ذلك، يهدف العلاج إلى توفير تثبيت ميكانيكي قوي وصلب يسمح للمريض ببدء تحريك المرفق في وقت مبكر جداً بعد الجراحة، وهو ما يُعد السر الحقيقي لمنع تيبس المرفق.
الريادة الطبية مع الأستاذ الدكتور محمد هطيف
في اليمن عموماً وفي العاصمة صنعاء على وجه الخصوص، يبرز اسم الأستاذ الدكتور محمد هطيف كعلامة فارقة في مجال جراحة العظام والمفاصل. بصفته أستاذاً بجامعة صنعاء وبخبرة إكلينيكية وجراحية تتجاوز الـ 20 عاماً، يُمثل الدكتور هطيف المرجعية الطبية الأولى للحالات المعقدة والإصابات الرضية الشديدة.
يتميز الدكتور هطيف بنهجه الطبي الصارم الذي يضع "الأمانة الطبية" فوق كل اعتبار. قبل اتخاذ أي قرار جراحي، يقوم بإجراء تقييم شامل للمريض، لا يقتصر على الكسر فحسب، بل يشمل ما يُعرف بـ "المسح الثانوي" (Secondary Survey). هذا الفحص الدقيق يهدف إلى استبعاد أي إصابات أخرى مرافقة قد تهدد الطرف المصاب، مثل متلازمة الحيز (Compartment Syndrome)، أو إصابات الأوعية الدموية والأعصاب الطرفية (العصب الزندي، الأوسط، والكعبري). استخدام التقنيات الحديثة مثل الجراحة الميكروسكوبية ومناظير المفاصل بدقة 4K يضمن للمريض اليمني الحصول على رعاية تضاهي أفضل المراكز الطبية العالمية.
التشريح الدقيق والمعقد لمفصل المرفق
لفهم كيفية حدوث الكسر وكيفية علاجه ببراعة، يجب علينا الغوص في التشريح الهندسي البديع لمفصل المرفق. المرفق ليس مجرد مفصل ذو مفصلة بسيطة (Hinge Joint)، بل هو مفصل محوري معقد يتكون من التقاء ثلاثة عظام رئيسية: عظم العضد (Humerus)، عظم الزند (Ulna)، وعظم الكعبرة (Radius).
يُظهر التشريح المعقد لمفصل المرفق مدى التداخل بين العظام الثلاثة لضمان الاستقرار.
1. الشق السيني الأكبر (Greater Sigmoid Notch)
يُعد هذا الشق التجويف الرئيسي في الطرف العلوي لعظم الزند، ويتكون من اندماج الناتئ المرفقي (من الخلف) والناتئ الإكليلي (Coronoid Process من الأمام). هذا الشق يحتضن "البكرة العضدية" (Trochlea) بشكل محكم للغاية. يُشكل هذا الاتصال قوساً يقترب من 180 درجة، مما يوفر استقراراً ميكانيكياً جوهرياً يمنع خلع المرفق.
2. المنطقة العارية غير المفصلية (Bare Area)
يوجد أخدود عرضي دقيق يقع بين الأسطح المفصلية للناتئ الإكليلي والناتئ المرفقي. هذه المنطقة تفتقر إلى الغضروف المفصلي. يُعد هذا الأخدود نقطة ضعف هيكلية، ولذلك فهو موقع شائع جداً لالتقاء خطوط الكسور. من الناحية الجراحية، يُشير الدكتور محمد هطيف إلى نقطة بالغة الأهمية: إعادة التثبيت التشريحي الدقيق في هذه المنطقة "الغير مفصلية" ليس بنفس الأهمية القصوى كما هو الحال في المناطق المغطاة بالغضروف، مما يمنح الجراح مرونة أكبر عند التعامل مع الكسور المفتتة بشدة في هذه البقعة المحددة.
المنطقة العارية والسطح المفصلي للناتئ المرفقي وتأثيرها على التخطيط الجراحي.
3. العضلة ثلاثية الرؤوس العضدية (Triceps Brachii)
تُعد هذه العضلة القوية، الموجودة في الجزء الخلفي من الذراع، المحرك الأساسي لبسط (فرد) المرفق. ينغرس الوتر القوي لهذه العضلة مباشرة في الناتئ المرفقي.
الأهمية السريرية: عندما ينكسر الناتئ المرفقي، تقوم العضلة ثلاثية الرؤوس بالانقباض بشكل لا إرادي، مما يؤدي إلى سحب الجزء المكسور من العظم إلى الأعلى (نحو الكتف). هذا السحب القوي هو السبب الرئيسي في حدوث "الإزاحة" (Displacement) في هذه الكسور، وهو السبب ذاته الذي يجعل العلاج التحفظي (بالجبس فقط) غير مجدٍ في معظم الحالات، حيث لا يمكن للجبس التغلب على قوة سحب العضلة.
4. العصب الزندي (Ulnar Nerve)
يمر هذا العصب الحساس للغاية خلف اللقيمة الإنسية لعظم العضد (Medial Epicondyle)، بالقرب الشديد من الناتئ المرفقي. يُعرف هذا العصب شعبياً بـ "عظم الفكاهة" (Funny Bone)، حيث يؤدي ضربه إلى شعور بصدمة كهربائية وتنميل في الخنصر والبنصر. حماية هذا العصب أثناء الجراحة هي أولوية قصوى للأستاذ الدكتور محمد هطيف، حيث يستخدم تقنيات الجراحة الميكروسكوبية لضمان عدم تعرضه لأي أذى أثناء تثبيت الكسر.
أسباب وآليات حدوث كسور الناتئ المرفقي
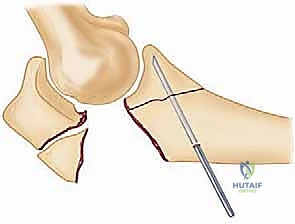
تتنوع الآليات التي تؤدي إلى كسر الناتئ المرفقي، ويمكن تقسيمها بشكل رئيسي إلى نوعين، مما يساعد في تحديد نمط الكسر وشدته:
توضيح لآليات الإصابة المباشرة وغير المباشرة التي تؤدي إلى تهشم الناتئ المرفقي.
-
الإصابة المباشرة (Direct Trauma):
- السقوط المباشر على المرفق: وهي الآلية الأكثر شيوعاً. عندما يسقط الشخص ويكون المرفق مثنياً بزاوية 90 درجة، ويصطدم الناتئ المرفقي مباشرة بأرض صلبة.
- الضربات المباشرة: مثل التعرض لضربة بعصا، أو الاصطدام بلوحة القيادة أثناء حوادث السيارات.
- النتيجة: غالباً ما تؤدي هذه الآلية إلى كسور مفتتة (Comminuted Fractures)، حيث يتهشم العظم إلى عدة قطع بسبب قوة الصدمة العالية.
-
الإصابة غير المباشرة (Indirect Trauma):
- السقوط على يد ممدودة (FOOSH): عندما يسقط الشخص ويحاول تفادي السقوط بمد يده أمامه.
- التقلص العضلي العنيف: انقباض مفاجئ وعنيف جداً للعضلة ثلاثية الرؤوس، مما يؤدي إلى "اقتلاع" جزء من الناتئ المرفقي (Avulsion Fracture).
- النتيجة: غالباً ما تُنتج هذه الآلية كسوراً مستعرضة (Transverse) أو مائلة (Oblique)، وتكون الإزاحة واضحة بسبب سحب العضلة.
الأعراض والعلامات السريرية: متى يجب زيارة الطبيب فوراً؟
لا يمكن تجاهل كسر الناتئ المرفقي، فالأعراض تكون حادة وفورية. إذا واجهت أياً من العلامات التالية، يجب عليك التوجه فوراً إلى عيادة الأستاذ الدكتور محمد هطيف لتقييم الحالة:
فحص سريري يوضح التورم والتشوه الموضعي المصاحب لكسور الناتئ المرفقي.
- ألم شديد ومفاجئ: ألم حاد في الجزء الخلفي من المرفق يزداد سوءاً مع أي محاولة للحركة.
- تورم وكدمات (Swelling and Ecchymosis): يظهر التورم بسرعة كبيرة، وقد تمتد الكدمات الزرقاء أو البنفسجية لتشمل الساعد والذراع.
- عدم القدرة على بسط المرفق (Inability to Extend the Elbow): هذه هي العلامة السريرية الأهم. يُطلب من المريض محاولة فرد ذراعه ضد الجاذبية. إذا كان الناتئ المرفقي مكسوراً ومُزاحاً، فإن العضلة ثلاثية الرؤوس تفقد نقطة ارتكازها، ولن يتمكن المريض من فرد ذراعه.
- فجوة ملموسة (Palpable Gap): عند تمرير الإصبع برفق على الجزء الخلفي من المرفق، قد يشعر الطبيب بفجوة واضحة بين أجزاء العظم المكسور.
- خدر أو تنميل: في إصبعي الخنصر والبنصر، مما قد يشير إلى تهيج أو إصابة العصب الزندي المرافق للكسر.
التشخيص الدقيق: المسح الثانوي والتصوير الطبي
التشخيص الدقيق هو حجر الأساس لنجاح العلاج. يبدأ الدكتور محمد هطيف بتقييم شامل للحالة العامة للمريض، خاصة في حالات الحوادث المرورية (الإصابات عالية الطاقة).
1. الفحص السريري والمسح الثانوي
يُحذر الأستاذ الدكتور محمد هطيف من التركيز فقط على الكسر الواضح وإهمال باقي الطرف. يتم إجراء فحص شامل للرسغ والساعد والكتف. يتم فحص النبضات الشريانية، وسرعة امتلاء الشعيرات الدموية، ووظيفة الأعصاب الطرفية بدقة.
في الإصابات الشديدة والمفتتة، يرتفع خطر الإصابة بـ متلازمة الحيز (Compartment Syndrome)، وهي حالة طبية طارئة يحدث فيها ارتفاع خطير في الضغط داخل العضلات، مما يمنع تدفق الدم ويؤدي إلى موت الأنسجة إذا لم يتم التدخل الجراحي الفوري (Fasciotomy).
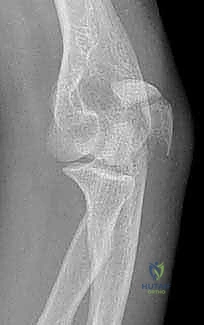
2. التصوير بالأشعة السينية (X-Rays)
تُعد الأشعة السينية الأداة التشخيصية الأساسية. يتم أخذ صور بوضعيات مختلفة (أمامية خلفية AP، وجانبية Lateral) لتقييم:
* موقع الكسر ونوعه (مستعرض، مائل، مفتت).
* مدى الإزاحة بين أجزاء العظم.
* درجة تأثر السطح المفصلي.
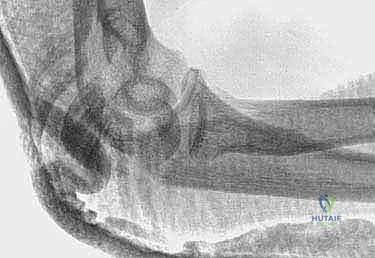
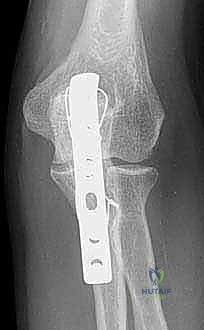
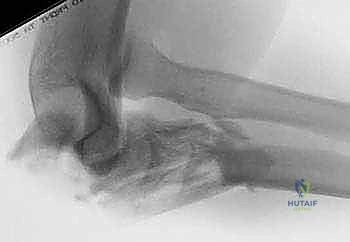
أشعة سينية جانبية توضح كسراً مستعرضاً مُزاحاً في الناتئ المرفقي.
3. التصوير المقطعي المحوسب (CT Scan)
في الحالات المعقدة، والكسور شديدة التفتت، أو عندما يكون هناك شك في وجود كسور أخرى مرافقة (مثل كسر الناتئ الإكليلي أو رأس الكعبرة)، يطلب الدكتور هطيف إجراء أشعة مقطعية ثلاثية الأبعاد. يوفر هذا الفحص خريطة دقيقة للعظم تُساعد في التخطيط الجراحي المسبق بدقة متناهية.
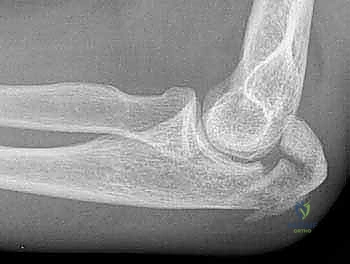
التصوير المقطعي المحوسب يُظهر تفاصيل التفتت العظمي وتأثر السطح المفصلي بدقة عالية.
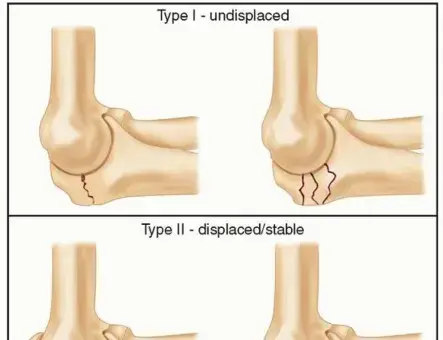
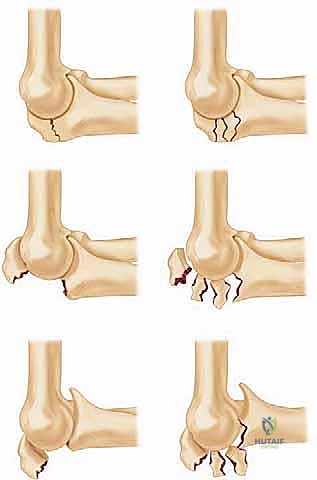
تصنيف مايو (Mayo Classification) لكسور الناتئ المرفقي
لتوحيد لغة التخاطب الطبي وتحديد خطة العلاج المثلى، يعتمد جراحو العظام على أنظمة تصنيف عالمية. يُعد "تصنيف مايو" هو الأكثر استخداماً واعتماداً من قبل الأستاذ الدكتور محمد هطيف، حيث يعتمد على ثلاثة عوامل رئيسية: الإزاحة (Displacement)، التفتت (Comminution)، واستقرار مفصل المرفق (Stability).
جدول 1: تفصيل تصنيف مايو لكسور الناتئ المرفقي
| نوع الكسر (تصنيف مايو) | الوصف السريري والإشعاعي | التوجه العلاجي العام |
|---|---|---|
| النوع الأول (Type I) | كسر غير مُزاح (Non-displaced). العظم في مكانه الطبيعي، والمفصل مستقر. | علاج تحفظي (غير جراحي) باستخدام الجبس أو الجبيرة، مع متابعة دقيقة. |
| النوع الثاني (Type II) | كسر مُزاح (Displaced)، لكن المفصل مستقر (لا يوجد خلع). | علاج جراحي إلزامي. |
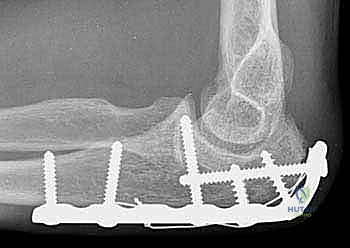
| * النوع II-A | كسر مُزاح غير مفتت (قطعتين فقط). | جراحة التثبيت بأسلاك الشد (Tension Band). |
| * النوع II-B | كسر مُزاح ومفتت (عدة قطع عظمية). | جراحة التثبيت بالشرائح والمسامير (Plates & Screws). |
| النوع الثالث (Type III) | كسر مُزاح مع عدم استقرار في المفصل (يصاحبه خلع في المرفق). | تدخل جراحي طارئ أو عاجل. |
| * النوع III-A | غير مفتت مع عدم استقرار. | تثبيت قوي (غالباً شرائح) مع إصلاح الأربطة الممزقة. |
| * النوع III-B | مفتت بشدة مع عدم استقرار. | تثبيت معقد بالشرائح المتعددة، وقد يتطلب ترقيع عظمي. |
التخطيط المسبق للعملية الجراحية بناءً على دراسة دقيقة لصور الأشعة وتصنيف مايو.
الخيارات العلاجية: من التحفظي إلى الجراحي المتقدم
يتم تحديد خطة العلاج بناءً على عمر المريض، مستوى نشاطه البدني، جودة العظام، وبالطبع، نوع الكسر حسب تصنيف مايو. يحرص الأستاذ الدكتور محمد هطيف على مناقشة كافة الخيارات بشفافية وأمانة طبية تامة مع المريض.
أولاً: العلاج التحفظي (غير الجراحي)
يقتصر هذا الخيار على نسبة قليلة جداً من المرضى، وتحديداً:
* مرضى النوع الأول (الكسور غير المُزاحة).
* المرضى كبار السن جداً أو الذين يعانون من أمراض مزمنة شديدة تجعل التخدير والجراحة خطراً على حياتهم (Low-demand patients).
طريقة العلاج التحفظي:
يتم وضع ذراع المريض في جبيرة أو جبس بزاوية انثناء تتراوح بين 45 إلى 90 درجة لمدة 3 إلى 4 أسابيع. يجب إجراء صور أشعة أسبوعية للتأكد من عدم تحرك الكسر (الإزاحة الثانوية). بعد هذه الفترة، يتم البدء بحركة تدريجية للمرفق لتجنب التيبس.
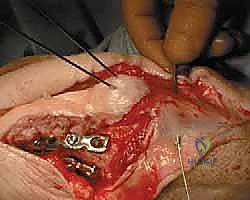
ثانياً: العلاج الجراحي (المعيار الذهبي)
بالنسبة للأغلبية الساحقة من كسور الناتئ المرفقي (الأنواع II و III)، يُعد التدخل الجراحي هو الخيار الوحيد الذي يضمن استعادة وظيفة المرفق.
أهداف الجراحة التي يضعها د. هطيف نصب عينيه:
1. إعادة الرد التشريحي الدقيق للسطح المفصلي (Anatomical Reduction).
2. تثبيت ميكانيكي صلب وقوي (Rigid Fixation).
3. تمكين المريض من تحريك المرفق في اليوم التالي للجراحة (Early Mobilization).
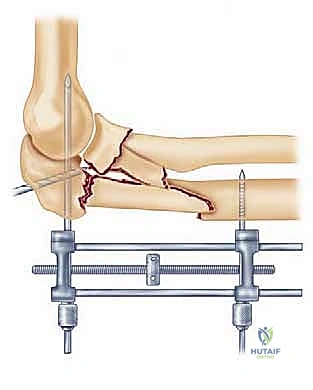
التحضير الدقيق في غرفة العمليات، حيث يتم وضع المريض في الوضعية المناسبة للوصول الأمثل للمرفق.
الدليل الشامل لتقنيات الجراحة مع الأستاذ الدكتور محمد هطيف
يمتلك الدكتور محمد هطيف ترسانة واسعة من التقنيات الجراحية الحديثة، ويختار التقنية الأنسب بناءً على هندسة الكسر.
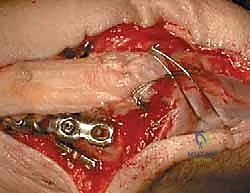
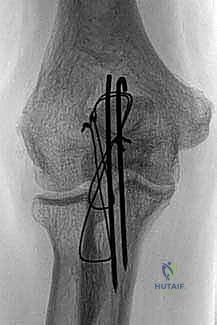
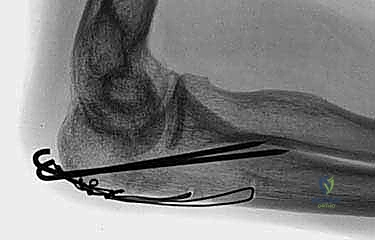
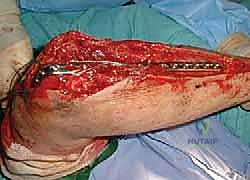
1. التثبيت بأسلاك الشد المجدولة (Tension Band Wiring - TBW)
تُعد هذه التقنية من أروع التطبيقات الهندسية في الطب. تُستخدم بشكل أساسي للكسور العرضية غير المفتتة (النوع II-A).
كيف تعمل هندسياً؟
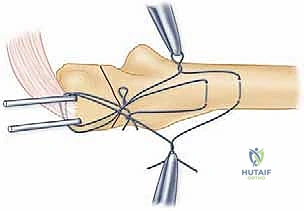
تعمل العضلة ثلاثية الرؤوس على سحب الكسر وإحداث "قوة شد" (Tension Force) تُبعد العظام عن بعضها. تقوم تقنية TBW بتحويل هذه القوى المدمرة إلى "قوى ضغط" (Compression Forces) مفيدة. عند وضع الأسلاك المعدنية بشكل رقم 8 (Figure-of-eight) وتثبيتها، فإن كل حركة انثناء للمرفق ستؤدي في الواقع إلى ضغط حواف الكسر معاً، مما يسرع من التئام العظم!
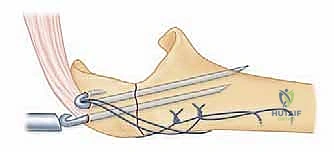
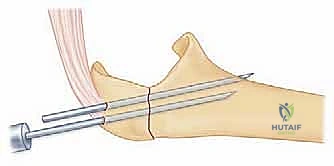
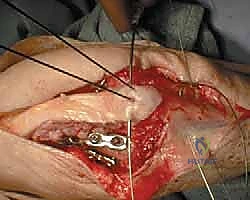
إدخال أسلاك كيرشنر (K-wires) الموازية لتثبيت الكسر مبدئياً كخطوة أولى في تقنية أسلاك الشد.
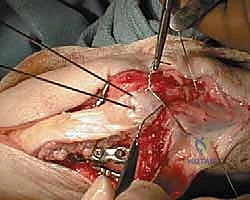
خطوات العملية:
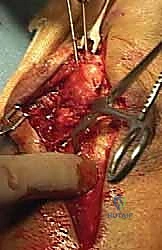
1. يتم إجراء شق جراحي خلفي وتحديد العصب الزندي لحمايته.
2. يتم تنظيف منطقة الكسر من التجلطات الدموية، وإعادة العظم إلى مكانه الطبيعي بدقة.
3. يتم إدخال سلكين معدنيين متوازيين (K-wires) عبر الكسر لتثبيته مبدئياً.
4. يتم تمرير سلك معدني مرن وقوي عبر ثقب صغير في عظم الزند، ثم لفه على شكل رقم 8 حول نهايات الأسلاك الموازية.
5. يتم شد السلك بقوة وإحكام لضمان الضغط المستمر على موقع الكسر.


كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك