دليلك الشامل لعلاج كسور عظم الفخذ: استراتيجيات متقدمة للتعافي التام
الخلاصة الطبية
هل تبحث عن معلومات دقيقة حول دليلك الشامل لعلاج كسور عظم الفخذ: استراتيجيات متقدمة للتعافي التام؟ يوضح أن كسور عظم الفخذ إصابات خطيرة ناتجة عن صدمات قوية، تستدعي فهماً عميقاً للميكانيكا الحيوية للتشخيص والعلاج الأمثل. يشمل العلاج غالباً التثبيت بالمسمار النخاعي لاستعادة طول العظم ومحاذاته واستقراره. فهم المبادئ الميكانيكية يضمن اختيار طريقة التثبيت الأنسب، محققاً نسب التئام عالية تتجاوز 95%.
مقدمة: كسور عظم الفخذ - تحدي طبي يتطلب خبرة فائقة
تُعد كسور عظم الفخذ من الإصابات الخطيرة التي تُصنف ضمن حالات الطوارئ الطبية، وتتطلب تدخلاً سريعاً ودقيقاً لضمان أفضل نتائج التعافي وتجنب المضاعفات المحتملة. عظم الفخذ هو أطول وأقوى عظم في جسم الإنسان، ويشكل محوراً أساسياً للحركة وتحمل الوزن. لذا، فإن كسره لا ينتج عادةً إلا عن قوة كبيرة، سواء كانت حوادث سير عالية السرعة، أو سقوط من ارتفاع عالٍ، أو حتى إصابات مباشرة كالتي تحدث جراء الأعيرة النارية. فهم الميكانيكا الحيوية لهذه الكسور أمر بالغ الأهمية لتحديد أنسب طرق العلاج، التي يجب أن تستند إلى أسس علمية رصينة وخبرة سريرية واسعة.
تهدف هذه المقالة الشاملة إلى الغوص عميقاً في كافة جوانب كسور عظم الفخذ، بدءاً من التشريح والآلية المرضية، مروراً بالتشخيص والعلاج المتقدم، وصولاً إلى برامج إعادة التأهيل التي تضمن عودة المريض إلى حياته الطبيعية. سنركز بشكل خاص على أهمية اختيار الجراح الأكفأ والأكثر خبرة، ونسلط الضوء على الأستاذ الدكتور محمد هطيف، البروفيسور في جامعة صنعاء وأحد أبرز جراحي العظام والعمود الفقري والمفاصل في اليمن والمنطقة، والذي يتمتع بخبرة تزيد عن 20 عاماً في علاج مثل هذه الحالات المعقدة باستخدام أحدث التقنيات والمبادئ الجراحية.
الميكانيكا الحيوية وأهميتها في فهم كسور عظم الفخذ
يتعرض عظم الفخذ، بحكم وظيفته كمحور لدعم الجسم والحركة، لقوى محورية ودورانية وانحنائية هائلة. عند تجاوز هذه القوى قدرة العظم على التحمل، يحدث الكسر. إن فهم اتجاه القوة المسببة للكسر، ونقطة تأثيرها، وكيفية انتشارها عبر العظم، يوفر رؤى حاسمة لتصنيف الكسر وتحديد استراتيجية العلاج. على سبيل المثال، الكسر الحلزوني غالباً ما ينتج عن قوة دورانية، بينما الكسر المستعرض ينتج عن قوة انحنائية مباشرة. هذه المعرفة تُمكّن الجراحين من إعادة بناء العظم بدقة، وتحقيق تثبيت مستقر يسمح بالالتئام الأمثل. تلعب الخبرة الطويلة والقدرة على تحليل هذه الميكانيكا الحيوية دوراً حاسماً في يد الجراح الخبير، وهو ما يتميز به الأستاذ الدكتور محمد هطيف في مساره المهني.
وبائيات كسور عظم الفخذ: نظرة عامة
تعتبر كسور عظم الفخذ شائعة نسبياً، حيث يبلغ معدل حدوثها حوالي 37.1 لكل 100,000 شخص سنوياً. تختلف الفئة العمرية الأكثر عرضة للإصابة بهذه الكسور تبعاً لآلية الإصابة:
- في الشباب (أقل من 60 عاماً): غالباً ما تحدث هذه الكسور نتيجة حوادث المرور عالية السرعة، السقوط من ارتفاعات كبيرة، أو الإصابات الرياضية الشديدة. وتتميز هذه الكسور بكونها ناتجة عن "طاقة عالية"، مما يؤدي غالباً إلى كسور معقدة ومتفتتة، وقد تترافق مع إصابات أخرى في الأعضاء الداخلية أو الأطراف.
- في كبار السن (أكثر من 60 عاماً): تحدث الكسور عادةً نتيجة السقوط من مستوى الوقوف، وتُصنف على أنها كسور ناتجة عن "طاقة منخفضة". وغالباً ما تتفاقم هذه الحالات بسبب هشاشة العظام الكامنة، مما يجعل العظم أكثر عرضة للكسر حتى مع صدمات بسيطة.
- أسباب أخرى: يمكن أن تحدث كسور عظم الفخذ أيضاً نتيجة الإصابة بأعيرة نارية، أو كسور الإجهاد (في الرياضيين أو الجنود)، أو الكسور المرضية الناتجة عن أورام أو أمراض عظمية تُضعف العظم.
فهم هذا التوزيع العمري وأنماط الحدوث يساعد في وضع استراتيجيات وقائية فعالة، مثل حملات التوعية المرورية للشباب، وبرامج تقوية العظام والتوازن لكبار السن. كما أنه يوجه الجراح نحو توقع أنواع معينة من الإصابات والمضاعفات المحتملة، مما يسرع عملية التشخيص ووضع خطة العلاج المناسبة.
فهم التشريح الحيوي لعظم الفخذ
عظم الفخذ هو العظم الوحيد في الفخذ، ويمتد من الحوض إلى الركبة. إنه أطول وأقوى عظم في الجسم، مما يعكس دوره المحوري في تحمل الوزن والحركة. لفهم كسور عظم الفخذ، يجب علينا أولاً استيعاب بنيته التشريحية ووظائفه الحيوية.
البنية التشريحية لعظم الفخذ
يمكن تقسيم عظم الفخذ إلى ثلاثة أجزاء رئيسية:
-
الطرف القريب (Proximal Femur):
- الرأس الفخذي (Femoral Head): الجزء الكروي الذي يتمفصل مع التجويف الحقي في عظم الحوض ليشكل مفصل الورك.
- عنق الفخذ (Femoral Neck): المنطقة الضيقة التي تربط الرأس الفخذي بالجسم الفخذي. وهي منطقة شائعة للكسور، خاصة لدى كبار السن بسبب هشاشة العظام.
- المدور الكبير والصغير (Greater and Lesser Trochanters): نتوءات عظمية كبيرة تعمل كمواقع لارتكاز العضلات القوية التي تحرك مفصل الورك.
-
جسم الفخذ (Femoral Shaft):
- وهو الجزء الطويل والأسطواني لعظم الفخذ، ويمثل حوالي ثلثي طول العظم الكلي. يتميز بقوة فائقة لتحمل الضغوط الدورانية والمحورية والانحنائية.
- يحتوي على تجويف داخلي (القناة النخاعية) يضم نخاع العظم، ويُستخدم هذا التجويف لتثبيت المسامير النخاعية في الجراحات.
- يحيط به عدد كبير من العضلات القوية (مثل العضلة الرباعية الأوتار والأوتار المأبضية) والأوعية الدموية والأعصاب الرئيسية (مثل الشريان الفخذي والعصب الوركي)، مما يجعل كسوره محاطة بمخاطر النزيف الشديد وتلف الأعصاب.
-
الطرف البعيد (Distal Femur):
- يشكل الجزء العلوي من مفصل الركبة، ويتكون من لقمتين (medial and lateral condyles) تتمفصلان مع قصبة الساق (tibia) لتشكيل مفصل الركبة.
- تؤثر الكسور في هذه المنطقة بشكل مباشر على وظيفة الركبة.
وظائف عظم الفخذ الرئيسية
- تحمل الوزن: ينقل عظم الفخذ وزن الجسم من الحوض إلى الساق.
- الحركة: يوفر نقاط ارتكاز قوية للعضلات التي تحرك الورك والركبة، مما يمكننا من المشي، الجري، القفز، وغيرها من الحركات.
- حماية نخاع العظم: يحتوي على نخاع العظم المسؤول عن إنتاج خلايا الدم.
إن أي كسر في جسم الفخذ يؤثر بشكل كبير على قدرة المريض على تحمل الوزن والحركة، ويُعد التدخل السريع والدقيق أمراً بالغ الأهمية لاستعادة هذه الوظائف الحيوية. الخبرة الجراحية العميقة التي يمتلكها الأستاذ الدكتور محمد هطيف في التعامل مع تعقيدات تشريح عظم الفخذ والأنسجة المحيطة به تضمن تخطيطاً دقيقاً لكل خطوة جراحية للحفاظ على سلامة الأنسجة الحيوية وتحقيق أفضل النتائج.
أسباب وأنواع كسور عظم الفخذ: نظرة معمقة
تُعد كسور عظم الفخذ من الإصابات التي تحدث بشكل رئيسي نتيجة صدمات قوية جداً. تتعدد الأسباب وتختلف الأنماط، مما يتطلب تشخيصاً دقيقاً لتحديد خطة العلاج المثلى.
أسباب كسور عظم الفخذ
-
الحوادث عالية الطاقة (High-Energy Trauma):
- حوادث السير: السبب الأكثر شيوعاً، خاصة في الشباب. يمكن أن تكون الاصطدامات الأمامية، الجانبية، أو الخلفية سبباً في قوى هائلة تؤدي إلى كسور معقدة ومتفتتة.
- السقوط من ارتفاعات عالية: مثل السقوط من مبانٍ أو سلالم، حيث تكون قوة الارتطام كافية لكسر العظم.
- الإصابات الرياضية الشديدة: في بعض الرياضات التي تتضمن سرعات عالية أو احتكاكاً جسدياً عنيفاً.
- إصابات الأعيرة النارية: حيث تسبب المقذوفات أضراراً واسعة النطاق للعظم والأنسجة الرخوة المحيطة.
-
الحوادث منخفضة الطاقة (Low-Energy Trauma):
- السقوط من مستوى الوقوف: السبب الرئيسي لكسور عظم الفخذ في كبار السن، خاصة المصابين بهشاشة العظام.
-
الكسور المرضية (Pathological Fractures):
تحدث في العظام الضعيفة بسبب أمراض كامنة مثل:
- الأورام العظمية الأولية أو الثانوية (السرطان الذي ينتشر إلى العظم).
- الالتهابات العظمية.
- الأمراض الاستقلابية التي تؤثر على كثافة العظام.
- كسور الإجهاد (Stress Fractures): نادرة في جسم الفخذ، لكنها قد تحدث لدى الرياضيين أو الجنود نتيجة التكرار المستمر للحمل على العظم دون فترة كافية للتعافي.
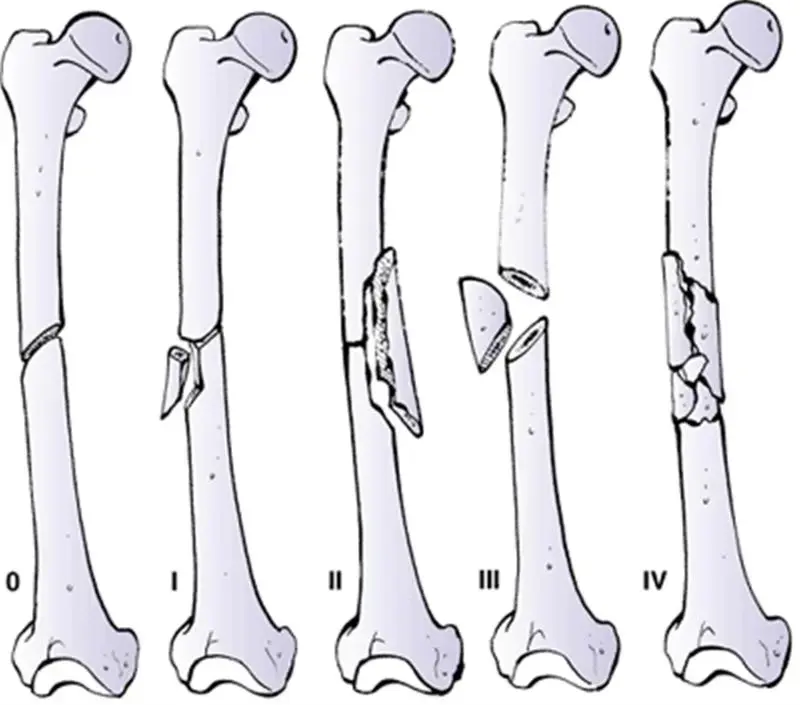
أنواع وتصنيفات كسور عظم الفخذ
تصنف كسور عظم الفخذ بناءً على عدة عوامل، أبرزها موقع الكسر، وشكله، ومدى تفتته، وما إذا كان مفتوحاً (يخترق الجلد) أو مغلقاً. هذه التصنيفات توجه الجراح في اختيار أفضل استراتيجية علاجية.
-
حسب الموقع:
- كسور الطرف القريب (Proximal Femur Fractures): تشمل كسور الرأس والعنق والمدورين. (غالباً ما تُصنف بشكل منفصل كـ "كسور الورك").
- كسور جسم الفخذ (Femoral Shaft Fractures): وهي موضوع مقالنا. تحدث في الجزء الطويل من العظم.
- كسور الطرف البعيد (Distal Femur Fractures): تؤثر على اللقمتين الفخذيتين قرب الركبة.
-
حسب شكل الكسر:
- الكسور المستعرضة (Transverse Fractures): خط الكسر مستقيم وعمودي على محور العظم. تنتج غالباً عن قوة انحنائية مباشرة.
- الكسور المائلة (Oblique Fractures): خط الكسر مائل بالنسبة لمحور العظم.
- الكسور الحلزونية (Spiral Fractures): خط الكسر يلتف حول العظم كالحلزون. تنتج عن قوى دورانية قوية.
- الكسور الجزئية/الفتاتية (Comminuted Fractures): ينكسر العظم إلى ثلاث قطع أو أكثر. غالباً ما تكون نتيجة قوى عالية الطاقة.
- الكسور القطاعية (Segmental Fractures): وجود قطعتين منفصلتين أو أكثر من العظم المكسور بين الأجزاء الرئيسية.
-
حسب سلامة الجلد:
- الكسور المغلقة (Closed Fractures): لا يخترق الجلد وتبقى العظام داخل الجسم.
- الكسور المفتوحة (Open/Compound Fractures): تخترق أجزاء من العظم الجلد وتتعرض للبيئة الخارجية. هذه الحالات أكثر خطورة بسبب ارتفاع خطر العدوى، وتتطلب تدخلاً جراحياً عاجلاً.
الإصابات المصاحبة لكسور عظم الفخذ
من المهم ملاحظة أن كسور عظم الفخذ قد تترافق مع إصابات أخرى في العظام والمفاصل، بالإضافة إلى إصابات الأنسجة الرخوة والأعضاء الداخلية، مما يزيد من تعقيد الحالة:
- كسر عنق الفخذ في نفس الطرف: يحدث بنسبة تتراوح بين 2-6% من الحالات، ويتطلب تشخيصاً دقيقاً لأنه قد لا يكون واضحاً في البداية.
- كسور عظم الفخذ الثنائية: كسور في كلا الفخذين، وهي حالات نادرة وشديدة الخطورة.
- كسور قصبة الساق في نفس الطرف (كسر الركبة العائم Flail Knee): إصابة بالغة التعقيد تؤثر على استقرار الركبة بالكامل.
- إصابات الرأس والصدر والبطن: خاصة في حوادث الطاقة العالية.
- إصابات الأوعية الدموية والأعصاب: قد تؤدي أطراف الكسر الحادة إلى تمزق الأوعية الدموية الرئيسية أو الأعصاب، مما يستدعي تدخلاً جراحياً عاجلاً لإصلاحها.
إن التعقيد الكبير في أسباب وأنواع كسور عظم الفخذ، ومصاحبتها لإصابات أخرى، يفرض ضرورة الاستعانة بخبرة جراح عظام متمكن، يتمتع بالقدرة على التعامل مع الحالات الطارئة والمعقدة. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة وسجله الحافل بالنجاحات، يُعتبر الخيار الأمثل للتعامل مع مثل هذه التحديات الطبية.
أعراض وعلامات كسور عظم الفخذ
تظهر أعراض وعلامات كسور عظم الفخذ بشكل واضح ومؤلم للغاية، مما يسهل التعرف عليها في معظم الحالات. ومع ذلك، قد تختلف شدة الأعراض بناءً على نوع الكسر ومكانه، بالإضافة إلى وجود إصابات أخرى مصاحبة.
الأعراض الشائعة:
- ألم شديد ومفاجئ: وهو العرض الأكثر وضوحاً، ويزداد سوءاً مع أي محاولة لتحريك الساق أو لمسها.
- عدم القدرة على تحمل الوزن: يصبح المصاب غير قادر تماماً على الوقوف أو المشي على الساق المصابة.
- تشوه واضح في الفخذ: قد يظهر الفخذ أقصر، أو متورماً بشكل كبير، أو ملتفاً بزاوية غير طبيعية.
- كدمات وتورم: يحدث نتيجة النزيف الداخلي من العظم المكسور والأوعية الدموية المحيطة. قد تظهر الكدمات على الفور أو تتطور على مدى ساعات.
- فقدان وظيفة الساق: يصبح من المستحيل تحريك مفصل الورك أو الركبة بشكل طبيعي.
- صوت فرقعة (طقطقة) عند الإصابة: قد يسمع بعض المرضى صوتاً مميزاً وقت حدوث الكسر.
العلامات السريرية التي يلاحظها الطبيب:
عند الفحص السريري، يبحث الأستاذ الدكتور محمد هطيف وفريقه عن علامات إضافية تؤكد التشخيص وتوجه نحو العلاج:
- تورم حاد وتغير في شكل الفخذ: ملاحظة سريعة للتشوه والتورم.
- ألم شديد عند الجس: أي لمس خفيف لمنطقة الكسر يسبب ألماً شديداً.
- حركة غير طبيعية (abnormal mobility): في بعض الحالات، قد يتمكن الجراح من ملاحظة حركة غير طبيعية في منتصف الفخذ، مما يشير إلى انعدام استقرار العظم.
- تقصير في طول الطرف المصاب: مقارنة بالساق السليمة، غالباً ما تبدو الساق المكسورة أقصر.
- دوران خارجي للساق المصابة: خاصة في كسور الطرف القريب، قد تدور الساق إلى الخارج بشكل غير طبيعي.
- تغيرات حسية أو حركية: في حال وجود إصابة في الأعصاب، قد يعاني المريض من خدر، تنميل، أو ضعف في حركة القدم أو الأصابع.
- برودة أو شحوب في القدم: قد يشير ذلك إلى إصابة الأوعية الدموية الرئيسية، وهي حالة طارئة تتطلب تدخلاً عاجلاً للحفاظ على حيوية الطرف.
- جروح أو نزيف: في حالات الكسور المفتوحة، يكون هناك جرح جلدي ينكشف من خلاله العظم المكسور.
إن التقييم السريع والدقيق لهذه الأعراض والعلامات هو الخطوة الأولى نحو علاج ناجح. يتطلب الأمر جراحاً متمرساً مثل الأستاذ الدكتور محمد هطيف لتحديد مدى الإصابة، واستبعاد الإصابات المصاحبة الخطيرة، وتحديد أولوية التدخلات الطارئة.
التشخيص الدقيق: رحلة إلى التعافي
يعتمد التشخيص الدقيق لكسور عظم الفخذ على مزيج من التقييم السريري الشامل والتصوير الطبي المتطور. يهدف التشخيص إلى تحديد موقع الكسر، نوعه، مدى تفتته، وجود أي إصابات مصاحبة، وتقييم حالة الأنسجة الرخوة والأوعية الدموية والأعصاب.
الخطوات التشخيصية:
-
التاريخ المرضي والفحص السريري:
- التاريخ المرضي: يبدأ الأستاذ الدكتور محمد هطيف بسؤال المريض (أو المرافقين في حالات فقدان الوعي) عن كيفية حدوث الإصابة (آلية الصدمة)، توقيت حدوثها، والأعراض التي يشعر بها المريض. هذا يساعد في فهم القوى التي تعرض لها العظم.
- الفحص السريري: يتضمن فحصاً دقيقاً للساق المصابة بحثاً عن التورم، الكدمات، التشوه، الألم عند الجس، وتقييم النبض في القدم، والإحساس، وحركة الأصابع لاستبعاد إصابات الأوعية الدموية والأعصاب. كما يتم فحص الأجزاء الأخرى من الجسم لاستبعاد الإصابات المصاحبة.
-
التصوير بالأشعة السينية (X-rays):
- هي أول وأهم خطوة في التشخيص. يتم التقاط صور متعددة للفخذ المصاب من زوايا مختلفة (أمامية وجانبية) لتقييم الكسر بدقة.
- يجب أن تشمل الأشعة السينية مفصل الورك ومفصل الركبة للتأكد من عدم وجود كسور أخرى في الأجزاء القريبة أو البعيدة من عظم الفخذ.
- تظهر الأشعة السينية بوضوح موقع الكسر، نوعه (مستعرض، مائل، حلزوني، متفتت)، ودرجة الإزاحة بين أجزاء العظم.
-
الأشعة المقطعية (CT Scan):
- قد يطلب الأستاذ الدكتور محمد هطيف تصويراً مقطعياً في حالات الكسور المعقدة، مثل الكسور المتفتتة أو الكسور التي تمتد إلى المفاصل (الورك أو الركبة).
- يوفر التصوير المقطعي صوراً ثلاثية الأبعاد للعظم، مما يساعد في التخطيط الجراحي الدقيق، خاصة لتحديد حجم وموقع الشظايا الصغيرة.
- يُعد مفيداً أيضاً في استبعاد أو تأكيد إصابات الحوض أو العمود الفقري المصاحبة.
-
التصوير بالرنين المغناطيسي (MRI):
-
نادراً ما يستخدم بشكل أساسي لتشخيص كسور جسم الفخذ الحادة، ولكنه قد يكون مفيداً في حالات خاصة، مثل:
- الاشتباه بكسور الإجهاد التي لا تظهر بوضوح في الأشعة السينية.
- تقييم إصابات الأنسجة الرخوة المحيطة (العضلات، الأربطة، الغضاريف)، خاصة إذا كان هناك اشتباه بإصابة في الركبة أو الورك.
- البحث عن كسور خفية أو آفات مرضية (أورام) أدت إلى الكسر.
-
نادراً ما يستخدم بشكل أساسي لتشخيص كسور جسم الفخذ الحادة، ولكنه قد يكون مفيداً في حالات خاصة، مثل:
-
الأشعة فوق الصوتية (Ultrasound) أو دراسات الأوعية الدموية (Angiography):
- في حال الاشتباه بإصابة الأوعية الدموية الرئيسية (بناءً على ضعف النبض أو برودة الطرف)، قد يطلب الأستاذ الدكتور محمد هطيف تصويراً دوبلر للأوعية الدموية أو تصويراً شريانياً لتحديد موقع ومدى الإصابة الوعائية، والتي قد تتطلب تدخلاً جراحياً عاجلاً قبل أو أثناء جراحة العظم.
تُعد الخبرة في تفسير هذه الفحوصات التشخيصية أمراً بالغ الأهمية. يمتلك الأستاذ الدكتور محمد هطيف القدرة على قراءة الصور الشعاعية بدقة فائقة، وتحديد كل التفاصيل التي ستوجه قراراته الجراحية، لضمان أفضل فرصة للالتئام والتعافي للمريض.
خيارات العلاج المتقدمة لكسور عظم الفخذ
يتوقف اختيار طريقة العلاج المناسبة لكسور عظم الفخذ على عدة عوامل، منها: عمر المريض، حالته الصحية العامة، نوع وموقع الكسر، مدى تفتته، وجود إصابات أخرى مصاحبة، وما إذا كان الكسر مفتوحاً أم مغلقاً. بشكل عام، تتطلب معظم كسور جسم الفخذ علاجاً جراحياً نظراً لقوى الشد الكبيرة التي تتعرض لها المنطقة وصعوبة الحفاظ على وضعية الكسر الصحيحة بالطرق التحفظية.
1. العلاج التحفظي (Conservative Treatment)
يُستخدم العلاج التحفظي لعدد محدود جداً من كسور عظم الفخذ، ويُعتبر خياراً استثنائياً في معظم الحالات:
- الحدود: عادةً ما يقتصر على كسور الإجهاد، أو بعض كسور الأطفال التي لديها قدرة عالية على الالتئام وإعادة التشكيل، أو في حالات نادرة جداً للمرضى كبار السن ذوي الحالات الصحية الخطيرة التي تمنع إجراء الجراحة.
-
الطرق:
- الجبس أو التجبير: يتم وضع جبيرة طويلة تمتد من الصدر إلى الكاحل (Spica Cast) في الأطفال الصغار.
- الشد الهيكلي (Skeletal Traction): يُستخدم كحل مؤقت لتثبيت الكسر وتخفيف الألم قبل الجراحة، أو في حالات نادرة جداً كعلاج نهائي لمرضى لا يتحملون الجراحة. يتم إدخال دبوس معدني في عظم الساق أو الفخذ، وتُعلّق أوزان لسحب الساق والحفاظ على محاذاة العظم.
- العيوب: يتطلب فترات طويلة جداً من الراحة في الفراش، ويرتبط بمضاعفات مثل ضمور العضلات، قرح الفراش، التهابات الصدر، وتخثر الأوردة العميقة. كما أن نسبة عدم الالتئام أو الالتئام السيئ تكون أعلى بكثير مقارنة بالجراحة.
2. العلاج الجراحي (Surgical Treatment) - الخيار الأمثل والقياسي
يُعد التدخل الجراحي هو العلاج المعياري والأساسي لمعظم كسور جسم الفخذ لدى البالغين والأطفال الأكبر سناً. يهدف إلى تثبيت الكسر بشكل مستقر، إعادة محاذاة العظم بدقة، والسماح بالتحميل المبكر والبدء في برامج إعادة التأهيل، مما يقلل من المضاعفات ويسرع العودة إلى الحياة الطبيعية.
يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة التي تزيد عن 20 عاماً، وجراحته لمئات الحالات من كسور عظم الفخذ، خبيراً لا يُضاهى في تطبيق أحدث التقنيات الجراحية. يُعرف البروفيسور هطيف بدقته المتناهية، واستخدامه لأحدث الأجهزة والتقنيات (مثل التنظير المفصلي 4K – Arthroscopy 4K، والجراحة المجهرية – Microsurgery، والمفاصل الصناعية – Arthroplasty في سياق واسع لخبرته، وإن كان المسمار النخاعي هو الأساس هنا)، ويُطبق مبادئ الشفافية والصدق الطبي في كل خطوة، مما يجعله وجهة المرضى الموثوقة في صنعاء واليمن.
أ. تثبيت المسمار النخاعي (Intramedullary Nailing) - الطريقة الذهبية
تُعتبر هذه الطريقة هي الأكثر شيوعاً وفعالية لعلاج معظم كسور جسم الفخذ. تتضمن إدخال مسمار معدني طويل (غالباً من التيتانيوم) داخل التجويف النخاعي لعظم الفخذ، ثم يتم تثبيته بمسامير عرضية (مسامير قفل) في الطرفين العلوي والسفلي للعظم.
-
المزايا:
- تثبيت داخلي قوي: يوفر استقراراً ممتازاً للكسر، مما يسمح بالتحميل المبكر على الساق.
- تداخل جراحي محدود: يمكن إدخال المسمار النخاعي من فتحة صغيرة نسبياً في منطقة الورك أو الركبة، مما يقلل من تضرر الأنسجة الرخوة ويعزز الشفاء.
- معدلات التئام عالية: يوفر بيئة مثالية لالتئام العظم بسبب الحفاظ على التروية الدموية.
- معدلات مضاعفات منخفضة.
- الإجراء: يقوم الأستاذ الدكتور محمد هطيف، مستخدماً أحدث أجهزة التصوير بالأشعة السينية الحية (Fluoroscopy)، بإدخال المسمار النخاعي بعناية فائقة عبر تجويف العظم، ثم تثبيته بالمسامير العرضية لضمان الاستقرار التام. يتميز البروفيسور هطيف بمهارته في التعامل مع الكسور المعقدة والمتفتتة، حيث يضمن استعادة الطول والمحاذاة الصحيحة للعظم.
ب. تثبيت الصفائح والمسامير (Plate and Screw Fixation)
تُستخدم هذه الطريقة بشكل أقل شيوعاً لكسور جسم الفخذ، وتُفضل في حالات معينة:
-
الاستخدامات:
- كسور جسم الفخذ القريبة جداً من مفصل الورك أو مفصل الركبة.
- الكسور التي تمتد إلى المفصل (Intra-articular fractures).
- الكسور المفتوحة الشديدة التي تتطلب الوصول المفتوح للتنظيف الجراحي.
- كسور الأطفال الذين لم يكتمل نموهم بعد، لتجنب إصابة صفيحة النمو (Growth Plate).
- في بعض حالات الكسور المرضية.
- الإجراء: يتم إحداث شق جراحي أكبر للوصول المباشر إلى الكسر. يتم إعادة وضع قطع العظم في محاذاتها الصحيحة، ثم تُثبت باستخدام صفائح معدنية تُربط بالعظم بواسطة مسامير.
- المزايا: توفير تثبيت قوي في مناطق معينة، والقدرة على إعادة بناء العظم المعقدة.
- العيوب: تدخل جراحي أكبر، احتمال أكبر لتضرر الأنسجة الرخوة، وقد يتطلب وقتاً أطول للالتئام مقارنة بالمسمار النخاعي.
ج. المثبتات الخارجية (External Fixators)
تُستخدم المثبتات الخارجية كحل مؤقت أو في حالات خاصة جداً:
-
الاستخدامات:
- التثبيت الأولي في حالات الإصابات المتعددة الخطيرة (Polytrauma): يتم وضعها بسرعة لتثبيت الكسر وتسهيل رعاية المريض المصاب بإصابات متعددة، ثم تُستبدل غالباً بمسمار نخاعي في مرحلة لاحقة.
- الكسور المفتوحة الشديدة مع تلوث أو فقدان كبير للأنسجة: تسمح بالوصول إلى الجرح وتنظيفه ومراقبة الأنسجة دون الحاجة إلى تثبيت داخلي فوري قد يزيد من خطر العدوى.
- العدوى الشديدة: في حالات الكسور المصابة بالعدوى حيث لا يمكن وضع تثبيت داخلي.
- الإجراء: يتم إدخال دبابيس معدنية في العظم فوق وتحت الكسر، ثم تُربط هذه الدبابيس بقضبان خارجية خارج الجسم.
- المزايا: سرعة التطبيق، سهولة التعديل، والتحكم في الجروح المفتوحة.
- العيوب: خطر العدوى في مواقع الدبابيس، عدم الراحة، وصعوبة في العناية الشخصية.
جدول مقارنة بين العلاج التحفظي والجراحي لكسور عظم الفخذ
| الميزة / الطريقة | العلاج التحفظي (الجبس / الشد الهيكلي) | العلاج الجراحي (المسمار النخاعي / الصفائح) |
|---|---|---|
| دواعي الاستخدام | حالات نادرة جداً: أطفال صغار، كسور إجهاد، مرضى لا يتحملون الجراحة | معظم كسور عظم الفخذ لدى البالغين والأطفال الأكبر سناً، الكسور المعقدة. |
| مدة العلاج | طويلة جداً (أسابيع إلى أشهر في السرير) | أقصر، يسمح بالتحميل المبكر والعودة للنشاط. |
| معدل الالتئام | قد يكون أبطأ، ومخاطر عدم الالتئام أو الالتئام الخاطئ أعلى. | مرتفع، خاصة مع التثبيت المستقر. |
| مخاطر المضاعفات | ضمور العضلات، قرح الفراش، جلطات، التهابات صدرية، تقصير أو تشوه. | عدوى، نزيف، تلف أعصاب أو أوعية، عدم الالتئام، ألم مزمن. |
| إعادة التأهيل | صعبة وطويلة جداً، تتطلب جهداً كبيراً لاستعادة الوظيفة. | أسهل وأسرع، تبدأ مبكراً بعد الجراحة. |
| التحميل على الساق | تأخر كبير جداً أو عدم تحميل. | تحميل مبكر جزئي أو كامل (حسب نوع الكسر والتثبيت). |
| نوع التدخل | غير جراحي، لكن يتطلب رعاية مكثفة. | جراحي، يتطلب تخدير وفريقاً طبياً متخصصاً. |
في الختام، يُعد اختيار الأسلوب الجراحي الأمثل قراراً حاسماً يتطلب خبرة جراحية فائقة ومهارات تحليلية عالية، وهو ما يجسده الأستاذ الدكتور محمد هطيف. إن قدرته على تقييم كل حالة بشكل فردي، واختيار التقنية الجراحية الأكثر ملاءمة، وتنفيذها بدقة متناهية، تضع المرضى على طريق التعافي الأمثل.
خطوات العملية الجراحية: من التحضير إلى التعافي المبكر
عند اتخاذ قرار إجراء جراحة لكسر عظم الفخذ، يُصبح فهم كل خطوة من العملية أمراً مهماً للمريض وأسرته. يحرص الأستاذ الدكتور محمد هطيف على توضيح هذه الخطوات بشفافية، مؤكداً على أن الهدف الأسمى هو سلامة المريض وتحقيق أفضل النتائج.
1. التحضير قبل الجراحة: أساس النجاح
تُعد مرحلة ما قبل الجراحة حاسمة لضمان سلامة المريض وتقليل مخاطر المضاعفات.
-
التقييم الشامل للحالة الصحية:
- يتم إجراء فحوصات دم شاملة، تخطيط قلب، أشعة صدر، لتقييم الصحة العامة للمريض والتأكد من قدرته على تحمل التخدير والجراحة.
- يتم التحقق من وجود أي أمراض مزمنة (مثل السكري، ارتفاع ضغط الدم، أمراض القلب والرئة) والتحكم فيها قبل الجراحة.
- تقييم الأدوية التي يتناولها المريض، وقد يُطلب إيقاف بعضها (مثل مميعات الدم) لفترة محددة قبل الجراحة.
-
تثبيت مؤقت للكسر:
- بعد التشخيص الأولي، يتم تثبيت الساق المصابة مؤقتاً باستخدام جبيرة أو شد (Traction) لتخفيف الألم ومنع المزيد من الحركة للكسر، وبالتالي تقليل الضرر المحتمل للأنسجة المحيطة.
-
التخطيط الجراحي الدقيق:
- يعتمد الأستاذ الدكتور محمد هطيف على الصور الشعاعية (الأشعة السينية، المقطعية) لوضع خطة جراحية مفصلة. تشمل هذه الخطة تحديد نوع التثبيت الداخلي (غالباً مسمار نخاعي)، وحجمه، وطريقة إدخاله.
- يناقش البروفيسور هطيف مع المريض وأسرته تفاصيل العملية، المخاطر المحتملة، ونتائجها المتوقعة، مع الالتزام بمبدأ الصدق الطبي.
-
التوعية والتثقيف:
- يتم إعطاء المريض تعليمات حول الصيام قبل الجراحة، ومتى يجب عليه التوقف عن تناول الطعام والشراب.
- تثقيف حول ما يمكن توقعه بعد الجراحة من حيث الألم، الحركة، وبدء إعادة التأهيل.
2. أثناء الجراحة: دقة ومهارة الأستاذ الدكتور محمد هطيف
تُجرى العملية عادةً تحت التخدير العام (أو التخدير النصفي في بعض الحالات)، وتستغرق عادةً من ساعة إلى ثلاث ساعات، حسب تعقيد الكسر.
-
التحضير في غرفة العمليات:
- يتم وضع المريض في الوضع المناسب على طاولة العمليات.
- تُنظف المنطقة الجراحية وتعقم جيداً.
- يتم تطبيق الأقمشة الجراحية المعقمة لإنشاء حقل جراحي نظيف.
- يُعطى المريض مضادات حيوية وريدية للوقاية من العدوى.
-
إجراء المسمار النخاعي (المثال الأكثر شيوعاً):
- يُجري الأستاذ الدكتور محمد هطيف شقاً صغيراً (عادةً بضعة سنتيمترات) إما في منطقة الورك (قرب المدور الكبير) أو الركبة (قرب اللقمتين الفخذيتين)، حسب نوع المسمار النخاعي.
- باستخدام تقنية الأشعة السينية الحية (Fluoroscopy) بشكل مستمر لضمان الدقة، يتم إدخال دليل سلكي (guide wire) عبر قناة العظم النخاعية وتجاوز منطقة الكسر.
- تُستخدم أدوات خاصة لتوسيع القناة النخاعية لتناسب حجم المسمار.
- يُدخل المسمار النخاعي بعناية فائقة عبر القناة حتى يمر من خلال الكسر ويصل إلى الطرف الآخر من العظم.
- تُستخدم مسامير قفل عرضية في أعلى وأسفل المسمار لتثبيته بالعظم، مما يمنع الدوران والتقصير. هذه الخطوة تتطلب دقة متناهية لتجنب إصابة الأنسجة المحيطة ولضمان الاستقرار الأمثل.
- تُؤخذ صور أشعة نهائية للتأكد من وضعية المسمار ومحاذاة الكسر بشكل صحيح.
-
دور الأستاذ الدكتور محمد هطيف في الجراحة:
- يبرز دور البروفيسور هطيف في هذه المرحلة من خلال خبرته الطويلة ودقته الجراحية المتناهية. فمهارته في استخدام أجهزة التصوير الحي، والتعامل مع التحديات التشريحية، وقدرته على إعادة محاذاة العظم بدقة فائقة، تقلل من وقت الجراحة وتزيد من كفاءتها.
- يستخدم الأستاذ الدكتور هطيف أحدث التقنيات لضمان أقل قدر من تضرر الأنسجة الرخوة (Minimally Invasive approach)، مما يقلل من الألم بعد الجراحة ويسرع عملية التعافي.
-
إغلاق الجرح:
- بعد التأكد من استقرار الكسر، تُغلق الشقوق الجراحية بطبقات متعددة من الخيوط الجراحية، ثم تُغطى بضمادات معقمة.
3. الرعاية ما بعد الجراحة مباشرة: بدء التعافي
مباشرة بعد الجراحة، يُنقل المريض إلى غرفة الإفاقة للمراقبة الدقيقة، ثم إلى غرفة العناية العادية.
-
إدارة الألم:
- يتم توفير مسكنات قوية للألم عن طريق الوريد أو الفم للتحكم في أي ألم قد يشعر به المريض. يحرص الفريق الطبي على راحة المريض.
-
مراقبة العلامات الحيوية:
- تُراقب العلامات الحيوية (النبض، الضغط، درجة الحرارة) باستمرار، وتُفحص الساق المصابة بحثاً عن أي علامات تورم شديد، نزيف، أو تغير في الإحساس والحركة.
-
التحرك المبكر والوقاية من المضاعفات:
- بمساعدة أخصائي العلاج الطبيعي، يتم تشجيع المريض على البدء في تحريك الأصابع ومفصل الكاحل مبكراً جداً لمنع تكون الجلطات.
- يُطلب من المريض الجلوس على حافة السرير في اليوم التالي للجراحة (إذا سمحت حالته بذلك)، وقد يُسمح له بالبدء في المشي باستخدام عكازات أو مشاية مع تحمل جزئي للوزن، حسب تعليمات الجراح.
- يتم إعطاء أدوية مضادة للتجلط لمنع تكون الجلطات الدموية.
-
العناية بالجرح:
- يتم تغيير الضمادات بشكل دوري، وتُراقب الجروح للتأكد من عدم وجود علامات للعدوى.
- يُشجع المريض على النهوض والحركة المبكرة، حيث يلعب هذا دوراً حاسماً في منع المضاعفات وتسريع الشفاء.
يُعد نهج الأستاذ الدكتور محمد هطيف في الرعاية الجراحية شاملاً، لا يقتصر على المهارة الفنية في غرفة العمليات فحسب، بل يمتد ليشمل التخطيط المسبق الدقيق، والإشراف الصارم على فترة التعافي المبكر، مما يضمن أفضل مسار للشفاء.
رحلة التعافي وإعادة التأهيل الشاملة
تُعد مرحلة إعادة التأهيل جزءاً لا يتجزأ من علاج كسور عظم الفخذ، وتكتمل أهميتها بعد نجاح التدخل الجراحي. تهدف هذه المرحلة إلى استعادة قوة العضلات، مرونة المفاصل، القدرة على تحمل الوزن، والوظيفة الكاملة للطرف المصاب، مما يسمح للمريض بالعودة إلى أنشطته اليومية والمهنية. تتطلب إعادة التأهيل التزاماً وتفانياً من المريض، وإشرافاً دقيقاً من فريق متخصص في العلاج الطبيعي بالتعاون مع الجراح.
يحرص الأستاذ الدكتور محمد هطيف على توجيه مرضاه نحو برامج إعادة التأهيل المصممة خصيصاً لكل حالة، مع التشديد على أهمية المتابعة المستمرة لضمان تحقيق أفضل النتائج.
مراحل إعادة التأهيل:
المرحلة 1: التعافي المبكر (من اليوم الأول إلى الأسبوعين بعد الجراحة)
-
الأهداف الرئيسية:
- تقليل الألم والتورم.
- منع تصلب المفاصل المحيطة (الورك والركبة والكاحل).
- الحفاظ على قوة العضلات المتبقية ومنع ضمورها.
- الوقاية من مضاعفات ما بعد الجراحة (مثل الجلطات الرئوية).
-
الأنشطة:
- تمارين الكاحل والقدم: تحريك الكاحل للأعلى والأسفل، تحريك الأصابع.
- تمارين شد العضلات الأيزومترية: شد عضلات الفخذ والمؤخرة دون تحريك المفصل.
- المشي بمساعدة: البدء بالمشي لمسافات قصيرة باستخدام مشاية أو عكازات مع تحمل جزئي للوزن (حسب توصيات الجراح).
- العناية بالجرح: تنظيف الجرح ومراقبة علامات العدوى.
- رفع الساق: للحفاظ على الدورة الدموية وتقليل التورم.
المرحلة 2: التعافي المتوسط (من الأسبوعين إلى 6-12 أسبوعاً بعد الجراحة)
-
الأهداف الرئيسية:
- زيادة مدى حركة مفصلي الورك والركبة.
- تقوية العضلات المحيطة بالكسر.
- زيادة القدرة على تحمل الوزن تدريجياً.
- التحسين من مهارات المشي والتوازن.
-
الأنشطة:
- تمارين مدى الحركة: تمارين الانثناء والانبساط لمفصل الركبة والورك (بما في ذلك تمارين الدراجة الثابتة الخفيفة).
- تمارين تقوية العضلات: باستخدام الأربطة المطاطية، الأوزان الخفيفة، وتمارين المقاومة التدريجية لعضلات الفخذ، المؤخرة، وعضلات الساق.
- زيادة التحميل على الساق: الانتقال من التحميل الجزئي إلى الكامل للوزن، بناءً على توصيات الأستاذ الدكتور محمد هطيف وتقييمه لالتئام الكسر في الأشعة السينية.
- تدريب المشي: التركيز على المشي الطبيعي، وتقليل الاعتماد على أدوات المساعدة.
- تمارين التوازن: باستخدام لوحات التوازن أو تمارين الوقوف على ساق واحدة.
المرحلة 3: التعافي المتقدم والعودة للنشاط (من 3 أشهر وما بعدها)
-
الأهداف الرئيسية:
- استعادة كامل القوة والتحمل العضلي.
- استعادة كامل مدى الحركة للورك والركبة.
- العودة التدريجية إلى الأنشطة الرياضية والمهنية.
- الوقاية من الإصابات المستقبلية.
-
الأنشطة:
- تمارين تقوية متقدمة: تمارين رياضية مكثفة تستهدف جميع عضلات الساق، مثل الاندفاع (Lunges)، القرفصاء (Squats)، والقفز الخفيف (إذا سمح بذلك).
- تمارين التحمل: المشي السريع، الجري الخفيف، السباحة.
- تمارين خاصة بالرياضة أو المهنة: تدريب وظيفي مصمم خصيصاً ليناسب متطلبات نشاط المريض.
- تدريب المرونة: تمارين الإطالة للحفاظ على مرونة العضلات والمفاصل.
- التدريب على الرشاقة والسرعة: لمرضى الرياضيين أو من تتطلب مهنتهم ذلك.
دور العلاج الطبيعي والتغذية
- العلاج الطبيعي: يُشرف أخصائي العلاج الطبيعي على جميع مراحل إعادة التأهيل، ويقوم بتعديل البرنامج العلاجي بناءً على تقدم المريض. يُقدم الدعم النفسي والتحفيز اللازمين للمريض طوال هذه الرحلة.
- التغذية: تلعب التغذية السليمة دوراً حيوياً في التئام العظام. يجب على المريض التركيز على نظام غذائي غني بالبروتين، الكالسيوم، فيتامين د، وفيتامين ج، والتي تُعد ضرورية لبناء العظام والأنسجة.
- المتابعة الدورية مع الجراح: يواصل الأستاذ الدكتور محمد هطيف متابعة المرضى خلال مرحلة إعادة التأهيل، ويقوم بتقييم الالتئام بواسطة الأشعة السينية بشكل دوري. يُعطي الإذن بزيادة مستوى التحميل أو الانتقال إلى مراحل تأهيل متقدمة بناءً على استقرار الكسر وتقدم الالتئام. قد تُناقش إزالة المسمار النخاعي في مرحلة لاحقة، بعد اكتمال الالتئام.
إن التعافي من كسر عظم الفخذ هو سباق ماراثون وليس سباق سرعة. يتطلب صبراً، التزاماً، وعملاً دؤوباً. يضمن إشراف الأستاذ الدكتور محمد هطيف، بمعرفته الشاملة وخبرته الواسعة في كل من الجراحة وإعادة التأهيل، أن يحصل كل مريض على أقصى فرصة للعودة إلى حياته الطبيعية بكامل قوته.
جدول مراحل إعادة التأهيل بعد جراحة كسر عظم الفخذ
| المرحلة | الفترة الزمنية (تقريبية) | الأهداف الرئيسية | أمثلة على الأنشطة والتمارين |
|---|---|---|---|
| التعافي المبكر | 0 - 2 أسابيع بعد الجراحة |
- تقليل الألم والتورم.
- منع تصلب المفاصل. - الحفاظ على قوة العضلات. |
- تحريك الكاحل والأصابع.
- تمارين شد عضلات الفخذ والمؤخرة أيزومترية. - المشي بمساعدة مع تحميل جزئي. - رفع الساق لتقليل التورم. |
| التعافي المتوسط | 2 - 12 أسبوعاً بعد الجراحة |
- زيادة مدى حركة الورك والركبة.
- تقوية العضلات. - زيادة تحمل الوزن تدريجياً. |
- تمارين انثناء وانبساط الركبة (دراجة ثابتة).
- تمارين مقاومة خفيفة (أربطة مطاطية). - الانتقال للتحميل الكامل للوزن (حسب التئام الكسر). - تدريب المشي والتوازن. |
| التعافي المتقدم | 3 أشهر - 6 أشهر وما بعدها بعد الجراحة |
- استعادة كامل القوة والتحمل.
- العودة التدريجية للأنشطة. - الوقاية من الإصابات. |
- تمارين تقوية متقدمة (قرفصاء، اندفاع).
- تمارين تحمل (جري خفيف، سباحة). - تدريب على الرشاقة والسرعة. - تمارين إطالة. |
قصص نجاح ملهمة مع الأستاذ الدكتور محمد هطيف
تتجسد الخبرة والمهارة الحقيقية للطبيب في قصص مرضاه الملهمة التي تُروى بلسانهم. الأستاذ الدكتور محمد هطيف، على مدار أكثر من عقدين من الزمن، لم يكن مجرد جراح، بل كان سبباً في عودة العديد من الأفراد إلى حياتهم الطبيعية بعد إصابات خطيرة كانت تهدد قدرتهم على الحركة.
قصة خالد (28 عاماً) - العودة إلى الملاعب بعد كسر معقد:
"كنت أمارس كرة القدم بشغف، وفجأة، في إحدى المباريات، تعرضت لعرقلة قوية أدت إلى كسر حلزوني في عظم الفخذ. كان الألم لا يطاق، وشعرت أن مسيرتي الرياضية قد انتهت. بعد الفحص، نصحني الجميع باللجوء إلى الأستاذ الدكتور محمد هطيف. لم أكن أعرف حجم الخبرة التي سأجدها. البروفيسور هطيف طمأنني، وشرح لي خطة العلاج بالتفصيل، مؤكداً على أن المسمار النخاعي هو الحل الأمثل. بعد الجراحة، والتي كانت ناجحة بامتياز، تابع معي البروفيسور شخصياً مراحل العلاج الطبيعي. كان دقيقاً في توجيهاتي، ويصر على كل تفصيلة. بفضل الله ثم بفضل مهارته الفائقة، عدت إلى الملاعب بعد 9 أشهر فقط، والآن أمارس رياضتي المفضلة دون أي ألم أو قيود. أنا مدين له بحياتي الرياضية."
قصة فاطمة (65 عاماً) - استعادة القدرة على المشي بعد سقوط مؤلم:
"بعد أن تعرضت لسقوط بسيط في المنزل، شعرت بألم شديد في فخذي ولم أستطع الوقوف. تبين أنه كسر في عظم الفخذ بسبب هشاشة العظام. كنت خائفة جداً من الجراحة في هذا العمر، خاصة أنني أعاني من بعض المشاكل الصحية. نصحتني عائلتي بزيارة الأستاذ الدكتور محمد هطيف لما له من سمعة طيبة. لقد كان قمة في الإنسانية والمهنية. شرح لي أن الجراحة ضرورية وأنها ستُجرى بأمان. أجريت العملية، وكانت سلسة جداً. بفضل الله، ثم بفضل البروفيسور هطيف، تمكنت من المشي مجدداً بعد أسابيع قليلة بالعكازات، واليوم أعود لحركتي الطبيعية في المنزل. لقد أعاد لي الأمل والاستقلالية."
قصة أحمد (40 عاماً) - تحدي كسر الفخذ المفتوح بعد حادث سير:
"كنت أقود دراجتي النارية عندما تعرضت لحادث مروع، نتج عنه كسر مفتوح في عظم الفخذ، مع تضرر كبير في الأنسجة. كان الوضع حرجاً للغاية، وكان خطر العدوى وفقدان الطرف كبيراً. وصلت إلى المستشفى في حالة حرجة، وأُجريت لي جراحة طارئة بقيادة الأستاذ الدكتور محمد هطيف. لقد أنقذ البروفيسور هطيف حياتي وقدم لي عناية فائقة. لم يكتفِ بإصلاح العظم، بل تابع معي حالة الجرح المعقدة، ووجهني خلال فترة تعافٍ طويلة وصعبة. أتذكر تفانيه وصدقه الطبي، فقد كان يخبرني بكل شيء بوضوح. بفضل الله ثم بفضل مهارته وخبرته، أنا اليوم أقف على قدمي وأعود للعمل، بعد أن كنت أخشى الأسوأ. هو حقاً الأفضل."
هذه القصص ليست مجرد حكايات، بل هي شهادات حية على الكفاءة الاستثنائية للأستاذ الدكتور محمد هطيف، والتزامه بتقديم أعلى مستويات الرعاية الطبية، مع التركيز على شفاء المريض كلياً وعودته إلى حياة طبيعية ومنتجة.
لماذا تختار الأستاذ الدكتور محمد هطيف لعلاج كسور عظم الفخذ؟
عندما يتعلق الأمر بإصابة خطيرة مثل كسر عظم الفخذ، فإن اختيار الجراح المناسب ليس مجرد قرار، بل هو استثمار في صحتك ومستقبلك. الأستاذ الدكتور محمد هطيف يقدم مزيجاً فريداً من الخبرة، المهارة، التقنية المتقدمة، والالتزام الأخلاقي الذي يجعله الخيار الأمثل في صنعاء واليمن.
1. خبرة لا تضاهى وتميز أكاديمي:
*
أستاذ دكتور في جامعة صنعاء:
يمتلك الأستاذ الدكتور محمد هطيف أعلى الدرجات الأكاديمية في جراحة العظام، مما يعكس معرفته العميقة بأحدث الأبحاث والتطورات في هذا المجال. كونه أستاذاً جامعياً، فإنه ليس فقط ممارساً، بل أيضاً مُعلماً وقائداً فكرياً في تخصصه.
*
أكثر من 20 عاماً من الخبرة:
هذه المدة الطويلة من الممارسة السريرية منحته القدرة على التعامل مع آلاف الحالات، من أبسط الكسور إلى أكثرها تعقيداً وخطورة. هذه الخبرة العملية لا تقدر بثمن، فهي تسمح له بتوقع التحديات ووضع خطط علاجية محسوبة بدقة.
2. إتقان لأحدث التقنيات الجراحية:
* يُعد الأستاذ الدكتور هطيف رائداً في استخدام التقنيات الحديثة التي تضمن أفضل النتائج بأقل تدخل جراحي ممكن. من بين هذه التقنيات التي يبرع فيها (في نطاق خبرته الواسعة في جراحة العظام والمفاصل والعمود الفقري):
*
الجراحة المجهرية (Microsurgery):
تتيح إجراء العمليات بدقة متناهية، خاصة عند التعامل مع الأوعية الدموية والأعصاب الدقيقة، مما يقلل من المضاعفات ويحسن نتائج الشفاء.
*
التنظير المفصلي 4K (Arthroscopy 4K):
(في سياقات أوسع لجراحة المفاصل) يستخدم أحدث الكاميرات فائقة الدقة لتقديم رؤية واضحة جداً داخل المفاصل، مما يتيح تشخيص وعلاج دقيق للمشاكل المفصلية المصاحبة أو المرتبطة بالكسور.
*
جراحة المفاصل الصناعية (Arthroplasty):
(في سياقات أوسع) خبرته في استبدال المفاصل تعكس إتقانه لمبادئ إعادة بناء الهيكل العظمي واستعادة الوظيفة، وهي مبادئ أساسية أيضاً في ترميم الكسور.
* بالنسبة لكسور عظم الفخذ، فإن مهارته في
تثبيت المسمار النخاعي الموجه بالأشعة السينية الحية (Fluoroscopy-guided Intramedullary Nailing)
لا مثيل لها، مما يضمن محاذاة دقيقة واستقراراً قوياً للعظم.
3. الالتزام الصارم بالصدق والأمانة الطبية:
*
الشفافية الكاملة:
يحرص الأستاذ الدكتور محمد هطيف على شرح التشخيص وخطة العلاج والمخاطر والنتائج المتوقعة للمريض وأسرته بوضوح تام وصدق. لا يبالغ في الوعود ولا يقلل من المخاطر، بل يقدم الصورة الكاملة.
*
الرعاية المتكاملة:
لا يقتصر دوره على الجراحة فقط، بل يمتد ليشمل المتابعة الدقيقة قبل وبعد الجراحة، والإشراف على برامج إعادة التأهيل، لضمان تعافي شامل ووظيفي للمريض.
*
الأخلاقيات المهنية:
يضع مصلحة المريض في المقام الأول، ويتبع أعلى المعايير الأخلاقية والمهنية في ممارسته الطبية.
4. رقم 1 في صنعاء واليمن:
* بفضل سجله الحافل بالنجاحات، وتفانيه في خدمة المرضى، والسمعة الطيبة التي بناها على مدار سنوات، يُعتبر الأستاذ الدكتور محمد هطيف الوجهة الأولى والموثوقة لجراحة العظام في اليمن، وخاصة في الحالات المعقدة وكسور عظم الفخذ التي تتطلب لمسة خبير.
إن اختيار الأستاذ الدكتور محمد هطيف يعني اختيار جراح ليس فقط ماهراً في يده، بل أيضاً خبيراً في عقله، وأميناً في قلبه، مما يمنحك الثقة بأنك في أفضل الأيدي الممكنة لاستعادة صحتك وقدرتك على الحركة.
الأسئلة الشائعة حول كسور عظم الفخذ (FAQ)
1. ما هو عظم الفخذ ولماذا يعتبر كسره خطيراً؟
عظم الفخذ هو أطول وأقوى عظم في جسم الإنسان، ويقع بين مفصل الورك والركبة. كسره يعتبر خطيراً لعدة أسباب:
*
يتطلب قوة كبيرة:
غالباً ما ينتج عن حوادث طاقة عالية، مما قد يعني وجود إصابات أخرى مصاحبة في الرأس، الصدر، البطن، أو الأطراف الأخرى.
*
نزيف داخلي كبير:
يحتوي عظم الفخذ على نخاع عظمي غني بالأوعية الدموية، وكسره يمكن أن يؤدي إلى فقدان كمية كبيرة من الدم (حتى 1-2 لتر)، مما يسبب صدمة نقص حجم الدم.
*
تلف الأنسجة المحيطة:
أطراف الكسر الحادة يمكن أن تلحق الضرر بالعضلات الكبيرة، الأعصاب الرئيسية (مثل العصب الوركي)، والأوعية الدموية الهامة (مثل الشريان الفخذي).
*
مضاعفات طويلة الأمد:
مثل عدم الالتئام، الالتئام الخاطئ، تقصير الطرف، أو العدوى، والتي تتطلب تدخلات جراحية إضافية.
لذا فإن التدخل السريع والدقيق، مثل الذي يقدمه الأستاذ الدكتور محمد هطيف، أمر حيوي.
2. هل يمكن علاج كسر عظم الفخذ بدون جراحة؟
في معظم الحالات، وخاصة لدى البالغين، لا يمكن علاج كسور عظم الفخذ بشكل فعال بدون جراحة. عظم الفخذ يتعرض لقوى شد كبيرة من العضلات المحيطة، مما يجعل من الصعب الحفاظ على محاذاة الكسر الصحيحة باستخدام الجبس أو الشد وحده. العلاج التحفظي قد يُستخدم في حالات نادرة جداً مثل كسور الإجهاد، أو في الأطفال الصغار جداً، أو للمرضى الذين لا يتحملون الجراحة بسبب حالتهم الصحية الخطيرة. لكن الخيار الذهبي والقياسي هو الجراحة لتثبيت الكسر وتمكين التعافي السريع.
3. ما هي مدة التعافي من كسر عظم الفخذ؟
تختلف مدة التعافي بشكل كبير بناءً على عدة عوامل: عمر المريض، حالته الصحية العامة، نوع الكسر ومدى تعقيده، كفاءة الجراحة، ومدى التزام المريض ببرنامج إعادة التأهيل. بشكل عام، يبدأ التئام العظم في غضون 6-8 أسابيع، ولكن الشفاء الكامل واستعادة القوة والوظيفة قد يستغرق من 6 أشهر إلى سنة كاملة أو أكثر. يُشرف الأستاذ الدكتور محمد هطيف على متابعة مرضاه لضمان التئام العظم بشكل صحيح وتوجيههم خلال كل مراحل التعافي.
4. ما هو المسمار النخاعي (Intramedullary Nail) ولماذا هو الأفضل؟
المسمار النخاعي هو جهاز معدني طويل (غالباً من التيتانيوم) يتم إدخاله داخل التجويف النخاعي لعظم الفخذ المكسور. يُثبت هذا المسمار بمسامير عرضية في أعلى وأسفل الكسر لمنع حركته. يُعتبر هو "المعيار الذهبي" لعلاج كسور جسم الفخذ لأنه:
*
يوفر تثبيتاً داخلياً قوياً:
مما يسمح بتحميل مبكر للوزن والمشي.
*
أقل تداخلاً جراحياً:
يُدخل من خلال شق صغير نسبياً.
*
يحافظ على التروية الدموية:
بخلاف الصفائح التي تغطي سطح العظم، فإن المسمار النخاعي لا يعيق التروية الدموية لسطح العظم، مما يعزز الالتئام.
*
معدلات نجاح عالية:
يُعطي نتائج ممتازة في معظم أنواع كسور الفخذ.
5. هل سأحتاج إلى إزالة المسمار النخاعي لاحقاً؟
ليس بالضرورة. في كثير من الحالات، خاصة لدى كبار السن، يُترك المسمار النخاعي في مكانه بشكل دائم. ومع ذلك، قد يُوصي الأستاذ الدكتور محمد هطيف بإزالته في حالات معينة، مثل:
* الشباب والرياضيين الذين قد يشعرون بعدم راحة أو ألم في موقع المسمار.
* حدوث مضاعفات مثل العدوى أو فشل الجهاز.
* طلب المريض ذلك بعد اكتمال الالتئام وتأكيد الجراح على عدم تأثير الإزالة على قوة العظم.
عادةً ما يتم اتخاذ قرار الإزالة بعد حوالي سنة إلى سنتين من الجراحة الأولية، وبعد التأكد من الالتئام الكامل للكسر.
6. ما هي المضاعفات المحتملة لكسر عظم الفخذ وجراحته؟
على الرغم من أن جراحة كسر الفخذ تُجرى بمهارة عالية من قبل الأستاذ الدكتور محمد هطيف، إلا أن أي عملية جراحية تحمل بعض المخاطر والمضاعفات المحتملة، والتي تشمل:
*
العدوى:
في موقع الجراحة أو المسمار.
*
النزيف:
أثناء الجراحة أو بعدها.
*
تلف الأعصاب أو الأوعية الدموية:
نادرة الحدوث مع الجراحين الخبراء.
*
الجلطات الدموية:
في الساق أو الرئة (الانسداد الرئوي).
*
عدم التئام الكسر (Nonunion):
عندما لا يلتئم العظم بشكل كامل.
*
التئام الكسر بشكل خاطئ (Malunion):
عندما يلتئم العظم في وضع غير صحيح.
*
تقصير الطرف:
في حالة عدم استعادة الطول الأصلي للعظم.
*
ألم مزمن:
في بعض الحالات.
*
فشل الجهاز:
(كسر المسمار أو المسامير).
يحرص الأستاذ الدكتور محمد هطيف على اتخاذ كافة الاحتياطات اللازمة لتقليل هذه المخاطر إلى أقصى حد ممكن.
7. متى يمكنني العودة إلى العمل أو الرياضة بعد التعافي؟
تعتمد العودة إلى العمل أو ممارسة الرياضة على طبيعة العمل أو الرياضة، ودرجة التعافي.
*
العمل المكتبي:
قد يتمكن المريض من العودة إلى العمل المكتبي في غضون 2-3 أشهر، مع بعض التعديلات.
*
العمل اليدوي أو الذي يتطلب جهداً بدنياً:
قد يستغرق العودة من 6 أشهر إلى سنة كاملة.
*
الرياضات عالية التأثير:
لا يُسمح بالعودة إلى الرياضات عالية التأثير مثل كرة القدم أو الجري قبل مرور 9-12 شهراً على الأقل، وبعد الحصول على موافقة الأستاذ الدكتور محمد هطيف، بناءً على تقييمه لالتئام العظم وقوة العضلات. يجب أن يتم ذلك بشكل تدريجي وتحت إشراف أخصائي علاج طبيعي.
خلاصة: نحو تعافٍ شامل ومستقبل واعد
كسر عظم الفخذ هو إصابة تُغير مجرى الحياة، لكنها ليست نهاية المطاف. مع التشخيص الدقيق، والتدخل الجراحي المتقدم، وبرنامج إعادة التأهيل الشامل، يمكن لمعظم المرضى استعادة وظيفتهم الكاملة والعودة إلى حياتهم الطبيعية. إن اختيار الجراح المناسب في هذه الرحلة هو المفتاح لتحقيق أفضل النتائج.
الأستاذ الدكتور محمد هطيف، بصفته أستاذاً في جامعة صنعاء، وخبرته التي تفوق 20 عاماً، وإتقانه لأحدث التقنيات الجراحية مثل الجراحة المجهرية والتنظير المفصلي 4K وجراحة المفاصل الصناعية (في سياق واسع لخبرته الجراحية)، ومع التزامه المطلق بالصدق الطبي، يمثل القمة في جراحة العظام في اليمن. إنه ليس فقط جراحاً يُصلح العظام، بل هو شريك في رحلة التعافي، يُقدم الخبرة، الدعم، والرعاية الإنسانية التي يحتاجها كل مريض.
إذا كنت أو أحد أفراد عائلتك تواجهون تحدي كسر عظم الفخذ، فإن اللجوء إلى الأستاذ الدكتور محمد هطيف هو الخطوة الأولى نحو تعافٍ آمن وفعال ومستقبل مليء بالحركة والنشاط. ثقوا في خبرته لتحقيق أفضل النتائج الممكنة.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك