كسور عظم الفخذ: دليلك الشامل للتشخيص والعلاج الفعال.
الخلاصة الطبية
دليلك الشامل حول كسور عظم الفخذ: دليلك الشامل للتشخيص والعلاج الفعال. يبدأ من هنا، هي إصابات خطيرة تصيب أطول وأقوى عظام الجسم. يتطلب تشخيصها الدقيق فحصًا سريريًا وتصويرًا شعاعيًا لتحديد نوع الكسر وموقعه. يهدف العلاج الفعال، سواء جراحيًا أو غير جراحي، إلى إعادة تثبيت العظم المكسور واستعادة الوظيفة الكاملة للمفصل والفخذ، مع تجنب المضاعفات وتسهيل التعافي السريع.
كسور عظم الفخذ: دليلك الشامل للتشخيص والعلاج الفعال.
كسور عظم الفخذ: فهم شامل للتشريح، التشخيص، والعلاج
تعتبر كسور عظم الفخذ من الإصابات الخطيرة التي تتطلب تشخيصًا وعلاجًا فوريين ودقيقين. قد تؤدي هذه الكسور، خاصةً إذا كانت ناتجة عن حوادث عالية السرعة أو صدمات قوية، إلى مضاعفات جسيمة قد تهدد الحياة أو تسبب إعاقة دائمة إذا لم يتم التعامل معها بشكل صحيح. يهدف هذا المقال إلى تقديم نظرة شاملة ومتعمقة حول كسور عظم الفخذ، بدءًا من التركيب التشريحي المعقد للعظم، مروراً بالآليات المختلفة للإصابة، الأساليب التشخيصية المتقدمة، وصولًا إلى خيارات العلاج المتطورة والمضاعفات المحتملة. سنركز بشكل خاص على أحدث التطورات في هذا المجال، وكيف يمكن للخبرة الطبية المتقدمة أن تحدث فرقًا حاسمًا في نتائج التعافي.
تتطلب إدارة كسور عظم الفخذ فهمًا عميقًا للفيزيولوجيا الحيوية والتطورات التكنولوجية في الجراحة العظمية. في هذا السياق، يبرز دور الأستاذ الدكتور محمد هطيف ، أستاذ جراحة العظام والعمود الفقري والمفاصل في جامعة صنعاء، كواحد من أبرز الخبراء في هذا المجال في اليمن والمنطقة. بخبرته التي تتجاوز 20 عامًا، وسجله الحافل بالنجاحات، وتطبيقه لأحدث التقنيات مثل الجراحة المجهرية والمناظير 4K وجراحات استبدال المفاصل، يقدم الدكتور هطيف مستوى غير مسبوق من الرعاية الطبية وفقاً لأعلى معايير الأمان والجودة العالمية، مع الالتزام الصارم بالأمانة الطبية. إن خبرته تمثل حجر الزاوية في تقديم حلول علاجية مبتكرة وفعالة للمرضى الذين يعانون من كسور عظم الفخذ.
تشريح عظم الفخذ وأهميته في فهم الكسور
عظم الفخذ هو أطول وأقوى عظام الجسم، وأكثرها تحملاً للوزن، ويمتد من مفصل الورك المعقد إلى مفصل الركبة المركب. يلعب هذا العظم المحوري دورًا حيويًا في دعم وزن الجسم بالكامل، وتسهيل مجموعة واسعة من الحركات في الطرف السفلي، والمحافظة على التوازن العام للجسم أثناء الوقوف والمشي والجري.
يتكون عظم الفخذ من عدة أجزاء رئيسية، كل جزء منها له خصائصه التشريحية ومواقع تعرضه للكسر:
- رأس الفخذ (Femoral Head): الجزء العلوي الكروي الأملس الذي يتمفصل بدقة مع تجويف الحُق (Acetabulum) في عظم الحوض، ليشكل مفصل الورك الكروي الحقي، الذي يسمح بحركة واسعة النطاق. تُعد الكسور في هذه المنطقة نادرة عادةً وتحدث غالبًا نتيجة صدمات قوية مع خلع في مفصل الورك.
- عنق الفخذ (Femoral Neck): هو الجزء الضيق الذي يربط رأس الفخذ بالجزء الرئيسي من العظم. تعتبر هذه المنطقة شديدة الأهمية من حيث التروية الدموية لرأس الفخذ. وهي منطقة شديدة التعرض للكسور، خاصةً لدى كبار السن الذين يعانون من هشاشة العظام، وغالبًا ما تكون هذه الكسور خطيرة بسبب إمكانية تأثيرها على التروية الدموية، مما قد يؤدي إلى نخر لا وعائي لرأس الفخذ.
- المدور الكبير (Greater Trochanter) والمدور الصغير (Lesser Trochanter): نتوءان عظميان بارزان يقعان أسفل عنق الفخذ، وهما نقاط ارتكاز قوية للعديد من العضلات المهمة المسؤولة عن حركة الورك والفخذ، مثل عضلات الألوية والعضلات الحوضية. الكسور التي تشمل هذه المدورات تسمى كسور ما بين المدورين (Intertrochanteric fractures) وهي شائعة أيضًا لدى كبار السن.
- جسم الفخذ (Femoral Shaft): هو الجزء الطويل الأنبوبي الأسطواني الذي يمتد بين المدورين العلويين واللقمتين الفخذيتين السفليتين. يُعد هذا الجزء الأقوى والأكثر سماكة في عظم الفخذ، ولكنه الأكثر عرضة للكسر في حوادث الصدمات عالية الطاقة مثل حوادث السيارات أو السقوط من ارتفاعات كبيرة. هذه الكسور غالبًا ما تكون ذات طاقة عالية وتصاحبها إصابات أخرى.
- اللقمتان الفخذيتان (Femoral Condyles): الجزء السفلي من العظم الذي يتمفصل مع عظم الظنبوب (Tibia) ليشكل مفصل الركبة. تُعرف الكسور في هذه المنطقة بكسور اللقمتين الفخذيتين أو كسور فوق اللقمتين، وقد تكون معقدة بسبب قربها من سطح المفصل واحتمال تأثر حركة الركبة ووظيفتها.
الأوعية الدموية والأعصاب المحيطة: يحيط بعظم الفخذ شبكة معقدة من الأوعية الدموية الرئيسية (مثل الشريان الفخذي والأوردة الفخذية) والأعصاب الهامة (مثل العصب الفخذي والعصب الوركي). أي كسر في عظم الفخذ يمكن أن يؤدي إلى إصابة هذه الهياكل الحيوية، مما قد يسبب نزيفًا حادًا أو تلفًا عصبيًا يؤثر على وظيفة الطرف السفلي. لذا، فإن التقييم الدقيق لهذه الإصابات المصاحبة أمر بالغ الأهمية.
فهم هذا التشريح الدقيق لعظم الفخذ ضروري وحاسم للأطباء، وخصوصاً لجراحي العظام، لفهم أنواع الكسور التي يمكن أن تحدث، وآليات إصابتها، وكيفية علاجها الأمثل، والمضاعفات المحتملة. على سبيل المثال، قد تتطلب الكسور القريبة من الركبة تقنيات تثبيت مختلفة عن تلك المستخدمة في الكسور القريبة من الورك بسبب اختلاف المتطلبات الوظيفية والميكانيكية للمفصلين. كما أن موقع الكسر يؤثر بشكل كبير على خطة العلاج، فترة التعافي، وبرنامج إعادة التأهيل الخاص بالمريض، إضافة إلى احتمالية حدوث مضاعفات معينة.
أسباب وأنواع كسور عظم الفخذ الشائعة
تتعدد أسباب كسور عظم الفخذ وتختلف باختلاف الفئة العمرية وآلية الإصابة، وتصنف أنواعها بناءً على عدة عوامل مثل الموقع والشكل ومدى تضرر الأنسجة المحيطة.
أسباب كسور عظم الفخذ
-
الصدمات عالية الطاقة (High-Energy Trauma):
- حوادث السيارات والدراجات النارية: هي السبب الأكثر شيوعًا لكسور جسم الفخذ لدى الشباب والأشخاص في منتصف العمر. تحدث نتيجة قوة تأثير كبيرة ومباشرة أو غير مباشرة.
- السقوط من ارتفاعات عالية: يمكن أن يسبب كسورًا معقدة في أي جزء من عظم الفخذ.
- الإصابات الرياضية الشديدة: في الرياضات عالية الاحتكاك أو التي تتضمن قفزًا وسقوطًا قويًا.
- إصابات العمل: كالسقوط من السقالات أو تحت الأنقاض.
-
الصدمات منخفضة الطاقة (Low-Energy Trauma):
- السقوط البسيط: شائع جدًا لدى كبار السن الذين يعانون من هشاشة العظام. غالبًا ما يؤدي إلى كسور في عنق الفخذ أو ما بين المدورين. قد لا يكون السقوط شديدًا لدرجة تكسير عظم طبيعي، ولكن هشاشة العظام تجعله عرضة للكسر حتى من أقل صدمة.
-
الحالات الطبية الكامنة (Underlying Medical Conditions):
- هشاشة العظام (Osteoporosis): السبب الرئيسي لكسور الورك لدى كبار السن، حيث تصبح العظام هشة وضعيفة.
- الأورام السرطانية (Tumors): سواء كانت أورامًا أولية في العظم أو نقائل سرطانية من أماكن أخرى في الجسم، يمكن أن تضعف العظم وتجعله عرضة للكسور التلقائية أو ما يُعرف بـ "الكسور المرضية" (Pathological Fractures).
- الالتهابات المزمنة (Chronic Infections): مثل التهاب العظم والنقي (Osteomyelitis) الذي يضعف بنية العظم.
- أمراض الأيض العظمي: مثل مرض باجيت (Paget's Disease) أو تلين العظام (Osteomalacia).
- استخدام بعض الأدوية: مثل الكورتيكوستيرويدات لفترات طويلة، والتي قد تساهم في هشاشة العظام.
- كسور الإجهاد (Stress Fractures): تحدث نتيجة تكرار الإجهاد على العظم، وغالبًا ما تُرى لدى الرياضيين (مثل العدّائين لمسافات طويلة) أو الجنود، حيث تتراكم الشقوق الدقيقة في العظم بمرور الوقت.
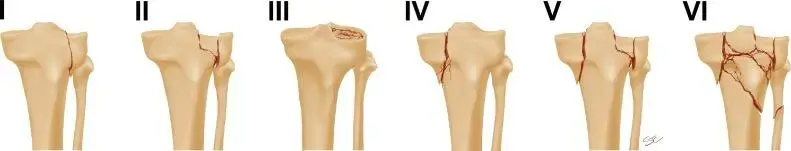
أنواع كسور عظم الفخذ الشائعة
يمكن تصنيف كسور عظم الفخذ بناءً على عدة معايير:
أولاً: حسب الموقع التشريحي:
1.
كسور رأس الفخذ (Femoral Head Fractures):
نادرة وتصاحب عادةً خلع مفصل الورك.
2.
كسور عنق الفخذ (Femoral Neck Fractures):
* شائعة جدًا لدى كبار السن.
* تُصنف حسب نظام Garden (درجة I إلى IV) بناءً على مدى الإزاحة، وهو أمر حاسم في تحديد التروية الدموية لرأس الفخذ وخطة العلاج.
3.
كسور ما بين المدورين (Intertrochanteric Fractures):
* تحدث بين المدور الكبير والمدور الصغير.
* أيضًا شائعة لدى كبار السن وغالبًا ما تكون خارج المحفظة المفصلية، مما يعني تروية دموية أفضل مقارنة بكسور عنق الفخذ.
4.
كسور تحت المدورين (Subtrochanteric Fractures):
* تحدث في المنطقة أسفل المدورين مباشرة.
* قد تكون معقدة بسبب القوى العضلية الكبيرة المؤثرة عليها، مما يجعل التثبيت أكثر صعوبة.
5.
كسور جسم الفخذ (Femoral Shaft Fractures):
* تحدث في الجزء الطويل من العظم.
* غالبًا ما تكون نتيجة صدمات عالية الطاقة.
* تُصنف حسب نمط الكسر (مستعرض، مائل، حلزوني، متفتت).
6.
كسور اللقمتين الفخذيتين/كسور فوق اللقمتين (Femoral Condyle/Supracondylar Fractures):
* تحدث في الجزء السفلي القريب من مفصل الركبة.
* يمكن أن تؤثر على سطح المفصل وتتطلب جراحة دقيقة لاستعادة محاذاة المفصل.
ثانياً: حسب طبيعة الكسر:
*
كسر مغلق (Closed Fracture):
لا يوجد اختراق للجلد فوق موقع الكسر.
*
كسر مفتوح (Open Fracture):
العظم المكسور يخترق الجلد، مما يزيد من خطر العدوى ويتطلب علاجًا طارئًا.
*
كسر مستعرض (Transverse Fracture):
خط الكسر مستقيم وعمودي على محور العظم.
*
كسر مائل (Oblique Fracture):
خط الكسر مائل بزاوية عبر العظم.
*
كسر حلزوني (Spiral Fracture):
ينجم عن قوة التواء، ويلتف خط الكسر حول العظم.
*
كسر متفتت (Comminuted Fracture):
العظم ينكسر إلى ثلاثة أجزاء أو أكثر.
*
كسر جزئي/غير كامل (Incomplete Fracture):
الكسر لا يمتد عبر كامل سمك العظم.
*
كسر إجهادي (Stress Fracture):
شق صغير في العظم ناتج عن إجهاد متكرر.
إن فهم هذه التصنيفات أمر بالغ الأهمية لـ الأستاذ الدكتور محمد هطيف وفريقه الطبي في وضع خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار عمر المريض، حالته الصحية العامة، ونمط الكسر المحدد لضمان أفضل النتائج الممكنة.
الأعراض وعلامات كسور عظم الفخذ
تُعد كسور عظم الفخذ من الإصابات المؤلمة والواضحة، وعادة ما تظهر عليها مجموعة مميزة من الأعراض والعلامات التي تستدعي التدخل الطبي العاجل.
الأعراض الفورية والعلامات السريرية:
- الألم الشديد: هو العرض الأبرز، ويكون حادًا وشديدًا في موقع الكسر. يزداد الألم عند محاولة تحريك الساق أو عند لمس المنطقة المصابة.
- عدم القدرة على الوقوف أو المشي: غالبًا ما يفقد المريض القدرة على تحمل الوزن على الساق المصابة. في حالات كسر عنق الفخذ، قد يكون هناك ألم مع محاولة تحريك الساق حتى وإن لم يكن هناك حمل للوزن.
- التورم والكدمات: يحدث تورم ملحوظ حول منطقة الكسر بسبب تجمع الدم والسوائل. قد تظهر كدمات زرقاء أو بنفسجية على الجلد بعد فترة وجيزة من الإصابة.
- التشوه الواضح في الساق: قد تبدو الساق أقصر، أو تدور بشكل غير طبيعي (عادة ما يكون القدم والساق الخارجية مدورتين للخارج)، أو تظهر بزاوية غير طبيعية. هذا التشوه يكون أكثر وضوحًا في كسور جسم الفخذ.
- الألم عند اللمس (Tenderness): المنطقة المحيطة بالكسر تكون شديدة الحساسية عند الضغط عليها.
- صوت فرقعة (Crepitus): قد يسمع المريض أو يلاحظ الطبيب صوت احتكاك أو فرقعة خفيفة عند محاولة تحريك الطرف، وذلك نتيجة لاحتكاك أجزاء العظم المكسورة ببعضها البعض.
- صعوبة في تحريك الساق: حتى المحاولات البسيطة لتحريك الساق المصابة تسبب ألمًا شديدًا.
- تنميل أو خدر: في بعض الحالات، إذا تأثرت الأعصاب القريبة من الكسر، قد يشعر المريض بتنميل أو خدر في القدم أو أجزاء أخرى من الساق.
- برودة أو شحوب في القدم: في حال تأثر التروية الدموية الشريانية نتيجة إصابة الأوعية الدموية الكبيرة، قد تبدو القدم باردة وشاحبة، وهذا يستدعي تدخلًا طارئًا للغاية.
- علامات الصدمة: في كسور عظم الفخذ شديدة الخطورة، خاصةً تلك الناتجة عن صدمات عالية الطاقة والتي قد يرافقها نزيف داخلي كبير، قد تظهر على المريض علامات الصدمة مثل شحوب الجلد، تعرق بارد، تسارع نبضات القلب، وانخفاض ضغط الدم.
متى يجب طلب المساعدة الطبية:
يجب اعتبار أي شك بوجود كسر في عظم الفخذ حالة طارئة تتطلب عناية طبية فورية. إذا تعرض شخص لحادث أو سقوط وظهرت عليه أي من الأعراض المذكورة أعلاه، فمن الضروري طلب الإسعاف أو نقله إلى أقرب مرفق طبي متخصص في جراحة العظام على وجه السرعة. يجب تجنب تحريك المصاب قدر الإمكان لمنع تفاقم الإصابة أو إحداث المزيد من الضرر للأنسجة المحيطة.
الأستاذ الدكتور محمد هطيف يؤكد دائمًا على أهمية التقييم الأولي السريع والدقيق في مكان الحادث، متبوعًا بنقل المريض بأمان إلى المستشفى لتأكيد التشخيص والبدء في خطة العلاج المناسبة، لأن كل دقيقة في هذه الحالات قد تحدث فرقًا في إنقاذ الطرف أو تقليل المضاعفات.
تشخيص كسور عظم الفخذ
يعتمد تشخيص كسور عظم الفخذ على مزيج من الفحص السريري الدقيق والتصوير الإشعاعي المتقدم، لضمان تحديد نوع الكسر وموقعه ومدى تعقيده، بالإضافة إلى تقييم أي إصابات مصاحبة.
1. الفحص السريري (Clinical Examination):
يبدأ التشخيص بفحص سريري شامل يجريه الطبيب، ويهدف إلى:
*
الحصول على التاريخ المرضي:
سؤال المريض (أو المرافقين في حال عدم قدرة المريض على الكلام) عن كيفية حدوث الإصابة (آلية الإصابة)، الأمراض المزمنة، الأدوية التي يتناولها، والحساسيات.
*
تقييم الأعراض والعلامات:
ملاحظة الأعراض الظاهرة مثل الألم، التورم، الكدمات، التشوه، وأي علامات للصدمة.
*
فحص الجهاز العصبي الوعائي:
*
تقييم الدورة الدموية:
فحص نبضات القدم (الشريان الظنبوبي الخلفي والشريان الظهري للقدم) والتأكد من دفء الجلد ولونه، لتقييم أي ضرر محتمل للأوعية الدموية الكبيرة.
*
تقييم الوظيفة العصبية:
اختبار الإحساس والحركة في القدم والأصابع للتأكد من عدم وجود إصابة عصبية.
*
تقييم الإصابات المصاحبة:
البحث عن أي إصابات أخرى محتملة في الرأس، الصدر، البطن، أو الأطراف الأخرى، خاصة في حالات الصدمات عالية الطاقة.
*
تقييم الجروح:
البحث عن جروح مفتوحة في حال وجود كسر مفتوح.
2. التصوير الإشعاعي (Imaging):
بعد الفحص السريري، يتم اللجوء إلى تقنيات التصوير لتأكيد التشخيص وتحديد خصائص الكسر بدقة:
*
الأشعة السينية (X-rays):
هي الخطوة الأولى والأساسية لتشخيص كسور عظم الفخذ. يتم التقاط صور متعددة (عادةً صورتان على الأقل بزوايا مختلفة، الأمامي الخلفي والجانبي) لمنطقة الفخذ بأكملها، بما في ذلك مفصل الورك والركبة، للتأكد من عدم وجود كسور أخرى أو خلع. تُظهر الأشعة السينية بوضوح موقع الكسر، نمطه (مستعرض، مائل، حلزوني، متفتت)، ومدى إزاحة شظايا العظم.
*
التصوير المقطعي المحوسب (CT Scan):
يُستخدم التصوير المقطعي المحوسب للحصول على صور ثلاثية الأبعاد أكثر تفصيلاً، وهو مفيد بشكل خاص في:
* كسور عنق الفخذ المعقدة وكسور ما بين المدورين، لتحديد مدى التفتت وتخطيط الجراحة.
* كسور اللقمتين الفخذيتين القريبة من مفصل الركبة، لتقييم مدى تأثر السطح المفصلي بدقة.
* تقييم الكسور المترافقة في الحوض أو العمود الفقري.
* الكشف عن الكسور الخفية التي قد لا تظهر بوضوح في الأشعة السينية التقليدية.
*
التصوير بالرنين المغناطيسي (MRI):
نادرًا ما يستخدم في التشخيص الأولي للكسر الحاد نظرًا لبطئه وتكلفته، ولكنه قد يكون مفيدًا في:
* تشخيص كسور الإجهاد التي لا تظهر في الأشعة السينية.
* تقييم إصابات الأنسجة الرخوة المحيطة (الأربطة، العضلات، الغضاريف، النخاع العظمي) أو إصابات الأوعية الدموية والأعصاب الدقيقة.
* تحديد مدى حيوية رأس الفخذ في حالات كسر عنق الفخذ، أو في حالات النخر اللاوعائي المحتملة.
*
الموجات فوق الصوتية (Ultrasound):
يمكن استخدامها في بعض الأحيان لتقييم وجود تجمعات دموية (أورام دموية) أو لتحديد الأضرار الوعائية المحتملة في حالات الطوارئ.
3. الفحوصات المخبرية (Laboratory Tests):
تُجرى مجموعة من الفحوصات المخبرية الروتينية قبل الجراحة لتقييم الحالة الصحية العامة للمريض وتحديد مدى جاهزيته للجراحة، وتشمل:
*
تعداد الدم الكامل (CBC):
لتقييم مستوى الهيموغلوبين والكشف عن فقر الدم الناتج عن النزيف.
*
فحوصات وظائف الكلى والكبد.
*
فحوصات تخثر الدم (PT, PTT, INR):
لتقييم قدرة الدم على التجلط قبل الجراحة.
*
فحص فصيلة الدم والتطابق المتقاطع (Cross-match):
للتحضير لاحتمال الحاجة لنقل الدم.
*
مستويات الكالسيوم والفيتامين D:
خاصة في حالات كبار السن لتقييم هشاشة العظام.
إن الدقة في التشخيص هي الركيزة الأساسية لوضع خطة علاجية ناجحة. بفضل خبرته الواسعة واستخدامه لأحدث تقنيات التصوير والتشخيص، يضمن الأستاذ الدكتور محمد هطيف تقييمًا شاملاً ودقيقًا لكل حالة، مما يمهد الطريق لتدخل علاجي فعال ومدروس.
خيارات علاج كسور عظم الفخذ
يتوقف اختيار طريقة علاج كسر عظم الفخذ على عدة عوامل رئيسية تشمل: موقع ونوع الكسر، عمر المريض وحالته الصحية العامة، وجود إصابات أخرى مصاحبة، وأسلوب حياة المريض وتوقعاته. الهدف الرئيسي للعلاج هو استعادة المحاذاة التشريحية للعظم، تثبيت الكسر للسماح بالالتئام، وتمكين المريض من العودة إلى وظائفه الطبيعية قدر الإمكان.
الأهداف العامة للعلاج:
- استعادة المحاذاة التشريحية: إعادة قطع العظم المكسورة إلى وضعها الطبيعي قدر الإمكان.
- التثبيت المستقر: توفير بيئة مستقرة للكسر للسماح بالتئام العظام.
- تخفيف الألم: التحكم في الألم بفعالية.
- منع المضاعفات: مثل العدوى، عدم الالتئام، سوء الالتئام، ومضاعفات الراحة في الفراش.
- الاستعادة المبكرة للوظيفة: بدء إعادة التأهيل في أقرب وقت ممكن.
1. العلاج التحفظي (غير الجراحي):
يُعد العلاج التحفظي نادر الاستخدام في كسور عظم الفخذ البالغة نظرًا لخطورتها وعدم استقرارها، لكن قد يكون له دور محدود في حالات معينة:
*
دواعي الاستعمال:
*
كسور الإجهاد:
غالبًا ما تُعالج بالراحة، تقليل الوزن على الساق، واستخدام العكازات.
*
الكسور غير المزاحة (Undisplaced Fractures):
خاصة في عنق الفخذ لدى كبار السن غير النشطين وغير القادرين على المشي، حيث قد يتم اللجوء إلى الراحة في الفراش أو استخدام الجبائر الخاصة.
*
كسور جسم الفخذ عند الأطفال الصغار جدًا:
يمكن علاجها بالشد والجبس.
*
الأساليب:
*
الراحة التامة في الفراش:
لتقليل الحركة على الكسر.
*
التجبير (Casting) أو الجبائر المتخصصة (Bracing):
لتثبيت الكسر من الخارج.
*
الشد (Traction):
قد يُستخدم مؤقتًا قبل الجراحة أو في حالات نادرة كعلاج نهائي، للمساعدة في محاذاة العظم وتقليل الألم.
*
محدوديته:
* عادة ما يكون غير فعال في الحفاظ على المحاذاة في كسور عظم الفخذ لدى البالغين بسبب القوى العضلية القوية.
* يزيد من خطر المضاعفات المرتبطة بالراحة الطويلة في الفراش (مثل جلطات الأوردة العميقة، التقرحات السريرية، الالتهاب الرئوي).
* يؤدي إلى تأخر كبير في إعادة التأهيل والعودة للوظيفة.
2. العلاج الجراحي: الحل الأمثل في معظم الحالات:
في الغالبية العظمى من كسور عظم الفخذ لدى البالغين، يُعد التدخل الجراحي هو الخيار العلاجي المفضل والأكثر فعالية لتحقيق التئام مستقر وسريع، واستعادة الوظيفة الطبيعية للطرف.
تحضيرات ما قبل الجراحة:
قبل إجراء الجراحة، يتم تقييم المريض بشكل شامل:
*
التثبيت الأولي (Initial Stabilization):
قد يتم تطبيق شد (traction) مؤقت على الساق لتخفيف الألم والمساعدة في محاذاة العظم أثناء فترة الانتظار للجراحة.
*
التقييم الطبي الشامل:
يشمل الفحوصات المخبرية، تخطيط القلب، وأحيانًا استشارة أخصائيي القلب أو التخدير، للتأكد من أن المريض لائق للجراحة.
*
السيطرة على الألم:
باستخدام المسكنات المناسبة.
أنواع العمليات الجراحية المتاحة:
تتنوع التقنيات الجراحية حسب موقع ونوع الكسر:
-
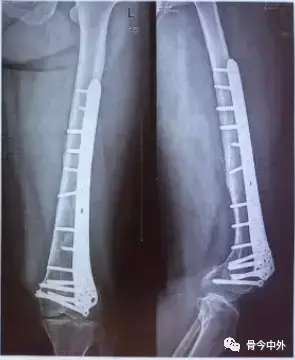
التثبيت بالمسامير النخاعية (Intramedullary Nailing - IMN):
- الوصف: تُعد الطريقة الأكثر شيوعًا وفعالية لكسور جسم الفخذ (Femoral Shaft Fractures) وكسور تحت المدورين (Subtrochanteric Fractures). تتضمن إدخال مسمار معدني طويل مجوف داخل التجويف النخاعي للعظم (مركز العظم) وتثبيته بمسامير أصغر (براغي قفل) من الأعلى والأسفل.
- المزايا: توفر تثبيتًا مستقرًا بيولوجيًا، يسمح بحمل وزن مبكر نسبيًا، ويقلل من الأضرار للأنسجة الرخوة المحيطة (minimally invasive).
- أنواع: يمكن أن يكون إدخال المسمار من الأعلى (Antegrade) أو من الأسفل (Retrograde).
-
التثبيت بالصفائح والمسامير (Open Reduction Internal Fixation - ORIF with Plates and Screws):
- الوصف: تتضمن هذه الطريقة فتح جراحي مباشر على موقع الكسر (Open Reduction)، ثم إعادة محاذاة قطع العظم يدويًا وتثبيتها باستخدام صفائح معدنية (Plates) تُربط بالعظم بواسطة مسامير (Screws).
- دواعي الاستعمال: تُستخدم بشكل شائع في كسور عنق الفخذ (حيث قد تُستخدم صفائح خاصة مثل DHS) ، كسور ما بين المدورين (خاصة المسامير المثبتة انزلاقيًا - Sliding Hip Screws أو الصفائح المثبتة بالزاوية - Angled Blades)، كسور اللقمتين الفخذيتين (Condylar Fractures)، والكسور المعقدة التي لا تناسبها المسامير النخاعية.
- المزايا: تسمح باستعادة دقيقة للتشريح، خاصة في الكسور داخل المفصل.
-
التثبيت الخارجي (External Fixation):
- الوصف: تتضمن إدخال دبابيس أو مسامير معدنية عبر الجلد إلى العظم فوق وتحت الكسر، ثم توصيل هذه الدبابيس بإطار معدني خارج الجسم.
- دواعي الاستعمال: غالبًا ما تُستخدم كحل مؤقت في حالات الطوارئ (مثل كسور الفخذ المفتوحة المعقدة، أو الكسور المصحوبة بإصابات وعائية عصبية شديدة، أو في المرضى غير المستقرين طبيًا) قبل الجراحة النهائية. يمكن أن تُستخدم أيضًا كعلاج نهائي في بعض الحالات الانتقائية.
- المزايا: تطبيق سريع، يسمح بالعناية بالجروح المفتوحة، ولا يتطلب جراحة واسعة.
-
استبدال مفصل الورك (Arthroplasty):
- الوصف: في حالات كسور عنق الفخذ المزاحة تمامًا لدى كبار السن، قد يكون استبدال مفصل الورك (سواء استبدال جزئي للمفصل - Hemiarthroplasty أو استبدال كلي للمفصل - Total Hip Arthroplasty) هو الخيار الأفضل. يتم إزالة رأس وعنق الفخذ المكسورين واستبدالهما بمفصل صناعي.
- المزايا: يسمح بتحميل وزن مبكر، ويقلل من خطر عدم الالتئام أو النخر اللاوعائي.
- دور الأستاذ الدكتور محمد هطيف: يعتبر الأستاذ الدكتور محمد هطيف من رواد جراحات استبدال المفاصل في المنطقة، ويستخدم أحدث التقنيات لضمان أفضل النتائج للمرضى في هذه الفئة العمرية الحرجة.
جدول مقارنة بين طرق التثبيت الجراحي الشائعة:
| الميزة | التثبيت بالمسامير النخاعية (IMN) | التثبيت بالصفائح والمسامير (ORIF - Plating) | التثبيت الخارجي (External Fixation) | استبدال مفصل الورك (Arthroplasty) |
|---|---|---|---|---|
| دواعي الاستعمال الرئيسية | كسور جسم الفخذ، تحت المدورين | كسور عنق الفخذ، ما بين المدورين، فوق اللقمتين، داخل المفصل | مؤقتة (كسور مفتوحة، مرضى غير مستقرين) | كسور عنق الفخذ المزاحة لدى كبار السن |
| درجة التدخل الجراحي | قليلة إلى متوسطة | متوسطة إلى كبيرة | قليلة جداً | متوسطة |
| الاستقرار | ممتاز، تحمل وزن مبكر | جيد إلى ممتاز (حسب الكسر والتقنية) | جيد إلى متوسط (مؤقت) | ممتاز، تحمل وزن فوري |
| التعافي الوظيفي | سريع نسبياً | جيد، يتطلب فترة إعادة تأهيل | بطيء نسبياً (إذا كان نهائياً) | سريع جداً |
| مخاطر العدوى | منخفضة | متوسطة | متوسطة إلى عالية (مواقع الدبابيس) | منخفضة نسبياً |
| إزالة الغرسة (عادة) | قد تُزال بعد الالتئام | قد تُزال (حسب الحاجة) | تُزال دائماً بعد التحويل لجراحة أخرى | تبقى بشكل دائم |
خطوات عملية التثبيت بالمسامير النخاعية (مثال توضيحي):
تُعد عملية التثبيت بالمسامير النخاعية لكسور جسم الفخذ من العمليات الجراحية الشائعة التي يجريها
الأستاذ الدكتور محمد هطيف
بمهارة عالية:
1.
التخدير:
يُجرى عادة تحت التخدير العام أو الشوكي.
2.
الوضع الجراحي:
يوضع المريض في وضع يسمح بالوصول إلى موقع الكسر وإدخال المسمار.
3.
الشق الجراحي:
يُجرى شق صغير (غالبًا حوالي 5-10 سم) عند مفصل الورك (للمسمار الأمامي) أو الركبة (للمسمار الخلفي).
4.
فتح قناة التجويف النخاعي:
تُفتح فتحة صغيرة في العظم للوصول إلى التجويف النخاعي.
5.
التنخيع (Reaming):
تُستخدم أدوات خاصة لتوسيع التجويف النخاعي لتناسب قطر المسمار.
6.
إدخال المسمار:
يُدخل المسمار النخاعي بعناية عبر الفتحة حتى يتجاوز موقع الكسر.
7.
المحاذاة:
باستخدام التصوير الإشعاعي (Fluoroscopy) أثناء الجراحة، يتم التأكد من محاذاة الكسر بشكل صحيح.
8.
التثبيت بالمسامير القفلية:
تُدخل مسامير (براغي) صغيرة عبر العظم والمسمار النخاعي من الأعلى والأسفل لتثبيته في مكانه ومنع الدوران أو التقصّر.
9.
إغلاق الجرح:
تُغلق الشقوق الجراحية بالخيوط أو الدبابيس.
دور الأستاذ الدكتور محمد هطيف في الجراحة المتقدمة:
يتميز
الأستاذ الدكتور محمد هطيف
بتطبيقه لأحدث التقنيات الجراحية التي تضمن نتائج ممتازة:
*
الدقة المتناهية:
يعتمد على الجراحة المجهرية وتقنيات التصوير المتطورة (مثل Fluoroscopy Intraoperative) لضمان إعادة بناء تشريحية دقيقة للكسور، خاصة تلك التي تشمل السطوح المفصلية.
*
التقنيات الحديثة:
يستخدم المسامير النخاعية المقفلة الحديثة (Locked Intramedullary Nailing) والصفائح المتخصصة (Locking Plates) التي توفر تثبيتًا مستقرًا للغاية، مما يقلل من مخاطر المضاعفات ويسمح بالتحميل المبكر على الطرف.
*
جراحات استبدال المفاصل:
بخبرته الواسعة في جراحات استبدال مفصل الورك والركبة، يقدم حلولًا دائمة لكسور عنق الفخذ المزاحة لدى كبار السن، باستخدام مواد عالية الجودة وتصاميم حديثة للمفاصل الصناعية.
*
الخبرة المتراكمة:
أكثر من 20 عامًا من الخبرة في التعامل مع أصعب حالات كسور عظم الفخذ، مما يجعله مرجعًا في تقديم الرعاية الجراحية المتخصصة.
*
الأمانة الطبية:
يلتزم الدكتور هطيف بأعلى معايير الأمانة والمهنية، حيث يشرح للمرضى جميع الخيارات المتاحة، ويقدم النصح الصادق حول العلاج الأنسب لحالتهم مع مراعاة الظروف الفردية لكل مريض.
المضاعفات المحتملة للعلاج الجراحي:
على الرغم من نجاح الجراحة في معظم الحالات، إلا أنه قد تحدث بعض المضاعفات:
*
العدوى (Infection):
في موقع الجراحة أو داخل العظم.
*
عدم الالتئام (Non-union):
فشل العظم في الالتئام بالكامل.
*
سوء الالتئام (Malunion):
التئام العظم بوضع غير صحيح مما يؤثر على الوظيفة.
*
تلف الأعصاب أو الأوعية الدموية:
أثناء الجراحة أو بعدها.
*
تجلط الأوردة العميقة (DVT) والانسداد الرئوي (PE):
بسبب قلة الحركة بعد الجراحة.
*
فشل الغرسة:
انكسار أو فك المسامير أو الصفائح.
*
النخر اللاوعائي (Avascular Necrosis):
خاص بكسور عنق الفخذ، حيث تموت خلايا العظم بسبب نقص التروية الدموية.
*
اختلاف طول الساقين (Leg Length Discrepancy).
من خلال المتابعة الدقيقة والخبرة الجراحية العالية لـ الأستاذ الدكتور محمد هطيف ، يمكن تقليل مخاطر هذه المضاعفات إلى أدنى حد ممكن، والتعامل معها بفعالية في حال حدوثها.
فترة ما بعد الجراحة وإعادة التأهيل
تُعد فترة ما بعد الجراحة وإعادة التأهيل بنفس أهمية العملية الجراحية نفسها لضمان استعادة المريض لأقصى قدر من الوظيفة والعودة إلى أنشطته اليومية. تهدف هذه المرحلة إلى تقوية العضلات، استعادة مدى الحركة، وتحسين التوازن والتنسيق، مع حماية الكسر الملتئم.
الأيام الأولى بعد الجراحة:
- التحكم في الألم: تُعطى الأدوية المسكنة بانتظام للسيطرة على الألم بعد الجراحة، ويمكن استخدام طرق مثل التخدير فوق الجافية أو حقن الأعصاب لتوفير راحة إضافية.
- المراقبة: مراقبة العلامات الحيوية، فحص موقع الجرح للبحث عن علامات العدوى أو النزيف.
- النهوض المبكر: يشجع الأطباء على النهوض من السرير والحركة المبكرة قدر الإمكان، وغالبًا ما يتم ذلك بمساعدة أخصائي العلاج الطبيعي، حتى لو كان المريض لا يستطيع تحمل وزن كامل على الساق المصابة. هذا يساعد على منع مضاعفات الراحة في الفراش مثل جلطات الأوردة العميقة والالتهاب الرئوي.
- تمارين التنفس: لتجنب مشاكل الرئة.
برنامج إعادة التأهيل الشامل:
يتطلب التعافي من كسر عظم الفخذ برنامجًا مكثفًا ومنظمًا لإعادة التأهيل، غالبًا ما يمتد لعدة أشهر. يُشرف على هذا البرنامج فريق متعدد التخصصات يضم جراح العظام، أخصائي العلاج الطبيعي، وأخصائي العلاج الوظيفي.
أ. المرحلة المبكرة (بعد الجراحة مباشرة وحتى 6 أسابيع تقريباً):
- الأهداف: السيطرة على الألم والتورم، الحفاظ على حركة المفاصل المحيطة (الورك والركبة والكاحل)، منع تصلب المفاصل، وتقوية العضلات غير المتأثرة.
-
التمارين:
- تحريك المفاصل دون حمل وزن: تمارين تحريك الكاحل والركبة والورك (إذا سمح نوع الكسر).
- تمارين تقوية العضلات المتساوية القياس (Isometric): شد العضلات دون تحريك المفصل، مثل شد عضلات الفخذ الأمامية أو الخلفية.
- تمارين التنفس والدورة الدموية: للمساعدة في منع الجلطات والالتهاب الرئوي.
- التحميل على الوزن: يُحدد الأستاذ الدكتور محمد هطيف بناءً على نوع الكسر وجودة التثبيت الجراحي ما إذا كان المريض يمكنه تحمل وزن جزئي (Partial Weight Bearing) أو عدم تحمل أي وزن (Non-Weight Bearing) على الساق المصابة. غالبًا ما يُستخدم العكازات أو مشاية للمساعدة في الحركة.
ب. المرحلة المتوسطة (6 أسابيع إلى 3-4 أشهر):
- الأهداف: زيادة مدى حركة المفصل، زيادة قوة العضلات، البدء في تحمل الوزن تدريجيًا، وتحسين التوازن.
-
التمارين:
- تمارين تقوية العضلات التدريجية: مثل رفع الساق المستقيمة، وثني الركبة، وتمارين تقوية عضلات الورك.
- تحمل الوزن التدريجي: بالانتقال من حمل الوزن الجزئي إلى الكامل، باستخدام العكازات ثم عصا المشي.
- تمارين التوازن والتنسيق: الوقوف على ساق واحدة (بمساعدة)، المشي على خط مستقيم.
- تمارين الدراجة الثابتة (Stationary Bike): لزيادة مدى الحركة وتقوية العضلات بطريقة آمنة.
ج. المرحلة المتقدمة (من 4 أشهر وما بعدها):
- الأهداف: استعادة القوة الكاملة، القدرة على التحمل، الرشاقة، والعودة إلى الأنشطة الرياضية أو المهنية.
-
التمارين:
- تمارين تقوية متقدمة: باستخدام الأوزان أو الأشرطة المقاومة.
- تمارين البلايومتريكس (Plyometrics): القفز والوثب (في المراحل المتأخرة جدًا).
- تمارين محددة للأنشطة: محاكاة حركات الرياضة أو العمل المحدد للمريض.
- تمارين الرشاقة والتنسيق: مثل التمارين الجانبية والتحولات السريعة.
- برامج العودة للرياضة (Return to Sport Programs): للأشخاص الرياضيين، يتم تصميم برامج خاصة للعودة التدريجية والآمنة لممارسة الرياضة.
جدول مراحل إعادة التأهيل بعد كسر عظم الفخذ:
| المرحلة | المدة التقريبية | الأهداف الرئيسية | الأنشطة والتمارين النموذجية | قيود حمل الوزن (مثال) |
|---|---|---|---|---|
| المرحلة المبكرة | الأسبوع 1 - الأسبوع 6 | السيطرة على الألم والتورم، الحفاظ على مدى الحركة، منع تصلب المفاصل | تمارين الكاحل، شد عضلات الفخذ المتساوية القياس، تحريك الركبة والورك السلبي (إذا سمح) | عدم حمل وزن أو حمل وزن جزئي (Partial Weight Bearing) |
| المرحلة المتوسطة | الأسبوع 6 - الشهر 4 | زيادة قوة العضلات، زيادة مدى الحركة، البدء في حمل الوزن | رفع الساق المستقيمة، ثني الركبة، تمارين الورك المتسلق، تمارين الدراجة الثابتة، تمارين التوازن | تحمل وزن جزئي ثم زيادة تدريجية إلى حمل وزن كامل |
| المرحلة المتقدمة | الشهر 4 - الشهر 9+ | استعادة القوة الكاملة، التحمل، الرشاقة، العودة للأنشطة | تمارين تقوية بالأوزان، القفز الخفيف، تمارين الرشاقة، المشي على السلالم، محاكاة الأنشطة الرياضية | حمل وزن كامل |
| العودة للأنشطة | بعد الشهر 9 (قد تستغرق 12-18 شهرًا) | العودة الآمنة للرياضة والعمل والأنشطة عالية التأثير | تمارين رياضية متخصصة، برامج بناء التحمل والقوة، تقييم نهائي للعودة الآمنة | حمل وزن كامل مع العودة التدريجية للأنشطة الشاقة |
أهمية العلاج الطبيعي والوظيفي:
- أخصائي العلاج الطبيعي: يقود برنامج التمارين، ويشرف على تقدم المريض، ويقوم بتقييم مدى الحركة والقوة. يساعد في تعليم المريض كيفية المشي باستخدام أدوات المساعدة (العكازات، المشاية) وكيفية التعامل مع الصعوبات الحركية.
- أخصائي العلاج الوظيفي: يساعد المريض على استعادة القدرة على أداء الأنشطة اليومية، مثل ارتداء الملابس، الاستحمام، والتعامل مع البيئة المنزلية والعمل. قد يقترح تعديلات على المنزل لتسهيل حركة المريض.
دور المريض في التعافي:
يلعب المريض دورًا حاسمًا في نجاح إعادة التأهيل. الالتزام بالتمارين المنزلية، حضور جلسات العلاج الطبيعي، واتباع تعليمات الأستاذ الدكتور محمد هطيف وفريق إعادة التأهيل بشكل صارم، هي مفاتيح رئيسية لتحقيق أفضل النتائج. الصبر والمثابرة ضروريان، حيث أن التعافي قد يكون طويلًا وصعبًا في بعض الأحيان.
بفضل المتابعة الشاملة لـ الأستاذ الدكتور محمد هطيف ، الذي يحرص على توفير برامج إعادة تأهيل مخصصة لكل مريض، يتمكن المرضى من تحقيق تعافٍ وظيفي متميز، مما يعيد لهم جودة حياتهم التي كانوا يتمتعون بها قبل الإصابة.
قصص نجاح واقعية من عيادة الأستاذ الدكتور محمد هطيف
في عيادة الأستاذ الدكتور محمد هطيف ، تتجسد الخبرة الطويلة والتقنيات الجراحية المتقدمة في العديد من قصص النجاح التي تعيد الأمل والحركة للمرضى. إليكم بعض الأمثلة الواقعية (لأغراض توضيحية) التي تبرز كفاءته والتزامه بأعلى معايير الرعاية:
قصة نجاح 1: عودة شاب "سالم" للحياة الطبيعية بعد حادث مروع
المريض: سالم، شاب في الخامسة والعشرين من عمره، تعرض لحادث دراجة نارية مروع نتج عنه كسر مفتت ومعقد في جسم عظم الفخذ الأيمن، مع إصابة شديدة في الأنسجة الرخوة المحيطة. كان سالم يعاني من آلام مبرحة، عدم القدرة على تحريك ساقه، وتشوه واضح.
التدخل الطبي من الأستاذ الدكتور محمد هطيف:
تم نقل سالم على وجه السرعة إلى المستشفى. بعد تقييم سريع ودقيق لحالته، والذي شمل أشعة مقطعية ثلاثية الأبعاد لتقييم مدى تفتت الكسر وتخطيط الجراحة، قرر
الأستاذ الدكتور محمد هطيف
التدخل الجراحي العاجل. نظراً للطبيعة المفتوحة للكسر وشدة التلوث، تم البدء بتثبيت خارجي مؤقت وتنظيف واسع للجروح لمنع العدوى.
بعد استقرار حالة سالم والسيطرة على العدوى، أجرى الدكتور هطيف عملية جراحية معقدة باستخدام تقنية المسامير النخاعية المقفلة (Locked Intramedullary Nailing). استغرقت العملية عدة ساعات، استخدم فيها الدكتور هطيف أحدث أجهزة التصوير الإشعاعي الموجهة لتثبيت الكسر بدقة متناهية، مع الحفاظ على الأوعية الدموية والأعصاب المحيطة. أكد الدكتور هطيف على أهمية الدقة التشريحية لضمان التئام العظم ووظيفته المستقبلية.
النتائج والتعافي:
بعد الجراحة، بدأ سالم برنامج إعادة تأهيل مكثف تحت إشراف فريق العلاج الطبيعي وبتوجيهات
الأستاذ الدكتور محمد هطيف
. تدريجياً، استعاد سالم مدى حركة ساقه وقوتها. في غضون ستة أشهر، تمكن من المشي دون مساعدة، وبعد عام كامل، عاد سالم إلى ممارسة حياته الطبيعية والعمل في وظيفته التي تتطلب الحركة والنشاط. اليوم، سالم يشارك في الأنشطة الرياضية الخفيفة ويتمتع بحياة طبيعية تمامًا، وهو مثال حي على كفاءة الدكتور هطيف في التعامل مع الحالات المعقدة.
قصة نجاح 2: السيدة "فاطمة" تستعيد استقلاليتها بعد كسر عنق الفخذ
المريضة: فاطمة، سيدة تبلغ من العمر 78 عامًا، تعاني من هشاشة العظام، سقطت في منزلها وتعرضت لكسر مزاح في عنق الفخذ الأيمن. كانت فاطمة تعيش بمفردها وتعتمد على نفسها بشكل كبير، وكانت تخشى فقدان استقلاليتها وقدرتها على الحركة.
التدخل الطبي من الأستاذ الدكتور محمد هطيف:
فور وصولها إلى المستشفى، تم إجراء الفحوصات اللازمة التي أكدت الكسر. نظرًا لعمر السيدة فاطمة وطبيعة الكسر المزاح، والذي يعرض رأس الفخذ لخطر النخر اللاوعائي، أوصى
الأستاذ الدكتور محمد هطيف
بإجراء عملية استبدال جزئي لمفصل الورك (Hemiarthroplasty). شرح الدكتور هطيف للسيدة فاطمة وعائلتها كافة تفاصيل الإجراء، المزايا، والمخاطر المحتملة، مع التأكيد على أهمية استعادة قدرتها على المشي بسرعة.
أجرى الدكتور هطيف العملية بدقة وسلاسة، مستخدماً أحدث التقنيات في جراحة استبدال المفاصل. حرص الدكتور هطيف على اختيار نوع المفصل الصناعي الأنسب لحالة السيدة فاطمة لضمان متانة وطول عمر المفصل الجديد.
النتائج والتعافي:
بعد يوم واحد فقط من الجراحة، وبفضل العناية الفائقة والبروتوكولات الحديثة، تمكنت السيدة فاطمة من الجلوس والمشي بمساعدة أخصائي العلاج الطبيعي تحت إشراف
الأستاذ الدكتور محمد هطيف
. بدأت فاطمة برنامجًا مكثفًا لإعادة التأهيل، ومع كل يوم يمر، كانت تزداد قوتها وثقتها بنفسها. في غضون أسابيع قليلة، عادت السيدة فاطمة إلى منزلها وكانت قادرة على المشي باستخدام العصا، واستعادت تدريجياً قدرتها على أداء أنشطتها اليومية بشكل مستقل. اليوم، السيدة فاطمة تعيش حياتها باستقلالية، وهي ممتنة لـ
الأستاذ الدكتور محمد هطيف
الذي أعاد لها ليس فقط القدرة على المشي، بل أيضًا جودة حياتها.
هذه القصص ليست سوى أمثلة قليلة على الالتزام الثابت لـ الأستاذ الدكتور محمد هطيف بتقديم أفضل رعاية جراحية ممكنة، باستخدام أحدث التطورات العلمية والتكنولوجية، وكل ذلك ضمن إطار من الأمانة الطبية والاهتمام الشخصي بكل مريض. إن خبرته التي تتجاوز العقدين، كونه أستاذ جراحة العظام في جامعة صنعاء، وتفانيه في استخدام تقنيات مثل الجراحة المجهرية والمناظير 4K، تجعله الخيار الأول للعديد من المرضى الباحثين عن التميز في جراحة العظام والعمود الفقري والمفاصل في صنعاء واليمن.
الوقاية من كسور عظم الفخذ
الوقاية دائمًا خير من العلاج، وتُعد حماية عظم الفخذ من الكسور أمرًا بالغ الأهمية، خاصةً مع التقدم في العمر أو في حالات وجود عوامل خطر معينة. يمكن اتخاذ عدة خطوات لتقليل فرص التعرض لكسور عظم الفخذ:
1. تقوية العظام (Bone Health):
- نظام غذائي غني بالكالسيوم وفيتامين D: تناول منتجات الألبان، الخضروات الورقية الخضراء، الأسماك الدهنية، والأطعمة المدعمة. فيتامين D ضروري لامتصاص الكالسيوم.
- التعرض لأشعة الشمس: يساعد الجسم على إنتاج فيتامين D.
- التمارين الرياضية المنتظمة التي تحمل وزنًا: مثل المشي، الرقص، رفع الأثقال الخفيفة. هذه التمارين تساعد على بناء كثافة العظام وتقويتها.
- الإقلاع عن التدخين وتقليل استهلاك الكحول: كلاهما يضعف العظام ويزيد من خطر الكسور.
- الفحص المنتظم لكثافة العظام (DEXA Scan): خاصة لكبار السن والنساء بعد انقطاع الطمث، لتشخيص وعلاج هشاشة العظام مبكرًا.
- استشارة الطبيب حول الأدوية: قد يصف الأدوية التي تساعد على تقوية العظام في حالات هشاشة العظام.
2. منع السقوط (Fall Prevention):
يُعد منع السقوط هو الخطوة الأكثر أهمية، خاصة لكبار السن، حيث إن معظم كسور الورك تحدث نتيجة السقوط.
*
تحسين البيئة المنزلية:
* إزالة السجاد المتزحلق والأسلاك الكهربائية من الممرات.
* توفير إضاءة جيدة في جميع أنحاء المنزل، خاصة في الليل.
* تركيب درابزين قوي على السلالم وقضبان إمساك في الحمامات (بجانب المرحاض والدش).
* استخدام بساط مانع للانزلاق في الحمام.
* إزالة الفوضى والأشياء المعيقة في الممرات.
*
العناية بالقدمين واختيار الأحذية المناسبة:
ارتداء أحذية مريحة وداعمة وغير قابلة للانزلاق.
*
التمارين التي تحسن التوازن والقوة:
مثل التاي تشي، اليوغا، أو برامج التوازن المخصصة لكبار السن.
*
مراجعة الأدوية مع الطبيب:
بعض الأدوية قد تسبب الدوخة أو النعاس، مما يزيد من خطر السقوط.
*
استخدام وسائل مساعدة للمشي:
إذا كان هناك حاجة، مثل العصا أو المشاية.
*
فحص العينين والسمع بانتظام:
ضعف الرؤية أو السمع قد يزيد من خطر السقوط.
3. نصائح للرياضيين والأشخاص النشطين:
- الإحماء الكافي والتمدد: قبل وبعد ممارسة الرياضة لزيادة مرونة العضلات والمفاصل.
- استخدام المعدات الواقية: في الرياضات عالية المخاطر (مثل ركوب الدراجات، التزلج).
- الزيادة التدريجية في شدة التمرين: تجنب الإجهاد المفاجئ على العظام.
- التغذية السليمة والترطيب الجيد.
4. التعامل مع الأمراض الكامنة:
- التشخيص والعلاج المبكر للأمراض التي تؤثر على قوة العظام مثل السرطان، الالتهابات، أو اضطرابات الأيض.
يؤكد الأستاذ الدكتور محمد هطيف على أن الوقاية هي استثمار في الصحة على المدى الطويل. من خلال اتباع هذه الإرشادات، يمكن للأفراد، وخاصة كبار السن، تقليل مخاطر كسور عظم الفخذ بشكل كبير والحفاظ على جودة حياتهم واستقلاليتهم.
المضاعفات طويلة الأمد والنتائج المتوقعة
على الرغم من التقدم الكبير في تقنيات جراحة العظام وبرامج إعادة التأهيل، قد تحدث بعض المضاعفات طويلة الأمد بعد كسر عظم الفخذ. ومع ذلك، فإن الغالبية العظمى من المرضى، وخاصة أولئك الذين يتلقون رعاية متخصصة من خبراء مثل الأستاذ الدكتور محمد هطيف ، يمكنهم توقع نتائج إيجابية والعودة إلى مستوى جيد من الوظيفة.
المضاعفات طويلة الأمد المحتملة:
- عدم الالتئام (Non-union): فشل العظم في الالتئام بشكل كامل بعد فترة زمنية معقولة (عادة 6-9 أشهر). قد يتطلب هذا الأمر جراحة إضافية (مثل تطعيم العظام أو تغيير نوع التثبيت).
- سوء الالتئام (Malunion): التئام العظم في وضع غير صحيح (بزاوية غير طبيعية، دوران، أو تقصير)، مما قد يؤدي إلى الألم، العرج، أو مشاكل في المفاصل المجاورة (الورك والركبة).
- النخر اللاوعائي لرأس الفخذ (Avascular Necrosis of the Femoral Head): يحدث بشكل خاص بعد كسور عنق الفخذ المزاحة، حيث تنقطع التروية الدموية عن رأس الفخذ، مما يؤدي إلى موت خلاياه وانهياره لاحقًا. قد يتطلب استبدال المفصل.
- التهاب المفاصل التنكسي (Osteoarthritis): إذا كان الكسر يمتد إلى سطح مفصل الورك أو الركبة، فقد يؤدي ذلك إلى تلف الغضروف المفصلي ويزيد من خطر تطور التهاب المفاصل في المستقبل.
- اختلاف طول الساقين (Leg Length Discrepancy): قد يحدث تقصير في الساق المصابة، مما يؤثر على المشي والتوازن. يمكن معالجته باستخدام رافعات الأحذية أو في بعض الحالات بتدخل جراحي.
- تصلب المفاصل (Joint Stiffness): قد تتصلب مفاصل الورك أو الركبة بعد فترة طويلة من عدم الحركة أو نتيجة لتكوين نسيج ندبي، مما يحد من مدى الحركة.
- الألم المزمن: قد يعاني بعض المرضى من آلام مزمنة في موقع الكسر أو حول المفصل، حتى بعد التئام العظم.
- التهاب العظم والنقي (Osteomyelitis): عدوى مزمنة في العظم، وهي أكثر شيوعًا في الكسور المفتوحة.
- المشاكل المتعلقة بالغرسات: قد تحتاج الغرسات المعدنية (المسامير أو الصفائح) إلى الإزالة في بعض الأحيان بسبب الألم، التهيج، أو إذا تسببت في مشاكل أخرى.
النتائج المتوقعة (Prognosis):
- الشباب والأصحاء: عادة ما يتمتعون بمعدلات التئام ممتازة وعودة كاملة أو شبه كاملة للوظيفة، خاصة مع التدخل الجراحي الفعال وبرنامج إعادة التأهيل الجيد.
- كبار السن: على الرغم من أنهم قد يواجهون تحديات أكبر بسبب هشاشة العظام والأمراض المصاحبة، فإن الجراحة السريعة والفعالة (خاصة استبدال المفاصل لكسور الورك) تساعد على استعادة القدرة على المشي وتقليل المضاعفات الخطيرة (مثل الجلطات الرئوية والتهاب الرئة). يعتمد التعافي لديهم بشكل كبير على مدى التزامهم بإعادة التأهيل وقدرتهم على تحملها.
- نوع الكسر وموقعه: الكسر البسيط والمغلق يلتئم بشكل أسرع وأكثر فعالية من الكسر المفتوح أو المتفتت. الكسور داخل المفصل لها توقعات أكثر حذرًا بسبب خطر التهاب المفاصل في المستقبل.
يؤكد الأستاذ الدكتور محمد هطيف على أن المتابعة الدقيقة بعد الجراحة، والالتزام ببرنامج إعادة التأهيل، والتدخل المبكر لأي مضاعفات هي عوامل حاسمة في تحقيق أفضل النتائج. بفضل خبرته الواسعة وتطبيقه لأحدث البروتوكولات العلاجية، يسعى الدكتور هطيف دائمًا لضمان أعلى مستوى من التعافي والعودة الوظيفية لجميع مرضاه، مما يقلل بشكل كبير من احتمالية حدوث المضاعفات طويلة الأمد ويحسن جودة حياة المرضى.
أسئلة شائعة حول كسور عظم الفخذ (FAQ)
1. متى يمكنني المشي بعد جراحة كسر عظم الفخذ؟
تعتمد هذه الفترة بشكل كبير على نوع الكسر، طريقة التثبيت الجراحي، عمر المريض، وحالته الصحية العامة. في كثير من الحالات (خاصة بعد التثبيت بالمسامير النخاعية)، قد يُسمح للمريض ببدء التحميل الجزئي للوزن (partial weight-bearing) باستخدام العكازات أو المشاية خلال أسابيع قليلة بعد الجراحة. أما التحميل الكامل للوزن، فقد يستغرق من 3 إلى 6 أشهر أو أكثر، ويحدده الأستاذ الدكتور محمد هطيف بناءً على علامات التئام الكسر في الأشعة السينية.
2. كم تستغرق فترة التعافي الكامل من كسر عظم الفخذ؟
التعافي الكامل من كسر عظم الفخذ هو عملية طويلة تتطلب صبرًا ومثابرة. بينما قد تبدأ بعض الأنشطة الخفيفة في غضون أسابيع، فإن استعادة القوة الكاملة، مدى الحركة، والقدرة على ممارسة الأنشطة اليومية والرياضية قد تستغرق من 6 أشهر إلى عام كامل، وأحيانًا 18 شهرًا، خاصة في الكسور المعقدة.
3. هل سأحتاج إلى إزالة المسامير أو الصفائح بعد التئام الكسر؟
ليس بالضرورة. تُصمم الغرسات المعدنية (المسامير، الصفائح) لتبقى في الجسم بشكل دائم. ومع ذلك، قد يوصي الأستاذ الدكتور محمد هطيف بإزالتها إذا تسببت في ألم، تهيج، عدوى، أو إذا كانت تعيق الحركة أو الأنشطة الرياضية. تُجرى هذه العملية عادة بعد التئام الكسر تمامًا، أي بعد 12 إلى 18 شهرًا من الجراحة الأولية.
4. ما هي علامات عدم التئام الكسر (Non-union)؟
تشمل علامات عدم التئام الكسر استمرار الألم في موقع الكسر حتى بعد مرور عدة أشهر، عدم القدرة على تحمل الوزن دون ألم، وتغييرات واضحة في صور الأشعة السينية تظهر عدم وجود جسر عظمي يربط بين أجزاء الكسر. إذا ظهرت هذه العلامات، يجب استشارة الأستاذ الدكتور محمد هطيف لتقييم الحالة واتخاذ الإجراء المناسب.
5. هل يمكن أن يحدث كسر عظم الفخذ مرة أخرى في نفس المكان؟
نعم، من الممكن أن يحدث كسر آخر في نفس الموقع أو بالقرب منه، خاصة إذا لم يتم علاج السبب الأساسي (مثل هشاشة العظام) أو إذا تعرض المريض لصدمة قوية أخرى. الحفاظ على قوة العظام، منع السقوط، واتباع نصائح الطبيب يقلل من هذا الخطر.
6. ما هي التغذية المناسبة خلال فترة التعافي؟
التغذية الجيدة ضرورية للتعافي والتئام العظام. يجب التركيز على نظام غذائي غني بالبروتين (لإصلاح الأنسجة)، الكالسيوم وفيتامين D (لصحة العظام)، فيتامين C (لتكوين الكولاجين)، والزنك. قد يوصي الأستاذ الدكتور محمد هطيف أو أخصائي التغذية بمكملات غذائية معينة.
7. هل يمكنني العودة إلى ممارسة الرياضة بعد كسر الفخذ؟
نعم، يمكن للعديد من المرضى العودة إلى ممارسة الرياضة بعد التعافي الكامل وإعادة التأهيل الشامل. ومع ذلك، يجب أن يتم ذلك بشكل تدريجي وتحت إشراف أخصائي العلاج الطبيعي وبموافقة الأستاذ الدكتور محمد هطيف . قد يُنصح بتجنب الرياضات عالية الاحتكاك أو التأثير في البداية.
8. ما الفرق بين كسر عنق الفخذ وكسر جسم الفخذ؟
كسر عنق الفخذ (Femoral Neck Fracture) يحدث في الجزء الضيق أسفل رأس الفخذ مباشرةً، وهو شائع جدًا لدى كبار السن وغالبًا ما يؤثر على التروية الدموية لرأس الفخذ. أما كسر جسم الفخذ (Femoral Shaft Fracture) فيحدث في الجزء الطويل والقوي من العظم، وهو أكثر شيوعًا لدى الشباب نتيجة صدمات عالية الطاقة. تختلف خيارات العلاج والتعافي بشكل كبير بين النوعين.
9. متى يجب علي مراجعة الطبيب بعد الخروج من المستشفى؟
يجب اتباع جدول المراجعات الذي يحدده الأستاذ الدكتور محمد هطيف بدقة. عادة ما تكون المراجعة الأولى بعد أسبوعين من الجراحة لإزالة الغرز، ثم مراجعات دورية كل 4-6 أسابيع مع أشعة سينية لمراقبة التئام الكسر والتقدم في إعادة التأهيل.
10. هل تؤثر كسور الفخذ على جودة الحياة على المدى الطويل؟
مع التشخيص والعلاج المناسبين، وبرنامج إعادة تأهيل شامل، يمكن للغالبية العظمى من المرضى استعادة جودة حياة جيدة جدًا. قد يواجه بعضهم تحديات مثل الألم المزمن أو ضعف طفيف، لكن الهدف هو دائمًا استعادة أكبر قدر ممكن من الوظيفة والاستقلالية. خبرة الأستاذ الدكتور محمد هطيف في استخدام أحدث التقنيات الجراحية والمتابعة الدقيقة تساهم بشكل كبير في تحسين النتائج طويلة الأمد وجودة حياة المرضى.
خاتمة
كسور عظم الفخذ هي إصابات خطيرة تتطلب عناية طبية فورية ومتخصصة لضمان أفضل نتائج التعافي وتجنب المضاعفات المحتملة. لقد استعرضنا في هذا الدليل الشامل التركيب التشريحي لعظم الفخذ، الأسباب المتنوعة وأنواع الكسور الشائعة، الأعراض التشخيصية، وخيارات العلاج المتاحة بدءًا من التحضيرات الجراحية وصولًا إلى برامج إعادة التأهيل المكثفة.
إن مفتاح التعافي الناجح يكمن في الخبرة الجراحية الدقيقة، تطبيق أحدث التقنيات العلاجية، والمتابعة الشاملة لبرنامج إعادة التأهيل. في هذا السياق، يقدم الأستاذ الدكتور محمد هطيف ، بصفته أستاذ جراحة العظام والعمود الفقري والمفاصل في جامعة صنعاء، وخبرته التي تتجاوز العقدين، مستوى لا يُضاهى من الرعاية الطبية. إن استخداماته لتقنيات مثل الجراحة المجهرية، المناظير 4K، وجراحات استبدال المفاصل، بالإضافة إلى التزامه الصارم بالأمانة الطبية، تجعله الخيار الأمثل للمرضى الذين يبحثون عن حلول علاجية مبتكرة وفعالة لكسور عظم الفخذ وغيرها من مشكلات العظام والمفاصل في صنعاء واليمن.
من خلال الوعي بالعوامل الوقائية، والبحث عن العناية الطبية المتخصصة في الوقت المناسب، يمكن للمرضى التغلب على تحديات كسر عظم الفخذ والعودة إلى حياة نشطة ومكتملة.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك