اكتشف كسور العظام المرضية: تحليل دقيق وتشخيص تفريقي متقدم
الخلاصة الطبية
نستعرض في هذا التقرير كل ما يهمك معرفته عن اكتشف كسور العظام المرضية: تحليل دقيق وتشخيص تفريقي متقدم، اكتشف: كسور العظام المرضية.. دليل شامل للوقاية والعلاج! هي كسور تحدث في عظام ضعيفة بسبب أمراض كامنة كالانبثاث السرطاني لدى الكبار، أو أورام وكيسات عظمية حميدة في الصغار، وليست ناتجة عن صدمة قوية. يتطلب تشخيصها الدقيق تحليل الصورة الشعاعية والفحص الشامل لتحديد السبب الأساسي وتوفير العلاج الأمثل لضمان استقرار المريض والتعافي.
اكتشاف كسور العظام المرضية: تحليل دقيق وتشخيص تفريقي متقدم مع الأستاذ الدكتور محمد هطيف
تُعد كسور العظام المرضية تحديًا طبيًا معقدًا يتطلب فهمًا عميقًا للأسباب الكامنة وراء ضعف العظام. فبينما تحدث الكسور العادية نتيجة لقوة خارجية كبيرة تفوق قدرة العظم على التحمل، تنشأ الكسور المرضية من خلال عظم ضعيف بالفعل بسبب آفة داخلية، حتى لو كان ذلك نتيجة لرضح طفيف أو حتى أنشطة يومية عادية. هذه الآفات قد تكون أورامًا خبيثة أو حميدة، أو أمراضًا استقلابية، أو التهابات تؤثر على بنية العظم وقوته. إن التشخيص الدقيق والعلاج الفوري والمناسب لهذه الكسور لا يمثل فقط ضرورة طبية للحفاظ على وظيفة الطرف المصاب، بل هو غالبًا ما يكون حاسمًا في إنقاذ حياة المريض، خاصةً عندما تكون الأورام الخبيثة هي السبب.
في هذه المقالة الشاملة، سنتعمق في عالم الكسور المرضية، بدءًا من فهم آلياتها وأسبابها، وصولًا إلى أدق تفاصيل التشخيص والعلاج. سنستعرض أهمية كل خطوة، من التحليل المتعمق للصور الشعاعية إلى الخزعة الدقيقة والفحوصات المخبرية. وسنسلط الضوء على دور الأستاذ الدكتور محمد هطيف، البروفيسور في جامعة صنعاء وأحد أبرز جراحي العظام والعمود الفقري والكتف في اليمن بخبرة تتجاوز العشرين عامًا، في تقديم رعاية متكاملة وفقًا لأعلى المعايير العالمية، مستخدمًا أحدث التقنيات مثل الجراحة المجهرية (Microsurgery) وتنظير المفاصل بتقنية 4K والمفاصل الصناعية (Arthroplasty)، مع التزام صارم بالأمانة الطبية.
ما هو الكسر المرضي؟ تعريف وآلية الحدوث
الكسر المرضي هو كسر يحدث في عظم ضعيف بسبب وجود آفة أو مرض كامن يقلل من قوة العظم الهيكلية. على عكس الكسر الرضحي (الصدمي) الذي يتطلب قوة كبيرة ليحدث في عظم سليم، فإن الكسر المرضي قد يحدث نتيجة لرضح بسيط جدًا أو حتى حركة عادية لا تسبب أي ضرر لعظم سليم. السبب الجذري هو دائمًا وجود منطقة ضعيفة داخل العظم، غالبًا ما تكون ورمًا (حميدًا أو خبيثًا)، أو كيسًا، أو منطقة متضررة من مرض استقلابي.
آليات ضعف العظم المؤدية للكسر المرضي
تتعدد الآليات التي تؤدي إلى ضعف العظم وجعله عرضة للكسور المرضية، وتشمل:
- التحلل العظمي (Osteolysis): وهي العملية التي تؤدي إلى تآكل وتدمير نسيج العظم الطبيعي. العديد من الأورام، خاصة الخبيثة منها، تفرز مواد كيميائية تنشط الخلايا الأكولة للعظم (Osteoclasts)، مما يؤدي إلى تدمير تدريجي في بنية العظم وتكوين "مناطق ليتيكية" (lytic lesions) تظهر كبقع داكنة في الأشعة السينية. هذه المناطق تكون هشة وضعيفة جدًا.
- استبدال العظم بنسيج غير طبيعي: قد تحل الأورام أو الأكياس محل النسيج العظمي السليم بنسيج أقل قوة ومتانة، مما يفقده قدرته على تحمل الضغوط الميكانيكية.
- اضطراب في عملية إعادة بناء العظم (Bone Remodeling): في الأمراض الاستقلابية مثل هشاشة العظام الشديدة أو مرض باجيت، يختل التوازن بين بناء العظم وامتصاصه، مما يؤدي إلى تكون عظم ذي بنية غير سليمة وأقل كثافة وقوة.
- فقدان الدعم القشري (Cortical Destruction): القشرة العظمية هي الطبقة الخارجية الصلبة التي توفر الدعم الهيكلي الرئيسي للعظم. تدمير هذه القشرة بواسطة آفة يجعل العظم عرضة للكسر بشكل كبير.
- ضعف الأوعية الدموية وتلف الأنسجة: بعض الأمراض يمكن أن تؤثر على إمداد العظم بالدم، مما يؤدي إلى نخر جزء من العظم وضعفه.
فهم هذه الآليات أساسي للتشخيص الصحيح وتحديد خطة العلاج المناسبة، والتي غالبًا ما تتجاوز مجرد علاج الكسر نفسه لتشمل معالجة السبب الكامن.
أسباب الكسور المرضية: نظرة متعمقة
تتنوع أسباب الكسور المرضية بشكل كبير، وتتراوح من الأورام الحميدة إلى الأمراض السرطانية الخبيثة والأمراض الاستقلابية. يعتبر تحديد السبب الجذري أمرًا حيويًا لتوجيه العلاج.
1. الأورام الخبيثة (Malignant Tumors)
تُعد الأورام الخبيثة من الأسباب الرئيسية للكسور المرضية، ويمكن تقسيمها إلى:
-
سرطانات العظام الأولية (Primary Bone Cancers):
- الساركوما العظمية (Osteosarcoma): عادة ما تصيب المراهقين والشباب، وتُعد من الأورام العدوانية التي تدمر العظم بسرعة.
- ساركوما يوينغ (Ewing's Sarcoma): تصيب الأطفال والشباب، وتظهر غالبًا في العظام الطويلة والحوض.
- الساركوما الغضروفية (Chondrosarcoma): تصيب البالغين الأكبر سنًا وتنشأ من الخلايا الغضروفية.
- الورم النقوي المتعدد (Multiple Myeloma): سرطان خلايا البلازما الذي يصيب نخاع العظم ويمكن أن يسبب آفات ليتيكية متعددة في العظام.
-
سرطانات العظام الثانوية (النقائل السرطانية - Metastatic Cancers):
- وهي الأورام التي تنتشر إلى العظام من مواقع سرطانية أخرى في الجسم. تُعد الأكثر شيوعًا وتسبب حوالي 70% من كسور العظام المرضية.
- المصادر الشائعة: سرطان الثدي، سرطان الرئة، سرطان البروستاتا، سرطان الكلى، سرطان الغدة الدرقية.
- الآفات: يمكن أن تكون ليتيكية (مدمرة للعظم)، أو بلاسْتِيكية (مكونة للعظم الجديد بشكل غير طبيعي)، أو مختلطة.
2. الأورام الحميدة (Benign Tumors)
على الرغم من أنها ليست خبيثة، إلا أن بعض الأورام الحميدة يمكن أن تضعف العظم لدرجة التسبب بكسر:
- الخلل التنسجي الليفي (Fibrous Dysplasia): تتكون فيه مناطق من النسيج الليفي العظمي غير الطبيعي بدلاً من العظم الطبيعي.
- الورم الغضروفي الداخلي (Enchondroma): ورم غضروفي حميد ينمو داخل العظم.
- الكيس العظمي الأمدمي (Aneurysmal Bone Cyst): آفة مليئة بالدم تتوسع وتدمر العظم المحيط بها.
- الورم الليفي غير المتعظم (Non-ossifying Fibroma): آفة شائعة في الأطفال والمراهقين، غالبًا ما تكون بدون أعراض ولكن قد تؤدي إلى كسر في العظام الطويلة.
- الورم العظمي الغضروفي (Osteochondroma): وهو الأكثر شيوعًا، ولكنه نادرًا ما يؤدي إلى كسر مرضي إلا إذا كان كبيرًا جدًا أو قريبًا من مفصل.
3. الأمراض الاستقلابية (Metabolic Diseases)
بعض الأمراض التي تؤثر على استقلاب العظم يمكن أن تضعفه وتجعله عرضة للكسور:
- هشاشة العظام (Osteoporosis): خاصة الحالات الشديدة، حيث ينخفض كثافة العظم بشكل كبير. قد تؤدي إلى كسور غير نمطية في عظم الفخذ أو كسور انضغاطية في الفقرات.
- مرض باجيت في العظام (Paget's Disease of Bone): اضطراب مزمن يؤدي إلى نمو عظم جديد غير منتظم وضعيف.
- فرط نشاط الغدد جارات الدرقية (Hyperparathyroidism): يؤدي إلى زيادة مستويات هرمون الغدة الدرقية، مما يسبب تحلل العظم وتكون أكياس تُعرف باسم (osteitis fibrosa cystica).
- اضطراب الكلى العظمي (Renal Osteodystrophy): يتطور لدى مرضى الفشل الكلوي المزمن، ويؤدي إلى تشوهات وهشاشة في العظام.
4. الالتهابات والعدوى (Infections and Inflammations)
- التهاب العظم والنقي (Osteomyelitis): في بعض الحالات المزمنة أو الشديدة، يمكن أن يؤدي الالتهاب والعدوى إلى تدمير جزء من العظم، مما يجعله عرضة للكسر.
5. اضطرابات أخرى نادرة
- بعض الاضطرابات الوراثية أو الأمراض النادرة التي تؤثر على تكون العظم.
تتطلب كل حالة تقييمًا دقيقًا لتحديد السبب الكامن، وهو ما يتطلب خبرة واسعة في التشخيص التفريقي، وهو المجال الذي يتألق فيه الأستاذ الدكتور محمد هطيف بفضل معرفته العميقة وخبرته الطويلة.
الأعراض والعلامات الدالة على الكسر المرضي
تتشابه الأعراض الأولية للكسر المرضي مع أعراض الكسر العادي، ولكن هناك بعض الفروقات الدقيقة التي قد تشير إلى ضعف العظم الكامن. غالبًا ما يكون الألم هو العرض الأول والأكثر بروزًا.
1. الألم (Pain)
- طبيعة الألم: غالبًا ما يكون الألم مزمنًا ومستمرًا، وقد يتفاقم بمرور الوقت حتى قبل حدوث الكسر الفعلي. قد يوصف بأنه ألم عميق أو مؤلم.
- بداية الألم: في الكسور المرضية، قد يبدأ الألم بشكل تدريجي ويشتد، بخلاف الكسر الرضحي الذي عادة ما يكون ألمه حادًا ومفاجئًا بعد الإصابة مباشرة.
- الألم الليلي: قد يكون الألم أسوأ في الليل، وقد لا يتحسن بالراحة، وهي علامة حمراء تشير إلى احتمالية وجود آفة ورمية.
- موقع الألم: يتركز الألم في المنطقة المصابة من العظم.
2. التورم والتشوه (Swelling and Deformity)
- بعد حدوث الكسر، قد يلاحظ المريض تورمًا في المنطقة المصابة، والذي قد يكون مصحوبًا بكدمات.
- في بعض الحالات، قد يكون هناك تشوه واضح في شكل الطرف، مثل تقصير أو انحناء غير طبيعي.
3. ضعف الوظيفة (Functional Impairment)
- صعوبة أو عدم القدرة على استخدام الطرف المصاب. على سبيل المثال، صعوبة المشي في حالة كسر في الساق أو الفخذ، أو صعوبة تحريك الذراع في حالة كسر في الكتف أو العضد.
- قد يلاحظ المريض ضعفًا تدريجيًا في الطرف قبل حدوث الكسر بسبب تآكل العظم.
4. قصة الرضح (Trauma History)
- المفتاح في الكسر المرضي هو أن الكسر يحدث مع رضخ طفيف جدًا، أو حتى بدون رضخ على الإطلاق، وهو ما لا يتناسب مع حجم الضرر في العظم السليم. قد يسقط المريض سقوطًا بسيطًا أو يلتوي قدمه بشكل خفيف جدًا ليصاب بكسر كبير.
5. علامات وأعراض جهازية (Systemic Signs and Symptoms)
خاصة إذا كان السبب ورمًا خبيثًا، قد يلاحظ المريض:
- فقدان الوزن غير المبرر.
- الحمى أو التعرق الليلي.
- الإرهاق الشديد.
- أعراض مرتبطة بالسرطان الأولي (مثل سعال مستمر لسرطان الرئة، مشاكل بولية لسرطان البروستاتا).
6. التاريخ المرضي السابق
وجود تاريخ سابق للإصابة بالسرطان أو أمراض استقلابية مثل هشاشة العظام يزيد من الشك بوجود كسر مرضي.
إن الانتباه لهذه الأعراض والعلامات، خاصة في وجود ألم مزمن أو كسر غير متناسب مع شدة الرضخ، يدفع الأطباء ذوي الخبرة مثل الأستاذ الدكتور محمد هطيف إلى التفكير فورًا في احتمالية الكسر المرضي والشروع في خطوات التشخيص التفصيلية.
التشخيص الدقيق: رحلة نحو اليقين مع الأستاذ الدكتور محمد هطيف
تتطلب الكسور المرضية نهجًا تشخيصيًا دقيقًا ومتعدد الأوجه لضمان تحديد السبب الجذري بدقة. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة وأمانته الطبية، يتبنى بروتوكولات تشخيصية صارمة تضمن أعلى مستويات الدقة، مستفيدًا من أحدث التقنيات المتاحة.
1. التاريخ المرضي والفحص السريري (Medical History & Physical Exam)
-
التاريخ المرضي:
يبدأ التشخيص بأخذ تاريخ مرضي شامل، يشمل:
- تفاصيل الألم (متى بدأ، شدته، ما الذي يزيده أو يخففه، هل يوقظ المريض من النوم).
- وجود أي رضخ سابق ومدى شدته.
- التاريخ الشخصي للإصابة بالسرطان أو الأمراض الاستقلابية أو أي أمراض مزمنة أخرى.
- التاريخ العائلي للأمراض الوراثية.
- أعراض جهازية (فقدان الوزن، حمى، تعرق ليلي، تعب).
-
الفحص السريري:
يركز على:
- تقييم المنطقة المصابة: البحث عن تورم، كدمات، تشوه، حساسية عند اللمس.
- تقييم نطاق الحركة في المفاصل المجاورة.
- فحص الدورة الدموية والأعصاب في الطرف المصاب.
- فحص عام بحثًا عن علامات ورمية أو أمراض جهازية.
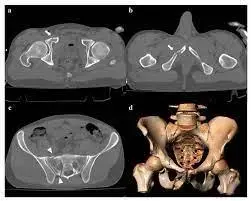
2. التصوير الشعاعي (Radiographic Imaging)
تُعد هذه الخطوة حجر الزاوية في تشخيص الكسور المرضية، وتوفر معلومات حيوية عن طبيعة الآفة:
-
الأشعة السينية التقليدية (X-ray):
هي الخطوة الأولى والأكثر شيوعًا. يقوم الأستاذ الدكتور محمد هطيف بتحليل الصورة بدقة فائقة، باحثًا عن:
- موقع الكسر والآفة: تحديد الجزء المصاب من العظم (مثل كسر تحت المدور في عظم الفخذ).
- نمط الآفة: هل هي ليتيكية (مدمرة للعظم - تظهر شفافة أو داكنة)، بلاسْتِيكية (مكونة للعظم - تظهر بيضاء أو كثيفة)، أو مختلطة.
- تدمير القشرة العظمية (Cortical Destruction): مدى تآكل الطبقة الخارجية الصلبة للعظم.
- رد فعل السمحاق (Periosteal Reaction): علامات على نمو عظم جديد حول الآفة، والذي قد يشير إلى طبيعة معينة للورم (مثل "شروق الشمس" أو "قشرة البصل").
- منطقة الانتقال (Zone of Transition): مدى وضوح الحدود بين الآفة والعظم السليم. منطقة انتقال واسعة وغير واضحة غالبًا ما تشير إلى آفة عدوانية.
- مادة الآفة: هل تحتوي على تكلسات، تعظم، أو سوائل.
- تذكر: الصور الشعاعية العادية قد لا تكشف عن تدمير العظم إلا بعد فقدان 30% أو أكثر من كثافته، مما يؤكد الحاجة إلى فحوصات إضافية.
-
التصوير المقطعي المحوسب (CT Scan):
يوفر صورًا ثلاثية الأبعاد للعظم، وهو ممتاز لتقييم:
- تفاصيل تدمير القشرة العظمية وهيكل العظم الداخلي.
- مدى انتشار الورم داخل العظم والأنسجة الرخوة المحيطة.
- تخطيط الجراحة.
-
التصوير بالرنين المغناطيسي (MRI):
يُعد الأفضل لتقييم:
- انتشار الآفة في نخاع العظم والأنسجة الرخوة (العضلات والأربطة والأعصاب).
- تحديد مدى انضغاط الحبل الشوكي أو الأعصاب في حالة كسور العمود الفقري.
- التمييز بين النسيج الورمي والسوائل والتورم.
-
مسح العظام بالنظائر المشعة (Bone Scintigraphy - Bone Scan):
- يستخدم للكشف عن آفات العظام في جميع أنحاء الجسم، وخاصة لتحديد وجود نقائل سرطانية متعددة.
-
التصوير المقطعي بالإصدار البوزيتروني (PET Scan):
- يستخدم للكشف عن النشاط الأيضي للخلايا السرطانية، وهو مفيد لتحديد حجم الورم، ومراحله، وتقييم الاستجابة للعلاج، والتمييز بين الآفات الحميدة والخبيثة.
3. الخزعة (Biopsy)
تُعد الخزعة هي الطريقة الوحيدة المؤكدة لتشخيص طبيعة الآفة (حميدة أم خبيثة). يُجريها الأستاذ الدكتور محمد هطيف بعناية فائقة لضمان دقة العينة وعدم المساس بالخطط الجراحية المستقبلية.
-
أنواع الخزعة:
- خزعة بالإبرة الأساسية (Core Needle Biopsy): هي الأكثر شيوعًا، وتُجرى تحت توجيه الأشعة السينية أو الأشعة المقطعية للحصول على عينات نسيجية صغيرة.
- الخزعة الشقّية (Incisional Biopsy): يتم فيها إزالة جزء صغير من الورم من خلال شق جراحي.
- الخزعة الاستئصالية (Excisional Biopsy): إزالة الورم بالكامل، وتُستخدم أحيانًا للأورام الصغيرة الحميدة.
- أهمية تخطيط الخزعة: يجب أن يتم تخطيط مسار الخزعة بعناية لتجنب تلوث الأنسجة السليمة، حيث يمكن أن يؤثر ذلك على خطة الجراحة النهائية. يحرص الدكتور محمد هطيف على التنسيق مع فريق علم الأمراض لضمان الحصول على عينات كافية ودقيقة.
4. الفحوصات المخبرية (Laboratory Tests)
تساعد الفحوصات المخبرية في تحديد السبب الجهازي للكسر أو تقييم مدى انتشار المرض:
- علامات الورم (Tumor Markers): مثل مستضد البروستاتا النوعي (PSA) لسرطان البروستاتا، والمستضد السرطاني المضغي (CEA) لسرطان القولون، ومستضد الكربوهيدرات 125 (CA 125) لسرطان المبيض، وغيرها.
- مستويات الكالسيوم والفوسفور والفوسفاتيز القلوي (Alkaline Phosphatase): قد تكون غير طبيعية في أمراض العظام الاستقلابية أو في حالات النقائل العظمية.
- فحص بروتينات المصل والبول (Serum and Urine Protein Electrophoresis): للكشف عن الورم النقوي المتعدد.
- مستويات هرمون الغدة الدرقية (Parathyroid Hormone): في حالات فرط نشاط الغدد جارات الدرقية.
- فحص تعداد الدم الكامل (CBC): للكشف عن فقر الدم أو علامات العدوى.
من خلال هذه الرحلة التشخيصية الشاملة والمتكاملة، يضمن الأستاذ الدكتور محمد هطيف الوصول إلى تشخيص دقيق، وهو الأساس الذي تُبنى عليه خطة العلاج الناجحة.
الأستاذ الدكتور محمد هطيف: رائد جراحة العظام والعمود الفقري في اليمن
في مجال جراحة العظام المعقدة، وخصوصًا عندما يتعلق الأمر بالكسور المرضية التي غالبًا ما ترتبط بحالات خطيرة مثل السرطان، لا يوجد مجال للخطأ أو التهاون. هنا، تبرز قيمة الخبرة العميقة والمعرفة الواسعة والأمانة الطبية المطلقة. يقف الأستاذ الدكتور محمد هطيف في طليعة هذه المعايير، مما يجعله الخيار الأول والمرجع الأهم في صنعاء واليمن بأسرها.
بصفته بروفيسورًا في جراحة العظام والعمود الفقري بجامعة صنعاء ، يتمتع الدكتور هطيف بمكانة أكاديمية رفيعة تعكس علمه الغزير ومساهماته في التعليم الطبي. هذه المكانة ليست مجرد لقب، بل هي شهادة على التزامه بالتعلم المستمر وتطبيق أحدث المعارف في ممارسته السريرية.
مع خبرة تتجاوز العشرين عامًا في التعامل مع أصعب حالات العظام والعمود الفقري والكتف، اكتسب الأستاذ الدكتور محمد هطيف بصيرة فريدة وقدرة على التشخيص والعلاج لا تضاهى. هذه السنوات الطويلة من الممارسة قد صقلت مهاراته الجراحية وجعلته قادرًا على التعامل مع السيناريوهات الأكثر تعقيدًا، من كسور العظام المرضية التي تتطلب استئصال أورام وإعادة بناء دقيقة، إلى جراحات العمود الفقري المعقدة، وحتى التدخلات الدقيقة في الكتف.
يتميز الدكتور هطيف بحرصه الشديد على استخدام أحدث التقنيات الطبية العالمية . ففي مجال جراحة العظام والعمود الفقري، يعتبر هذا الأمر حاسمًا لتحقيق أفضل النتائج وتقليل المخاطر. هو خبير في:
- الجراحة المجهرية (Microsurgery): تقنية تسمح بإجراء عمليات جراحية دقيقة للغاية باستخدام مجهر جراحي، مما يقلل من تضرر الأنسجة المحيطة ويحمي الأعصاب والأوعية الدموية الدقيقة، وهو أمر بالغ الأحديد في جراحات العمود الفقري أو عند استئصال أورام قريبة من الهياكل الحيوية.
- تنظير المفاصل بتقنية 4K (Arthroscopy 4K): تقنية جراحية طفيفة التوغل تستخدم كاميرا عالية الدقة (4K) لإجراء جراحات دقيقة داخل المفاصل (مثل الكتف والركبة)، مما يقلل من حجم الشقوق الجراحية، ويسرع فترة التعافي، ويقلل الألم بعد الجراحة. على الرغم من أن تطبيقها المباشر في الكسور المرضية الكبيرة قد يكون محدودًا، إلا أنها ضرورية في تقييم المفاصل المجاورة أو علاج المضاعفات المصاحبة.
- جراحة المفاصل الصناعية (Arthroplasty): خبرته في استبدال المفاصل التالفة بأخرى صناعية تعكس قدرته على إعادة وظيفة الأطراف المتضررة بشكل كبير، وهو أمر قد يكون ضروريًا في حالات الكسور المرضية المدمرة للمفاصل.
الأهم من كل ذلك، يشدد الأستاذ الدكتور محمد هطيف على الأمانة الطبية الصارمة . وهذا يعني تقديم المشورة الصادقة للمرضى، ووضع مصلحتهم فوق أي اعتبار، وشرح جميع الخيارات العلاجية بوضوح، مع تحديد التوقعات الواقعية. يلتزم الدكتور هطيف بالمعايير الأخلاقية والمهنية الأعلى، مما يمنح المرضى وعائلاتهم الثقة الكاملة في كل قرار يتم اتخاذه.
بفضل هذه الصفات مجتمعة، يمثل الأستاذ الدكتور محمد هطيف ليس فقط جراحًا متميزًا، بل شريكًا موثوقًا للمرضى في رحلتهم نحو التعافي، خاصة في مواجهة تحديات صحية معقدة كالكسور المرضية.
التشخيص التفريقي للكسور المرضية: مقارنة الاحتمالات
عند التعامل مع آفة عظمية تتسبب في كسر، يصبح التشخيص التفريقي أمرًا بالغ الأهمية لتحديد السبب الكامن. يعتمد التشخيص التفريقي بشكل كبير على عمر المريض، وموقع الآفة، وشكلها في الأشعة السينية. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في تحليل هذه العوامل لتضييق قائمة الاحتمالات.
الجدول 1: التشخيص التفريقي الشائع لآفات العظام المرضية حسب العمر والخصائص الإشعاعية
| الفئة العمرية | مثال على الآفة الشائعة | الخصائص الإشعاعية النموذجية | ملاحظات هامة |
|---|---|---|---|
| الأطفال والمراهقون (<20 عامًا) | الساركوما العظمية (Osteosarcoma) | آفة ليتيكية/بلاستيكية مختلطة، غالبًا ما تكون في مناطق النمو حول الركبة أو الكتف. قد تظهر برد فعل سمحاقي (Sunburst pattern) أو مثلث كودمان. | ورم خبيث عدواني، يتطلب تشخيصًا وعلاجًا عاجلًا. |
| ساركوما يوينغ (Ewing's Sarcoma) | آفة ليتيكية غالبًا في العظام الطويلة أو العظم المسطح (الحوض). رد فعل سمحاقي على شكل "قشرة البصل". | ورم خبيث عدواني، يؤثر على الشباب. | |
| الكيس العظمي الأمدمي (Aneurysmal Bone Cyst) | آفة ليتيكية متوسعة (فقاعية)، قد تحتوي على مستويات سائل-سائل في التصوير بالرنين المغناطيسي. | ورم حميد ولكن قد يكون مدمرًا للعظم. | |
| الخلل التنسجي الليفي (Fibrous Dysplasia) | آفة توسعية "تشبه الزجاج المطحون" مع تضيق في القشرة. | آفة حميدة، قد تسبب تشوهات وكسورًا. | |
| البالغون (20-40 عامًا) | ورم الخلايا العملاقة (Giant Cell Tumor) | آفة ليتيكية غالبًا ما تكون حول نهاية العظم الطويل (Epiphysis/Metaphysis)، تفتقر إلى حدود واضحة وغالبًا ما تخترق القشرة. | ورم حميد محليًا، ولكنه قد يكون عدوانيًا مع احتمالية تكرار عالية. |
| الساركوما الغضروفية (Chondrosarcoma) | آفة تحتوي على تكلسات غضروفية (حلقات وأقواس) مع تدمير القشرة وكتلة أنسجة رخوة. | ورم خبيث، عادة ما يكون بطيء النمو ولكنه قد يكون عدوانيًا. | |
| كبار السن (>40 عامًا) | النقائل السرطانية (Metastatic Carcinoma) | يمكن أن تكون ليتيكية (سرطان الكلى، الدرقية، الرئة)، أو بلاسْتِيكية (سرطان البروستاتا، الثدي)، أو مختلطة. غالبًا ما تكون متعددة. | السبب الأكثر شيوعًا للكسور المرضية في هذه الفئة العمرية. يتطلب البحث عن الورم الأولي. |
| الورم النقوي المتعدد (Multiple Myeloma) | آفات ليتيكية "مثقوبة" متعددة في العظام المسطحة والعمود الفقري والعظام الطويلة. | ورم خبيث يصيب خلايا البلازما، يتطلب فحص نخاع العظم. | |
| هشاشة العظام (Osteoporosis) | انخفاض عام في كثافة العظام، كسور انضغاطية في الفقرات، أو كسور غير نمطية في عظم الفخذ مع الحد الأدنى من الرض. | مرض استقلابي شائع، يجب استبعاد الأسباب الأخرى للكسر حتى في وجود الهشاشة. | |
| مرض باجيت (Paget's Disease) | تضخم وتشوه في العظام مع مناطق ليتيكية وبلاستيكية، وغالبًا ما يؤدي إلى تضخم في العظم المصاب وتغير في شكله. | مرض مزمن يسبب تشوهات وهشاشة في العظام. |
اعتبارات إضافية في التشخيص التفريقي:
- الموقع التشريحي: بعض الآفات تميل إلى مواقع معينة (مثال: أكياس العظام في مشاشات العظام الطويلة).
- عدد الآفات: وجود آفة واحدة (Solitary Lesion) قد يشير إلى ورم أولي أو حميد، بينما الآفات المتعددة (Multiple Lesions) غالبًا ما تشير إلى النقائل السرطانية أو الورم النقوي المتعدد.
- النمو السريع: أي آفة تسبب تدميرًا سريعًا للعظم أو تظهر نموًا سريعًا في الصور المتتابعة تثير الشك بوجود ورم خبيث.
تتطلب هذه التعقيدات خبرة واسعة في علم الأمراض العظمية والأشعة، وهو ما يوفره الأستاذ الدكتور محمد هطيف في تقييمه الشامل لكل حالة، مؤكدًا على ضرورة الحصول على خزعة لتأكيد التشخيص في معظم الحالات.
خيارات العلاج: خطة شاملة للتعافي مع الأستاذ الدكتور محمد هطيف
يهدف علاج الكسور المرضية إلى تحقيق عدة أهداف: تخفيف الألم، تثبيت الكسر لمنع المزيد من التلف، السيطرة على الآفة الكامنة (الورم أو المرض)، الحفاظ على وظيفة الطرف المصاب، وتحسين جودة حياة المريض. يضع الأستاذ الدكتور محمد هطيف خطط علاج فردية لكل مريض، مع الأخذ في الاعتبار طبيعة الآفة، مرحلة المرض، الحالة الصحية العامة للمريض، وتوقعاته.
أهداف العلاج الرئيسية:
- تخفيف الألم: التحكم في الألم هو أولوية قصوى لتحسين راحة المريض.
- تثبيت الكسر: منع حركة الكسر وتجنب المضاعفات مثل انضغاط الأعصاب أو الأوعية الدموية.
- علاج الآفة المسببة: سواء كان ذلك بإزالة الورم، أو علاج المرض الاستقلابي، أو السيطرة على الالتهاب.
- الحفاظ على وظيفة الطرف: استعادة القدرة على الحركة والاستخدام الطبيعي للطرف المصاب قدر الإمكان.
- تحسين جودة الحياة: دعم المريض نفسيًا وجسديًا للعودة إلى الأنشطة اليومية.
1. العلاج غير الجراحي (Non-Surgical Treatment)
قد يكون العلاج غير الجراحي خيارًا في حالات معينة:
- المتابعة والمراقبة: لبعض الأورام الحميدة الصغيرة والمستقرة التي لا تسبب أعراضًا أو ضعفًا كبيرًا في العظم.
- التثبيت الخارجي (Immobilization): باستخدام الجبائر أو الأجهزة التقويمية (Braces) لدعم الكسر وتقليل الألم، خاصة إذا كان المريض غير قادر على الخضوع للجراحة.
-
العلاج الإشعاعي (Radiation Therapy):
- لتخفيف الألم: فعال جدًا في تقليل الألم الناتج عن النقائل السرطانية.
- للسيطرة الموضعية على الورم: يقتل الخلايا السرطانية ويساعد على منع نمو الورم أو انتشاره في المنطقة المعالجة.
- للتثبيت الوقائي: يمكن استخدامه لتقوية العظم الضعيف الذي لم ينكسر بعد، ولكنه معرض لخطر الكسر العالي.
-
العلاج الكيميائي (Chemotherapy):
- يستخدم للعلاج الجهازي للأورام الخبيثة (خاصة الساركوما العظمية وساركوما يوينغ والنقائل السرطانية المنتشرة). يهدف إلى قتل الخلايا السرطانية في جميع أنحاء الجسم.
-
العلاج الهرموني أو العلاج الموجه (Hormonal Therapy / Targeted Therapy):
- لبعض أنواع السرطانات التي تستجيب للعلاج الهرموني (مثل سرطان الثدي والبروستاتا) أو العلاجات الموجهة التي تستهدف بروتينات محددة في الخلايا السرطانية.
-
أدوية تقوية العظام (Bone-Strengthening Medications):
- البيسفوسفونات (Bisphosphonates) أو الدنوزوماب (Denosumab): تستخدم لتقوية العظام وتقليل خطر الكسور المستقبلية، خاصة في حالات النقائل السرطانية وهشاشة العظام.
2. العلاج الجراحي (Surgical Treatment)
يُعد التدخل الجراحي ضروريًا في معظم حالات الكسور المرضية، خاصة تلك الناجمة عن أورام خبيثة أو آفات كبيرة مهددة. يمتلك الأستاذ الدكتور محمد هطيف مهارة وخبرة استثنائية في هذه الجراحات المعقدة.
-
الأهداف الجراحية:
- تثبيت الكسر: باستخدام الغرسات المعدنية (مسامير، صفائح، قضبان داخل النخاع) لاستعادة استقرار العظم ووظيفته.
- استئصال الورم (Tumor Resection): إزالة الآفة الكامنة (خاصة في الأورام الأولية أو النقائل المعزولة).
-
إعادة بناء العظم (Bone Reconstruction):
ملء الفراغ الناتج عن استئصال الورم باستخدام:
- المفاصل الصناعية (Endoprostheses): لاستبدال أجزاء كبيرة من العظم والمفصل.
- الطعوم العظمية (Bone Grafts): سواء ذاتية (من جسم المريض) أو من متبرع (Allografts).
- الأسمنت العظمي (Bone Cement): لتقوية وتثبيت العظم المتبقي.
- الوقاية من الكسور المستقبلية (Prophylactic Fixation): تثبيت العظم الضعيف الذي لم ينكسر بعد ولكنه معرض لخطر الكسر العالي لتقليل الألم ومنع حدوث كسر كارثي.
-
أنواع الجراحات الشائعة:
- التثبيت الداخلي باستخدام مسمار نخاعي (Intramedullary Nailing): للكسور المرضية في العظام الطويلة مثل الفخذ أو العضد، حيث يتم إدخال قضيب معدني داخل قناة العظم لتثبيته.
- التثبيت بالصفائح والمسامير (Plate and Screw Fixation): للكسور في المناطق التي لا يمكن استخدام المسامير النخاعية فيها، أو لتوفير تثبيت إضافي.
- استئصال الورم وإعادة البناء (Resection and Reconstruction): في حالات الأورام الكبيرة، يتم استئصال الجزء المصاب من العظم بالكامل وإعادة بناء المفصل أو العظم باستخدام مفصل صناعي أو طعم عظمي.
-
جراحة العمود الفقري (Spinal Surgery):
- تقويم الفقرات (Vertebroplasty) أو رأب الحدب (Kyphoplasty): لحقن الأسمنت العظمي في الفقرات المكسورة لتقويتها وتخفيف الألم.
- استئصال الورم وتثبيت العمود الفقري (Tumor Resection and Spinal Stabilization): في حالات كسور العمود الفقري الناتجة عن أورام مع انضغاط الحبل الشوكي.
يُعد التخطيط الجراحي الدقيق، بالتعاون مع فريق متعدد التخصصات (أطباء الأورام، أخصائيي الأشعة، أخصائيي علم الأمراض)، أمرًا بالغ الأهمية لنجاح هذه العمليات. يضمن الأستاذ الدكتور محمد هطيف أن كل خطوة في هذه العملية تتم بأعلى مستويات الكفاءة والاحترافية.
إجراء جراحة الكسر المرضي: خطوة بخطوة مع الدكتور محمد هطيف
تتطلب جراحة الكسور المرضية تخطيطًا دقيقًا وتنفيذًا متقنًا نظرًا لطبيعتها المعقدة، التي غالبًا ما تتضمن استئصال الأورام وإعادة بناء العظام. يتبع الأستاذ الدكتور محمد هطيف بروتوكولات جراحية صارمة لضمان أفضل النتائج للمرضى، مستفيدًا من خبرته الطويلة وأحدث التقنيات.
1. التخطيط قبل الجراحة (Pre-operative Planning)
هذه المرحلة حاسمة وتُعد أساس نجاح العملية. يشارك فيها الدكتور محمد هطيف وفريق متعدد التخصصات:
- تأكيد التشخيص: مراجعة جميع صور الأشعة (X-ray, CT, MRI, PET) ونتائج الخزعة لتأكيد طبيعة الآفة وتحديد مدى انتشارها بدقة.
- تقييم الحالة العامة للمريض: إجراء فحوصات شاملة للقلب والرئة والكلى للتأكد من أن المريض لائق للجراحة.
- تحديد مدى الورم (Tumor Extent): استخدام التصوير المقطعي والرنين المغناطيسي لتحديد حدود الورم بدقة، وهل يمتد إلى الأنسجة الرخوة أو الهياكل الوعائية العصبية.
- تخطيط الاستئصال وإعادة البناء: بناءً على حجم وموقع الورم، يحدد الدكتور هطيف ما إذا كان سيتم استئصال جزء من العظم فقط أو استئصال كامل للمفصل. يتم اختيار طريقة إعادة البناء (مفصل صناعي، طعم عظمي، تثبيت داخلي) بعناية.
- الاستشارة متعددة التخصصات: مناقشة الحالة مع أخصائيي الأورام وأخصائيي العلاج الإشعاعي لدمج الجراحة ضمن خطة علاجية شاملة قد تشمل العلاج الكيميائي أو الإشعاعي قبل أو بعد الجراحة.
- إعداد المريض: مناقشة الإجراء الجراحي ومخاطره وفوائده مع المريض وعائلته بشفافية مطلقة، والإجابة على جميع استفساراتهم.
2. التخدير (Anesthesia)
- يتم إجراء الجراحة تحت التخدير العام غالبًا، وقد يتم استخدام تخدير موضعي إضافي (كتلة عصبية) للتحكم في الألم بعد الجراحة. يتولى فريق التخدير المتخصص مراقبة العلامات الحيوية للمريض على مدار العملية.
3. الإجراء الجراحي: الخطوات الأساسية
تختلف الخطوات التفصيلية بناءً على موقع الكسر ونوع الورم، ولكن تتضمن عادة ما يلي:
-
الشق الجراحي والوصول (Incision and Exposure):
- يقوم الدكتور محمد هطيف بعمل شق جراحي دقيق، يخطط له مسبقًا، للسماح بالوصول الكافي للآفة مع الحفاظ على الأنسجة السليمة قدر الإمكان. يُستخدم الجراحة المجهرية عند الحاجة لحماية الهياكل العصبية الوعائية الدقيقة.
-
تحديد حدود الورم (Tumor Delineation):
- يتم تحديد حدود الورم بدقة باستخدام العلامات التشريحية والصور التشخيصية قبل الشروع في الاستئصال.
-
استئصال الورم (Tumor Resection):
- في حالات الأورام، يتم استئصال الورم مع هامش أمان من الأنسجة السليمة المحيطة لضمان إزالة جميع الخلايا السرطانية. هذه الخطوة تتطلب مهارة جراحية عالية لتجنب تلف الهياكل الحيوية.
- في حالة الكسور المرضية دون ورم (مثل هشاشة العظام الشديدة)، يتم تنظيف موقع الكسر وتجهيزه للتثبيت.
-
تثبيت الكسر وإعادة بناء العظم (Fracture Stabilization and Bone Reconstruction):
- للكسور في العظام الطويلة (مثل عظم الفخذ أو العضد): يقوم الدكتور هطيف بإدخال مسمار نخاعي (intramedullary nail) لتثبيت العظم المصاب. غالبًا ما يتم تقوية هذا المسمار بالأسمنت العظمي الذي يُحقن حول المسمار في منطقة الكسر لزيادة الدعم والمتانة، مما يمنع الكسر المتكرر ويسمح بالتحمل المبكر للوزن.
- في حالة استئصال جزء كبير من العظم أو مفصل: يتم استبدال الجزء المزال بمفصل صناعي خاص بالأورام (tumor prosthesis) أو باستخدام طعم عظمي. يتم تثبيت هذه الأجزاء الجديدة بالمسامير والصفائح لضمان الاستقرار.
- للكسور الانضغاطية في العمود الفقري: قد يتم إجراء رأب الحدب (Kyphoplasty) أو تقويم الفقرات (Vertebroplasty) لحقن الأسمنت العظمي لتقوية الفقرة وتخفيف الألم. في حالات انضغاط الحبل الشوكي، يتم استئصال الورم وتثبيت العمود الفقري باستخدام قضبان ومسامير.
-
التحقق من الاستقرار (Stability Check):
- بعد التثبيت، يتأكد الدكتور هطيف من استقرار العظم ووظيفته الميكانيكية، ويتم التحقق من ذلك بالأشعة السينية أثناء الجراحة.
-
إرقاء النزيف (Hemostasis):
- يتم التحكم في أي نزيف بدقة لتقليل فقدان الدم.
-
إغلاق الجرح (Wound Closure):
- يتم إغلاق الجرح بطبقات، مع وضع أنابيب تصريف لتقليل تراكم السوائل في موقع الجراحة.
4. رعاية ما بعد الجراحة الفورية (Immediate Post-operative Care)
- يتم نقل المريض إلى غرفة الإفاقة للمراقبة الدقيقة.
- تبدأ إدارة الألم بشكل مكثف لضمان راحة المريض.
- يتم تشجيع الحركة المبكرة للطرف المصاب تحت إشراف، وفقًا لخطة إعادة التأهيل.
يُعد هذا النهج المنهجي والشامل الذي يتبعه الأستاذ الدكتور محمد هطيف في كل خطوة من خطوات الجراحة، بالإضافة إلى استخدامه لأحدث التقنيات، سببًا رئيسيًا في النتائج الممتازة التي يحققها لمرضاه في علاج كسور العظام المرضية.
فترة التعافي وإعادة التأهيل: مسار نحو الشفاء الكامل
التعافي من جراحة الكسر المرضي هو رحلة تتطلب صبرًا، التزامًا، ودعمًا متعدد التخصصات. تهدف برامج إعادة التأهيل التي يوصي بها الأستاذ الدكتور محمد هطيف إلى استعادة قوة العظم، وظيفة الطرف، وتقليل الألم، وتمكين المريض من العودة إلى أقصى قدر ممكن من استقلاليته.
الجدول 2: مراحل إعادة التأهيل لكسر مرضي في عظم الفخذ (مثال)
| المرحلة | الفترة الزمنية التقريبية | الأهداف الرئيسية | الأنشطة والتمارين المقترحة |
|---|---|---|---|
| المرحلة 1: ما بعد الجراحة الحادة | الأسبوع الأول - الرابع | التحكم في الألم والتورم، الحفاظ على حركة المفاصل المجاورة، بدء التعبئة المبكرة. |
تثقيف المريض:
حول حماية الطرف، إدارة الألم.
العناية بالجرح: للحفاظ عليه نظيفًا وجافًا. تمارين خفيفة: حركة سلبية أو نشطة مساعدة للمفاصل البعيدة عن الكسر (الكاحل، الركبة للطرف السفلي). الحركة السريرية: تمارين خفيفة في السرير لتجنب المضاعفات (تجلط الدم، التهاب الرئة). عدم تحمل الوزن: على الطرف المصاب (No weight-bearing). |
| المرحلة 2: الشفاء المبكر والتأهيل الأساسي | الأسبوع الخامس - الثاني عشر | بدء تحمل الوزن الجزئي، زيادة قوة العضلات، تحسين نطاق الحركة. |
تحمل الوزن الجزئي:
باستخدام العكازات أو المشاية، مع زيادة تدريجية حسب تحمل المريض وتوجيهات الجراح.
تمارين تقوية: عضلات الفخذ والأرداف والساق (انقباضات متساوية القياس، رفع الساق المستقيم، تمارين المقاومة الخفيفة). تمارين نطاق الحركة: للمفصل المصاب (تحت إشراف). تمارين التوازن: تمارين الوقوف مع الدعم. |
| المرحلة 3: تعزيز القوة والوظيفة | الشهر الثالث - السادس | استعادة القوة الكاملة، تحسين التوازن والتنسيق، العودة إلى الأنشطة الوظيفية. |
تحمل الوزن الكامل:
تدريجيًا حسب تقدم المريض.
تمارين تقوية متقدمة: باستخدام الأوزان الحرة أو آلات المقاومة. تمارين التوازن والتنسيق: الوقوف على ساق واحدة، تمارين على الأسطح غير المستقرة. تمارين المشي: على أسطح مختلفة، صعود السلالم. بدء الأنشطة الوظيفية: التي تتطلبها الحياة اليومية والعمل. |
| المرحلة 4: العودة للأنشطة والوقاية | الشهر السابع فما بعد | العودة إلى الأنشطة الرياضية أو المهنية، الحفاظ على القوة والوظيفة، منع تكرار الإصابة. |
برنامج صيانة:
للحفاظ على القوة والمرونة.
تمارين رياضية متخصصة: في حالة الرغبة في العودة للرياضة. تثقيف وقائي: حول حماية العظم، النظام الغذائي، متابعة مستويات الكالسيوم والفيتامينات. متابعة دورية: مع الأستاذ الدكتور محمد هطيف للتأكد من استقرار العظم والورم. |
عناصر أساسية لبرنامج إعادة التأهيل:
-
العلاج الطبيعي (Physical Therapy):
- يبدأ مبكرًا بعد الجراحة لتقليل التيبس واستعادة نطاق الحركة.
- يشمل تمارين تقوية العضلات المحيطة بالكسر.
- تدريبات على المشي وتحمل الوزن تدريجيًا.
- تساعد في تحسين التوازن والتنسيق.
-
إدارة الألم (Pain Management):
- ضرورية لتمكين المريض من المشاركة في برامج إعادة التأهيل.
- قد تشمل الأدوية المسكنة، العلاج الطبيعي الموضعي (كمادات باردة/دافئة)، وتقنيات الاسترخاء.
-
الدعم الغذائي (Nutritional Support):
- نظام غذائي غني بالبروتين والكالسيوم وفيتامين D ضروري لتعزيز التئام العظام والصحة العامة.
- قد يوصي الطبيب بالمكملات الغذائية.
-
الدعم النفسي والاجتماعي (Psychological and Social Support):
- التعامل مع الكسر المرضي، خاصة إذا كان سببه السرطان، يمكن أن يكون مرهقًا نفسيًا.
- قد يحتاج المريض إلى دعم نفسي لمساعدته على التعامل مع التحديات والعودة إلى حياته الطبيعية.
-
المتابعة طويلة الأمد (Long-term Follow-up):
- متابعة منتظمة مع الأستاذ الدكتور محمد هطيف وفريق الأورام (إذا كان السبب ورميًا) ضرورية لمراقبة شفاء الكسر، واكتشاف أي علامات لتكرار الورم، وتقييم وظيفة الطرف.
- تشمل المتابعة عادة الفحوصات السريرية، الأشعة السينية، وأحيانًا فحوصات متقدمة أخرى.
يؤكد الأستاذ الدكتور محمد هطيف على أن الالتزام ببرنامج إعادة التأهيل المعد خصيصًا لكل مريض هو مفتاح تحقيق أقصى قدر من التعافي والعودة إلى حياة طبيعية ومنتجة.
قصص نجاح مرضى الأستاذ الدكتور محمد هطيف: شهادات على الكفاءة والأمانة
في كل مسيرة علاجية ناجحة، تتجلى الخبرة والكفاءة والأمانة الطبية. يقدم الأستاذ الدكتور محمد هطيف لمرضاه في اليمن ليس فقط المهارة الجراحية العالية، بل أيضًا الالتزام الشخصي برعايتهم. هذه بعض القصص، المستوحاة من واقع التجربة الطبية، التي تروي كيف ساعد الدكتور هطيف مرضاه على استعادة صحتهم وحياتهم:
قصة أحمد: العودة إلى العمل بعد كسر الفخذ المرضي
كان أحمد، رجل في الخمسينيات من عمره يعمل في مجال الإنشاءات، يعاني من ألم مستمر في فخذه الأيمن. اعتقد في البداية أنه مجرد إجهاد عمل، لكن الألم تفاقم تدريجيًا، وفي أحد الأيام، وأثناء حمل حمولة خفيفة، شعر بألم حاد وسقط أرضًا. أظهرت الأشعة وجود كسر مرضي كبير في عظم الفخذ. بعد إجراء الفحوصات الشاملة، تم تأكيد وجود ورم نقيلي من سرطان لم يكن أحمد يعلم بوجوده في جسمه.
حضر أحمد وعائلته إلى عيادة الأستاذ الدكتور محمد هطيف، حيث شرح الدكتور الحالة بتفاصيلها العلمية والطبية بوضوح تام وأمانة كاملة. أوضح الدكتور هطيف أن الجراحة ضرورية لتثبيت الكسر وإزالة أكبر قدر ممكن من الورم لتحسين جودة حياة أحمد. باستخدام تقنيات الجراحة المجهرية المتقدمة لتقليل التدخل الجراحي وحماية الأنسجة المحيطة، أجرى الدكتور هطيف عملية جراحية ناجحة. قام بتثبيت عظم الفخذ بمسمار نخاعي قوي، مقويًا إياه بالأسمنت العظمي لتوفير دعم إضافي ومنع الكسر المتكرر، واستأصل جزءًا من الورم لتقليل كتلة المرض.
بعد الجراحة، وبمتابعة دقيقة من الدكتور هطيف وبرنامج إعادة تأهيل مكثف، استعاد أحمد قدرته على المشي تدريجيًا. بفضل الدعم والعلاج المستمرين، استطاع أحمد العودة إلى عمله الخفيف، مع تحسن كبير في جودة حياته وتخفيف الألم. قال أحمد: "الدكتور محمد هطيف لم يعالج كسري فحسب، بل أعاد لي الأمل. شرح لي كل شيء بصراحة، وكنت أثق في كل قرار يتخذه."
قصة سارة: استعادة الحركة بعد ورم حميد مدمر
سارة، شابة في الثلاثينيات، بدأت تشعر بألم غامض في كتفها الأيسر. بعد فترة، لاحظت تورمًا وتيبسًا في المفصل. أظهرت الفحوصات وجود ورم حميد كبير (ورم الخلايا العملاقة) في رأس عظم العضد، مما أضعف العظم لدرجة كسر مرضي وشيك. كانت سارة قلقة للغاية من فقدان وظيفة ذراعها.
استشارت سارة الأستاذ الدكتور محمد هطيف الذي قام بتقييم حالتها بعناية شديدة. أوضح الدكتور هطيف أن الورم حميد ولكن عدواني محليًا، ويتطلب استئصالًا دقيقًا وإعادة بناء للمفصل للحفاظ على وظيفة الكتف. باستخدام خبرته في جراحة المفاصل الصناعية، قام الدكتور هطيف بإجراء عملية جراحية معقدة لاستئصال الورم بالكامل وإعادة بناء رأس عظم العضد باستخدام مفصل صناعي مخصص.
كانت فترة التعافي صعبة في البداية، لكن الدكتور هطيف وفريقه كانوا يقدمون الدعم المستمر، موجهين سارة خلال برنامجها التأهيلي خطوة بخطوة. مع مرور الأشهر، استعادت سارة نطاقًا واسعًا من الحركة في كتفها. اليوم، تمارس سارة أنشطتها اليومية بشكل طبيعي، بل عادت إلى ممارسة هوايتها في الرسم. تشكر سارة الدكتور هطيف على مهارته التي "أنقذت" كتفها ومكنتها من استعادة شغفها.
قصة الطفل يوسف: إنقاذ ساقه من الساركوما العظمية
يوسف، طفل في العاشرة من عمره، أصيب بكسر في ساقه اليسرى أثناء اللعب. ما بدا ككسر بسيط سرعان ما كشف عن حقيقة صادمة: ساركوما عظمية في عظم الظنبوب. كان والدا يوسف في حالة يأس، حيث أن الساركوما العظمية تتطلب علاجًا عدوانيًا وغالبًا ما تؤدي إلى البتر.
بعد استشارة العديد من الأطباء، نصحهم البعض بالبتر كخيار وحيد. لكن الأستاذ الدكتور محمد هطيف، بخبرته الطويلة في أورام العظام لدى الأطفال والبالغين، قدم لهم بارقة أمل. شرح الدكتور هطيف أنه مع العلاج الكيميائي قبل الجراحة، قد يكون من الممكن إجراء جراحة تحفظية للطرف، أي إزالة الورم مع الحفاظ على الساق. أكد الدكتور هطيف على صعوبة الإجراء، لكنه وعد بالقيام بكل ما في وسعه.
بالتعاون مع فريق أورام الأطفال، خضع يوسف للعلاج الكيميائي، ثم أجرى الدكتور هطيف عملية جراحية معقدة استغرقت ساعات طويلة. قام باستئصال الجزء المصاب من عظم الظنبوب بدقة متناهية، ثم أعاد بناء الساق باستخدام طعم عظمي من بنك العظام، مثبته بالمسامير والصفائح. كانت الجراحة ناجحة، وتمكن يوسف من الحفاظ على ساقه.
اليوم، يوسف يتعافى بشكل جيد، وهو يسير بفضل برامج العلاج الطبيعي المكثفة التي أوصى بها الدكتور هطيف. قال والد يوسف: "لقد وهب الدكتور محمد هطيف ابني فرصة ثانية في الحياة. لم يكن مجرد جراح، بل كان إنسانًا بكل ما تعنيه الكلمة، يقف إلى جانبنا ويقدم لنا الدعم والأمل."
هذه القصص ليست مجرد أمثلة على النجاح الجراحي، بل هي شهادات حية على التزام الأستاذ الدكتور محمد هطيف، البروفيسور الخبير الذي يستخدم أحدث التقنيات ويتحلى بأعلى درجات الأمانة الطبية، لتقديم أفضل رعاية ممكنة لمرضاه في كل الظروف.
الأسئلة الشائعة حول الكسور المرضية (FAQs)
س1: ما الفرق الأساسي بين الكسر المرضي والكسر العادي (الرضحي)؟
ج1: الكسر العادي (الرضحي) يحدث في عظم سليم وقوي نتيجة لقوة خارجية كبيرة (مثل حادث سيارة أو سقوط من ارتفاع). أما الكسر المرضي فيحدث في عظم ضعيف مسبقًا بسبب وجود آفة أو مرض كامن (مثل ورم، كيس، أو هشاشة عظام شديدة)، وقد ينتج عن رضخ طفيف جدًا أو حتى بدون رضخ على الإطلاق.
س2: هل كل كسر مرضي يعني بالضرورة وجود سرطان؟
ج2: ليس بالضرورة. على الرغم من أن الأورام الخبيثة (السرطانات) هي سبب شائع للكسور المرضية، إلا أن هناك أسبابًا أخرى عديدة. يمكن أن تحدث الكسور المرضية بسبب أورام حميدة (مثل الخلل التنسجي الليفي أو الكيس العظمي الأمدمي)، أو أمراض استقلابية (مثل هشاشة العظام الشديدة أو مرض باجيت)، أو حتى التهابات نادرة في العظام. التشخيص الدقيق عبر الخزعة والفحوصات الأخرى هو الذي يحدد السبب.
س3: ما هي أكثر أنواع السرطانات التي تسبب كسورًا مرضية؟
ج3: السرطانات الأكثر شيوعًا التي تنتشر إلى العظام وتسبب كسورًا مرضية (النقائل السرطانية) هي سرطان الثدي، سرطان الرئة، سرطان البروستاتا، سرطان الكلى، وسرطان الغدة الدرقية. أما سرطانات العظام الأولية التي تبدأ في العظم نفسه وتسبب كسورًا فتشمل الساركوما العظمية وساركوما يوينغ والورم النقوي المتعدد.
س4: كيف يتم تشخيص الكسر المرضي بدقة؟
ج4: يعتمد التشخيص الدقيق على مجموعة من الفحوصات التي يجريها الأستاذ الدكتور محمد هطيف وفريقه. تبدأ بالتاريخ المرضي والفحص السريري، ثم الأشعة السينية، التصوير المقطعي (CT)، التصوير بالرنين المغناطيسي (MRI)، ومسح العظام بالنظائر المشعة. الخطوة الحاسمة لتأكيد التشخيص هي الخزعة (أخذ عينة من الآفة وتحليلها مخبريًا) التي تحدد طبيعة الآفة (حميدة أم خبيثة). قد تشمل الفحوصات أيضًا تحاليل مخبرية معينة وعلامات ورمية.
س5: هل يمكن علاج الكسر المرضي دون جراحة؟
ج5: في بعض الحالات، قد يكون العلاج غير الجراحي خيارًا. فمثلاً، بعض الأورام الحميدة الصغيرة قد تتطلب المراقبة فقط. قد يُستخدم العلاج الإشعاعي لتخفيف الألم أو السيطرة على نمو الورم، والعلاج الكيميائي للسرطانات المنتشرة. كما يمكن استخدام أدوية تقوية العظام مثل البيسفوسفونات. ومع ذلك، في معظم الحالات، خاصة تلك الناجمة عن أورام خبيثة أو آفات كبيرة، تكون الجراحة ضرورية لتثبيت الكسر، إزالة الورم، والحفاظ على وظيفة الطرف.
س6: ما هي المدة المتوقعة للتعافي من كسر مرضي؟
ج6: تختلف مدة التعافي بشكل كبير اعتمادًا على عدة عوامل، منها: السبب الكامن للكسر (ورم حميد أم خبيث)، حجم الكسر وموقعه، نوع الجراحة التي تم إجراؤها، والعمر والحالة الصحية العامة للمريض. قد يستغرق التعافي من عدة أسابيع إلى عدة أشهر أو حتى أكثر من عام، خاصة إذا كان يتضمن علاجًا مستمرًا للورم وإعادة تأهيل مكثفة. المتابعة الدورية مع الأستاذ الدكتور محمد هطيف وبرنامج إعادة التأهيل المخصص ضروريان.
س7: هل يمكن الوقاية من الكسور المرضية؟
ج7:
الوقاية الكاملة قد لا تكون ممكنة دائمًا، خاصة إذا كان السبب سرطانًا ينتشر إلى العظام. ومع ذلك، يمكن تقليل المخاطر من خلال:
*
معالجة الأمراض الكامنة:
السيطرة على الأمراض مثل هشاشة العظام أو فرط نشاط الغدد جارات الدرقية.
*
الفحص المبكر للسرطان:
الاكتشاف المبكر للسرطان وعلاجه يمكن أن يمنع انتشاره إلى العظام.
*
الوعي بالأعراض:
الانتباه لأي ألم عظمي مستمر أو غير مبرر والبحث عن الاستشارة الطبية الفورية.
*
نمط حياة صحي:
نظام غذائي متوازن وغني بالكالسيوم وفيتامين د، وممارسة الرياضة بانتظام (بعد استشارة الطبيب) للحفاظ على صحة العظام.
س8: ما دور التغذية في التعافي من الكسور المرضية؟
ج8: التغذية تلعب دورًا حيويًا في عملية التعافي. يحتاج الجسم إلى البروتينات لبناء وإصلاح الأنسجة، والكالسيوم وفيتامين د لتقوية العظام. كما أن الفيتامينات والمعادن الأخرى ضرورية لدعم الجهاز المناعي وعمليات الشفاء. يوصي الأستاذ الدكتور محمد هطيف بنظام غذائي متوازن وغني بالعناصر الغذائية، وقد يصف مكملات غذائية لدعم عملية الشفاء.
س9: متى يجب علي البحث عن رأي طبي ثانٍ؟
ج9: البحث عن رأي طبي ثانٍ هو حق للمريض وهو أمر حكيم دائمًا في الحالات المعقدة مثل الكسور المرضية. إذا كنت تشعر بعدم اليقين بشأن التشخيص أو خطة العلاج، أو إذا كانت حالتك نادرة، فإن الحصول على رأي ثانٍ من خبير آخر يمكن أن يوفر راحة البال أو يؤكد الخطوات المتخذة. في اليمن، يُعتبر الأستاذ الدكتور محمد هطيف من أبرز المراجع الطبية في جراحة العظام، ويقدم دائمًا استشارات شاملة وواضحة.
س10: ما هي التقنيات الحديثة التي يستخدمها الدكتور محمد هطيف في علاج هذه الكسور؟
ج10:
يحرص الأستاذ الدكتور محمد هطيف على استخدام أحدث التقنيات لضمان أفضل النتائج. تشمل هذه التقنيات:
*
الجراحة المجهرية (Microsurgery):
لإجراء تدخلات دقيقة للغاية، خاصة لحماية الأعصاب والأوعية الدموية أثناء استئصال الأورام.
*
تنظير المفاصل بتقنية 4K (Arthroscopy 4K):
لتشخيص وعلاج بعض المشكلات المفصلية المصاحبة أو كجزء من التقييم الأولي.
*
المفاصل الصناعية المخصصة (Custom Arthroplasty):
في حالات استئصال الأورام الكبيرة التي تتطلب استبدال أجزاء كبيرة من العظم والمفاصل.
*
التثبيت المعزز بالأسمنت العظمي (Cement Augmentation):
لزيادة قوة ومتانة التثبيت الداخلي للكسور المرضية، مما يقلل من خطر الكسر المتكرر ويسرع من تحمل الوزن.
*
التخطيط الجراحي ثلاثي الأبعاد:
باستخدام صور CT وMRI لتخطيط دقيق للاستئصال وإعادة البناء قبل الجراحة.
*
التعاون متعدد التخصصات:
يضمن التنسيق مع فريق متكامل من أخصائيي الأورام، الأشعة، والعلاج الطبيعي للحصول على نهج علاجي شامل ومتقدم.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك