كسور الحق: دليلك الشامل للتشخيص والعلاج والتعافي
الخلاصة الطبية
موضوعنا اليوم يركز على كسور الحق: دليلك الشامل للتشخيص والعلاج والتعافي، اكتشف: كسور الحُق.. دليلك الشامل للعلاج والتعافي! كسور الحُق هي إصابات خطيرة في مفصل الورك، ناتجة غالبًا عن صدمات عالية الطاقة. يتطلب التشخيص الدقيق فحصًا سريريًا، أشعة سينية، وتصويرًا مقطعيًا (CT) لتحديد نمط الكسر. يهدف العلاج إلى استعادة الوظيفة الكاملة للورك وتقليل خطر المضاعفات على المدى الطويل.
كسور الحُقّ: دليلك الشامل للتشخيص والعلاج والتعافي
كسور الحُقّ هي إصابات معقدة وخطيرة تصيب منطقة مفصل الورك، وهي تتطلب اهتمامًا طبيًا فوريًا وخبرة جراحية عالية لضمان أفضل النتائج الممكنة. يُعد مفصل الورك من أكبر مفاصل الجسم وأكثرها تحملًا للوزن، حيث يلعب دورًا محوريًا في الحركة والتوازن. يتكون هذا المفصل من رأس عظم الفخذ الكروي الذي يستقر داخل تجويف عميق يشبه الكوب في عظم الحوض، يُعرف باسم "الحُقّ" (Acetabulum). عندما يتعرض الحُقّ للكسر، فإن ذلك لا يؤثر فقط على بنية العظم، بل يهدد أيضًا استقرار المفصل، وسلامة الغضاريف المفصلية، وقد يؤدي إلى مضاعفات طويلة الأمد إذا لم يُعالج بشكل صحيح ودقيق.
غالبًا ما تنتج كسور الحُقّ عن صدمات عالية الطاقة، مثل حوادث السيارات الخطيرة، أو السقوط من ارتفاعات كبيرة، أو الحوادث الرياضية العنيفة. تتطلب هذه الإصابات تقييمًا شاملًا، تشخيصًا دقيقًا باستخدام أحدث تقنيات التصوير، وخطة علاجية مخصصة قد تشمل التدخل الجراحي المعقد. الهدف الأساسي من العلاج هو استعادة التوافق التشريحي الدقيق للمفصل، تثبيت الكسر، وحماية الغضروف المفصلي لمنع تطور خشونة المفصل المبكرة، وتمكين المريض من استعادة وظيفة الورك بشكل كامل قدر الإمكان.
التشريح الوظيفي لمفصل الورك والحُقّ
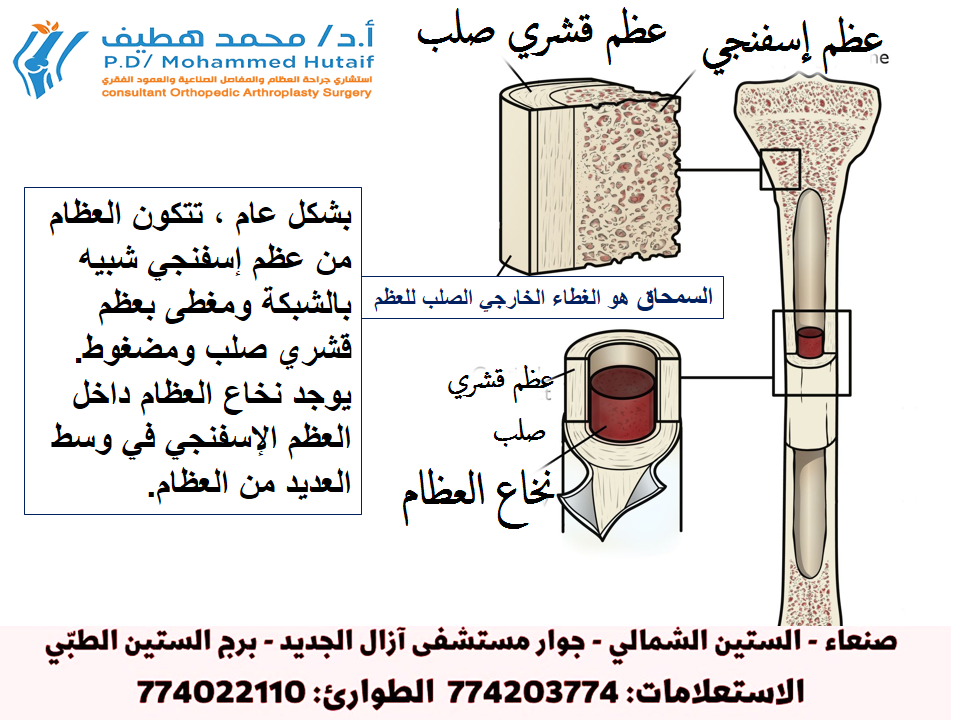
لفهم كسور الحُقّ، من الضروري الإلمام بالتشريح المعقد لمفصل الورك. الحُقّ هو جزء من عظم الحوض، وهو يتكون من ثلاثة عظام ملتحمة: الحرقفة (Ilium) في الأعلى، والعانة (Pubis) في الأمام، والورك (Ischium) في الأسفل. يشكل هذا التجويف العظمي نقطة التقاء رأس عظم الفخذ (Femoral Head)، مكونًا مفصلًا كرويًا حقانيًا يسمح بحركة واسعة في جميع الاتجاهات (الثني، البسط، الدوران الداخلي والخارجي، التبعيد، التقريب).
الجزء الداخلي للحُقّ مبطن بغضروف مفصلي أملس وناعم (Articular Cartilage)، وهو ضروري لحركة المفصل السلسة وتقليل الاحتكاك. حول حافة الحُقّ يوجد نسيج ليفي غضروفي يُعرف باسم الشفا الحقية (Acetabular Labrum)، والذي يعمل على تعميق التجويف وزيادة استقرار المفصل، بالإضافة إلى توزيع الضغط بشكل متساوٍ. تتضافر العديد من الأربطة والعضلات القوية لتدعيم المفصل وتوفير الثبات الديناميكي.
يُقسم الحُقّ تشريحيًا إلى عمودين رئيسيين:
1.
العمود الأمامي (Anterior Column):
يشمل جزءًا من الحرقفة والعانة، ويمتد للأمام.
2.
العمود الخلفي (Posterior Column):
يشمل جزءًا من الحرقفة والورك، ويمتد للخلف.
وبينهما توجد القبة (Dome) التي تحمل الجزء العلوي من رأس الفخذ وتتحمل معظم وزن الجسم.
إن تعقيد هذا التشريح وأهمية استعادة سطحه المفصلي يبرزان الدور الحاسم للجراح الماهر في علاج هذه الكسور.
الأسباب وعوامل الخطر لكسور الحُقّ
تُصنف أسباب كسور الحُقّ عادةً بناءً على مستوى الطاقة المسببة للإصابة:
1. صدمات عالية الطاقة (High-Energy Trauma)
هذه هي السبب الأكثر شيوعًا، وتحدث غالبًا في الأفراد الأصغر سنًا والأصحاء:
*
حوادث السيارات (Motor Vehicle Accidents - MVAs):
تُعد السبب الرئيسي، خاصةً في حوادث الاصطدام الأمامي حيث يتعرض الراكب لاندفاع عنيف يضغط على الركبة أو الفخذ باتجاه لوحة القيادة أو مقعد الراكب، مما يدفع رأس الفخذ بقوة نحو الحُقّ. يمكن أن يحدث هذا سواء كان الركاب يرتدون أحزمة الأمان أم لا.
*
السقوط من ارتفاعات كبيرة:
مثل السقوط من الأسطح أو المباني، حيث تتولد قوة كبيرة عند الاصطدام بالأرض.
*
الحوادث الرياضية العنيفة:
في الرياضات عالية التأثير مثل ركوب الدراجات النارية، التزلج، أو الرياضات القتالية.
*
حوادث الدهس:
تعرض الجسم لضغط مباشر وقوي.
2. صدمات منخفضة الطاقة (Low-Energy Trauma)
هذه الحالات أكثر شيوعًا لدى كبار السن، خاصةً أولئك الذين يعانون من هشاشة العظام (Osteoporosis)، حيث تصبح العظام أضعف وأكثر عرضة للكسور حتى مع إصابات طفيفة:
*
السقوط البسيط:
السقوط من وضع الوقوف أو الجلوس.
*
التعثر:
يمكن أن يؤدي مجرد التعثر والسقوط الخفيف إلى كسر في الحُقّ لدى كبار السن الذين يعانون من ضعف العظام.
عوامل الخطر الإضافية:
- هشاشة العظام: تقلل من كثافة العظام وتزيد من قابليتها للكسر.
- الأورام الخبيثة: التي قد تضعف العظم وتجعله عرضة للكسر (كسور مرضية).
- أمراض العظام الأيضية: مثل تلين العظام.
- ضعف العضلات والتوازن: يزيد من خطر السقوط، خاصةً لدى كبار السن.
الأعراض والتشخيص الأولي
الأعراض الشائعة لكسور الحُقّ:
تظهر الأعراض عادةً بشكل حاد ومفاجئ بعد الإصابة مباشرة:
*
ألم شديد ومفاجئ في الورك والأربية:
يتفاقم مع أي محاولة لتحريك الساق أو تحميل الوزن.
*
عدم القدرة على الوقوف أو المشي:
غالبًا ما يكون المريض غير قادر على تحمل الوزن على الساق المصابة.
*
تشوه واضح في الساق المصابة:
قد تبدو الساق أقصر، أو تدور إلى الداخل أو الخارج بطريقة غير طبيعية، وذلك اعتمادًا على نوع الكسر واتجاه الإزاحة.
*
كدمات وتورم:
في منطقة الورك والأربية.
*
خدر أو وخز في الساق:
قد يشير إلى إصابة الأعصاب المحيطة (خاصة العصب الوركي) بسبب الكسر أو النزف الداخلي.
*
ضعف في حركة القدم أو الأصابع:
أيضًا علامة على إصابة عصبية محتملة.
التقييم الأولي والتشخيص:
نظرًا لأن كسور الحُقّ غالبًا ما تكون جزءًا من إصابات متعددة بعد صدمة عالية الطاقة، فإن التقييم الأولي يتبع نهجًا منظمًا لضمان معالجة الإصابات التي تهدد الحياة أولًا:
1. السيناريو السريري الأولي:
لنفترض أن شابًا يبلغ من العمر 25 عامًا تعرض لحادث سير بسرعة عالية، وتم نقله إلى قسم الطوارئ وهو يعاني من ألم شديد في الورك الأيمن وعدم القدرة على تحريك ساقه. في مثل هذه الحالات، من الضروري اتباع نهج منهجي لتقييم الإصابات المحتملة وإدارتها.
2. الفحص السريري الشامل (ABCDE):
يجب إجراء فحص سريري شامل لتقييم الحالة العامة للمريض وتحديد أي إصابات أخرى تهدد الحياة. يشمل ذلك:
*
A (Airway - مجرى الهواء):
التأكد من سلامة مجرى الهواء.
*
B (Breathing - التنفس):
تقييم التنفس والدورة الدموية.
*
C (Circulation - الدورة الدموية):
قياس ضغط الدم ومعدل ضربات القلب، وتقييم علامات الصدمة النزفية، وإجراء الفحص السريع بالسونار (FAST Scan) للبحث عن نزيف داخلي.
*
D (Disability - الإعاقة العصبية):
تقييم مستوى الوعي باستخدام مقياس غلاسكو للغيبوبة (GCS)، وفحص الوظائف الحسية والحركية في الأطراف.
*
E (Exposure - كشف الجسم):
فحص كامل للجسم بحثًا عن إصابات أخرى مثل الجروح، الكدمات، والكسور المفتوحة، مع الحفاظ على درجة حرارة الجسم.
الفحص الخاص بالطرف المصاب:
*
التفتيش:
ملاحظة أي تشوهات، تورم، كدمات، أو جروح.
*
الجس:
تحديد مناطق الألم، والبحث عن علامات الخدر أو الوخز.
*
تقييم الأوعية الدموية والأعصاب:
فحص النبضات المحيطية في القدم، واختبار الإحساس والحركة في القدم والأصابع لتقييم سلامة العصب الوركي والعصب الفخذي.
3. التصوير الإشعاعي (Radiological Imaging):
تعتبر الصور الشعاعية ضرورية للتشخيص الدقيق وتحديد نوع الكسر ودرجة الإزاحة:
*
الأشعة السينية التقليدية (X-rays):
*
صورة أمامية خلفية للحوض (Anteroposterior Pelvic View):
تُظهر الهيكل العام للحوض والورك. تُلاحظ فيها خطوط تشريحية مهمة مثل خطوط إيليوبكتينيل (Iliopectineal line) وإيليواسكيال (Ilioischial line) وقبة الحُقّ (Acetabular Roof). انقطاع أو إزاحة في هذه الخطوط يشير إلى كسر.
*
مناظر جوديه (Judet Views):
وهما صورتان مائلتان أساسيتان لتقييم الحُقّ بشكل مفصل:
*
منظر إيليوبليكي (Iliac Oblique View):
يُظهر العمود الخلفي والجدار الأمامي.
*
منظر أوبتريتور أوبليكي (Obturator Oblique View):
يُظهر العمود الأمامي والجدار الخلفي.
* هذه المناظر ضرورية لتحديد تصنيف الكسر وفهم حجمه واتجاهه.
*
التصوير المقطعي المحوسب (CT Scan):
* يُعد التصوير المقطعي المحوسب أمرًا حاسمًا في تشخيص كسور الحُقّ. على الرغم من أهمية الصور الشعاعية الأولية، فإن الأشعة المقطعية توفر صورًا ثلاثية الأبعاد مفصلة للكسر.
*
أهميتها:
*
تحديد الإزاحة الدقيقة:
تُظهر درجة الإزاحة والتفتت بشكل أفضل من الأشعة السينية.
*
تحديد الشظايا المفصلية:
تكشف عن وجود أي شظايا عظمية داخل المفصل (Intra-articular Fragments)، والتي يجب إزالتها أثناء الجراحة.
*
تقييم انحشار رأس الفخذ:
تحدد مدى انحشار رأس الفخذ أو انزلاقه.
*
التخطيط الجراحي:
تُستخدم صور الأشعة المقطعية ثلاثية الأبعاد (3D Reconstructions) لتخطيط الجراحة بدقة، وتحديد النهج الجراحي المناسب، واختيار الأدوات اللازمة قبل الدخول إلى غرفة العمليات.
*
التصوير بالرنين المغناطيسي (MRI):
* ليس ضروريًا في المرحلة الحادة للتشخيص، ولكنه قد يكون مفيدًا لاحقًا لتقييم الأنسجة الرخوة المصاحبة للإصابة، مثل الغضروف المفصلي، الأربطة، الشفا الحقية، أو لتشخيص النخر اللاوعائي (Avascular Necrosis) لرأس الفخذ كمضاعفة محتملة.
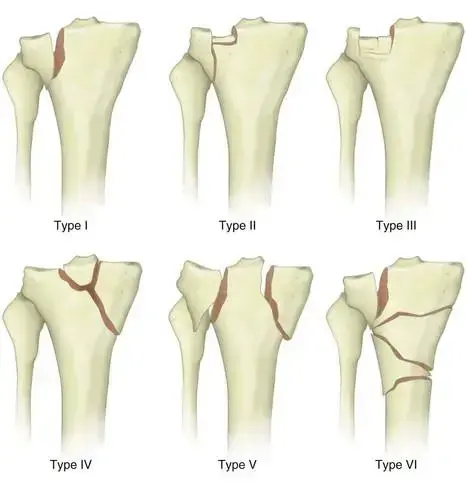
تصنيف كسور الحُقّ (Judet and Letournel Classification)
يُعد تصنيف Judet و Letournel هو المعيار الذهبي لتصنيف كسور الحُقّ، وهو يعتمد على الأشعة السينية القياسية (AP و Judet Views) والأشعة المقطعية. يُقسم هذا التصنيف إلى مجموعتين رئيسيتين:
1. الكسور الأولية (Elementary Fractures):
تُصيب جزءًا واحدًا من الحُقّ:
*
كسر الجدار الخلفي (Posterior Wall Fracture):
الأكثر شيوعًا، يحدث غالبًا عند دفع رأس الفخذ للخلف مع ثني الورك. يمكن أن يؤدي إلى خلع الورك الخلفي.
*
كسر العمود الخلفي (Posterior Column Fracture):
يمتد عبر العمود الخلفي بأكمله، وغالبًا ما يكون مصحوبًا بخلع الورك.
*
كسر الجدار الأمامي (Anterior Wall Fracture):
أقل شيوعًا، قد يحدث مع خلع الورك الأمامي.
*
كسر العمود الأمامي (Anterior Column Fracture):
يمتد عبر العمود الأمامي.
*
كسر مستعرض (Transverse Fracture):
يقسم الحُقّ إلى جزأين علوي وسفلي، ويعبر العمودين الأمامي والخلفي. يمكن أن يكون عبر قبة الحُقّ (Trans-tectal)، تحت القبة (Infra-tectal)، أو فوق القبة (Supra-tectal).
2. الكسور المركبة (Associated Fractures):
تجمع بين نوعين أو أكثر من الكسور الأولية:
*
كسر العمود الخلفي والجدار الخلفي (Posterior Column and Posterior Wall Fracture):
شائع ويُعد معقدًا.
*
كسر T-Type (T-Type Fracture):
يشمل كسرًا مستعرضًا مع امتداد عمودي إلى الثقبة السداسية (Obturator Foramen)، مما يعطي شكل حرف "T".
*
كسر العمود الأمامي مع نصف كسر مستعرض خلفي (Anterior Column with Posterior Hemitransverse Fracture):
كسر يمتد عبر العمود الأمامي ويتصل بكسر مستعرض في الجزء الخلفي.
*
كسور العمودين (Both Column Fractures):
تُعد من أكثر الكسور تعقيدًا. ينفصل فيها الحُقّ بالكامل عن بقية عظم الحوض، وتبقى قبة الحُقّ مرتبطة برأس الفخذ.
جدول 1: مقارنة بين أنواع كسور الحُقّ الأولية (Elementary Fractures)
| نوع الكسر | الوصف | النهج الجراحي الشائع (مثال) | ملاحظات رئيسية |
|---|---|---|---|
| كسر الجدار الخلفي | انفصال جزء من الجدار الخلفي للحُقّ، وغالبًا ما يكون مصحوبًا بخلع ورك خلفي. | Kocher-Langenbeck | الأكثر شيوعًا. خطر إصابة العصب الوركي. |
| كسر العمود الخلفي | كسر يمتد عبر كامل العمود الخلفي (الحرقفة والورك). | Kocher-Langenbeck | غالبًا ما يتطلب تثبيتًا قويًا. |
| كسر الجدار الأمامي | انفصال جزء من الجدار الأمامي للحُقّ. | Ilioinguinal | أقل شيوعًا. قد يكون مصحوبًا بخلع ورك أمامي. |
| كسر العمود الأمامي | كسر يمتد عبر كامل العمود الأمامي (الحرقفة والعانة). | Ilioinguinal | قد يؤثر على ثبات القبة الأمامية. |
| كسر مستعرض | يقسم الحُقّ إلى جزأين علوي وسفلي أفقيًا. | Kocher-Langenbeck أو Iliofemoral | يمكن أن يكون عبر القبة، تحت القبة، أو فوق القبة. يؤثر على ثبات قبة الحُقّ. |
خيارات العلاج: الحفظي مقابل الجراحي
يعتمد قرار العلاج على عدة عوامل، منها نوع الكسر وتصنيفه، درجة الإزاحة، عمر المريض وصحته العامة، وجود إصابات أخرى مصاحبة، وخبرة الجراح.
1. العلاج التحفظي (Conservative Treatment):
يُعد الخيار التحفظي مناسبًا فقط في حالات معينة:
*
الكسور غير المزاحة أو ذات الإزاحة الطفيفة جدًا:
حيث يكون المفصل مستقرًا والتوافق التشريحي للحُقّ لا يزال جيدًا.
*
المرضى غير القادرين على تحمل الجراحة:
بسبب حالات صحية حرجة أو متقدمة.
*
كسور كبار السن:
في بعض الحالات النادرة التي لا يكون فيها رأس الفخذ منزاحًا بشكل كبير، ويُفضل تجنب الجراحة المعقدة.
طرق العلاج التحفظي:
*
الراحة التامة في السرير (Bed Rest):
لعدة أسابيع.
*
الجر الهيكلي (Skeletal Traction):
باستخدام دبوس يُدخل في عظم الفخذ أو الساق لسحب الساق وتثبيت الكسر بشكل غير مباشر، مع تطبيق وزن لسحب العظم المكسور في مكانه. يُستخدم هذا لتخفيف الألم والحفاظ على تقليل جزئي للكسر ومنع المزيد من الإزاحة.
*
إدارة الألم:
باستخدام المسكنات.
*
العلاج الطبيعي المبكر:
لتقوية العضلات المحيطة والحفاظ على نطاق حركة المفاصل الأخرى.
*
عدم تحميل الوزن (Non-Weight Bearing):
على الساق المصابة لمدة تتراوح بين 8-12 أسبوعًا أو أكثر، وقد تتطلب استخدام العكازات أو مشاية.
2. العلاج الجراحي (Surgical Treatment - Open Reduction and Internal Fixation - ORIF):
هو الخيار الأكثر شيوعًا وفعالية لمعظم كسور الحُقّ، خاصةً تلك التي تظهر عليها علامات عدم الاستقرار أو الإزاحة الكبيرة. الهدف من الجراحة هو إعادة جميع الشظايا العظمية إلى وضعها التشريحي الصحيح (Reduction) وتثبيتها باستخدام الصفائح والمسامير (Internal Fixation) لضمان التئام العظم بشكل سليم واستعادة سطح مفصلي أملس.
دواعي الجراحة الرئيسية:
*
إزاحة كبيرة للكسر:
عندما يتجاوز الإزاحة 2 مم في السطح المفصلي.
*
عدم استقرار المفصل:
خلع الورك المستمر أو المتكرر.
*
انحشار الشظايا العظمية داخل المفصل:
والتي قد تسبب خشونة مبكرة.
*
إصابات الأعصاب أو الأوعية الدموية:
التي تتطلب تدخلًا جراحيًا مباشرًا.
*
الكسور المركبة (Associated Fractures):
التي غالبًا ما تتطلب تثبيتًا جراحيًا.
التخطيط الجراحي المسبق:
يُعد التخطيط الجراحي الدقيق أمرًا بالغ الأهمية. يستخدم
الأستاذ الدكتور محمد هطيف
، بخبرته الممتدة لأكثر من 20 عامًا في جراحة العظام والعمود الفقري والكتف، أحدث تقنيات التصوير المقطعي ثلاثي الأبعاد لتقييم الكسر بشكل كامل وتحديد النهج الجراحي الأمثل وتحديد أماكن الصفائح والمسامير بدقة قبل الدخول لغرفة العمليات. هذا التخطيط المسبق يقلل من وقت الجراحة ومخاطرها ويزيد من فرص النجاح.
المناهج الجراحية (Surgical Approaches):
يعتمد اختيار النهج الجراحي على نوع الكسر وموقعه:
*
النهج الخلفي (Posterior Approach - Kocher-Langenbeck):
يُستخدم بشكل أساسي لكسور الجدار الخلفي والعمود الخلفي. يوفر رؤية ممتازة للجزء الخلفي من الحُقّ.
*
النهج الأمامي (Anterior Approach - Ilioinguinal):
يُستخدم لكسور الجدار الأمامي، العمود الأمامي، والكسور المركبة التي تشمل الجزء الأمامي. يسمح بالوصول إلى العمود الأمامي والجدار الأمامي من الحوض.
*
النهج الأمامي المباشر (Direct Anterior Approach - Stoppa Approach / Modified Iliofemoral):
يُعد من التطورات الحديثة، ويُستخدم لكسور معينة في العمود الأمامي والكسور العمودية.
*
المناهج الموسعة (Extensile Approaches):
تُستخدم لكسور العمودين المعقدة جدًا التي تتطلب رؤية واسعة للحُقّ بأكمله. قد تنطوي على مخاطر أكبر للمضاعفات.
*
الجراحة بمساعدة المنظار (Arthroscopy-assisted Surgery):
في بعض الحالات، قد يتم استخدام المنظار لمساعدة في تقليل الكسر وتحسين دقة الوضع، خاصةً في كسور الجدار الخلفي البسيطة أو لإزالة الشظايا.
3. استبدال مفصل الورك الكلي (Total Hip Arthroplasty - THA):
في بعض الحالات، قد يكون استبدال مفصل الورك الكلي هو الخيار الأفضل:
*
المرضى كبار السن:
الذين يعانون من تفتت شديد في الحُقّ، أو هشاشة عظام متقدمة، أو خشونة مفصل سابقة.
*
كمرحلة لاحقة:
إذا تطورت خشونة مفصل الورك بعد كسر الحُقّ الذي تم علاجه سابقًا (Post-traumatic Arthritis) أو في حالات النخر اللاوعائي.
جدول 2: مقارنة بين العلاج التحفظي والجراحي لكسور الحُقّ
| الميزة | العلاج التحفظي | العلاج الجراحي (ORIF) |
|---|---|---|
| دواعي الاستخدام | كسور غير مزاحة/بإزاحة طفيفة جدًا، مرضى غير مؤهلين للجراحة. | معظم كسور الحُقّ المزاحة، عدم استقرار المفصل، شظايا داخل المفصل. |
| الهدف | تخفيف الألم، السماح بالالتئام الطبيعي. | استعادة التوافق التشريحي الدقيق للمفصل، تثبيت الكسر. |
| الإجراء | راحة تامة، جر هيكلي، مسكنات، عدم تحميل وزن. | فتح جراحي، رد الكسر، تثبيت بالصفائح والمسامير. |
| فترة التعافي الأولية | طويلة، قد تصل إلى 3-4 أشهر لعدم تحميل الوزن. | أقصر نسبيًا لعودة تحميل الوزن، لكن تتطلب إعادة تأهيل مكثفة. |
| المخاطر | خشونة مفصل مبكرة، عدم التئام الكسر، قصر الساق، ضعف وظيفي. | عدوى، نزيف، إصابة أعصاب/أوعية دموية، جلطات، خشونة مفصل، فشل التثبيت. |
| النتائج المتوقعة | قد لا تكون مثالية في استعادة الوظيفة الكاملة، خطر خشونة. | نتائج وظيفية أفضل غالبًا، مع تقليل خطر خشونة المفصل على المدى الطويل إذا تم الرد بشكل مثالي. |
| الخضوع للألم | ألم طويل الأمد في مرحلة التعافي. | ألم حاد بعد الجراحة يُمكن التحكم به، مع ألم مزمن أقل على المدى الطويل. |
الإجراء الجراحي: خطوات مفصلة (مثال: النهج الخلفي Kocher-Langenbeck)
يُعد النهج الخلفي (Kocher-Langenbeck) واحدًا من المناهج الجراحية الأكثر استخدامًا لعلاج كسور الجدار الخلفي والعمود الخلفي للحُقّ. فيما يلي نظرة عامة على الخطوات الرئيسية:
-
التحضير والتخدير:
- يتم إعطاء المريض تخديرًا عامًا أو تخديرًا شوكيًا (نصفي).
- يُوضع المريض في وضعية النوم على بطنه (Prone Position) أو على جانبه (Lateral Decubitus) بحيث تكون الساق المصابة حرة الحركة.
- يتم تنظيف وتعقيم المنطقة الجراحية وتغطيتها بالمناشف الجراحية المعقمة.
-
الشق الجراحي (Incision):
- يُجري الجراح شقًا جلديًا كبيرًا نسبيًا على طول الجزء الخلفي من الورك، بدءًا من العرف الحرقفي الخلفي العلوي (Posterior Superior Iliac Spine) نزولًا على طول الجزء الخلفي من الفخذ.
-
الوصول إلى مفصل الورك:
- يتم قطع العضلات بعناية، مثل العضلة الألوية الكبرى (Gluteus Maximus)، أو سحبها جانبًا.
- تُفصل العضلات الدوارة القصيرة (Short External Rotators) مثل العضلة الكمثرية (Piriformis) من مدخلها في المدور الكبير (Greater Trochanter) لكشف كبسولة مفصل الورك والجزء الخلفي من الحُقّ. يجب الحذر الشديد لتجنب إصابة العصب الوركي (Sciatic Nerve) الذي يمر بالقرب من هذه المنطقة.
-
تقليل الكسر (Fracture Reduction):
- بمجرد كشف الكسر، يستخدم الجراح أدوات خاصة مثل ملقط الرد (Reduction Clamps) ومراقب الفلوروسكوبي (C-arm fluoroscope) لمساعدة في إعادة شظايا العظم إلى وضعها التشريحي الصحيح. قد يتطلب الأمر استخدام الجر على الساق لإزالة انحشار رأس الفخذ.
- يُعد رد الكسر خطوة حاسمة تتطلب دقة متناهية لضمان استعادة سطح مفصلي أملس تمامًا.
-
التثبيت الداخلي (Internal Fixation):
- بعد تحقيق الرد المثالي، يتم تثبيت الشظايا مؤقتًا بأسلاك معدنية رفيعة (K-wires).
- بعد ذلك، يتم استخدام صفائح ومسامير معدنية مصممة خصيصًا لتثبيت الكسر بشكل دائم. يتم اختيار نوع وحجم الصفائح والمسامير بعناية لضمان أقصى قدر من الثبات. تُوضع الصفائح عادةً على طول حواف الكسر لتوفير الدعم الهيكلي.
- يُجري الأستاذ الدكتور محمد هطيف هذه المرحلة بدقة فائقة، مستخدمًا خبرته الطويلة ومعرفته العميقة بالتشريح لضمان أفضل وضع للمسامير والصفائح وتجنب اختراق المفصل أو إصابة الهياكل العصبية الوعائية.
-
إغلاق الجرح:
- بعد التأكد من ثبات الكسر وخلو المفصل من الشظايا، يتم غسل الجرح بمحلول ملحي.
- قد يوضع أنبوب تصريف (Drain) لمنع تجمع الدم والسوائل.
- تُعاد العضلات والأنسجة إلى مكانها، وتُغلق الطبقات المختلفة للجلد والأنسجة تحت الجلد بخيوط جراحية.
رعاية ما بعد الجراحة وإعادة التأهيل
تُعد مرحلة ما بعد الجراحة وإعادة التأهيل جزءًا لا يتجزأ من رحلة التعافي من كسر الحُقّ، وهي بنفس أهمية الجراحة نفسها. تتطلب هذه المرحلة التزامًا صارمًا بتعليمات الجراح والمعالج الطبيعي.
1. الرعاية الفورية بعد الجراحة (المستشفى):
- إدارة الألم: يتم توفير مسكنات الألم القوية للتحكم في الألم بعد الجراحة.
- التحكم في النزيف: مراقبة أنابيب التصريف والسوائل.
- الوقاية من جلطات الدم (DVT Prophylaxis): يتم إعطاء أدوية مضادة للتخثر (مثل الهيبارين) ويُشجع المريض على تحريك القدم والكاحل لتقليل خطر تكون الجلطات.
- الوقاية من العدوى: يتم إعطاء مضادات حيوية وقائية.
- المراقبة العصبية الوعائية: متابعة حالة النبض والإحساس والحركة في الطرف المصاب.
2. مراحل إعادة التأهيل (Rehabilitation Phases):
تُقسم إعادة التأهيل إلى مراحل، وتختلف المدة والتفاصيل بناءً على نوع الكسر، ثبات التثبيت، وعمر المريض وحالته الصحية.
المرحلة 1: الحماية المبكرة وعدم تحميل الوزن (0-6 أسابيع)
- الهدف: حماية الكسر من الإزاحة، تخفيف الألم، ومنع تصلب المفصل.
-
التمارين:
- عدم تحميل الوزن: يُمنع المريض من وضع أي وزن على الساق المصابة.
- تمارين حركة مفصل الورك السلبية (Passive Range of Motion - PROM): يقوم المعالج بتحريك مفصل الورك بلطف ضمن نطاق آمن للحفاظ على ليونة المفصل ومنع تكون الالتصاقات.
- تمارين حركة الكاحل والقدم: لتعزيز الدورة الدموية ومنع الجلطات.
- تمارين تقوية العضلات متساوية القياس (Isometric Exercises): لشد العضلات دون تحريك المفصل، مثل شد عضلات الفخذ والأرداف.
- استخدام جهاز CPM (Continuous Passive Motion): في بعض الحالات، قد يوصي الأستاذ الدكتور محمد هطيف باستخدام جهاز حركة سلبية مستمرة للحفاظ على نطاق حركة الورك.
- ملاحظات: المشي باستخدام العكازات أو المشاية دون تحميل وزن على الساق المصابة.
المرحلة 2: تحميل الوزن الجزئي والتقوية المتوسطة (6-12 أسبوعًا)
- الهدف: زيادة نطاق الحركة، البدء في تحميل الوزن تدريجيًا، وتقوية العضلات.
-
التمارين:
- تحميل الوزن الجزئي: يتم البدء في وضع جزء صغير من وزن الجسم على الساق المصابة، بزيادات تدريجية يحددها المعالج والجراح.
- تمارين حركة الورك النشطة بمساعدة (Active-Assisted ROM): يقوم المريض بتحريك المفصل بمساعدة قليلة.
- تمارين تقوية العضلات المقاومة (Resisted Strengthening Exercises): باستخدام أحزمة المقاومة أو الأوزان الخفيفة لعضلات الورك والفخذ.
- تمارين التوازن: مثل الوقوف على ساق واحدة (عندما يكون آمنًا).
- ملاحظات: المراقبة المستمرة للألم والتورم.
المرحلة 3: تحميل الوزن الكامل والتقوية المتقدمة (12 أسبوعًا فما فوق)
- الهدف: استعادة القوة الكاملة، التحمل، والمرونة، والعودة إلى الأنشطة اليومية والرياضية.
-
التمارين:
- تحميل الوزن الكامل: يسمح للمريض بوضع وزن كامل على الساق المصابة.
- تمارين تقوية شاملة: بما في ذلك تمارين السلسلة الحركية المغلقة (Closed Chain Exercises) مثل القرفصاء والاندفاعات.
- تمارين المشي المتقدمة: المشي على التضاريس المختلفة، صعود السلالم.
- تمارين الأنشطة الوظيفية: محاكاة الأنشطة اليومية.
- العودة التدريجية للرياضة: بناءً على تقييم الأستاذ الدكتور محمد هطيف وفريق إعادة التأهيل، يمكن البدء في برامج رياضية مخصصة للعودة الآمنة.
نصائح عامة لإعادة التأهيل:
- الالتزام: يعد الالتزام ببرنامج إعادة التأهيل أمرًا بالغ الأهمية للنجاح.
- الاستماع للجسد: يجب على المريض أن ينتبه لإشارات الألم وتجنب الأنشطة التي تسببه.
- الصبر: التعافي من كسر الحُقّ يستغرق وقتًا طويلًا وقد يمتد لأشهر أو حتى سنة كاملة.
- متابعة الجراح: المتابعة الدورية مع الأستاذ الدكتور محمد هطيف ضرورية لتقييم التقدم والتأكد من التئام الكسر بشكل سليم.
المضاعفات المحتملة
على الرغم من التقدم في تقنيات الجراحة والرعاية، فإن كسور الحُقّ يمكن أن تؤدي إلى مضاعفات، سواء كانت مبكرة أو متأخرة:
المضاعفات المبكرة:
- العدوى (Infection): في موقع الجراحة.
- النزيف (Hemorrhage): بسبب الإصابة أو الجراحة.
- إصابة الأعصاب: مثل العصب الوركي (Sciatic Nerve) أو العصب الفخذي (Femoral Nerve)، مما يؤدي إلى خدر أو ضعف في الساق أو القدم.
- إصابة الأوعية الدموية: مثل الشريان الفخذي، مما قد يؤدي إلى نقص تروية الطرف.
- الجلطات الدموية (Deep Vein Thrombosis - DVT): في الأوردة العميقة للساق، وقد تنتقل إلى الرئتين مسببة انصمامًا رئويًا (Pulmonary Embolism - PE) يهدد الحياة.
- الخلع المتكرر للورك: إذا لم يتم تحقيق تثبيت مستقر للكسر.
المضاعفات المتأخرة:
- خشونة المفصل بعد الإصابة (Post-traumatic Arthritis): وهي من أكثر المضاعفات شيوعًا وطويلة الأمد، تحدث بسبب الضرر الذي لحق بالغضروف المفصلي أثناء الإصابة أو بسبب عدم استعادة التوافق التشريحي المثالي للمفصل. قد تتطلب جراحة استبدال مفصل الورك لاحقًا.
- النخر اللاوعائي لرأس الفخذ (Avascular Necrosis of the Femoral Head): يحدث عندما ينقطع إمداد الدم إلى رأس الفخذ، مما يؤدي إلى موت أنسجة العظم وانهيار رأس الفخذ. أكثر شيوعًا بعد خلع الورك المترافق مع الكسر.
- التعظم المغاير (Heterotopic Ossification - HO): تكون عظم جديد في الأنسجة الرخوة المحيطة بالمفصل، مما يحد من نطاق الحركة.
- عدم التئام الكسر (Non-Union) أو الالتئام الخاطئ (Malunion): فشل الكسر في الالتئام أو التئامه في وضع غير صحيح، مما يؤدي إلى تشوه وألم.
- فشل التثبيت: انكسار الصفائح أو المسامير أو خروجها من مكانها.
- الألم المزمن: قد يستمر بعض المرضى في الشعور بالألم حتى بعد التئام الكسر.
قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف
يُقدم الأستاذ الدكتور محمد هطيف ، بخبرته التي تزيد عن 20 عامًا في مجال جراحة العظام والعمود الفقري والكتف، رعاية استثنائية لمرضى كسور الحُقّ، مستخدمًا أحدث التقنيات الجراحية مثل الجراحة المجهرية (Microsurgery)، المناظير المتقدمة 4K (Arthroscopy 4K)، وجراحات استبدال المفاصل (Arthroplasty). تُوجت جهوده بالعديد من قصص النجاح التي تعكس التزامه بالصدق الطبي والتميز السريري.
قصة نجاح 1: عودة رياضي إلى الملاعب
"تعرض أحمد، شاب يبلغ من العمر 28 عامًا ولاعب كرة قدم موهوب، لحادث دراجة نارية عنيف أدى إلى كسر معقد في العمود الخلفي والجدار الخلفي للحُقّ الأيسر، بالإضافة إلى خلع ورك. كانت حالته تُهدد مستقبله الرياضي. بعد تقييم دقيق باستخدام الأشعة المقطعية ثلاثية الأبعاد، قرر الأستاذ الدكتور محمد هطيف إجراء جراحة عاجلة لرد الكسر وتثبيته. استخدم الدكتور هطيف خبرته لتقليل الكسر بدقة بالغة، وإعادة تشكيل سطح المفصل، ثم قام بتثبيته بصفائح ومسامير متقدمة. بفضل المتابعة الدقيقة وبرنامج إعادة التأهيل المكثف تحت إشراف الدكتور هطيف وفريقه، تمكن أحمد من العودة تدريجيًا إلى ممارسة الرياضة، وبعد عام واحد، عاد إلى الملاعب محققًا حلمه بابتسامة، وهو دليل على جودة الرعاية والخبرة الجراحية."
قصة نجاح 2: استعادة الحركة لكبير السن
"السيدة فاطمة، 72 عامًا، تعاني من هشاشة العظام، سقطت في منزلها وتعرضت لكسر مستعرض في الحُقّ الأيمن. نظرًا لعمرها وحالتها الصحية، كانت الجراحة تشكل تحديًا. أجرى الأستاذ الدكتور محمد هطيف تقييمًا شاملًا، وبالتشاور مع العائلة، أوصى بالجراحة، مشددًا على أهمية استعادة وظيفة المفصل لتجنب المضاعفات المرتبطة بالبقاء في السرير. أجرى الدكتور هطيف الجراحة بنجاح كبير، مستخدمًا تقنيات متقدمة لتقليل وقت التخدير والنزيف. بعد الجراحة، التزمت السيدة فاطمة ببرنامج العلاج الطبيعي المكثف. واليوم، تستطيع السيدة فاطمة المشي بمساعدة عصا، وتستمتع بحديقتها الصغيرة، محققة استقلاليتها بفضل الرعاية المتميزة التي تلقتها."
قصة نجاح 3: التعامل مع كسر العمودين المعقد
"محمد، 35 عامًا، تعرض لحادث عمل نتج عنه كسر في العمودين الأيمن للحُقّ، وهو من أعقد أنواع الكسور. كانت حالته تتطلب جراحًا بخبرة استثنائية. توجه محمد إلى عيادة الأستاذ الدكتور محمد هطيف الذي قام بدراسة متأنية لحالته ووضع خطة جراحية مفصلة. استخدم الدكتور هطيف النهج الموسع واستغرق وقتًا طويلًا لإعادة بناء الحُقّ بدقة. بفضل مهارة الدكتور هطيف وصبره، تمكن من إعادة جميع الشظايا إلى مكانها وتثبيتها بشكل مستقر. أكمل محمد برنامج إعادة التأهيل بنجاح، وبعد 18 شهرًا، استعاد قدرته على المشي والعودة إلى وظيفته، معربًا عن امتنانه للرعاية التي غيرت حياته."
هذه القصص ليست مجرد حكايات، بل هي شهادات حية على التزام الأستاذ الدكتور محمد هطيف بالتميز والرعاية المركزة على المريض، مما يجعله الخيار الأول في صنعاء واليمن لمرضى كسور الحُقّ والإصابات العظمية المعقدة.
لماذا تختار الأستاذ الدكتور محمد هطيف لعلاج كسور الحُقّ؟
عندما يتعلق الأمر بإصابة معقدة وخطيرة مثل كسر الحُقّ، فإن اختيار الجراح المناسب أمر بالغ الأهمية. يُعد الأستاذ الدكتور محمد هطيف الخيار الأمثل في صنعاء واليمن للأسباب التالية:
- خبرة تتجاوز العقدين: يمتلك الأستاذ الدكتور محمد هطيف أكثر من 20 عامًا من الخبرة السريرية والجراحية الواسعة في مجال جراحة العظام، مما يمنحه فهمًا عميقًا للتشريح المعقد والإصابات التي تصيب مفصل الورك. هذه الخبرة الطويلة تضمن التعامل مع الحالات الأكثر تعقيدًا بدقة ومهارة.
- أستاذ جامعي ومحاضر: بصفته أستاذًا في جامعة صنعاء، يُظهر الدكتور هطيف التزامًا مستمرًا بالبحث العلمي والتعليم الطبي. هذا الدور الأكاديمي يضمن أنه على اطلاع دائم بأحدث الأبحاث والتقنيات العلاجية العالمية، ويُطبق أفضل الممارسات القائمة على الأدلة.
- التخصص الدقيق والشمولي: تتخصص عيادة الدكتور هطيف في جراحة العظام والعمود الفقري والكتف، مما يعني أنه يمتلك معرفة متعمقة في مجموعة واسعة من الإصابات العظمية، بما في ذلك الكسور المعقدة مثل كسور الحُقّ.
-
التقنيات الجراحية المتقدمة:
يُعتبر الدكتور هطيف رائدًا في استخدام أحدث التقنيات الجراحية مثل:
- الجراحة المجهرية (Microsurgery): لزيادة دقة الجراحة وتقليل الأضرار للأنسجة المحيطة.
- مناظير المفاصل 4K (Arthroscopy 4K): لتشخيص وعلاج بعض الإصابات داخل المفصل بأقل تدخل جراحي ممكن (رغم أن كسور الحُقّ الكبرى تتطلب جراحة مفتوحة).
- جراحات استبدال المفاصل (Arthroplasty): بما في ذلك استبدال مفصل الورك الكلي، وهو خيار علاجي مهم لبعض مرضى كسور الحُقّ خاصة كبار السن أو الذين يعانون من مضاعفات طويلة الأمد.
- الصدق الطبي والالتزام الأخلاقي: يُعرف الأستاذ الدكتور محمد هطيف بصدقه الطبي التام واهتمامه العميق برفاهية المريض. يقدم استشارات شفافة، ويشرح خيارات العلاج بوضوح، ويضمن أن يتخذ المريض قراره بناءً على معلومات كاملة ودقيقة، مع وضع مصلحة المريض فوق كل اعتبار.
- نتائج ممتازة ورعاية شاملة: يركز الدكتور هطيف على تحقيق أفضل النتائج الوظيفية للمرضى، بدءًا من التشخيص الدقيق، مرورًا بالجراحة المتقنة، وصولًا إلى خطة إعادة التأهيل الشاملة. يتابع مرضاه عن كثب لضمان تعافٍ فعال والعودة إلى حياتهم الطبيعية قدر الإمكان.
- الاعتماد والثقة: يُعد اسمه مرادفًا للثقة والتميز في مجال جراحة العظام في المنطقة، وشهادات المرضى السابقين خير دليل على جودة الرعاية التي يقدمها.
عند مواجهة كسر في الحُقّ، لا تتردد في طلب استشارة الأستاذ الدكتور محمد هطيف ، حيث الخبرة، التكنولوجيا المتقدمة، والرعاية الإنسانية تتضافر لتقديم أفضل فرصة للتعافي الكامل.
الوقاية من كسور الحُقّ
بينما لا يمكن منع جميع الحوادث، يمكن اتخاذ خطوات للحد من خطر الإصابة بكسور الحُقّ:
*
حوادث السيارات:
دائمًا ارتداء حزام الأمان، القيادة بوعي، والالتزام بقوانين المرور.
*
السقوط:
*
لكبار السن:
إزالة العوائق في المنزل، تحسين الإضاءة، استخدام أدوات مساعدة على المشي (إذا لزم الأمر)، ممارسة تمارين تقوية التوازن والعضلات.
*
للجميع:
الحذر عند المشي على الأسطح الزلقة أو غير المستوية.
*
صحة العظام:
الحفاظ على صحة عظام قوية من خلال نظام غذائي غني بالكالسيوم وفيتامين D، وممارسة التمارين الرياضية بانتظام. علاج هشاشة العظام بشكل فعال إذا تم تشخيصها.
*
الرياضات الخطرة:
ارتداء معدات الحماية المناسبة عند ممارسة الرياضات عالية الخطورة.
الأسئلة الشائعة حول كسور الحُقّ (FAQ)
1. ما هو الفرق بين كسر الحُقّ وكسر الورك العادي؟
الإجابة: كسر الورك "العادي" يشير عادةً إلى كسر في الجزء العلوي من عظم الفخذ (Femur)، مثل عنق الفخذ أو المدورين. أما كسر الحُقّ فهو كسر في التجويف الحقاني في عظم الحوض الذي يستقبل رأس عظم الفخذ. كلاهما يؤثران على مفصل الورك، لكن كسر الحُقّ غالبًا ما يكون أكثر تعقيدًا لأنه يؤثر مباشرة على السطح المفصلي.
2. كم تستغرق فترة التعافي من كسر الحُقّ؟
الإجابة: فترة التعافي تختلف بشكل كبير حسب نوع الكسر، مدى تعقيده، عمر المريض، وصحته العامة، وكذلك مدى التزام المريض ببرنامج إعادة التأهيل. بشكل عام، يستغرق التئام العظم من 8 إلى 12 أسبوعًا، لكن التعافي الوظيفي الكامل واستعادة القوة والمرونة قد يستغرق من 6 أشهر إلى سنة كاملة أو أكثر.
3. هل سأحتاج إلى جراحة أخرى بعد التئام الكسر؟
الإجابة: في العديد من الحالات، لا يحتاج المرضى إلى جراحة أخرى بعد التئام الكسر. ومع ذلك، قد تحدث مضاعفات مثل خشونة المفصل بعد الإصابة (Post-traumatic Arthritis) أو النخر اللاوعائي، والتي قد تتطلب في المستقبل جراحة استبدال مفصل الورك الكلي. كما قد يحتاج البعض إلى إزالة الصفائح والمسامير بعد التئام الكسر، وذلك حسب توصية الجراح.
4. ما هي العلامات التي يجب أن أبحث عنها بعد الجراحة أو أثناء التعافي؟
الإجابة:
يجب أن تولي اهتمامًا لأي علامات غير طبيعية مثل:
* ألم متفاقم لا يستجيب للمسكنات.
* حمى أو قشعريرة (قد تشير إلى عدوى).
* احمرار، تورم، أو خروج سائل قيحي من الجرح.
* خدر جديد أو متفاقم، أو ضعف في الساق أو القدم.
* تورم مؤلم في الساق (قد يشير إلى جلطة دموية).
* ألم في الصدر أو ضيق في التنفس (قد يشير إلى انصمام رئوي).
في حال ظهور أي من هذه الأعراض، يجب الاتصال بـ
الأستاذ الدكتور محمد هطيف
أو الفريق الطبي فورًا.
5. هل سأتمكن من المشي بشكل طبيعي بعد كسر الحُقّ؟
الإجابة: الهدف الأساسي من العلاج هو استعادة أفضل وظيفة ممكنة للمفصل. العديد من المرضى، خاصةً أولئك الذين يخضعون لعملية جراحية ناجحة ويلتزمون بإعادة التأهيل، يتمكنون من المشي بشكل طبيعي أو شبه طبيعي. ومع ذلك، قد يواجه بعض المرضى قيودًا في نطاق الحركة، أو ضعفًا طفيفًا، أو ألمًا مزمنًا، خاصةً في الحالات المعقدة.
6. ما هي القيود التي يجب أن ألتزم بها بعد جراحة كسر الحُقّ؟
الإجابة:
ستتلقى تعليمات محددة من
الأستاذ الدكتور محمد هطيف
وفريق إعادة التأهيل. تشمل القيود الشائعة:
* عدم تحميل الوزن على الساق المصابة لفترة معينة (عادةً 8-12 أسبوعًا).
* تجنب بعض حركات الورك التي قد تضع ضغطًا على المفصل أو تزيد من خطر خلع الورك (مثل الثني المفرط أو الدوران الداخلي/الخارجي الشديد).
* تجنب القيادة لفترة معينة.
* تجنب الأنشطة عالية التأثير حتى يسمح الجراح بذلك.
الالتزام بهذه القيود ضروري لضمان التئام الكسر ومنع المضاعفات.
7. هل يمكن الوقاية من كسر الحُقّ؟
الإجابة: لا يمكن منع جميع كسور الحُقّ، خاصةً تلك الناتجة عن حوادث عالية الطاقة. ومع ذلك، يمكن تقليل المخاطر من خلال: القيادة الآمنة واستخدام حزام الأمان، اتخاذ احتياطات السلامة لتجنب السقوط (خاصة لكبار السن ومرضى هشاشة العظام)، الحفاظ على صحة العظام من خلال التغذية السليمة وممارسة الرياضة، وعلاج حالات هشاشة العظام بشكل فعال.
8. ما هي أهمية اختيار الجراح المختص في علاج كسور الحُقّ؟
الإجابة: تُعد كسور الحُقّ من الإصابات المعقدة جدًا التي تتطلب خبرة جراحية عالية. الجراح المختص مثل الأستاذ الدكتور محمد هطيف يمتلك المعرفة العميقة بالتشريح، والخبرة في تقنيات الجراحة المتقدمة، والقدرة على التعامل مع المضاعفات المحتملة. اختيار جراح بخبرة طويلة في هذا المجال يزيد بشكل كبير من فرص تحقيق رد مثالي للكسر، تثبيت مستقر، وتقليل مخاطر خشونة المفصل على المدى الطويل، مما يؤثر بشكل مباشر على جودة حياة المريض بعد التعافي.
9. هل يختلف التعافي من كسر الحُقّ عن التعافي من كسر عظم آخر؟
الإجابة: نعم، يختلف التعافي بشكل كبير. مفصل الورك هو مفصل رئيسي يتحمل وزن الجسم. التعافي من كسر الحُقّ أكثر تعقيدًا ويتطلب فترة أطول لعدم تحميل الوزن وبرنامج إعادة تأهيل مكثف لضمان استعادة سطح المفصل الأملس ومنع خشونة المفصل. في المقابل، قد يكون التعافي من كسر بسيط في عظم آخر أقل وطأة.
تذكر دائمًا أن هذه المعلومات هي لأغراض تثقيفية فقط، ويجب استشارة الطبيب المختص للحصول على التشخيص والعلاج المناسب لحالتك. يُعد الأستاذ الدكتور محمد هطيف الخيار الأفضل لخبرته الطويلة وتفانيه في تقديم أرقى مستويات الرعاية لمرضى كسور الحُقّ في صنعاء واليمن.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك