اكتشف كسور الحق: تشخيص دقيق وعلاج فعال لمستقبل أفضل.
الخلاصة الطبية
دليلك الشامل حول اكتشف كسور الحق: تشخيص دقيق وعلاج فعال لمستقبل أفضل. يبدأ من هنا، اكتشف: كسور الحق.. تشخيص دقيق وعلاج فعال ومستقبل واعد! هي كسور معقدة تصيب عظام الحوض وتمتد إلى السطح المفصلي لمفصل الورك. تنشأ عن صدمات قوية أو سقوط بسيط، وتستلزم تقييمًا دقيقًا وعلاجًا مناسبًا لاستعادة استقرار المفصل وتقليل المضاعفات طويلة الأمد، مما يحسن وظيفة الطرف المصاب.
"اكتشف كسور الحق: تشخيص دقيق وعلاج فعال لمستقبل أفضل."
كسور الحق، المعروفة أيضًا بكسور جوف الحُق، هي إصابات معقدة وخطيرة تصيب مفصل الورك، وتحديداً عظم الحوض في المنطقة التي تستقبل رأس عظم الفخذ. تُعد هذه الكسور تحديًا كبيرًا للجراحين نظرًا لتشريح المنطقة المعقد وموقعها العميق والتأثير البالغ على وظيفة الطرف السفلي وجودة حياة المريض. في هذا المقال الشامل، سنتعمق في كل جانب من جوانب كسور الحق، بدءًا من التشريح الدقيق وصولاً إلى أحدث أساليب التشخيص والعلاج، مع التركيز على الخبرة الرائدة لـ الأستاذ الدكتور محمد هطيف ، أفضل جراح عظام وعمود فقري ومفاصل في صنعاء، اليمن، والذي يتمتع بخبرة تزيد عن 20 عامًا في هذا المجال.
فهم كسور الحق: نظرة شاملة
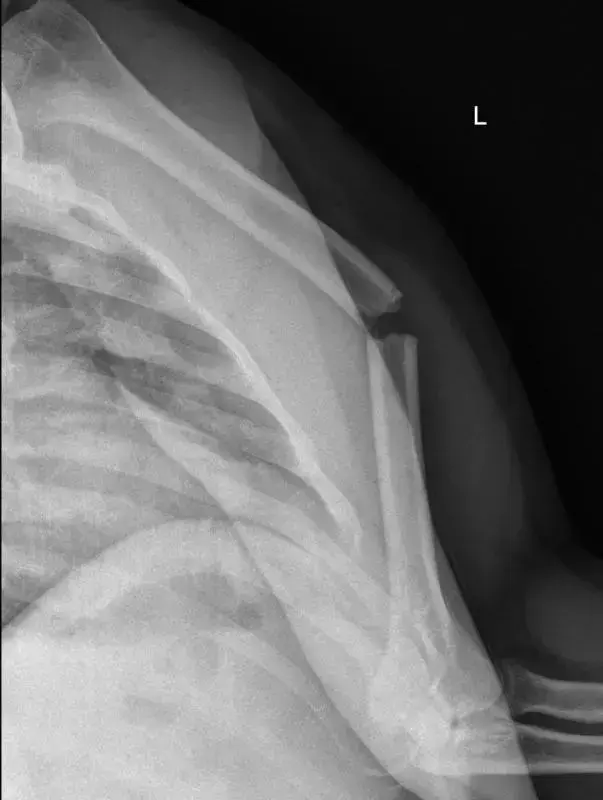
كسور الحق هي كسور تحدث في عظم الحوض، وتمتد لتشمل السطح المفصلي لمفصل الورك. يتميز مفصل الورك بأنه مفصل كروي حُقِّي، حيث يستقر رأس عظم الفخذ الكروي داخل تجويف الحُق الذي يشبه الكأس في عظم الحوض. هذا التصميم يمنح المفصل مرونة كبيرة في الحركة ولكنه يجعله عرضة للإصابة عند التعرض لقوى شديدة.
يمكن أن تتضمن هذه الكسور عمودًا واحدًا أو عمودين، جدارًا واحدًا أو جدارين (أمامي أو خلفي)، أو سقف الحق داخل الحوض. فهم هذه التنوعات التشريحية للكسور أمر بالغ الأهمية لتحديد العلاج المناسب وتقليل المضاعفات طويلة الأجل. غالبًا ما تحدث هذه الكسور نتيجة صدمات قوية، خاصة في المرضى الأصغر سنًا نتيجة حوادث السيارات أو السقوط من ارتفاعات، أو نتيجة لسقوط بسيط في كبار السن الذين يعانون من هشاشة العظام.
تتطلب هذه الكسور تقييمًا دقيقًا وشاملًا لتحديد مدى الإصابة، وتحديد وجود أي إصابات مصاحبة أخرى، ووضع أفضل مسار للعلاج، سواء كان جراحيًا أو غير جراحي. الهدف الأساسي من العلاج هو استعادة التشريح الطبيعي للحق، واستقرار مفصل الورك، واستعادة التوافق المفصلي لتقليل خطر الإصابة بالتهاب المفاصل التنكسي بعد الصدمة (خشونة ما بعد الرضوض) وتحسين وظيفة الطرف السفلي. يمثل هذا التحدي جوهر الخبرة التي يقدمها الأستاذ الدكتور محمد هطيف لمرضاه، مستخدمًا أحدث التقنيات الجراحية والتصويرية لضمان أفضل النتائج.
تشريح مفصل الورك والحق: أساس الفهم
لفهم كسور الحق بشكل كامل، يجب أولاً استيعاب التشريح المعقد لمفصل الورك والمنطقة المحيطة به.
يتكون مفصل الورك من التقاء رأس عظم الفخذ (الجزء الكروي) مع الحق (Acetabulum)، وهو تجويف عميق في عظم الحوض. يُعد الحق جزءًا من عظم الحوض، ويتكون من اندماج ثلاثة عظام رئيسية في الطفولة: الحرقفة (Ilium) من الأعلى، والعانة (Pubis) من الأمام والأسفل، والإسك (Ischium) من الخلف والأسفل.
-
الأعمدة (Columns):
يُقسم الحق تشريحيًا إلى عمودين رئيسيين:
- العمود الأمامي (Anterior Column): يمتد من الشوكة الحرقفية الأمامية العلوية نزولاً عبر جسم الحرقفة وجسم العانة إلى الارتفاق العاني.
- العمود الخلفي (Posterior Column): يمتد من الشوكة الحرقفية الخلفية العلوية عبر الإسك نحو الحدبة الإسكية.
- هذه الأعمدة تعمل كدعامات رئيسية تحمل وزن الجسم وتتحمل قوى الضغط والانثناء.
-
الجدران (Walls):
- الجدار الأمامي (Anterior Wall): جزء من العمود الأمامي ويواجه الأمام.
- الجدار الخلفي (Posterior Wall): جزء من العمود الخلفي ويواجه الخلف. يُعد الجدار الخلفي الأكثر عرضة للكسر.
- سقف الحق (Acetabular Roof / Dome): هو الجزء العلوي من الحق الذي يتحمل معظم الضغط عند الوقوف والمشي، ويُعد الجزء الأهم من الناحية الوظيفية لأنه يغطي الجزء العلوي من رأس عظم الفخذ.
- السطح المفصلي (Articular Surface): مغطى بغضروف زجاجي أملس يسمح بحركة سلسة لرأس عظم الفخذ. أي عدم انتظام في هذا السطح بعد الكسر يمكن أن يؤدي إلى احتكاك وتلف الغضروف، مما يسبب خشونة مبكرة.
تحيط بهذا المفصل مجموعة قوية من الأربطة والعضلات التي توفر الاستقرار وتساعد في الحركة، بالإضافة إلى شبكة معقدة من الأعصاب والأوعية الدموية الهامة، مثل العصب الوركي والشريان الفخذي، والتي يمكن أن تتأثر أيضًا بالكسور الشديدة. إن فهم هذه التفاصيل التشريحية أمر بالغ الأهمية لـ الأستاذ الدكتور محمد هطيف لوضع خطة علاجية دقيقة، سواء في التثبيت الجراحي للكسور أو تقليل مخاطر المضاعفات.
وبائيات كسور الحق: من يتأثر ولماذا؟
تعتبر كسور الحق إصابات خطيرة يمكن أن تؤثر بشكل كبير على نوعية حياة المريض، وتتطلب غالبًا تدخلًا جراحيًا متخصصًا.
- المعدل: يقدر معدل الإصابة بحوالي 4 حالات لكل 100,000 شخص سنويًا. [ملاحظة: هذا المعدل قد يختلف تبعًا للمنطقة الجغرافية والتركيبة السكانية، ولكن الاتجاه العام يشير إلى أنها ليست شائعة جدًا ولكنها شديدة الخطورة].
-
التركيبة السكانية:
تظهر كسور الحق نمط توزيع ثنائي الذروة، مما يعني أنها تؤثر على مجموعتين عمريتين رئيسيتين:
- في المرضى الأصغر سنًا (عادةً تحت سن 40-50 عامًا): تحدث الكسور غالبًا نتيجة لصدمات عالية الطاقة مثل حوادث المرور (الاصطدامات بالسيارات أو الدراجات النارية)، السقوط من ارتفاعات عالية، أو إصابات الرياضات عالية التأثير. هذه الحوادث غالبًا ما تؤدي إلى كسور معقدة ومتفتتة، وقد يصاحبها خلع في مفصل الورك أو إصابات أخرى متعددة في الجسم. الرجال في هذه الفئة العمرية أكثر عرضة للإصابة.
- في المرضى الأكبر سنًا (فوق 60 عامًا): تحدث الكسور غالبًا نتيجة لصدمات منخفضة الطاقة مثل السقوط من مستوى الوقوف، أو حتى مجرد تعثر بسيط. غالبًا ما تكون هذه الكسور مرتبطة بهشاشة العظام وضعف جودة العظام، وتكون أكثر شيوعًا في النساء بعد انقطاع الطمث بسبب التغيرات الهرمونية التي تؤثر على كثافة العظام. على الرغم من أن آلية الإصابة قد تبدو أقل عنفًا، إلا أن ضعف العظام يجعل الكسر يحدث بسهولة أكبر وقد يكون معقدًا أيضًا.
-
الأسباب وآلية الإصابة (Pathomechanics):
يعتمد نمط الكسر بشكل كبير على عدة عوامل حاسمة:
- متجه القوة (Vector of Force): الاتجاه الذي تؤثر فيه القوة على مفصل الورك. على سبيل المثال، قوة توجه رأس الفخذ مباشرة إلى الخلف قد تسبب كسرًا في الجدار الخلفي.
- موضع رأس عظم الفخذ وقت الإصابة: هل كان الورك في وضع الانثناء، البسط، التقريب، أو التبعيد وقت الاصطدام؟ هذا يحدد أي جزء من الحق سيكون أكثر عرضة للضغط.
- جودة العظام: كما ذكرنا، العظام الهشة في كبار السن تتكسر بشكل مختلف عن العظام السليمة في الشباب.
- تطبيق القوة: قوة مباشرة على التروكانتر الأكبر (المدور الكبير) أو قوة من خلال الركبة مع ثني الورك (مثل لوحة القيادة في السيارة).
- الإصابات المصاحبة: كسور الحق غالبًا لا تكون الإصابة الوحيدة. يجب على الأطباء، وخاصة الأستاذ الدكتور محمد هطيف ، البحث عن إصابات أخرى في الحوض، العمود الفقري، البطن، الصدر، أو الرأس، خاصة في حالات الصدمات عالية الطاقة. هذه الإصابات قد تكون مهددة للحياة وتتطلب إدارة متزامنة.
إن الفهم الدقيق لهذه العوامل يساعد الأستاذ الدكتور محمد هطيف في تقييم حالة المريض بشكل شامل ووضع خطة علاجية مخصصة تستهدف ليس فقط الكسر نفسه بل أيضًا تداعياته المحتملة على المدى الطويل.
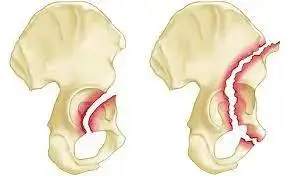
تصنيف كسور الحق: دليل لتحديد العلاج
يعتمد تصنيف كسور الحق بشكل أساسي على نظام Letournel و Judet، والذي يُعد المعيار الذهبي عالميًا. يقسم هذا التصنيف الكسور بناءً على الأجزاء التشريحية المتأثرة (الأعمدة والجدران) إلى خمسة أنواع أولية (بسيطة) وخمسة أنواع مرتبطة (معقدة). هذا التصنيف حيوي في توجيه القرارات العلاجية، من حيث النهج الجراحي المطلوب ونوع التثبيت.
الأنواع الأولية (Elementary Fractures):
-
كسر الجدار الخلفي (Posterior Wall Fracture):
- الأكثر شيوعًا، ويمثل حوالي 28% من كسور الحق.
- يحدث غالبًا بسبب قوة خلفية مباشرة على رأس عظم الفخذ مع ثني الورك، كما في حوادث السيارات (إصابة لوحة القيادة).
- قد يصاحبه خلع في الورك أو إصابة في العصب الوركي.
- يتطلب استعادة دقيقة للتشريح لتجنب عدم استقرار المفصل.
-
كسر العمود الخلفي (Posterior Column Fracture):
- يحدث بسبب قوة عالية على الجزء الخلفي من الورك.
- يشمل كسرًا يمتد من سقف الحق وصولًا إلى الجزء السفلي من الإسك.
- يؤدي إلى فقدان استقرار العمود الخلفي.
-
كسر الجدار الأمامي (Anterior Wall Fracture):
- أقل شيوعًا من كسر الجدار الخلفي.
- يحدث نتيجة قوة أمامية مباشرة على رأس عظم الفخذ.
- يؤثر على الجزء الأمامي من الحق.
-
كسر العمود الأمامي (Anterior Column Fracture):
- يمتد الكسر من سقف الحق عبر العمود الأمامي (الحرقفة والعانة).
- يحدث غالبًا نتيجة قوة من الجانب أو الأمام.
- قد يؤثر على استقرار العمود الأمامي.
-
الكسر المستعرض (Transverse Fracture):
- يقسم الحق إلى جزأين علوي وسفلي.
- يعبر الكسر سطح الحق المفصلي أفقيًا.
- لا يفصل بين الأعمدة الأمامية والخلفية، بل يقسمها معًا.
- قد يكون مستعرضًا بحتًا أو مائلاً.
الأنواع المرتبطة (Associated Fractures):
-
كسر العمود الخلفي والجدار الخلفي (Posterior Column and Posterior Wall Fracture):
- تجميع لكسرين منفصلين يؤثران على الجزء الخلفي من الحق.
- يشير إلى إصابة شديدة في الجزء الخلفي من الحق.
-
كسر المستعرض والجدار الخلفي (Transverse and Posterior Wall Fracture):
- يجمع بين الكسر المستعرض وكسر في الجدار الخلفي.
- يعكس قوة كبيرة أثرت على المفصل.
-
الكسر من نوع T (T-type Fracture):
- يسمى بذلك لأنه يشكل حرف "T" مقلوبًا.
- يتكون من كسر مستعرض رئيسي يمتد إلى كسر رأسي يقسم الثقبة السدادة (Obturator Foramen).
- يؤدي إلى فصل العمود الأمامي عن الخلفي.
-
كسر العمود الأمامي والنصف المستعرض الخلفي (Anterior Column and Posterior Hemi-Transverse Fracture):
- يجمع بين كسر في العمود الأمامي وكسر مستعرض غير مكتمل في الجزء الخلفي من الحق.
- من الكسور المعقدة التي تتطلب تخطيطًا دقيقًا.
-
كسر العمودين (Both Column Fracture):
- الأكثر تعقيدًا والأصعب علاجًا.
- يعني أن الكسر يفصل السطح المفصلي بأكمله عن بقية عظم الحوض.
- لا يتبقى أي اتصال سليم بين السطح المفصلي والحرقفة (ilium) السليمة.
- يشبه "خلع الحوض" حيث يتحرك السطح المفصلي بالكامل.
إن القدرة على التعرف على هذه الأنواع وتفسيرها بدقة من خلال التصوير الطبي هي جوهر خبرة الأستاذ الدكتور محمد هطيف . إن هذا الفهم المتعمق يسمح له بتصميم خطة جراحية فردية لكل مريض، مما يضمن أفضل فرصة لاستعادة الوظيفة الكاملة وتجنب المضاعفات.
العلامات والأعراض: متى يجب الشك في كسر الحق؟
تظهر كسور الحق عادةً بمجموعة مميزة من العلامات والأعراض التي يجب على المريض والطبيب الانتباه إليها، خاصة بعد التعرض لصدمة.
- ألم شديد في الورك أو الحوض: هذا هو العرض الأكثر شيوعًا والأكثر إزعاجًا. يكون الألم حادًا ومستمرًا، ويزداد سوءًا عند محاولة تحريك الورك أو حمل الوزن عليه. قد يشعر المريض بالألم في منطقة الأربية، أو الأرداف، أو الجانب، أو حتى يمتد إلى الساق.
- عدم القدرة على تحمل الوزن على الطرف المصاب: يكاد يكون من المستحيل على المريض الوقوف أو المشي على الساق المصابة بسبب الألم وعدم الاستقرار.
- تشوه واضح في منطقة الورك أو الطرف السفلي: في بعض الحالات، خاصة مع الكسور التي يصاحبها خلع في مفصل الورك، قد يلاحظ تشوه في وضعية الساق المصابة (قد تبدو أقصر، أو تدور نحو الداخل أو الخارج).
- كدمات وتورم: قد تظهر كدمات واسعة (ازرقاق الجلد) وتورم كبير حول منطقة الورك والأرداف أو الأربية بسبب النزيف الداخلي الناتج عن الكسر.
- محدودية حركة الورك: تكون حركة مفصل الورك مؤلمة للغاية ومحدودة بشكل كبير في جميع الاتجاهات (الثني، البسط، التدوير).
-
تلف الأعصاب والأوعية الدموية:
- إصابة العصب الوركي (Sciatic Nerve Injury): يمكن أن يؤدي كسر الحق، خاصة في الجدار أو العمود الخلفي، إلى إصابة العصب الوركي، مما يسبب خدرًا، تنميلًا، ضعفًا، أو حتى شللًا في عضلات الساق والقدم.
- إصابة الأوعية الدموية (Vascular Injury): نادرًا، قد تؤدي الكسور الشديدة إلى تلف الشريان أو الوريد الفخذي، مما قد يؤدي إلى نقص تروية الطرف أو نزيف داخلي حاد.
-
أعراض الإصابات المصاحبة:
نظرًا لأن كسور الحق غالبًا ما تنتج عن صدمات عالية الطاقة، فقد يعاني المرضى من إصابات أخرى خطيرة في:
- العمود الفقري: كسور في الفقرات.
- البطن: إصابات في الأعضاء الداخلية مثل الطحال أو الكلى أو المثانة.
- الصدر: كسور في الأضلاع، استرواح الصدر.
- الرأس: ارتجاج أو إصابات في الدماغ.
- الجهاز البولي التناسلي: إصابات في المثانة أو مجرى البول.
عند وجود أي من هذه الأعراض بعد التعرض لصدمة، يجب البحث عن رعاية طبية فورية. إن التشخيص السريع والدقيق من قبل خبير مثل الأستاذ الدكتور محمد هطيف أمر بالغ الأهمية لتقليل المضاعفات وتحسين فرص التعافي.
التشخيص الدقيق: رحلة كشف كسر الحق
تعتبر عملية التشخيص لكسور الحق خطوة حاسمة تتطلب دقة متناهية وخبرة واسعة لضمان أفضل نتائج العلاج. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يجمع بين الفحص السريري الدقيق وأحدث تقنيات التصوير لتحديد نوع الكسر، مدى تشرده، وجود أي إصابات مصاحبة.
1. الفحص السريري (Clinical Examination):
- التاريخ المرضي (History Taking): يبدأ الطبيب بجمع معلومات مفصلة عن كيفية وقوع الإصابة (آلية الصدمة)، شدة الألم، وجود أي خدر أو تنميل، وتاريخ المريض الصحي العام.
- الفحص البصري (Inspection): يبحث عن أي تشوه واضح في منطقة الورك أو الطرف السفلي، كدمات، تورم، أو علامات تدل على إصابات مفتوحة.
- الجس (Palpation): يجس الطبيب منطقة الورك والحوض لتحديد مناطق الألم وتورم الأنسجة الرخوة.
- تقييم الحركة (Range of Motion): يتم تقييم حركة مفصل الورك، والتي غالبًا ما تكون مؤلمة ومحدودة للغاية.
- التقييم العصبي الوعائي (Neurovascular Assessment): هذا الجانب بالغ الأهمية. يتم فحص وظيفة الأعصاب في الساق والقدم (مثل العصب الوركي) لتقييم وجود أي ضعف حركي أو حسي. كما يتم فحص النبض في القدم والساق للتأكد من سلامة الدورة الدموية.
- البحث عن إصابات مصاحبة: يقوم الأستاذ الدكتور محمد هطيف دائمًا بتقييم المريض بالكامل للبحث عن أي إصابات أخرى محتملة في الرأس، الصدر، البطن، أو العمود الفقري.
2. التصوير الطبي (Medical Imaging):
-
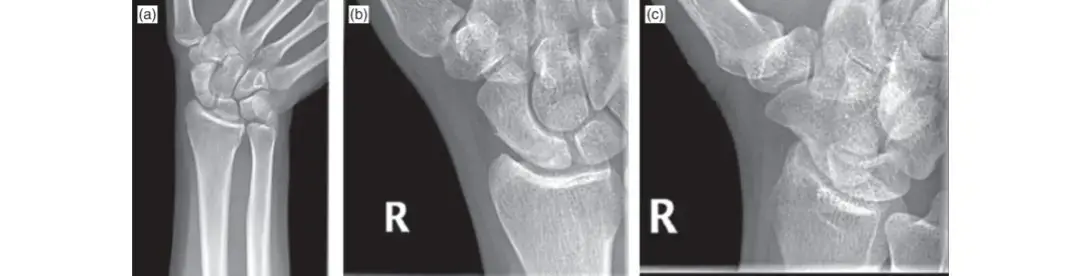
الأشعة السينية التقليدية (Plain X-rays):
- المنظر الأمامي الخلفي للحوض (Anteroposterior (AP) Pelvis View): يوفر نظرة عامة على الحوض والوركين.
-
مناظر جودت المائلة (Judet Views):
هذه هي الصور الأساسية لتقييم كسور الحق. تتضمن منظرين مائلين بزاوية 45 درجة:
- منظر الإلياك المائل (Iliac Oblique View): يظهر العمود الخلفي والجدار الأمامي بوضوح.
- منظر الأوبتيراتور المائل (Obturator Oblique View): يظهر العمود الأمامي والجدار الخلفي بوضوح.
- تساعد هذه الصور في تحديد نمط الكسر الأولي ودرجة تشرده.
-
التصوير المقطعي المحوسب (Computed Tomography - CT Scan):
- التصوير المقطعي المحوسب هو الأداة الأكثر أهمية لتشخيص كسور الحق.
-
يوفر صورًا مفصلة ثلاثية الأبعاد للكسر، مما يسمح لـ
الأستاذ الدكتور محمد هطيف
بتقييم دقيق:
- عدد الشظايا الكسرية وحجمها.
- درجة تشرّد الكسر.
- مدى تورط السطح المفصلي.
- وجود شظايا عظمية داخل المفصل (entrapped fragments).
- تخطيط المسار الجراحي الأمثل.
- تُعد إعادة البناء ثلاثي الأبعاد (3D Reconstruction) للصور المقطعية أداة لا غنى عنها في التخطيط الجراحي، حيث تُظهر الكسر من جميع الزوايا وتساعد في تحديد النهج الجراحي وتوقع التحديات.
-
التصوير بالرنين المغناطيسي (Magnetic Resonance Imaging - MRI):
- قد يُطلب في حالات معينة لتقييم إصابات الأنسجة الرخوة المصاحبة، مثل تلف الغضروف، إصابات الأربطة، أو إصابات الأوعية الدموية الدقيقة، ولكنه ليس الأداة الأساسية لتشخيص الكسر العظمي نفسه.
من خلال الجمع بين هذه الأدوات التشخيصية وخبرته الواسعة، يضمن الأستاذ الدكتور محمد هطيف تشخيصًا دقيقًا وشاملًا، وهو أمر حيوي لوضع خطة علاجية فعالة ومخصصة لكل مريض، مما يضع الأساس لتعافٍ ناجح.
خيارات العلاج: من التحفظي إلى الجراحي
يهدف علاج كسور الحق إلى استعادة التشريح الطبيعي للحق، تثبيت مفصل الورك، وتقليل خطر المضاعفات طويلة الأجل مثل خشونة المفصل (Osteoarthritis) وموت الأنسجة العظمية بسبب نقص التروية (Avascular Necrosis). يعتمد اختيار العلاج على عدة عوامل، منها نوع الكسر، درجة تشرده، عمر المريض ونشاطه، وجود إصابات مصاحبة، والحالة الصحية العامة للمريض. يقدم الأستاذ الدكتور محمد هطيف استشارات شاملة لتقييم أفضل مسار للعلاج لكل حالة.
العلاج التحفظي (Non-Surgical Treatment):
يُفضل العلاج التحفظي في حالات معينة حيث تكون الكسور مستقرة ولا تتطلب تدخلًا جراحيًا.
-
دواعي الاستخدام:
- كسور غير متشرّدة: حيث تكون أجزاء الكسر في مكانها الصحيح أو متشرّدة بشكل طفيف جدًا (أقل من 2 مم).
- المرضى كبار السن ذوي المتطلبات الوظيفية المنخفضة: قد لا يتمكن كبار السن الذين يعانون من هشاشة العظام أو حالات صحية أخرى من تحمل الجراحة المعقدة، وفي هذه الحالات قد يكون الهدف هو تخفيف الألم وتحسين الراحة.
- وجود موانع للجراحة: مثل العدوى الشديدة، عدم استقرار المريض من الناحية الطبية، أو حالات تجلط الدم الشديدة.
-
أساليب العلاج التحفظي:
- الراحة التامة في السرير: لتقليل الضغط على الورك والسماح للكسر بالالتئام.
- الشد الهيكلي (Skeletal Traction): يتضمن إدخال دبوس معدني في عظم الفخذ أو الساق وربطه بأوزان لشد الساق وتثبيت الكسر في مكانه، مما يساعد على تقليل الألم وتقليل التشرّد.
- إدارة الألم: باستخدام المسكنات ومضادات الالتهاب.
- المراقبة الدورية: بالأشعة السينية للتأكد من عدم تشرّد الكسر.
- عدم تحمل الوزن (Non-Weight Bearing): يُمنع المريض من تحمل أي وزن على الطرف المصاب لفترة تتراوح من 8 إلى 12 أسبوعًا أو أكثر، باستخدام العكازات أو المشاية.
- العلاج الطبيعي: يبدأ بعد فترة من عدم تحمل الوزن لاستعادة قوة العضلات ونطاق الحركة.
العلاج الجراحي (Surgical Treatment):
يُعد التدخل الجراحي هو الخيار الأفضل والأكثر شيوعًا في معظم حالات كسور الحق، خاصةً المتشرّدة منها، لتحقيق استعادة تشريحية دقيقة واستقرار طويل الأمد.
-
دواعي الاستخدام:
- الكسور المتشرّدة: تشرّد أكثر من 2 مم في السطح المفصلي.
- عدم توافق السطح المفصلي (Articular Incongruity): أي عدم تطابق بين رأس الفخذ والحق.
- عدم استقرار مفصل الورك: خاصة في كسور الجدار الخلفي.
- وجود شظايا عظمية داخل المفصل (Intra-articular Fragments): التي قد تعيق حركة المفصل وتسبب تلفًا غضروفيًا.
- خلع الورك مع كسر في الحق: وعدم القدرة على تقليل الخلع بشكل مغلق أو عدم استقراره بعد التقليل.
- إصابة العصب الوركي مع تشرّد الكسر: قد تتطلب الجراحة لرفع الضغط عن العصب.
- توقيت الجراحة: يفضل إجراء الجراحة في أقرب وقت ممكن بعد استقرار حالة المريض، وعادةً خلال 7-14 يومًا من الإصابة. الانتظار لفترة طويلة يزيد من خطر تليف الكسر ويجعل الجراحة أكثر صعوبة.
- التخطيط قبل الجراحة: يُعد التخطيط الدقيق أمرًا بالغ الأهمية. يستخدم الأستاذ الدكتور محمد هطيف الأشعة المقطعية ثلاثية الأبعاد لتصوير الكسر وتحديد النهج الجراحي الأنسب، ونوع الصفائح والمسامير المطلوبة.
-
النهج الجراحية (Surgical Approaches):
يعتمد اختيار النهج على موقع الكسر ونوعه:
- النهج الخلفي (Kocher-Langenbeck Approach): يستخدم بشكل أساسي لكسور الجدار الخلفي والعمود الخلفي.
- النهج الأمامي (Ilioinguinal Approach): يستخدم لكسور العمود الأمامي والجدار الأمامي، وبعض كسور العمودين.
- النهج الممتد (Extended Iliofemoral Approach): يستخدم في الكسور المعقدة جدًا وكسور العمودين، لكنه أكثر توغلاً.
- النهج المركب (Combined Approaches): في بعض الحالات المعقدة، قد يتطلب الأمر نهجين منفصلين.
- التثبيت الداخلي (Internal Fixation): بعد استعادة التشريح المفصلي، يتم تثبيت الكسر باستخدام صفائح ومسامير معدنية مصممة خصيصًا لتوفير الاستقرار حتى يلتئم العظم. يستخدم الأستاذ الدكتور محمد هطيف أحدث التقنيات لضمان التثبيت الأمثل والدقيق.
- استبدال المفصل (Arthroplasty): في بعض الحالات المعقدة، خاصة في كبار السن الذين يعانون من كسور شديدة التفتت أو خشونة سابقة، قد يكون استبدال مفصل الورك الكلي (Total Hip Arthroplasty) هو الخيار الأنسب لتحقيق وظيفة أفضل وتقليل الألم، وقد يقوم الأستاذ الدكتور محمد هطيف بدمج هذا الإجراء في خطة العلاج.
| معيار المقارنة | العلاج التحفظي | العلاج الجراحي |
|---|---|---|
| دواعي الاستخدام | - كسور غير متشرّدة (<2 مم). | - كسور متشرّدة (>2 مم). |
| - كبار السن ذوي المتطلبات المنخفضة. | - عدم استقرار المفصل أو وجود شظايا داخل المفصل. | |
| - موانع طبية للجراحة. | - خلع الورك مع كسر الحق. | |
| الهدف الرئيسي | - تخفيف الألم ودعم الالتئام الطبيعي. | - استعادة التشريح الدقيق واستقرار المفصل ووظيفته. |
| المدة الأولية | - أسابيع إلى أشهر من الراحة أو الشد. | - يعتمد على نوع الجراحة والتعافي المبكر. |
| مخاطر | - سوء الالتئام، عدم الالتئام، خشونة مبكرة. | - عدوى، نزيف، إصابة أعصاب، جلطات، فشل التثبيت. |
| التعافي | - أبطأ في استعادة الوظيفة الكاملة. | - أسرع في استعادة الوظيفة إذا نجحت الجراحة والفيزياء. |
| النتائج طويلة الأمد | - قد يؤدي إلى خشونة مبكرة في المفصل. | - أفضل نتائج وظيفية عند الاستعادة التشريحية الدقيقة. |
إن خبرة الأستاذ الدكتور محمد هطيف التي تمتد لأكثر من عقدين، بالإضافة إلى استخدامه لأحدث التقنيات مثل المناظير الجراحية بدقة 4K في بعض الحالات للمساعدة في التشخيص أو تقييم المفصل، تضمن أن مرضاه يتلقون أعلى مستوى من الرعاية والدقة الجراحية.
الخطوات الجراحية لكسر الحق: تفاصيل الإجراء
تُعد جراحة كسور الحق من العمليات المعقدة التي تتطلب مهارة عالية ودقة متناهية. يقوم الأستاذ الدكتور محمد هطيف وفريقه الطبي بإعداد خطة جراحية مفصلة لكل مريض بناءً على التصنيف الدقيق للكسر ونتائج الأشعة المقطعية ثلاثية الأبعاد. تتضمن الجراحة عادة الخطوات التالية:
1. التحضير قبل الجراحة:
- التقييم الطبي الشامل: التأكد من أن المريض لائق للجراحة من خلال فحوصات الدم، تخطيط القلب، وتقييم وظائف الرئة.
- التخطيط الجراحي الدقيق: يستخدم الأستاذ الدكتور محمد هطيف صور الأشعة المقطعية ثلاثية الأبعاد لتخطيط كل خطوة من خطوات الجراحة، وتحديد النهج الجراحي، أنواع الصفائح والمسامير، وتقدير الوقت اللازم.
- المضادات الحيوية الوقائية: تُعطى قبل الجراحة لتقليل خطر العدوى.
- التخدير: يتم عادةً تحت التخدير العام أو التخدير النصفي (فوق الجافية) مع التسكين.
2. وضع المريض (Patient Positioning):
-
يعتمد وضع المريض على طاولة العمليات على النهج الجراحي المختار:
- النهج الخلفي (Kocher-Langenbeck): يوضع المريض على جانبه (Lateral Decubitus) أو على بطنه (Prone).
- النهج الأمامي (Ilioinguinal): يوضع المريض على ظهره (Supine).
- يتم تثبيت المريض بعناية لضمان الثبات والوصول الأمثل لموقع الكسر.
3. الشق الجراحي والوصول للكسر (Incision and Exposure):
- يقوم الأستاذ الدكتور محمد هطيف بعمل شق جراحي دقيق بناءً على النهج المختار.
- يتم تتبع الطبقات التشريحية (الجلد، الدهون، العضلات) بحذر للوصول إلى عظم الحوض ومفصل الورك، مع الحفاظ على الأنسجة الرخوة والأوعية الدموية والأعصاب قدر الإمكان.
- يتم استخدام المناظير الجراحية المتقدمة (Arthroscopy 4K) في بعض الحالات لتعزيز الرؤية الدقيقة داخل المفصل وتقييم الأسطح المفصلية.
4. تقليل الكسر (Fracture Reduction):
- هذه هي الخطوة الأكثر تحديًا وحسمًا. يقوم الأستاذ الدكتور محمد هطيف باستخدام أدوات خاصة لإعادة الشظايا العظمية المتكسرة إلى وضعها التشريحي الطبيعي.
- يتم ذلك بعناية فائقة، قطعة بقطعة، لضمان استعادة التوافق الكامل للسطح المفصلي.
- يتم التحقق من دقة التخفيض بشكل مستمر باستخدام التصوير بالأشعة السينية أثناء الجراحة (Fluoroscopy) للحصول على صور فورية.
5. التثبيت الداخلي (Internal Fixation):
- بعد استعادة التشريح، يتم تثبيت الشظايا العظمية باستخدام صفائح ومسامير معدنية مصممة خصيصًا لكسور الحوض.
- تُثبت الصفائح على طول خطوط القوة في العظم لتوفير أقصى درجات الاستقرار.
- يتم اختيار طول ونوع المسامير بعناية لتجنب اختراق السطح المفصلي أو إلحاق الضرر بالأعصاب والأوعية الدموية المجاورة.
- يستخدم الأستاذ الدكتور محمد هطيف أحدث تقنيات التثبيت لضمان المتانة والاستقرار.
6. إغلاق الجرح (Wound Closure):
- بعد التأكد من استقرار الكسر، يتم إغلاق الشق الجراحي طبقة بعد طبقة.
- قد يتم وضع أنبوب تصريف (Drain) مؤقت لتقليل تجمع السوائل والدم في موقع الجراحة.
- يتم تضميد الجرح بعناية.
7. الرعاية بعد الجراحة (Post-operative Care):
- يُنقل المريض إلى غرفة الإنعاش للمراقبة الدقيقة.
- تبدأ خطة إدارة الألم على الفور.
- يتم مراقبة العلامات الحيوية، وظيفة الأعصاب والأوعية الدموية في الطرف المصاب.
- تبدأ خطة العلاج الطبيعي مبكرًا قدر الإمكان.
يعتبر الأستاذ الدكتور محمد هطيف رائدًا في جراحة كسور الحق في صنعاء، اليمن، ويشتهر بدقته الجراحية وصرامته في تطبيق أحدث البروتوكولات. إن التزامه بـ "الصدق الطبي" يعني أنه سيقدم دائمًا أفضل الخيارات المتاحة، وسيشرح كل جانب من جوانب الجراحة بوضوح وشفافية لضمان راحة وثقة المريض.
الرعاية بعد الجراحة وإعادة التأهيل: طريق العودة إلى الحياة الطبيعية
لا تقل مرحلة ما بعد الجراحة وأعادة التأهيل أهمية عن الجراحة نفسها في تحديد نتيجة كسور الحق على المدى الطويل. يتبع الأستاذ الدكتور محمد هطيف وفريقه بروتوكولات صارمة لإعادة التأهيل تهدف إلى استعادة كامل وظائف الطرف المصاب وتقليل خطر المضاعفات.
1. الرعاية الفورية بعد الجراحة:
- إدارة الألم: تُعد السيطرة على الألم أمرًا بالغ الأهمية للسماح للمريض بالبدء في الحركة المبكرة. يتم استخدام مزيج من المسكنات القوية.
- مراقبة العلامات الحيوية: تتم مراقبة العلامات الحيوية للمريض باستمرار في وحدة العناية المركزة أو غرف الإنعاش.
- مراقبة الأعصاب والأوعية الدموية: يتم فحص الطرف المصاب بانتظام للتأكد من سلامة الأعصاب والدورة الدموية.
- مضادات حيوية: قد تُعطى لعدة أيام بعد الجراحة لتقليل خطر العدوى.
- الوقاية من جلطات الأوردة العميقة (DVT Prophylaxis): تُعطى أدوية مميعة للدم (Anticoagulants) ويتم تشجيع المريض على الحركة المبكرة للقدمين والكاحلين لتقليل خطر تكون الجلطات.
- العناية بالجروح: يتم تغيير الضمادات بانتظام ومراقبة الجرح بحثًا عن علامات العدوى.
2. بروتوكول إعادة التأهيل (Physical Therapy Protocol):
يبدأ العلاج الطبيعي مبكرًا، غالبًا في اليوم الأول أو الثاني بعد الجراحة، ويتقدم على مراحل:
| المرحلة | الأهداف الرئيسية | الأنشطة والتمارين (أمثلة) | ملاحظات هامة |
|---|---|---|---|
| المرحلة الأولى: | - السيطرة على الألم والتورم. | - تمارين الكاحل والقدم (Pump exercises). | - عدم تحمل الوزن إطلاقًا على الطرف المصاب (عادةً 8-12 أسبوعًا). |
| ** (0-6 أسابيع) ** | - استعادة نطاق حركة الورك السلبي (Passive ROM). | - تمارين الانثناء والانبساط الخفيف للورك مع مساعدة. | - تجنب الحركات التي تسبب ألمًا شديدًا. |
| مرحلة الحماية المبكرة | - حماية الكسر من القوى الزائدة. | - تمارين التنفس. | - التركيز على الحفاظ على قوة الجزء العلوي من الجسم للتعامل مع العكازات. |
| - الوقاية من المضاعفات (DVT، قرح الفراش). | - تمارين العضلات الرباعية والأوتار الضامة الخفيفة دون مقاومة. | ||
| المرحلة الثانية: | - زيادة نطاق حركة الورك النشط (Active ROM). | - تمارين تقوية العضلات حول الورك (Glutes, Quads, Hamstrings) بمقاومة خفيفة. | - قد يُسمح بتحمل وزن جزئي (Partial Weight-Bearing) تدريجيًا بناءً على توجيهات الطبيب. |
| ** (6-12 أسبوعًا) ** | - تحسين قوة العضلات واستقرار الجذع. | - تمارين التوازن (Standing Balance). | - تجنب الحركات التي تضع إجهادًا كبيرًا على المفصل. |
| مرحلة التعافي المتوسطة | - التحضير لتحمل الوزن الجزئي. | - المشي بمساعدة (عكازات أو مشاية) مع الالتزام بقيود تحمل الوزن. | |
| المرحلة الثالثة: | - استعادة الوظيفة الكاملة والتحمل. | - تمارين تقوية متقدمة (Squats, Lunges with light weight). | - تحمل الوزن الكامل (Full Weight-Bearing) بمجرد موافقة الطبيب. |
| ** (12-24 أسبوعًا وما بعدها) ** | - العودة إلى الأنشطة اليومية والرياضية. | - تمارين التحمل (Walking, Cycling). | - العودة التدريجية للرياضات والأنشطة عالية التأثير. |
| مرحلة العودة للنشاط | - تحسين التوازن والمرونة. | - تمارين رياضية محددة حسب نوع الرياضة (بعد استشارة الطبيب والمعالج). | - الاستماع إلى الجسم وعدم تجاوز الحدود. |
3. قيود تحمل الوزن (Weight-Bearing Restrictions):
- عدم تحمل الوزن (Non-Weight Bearing): غالبًا ما يُطلب من المرضى عدم وضع أي وزن على الطرف المصاب لمدة 8-12 أسبوعًا أو حتى يظهر الكسر علامات الالتئام على الأشعة السينية.
- تحمل الوزن الجزئي (Partial Weight-Bearing): يبدأ تدريجيًا بعد هذه الفترة، حيث يُسمح بوضع جزء صغير من وزن الجسم على الطرف المصاب.
- تحمل الوزن الكامل (Full Weight-Bearing): يُسمح به فقط عندما يلتئم الكسر بشكل كافٍ ويقرر الأستاذ الدكتور محمد هطيف أن المفصل مستقر.
4. المتابعة (Follow-up):
- يتم إجراء مواعيد متابعة منتظمة مع الأستاذ الدكتور محمد هطيف لمراقبة التقدم، إجراء فحوصات الأشعة السينية، وتعديل خطة العلاج الطبيعي حسب الحاجة.
- تستمر المتابعة لعدة أشهر، وقد تمتد لسنوات لمراقبة أي مضاعفات طويلة الأمد مثل خشونة المفصل.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية الالتزام الصارم بتعليمات فريق إعادة التأهيل. إن التسرع في استعادة الأنشطة أو عدم الالتزام بالقيود يمكن أن يعرض عملية الالتئام للخطر ويؤدي إلى مضاعفات. مع الرعاية المناسبة وإعادة التأهيل الموجهة بخبرته، يمكن لمعظم المرضى استعادة قدر كبير من وظائف الورك والعودة إلى أنشطتهم اليومية.
المضاعفات المحتملة: فهم المخاطر
على الرغم من خبرة الأستاذ الدكتور محمد هطيف في علاج كسور الحق، إلا أن هذه الإصابات معقدة بطبيعتها، وتحمل خطر حدوث مضاعفات، سواء كانت مرتبطة بالإصابة نفسها أو بالتدخل الجراحي. فهم هذه المضاعفات أمر بالغ الأهمية للإدارة الفعالة والتوقعات الواقعية.
1. المضاعفات المبكرة (Early Complications):
- العدوى (Infection): أي جراحة تحمل خطر العدوى. يقلل الأستاذ الدكتور محمد هطيف من هذا الخطر من خلال التقنية الجراحية المعقمة، إعطاء المضادات الحيوية الوقائية، والرعاية الجيدة للجروح.
- النزيف (Hemorrhage): كسور الحق قد تكون مصحوبة بنزيف كبير، وقد تحدث زيادة في النزيف أثناء الجراحة أو بعدها. قد يتطلب ذلك نقل دم.
-
تلف الأعصاب (Nerve Injury):
- العصب الوركي: الأكثر شيوعًا، قد يتضرر أثناء الكسر نفسه (خاصة في كسور الجدار أو العمود الخلفي) أو أثناء الجراحة، مما يؤدي إلى خدر، ضعف، أو شلل في الساق والقدم.
- العصب الفخذي أو الأعصاب الجلدية: أقل شيوعًا، ولكنها قد تتأثر أيضًا حسب النهج الجراحي.
- تلف الأوعية الدموية (Vascular Injury): نادرًا، يمكن أن تتلف الأوعية الدموية الرئيسية (مثل الشريان الفخذي) أثناء الصدمة أو الجراحة، مما يتطلب تدخلًا فوريًا.
- جلطات الأوردة العميقة (Deep Vein Thrombosis - DVT) والانسداد الرئوي (Pulmonary Embolism - PE): تزداد مخاطر هذه المضاعفات المهددة للحياة بعد جراحات الحوض والورك. يتم استخدام الأدوية المميعة للدم والضغط المتقطع للوقاية.
- عدم القدرة على تقليل الكسر (Failure to Achieve Reduction): في بعض الحالات المعقدة جدًا، قد لا يتمكن الجراح من استعادة التشريح المثالي.
2. المضاعفات المتأخرة (Late Complications):
- خشونة المفصل بعد الصدمة (Post-traumatic Osteoarthritis): هذه هي أخطر وأكثر المضاعفات شيوعًا على المدى الطويل. تحدث عندما لا يتم استعادة السطح المفصلي بدقة، مما يؤدي إلى احتكاك غير طبيعي وتلف تدريجي للغضروف. قد تتطلب استبدال مفصل الورك لاحقًا.
- النخر اللاوعائي لرأس الفخذ (Avascular Necrosis - AVN of Femoral Head): يحدث عندما ينقطع إمداد الدم لرأس عظم الفخذ، مما يؤدي إلى موت الخلايا العظمية وانهيار رأس الفخذ. يزداد هذا الخطر مع خلع الورك المصاحب.
- التعظم الغريب (Heterotopic Ossification - HO): هو تكوين عظم جديد في الأنسجة الرخوة المحيطة بالمفصل، مما قد يحد من نطاق الحركة. يمكن الوقاية منه باستخدام بعض الأدوية أو العلاج الإشعاعي في حالات معينة.
-
عدم الالتئام (Nonunion) أو سوء الالتئام (Malunion):
- عدم الالتئام: فشل الكسر في الالتئام تمامًا.
- سوء الالتئام: التئام الكسر في وضع غير صحيح، مما يؤدي إلى تشوه أو ضعف في الوظيفة.
- عدم استقرار المفصل المزمن (Chronic Instability): خاصة بعد كسور الجدار الخلفي، إذا لم يتم استعادة التشريح بشكل كامل.
- الألم المزمن (Chronic Pain): قد يستمر الألم لفترة طويلة حتى بعد الالتئام الجيد للكسر.
- فشل الأجهزة الجراحية (Hardware Failure): قد تنكسر الصفائح أو المسامير، أو قد ترتخي، مما يتطلب جراحة إضافية.
يُعد الأستاذ الدكتور محمد هطيف حريصًا على شرح هذه المخاطر لمرضاه بشفافية كاملة كجزء من التزامه بـ "الصدق الطبي". من خلال التخطيط الدقيق، التقنية الجراحية الماهرة، والرعاية الشاملة بعد الجراحة، يسعى جاهدًا لتقليل هذه المخاطر وتحقيق أفضل النتائج الممكنة لمرضاه.
التوقعات والمآل طويل الأمد: ما يمكن توقعه
يعتمد المآل طويل الأمد لكسور الحق بشكل كبير على عدة عوامل، ولكن مع التشخيص المبكر والعلاج الدقيق المقدم من قبل خبير مثل الأستاذ الدكتور محمد هطيف ، يمكن لمعظم المرضى أن يتوقعوا تحسنًا كبيرًا في وظائفهم وتقليلًا للألم.
العوامل المؤثرة في المآل:
- دقة الاستعادة التشريحية (Anatomic Reduction): هذا هو العامل الأكثر أهمية. كلما تمكن الجراح من استعادة السطح المفصلي للحق بدقة أكبر (أي تشرّد أقل من 1-2 مم)، كلما قلت فرصة حدوث خشونة المفصل بعد الصدمة.
- نوع الكسر وتصنيفه: الكسور البسيطة (مثل الجدار الخلفي المعزول) عادة ما يكون لها مآل أفضل من الكسور المعقدة (مثل كسور العمودين).
- جودة العظم: العظام السليمة تلتئم بشكل أفضل من العظام الهشة (في حالات هشاشة العظام).
- وجود إصابات مصاحبة: خاصة إصابات الأعصاب أو الأوعية الدموية، أو تلف الغضروف الأولي، يمكن أن يؤثر سلبًا على المآل.
- خبرة الجراح: الخبرة الواسعة لـ الأستاذ الدكتور محمد هطيف ، مع أكثر من 20 عامًا في هذا المجال واستخدامه للتقنيات الحديثة، تزيد بشكل كبير من فرص تحقيق نتائج إيجابية.
- التزام المريض ببرنامج إعادة التأهيل: يلعب المريض دورًا حيويًا في تعافيه. الالتزام الصارم بتعليمات العلاج الطبيعي وقيود تحمل الوزن أمر بالغ الأهمية.
- العمر والحالة الصحية العامة للمريض: المرضى الأصغر سنًا والأصحاء عمومًا يميلون إلى التعافي بشكل أفضل وأسرع.
التوقعات العامة:
- العودة إلى الوظيفة: يستطيع معظم المرضى، بعد فترة إعادة تأهيل مكثفة، العودة إلى مستوى معقول من الأنشطة اليومية. قد يواجه بعضهم صعوبة في الأنشطة عالية التأثير أو الرياضات التي تتطلب مجهودًا بدنيًا كبيرًا.
- الألم: قد يعاني بعض المرضى من ألم خفيف أو متقطع في الورك، خاصة مع تغيرات الطقس أو بعد الأنشطة الشديدة.
- الحاجة إلى جراحة إضافية: حوالي 10-20% من المرضى قد يحتاجون إلى جراحة إضافية في المستقبل، غالبًا بسبب خشونة المفصل بعد الصدمة، والتي قد تتطلب استبدال مفصل الورك (Total Hip Arthroplasty).
إن العناية الشاملة والمتابعة المستمرة التي يقدمها الأستاذ الدكتور محمد هطيف ، من التشخيص وحتى نهاية مرحلة إعادة التأهيل، تضمن أن كل مريض لديه أفضل فرصة لتحقيق أقصى قدر من التعافي. إن خبرته في استخدام أحدث التقنيات مثل المناظير الجراحية بدقة 4K والميكروسكوبي، بالإضافة إلى تقنيات استبدال المفاصل، تجعله مؤهلاً بشكل فريد لتقديم حلول شاملة، حتى في الحالات التي تتطور فيها المضاعفات طويلة الأمد.
قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف
في عيادة الأستاذ الدكتور محمد هطيف ، نفخر بالنتائج المذهلة وقصص النجاح العديدة التي تحققت مع مرضى كسور الحق. هذه القصص ليست مجرد أرقام، بل هي شهادات حية على الكفاءة المهنية، الدقة الجراحية، والرعاية الإنسانية التي يقدمها الأستاذ الدكتور محمد هطيف وفريقه. إنه يجسد الأمل في استعادة الحياة الطبيعية بعد إصابة مدمرة.
قصة نجاح 1: الشاب "أحمد" وعودته للحياة النشطة
"أحمد"، شاب في الخامسة والعشرين من عمره، تعرض لحادث سير مروع نتج عنه كسر معقد في العمودين في الحق، بالإضافة إلى خلع في مفصل الورك. كانت حالته تُعتبر من أصعب الحالات، مع توقعات بحدوث خشونة مبكرة وصعوبة كبيرة في استعادة الحركة. بعد تقييم شامل، قام الأستاذ الدكتور محمد هطيف بتخطيط دقيق للجراحة باستخدام صور ثلاثية الأبعاد. استغرقت الجراحة عدة ساعات، حيث قام الدكتور هطيف بإعادة ترتيب الشظايا بدقة متناهية وتثبيتها باستخدام صفائح ومسامير متطورة. بعد الجراحة، التزم أحمد ببرنامج إعادة تأهيل مكثف تحت إشراف فريق الدكتور هطيف. اليوم، وبعد عامين، عاد أحمد إلى عمله ويمارس بعض الأنشطة الرياضية الخفيفة. يقول أحمد: "لقد منحتني خبرة ومهارة الأستاذ الدكتور محمد هطيف فرصة ثانية للحياة. كنت أخشى أنني لن أستطيع المشي بشكل طبيعي مرة أخرى، ولكن بفضل الله ثم بفضل الدكتور هطيف، تجاوزت هذا التحدي."
قصة نجاح 2: السيدة "فاطمة" وتحدي هشاشة العظام
"فاطمة"، سيدة في السبعين من عمرها، تعاني من هشاشة العظام، سقطت من ارتفاع بسيط وأصيبت بكسر مستعرض متشرّد في الحق. نظرًا لسنها وضعف عظامها، كان هناك قلق كبير بشأن قدرتها على تحمل الجراحة ونتائج الالتئام. قام الأستاذ الدكتور محمد هطيف بتقييم حالتها بعناية فائقة، واتخذ قرارًا بإجراء جراحة لتثبيت الكسر مع مراعاة هشاشة العظام. استخدم الدكتور هطيف تقنيات خاصة لتعزيز التثبيت في العظم الهش. بفضل خبرته ومهارته، نجحت الجراحة. بعد أشهر من العلاج الطبيعي والدعم، تمكنت فاطمة من العودة إلى المشي باستخدام مشاية، واستعادة استقلاليتها في منزلها. "لقد كنت يائسة، لكن الدكتور محمد أعطاني الأمل وأعادني إلى حياتي. إنه طبيب ذو قلب كبير ومهارة لا مثيل لها." تقول فاطمة بامتنان.
قصة نجاح 3: "علي" وتصحيح كسر سابق
"علي"، رجل في الأربعينيات من عمره، جاء إلى عيادة الأستاذ الدكتور محمد هطيف بعد أن خضع لجراحة سابقة لكسر في الحق في مكان آخر، لكن الكسر لم يلتئم بشكل صحيح وترك له ألمًا مزمنًا ومحدودية شديدة في الحركة (سوء الالتئام). أجرى الدكتور هطيف تقييمًا معمقًا، بما في ذلك إعادة بناء ثلاثي الأبعاد لصور الأشعة المقطعية، وكشف عن سوء وضع للشظايا المفصلية. قام الدكتور هطيف بإجراء جراحة تصحيحية معقدة، حيث أزال التثبيت السابق وقام بإعادة تقويم وتثبيت الكسر مرة أخرى، مع استعادة دقيقة للتشريح. بعد فترة من التعافي وإعادة التأهيل، شعر علي بتحسن كبير في الألم واستعاد نطاق حركة لم يكن يعتقد أنه سيستعيده. يقول علي: "الدكتور هطيف ليس مجرد جراح، إنه فنان. لقد صحح ما لم يستطع الآخرون فعله وأعاد لي الأمل في أن أعيش حياة بلا ألم."
هذه القصص ليست إلا أمثلة قليلة على الكفاءة الاستثنائية لـ الأستاذ الدكتور محمد هطيف . إن التزامه بتقديم أحدث التقنيات الجراحية مثل الميكروسكوبي والمناظير بدقة 4K، بالإضافة إلى خبرته الواسعة في استبدال المفاصل، يجعله الخيار الأول في علاج كسور الحق والإصابات العظمية المعقدة في صنعاء، اليمن. إن "الصدق الطبي" الذي يتبعه يضمن للمرضى الثقة بأنهم يتلقون أفضل رعاية ممكنة.
الأسئلة الشائعة حول كسور الحق (FAQ)
1. ما هو كسر الحق وما هي أهميته؟
كسر الحق هو كسر في التجويف العظمي الذي يشكل جزءًا من مفصل الورك، والذي يستقر فيه رأس عظم الفخذ. تُعد هذه الكسور مهمة جدًا لأنها تؤثر مباشرة على السطح المفصلي لمفصل الورك، وقد تؤدي إلى خشونة مبكرة (التهاب المفاصل التنكسي) إذا لم يتم علاجها بشكل صحيح، مما يؤثر بشكل كبير على قدرة المريض على المشي والحركة.
2. كيف أعرف أنني مصاب بكسر في الحق؟
تتمثل الأعراض الرئيسية في ألم شديد ومفاجئ في منطقة الورك أو الحوض بعد التعرض لصدمة (مثل حادث سيارة أو سقوط)، وعدم القدرة على تحمل الوزن على الطرف المصاب، وربما تشوه مرئي أو كدمات وتورم. في حال وجود أي من هذه الأعراض، يجب مراجعة الطبيب فورًا.
3. هل جميع كسور الحق تتطلب الجراحة؟
ليس بالضرورة. يمكن علاج بعض كسور الحق الصغيرة وغير المتشرّدة، أو تلك التي تحدث في كبار السن ذوي المتطلبات المنخفضة، بطرق تحفظية مثل الراحة في السرير والشد الهيكلي. ومع ذلك، فإن معظم كسور الحق المتشرّدة أو التي تؤثر على استقرار المفصل تتطلب تدخلًا جراحيًا لاستعادة التشريح الطبيعي للمفصل. سيقوم الأستاذ الدكتور محمد هطيف بتقييم حالتك لتحديد الخيار الأنسب.
4. ما هي مدة التعافي من جراحة كسر الحق؟
تختلف مدة التعافي بشكل كبير اعتمادًا على نوع الكسر، مدى تعقيده، عمر المريض، مدى التزامه ببرنامج إعادة التأهيل. بشكل عام، قد يُطلب من المريض عدم تحمل الوزن على الطرف المصاب لمدة تتراوح بين 8 إلى 12 أسبوعًا. يستغرق التعافي الكامل واستعادة الوظيفة الطبيعية غالبًا من 6 أشهر إلى سنة أو أكثر.
5. ما هي المضاعفات المحتملة لكسور الحق؟
تشمل المضاعفات المبكرة العدوى، النزيف، إصابة الأعصاب أو الأوعية الدموية، وجلطات الأوردة العميقة. أما المضاعفات طويلة الأمد الأكثر شيوعًا فتشمل خشونة المفصل بعد الصدمة (التهاب المفاصل)، والنخر اللاوعائي لرأس الفخذ، والتعظم الغريب، والألم المزمن، أو الحاجة إلى جراحة استبدال مفصل الورك في المستقبل.
6. ما الذي يميز الأستاذ الدكتور محمد هطيف في علاج كسور الحق؟
يتميز الأستاذ الدكتور محمد هطيف بخبرته الواسعة التي تتجاوز 20 عامًا، وكونه أستاذًا في جامعة صنعاء. يستخدم أحدث التقنيات مثل الميكروسكوبي، المناظير الجراحية بدقة 4K في التشخيص والجراحة، وتقنيات استبدال المفاصل. كما يلتزم بمعايير "الصدق الطبي"، ويقدم تقييمًا دقيقًا وخطة علاجية مخصصة لكل مريض، مع الشفافية الكاملة حول كل الخيارات والمخاطر.
7. هل سأعود إلى ممارسة الرياضة بعد التعافي؟
تعتمد إمكانية العودة إلى ممارسة الرياضة على عدة عوامل، بما في ذلك شدة الكسر، مدى دقة الجراحة، والالتزام ببرنامج إعادة التأهيل. قد يتمكن بعض المرضى من العودة إلى الأنشطة الرياضية منخفضة التأثير، بينما قد يوصى آخرون بتجنب الأنشطة عالية التأثير لحماية المفصل على المدى الطويل. سيقدم الأستاذ الدكتور محمد هطيف وفريقه إرشادات مخصصة بناءً على حالتك.
8. هل يمكن الوقاية من كسور الحق؟
في حالات الصدمات عالية الطاقة (مثل حوادث السيارات)، يصعب منعها تمامًا، ولكن ارتداء حزام الأمان والقيادة الآمنة يقللان من الخطر. بالنسبة لكبار السن، فإن الوقاية من السقوط أمر بالغ الأهمية، ويتضمن ذلك تحسين الإضاءة في المنزل، إزالة العوائق، استخدام أدوات المساعدة على المشي، وعلاج هشاشة العظام لتقوية العظام.
9. متى يجب أن أرى الأستاذ الدكتور محمد هطيف؟
يجب عليك زيارة الأستاذ الدكتور محمد هطيف فورًا إذا كنت تشك في إصابتك بكسر في الحق بعد التعرض لصدمة، أو إذا كنت تعاني من ألم شديد في الورك مع صعوبة في الحركة. إن التشخيص والعلاج المبكر والدقيق من قبل خبير مثل الدكتور هطيف أمر بالغ الأهمية لتحقيق أفضل النتائج وتجنب المضاعفات طويلة الأمد.
إذا كنت تعاني من كسر في الحق أو تشك في ذلك، فلا تتردد في التواصل مع عيادة الأستاذ الدكتور محمد هطيف ، أفضل جراح عظام وعمود فقري ومفاصل في صنعاء، اليمن. خبرته الممتدة لأكثر من 20 عامًا، استخدام أحدث التقنيات مثل الميكروسكوبي والمناظير الجراحية بدقة 4K، والتزامه بالصدق الطبي، يضمن لك الحصول على أعلى مستويات الرعاية والنتائج الممكنة. لنجعل "مستقبل أفضل" حقيقة واقعة لك.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك